Как применять нистатин при дисбактериозе
Дисбактериоз – проблема множества людей, незаметная снаружи, но приносящая сильный дискомфорт и вносящая серьезные изменения в привычную жизнь. Средства, избавляющие от дисбактериоза, рекламируют повсюду, но, чтобы выбрать именно то лекарство, которое действительно поможет устранить это заболевание, необходимо разобраться в их разновидностях и свойствах.
Таблетки от дисбактериоза
Таблетированные препараты для лечения дисбактериоза можно разделить на две основных группы – антибактериальные (устраняют основную причину заболевания – патогенные микроорганизмы) и пробиотические (способствуют размножению нормофлоры кишечника, повышению иммунитета).
Причиной дисбактериоза может быть кишечная палочка, энторококковая, стафилококковая, кандидомикозная и другие инфекции. Распространенные препараты медикаментозного лечения – Левомицетин, Стрептомицин, Нистатин, Интетрикс, Пифамуцин, Фуразолин, Энтеросептол.
Назначать препараты для лечения дисбактериоза врач может только после бактериального посева и определения чувствительности возбудителя заболевания к выбранному средству.
Препараты, повышающие иммунитет, нормализующие микрофлору и устраняющие негативные симптомы дисбактериоза:
Сорбенты. Полипефан, активированный уголь, Пепидол – препараты-сорбенты, которые связывают токсические вещества и препятствуют распространению гнилостных процессов в кишечнике. Используются на первом этапе лечения дисбактериоза.
БС из живых штаммов. Бификол, Бактисубтил, Энтерол, Колибактерин–применяются на первой и второй стадии дисбактериоза, изготавливаются на основе микроорганизмов, формрующих нормофлору кишечника.
Пребиотики . Дюфалак, Нормаза, Хилак-Форте относятся к группе пребиотиков, которые не содержат штаммов микроорганизмов, но создают благоприятные условия для развития полезных микроорганизмов, могут применяться на любой стадии лечения дисбактериоза.
Пробиотики . Бифидумбактерин, Линекс, Нарине, Лактобактерин, Бифиформ – пробиотики, которые представляют обширную группу средств, применяемых для лечения дисбактериоза любой стадии. Содержат живые штаммы полезных бактерий, нормализующих микрофлору кишечника и угнетающих патологические микроорганизмы.
Ферменты. Мезим-Форте, Полизим, Дигестал, Панзинорм-Форте относятся к группе ферментов, которые спрособствуют нормализации пищеварительных процессов, перевариванию пищи и всасыванию полезных компонентов в желудке и кишечнике.
Имунномодуляторы . Левомизол, Декарис относятся к имунномодуляторам, способствуют нормализации местного иммунитета желудочно-кишечного тракта, применяются на заключительных этапах лечения для закрепления положительных результатов.
Восстановители моторных функций. Дюспаталин, Тримедат, Метеоспазмил, Иммудон – эти препараты восстанавливают нормальную моторику кишечника, что помогает убрать такие симптомы как диарея, вздутия, метеоризм.
Стимуляторы кишечного эпителия. Эссенциале и другие препараты, стимулирующие работу эпителиальных клеток кишечника, помогают избавиться от кишечных колик.
7 лучших препаратов от дисбактериоза
Появление большого разнообразия средств от дисбактериоза обусловлено различными критериями оценки их эффективности, из-за чего сложно найти одно самое лучшее лекарство.
Рассмотрим несколько известных препаратов по этим критериям:
Лактобактерин , выпускается в форме таблеток и порошка – не имеет капсульной оболочки, не применяется при кандидозе или гиперчувствительности, возможны аллергические реакции в качестве побочного эффекта, может приниматься вместе с антибиотиком, нет противопоказаний для приема беременным, обязательно хранение в холодильнике.
Ацилакт (суспензия, таблетки), противопоказан при кандидозе, возможна аллергия на препарат, разрешается одновременный прием с антибиотиками, беременным назначается по указанию врача, противопоказан детям до 3 лет, хранится в холодильнике до 12 месяцев.
БиоБактон – в капсулах не выпускается, запрещен при кандидозе, есть вероятность аллергической реакции, совместим с антибиотиками, подходит детям, хранится в холодильнике.
БифидумБактерин – порошок и раствор в ампулах, отмена при обнаружении гиперчувствительности или кандидоза, несовместим с антибиотиками, детям назначается с 3 лет, беременным и кормящим матерям – только по показаниям, хранение осуществляется в холодильной камере.
Пробифор – без капсульной оболочки, без противопоказаний, без побочных эффектов, совместим с антибиотиками, возможно регулярное применение средства при беременности и в период лактации, пригоден для детей старше полугода, хранить в холодильнике.
Хилак форте – капсульной оболочки нет, также как и противопоказаний и побочных эффектов, возможен прием с антибиотиками, во время беременности и в лактационный период, универсален для любого возраста, хранится при температуре меньше 10 °C.
Линекс – выпускается в капсульной оболочке, не имеет противопоказаний и каких-либо побочных эффектов, может действовать параллельно с антибиотиками, без ограничений по возрасту, может храниться в сухом помещении с температурой воздуха не более 25 °C.
Пока мы готовили статью, на рынке препаратов от дисбактериоза, появился еще один значительный игрок, о котором нельзя не сказать. Это натуральное средство – Фибраксин. Фибраксин содержит ценное пищевое волокно природного происхождения – арабиногалактан, которое способствует росту и размножению полезных микроорганизмов. В результате его ферментации в кишечнике образуется бутират, который питает клетки кишечника и уменьшает проницаемость его стенок для токсинов и аллергенов.
Кроме того, Фибраксин содержит Лактоферрин - железосодержащий белок естественного происхождения, который защищает слизистую кишечника от вирусов и болезнетворных бактерий, поддерживает местный и оказывает влияние на системный иммунитет, а также способствует росту нормальной микрофлоры и нормализации кишечной экосистемы. Препарат Фибраксин принимают курсом, один раз в день, в течение месяца.
Различают таблетированную и порошковую форму препаратов данной группы. К первым относится Лактобактерин, вторую же представляют Биобактон и Ацилакт. Ацилакт также выпускается в форме суппозиториев, которая считается более безопасной в применении, так как не угнетает полезные микроорганизмы, обитающие в кишечнике. Вышеперечисленные средства можно принимать вместе с антибактериальными препаратами, но они не подходят как единственное средство терапии сложного дисбактериоза, так как являются монопрепаратами, то есть содержат лечебное вещество одного типа.
Пробиотические препараты на основе бифидобактерий имеют разнообразные формы выпуска и относятся к самым первым средствам лечения дисбактериоза. Так, различают таблетированную форму (Бифидобактерин форте) и порошковую форму (Пробифор) лекарственных средств. Есть противопоказания для применения суппозиториев и таблеток с бифидобактериями детям младше трехлетнего возраста, также препараты данной группы не сочетаются с антибиотиками.
К этому типу относится порошкообразный пробиотик Флорин Форте, подходящий для детей с младенческого возраста и взрослых. Грудничкам препарат смешивают в указанной врачом пропорции со смесью для кормления или грудным молоком, старшие дети и взрослые принимают средство вместе с пищей. Флорин Форте требует особых условий хранения, которые легко соблюдаются в холодильнике: 0 – 10 °C. Некоторые антибиотики способны ухудшить или изменить работу Флорина, поэтому для одновременного применения этих препаратов необходима консультация врача, который поможет подобрать эффективное сочетание лекарств.
Аналогом Флорина Форте по составу бактерий является Линекс.
По сравнению с первым препаратом у него имеются неоспоримые преимущества:
Дополнительный энтерококк в составе лекарства усиливает комплексный эффект;
Нет особых требований к условиям хранения;
Легко совмещается с другими антибиотиками;
Не имеет противопоказаний для приема беременными и кормящими матерями.
Не имеет противопоказаний по возрасту – грудничкам не обязательно вмешивать средство в молоко, а можно просто растворить в теплой воде содержимое капсулы.
Пробиотики с бифидо- и лактобактериями могут быть опасны для пациентов в иммунодефицитном состоянии или чрезмерной аллергической чувствительностью. При наличии этих дефектов здоровья нужно обратиться к врачу для правильного расчета доз и возможности принимать пробиотики.
Интересную комбинацию представляет препарат Бификол, который содержит, помимо стандартного набора бифидобактерий, условно-патогенную кишечную палочку, которая также в норме содержится в микрофлоре кишечника и способна подавлять микробов с большей патогенностью. К сожалению, одновременный прием курса антибиотиков и Бификола может быть вредным для организма, чего нельзя сказать о его аналоге "Бифиформ" с энтерококками.
Известно, что простые быстро усваиваемые углеводы являются основным ресурсом для развития патогенной микрофлоры кишечника. Лактулозные пребиотики содержат специальный фермент, который расщепляет углеводы до органических кислот, угнетающих развитие микробов и снижающих давление.
Известные препараты из этой группы:
Для поддержания и восстановления равновесия кишечной микрофлоры изобретены лекарства с легкой кислотой и жирными кислотами, которые способствуют регенерации естественной микрофлоры. Хилак форте, например, помогает строго соблюдать равновесие электролитов и восстанавливать эпителиальные клетки слизистой оболочки кишечника. Лактобактерии в его составе выделяют молочную кислоту, которая регулирует кислотность, благоприятную для развития полезной микрофлоры.
Свечи от дисбактериоза
Медикаментозное лечение дисбактериоза проводится не только препаратами в виде капсул и таблеток, но и в форме свеч, которые различаются по составу (антибиотики, пробиотики) и по способу использования (вагинальные, ректальные). К преимуществам данной лекарственной формы средств относятся местное воздействие, что позволяет нормализовать микрофлору локально, не влияя на весь организм в общем.
Вагинальные свечи применяются для лечения бактериального вагиноза у женщин, восстановления нормальной микрофлоры влагалища.
Полижинакс, Тержинан, Бетадин – антибактериальные свечи угнетают развитие патогенных микроорганизмов (бактерий и грибков), предотвращают трихомониаз и другие инфекции. Противопоказанием для применения является беременность, особенно на поздних сроках.
Лабилакт, Ацилакт, Вагилакт, Гинофлор – свечи с пробиотическим комплексом, который составляют лактобактерии, бифидобактерии, а также эстриол, лактоза и другие ингредиенты. Эти препараты восстанавливают нормальную микрофлору влагалища после лечения антибиотиками, при чрезмерном размножении патогенных микроорганизмов из-за гормонального дисбаланса, при ослабленном иммунитете, сахарном диабете и молочнице.
Ректальные суппозитории восстанавливают нормальную микрофлору кишечника у взрослых и детей, различают две группы средств – антибактериальные и пробиотические.
Апис, Кипферон, Простопин, Анузол, Нилеган, Генферон, Левомицетин, Прокто, Виферон – антибактериальные, антимикозные ректальные свечи содержат местные антибиотики, противовирусные и противогрибковые средства, в их состав могут быть включены глюкокортикостероиды, что предотвращает воспаление стенок кишечника. Местный способ применения суппозиториев исключает побочные эффекты, при этом сохраняя максимальную эффективность средства при дисбактериозе любой сложности. Однако ректальные антибактериальные свечи нельзя применять в период беременности.
Бифинорм, Лактонорм, Лактобактерин, Бифидумбактерин – свечи с пробиотическим комплексом, которые снабжают кишечник полезными микроорганизмами, восстанавливая его нормальную микрофлору. Применение пробиотиков в виде суппозиториев более эффективно, чем в форме таблеток или капсул, так как лакто- и бифидобактерии не разрушаются во время прохождения ЖКТ, а сразу доставляются в привычную для них среду обитания.

Автор статьи: Горшенина Елена Ивановна | Гастроэнтеролог
Дисбактериоз кишечника не является самостоятельным заболеванием, но наличие изменений в нормофлоре кишечника ухудшает пищеварение, снижает иммунитет, нарушает обмен микроэлементов и витаминов, может привести к развитию аллергических заболеваний, таких как атопический дерматит.
Лечение дисбактериоза кишечника (восстановление микрофлоры кишечника) у детей
Поскольку дисбактериоз кишечника является лишь проявлением других заболеваний, то лечение дисбактериоза должно быть направлено на ликвидацию причин, приведших к его развитию.
Лечение дисбактериоза начинают с одного, назначенного врачом препарата, который препятствует избыточному росту условно-патогенных микроорганизмов в кишечнике. Используют лекарственные средства следующих групп:
- бактериофаги (используются в основном у детей);
- антибактериальные (только у взрослых);
- противогрибковые,
- апатогенные представители рода Bacillus.
Одновременно с бактериофагами назначают комплексный иммуноглобулиновый препарат для энтерального применения (КИП). Продолжительность курса составляет 5 дней. Вслед за этим проводят 21-дневный курс терапии бифидо- и/или лактосодержащими препаратами (бифидумбактерин, бифидумбактерин форте, бифилиз, лактобактерин, аципол, ацилакт), при назначении пробифора курс составляет 10 дней.
В случае неполного исчезновения клинических симптомов и 2-й степени микробиологических нарушений в кишечнике проводится 2-й курс лечения с использованием препаратов для подавления избыточного роста условно-патогенных микроорганизмов (5 дней) и курс терапии препаратами для восстановления нормальной микрофлоры (бифидумбактерин форте, бифилиз, аципол, ацилакт - 21 день, пробифор - 10 дней). Дополнительно назначают КИП, лактулозу, хилак-форте.
Препараты для лечения дисбактериоза
Лечение дисбактериоза бактериофагами при избыточном росте бактерий. Бактериофаги назначаются с 1-го по 5-й день лечения дисбактериоза с учетом данных исследования кала: при избыточном росте стафилококка - бактериофаг стафилококковый, при росте кишечной палочки - бактериофаг коли, при росте микроорганизма рода Протей - бактериофаг протейный при росте микроорганизма рода Клебсиелла – бактериофаг клебсиелл и т.п.
Схема выбора бактериофагов в зависимости от роста микроорганизмов и дозы применения в зависимости от возраста указаны в статье.
Лечение комплексным иммуноглобулиновым препаратом для энтерального применения (КИП). Применяют для усиления эффекта бактериофагами. Назначают внутрь по 1 дозе (содержимое ампулы (флакона)) 2 раза в сутки. Курс составляет 5 дней.
Лечение дисбактериоза противогрибковыми средствами. Противогрибковые лекарства назначаются с 1-го по 5-й день лечения дисбактериоза при высоких титрах в кале дрожжеподобных грибов. Препаратами выбора являются: нистатин, флуконазол.
Лечение дисбактериоза бифидосодержащими препаратами. Применяют для нормализации микрофлоры кишечника (например, Бифидумбактерин) при низком уровне бифидобактерий на 4-й день от начала применения бактериофагов, подавляющих избыточный рост микроорганизмов. Продолжительность курса у детей - 5 дней, у подростков в возрасте старше 15 лет - 14 дней.
Лечение дисбактериоза лекарственными средствами из апатогенных представителей рода Bacillus. Применяют для уменьшения избыточного роста микроорганизмов. Препаратами выбора являются бактиспорин (1 доза 2 раза/сут.), биоспорин (1 доза 2 раза/сут.), споробактерин (1 мл 2 раза/сут.) Продолжительность курса терапии - 5 дней.
Лечение препаратом Хилак-форте. Назначают внутрь детям первых 3-х месяцев по 15 - 20 капель 3 раза в день, в более старших возрастных группах - по 20 - 40 капель 3 раза в день, взрослым - по 40 - 60 капель 3 раза в день до или во время приема пищи, смешивая с небольшим количеством жидкости (за исключением молока). Продолжительность курса терапии 14 дней. Не назначают одновременно с лактосодержащими лекарствами.
Лечение лактулозой. Назначают внутрь детям до 3 лет 5 мл/сут. до достижения эффекта, далее в течение 10 дней; от 3 до 6 лет - 5 - 10 мл/сут. до достижения эффекта, далее в течение 10 дней; от 7 до 14 лет - начальная доза 15 мл/сут. до достижения эффекта, поддерживающая - 10 мл/сут. в течение 10 дней; взрослые - 1 день 15 мл/сут., 2 день - 30 мл/сут., 3 день - 45 мл/сут. и далее увеличивая по 15 мл в сутки до достижения эффекта (максимальная суточная доза 190 мл), далее назначается поддерживающая доза, составляющая 50% от эффективной дозы курсом 10 дней. Суточная доза дается в 2 - 3 приема. Назначается, если в схему медикаментозной коррекции не входят лактосодержащие лекарственные средства. Является средством первого ряда при дисбактериозе, протекающем с запорами. Диарея, сильные длительные боли в животе служат противопоказанием для применения лактулозы!
Лечение дисбактериоза с преобладанием диарейного синдрома (поноса). Дополнительно к основной терапии коротким курсом (в среднем на 3 дня) назначают один из панкреатических энзимов (абомин, мезим-форте, панкреатин, панцитрат, креон, фестал) в сочетании с каким-либо другим из перечисленных препаратов - энтеродез, микросорб, полифепан, смекта.
При недостаточности ферментативной функции поджелудочной железы. Дополнительно к основной терапии назначают один из панкреатических энзимов (абомин, мезим-форте, панкреатин, панцитрат, креон, фестал). Продолжительность курса терапии до 1 месяца.
При нормализации микрофлоры кишечника продолжается немедикаментозное (диетическое) лечение.
Лекарственные препараты указаны в соответствии с приказом Минздрава РФ от 09.06.2003 N 231 "Об утверждении отраслевого стандарта "Протокол ведения больных. Дисбактериоз кишечника"
Медицинский справочник болезней
Дисбактериоз. Виды и лечение дисбактериоза кишечника.
Эубиоз - так исследователь Хемен назвал нормальный микробный состав кишечника, то есть естесственную микрофлору кишечника.
Дисбактериоз, дисбиоз -- нарушение нормальной эволюционно сложившейся микрофлоры полостей организма, в данном случае, конкретно кишечника. Это состояние сопровождается значительными сдвигами видового и % - го состава нормальной микрофлоры кишечника, изменениями биологических свойств микрофлоры.
Дисбактериоз может быть как самостоятельным, также может быть следствием энтеритов, колитов, инфекционных заболеваний.
Дисбактериоз кишечника в настоящее время не считается заболеванием, такой диагноз сейчас уже не ставится.
Дисбактериоз кишечника --- это ведущий симптом острых и хронических заболеваний тонкой и толстой кишок:
Причины дисбактериоза.
- хронический гастрит с секреторной недостаточностью,
- хронический панкреатит,
- хронические гепатиты и циррозы печени,
- язвенная болезнь,
- хронические холециститы, дискинезии желчного пузыря и желчевыводящих путей,
- неправильное питагие (однообразная пиша, дисбаланс витаминов), истощение организма, онкологические заболевания, ожоговая болезнь,
- лекарственные препараты: антибиотики, сульфаниламиды, туберкулостатики, химиопрепараты, снижение имунитетеа, резкое изменение климата, пожилой возраст.
Нормальная микрофлора кишечника образуется в результате деятельности всего организма .Часть микробов гибнут в ротовой полости, в желудке под действием HCI, желчи, в толстой кишке по весу на долю бактерий приходится 1,5 кг.
СУЩЕСТВУЮТ 2 ГРУППЫ МИКРООРГАНИЗМОВ ТОЛСТОЙ КИШКИ.
- Обязательные или облигатные:
БИФИДОБАКТЕРИИ (ББ), КИШЕЧНАЯ ПАЛОЧКА, ЛАКТОБАКТЕРИИ - Факультативные, необязательные:
СТАФИЛОКОКК, ПРОТЕЙ, ДРОЖЖЕВЫЕ, ГЕМОЛИТИЧЕСКИЕ ШТАММЫ, СИНЕГНОЙНАЯ ПАЛОЧКА, КЛОСТРИДИИ, КЛЕБСИЕЛЛА.
У новорожденных несколько часов кишечник стерилен. Затем начинается развиваться кишечная палочка, незначительно бифидобактерии. Развитие бифидофлоры 3-5 дней. Через 10 дней у детей до 80% бифидофлоры, состав микрофлоры приближается к нормальному составу.
Функции микроорганизма:
1) Барьерная функция или антагонистическая .
2) Витаминосинтетическая. 8-10 витаминов синтезируется при участии микрофлоры, в основном витамины группы В. Участвует в гомеостазе фолиевой кислоты, витамины К .
3) Регенерации.
4) Пищеварительная и метаболитеческая функция. Участвует в дорасщеплении белков, жиров, углеводов.
5) Предупреждение развития опухолей.
По клиническому течению бывают следующие дисбактериозы:
1) Латентный или компенсированный. Выявляется при лабораторном исследовании.
2) Субкомпенсированный или локальный. Наряду с бактериальными сдвигами появляются некоторые клинические признаки.
3) Генерализованный или декомпенсированный. Резкое подавление барьерной функции слизистой, нарушении иммунной системы, длительная бактериемия, сепсис, септикомиемия.
Симптомы :
1) Местные признаки диспепсии: урчание, переливание, поносы, запоры, выделение с фекалиями слизи, иногда крови.
2) Симптомы общей группы:
а) Синдром мальабсорбции (недостаточности всасывания) -- истощение, гипипротеинемия: отеки, анемии, остеопорозы, гипогликемия, нарушение обмена.
б) Синдромы эндогенной интоксикации -- результат нарушение обмена белков, всасывание летучих продуктов в кровь.
Диагностика.
Бактериологическое исследование фекалий.
Современная классификация кишечного дисбактериоза:
- 1-я степень - увеличение или уменьшение общего количества кишечных палочек, когда кишечные палочки с атипичными свойствами не высеиваются, количество бифидобактерий и ацидофильных палочек не изменяется;
- 2-я степень - незначительное снижение количества бифидобактерий и ацидофильных палочек, количественные и качественные изменения кишечных палочек, наличие условно-патогенных кишечных микроорганизмов в незначительном количестве;
- 3-я степень - значительное снижение бифидобактерий в сочетании со снижением ацидофильных палочек и существенными изменениями типичных свойств кишечных палочек (значительное преобладание гемолитических и лактозо-негативных форм), а также увеличение количества условно-патогенных бактерий с патогенными свойствами (гемолиз эритроцитов) и дрожжеподобных грибков;
- 4-я степень - резкое снижение или отсутствие бифидобактерий, значительное уменьшение количества ацидофильных палочек, резкое уменьшение количетва или отсутствие кишечных палочек с типичными свойствами, значительное увеличение количества как облигатных, так и факультативных видов (в норме не встречается кишечных бактерий и дрожжеподобных грибков с патогенными свойствами), обнаружение патогенных бактерий - сальмонелл, шигелл, йерсиний.
Хотя и дисбактериоз не является болезнью, это вторичный симптом, возникающий в результате многих заболеваний, но он может доставлять множество неприятных ощущений.
1-ой этап ---- лечение основной болезни, вызвавшей нарушение микрофлоры.
2-ой этап ---- нужно нормализовать нарушенную микрофлору кишечника.
- При дисбактериозе, обусловленном Патологическими штаммами Эшерихий(гемолизирующие, с ослабленными ферментативнымисвойствами и др.), эффективны:
Стрептомицин (внутрь по 500 000 ЕД 2 раза в день).
Сульфаниламиды (сульгин или фталазол по 0,1г 3-4 раза в день ), Фуразолидон (по 0,05 г 4 раза в день ), Интетрикс (по 1 капсуле 4 раза в день ). Проводят 2-3 семидневных курса, последний курс лечения интетриксом. - Энтерококковый дисбактериоз поддается терапии Эритромицином (по 0,25 г в день), Сульфаниламидами (сульгин или фталазол по 0,1 г 4 раза в день), Левомицетином по 0,25—0,5 г 4 раза в день. Продолжительность курса каждым препаратом 7 дней, проводят 2-3 курса.
- При протейном дисбактериозе с успехом используют Фуразолидон (по 0,05 г 4 раза в день), Неграм (по 0,5 4 раза в день), Бисептол (по 0,5 г 2 раза в день), Протейный бактерифаг по 30 мл 2 раза в день в течение 2 недель.
- При Кандидомикозном дисбактериозе используются Пимафуцин, Нистатин, Фунгизон, Кетокеназол, Флюконазол, Никостатин, Датакрин, Леворин, Йодид калия 3% по 1 стол. ложке 3 раза в день.
- Ассоциириванный дисбактериоз требует сочетанной терапии в виде курсов Антибактериальной терапии в комбинации с Бактериофагами.
Из Эубиотоков, обладающих широким антибактериальным, антипаразитарным и противогрибковым спектром действия и не влияющих на нормальную кишечную микрофлору применяют Интетрикс, Энтеросептол, Интестопан, Мексаформ, Энтеро-седив и др.
Назначают препараты по 1-2 таблетки 3-4 раза в день. Курс лечения не более 5-7 дней. - А нтибиотики используют для лечения Стафилококкого дисбактериоза,дисбактериоза, обусловленногоСинегнойной палочкой, иногда при Энтерококковом и Протейном дисбактериозе.
- Наряду с антибактериальными препаратами при дисбактериозе используют также и Специфические бактериофаги – протейный, стафилококковый, синегнойный, колипротейный.
Их назначают по 20-30 мл за 1 час до еды 2-3 раза в день в течение 2 недель. Проводят 2-3 курса с перерывами между ними в 3 дня. Эти препараты сочетают с антибактериальными средствами. - Биологические средства, приготовленные из живых штаммов обычной микрофлоры кишечника, способствуют восстановлению кишечного эубиоза.
При резком уменьшении или отсутствии B.bifidum и достаточном количестве нормальной кишечной палочки показан Бифидумбактерин.
В случаях снижения общего количества нормальной кишечной палочки, наличии кишечной палочки с малой ферментативной активностью или гемолизирующей кишечной палочкой используется колибактерин, энтерол.
Бификол и энтерол рекомендуется при нарушениях в составе как аэробной, так анаэробной кишечной флоры.
Лактобактерин показан большинству пациентов пожилого возраста. Препараты назначают после антибактериального лечения по 5 доз, разведенных в теплой воде, за 30-40 минут до еды 1-2 раза в день в течение 4-6 недель.
Бактисубтил --очень много в сене, можно назначать с самого начала.
Биологические бактерийные препараты или Пробиотики:
Бификол, Лактобактерин, Бифидумбактерин (отеч.) Primadophilus (Natur's Way), Acidophilus (Inrich), Lactospore chawable (Cambridge), Лечебные продукты "Нарине" и др.
Пребиотики - препараты, не содержащие бактериальные штаммы микроорганизмов, но стимулирующие увеличение числа полезной микрофлоры кишечника, а также нормализуют работу кишечника. Это лактулоза (нормаза, дюфалак), хилак-форте.
Препараты Панкреатина (панцитрат, панкреатит, креон, мезим-форте, трифермент и др.)
Комбинириванные средства, содержащие кроме ферментов поджелудочной железы Желчные кислоты, Гемицеллюлозу(фестал, дигестал, полизим, котазим-форте и др.), а также экстракт слизистой желудка и аминокислоты (панзинорм-форте).
Ферментные препараты назначают обычно курсами, во время обострений. В первую неделю назначают в среднем по 2 -3таб. 3 раза в день во врема еды, затем снижают по 2 таб 3 раза в день следующую неделю, затем по 1 таб 3 раза в день, вплоть до полной отмены препарата при достижении результата.
Что понимают под дисбактериозом? Какие методы диагностики являются современными и достоверными? Какие лекарственные препараты применяются при дисбактериозе? Вкишечнике человека находится свыше 500 различных видов микробов, общее количество которых
Вкишечнике человека находится свыше 500 различных видов микробов, общее количество которых достигает 10 14 , что на порядок выше общей численности клеточного состава человеческого организма. Количество микроорганизмов увеличивается в дистальном направлении, и в толстой кишке в 1 г кала содержится 10 11 бактерий, что составляет 30% сухого остатка кишечного содержимого.
В тощей кишке здоровых людей находится до 10 5 бактерий в 1 мл кишечного содержимого. Основную массу этих бактерий составляют стрептококки, стафилококки, молочнокислые палочки, другие грамположительные аэробные бактерии и грибы. В дистальном отделе подвздошной кишки количество микробов увеличивается до 10 7 –10 8 , в первую очередь за счет энтерококков, кишечной палочки, бактероидов и анаэробных бактерий. Недавно нами было установлено, что концентрация пристеночной микрофлоры тощей кишки на 6 порядков выше, чем в ее полости, и составляет 10 11 кл/мл. Около 50% биомассы пристеночной микрофлоры составляют актиномицеты, примерно 25% — аэробные кокки (стафилококки, стрептококки, энтерококки и коринеформные бактерии), от 20 до 30% приходится на бифидобактерии и лактобациллы.
Количество анаэробов (пептострептококки, бактероиды, клостридии, пропионобактерии) составляет около 10% в тонкой и до 20% в толстой кишке. На долю энтеробактерий приходится 1% от суммарной микрофлоры слизистой оболочки.
До 90-95% микробов в толстой кишке составляют анаэробы (бифидобактерии и бактероиды), и только 5-10% всех бактерий приходится на строгую аэробную и факультативную флору (молочнокислые и кишечные палочки, энтерококки, стафилококки, грибы, протей).
Кишечные палочки, энтерококки, бифидобактерии и ацидофильные палочки обладают выраженными антагонистическими свойствами. В условиях нормально функционирующего кишечника они способны подавлять рост несвойственных нормальной микрофлоре микроорганизмов.
Площадь внутренней поверхности кишечника составляет около 200 м 2 . Она надежно защищена от проникновения пищевых антигенов, микробов и вирусов. Важную роль в организации этой защиты играет иммунная система организма. Около 85% лимфатической ткани человека сосредоточено в стенке кишечника, где продуцируется секреторный IgA. Кишечная микрофлора стимулирует иммунную защиту. Кишечные антигены и токсины кишечных микробов значительно увеличивают секрецию IgA в просвет кишки.
Расщепление непереваренных пищевых веществ в толстой кишке осуществляется ферментами бактерий, при этом образуются разнообразные амины, фенолы, органические кислоты и другие соединения. Токсические продукты микробного метаболизма (кадаверин, гистамин и другие амины) выводятся с мочой и в норме не оказывают влияния на организм. При утилизации микробами неперевариваемых углеводов (клетчатки) образуются короткоцепочечные жирные кислоты. Они обеспечивают клетки кишки энергоносителями и, следовательно, улучшают трофику слизистой оболочки. При дефиците клетчатки может нарушаться проницаемость кишечного барьера вследствие дефицита короткоцепочечных жирных кислот. В результате кишечные микробы могут проникать в кровь.
Под влиянием микробных ферментов в дистальных отделах подвздошной кишки происходит деконъюгация желчных кислот и преобразование первичных желчных кислот во вторичные. В физиологических условиях от 80 до 95% желчных кислот реабсорбируется, остальные выделяются с фекалиями в виде бактериальных метаболитов. Последние способствуют нормальному формированию каловых масс: тормозят всасывание воды и тем самым препятствуют излишней дегидратации кала.
В понятие дисбактериоза кишечника входит избыточное микробное обсеменение тонкой кишки и изменение микробного состава толстой кишки. Нарушение микробиоценоза происходит в той или иной степени у большинства больных с патологией кишечника и других органов пищеварения. Следовательно, дисбактериоз является бактериологическим понятием. Он может рассматриваться как одно из проявлений или осложнение заболевания, но не самостоятельная нозологическая форма.
Крайней степенью дисбактериоза кишечника является появление бактерий желудочно-кишечного тракта в крови (бактериемия) или даже развитие сепсиса.
Состав микрофлоры кишечника нарушается при болезнях кишечника и других органов пищеварения, лечении антибиотиками и иммунодепрессантами, воздействиях вредных факторов внешней среды.
Клинические проявления дисбактериоза зависят от локализации дисбиотических изменений.
При дисбактериозе тонкой кишки численность одних микробов в слизистой оболочке тонкой кишки увеличена, а других уменьшена. Отмечается увеличение Eubacterium (в 30 раз), α-стрептококков (в 25 раз), энтерококков (в 10 раз), кандид (в 15 раз), появление бактерий рода Acinetobacter и вирусов герпеса. Уменьшается от 2 до 30 раз количество большинства анаэробов, актиномицетов, клебсиелл и других микроорганизмов, являющихся естественными обитателями кишечника.
Причиной дисбактериоза могут быть: а) избыточное поступление микроорганизмов в тонкую кишку при ахилии и нарушении функции илеоцекального клапана; б) благоприятные условия для развития патологических микроорганизмов в случаях нарушения кишечного пищеварения и всасывания, развития иммунодефицита и нарушений проходимости кишечника.
Повышенная пролиферация микробов в тонкой кишке приводит к преждевременной деконъюгации желчных кислот и потере их с калом. Избыток желчных кислот усиливает моторику толстой кишки и вызывает диарею и стеаторею, а дефицит желчных кислот приводит к нарушению всасывания жирорастворимых витаминов и развитию желчнокаменной болезни.
Бактериальные токсины и метаболиты, например фенолы и биогенные амины, могут связывать витамин В12.
Некоторые микроорганизмы обладают цитотоксическим действием и повреждают эпителий тонкой кишки. Это ведет к уменьшению высоты ворсинок и углублению крипт. При электронной микроскопии выявляется дегенерация микроворсинок, митохондрий и эндоплазматической сети.
Состав микрофлоры толстой кишки может меняться под влиянием различных факторов и неблагоприятных воздействий, ослабляющих защитные механизмы организма (экстремальные климатогеографические условия, загрязнение биосферы промышленными отходами и различными химическими веществами, инфекционные заболевания, болезни органов пищеварения, неполноценное питание, ионизирующая радиация).
В развитии дисбактериоза толстой кишки большую роль играют ятрогенные факторы: применение антибиотиков и сульфаниламидов, иммунодепрессантов, стероидных гормонов, рентгенотерапия, хирургические вмешательства. Антибактериальные препараты значительно подавляют не только патогенную микробную флору, но и рост нормальной микрофлоры в толстой кишке. В результате размножаются микробы, попавшие извне, или эндогенные виды, устойчивые к лекарственным препаратам (стафилококки, протей, дрожжевые грибы, энтерококки, синегнойная палочка).
Клинические проявления чрезмерного роста микроорганизмов в тонкой кишке могут полностью отсутствовать, выступать в качестве одного из патогенетических факторов хронической рецидивирующей диареи, а при некоторых болезнях, например, дивертикулезе тонкой кишки, частичной кишечной непроходимости или после хирургических операций на желудке и кишечнике, приводить к тяжелой диарее, стеаторее и В 12 -дефицитной анемии.
Особенностей клинического течения заболевания у больных с различными вариантами дисбактериоза толстой кишки, по данным бактериологических анализов кала, в большинстве случаев установить не удается. Можно отметить, что больные хроническими заболеваниями кишечника чаще инфицируются острыми кишечными инфекциями по сравнению со здоровыми. Вероятно, это связано со снижением у них антагонистических свойств нормальной микрофлоры кишечника и, прежде всего, частым отсутствием бифидобактерий.
Особенно большую опасность представляет псевдомембранозный колит, развивающийся у некоторых больных, длительно лечившихся антибиотиками широкого спектра действия. Этот тяжелый вариант дисбактериоза вызывается токсинами, выделяемыми синегнойной палочкой Clostridium difficile, которая размножается в кишечнике при угнетении нормальной микробной флоры.
Очень редко наблюдается молниеносное течение псевдомембранозного колита, напоминающее холеру. Обезвоживание развивается в течение нескольких часов и заканчивается летальным исходом.
Таким образом, оценка клинической значимости дисбиотических изменений должна основываться прежде всего на клинических проявлениях, а не только на результатах исследования микрофлоры кала.
Диагностика дисбактериоза представляет собой сложную и трудоемкую задачу. Для диагностики дисбактериоза тонкой кишки применяют посев сока тонкой кишки, полученного с помощью стерильного зонда. Дисбактериоз толстой кишки выявляют с помощью бактериологических исследований кала.
Микробная флора образует большое количество газов, в том числе водорода. Это явление используют для диагностики дисбактериоза. Концентрация водорода в выдыхаемом воздухе натощак находится в прямой зависимости от выраженности бактериального обсеменения тонкой кишки. У больных с заболеваниями кишечника, протекающими с хронической рецидивирующей диареей и бактериальным обсеменением тонкой кишки, концентрация водорода в выдыхаемом воздухе значительно превышает 15 ppm.
Для диагностики дисбактериоза применяют также нагрузку лактулозой. В норме лактулоза не расщепляется в тонкой кишке и метаболизируется микробной флорой толстой кишки. В результате количество водорода в выдыхаемом воздухе повышается (рис. 1).
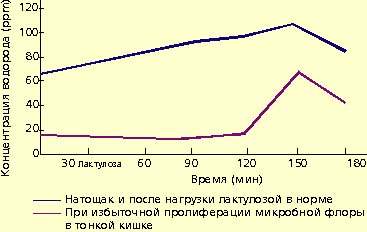 |
| Рисунок 1. Концентрация водорода в выдыхаемом воздухе |
Наиболее частыми бактериологическими признаками дисбактериоза толстой кишки являются отсутствие основных бактериальных симбионтов — бифидобактерий и уменьшение количества молочнокислых палочек. Увеличивается количество кишечных палочек, энтерококков, клостридий, стафилококков, дрожжеподобных грибов и протея. У отдельных бактериальных симбионтов появляются патологические формы. К ним относятся гемолизирующая флора, кишечные палочки со слабо выраженными ферментативными свойствами, энтеропатогенные кишечные палочки и т. д.
Углубленное изучение микробиоценоза показало, что традиционные методы не позволяют получить истинную информацию о состоянии микрофлоры кишечника. Из 500 известных видов микробов в целях диагностики обычно изучаются лишь 10-20 микроорганизмов. Важно, в каком отделе — в тощей, подвздошной или толстой кишках — исследуется микробный состав. Поэтому перспективы разработки клинических проблем дисбактериоза в настоящее время связывают с применением химических методов дифференциации микроорганизмов, позволяющих получить универсальную информацию о состоянии микробиоценоза. Наиболее широко для этих целей используются газовая хроматография (ГХ) и газовая хроматография в сочетании с масс-спектрометрией (ГХ-МС). Этот метод позволяет получить уникальную информацию о составе мономерных химических компонентов микробной клетки и метаболитов. Маркеры такого рода могут быть определены и использованы для детектирования микроорганизмов. Главным преимуществом и принципиальным отличием этого метода от бактериологических является возможность количественного определения более 170 таксонов клинически значимых микроорганизмов в различных средах организма. При этом результаты исследования могут быть получены в течение нескольких часов.
Проведенные нами исследования микробиоценоза в крови и биоптатов слизистой оболочки тонкой и толстой кишок у больных с синдромом раздраженного кишечника позволили обнаружить отклонения от нормы до 30-кратного увеличения или уменьшения многих компонентов. Существует возможность оценки изменений микрофлоры кишечника на основании данных анализа крови методом ГХ-МС-микробных маркеров.
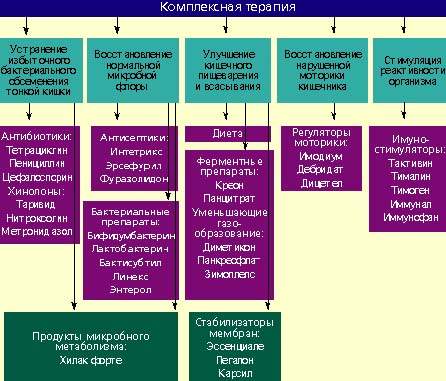 |
Лечение дисбактериоза должно быть комплексным (схема) и включать в себя следующие мероприятия:
- устранение избыточного бактериального обсеменения тонкой кишки;
- восстановление нормальной микробной флоры толстой кишки;
- улучшение кишечного пищеварения и всасывания;
- восстановление нарушенной моторики кишечника;
- стимулирование реактивности организма.
Антибактериальные препараты необходимы в первую очередь для подавления избыточного роста микробной флоры в тонкой кишке. Наиболее широко применяются антибиотики из группы тетрациклинов, пенициллинов, цефалоспорины, хинолоны (таривид, нитроксолин) и метронидазол.
Однако антибиотики широкого спектра действия в значительной степени нарушают эубиоз в толстой кишке. Поэтому они должны применяться только при заболеваниях, сопровождающихся нарушениями всасывания и моторики кишечника, при которых, как правило, отмечается выраженный рост микробной флоры в просвете тонкой кишки.
Антибиотики назначают внутрь в обычных дозах в течение 7–10 дней.
При заболеваниях, сопровождающихся дисбактериозом толстой кишки, лечение лучше проводить препаратами, которые оказывают минимальное влияние на симбионтную микробную флору и подавляют рост протея, стафилококков, дрожжевых грибов и других агрессивных штаммов микробов. К ним относятся антисептики: интетрикс, эрсефурил, нитроксолин, фуразолидон и др.
При тяжелых формах стафилококкового дисбактериоза применяют антибиотики: таривид, палин, метронидазол (трихопол), а также бисептол-480, невиграмон.
Антибактериальные препараты назначают в течение 10–14 дней. В случае появления в кале или кишечном соке грибов показано применение нистатина или леворина.
У всех больных с диареей, ассоциированной с антибиотиками, протекающей с интоксикацией и лейкоцитозом, возникновение острой диареи следует связывать с Cl. difficile.
В этом случае срочно делают посев кала на Cl. difficile и назначают ванкомицин по 125 мг внутрь 4 раза в сутки; при необходимости доза может быть увеличена до 500 мг 4 раза в день. Лечение продолжают в течение 7-10 суток. Эффективен также метронидазол в дозе 500 мг внутрь 2 раза в сутки, бацитрацин по 25 000 МЕ внутрь 4 раза в сутки. Бацитрацин почти не всасывается, в связи с чем в толстой кишке можно создать более высокую концентрацию препарата. При обезвоживании применяют адекватную инфузионную терапию для коррекции водно-электролитного баланса. Для связывания токсина Cl. difficile используют холестирамин (квестран).
Живые культуры нормальной микробной флоры выживают в кишечнике человека от 1 до 10% от общей дозы и способны в какой-то мере выполнять физиологическую функцию нормальной микробной флоры. Бактериальные препараты можно назначать без предварительной антибактериальной терапии или после нее. Применяют бифидумбактерин, бификол, лактобактерин, бактисубтил, линекс, энтерол и др. Курс лечения длится 1-2 месяца.
Возможен еще один способ устранения дисбактериоза — воздействие на патогенную микробную флору продуктами метаболизма нормальных микроорганизмов. К таким препаратам относится хилак форте. Он создан 50 лет назад и до настоящего времени применяется для лечения больных с патологией кишечника. Хилак форте представляет собой стерильный концентрат продуктов обмена веществ нормальной микрофлоры кишечника: молочной кислоты, лактозы, аминокислот и жирных кислот. Эти вещества способствуют восстановлению в кишечнике биологической среды, необходимой для существования нормальной микрофлоры, и подавляют рост патогенных бактерий. Возможно, продукты метаболизма улучшают трофику и функцию эпителиоцитов и колоноцитов. 1 мл препарата соответствует биосинтетическим активным веществам 100 млрд. нормальных микроорганизмов. Хилак форте назначают по 40–60 капель 3 раза в день на срок до 4 недель в сочетании с препаратами антибактериального действия или после их применения.
Совсем недавно появились сообщения о возможности лечения острой диареи, ассоциированной с антибактериальной терапией и Cl. difficile, большими дозами пре- и пробиотиков.
У больных с нарушением полостного пищеварения применяют креон, панцитрат и другие панкреатические ферменты. С целью улучшения функции всасывания назначают эссенциале, легалон или карсил, т. к. они стабилизируют мембраны кишечного эпителия. Пропульсивную функцию кишечника улучшают имодиум (лоперамид) и тримебутин (дебридат).
Для повышения реактивности организма ослабленным больным целесообразно применять тактивин, тималин, тимоген, иммунал, иммунофан и другие иммуностимулирующие средства. Курс лечения должен составлять в среднем 4 недели. Одновременно назначаются витамины.
Первичная профилактика дисбактериоза представляет очень сложную задачу. Ее решение связано с общими профилактическими проблемами: улучшением экологии, рациональным питанием, улучшением благосостояния и прочими многочисленными факторами внешней и внутренней среды.
Вторичная профилактика предполагает рациональное применение антибиотиков и других медикаментов, нарушающих эубиоз, своевременное и оптимальное лечение болезней органов пищеварения, сопровождающихся нарушением микробиоценоза.
Читайте также:


