Как удаляют миндалины при ревматизме
Многие ошибочно полагают, что тонзиллит и ревматоидный артрит никак не могут быть взаимосвязаны. Сложно представить как поражение гланд и воспалительное заболевание суставов могут предшествовать друг другу. Однако взаимосвязь есть, и медики нашли ей научное объяснение. В связи с этим каждому больному, столкнувшемуся с тонзиллитом, следует своевременно приступать к лечению и не пускать недуг на самотек, иначе осложнения, в том числе и в виде артрита, не заставят себя долго ждать.

Общие сведения о патологиях
Прежде чем понять, какая существует связь между тонзиллитом и ревматоидным артритом, следует ознакомиться с каждым заболеванием в отдельности. Так, тонзиллит — инфекционно-аллергическое поражение миндалин, при котором снижаются их защитные функции, и образуется очаг инфекции, аллергизации и интоксикации человеческого организма. Ревматоидный артрит — системная болезнь соединительной ткани, для которой характерно хроническое воспаление суставов. Зачастую при РА страдают колени, лодыжки, кисти рук и голеностоп. Для ревматоидного артрита характерна утренняя скованность, суставная боль, усиливающаяся в ночное время суток и под утро, чрезмерная утомляемость, ухудшение аппетита и повышенная температуры тела.
Причины осложнений тонзиллита
Тонзиллит, обиходное название которого — ангина, порой протекает тяжело, особенно если отсутствует адекватное лечение. Если пренебрегать терапевтическими мероприятиями и вовремя не лечить гланды, то инфекция, обитающая в них, начнет истощать иммунную систему человека. В результате бактерии по ходу движения кровяной жидкости проникают в суставы и провоцируют различные патологические состояния, в частности, и ревматоидный артрит.
Причиной осложнений ангины нередко бывает стрептококк. Этот патогенный агент нередко поражает соединительнотканные структуры, провоцируя воспаление и разрушая сустав. Результатом воспаления миндалин может стать ревматоидный артрит, если больной имеет врожденную предрасположенность к патологиям костно-мышечной системы. Риск развития осложнений при тонзиллите увеличивается, если заболевший с воспаленными миндалинами пребывает в холоде. Суставы переохлаждаются, и ослабевает их местная иммунная система. Создаются отличные условия для беспрепятственного прохождения бактериальной инфекции по всему организму, в т. ч. и ее проникновения в подвижные сочленения.
Где связь тонзиллита с ревматоидным артритом?
Немало больных ангиной отмечают болезненность суставов. И основной причиной суставной боли выступают осложнения, возникшие на фоне воспаленных миндалин. При РА бактериальные микроорганизмы, находящиеся в тканях небных миндалин, попадают в кровь и лимфу и продвигаются к суставам. Суставная ткань имеет низкую плотность и без проблем поддается разрушению болезнетворными микроорганизмами. При этом иммунной системе человека не удается справиться с патогенами и вернуть здоровье подвижным соединениям костей скелета.
Что предпринять?
Не серьезное, на первый взгляд, заболевание — тонзиллит, может оказаться довольно опасной патологией, способной повлечь за собой тяжелые осложнения, одним из которых является ревматоидный артрит.
Полностью вылечить этот недуг невозможно, но добиться длительной ремиссии реально. Для этого больному назначается терапевтический курс, включающий прием медикаментов, проведение физпроцедур и соблюдение специальной диеты. Кроме этого, в период обострения двигательной активности необходимо уменьшить нагрузку на пораженные суставы.
Для ликвидации воспаления в суставах больному прописывают нестероидные противовоспалительные препараты. Эта группа медикаментов не только купирует воспалительные очаги, но и эффективно устраняет болезненные ощущения. Помимо НПВП, лечебный курс может включать и другие фармацевтические средства, которые назначают квалифицированные медики индивидуально для каждого больного:
При ревматическом артрите крайне важно придерживаться правильного питания. Организм больного должен получать в сутки необходимое количество фруктов, белков и овощей, также рекомендуется употреблять липовый отвар и чай с малиной. Важно чтобы рацион был наполнен витаминами В и С, а вот количество углеводов и соли следует минимизировать.
С помощью профессионального массажа удастся устранить последствия постельного режима, улучшить циркуляцию крови по организму в области пораженного сустава. Физиотерапевтические процедуры включают ультравысокочастотную, микроволновую терапию, аппликации парафина или озокерита, инфракрасное облучение и электросон. Лечебные мероприятия должны осуществляться в стенах медучреждения и только высококвалифицированными медиками.
Проблема хирургического лечения хронического тонзиллита, сопряженного с системным заболеванием соединительной ткани, обсуждается уже давно. И. И. Лелис, Г. П. Попова, В. А. Насонова, А. М. Ginzler, Т. Fox, S. W. Becker и М. Е. Obermayer, R. L. Sutton и др. пришли к заключению, что тонзиллэктомия, в частности при СКВ, является опасной операцией, которая может привести к обострению и бурной генерализации процесса. Вообще в литературе есть указания на отрицательное влияние любых оперативных вмешательств (экстракция зубов, аборт, аппендэктомия и т. д.) на течение СКВ.
Н. Orr выступал вообще против любых хирургических вмешательств у этих больных, если они не диктуются сугубо жизненными показаниями, Г. Н. Попова и соавт. предупреждают об опасности, которую представляет тонзиллэктомия у этого контингента больных. По их данным, у большинства оперированных больных СКВ тонзиллэктомия отрицательно повлияла на течение болезни как непосредственно после операции, так и в отдаленные сроки. Однако, судя по данным Г. Н. Поповой, оперированные ею больные нерегулярно применяли кортикостероиды, а в ряде случаев операция производилась непосредственно после отмены гормонов, т. е. в тот момент, когда может наступить временная гипофункция надпочечников и воздействие любого стресса, в том числе операции, может привести к развитию тяжелых осложнений.
Мы не хотим этим сказать, то в те годы, когда проводилось это исследование, больных СКВ лечили неправильно. Однако стройной системы лечения СКВ до фундаментальных работ В. А. Насоновой еще не было, и это, на наш взгляд, является одной из причин отрицательного отношения к тонзиллэктомии у этих больных.
Наряду с изложенной выше точкой зрения имелось мнение о благоприятном влиянии удаления хронических очагов инфекции и, в частности очага в миндалинах, на течение СКВ и системной склеродермии.
В 1978 г. Т. Г. Гусейнова и другие ревматологи подтвердили изложенную выше точку зрения по вопросу о хирургической санации одонтогенных очагов инфекции у этих больных.
Сказанное выше, на наш взгляд, можно отнести ко всем диффузным заболеваниям соединительной ткани. По-видимому, это объясняется изменением реактивности организма у этих больных. Необходимо учитывать и тот факт, что большинство лиц, страдающих системными заболеваниями соединительной ткани, в течение нескольких лет подвергаются интенсивной кортикостероидной терапии. С точки зрения хирургической патологии особого внимания заслуживает наклонность этих больных к тромбофлебитам, развитию вялотекущих осложнений воспалительного характера и острой надпочечниковой недостаточности в ответ на хирургический стресс [Шестаков С. В. и др.].
В то же время наличие, в частности в миндалинах, хронических очагов инфекции, ухудшающих течение основного заболевания, требует их лечения и в первую очередь хирургического как наиболее радикального. При декомпенсированной форме тонзиллита, сопряженного с СКВ или системной склеродермией, не может возникнуть вопрос о консервативной терапии его. Если вопрос о хирургическом лечении (тонзиллэктомии) принципиально решен положительно, то вслед за этим оториноларинголог и ревматолог должны обосновать срок операции, учитывая давность последнего обострения, и при наличии ремиссии основного заболевания разработать четкую схему ведения таких больных до и после операции, а также тактику самого хирургического вмешательства.
Ремиссией можно считать такое состояние, когда почти полностью исчезают не только все субъективные и объективные симптомы заболевания, но и нормализуются все лабораторные показатели.
Исходя из сказанного выше, мы разработали методику подготовки к хирургическому вмешательству, проведения его и ведения в послеоперационном периоде больных хроническим тонзиллитом, сопряженным с СКВ и системной склеродермии. Получены обнадеживающие результаты.
Для оперативного лечения больных переводили в клинику МНИИ уха, горла и носа из Института ревматологии РАМН либо с кафедры терапии и профзаболеваний I МОЛМИ им. Сеченова после тщательного клинико-лабораториого обследования, дающего основание считать, что больные находились в стадии минимальной активности или ремиссии основного заболевания. При этом они получали не более 5—10 мг гормонального препарата в сутки.
В день поступления больного в клинику назначали антигистаминные средства типа супрастина, пипольфена или димедрола. В связи с эмоциональной лабильностью больных показан прием триоксазина (по 1 таблетке 3 раза в день). По индивидуальным показаниям в ночь перед операцией назначали нембутал или люминал.
Перед тонзиллэктомией у больных этой группы надо тщательно исследовать сердечно-сосудистую систему и коагулограмму. Для предупреждения кровотечения при удалении миндалин недостаточно определить геморрагический синдром и протромбиповый индекс, поскольку при длительном применении кортикостероидов возможны различные нарушения в свертывающей, противосвертывающей и фибринолитической системах крови.
Перед тонзиллэктомией у всех больных, ранее получавших стероидные препараты, желательно исследовать адренокортикальную функцию, т. е. провести пробу Торна, определить экскрецию 17-кетостероидов и 17-оксикортикостероидов. Однако даже при нормальных показателях этих исследований у лиц, которым длительно проводилась кортикостероидная терапия, может развиться адренокортикальная недостаточность.
За час до операции внутримышечно всем больным вводят 30 мг преднизолона. В зависимости от общего состояния больной приходит в операционную сам либо его доставляют на каталке. Пребывание в операционной до начала операции следует сократить до минимума.
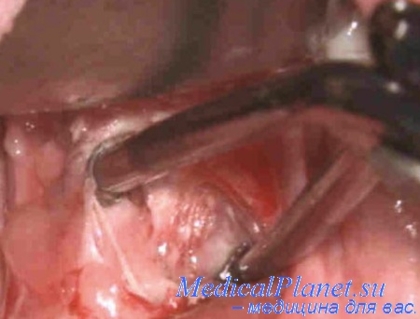
Техника самой операции и положение больного во время нее обычны. Больной сидит в кресле с откидывающейся спинкой. Левую руку его фиксируют на подлокотнике. На левое предплечье накладывают манжетку от аппарата для измерения артериального давления, а в левую срединную локтевую вену вводят иглу, соединенную с системой, заполненной 200 мл изотонического раствора хлорида натрия, в котором разведены 30 мг преднизолона, витамины группы В (в отсутствие повышения артериального давления). Одномоментно с началом анестезии, для которой используют 20—30 мл 0,5 °/о раствора новокаина и аппликации 3 % раствора дикаина, в зависимости от частоты пульса в систему добавляют 0,5—1 мл 0,1 % раствора атропина для блокирования вагокардиальных рефлексов, 20—40 % раствор глюкозы в сочетании с корглюкопом или строфантином.
Количество преднизолона, вводимого внутривенно во время операции, можно варьировать в зависимости от дозы, получаемой больным до операции, и самочувствия больного во время нее. При малейшем проявлении признаков ухудшения состояния (резкое снижение артериального давления, головокружение, цианоз губ, кратковременная потеря сознания, ослабление и учащение пульса) доза внутривенно вводимого преднизолона должна быть немедленно увеличена вдвое. Это дает возможность предупредить развитие коллаптоидного состояния, а если оно и наступает, то очень быстро вывести оперируемого из него и продолжить тонзиллэктомию.
Для предупреждения кровотечения к концу операции через введенную в вену иглу медленно вливают 10 % раствор глюконата кальция. По окончании операции больной остается в кресле до тех пор, пока не будет введено все содержимое системы. После отключения системы больного доставляют в палату на каталке. В течение суток требуется особое внимание медицинского персонала. В послеоперационном периоде назначают предиизолон по следующей схеме.
В 1-й день после операции больные получают по 30 мг преднизолона внутримышечно 2 раза в сутки, на 2-й — также по 30 мг внутримышечно 2 раза в сутки, на 3-й — по 15 мг внутримышечно 3 раза в сутки, на 4-й день предиизолон дают внутрь по 1 таблетке 5 раз в сутки (всего 25 мг), на 5-й — по 1 таблетке 5 раз в день (всего 25 мг), па 6-й — по 1 таблетке 4 раза в день (всего 20 мг). На 7-й день доза преднизолона достигает исходной.
Первые 3 дня наиболее целесообразно внутримышечное введение кортикостероидов. Лишь на 4-е сутки можно переходить на прием их в виде таблеток.
Увеличение дозы гормональных препаратов во время операции и в послеоперационном периоде, на наш взгляд, не только оказывает лечебное действие, состоящее в подавлении возможного аутоиммунного взрыва при системных заболеваниях соединительной ткани, но и, бесспорно, играет определенную роль в восстановлении утраченных или ослабленных в процессе болезни защитно-приспособительных механизмов.
Пользуясь описанной выше методикой, мы оперировали 40 человек в возрасте от 15 до 43 лет. Из них у 23 хронический тонзиллит был сопряжен с СКВ, у 17— системной склеродермией. У одной больной из числа подвергнутых тонзиллэктомии, наблюдалось острое, у 11 — подострое, а у 10 — хроническое течение СКВ. Независимо от клинического варианта течения СКВ все больные были оперированы при минимальной активности основного заболевания или в период его ремиссии.
В то же время, как известно из литературы, в частности из сообщения Н. Г. Гусевой, ангины и хронический тонзиллит почти у половины больных явились фактором, предшествовавшим системной склеродермии. По данным этого автора, тонзиллэктомия, как и экстракция зуба, может провоцировать не только обострение системной склеродермии, по и развитие ее. В связи с этим тонзиллэктомия больным склеродермией производилась нами также в период минимальной активности основного процесса либо в период ремиссии с применением изложенной выше методики тонзиллэктомии для больных системными заболеваниями соединительной ткани. Г. Н. Попова и соавт. отмечают, что у больных системной склеродермией отрицательное влияние тонзиллэктомии менее выражено, чем при СКВ.
Подводя итог проведенным исследованиям, мы пришли к заключению, что обязательным условием для производства тонзиллэктомии у больных СКВ или системной склеродермией является минимальная активность процесса, наступившая спонтанно или под влиянием лечения кортикостероидами, либо полная ремиссия заболевания. Операцию наиболее целесообразно производить в осенне-зимние месяцы.
Правильный выбор момента для операции и применение описанной выше методики тонзиллэктомии у больных с диффузными заболеваниями соединительной ткани дают весьма обнадеживающие результаты (отсутствие осложнений и генерализации основного заболевания). Об этом свидетельствуют как обследование, произведенное в клинике МНИИ уха, горла и носа, так и результаты, полученные в отделении пограничных форм Института ревматологии РАМН, куда больных переводили после операции. Лишь у одной больной с подострым течением СКВ и у одной больной системной склеродермией отмечалось обострение основного заболевания. У всех остальных больных после тонзиллэктомии с учетом указанных выше условий не выявлено ни обострения основного заболевания, ни тем более генерализации процесса независимо от варианта течения СКВ или системной склеродермии.
Применение указанной методики способствует получению обнадеживающих результатов при тонзиллэктомии у лиц, страдающих диффузными заболеваниями соединительной ткани. Однако, несмотря на это, нельзя снимать с повестки дня положение о том, что тонзиллэктомия для этой группы больных — серьезное вмешательство, которое должно производиться при наличии бесспорно доказанного хронического тонзиллита в период наименьшей активности основного процесса, с использованием описанной выше методики.
Изучая отдаленные результаты тонзиллэктомии у больных СКВ, мы отметили, что у 8 наступила стабилизация процесса. У 3 больных через 5—6 лет наблюдалось обострение после охлаждения. У 7 больных течение процесса было волнообразным, наблюдались периодические, выраженные в той или иной степени обострения, не связанные с патологией глотки. О 3 больных сведений нет. Во всяком случае никто из 18 больных СКВ, находившихся под нашим динамическим наблюдением, в течение 5 лет не умер.
Особое мнение сложилось у нас о роли тонзиллэктомии в течении системной склеродермии. При этом заболевании тонзиллэктомия приводила к более торпидному течению процесса у большинства больных. У некоторых из них трудоспособность сохранялась на протяжении 8 лет.
Тонзиллэктомия, проведенная с учетом активности основного заболевания и с применением гормонально-медикаментозной премедикации, не вызвала обострений процесса в послеоперационном периоде. Многолетнее наблюдение дало возможность констатировать у некоторых больных переход подострого течения склеродермии в хроническое.
Таким образом, ликвидация хронических очагов тонзиллогенной инфекции может рассматриваться как один из этапов в комплексной терапии этих тяжелых заболеваний.
Резюмируя изложенное, мы считаем, что при наличии декомпепсированного хронического тонзиллита при системных заболеваниях соединительной ткани тактика оториноларингологов и ревматологов должна быть направлена на своевременную радикальную санацию очага тонзиллогенной инфекции. При этом необходимо: 1) выбрать время для производства оперативного вмешательства; 2) применять изложенную методику премедикации как при подготовке больных к операции, так и при проведении самой тонзиллэктомии и рациональном ведении послеоперационного периода; 3) в каждом отдельном случае СКВ и системной склеродермии показания к тонзиллэктомии следует устанавливать индивидуально, с учетом особенностей течения основного заболевания.
- Вернуться в оглавление раздела "отоларингология"
Материал подготовлен - редакторами сайта MedicalPlanet
Содержание
- Признаки и последствия ангины
- Правила безопасности во избежание заражения ангиной
- Что происходит в организме после ангины
- Как развивается ревматизм после ангины
- Методы профилактики появления ангины и ревматизма
- Закаливающие процедуры
Очень часто люди, которые болели ангиной сами или наблюдали протекание этого заболевания у близких людей, считают его чуть хуже, чем обычная простуда. Мало кто задумывается, какие последствия могут возникнуть после такой болезни.Одним из самых распространенных и наиболее серьезных осложнений после ангины считается ревматизм.
Признаки и последствия ангины

Лечить ангину необходимо сразу, как только заметили первые признаки, так как, в зависимости от степени заболевания, могут поражаться внутренние органы, и состояние здоровья в дальнейшем будет оставлять желать лучшего. Предположение о том, что, заболев один раз, можно избежать последствий, ошибочное. Ревматизм может возникнуть даже после единственной в жизни ангины, поэтому нужно оберегать себя от этого заболевания. Заразиться ангиной через носителей болезни легко. Очень важно защитить от нее детей, так как они более восприимчивы, и людей при хроническом тонзиллите. Поэтому родители должны следить за состоянием ребенка после ангины. При первых признаках болезни надо сразу обращаться к врачу.
Существуют правила безопасности, которых нужно придерживаться, чтобы не заразиться ангиной от человека, живущего рядом. Больного ангиной нужно по возможности изолировать от окружающих, регулярно проветривать помещение, в котором он находится, увлажнять воздух, следить за отсутствие пыли. Выделить посуду, которую обязательно дезинфицировать. Больной ангиной должен соблюдать все указания врача, и, главное, постельный режим. Полным выздоровление считается при нормальном анализе крови.
Зачастую бывает, что как только первые признаки исчезли, человек выходит на работу, возвращается к привычному образу жизни, но болезнь не вылечена полностью. Все это приводит к тому, что заболевание переходит в латентную форму, и риск возникновения ревматизма повышается. Но еще хуже, когда ангина начинает повторяться часто и становится причиной постоянного воспаления миндалин, которое называется хроническим тонзиллитом. Симптомы такой болезни — болезненное глотание, незначительное повышение температуры, утомляемость и появление неприятного запаха изо рта.

После ангины или обострения хронического тонзиллита кровеносные и лимфатические сосуды поражаются токсинами, которые являются продуктами распада клеток от зараженных миндалин и погибших микробов. Они считаются ядом, который отравляет органы, ткани организма, оказывая негативное влияние на организм. Из-за этого защитные силы человека перестраиваются, и больной организм становится подвержен стрептококковой инфекции. Поэтому повторные попадания микроба в организм приводят к ревматизму.
Необходимо помнить, что после заболевания ангиной не вырабатывается иммунитет к этой болезни. От повторной ситуации никто не застрахован. К ангине может привести хроническое воспаление миндалин. Существуют различные методы лечения, основные из них — это воздействие рентгеновскими или ультрафиолетовыми лучами. Но когда это не приводит к желаемым результатам, то прибегают к оперативному удалению миндалин — тонзилэктомии. Если ангину не лечить, то вероятность возникновения ревматизма достаточно велика.
Как развивается ревматизм после ангины
Ревматизм — это страшная болезнь, которая может развиться в любом возрасте, приводит к инвалидности и укорачивает жизнь. Она развивается после попадания в организм стрептококковой инфекции, после заражения которой следует воспаление соединительной ткани. Так как из этой ткани состоят все органы и системы организма, то поражается все тело. В первую очередь страдает сердце, кровеносные сосуды и суставы. Ревматизм может проявиться через пару недель после ангины. Сразу опухают суставы, образуются покраснения над ними, появляются боли, которые усиливаются ночью. Все это сопровождается общей слабостью и повышением температуры. При остром ревматизме даже нежное прикосновение причиняет сильную боль. Помимо суставов, этой болезнью поражаются внутренние органы и развивается нарушение нервной системы. При первых признаках нужно сразу посетить специалиста.

Поражение нервной системы проявляется нарушением координации движений, эмоциональной неуравновешенностью, невнимательностью, быстрой утомляемостью и пассивностью. Позже развиваются двигательные нарушения, такие как неконтролируемые движения, гримасы, нарушения речи и другие неприятные признаки. Поражение нервной системы сопровождается постоянной головной болью, а иногда и судорожными припадками. Самое страшное для больных ревматизмом заключается в том, что это заболевание, возникнув однажды, многократно возобновляется и беспокоит потом всю жизнь. При этом постепенно формируются тяжелые пороки сердечных клапанов. Первый признак — это одышка при подъеме по лестнице и быстрой ходьбе. Более тяжелый случай, когда по ночам возникают приступы сердечной астмы, также возможны сердцебиения, кашель, иногда с кровью, чувство тяжести в груди, отеки, головокружения и обмороки. Ревматизм развивается довольно быстро, и его симптомы сигнализируют о том, что организм в опасности.
Поставить правильный диагноз может только врач-ревматолог. Чтобы диагностировать ревматизм, необходимо сначала пройти общий клинический и иммунологический анализ крови, с помощью которого выявляются признаки воспаления и специфические вещества, свидетельствующие о наличии в организме ревматизма. Проводить такое обследование рекомендуется минимум через три недели после возникновения заболевания. Практически у всех больных ревматизм провоцирует болезни сердца, поэтому в первую очередь происходит проверка этого органа. Иногда ревматолог, по своему усмотрению, назначает дополнительно обследование суставов. После этого комплексного исследования ревматизм эффективно лечится.
Методы профилактики появления ангины и ревматизма
В первую очередь нужно следить за здоровьем зубов и регулярно посещать стоматолога. Микробы опускаются на миндалины, тем самым заражая их. Большое значение для предупреждения ангины имеет свободное дыхание носом. Если человек дышит ртом, то нарушается естественный процесс нагрева воздуха, как через нос, в результате может произойти охлаждение миндалин. Причиной тяжелого дыхания могут быть болезни полостей носа. Они поддаются лечению, поэтому решить эту проблему можно. На индивидуальную устойчивость организма к микробам, иммунитет влияют многие факторы, в том числе генетические. На некоторые из них повлиять нельзя, но условия жизни изменить можно. Чтобы избежать этого, нужно регулярно проводить закаливающие процедуры.

Например, отличным способом считается посещение русской бани. И пусть не пугает то, что нужно будет опуститься после парилки в холодную воду. Организм сам этого захочет и будет благодарен за такое закаливание. Если регулярно посещать баню, то можно в короткие сроки избавиться от сердечно-сосудистых заболеваний, улучшить тонус кожи и поднять иммунитет. Учитывая тот факт, что ревматизм чаще всего начинается в дошкольном и школьном возрасте, нужно с раннего детства уделять много времени физическому воспитанию и закаливанию ребенка.
Для грудничков закаливание необходимо начинать с небольшого количества воды. Знакомить с холодной водой нужно постепенно, сначала брызгая на ребенка, затем поливая. После обливания обязательно обсохнуть на воздухе, лучше, если это будет в движении. Не стоит бояться легкой дрожи, так как это своего рода микромассаж самого себя. Нужно следить за тем, чтобы она не перешла в озноб, после которого наступает переохлаждение. Если заметили хотя бы один из его признаков — гусиная кожа, озноб, посинение губ, немедленно выводите ребенка из воды, согрейте, насухо растерев махровым полотенцем так, чтобы кожа горела, при возможности напоите горячим чаем. Если ребенок боится воды, к обливанию нужно приучать через игру, это самый приятный и действенный способ.
Еще одна процедура закаливания называется моржеванием. Это короткое погружение в ледяную воду или плавание в ней на небольшие расстояния. Смысл моржевания в том, что организм быстро отдает большое количество тепла, а при регулярных занятиях это позволяет укрепить иммунитет, улучшить кровообращение и температурную регуляцию организма. Для детей она не очень подходит, особенно для грудничков. Если родители занимаются этим давно, то можно создать семейную традицию. Но к этому виду оздоровления нужно подходить очень серьезно и желательно перед началом проконсультироваться с врачом. Есть много способов закаливания, и каждый может выбрать себе по душе, главное, хотеть быть здоровым.
Самое главное, что начинать этот путь к здоровью можно только тогда, когда человек чувствует себя хорошо, но не во время болезни, а через некоторое время после нее. Профилактикой ревматизма считается активный образ жизни и соблюдение правильного питания. Будьте здоровы!
Этому вопросу посвящено огромное количество литературы и интернет-сайтов. Остановимся коротко лишь на отдельных пунктах, имеющих, как нам кажется, известное значение для единого подхода к анализу.
В настоящее время накопилось столько убедительных доказательств стрептококковой этиологии ревматизма, а следовательно, об общности этиологии ангины и ревматизма, что вряд ли есть основание сомневаться в значении ангины в развитии последнего.
Каковы же эти доказательства?
Еще Л. С. Гиршберг описал вспышку ангины среди студентов Смоленска, за которой следовало массовое заболевание ревматизмом переболевших ангиной (студенты заболевали ревматизмом через 4-8 дней после ангины). С окончанием вспышки ангины закончилась и вспышка ревматизма, и она не возобновлялась, несмотря на наступившую в то время эпидемию гриппа. В те же годы Uells и Nesta наблюдали вспышку ангины в студенческом общежитии, где параллельно появлялось значительное количество больных скарлатиной и ревматизмом. Frank и др., наблюдавшие за контингентами из десятков тысяч людей, отметили, что после поступления нового пополнения происходили эпидемические вспышки ангины, вслед за которыми часть переболевших ангиной заболевала ревматизмом. Важно подчеркнуть, что в разные годы был различный, но всегда один господствующий серотип гемолитического стрептококка группы А, который выделялся у больных ангиной, у окружающих и у больных ревматизмом. Таких данных много.
Следующим доказательством стрептококковой этиологии ревматизма и непосредственной роли ангины в его возникновении служит неоспоримый общепризнанный положительный эффект применения пенициллина и его препаратов пролонгированного действия (бензатинпенициллина, бициллина и пр.) для профилактики ревматизма и его рецидивов. Планомерное применение этих препаратов приводит к урежению не только рецидивов ревматизма, но и обострения хронического тонзиллита (рецидивов ангин). Приведем лишь данные Borger, так как он (как и многие зарубежные авторы) для профилактики рецидивов ревматизма применял только бензатинпенициллин без так называемых антиревматических средств (ацетилсалициловая кислота, амидопирин), и потому в результатах, полученных им, ярче проявляется роль противострептококкового лечения. Он вводил больным ревматизмом 1 200 000 упомянутого препарата внутримышечно 1 раз через каждые 4 недели и отметил прекращение рецидивов болезни у 95,7% больных.
Из многочисленных работ, показывающих профилактическое значение применения бициллина (бензатинпенициллина-Г), сошлемся хотя бы на одно сообщение. Frank и др. в результате многолетнего наблюдения за огромными коллективами новобранцев в тренировочном центре Военно-морских Сил США показали, что профилактическое введение 1 200 000 бензатинпенициллина-Г предупреждает эпидемическую вспышку ангины, вместе с этим исчезает и ревматизм и появляется лишь при нарушении установленного порядка антибиотикопрофилактики. Они же подчеркивают, что проведенные ранее общегигиенические мероприятия не дали положительного эффекта.
Особенно веским доказательством связи ангины с ревматизмом является выделение из крови больных ревматизмом возбудителя ангины - стрептококка. Стрептококк даже при современном ревматизме, заметно изменившем свое течение, высевается у 56,6% больных. Важно отметить, что во время атак ревматизма, сопровождающихся лихорадкой, процент высева высок, а при стихании падает до 7-8%. Некоторые авторы обнаружили стрептококк даже в самом пораженном ревматическим процессом сердце. Правда, большинство авторов получили отрицательные результаты, но в настоящее время известно, что стрептококки в организме человека значительно изменяются (вплоть до фильтрующихся форм) и из тканей обычными способами не выделяются. Показателен в этом отношении пример кожи: вне рецидива в коже микроб не обнаруживается, при рецидиве же возбудитель выделяется очень легко. Кроме того, при эволюции ревматического эндокардита в ревмо-септический, а затем септический стрептококк как из крови, так и из самих створок пораженного клапана высевается с абсолютным постоянством.
Аллергия к бетагемолитическому стрептококку наиболее часто обнаруживается именно у больных ревматизмом). Так, Е. И. Гудкова обнаружила положительную реакцию на введение 10 кожных доз фибриаллергена у 96-98% больных ревматизмом. Это самый высокий процент обнаружения аллергии к стрептококку по сравнению со всеми другими стрептококковыми заболеваниями.
Известным подспорьем для выявления связи тонзиллярной патологии с кардиальной и, в частности, с ревматизмом служит также уменьшение частоты рецидивов ревматизма после тонзиллэктомии у лиц с сочетанным заболеванием ревматизмом и хроническим тонзиллитом. Рецидивы ревматизма, поданным большинства авторов, уменьшались в 2-2,5 раза. Более того, как показала Г. Н. Попова, в большинстве неудачных случаев, когда продолжались рецидивы ревматизма, тонзиллэктомия технически не была выполнена безупречно - были оставлены не удаленные кусочки миндалин, и наступали рецидивы тонзиллита. Она предупреждает о необходимости полного удаления при тонзиллэктомии по возможности всей ткани нёбных миндалин. Раньше на это указывали Б. С. Преображенский, К. Н. Козицкая и др. Мы не останавливаемся на необходимости выбора рациональных сроков тонзиллэктомии в зависимости от фазы ревматизма и пр. Заметим только, что обострения ревматизма после тонзиллэктомии наблюдаются часто от 17%, по П. А. Преображенскому и Г. Е. Перчиковой, до 60%, по К. Н. Козицкой, Г. Н. Попова и С. А. Ярлыков сообщают средние цифры. Однако С. Ф. Олейник и др. указывают, что этих рецидивов можно избежать путем рациональной антибиотикотерапии после тонзиллэктомии. Мы полностью согласны с этим мнением.
Особенно ярко выступает профилактическое значение своевременно проведенной тонзиллэктомии, когда у больного хроническим тонзиллитом еще не развился ревматизм. На это указывают 3. М. Волынский, В. А. Вальдман, А. В. Долгополова и др. Показательны в этом отношении данные И. А. Рыбчук и И. Г. Шалковского. Они оперировали 2011 больных хроническим тонзиллитом и наблюдали за ними в течение 6 лет. За эти 6 лет ревматизм возник только у 2 оперированных (0,099%), т. е. заболеваемость ревматизмом формально снизилась в 33 раза. Однако фактически наблюдалась полная ликвидация заболеваемости ревматизмом среди тех, кто перестал болеть ангинами. Если же этих 2 человек отнести к продолжавшим болеть ангинами после тонзиллэктомии 126 больным, то получается, что заболеваемость ревматизмом среди них составила 1,9%, что почти равняется средней заболеваемости ревматизмом среди болеющих спорадическими ангинами.
Однако при более детальном анализе материала авторов дело представляется нам несколько в ином свете. При хроническом тонзиллите ревматических гранулем и не должно быть, так как реакция на стрептококк еще неспецифическая (катаральное или гнойное воспаление). Если же после (или во время) ангины развился ревматизм, это значит, что вместо вульгарного воспаления или, вернее, наряду с ним имеется и специфическая гранулематозная реакция. Можно и то понять, почему авторы обнаруживали в миндалинах специфические гранулемы только тогда, когда ревматизму предшествовала ангина. По-видимому, только в таком случае оставались в миндаликовой ткани свежие гранулемы, а позже наступало рубцевание. Сама же Г. Н. Попова в последующей работе пишет, что ревматизму предшествовали обычные катаральные, фолликулярные, лакунарные и даже флегмонозные ангины. Она описывает характерные клинические черты лишь той ангины и мезофарингита, которые возникают через некоторое время (2-3 недели) после обычной ангины, за 1-3 дня перед самой атакой ревматизма, или перед обострением уже имеющегося у больного ревматизма. Только эти мезофарингиты (с резкой гиперемией и отечностью нёбных дужек, задней стенки глотки при малом вовлечении нёбных миндалин) и ангины (явления острого тонзиллита и перипаратонзиллита с инфильтрацией верхнелатерального участка между передними и задними нёбными дужками) она называет ревматическими. Но трудно представить себе, что у одного и того же человека сначала возникает обычная ангина, а через неделю - ревматическая. Логичнее допустить, что в последнем случае наступает ранний рецидив ангины в уже сенсибилизированном организме и активация стрептококковой инфекции поэтому приводит уже не к вульгарному воспалению (лакунарно-фолликулярный тонзиллит), а к экссудативно-гранулематозному. К этому времени оказываются прорванными и биологические барьеры и инфекция (гранулематозный процесс с неспецифическими экссудативными изменениями) выходит за пределы миндалин (в средостение, сердце и пр.).
Так или иначе, сама эпидемиологическая практика показывает, что ревматических ангин не существует, так как ревматизм наиболее часто возникает при эпидемической вспышке самых обычных стрептококковых ангин. Определенное значение придается в развитии ревматизма и хроническому тонзиллиту.
Однако мы в наших наблюдениях не смогли подтвердить это мнение. Мы убедились, что хронический тонзиллит вне обострения не приводит к развитию ревматизма (по крайней мере у взрослых). Наблюдая за большой группой больных хроническим тонзиллитом (372 человека) в течение от 1 до 5 лет, мы не могли отметить ни у одного из них возникновения ревматизма при условии, что во время каждого обострения (ангины) больные принимали достаточно мощное противострептококковое лечение. Ряд авторов также считают, что в генезе ревматизма главное значение имеет не сам хронический тонзиллит, а его обострения (рецидивы ангины).
На основании изложенного материала можно прийти к заключению, что связь ангины (и обострения хронического тонзиллита) с ревматизмом несомненна, что ангина и ревматизм имеют одну этиологию - стрептококковую и что ревматизм может развиться после любой ангины, как первичной, так и рецидивной. Особенно опасны ранние рецидивы - в течение первого-второго месяца после первой ангины.
Читайте также:


