Как узнать беременность или инфекция



Как понять, что вы беременны?
- Многие считают, что перед критическими днями боли допустимы, однако будущие мамы, которые планировали беременность, о болях внизу живота в первую очередь и упоминают, когда называют первые признаки беременности. И случаются эти боли не за 1-2 дня до начала нового цикла, а за 5-7 дней, - объясняет акушер-гинеколог Маргарита Халимова.
Оказывается, эти неприятные ощущения появляются потому, что яйцеклетка оплодотворяется и на третий день после овуляции прикрепляется к эндометрию внутри матки. С этого момента начинают происходить физиологические изменения в женском организме.
И снова, скажете вы, похоже на первые признаки грядущих месячных. Однако и чувствительность груди может быть признаком беременности на ранних сроках. При этом, по словам гинекологов, у беременных боли в груди выражены намного ярче, чем перед критическими днями.
Эти боли потом пропадают, так как организм привыкает к новому гормональному фону.
Во время беременности в организме женщины происходят гормональные изменения, они часто сказываются на эмоциональном фоне женщины. Многие будущие мамы замечают, что в период ожидания малыша стали более чувствительны, их легче стало разжалобить и довести до слез. Они то полны энергии и пребывают в эйфории, то падают без сил и тревожатся без повода.
Чаще всего такие перепады настроения проявляются ближе к 6 неделе, но могут возникать и раньше.

Большинство будущих мам понимают, что беременны, когда критические дни не приходят в назначенный срок. Это повод для похода в аптеку за тестом на беременность, и лучше с этим не откладывать.
- Задержка месячных на 1-2 дня, если речь идёт о регулярном цикле, может стать первым звоночком, чтобы сделать тест. Однако, некоторые женщины считают, что застудились, и из-за этого цикл якобы может увеличиться с 28 дней до 35, а то и до 40. В итоге, когда в 35-40 дней делают тест, акушерский срок беременности уже 5-6 недель, - поясняет акушер-гинеколог Маргарита Халимова.
Нужно понимать, что менструальный цикл считается задержавшимся, если месячные опоздали на 5 или более дней. Увы, домашние тесты могут оказаться не слишком точны на таких ранних сроках, так что лучше перестраховаться и сдать анализы.
Если внимательно присмотреться к своему телу, то на 4-6 неделе можно заметить, что ореол сосков начинает темнеть. Велика вероятность обнаружить, что любимый бюстгальтер стал тесноват.
У многих женщин эти симптомы беременности проявляются лишь на поздних сроках, а кто-то получает новые пышные формы еще в первом триместре.
У некоторых женщин на 4-6 неделе беременности возникает постоянная тошнота. Она может накатывать с утра, а может и по ходу дня. Чаще всего тошнота проходит в течение первых четырех месяцев. Гинекологи рекомендуют обязательно упомянуть этот симптом на плановом осмотре, ведь тошнота отнюдь не является нормой для беременной женщины. Часто это признак других заболеваний.
Если вас периодически тошнит, не забывайте пить воду, чтобы восполнять недостаток жидкости.
Ну кто из нас сегодня не чувствует периодически сонливость и усталость. Вот только обычно усталость проходит после пары дней отдыха. Если же она никуда не девается, а только накапливается, и спать хочется не только вечером, но и днём, пора озадачиться.
Если следом за этими симптомами последует задержка, в первый же день идем в аптеку за тестом.
На ранних сроках беременности у будущих мам часто падает кровяное давление, из-за этого могут возникать головокружения. Обычно мир расплывается, когда женщина совершает резкие движения или меняет положение тела.
Пониженное давление – не повод для беспокойства, а вот с повышенным давлением на ранних сроках шутки плохи. Если вас мучает именно оно, обязательно сообщите об этом врачу, ведь давление может сигнализировать о проблемах со здоровьем.
Если вы заметили за собой один или несколько этих симптомов, значит, имеет смысл купить тест на беременность. Если он положительный, поздравляем, вы ждете малыша.
- Можно подстраховаться и сдать анализ на ХГЧ (хорионический гонадотропин). Его делают в любой лаборатории, а результат теста можно получить в течении нескольких часов, - поясняет акушер-гинеколог Маргарита Халимова.
Третьим важным моментом для определения беременности является УЗИ. Его советуют сделать для того, чтобы исключить внематочную беременность. Если окажется, что это именно она, то придется сделать операцию. Но если вы обнаружите ее на ранних сроках, избежите опасных последствий. ⠀
Что необходимо делать на ранних сроках?
Первое, что следует сделать сразу после того, как вы поняли, что беременны – пойти к гинекологу. Он поставит вас на учет, назначит необходимые анализы, витамины. Гинеколог же объяснит вам план действий на ближайшие 9 месяцев, расскажет, что можно и чего нельзя делать в положении.
Если по каким-то обстоятельствам нет возможности прийти на осмотр гинеколога, вот ряд вещей, которые категорически запрещены беременным:
- алкоголь;
- антибиотики без консультации врача;
- горячие ванны;
- поднятие тяжестей;
- стрессы, переживания;
- продукты, которые вызывают брожение в кишечнике;
- курение, в том числе пассивное.
Нужно избегать инфекций и простудных заболеваний.
А вот, что наоборот нужно делать почаще: ⠀
- расслабляющие ванночки для рук, ног;
- отдыхать;
- наслаждаться своим новым состоянием;
- получать больше гормона радости (смотреть любимые фильмы, читать книги, гулять на свежем воздухе);
- укреплять иммунитет;
- беречь себя и своего будущего малыша.
Будущие мамы должны особенно тщательно следить за своим здоровьем, поскольку в период беременности женский организм претерпевает серьезные изменения, его защитные силы работают на пределе, а это может привести к развитию различных инфекций.
Известно, что любое заболевание, вызванное вирусами либо иными патогенными микроорганизмами, является серьезной угрозой для плода. Паразитические агенты, легко проникая через плаценту, способны спровоцировать развитие внутриутробной инфекции, что крайне опасно для ребенка.

Поэтому каждая женщина, готовящаяся в скором времени стать мамой, обязана знать все о внутриутробных инфекциях: по какой причине они развиваются, какими симптомами характеризуются, какие методы используются для их лечения.
Что представляет собой данная патология
В медицине термином ВУИ (внутриутробные инфекции) обозначается большая группа заболеваний, при которых происходит инфекционное поражение плода. Провоцирующим фактором, как правило, является проникновение патогенной микрофлоры в утробу матери.
Подобный процесс при несвоевременно начатой адекватной терапии может привести к очень тяжелым последствиям, включая гибель малыша.

В основном инфекция попадает к развивающемуся плоду непосредственно от больной матери. Дело в том, что в период беременности у мамы с будущим ребенком общая система кровоснабжения. По этой причине свободно происходит обмен физиологическими жидкостями между двумя организмами.
Если к этому фактору добавить еще то, что с наступлением беременности организм женщины начинает меньше вырабатывать антител, можно легко понять, почему даже безопасная бактерия способна стать причиной ВУИ.
Классификация
В зависимости от вида патогенных микроорганизмов, запустивших инфекционный процесс, различают следующие формы внутриутробных инфекций:
- Бактериальные. Обычно их развитие бывает спровоцировано листерией, туберкулезной палочкой, бледной трепонемой (возбудитель сифилиса).
- Грибково-паразитарные инфекции вызывают кандиды, хламидии, микоплазма, токсоплазма и прочие представители семейства грибов.
- Вирусные процессы являются следствием заражения герпесом, энтеровирусами, краснухой, гепатитом и прочими возбудителями этого класса.
- Смешанные формы диагностируются в преобладающем числе случаев ВУИ (примерно 50% от общего числа заболеваний).
Объясняется этот факт тем, что организм будущей матери становится восприимчив не к единственному штамму возбудителей либо отдельной группе, а ко всем патогенным микроорганизмам. То есть защитный барьер будущей мамы ослабевает и не может в полной мере противостоять атакам инфекционных агентов.
Но в то же время любая женщина на протяжении жизни переносит всевозможные инфекции, после которых формируется стойкий иммунитет. По этой причине в медицинской практике чаще всего встречаются случаи, когда виновниками инвазии становится группа из 3-4 возбудителей.
Основные пути заражения плода
Конечно, любую будущую маму больше всего волнует вопрос, каким образом инфекция может попасть к только что зародившемуся живому комочку.
Существует четыре способа проникновения патогенной микрофлоры:
- восходящий путь состоит в распространении инфекции через половые органы (хламидии, энтерококки);
- нисходящим путем к плоду попадают инфекционные возбудители из маточных труб, если у женщины были воспалительные процессы придатков;
- гематогенный, то есть через кровь, считается самым частым способом распространения инфекции (вирусы, токсоплазма);
- интранатальный метод передачи происходит при контакте плода с зараженными околоплодными водами либо при родах.
Основные маркеры ВУИ при беременности
По одним клиническим признакам определить вид возбудителя, спровоцировавшего развитие внутриутробной инфекции, невозможно. Поэтому в медицинской практике для этой цели применяется проведение лабораторных тестов. Причем для точной диагностики требуется брать анализы несколько раз.
Следует знать, что в медицине внутриутробные инфекции обозначаются, как TORCH-синдром. В этой латинской аббревиатуре нашли отражение все самые часто встречающиеся инфекции.
T — токсоплазмоз
Это самая опасная инфекция, которая способна поражать плод и оставлять такие тяжелые последствия, как:
- Микроцефалия.
- Самопроизвольный выкидыш.
- Задержка психомоторного развития ребенка.
- Поражения органов зрения.
O — остальные инфекции
В числе которых паровирус В19, дающий высокий процент детской смертности (10 из 100 случаев). В эту группу стоит отнести врожденную ветряную оспу, гепатит В, листериоз, сифилис и другие инфекции.
R — краснуха
Это тоже одна из самых коварных инфекций, которая приводит к аномалиям развития и уродствам плода. Самый опасный срок – до 16 недель беременности. Из нежелательных последствий этой инфекции стоит отметить:
- микроцефалию;
- внутриутробную гибель плода;
- пороки сердца;
- врожденную катаракту;
- энцефалит;
- кожные заболевания.
C —цитомегалия
Если причиной ВУИ станет этот возбудитель, у будущего малыша может развиться снижение слуха по нейросенсорному типу. Инфекция способна привести к полной слепоте ребенка, повлиять на нормальное физическое и психическое развитие. Нередко данная инфекция приводит к рождению мертвого младенца.
H — вирус простого герпеса
Тоже оставляет тяжелейшие последствия. Легко проникая через плацентарный барьер, ВГ поражает головной мозг плода, что впоследствии негативно сказывается на умственных способностях ребенка. Кроме этого, герпетическая инфекция наносит ощутимый удар по печени, кроветворной системе и другим важным органам. В тяжелых случаях ВУИ, вызванная вирусом герпеса, приводит к мертворождению.
Нельзя оставить без внимания и вирус иммунодефицита (ВИЧ), несущий огромную угрозу развивающемуся в утробе мамы плоду. Благодаря возможностям современной медицины сегодня все будущие матери в обязательном порядке проходят обследование на наличие этой опасной инфекции. Поэтому медикам удается своевременно ее выявить, что позволяет предпринять все положенные меры для предотвращения заражения плода.

Нужно еще обратить внимание на такой важный момент: сегодня всем родителям, планирующим обзавестись потомством, врачи рекомендуют сдать ряд лабораторных тестов. Это мероприятие помогает своевременно выявить наличие возбудителей опасных заболеваний.
Опасность внутриутробных инфекций
Главная угроза этой группы заболеваний заключается в том, что невидимые агенты вмешиваются в процесс развития плода, тем самым нанося огромный ущерб беззащитному организму.
Конечно, подобное вмешательство не проходит бесследно, потому что малыши появляются на свет слабыми, с небольшой массой тела и всевозможными пороками развития.
Особенно опасны ВУИ в первом триместре беременности, когда происходит закладка всех органов и систем будущего ребенка. Если в этот период произошло инфицирование, малыш может родиться с явными дефектами. Очень часто в таких случаях на свет появляются младенцы, совсем неприспособленные к самостоятельной жизни.
Также одним из самых частых осложнений ВУИ является самопроизвольный выкидыш на ранних этапах беременности либо преждевременные роды на более поздних сроках. Протекать внутриутробная инфекция может как в острой, так и в хронической форме.

Для будущей мамы ВУИ при беременности во 2 триместре опасны тем, что они повышают вероятность развития септического процесса. Для малыша рисков намного больше: это, прежде всего, различные аномалии развития, уродства, поражения органов слуха и зрения, пороки сердца и прочие осложнения. О многих из таких последствий уже было сказано выше.
Конечно, исход инфекционного процесса и прогноз на будущее зависят от сочетания следующих факторов:
- длительность заболевания;
- срок гестации (беременности);
- виды и число штаммов;
- степень стойкости материнского иммунитета.
Если ВУИ удастся выявить на начальных этапах и своевременно заняться соответствующей терапией, то есть шансы сохранить жизнь ребенку и минимизировать последствия патологии.
Причины возникновения ВУИ
Наукой до сих пор точно не установлены все факторы, провоцирующие развитие внутриутробных инфекций. Но точно известно, что способствовать могут:
- патологии мочеполовой сферы женщины;
- угнетенный иммунитет, включая ВИЧ-инфицирование;
- респираторные заболевания, особенно в первом триместре беременности;
- обострение хронических патологий;
- любые хирургические манипуляции на любом этапе гестации.
Нужно помнить, что в любом случае заражение плода происходит только от матери.
Группы риска
Задаваясь вопросом о риске ВУИ при беременности, что это и кто наиболее подвержен, то, как правило, носителями патогенных агентов бывают пациентки:
- у которых уже рождались дети с признаками ВУИ:
- имеющие детей, посещающих детские учреждения;
- работающие в медицинской области и в сфере образования;
- страдающие хроническими патологиями воспалительного характера любой локализации;
- женщины, рожавшие ранее недоношенных детей.
Из всего вышесказанного можно заключить, что ВУИ чаще всего встречаются у женщин, более подверженных риску заражения инфекциями. К группе риска ВУИ при беременности (что это, рассмотрено выше) стоит отнести также пациенток, которые часто делали аборты.
Клинические симптомы
Трудность диагностики ВУИ заключается в том, что патология преимущественно протекает в скрытой форме. Часто болезнь просто маскируется под элементарное ухудшение общего состояния, что обычно принимается за течение токсикоза. Поэтому медикам удается выявить патологический процесс, когда он принимает генерализованную форму.
Среди симптомов, которые должны насторожить будущую маму, следует выделить следующие клинические проявления:
- повышение температурного фона;
- воспаление лимфатических узлов;
- боли в суставах;
- кожная сыпь;
- конъюнктивит;
- различные проявления простуды (кашель, насморк).
Если перечисленные симптомы отмечаются на протяжении длительного времени, женщине следует обязательно сказать об этом врачу.
Подозревать поражение плода инфекцией можно по следующим признакам:
- медленный рост и развитие;
- изменение объема околоплодных вод;
- появление у плода признаков гидроцефалии;
- пороки плаценты;
- поликистоз;
- размеры плода меньше положенных по сроку норм.
Выявить перечисленные здесь отклонения помогает ультразвуковая диагностика.
Методы диагностики
Чтобы точно установить признаки ВУИ при беременности, медики используют целый комплекс мероприятий. В их число входят такие обязательные процедуры, как:
- Взятие мазков на посев из влагалища.
- Анализ на ВУИ при беременности (проверяется кровь на антитела).
- Кардиотокография.
- При необходимости проводится берется на анализ физиологическая жидкость беременной, чтобы сделать тест на ДНК.
Уже стало понятно, что такое ВУИ при беременности. На УЗИ признаки заболевания, кстати, тоже определяют. Кроме этого, врач тщательно собирает сведения о перенесенных ранее заболеваниях, наличии у женщины хронических процессов. Впоследствии по результатам всех перечисленных видов обследования делается диагностическое заключение. При этом обязательно оценивается тяжесть поражения плода, определяется методика дальнейшего лечения.
После рождения младенца сразу делается забор крови из пуповины, а также исследуются околоплодные воды. В особенных случаях у новорожденных берут на исследование спинномозговой секрет, мочу и слюну. Такие пробы позволяют шире видеть картину протекающего процесса.
Принципы лечения
Если подтвержден диагноз ВУИ при беременности, медики разрабатывают индивидуальную программу терапии. Как правило, такое лечение включает:
- Применение антибиотиков, чтобы минимизировать причиненный плоду ущерб и предупредить осложнения.
- Если выявлена грибковая инфекция, то проводится курс лечения препаратами пенициллинового ряда.
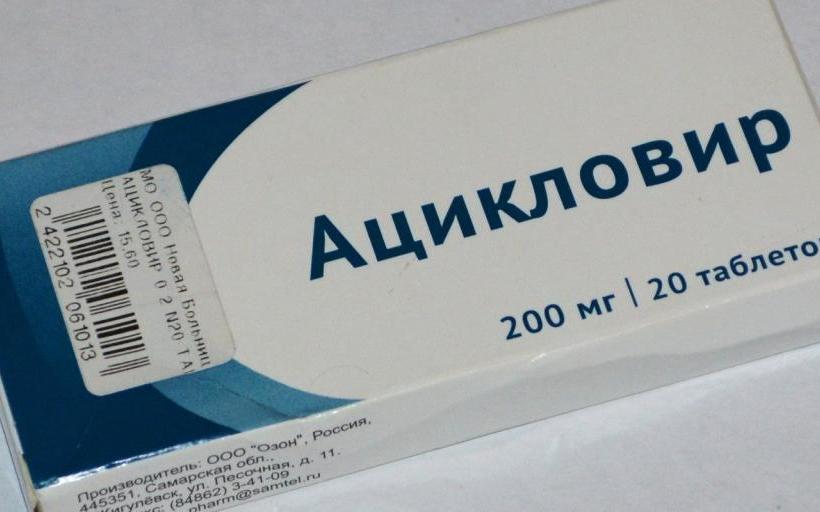
- При вирусных заражениях используются такие лекарственные средства, как "Ацикловир".
- Обязательно включаются в лечение ВУИ при беременности общеукрепляющие средства, а также иммуномодуляторы. Они помогут восстановить нормальный потенциал защитных сил.
- Для устранения негативной симптоматики используются жаропонижающие и снимающие боль лекарства в дозировке, которая приемлема для будущей мамы.
Дети, рожденные с признаками ВУИ, подлежат длительному наблюдению (до 6 лет).
Заключение
Мамы должны знать, что такие серьезные патологии не проходят бесследно. Поэтому таких малышей нужно охранять от простуд, контактов с инфекционными больными.
Любая женщина, планирующая беременность, должна укреплять собственный иммунитет, а также обязательно соблюдать все профилактические меры по предупреждению инфекционных заболеваний.

- 24 Июня, 2019
- Беременность
- Светлана Павлова
Любая женщина, мечтающая о ребенке, с нетерпением ожидает признаков беременности. На ранних сроках – это отсутствие месячных, повышение базальной температуры, недомогание, изменения молочных желез и положительный тест, то есть две заветные полосочки. Период, когда появятся первые симптомы, индивидуален для каждой будущей мамы. Поэтому для подтверждения своих догадок обязательно посетите женского доктора.
Что такое первая неделя?
Это начало очередной менструации или так называемый условный период, во время которого в женском организме происходят важные процессы, подготавливающие его к наступлению беременности. Симптомы на 1-й неделе еще не выявить, так как они отсутствуют. Признаки, указывающие на "интересное" положение, появятся позднее. Под воздействием гормональных веществ осуществляется процесс созревания яйцеклетки. После овуляции она перемещается в маточную трубу, где и идет оплодотворение. Акушеры отсчитывают срок беременности, которая длится сорок недель, от первого дня месячных. То есть первая неделя – это и есть акушерский период.
Анализы на беременность на ранних сроках
В период ожидания крохи у женщины осуществляется синтез хорионического гонадотропина человека, который сокращенно называют гормоном ХГЧ. Вырабатывается это вещество из оболочки зародыша. Через две недели после оплодотворения яйцеклетки исследование крови уже покажет его наличие. Пик роста гормона наблюдается на десятой-двенадцатой неделе "интересного" положения. Сдают анализ на беременность на ранних сроках в утренние часы на голодный желудок. Кроме того, от последнего приема пищи должно пройти не менее шести часов. Для достоверности исследование повторяют спустя два или три дня.
Как понять, что беременность наступила? Симптоматика
До задержки менструации распознать признаки беременности на ранних сроках можно, посетив медика и сделав УЗИ. Женский доктор при визуальном осмотре на гинекологическом кресле выявит следующие симптомы:
- синюшность слизистой оболочки матки – связано это с усиленным притоком крови;
- увеличение женского органа в размерах;
- мягкая шейка.
Однако необходимо подтверждение наступления "интересного" положения, так как эти признаки дифференцируются с предменструальным синдромом.
Ультразвуковое исследование проводится при помощи специального вагинального датчика.
Какие первые признаки беременности до задержки месячных? Не обязательно ждать начала менструации, нужно прислушаться к своему организму и можно заметить несвойственные ощущения, которые будут свидетельствовать об "интересном" положении:
- тошнота и рвота;
- болевые ощущения в нижней части живота (ноющего характера);
- нехватка воздуха;
- повышенное сексуальное влечение или его полное отсутствие;
- выделения беловатого цвета;
- усталость и вялость без видимых причин;
- частый пульс;
- проблемы с опорожнением;
- обострение хронических патологий;
- изменение обоняния.
Вышеперечисленные признаки наблюдаются не у всех женщин. Первые недели – это, безусловно, очень важный период, так как происходят серьезные изменения эмбриона – закладываются все органы и системы, начинается формирование тканей.
Как определить?
Тест на беременность на самых ранних сроках – это современный и точный метод.

Однако бывают ситуации, когда отсутствует возможность его приобрести. В этом случае измеряют базальную температуру. При проведении такой манипуляции в домашних условиях следует соблюдать определенные правила, иначе получится недостоверный результат:
- Измеряют температуру в течение нескольких дней сразу после пробуждения, не вставая с кровати, то есть в утренние часы и в одно и то же время.
- В прямую кишку на глубину примерно два сантиметра вводят термометр. Спустя пять-семь минут его извлекают и записывают показатели.
Повышается базальная температура постепенно. В начале цикла она в пределах нормы (36,6 градуса), а к овуляции уже около 37 градусов. Если не происходит оплодотворения, то она снижается. При наступлении беременности она держится около 37 градусов. Важно помнить, что на базальную температуру оказывает влияние не только предполагаемая беременность, но и другие процессы, протекающие в организме индивида. Поэтому лучше не тянуть с визитом к врачу. Существуют и другие весьма необычные методы определения беременности на ранних сроках:
- Толкование сновидений – если снятся водоемы, рыба, щенки или котята, то, согласно сонникам, это к беременности.
- С помощью гидрокарбоната натрия или обычной пищевой соды. В сухую и чистую тару собрать урину и всыпать в нее около пяти граммов соды. Если наступила беременность, то натрия гидрокарбонат выпадет в осадок. Связано такое явление с изменением кислотности мочи при зачатии.
- Используя раствор йода. В емкость с уриной капают йод, если он задержался на поверхности, то беременность наступила.
- По пульсу – проверяют его в районе пупка, а точнее на два сантиметра ниже. К этой зоне прикладывают пальцы правой руки. При наступившей беременности чувствуются толчки, обусловленные активизацией кровообращения в данном месте.
Несмотря на то что такие способы кажутся наивными, они продолжают пользоваться популярностью у женского пола.
Начальные симптомы
Первые признаки беременности на ранних сроках женщина ощущает спустя 7-10 дней от наступления овуляции. Ранее недели невозможно выявить проявления беременности. Выделяют следующие основные признаки:
- Болевой синдром в нижней части живота и в районе поясницы – появление таких симптомов вызвано чрезмерными физическими нагрузками или патологическими состояниями, например, циститом, пиелонефритом или угрозой выкидыша.
- Увеличение груди на ранних сроках беременности - идет подготовка к лактации. Она грубеет, и появляются болезненные ощущения. Одним из явных признаков наступившей беременности считается выделение из сосков молозива, или биожидкости желтоватого цвета.
- Отсутствие менструации – зачастую женский пол такое явление связывает с наступившей беременностью. Однако причина бывает иная, например, сбой гормонального равновесия по причине болезни или стресса.
- Резкая смена настроения – она связана с гормональной перестройкой.
- Чувство тошноты при беременности на ранних сроках по утрам – этот признак также не считается достоверным. Тошнота и рвота после ночного сна бывают при проблемах с ЖКТ, печенью или при отравлениях. При беременности токсикоз на ранних сроках чаще всего беспокоит сразу после сна, но тошнота способна проявиться и в течение дня. Связано это с резким снижением глюкозы в крови.

- Усталость и сонливость – в результате изменений, которые бурно происходят в организме, ускоряются процессы обмена. Появляется ощущение, что постоянно хочется спать. Провокатором такого состояния является прогестерон, оказывающий седативный эффект.
- Базальная температура на ранних сроках беременности держится в районе 37 градусов.
- Частые позывы к мочеиспусканию – их провоцирует гормон ХГЧ. Благодаря ему кровоснабжение в органах малого таза увеличивается, и женщина ощущает переполненность мочевого пузыря, несмотря на то что он не заполнен.
- Повышенная чувствительность к различным запахам, смена вкусовых предпочтений – появляется во рту металлический привкус, возникает потребность в необычных сочетаниях продуктов.
- Имплантационное кровотечение – примерно спустя шесть-двенадцать дней от оплодотворения могут быть светлого оттенка кровяные выделения. Встречается такое явление не у всех представительниц прекрасного пола.
Какие симптомы встречаются еще?
Есть еще некоторые важные признаки беременности на ранних сроках. Среди них выделяют:
- Запоры и поносы – увеличенный синтез гормональных веществ оказывает расслабляющее действие на работу кишечника. В результате его активность снижается, что способствует появлению запоров, метеоризма, а в некоторых случаях и диареи. Ранее рожавших женщин на первых неделях может беспокоить геморрой.
- Бессонница – даже после полноценного отдыха ощущается разбитость и усталость.
- Непереносимость запахов – причем даже ранее любимые вызывают отвращение.
- Отечность – выработка прогестерона способствует задержке соли и жидкости, поэтому отмечается незначительная отечность верхних конечностей.
- Покалывания в районе матки – они проходят самостоятельно спустя две недели от наступления "интересного" положения.
- Головная боль, мигрень – беспокоят женщину по причине существенного увеличения гормональных веществ.
- Появление угрей – как и в предыдущем случае, высыпания на дерме связаны с изменением гормонального фона.

У одних женщин не проявится ни один из приведенных выше признаков, а других всю беременность беспокоят запоры, частое мочеиспускание, токсикоз и прочее. Для того чтобы полностью убедиться в начавшейся беременности, следует сдать анализы.
Вагинальные выделения на ранних сроках
Кроме распространенных признаков, указывающих на "интересное" положение, существует несколько косвенных. Один из них — это белые выделения на ранних сроках беременности. Безусловно, такое явление вполне может быть симптомом патологии, но если ему сопутствуют и иные явные признаки, то сомнения рассеиваются. Выделения из влагалища беловатого оттенка появляются за два или три дня до предполагаемой менструации. Связано это с тем, что после зачатия идет активное производство прогестерона. Это гормональное вещество принимает участие в уплотнении слизистой оболочки, целью которого является защита плаценты от вторжения микробов. В течение первого триместра такие выделения считаются нормальным явлением. Однако после при обнаружении перечисленных далее признаков необходимо обратиться в учреждение здравоохранения:
- вагинальные выделения приобрели зеленоватый или красный цвет;
- сопровождаются болевым синдромом и ухудшением общего состояния;
- разной консистенции;
- приобрели специфический запах;
- в большом объеме (суточная норма около пяти граммов).

Для контроля за выделениями используют ежедневные гигиенические прокладки.
Кроме белых выделений, на ранних сроках беременности увеличивается и количество выделяемой влагалищной прозрачной слизи. Она содержит микроорганизмы, грибы, находящиеся в женских половых органах, а также отмершие клетки, которые были отторгнуты маточными каналами.
Некоторые будущие мамы сталкиваются с заболеванием, называемым вагинальным кандидозом, который больше известен под названием молочница. Чаще всего этот недуг атакует на ранних сроках, то есть когда иммунная система ослаблена. В этом случае наблюдаются белые обильные (творожистые) выделения, жжение и зуд в половых органах. Кандидоз представляет опасность для будущей малютки, поэтому женщине обязательно нужно посетить доктора и пройти курс терапии.
Вечерний токсикоз
Токсикозом называют аномальное состояние, которое наблюдается у беременных женщин на разных сроках и проявляется:
- ухудшением общего самочувствия;
- бледностью дермы;
- тошнотой и рвотой;
- слабостью.
Наблюдается он чаще всего в начале периода и связан с происходящими в организме преобразованиями. Появление вечернего токсикоза при беременности на ранних сроках связывают с эмоциональным и физическим истощением за весь день. Предупредить его в это время практически невозможно. Провоцируют такое состояние следующие факторы:
- инфекционные или воспалительные процессы;
- гормональные сдвиги;
- избыток прогестерона;
- поздняя или ранняя беременность;
- нервные и психические расстройства;
- возраст будущей мамы;
- резкий отказ от пагубных привычек (табакокурение, употребление спиртосодержащих напитков);
- резкая смена климата;
- неправильное питание;
- длительный переезд;
- волнение;
- внутреннее напряжение.

Достоверно определить причину этого явления сложно даже квалифицированному медику. Со временем организм привыкает, что внутри него развивается живое существо, и тошнота проходит. Как показывает практика, вечернее недомогание чаще всего сопровождают следующие явления:
- быстрая утомляемость;
- повышенная сонливость;
- спазм мышц;
- в районе поясницы тянущая боль;
- истощение;
- проблемы с дермой;
- аллергические реакции.
Доктора рекомендуют в этот период правильно питаться, не боятся беременности и вести здоровый образ жизни. Только при соблюдении этих простых правил, особенно на раннем этапе, вы сможете свести к минимуму неприятные ощущения, вызванные токсикозом.
Мигрень
Головная боль при беременности на ранних сроках – это одна из самых частых жалоб при посещении женского доктора. Выделяют следующие причины, вызвавшие ее:
- Метаболические и гормональные сдвиги. Некоторые гормональные вещества, которых производится на раннем этапе большое количество, способствуют появлению спазма, что приводит к болевому синдрому в височной области.
- Неправильное питание и отсутствие полноценного отдыха. Если до беременности женщина могла плохо питаться, мало спать, то в этот период эти факторы отрицательно скажутся на ее самочувствии и спровоцируют головные боли.
- Стрессы – во время такой физиологической реакции в крови повышается концентрация глюкокортикоидов, которые провоцируют болевые ощущения в лобной части головы беременной женщины. Резкая смена настроения, как и стресс, негативно влияет на самочувствие.
- Обострение хронических патологий – в первые недели они зачастую дают о себе знать.
- Возникшие инфекционные недуги, например грипп. По возможности избегать мест, где находится много людей. При первых признаках недомогания обратиться к медику.
Категорически запрещено принимать любые медикаменты без рекомендации лечащего доктора. Все анальгетики негативно влияют на развитие малыша.

При правильном питании, соблюдении режима дня и ежедневных прогулках головная боль проходит. Однако при сильном болевом синдроме, который сопровождается одышкой, рвотой, обмороками, судорогами, необходимо обратиться в учреждение здравоохранения.
Почему тянет живот на ранних сроках беременности?
Это явление зачастую является следствием естественных изменений, которые происходят в женском организме. То есть он настраивается на беременность. Тянущую по характеру боль медики относят к первым симптомам наступившей беременности:
- Чаще всего ее ощущают в момент имплантации эмбриона к маточной стенке. Кроме того, в это время наблюдается и недомогание, слабость, набухание грудных желез.
- Усиление кровотока в матке происходит по причине доставки кислорода и питания эмбриону, в итоге появляется тянущая боль в нижней части живота.
- Увеличение концентрации прогестерона влечет за собой ощущение дискомфорта не только в районе живота, но и поясницы.
- Дискомфорт внизу живота связан также с увеличением и смещением матки.
Однако в некоторых случаях тянет живот на ранних сроках беременности по причинам, не связанным с этим процессом. Среди них:
- Проблемы с пищеварением – метеоризм, диарея и запор являются частыми спутниками женщин в положении. Они провоцируют дискомфорт. При восстановлении работы кишечника все симптомы проходят.
- Аппендицит – для него характерна тошнота, рвота, головная боль, повышенная температура, боль в правой части живота.
- Инфекционные недуги мочеполовой системы и почек – самой распространенной патологией считается цистит. Кроме тянущей боли в районе живота, наблюдается повышение температуры, болезненное и частое мочеиспускание, в крови и урине появляется белок.

Медики рекомендуют женщинам в положении при любом недомогании обращаться в женскую консультацию, чтобы выяснить его причину и своевременно принять необходимые меры.
Читайте также:


