Как узнать чувствительность инфекций на антибиотики
Анализ на чувствительность к антибиотикам является обязательным при возникновении у врача подозрений, что заболевание пациента имеет бактериальную природу. Это связано с тем, что медики пытаются контролировать назначение данных препаратов, чтобы не стимулировать мутации и не вызывать резистентность у микроорганизмов.
Определение
Анализ на чувствительность к антибиотикам – это лабораторный способ выявления препарата, который будет оказывать наибольшее действие на патогенную флору в данном конкретном случае болезни.
На данный момент антибактериальная терапия применяется достаточно широко там, где она нужна, а также в тех случаях, когда это совсем не обязательно, для перестраховки от возможных осложнений. Например, после кесарева сечения, лапароскопических операций, удаления конкрементов из почек или мочеточников и т. д.
Показания
Перед тем как врач подберет терапию, пациенту необходимо сдать некоторые анализы. Посев на чувствительность к антибиотикам назначается, если необходимо определить лекарство, которое в данном случае будет наиболее уместно. Чаще всего это исследование назначается для лечения заболеваний, передающихся половым путем, или ЗППП. Для детей же необходимость в определении антибиотика – это обязательное условие.
Кроме того, определение чувствительности нужно, чтобы избежать устойчивости бактерий к лечению. Если пациента недавно лечили антибиотиками, и теперь вновь необходим повторный курс, то требуется замена препарата. Это позволит использовать меньшие дозы лекарства и не вызывать мутации у возбудителя. В гнойных хирургических отделениях антибиотики меняют каждые два-три месяца.
Данный анализ необходим еще в том случае, если на основную группу антибиотиков у больного возникает аллергическая реакция.
Диффузионные методы

Второй способ – это метод Е-теста. Он похож на предыдущий, но вместо бумажных дисков используют полоску, которая на своем протяжении в разной степени пропитана антибиотиком. После двенадцати часов экспозиции в термостате чашку Петри достают и смотрят, в каком месте зона подавления роста соприкасается с полоской бумаги. Это будет наименьшая концентрация препарата, которая необходима для лечения заболевания.
Достоинством этих тестов является быстрота и простота их проведения.
Методы разведения

Анализ на флору и чувствительность к антибиотикам можно провести и другим способом. Этот метод основан на последовательном уменьшении концентрации антибиотика (от максимальной до минимальной) с целью определить, в какой из пробирок прекратится сдерживание роста бактерий.
Сначала подготавливают растворы препарата. Затем их вносят в жидкую среду с бактериями (бульон или агар). Все пробирки на ночь (то есть 12 часов) помещаются в термостат при температуре 37 градусов, а утром проводят анализ получившихся результатов. Если содержимое пробирки или чашки Петри мутное, это свидетельствует о росте бактерий и, следовательно, неэффективности антибиотика в данной концентрации. Первая пробирка, в которой визуально не будет определяться рост колоний микроорганизмов, будет считаться достаточной концентрацией для лечения.
Это разведение препарата принято называть минимальной подавляющей концентрацией (МПК). Она измеряется в миллиграммах на литр или микрограммах на миллилитр.
Интерпретация результатов
Анализ на чувствительность к антибиотикам нужно уметь не только правильно сделать, но и грамотно расшифровать. Основываясь на получаемых результатах, все микроорганизмы делят на чувствительные, умеренно резистентные и резистентные. Для того чтобы различать их между собой, используются условные пограничные концентрации препаратов.
Эти значения не являются постоянными и могут изменяться в зависимости от приспосабливаемости микроорганизмов. Разработкой и пересмотром этих критериев поручено заниматься химиотерапевтам и микробиологам. Одной из официальных структур такого рода является Национальный комитет по клиническим лабораторным стандартам США. Разработанные ими стандарты признаны во всем мире для использования в оценке активности антибиотиков, в том числе для рандоминизированных многоцентровых исследований.
Различают два подхода к оценке результатов анализа на чувствительность к антибиотикам: клинический и микробиологический. Микробиологическая оценка ориентируется на распределение эффективных концентраций антибиотика, а клиническая - на качество антибактериальной терапии.
Резистентные и чувствительные микроорганизмы
Анализ - определение чувствительности антибиотикам - назначается с целью выявить чувствительные и устойчивые микроорганизмы.
Чувствительными называются возбудители, которые поддаются лечению антибиотиками в средней терапевтической концентрации. Если достоверная информация о категории чувствительности микроорганизма отсутствует, то учитываются данные, полученные в условиях лаборатории. Они совмещаются со знаниями о фармакокинетике используемого препарата, и после синтеза данной информации делается вывод о восприимчивости бактерий к лекарству.
К резистентным, то есть устойчивым, микроорганизмам относятся те бактерии, которые продолжают вызывать заболевания даже при использовании максимальных концентраций лекарственных веществ.
Промежуточную резистентность устанавливают в том случае, если заболевание в процессе лечения может иметь несколько исходов. Выздоровление пациента возможно в случае использования высоких доз антибиотиков либо в случае прицельного накапливания лекарства в месте инфекции.
Минимальная бактерицидная концентрация
Анализ на микрофлору и чувствительность к антибиотикам определяет такой показатель, как минимальная бактерицидная концентрация, или МБК. Это самая низкая концентрация препарата, которая в лабораторных условиях вызывает элиминацию практически всех микроорганизмов в течение двенадцати часов.
Знание этого показателя врачи используют, когда назначают терапию не бактерицидными, а бактериостатическими лекарственными средствами. Или в случаях, когда стандартная антибактериальная терапия оказывается неэффективной. Чаще всего этот анализ заказывают для больных с бактериальным эндокардитом, остеомиелитом, а также при оппортунистических инфекциях.
Что может быть образцом?
Анализ на чувствительность к антибиотикам может проводиться с использованием биологических жидкостей:
Кроме того, для определения местной чувствительности производят забор мазков из уретры, цервикального канала и верхних дыхательных путей.
Подготовка к анализам
Бак. анализ на чувствительность к антибиотикам не требует от пациентов существенной подготовки, но некоторые ограничения все-таки есть.
- Для исследования используется средняя порция утренней мочи, которая собирается в стерильную посуду. Перед этим пациент обязательно должен осуществить туалет наружных половых органов и рук.
- Грудное молоко собирается перед кормлением ребенка. Первая порция сливается, а затем в стерильный контейнер сцеживается несколько миллилитров с каждой груди.
- Перед сдачей мазка из носоглотки стоит воздержаться от приема пищи в течение пяти-шести часов.
- В случае взятия мазка из половых путей, рекомендуют воздерживаться от половых контактов в течение пары дней.
На сегодняшний день не существует клинических или лабораторных методов, которые бы со стопроцентной вероятностью могли предсказать эффект от антибактериальной терапии. Но в то же время определение чувствительности бактерий к лекарственным веществам может быть ориентиром для врачей в вопросах выбора и коррекции лечения.

Что такое чувствительность к антибиотикам? Некоторые люди ошибочно предполагают, что это выражение указывает на аллергию к тому или иному препарату. Однако чувствительность микроорганизмов к антибиотику означает, что они погибают под его воздействием. Для того чтобы узнать, какой антибиотик эффективно справится с возбудителем того или иного заболевания, делается так называемый посев.
Каждый вид возбудителей обладает чувствительностью к определенному лекарственному средству, имеющему свой спектр действия, но из-за изменения экологии, появления новых антибактериальных препаратов болезнетворные микроорганизмы мутируют. Поэтому со временем может формироваться устойчивость к антибиотикам. В таком случае врачи производят замену препаратов при лечении.
Антибиотики способны спасти человеку жизнь, но они вовсе не безобидны. Неоправданное применение может нарушить работу кишечника, почек, сердца. Если не сделать тест на чувствительность, то может применяться совершенно не тот препарат, который необходим. Болезнь побеждена не будет и потребуется подбирать другое лекарственное средство. Антибиотики при длительном приеме почти всегда вызывают негативные побочные действия.
Как определяется чувствительность к препаратам
Чтобы определить чувствительность микроорганизма к антибиотику, нужно сделать забор биоматериала. Процесс проведения данной процедуры зависит от локализации возбудителя. Образцами биоматериала для посева могут стать:
- кровь;
- урина;
- слюна;
- грудное молоко;
- сперма;
- секрет простаты;
- мазок из носа, влагалища, уретры.

При ангине берется мазок из налета, который образуется на миндалинах. Ангина вызывается грибками, вирусами, бактериями (стрептококками, стафилококками и т.д.). Ввиду такого разнообразия причин, по которым возникает недуг, для эффективного лечения требуется провести процедуру чувствительности на каждый вид возбудителя болезни.
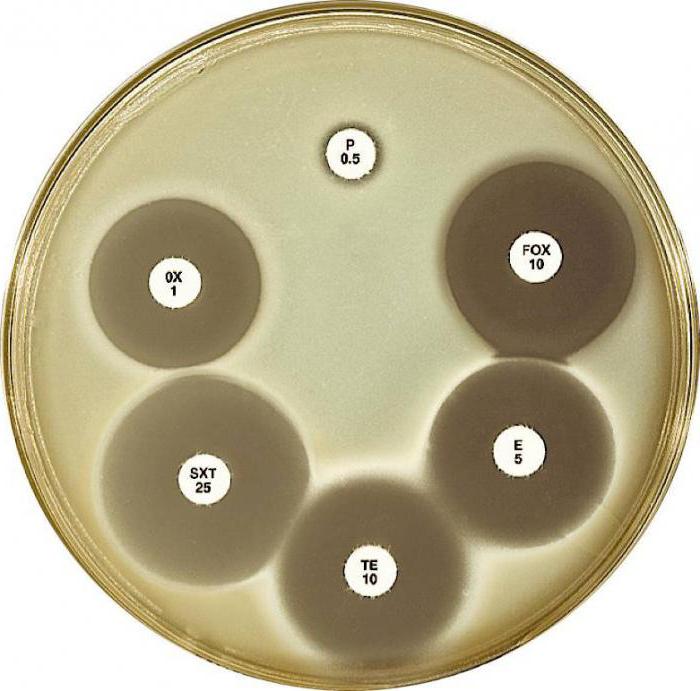
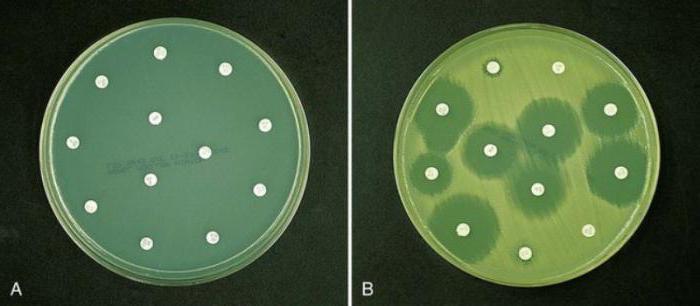
Существует три способа определения чувствительности к антибиотикам: при помощи бумажных дисков, с помощью серийного разведения лекарства в питательной среде или серийного разведения антибиотика в агаризованной среде. Способ с бумажными дисками основан на диффузии (рассеивании) препарата в специальной среде. Концентрация средства подбирается так, чтобы диаметр зон задержки роста микроорганизмов составлял 28 — 32 мм.
Исследуемые формы бактерий или вирусов высеивают на поверхности агаризованной среды в специальном лабораторном сосуде (чашка Петри). С помощью стерильного прибора на поверхности с микроорганизмами размещают бумажные диски на одинаковом расстоянии, предварительно пропитанные раствором антибиотика. Сосуды держат в термостате при нужной температуре, чтобы был возможен рост.
Если бактерии чувствительны к раствору, то вокруг дисков наблюдается зона задержки роста бактерий. Диаметр такой зоны будет соответствовать степени чувствительности бактерий к лекарственному препарату.
Другой метод проверки чувствительности
Определить чувствительность к антибиотикам можно при помощи его разведения в жидкой питательной среде. Для проведения процедуры требуется:
- раствор необходимых антибиотиков;
- специальная питательная среда с оптимальными условиями роста;
- образцы возбудителей заболевания.

Этот тест начинают с того, что в стерильные пробирки помещают по 2 мл питательной среды. В первый сосуд добавляют 2 мл лекарственного раствора и хорошо перемешивают полученный состав. Дальше берут 2 мл этого состава и помещают во вторую пробирку, при этом перемешивая раствор. Из второго сосуда в третий и т.д. Из предпоследней лабораторной посудины 2 мл антибиотика удаляют. При соблюдении такого способа разведения в пробирках должно находиться 2 мл раствора, но концентрация антибиотика в каждой последующей пробирке будет слабее.
В последней пробирке антибиотик не содержится. Она нужна для контроля роста возбудителя. После проделанных манипуляций с питательной средой и раствором лекарства в каждую пробирку добавляют 0,1 мл клеток. В каждом 1 мл должно содержаться 104 — 105 клеток. После этого пробирки тщательно взбалтывают и оставляют на 20 часов в необходимой для роста температуре. Результаты исследуют сначала по просмотру содержимого в пробирках. Определение степени помутнения показывает, каков рост бактерий.
В пробирке с наименьшей концентрацией лекарства, в которой не происходит рост микроорганизмов, содержимое будет прозрачным. Это значит, что рост возбудителя болезни сдержан, но не уничтожен. Следующим шагом является посев содержимого, которое не помутнело, в полноценную питательную среду. Если не наблюдается рост микроорганизмов, то это значит, что бактерии полностью погибли под воздействием данного лекарственного препарата.
Третий способ проверки на чувствительность

Реакция препаратов в агаризованной среде
Следующая проба на чувствительность к антибиотику заключается в методе серийного разведения препарата в агаризованной среде. Такой способ имеет преимущества перед другими, потому что есть возможность в одной процедуре установить чувствительность нескольких видов организмов к лекарственному средству. В стерильную агаризованную среду помещают лекарственный раствор с антибактериальным препаратом, взбалтывают и помещают в стерильные лабораторные посудины.
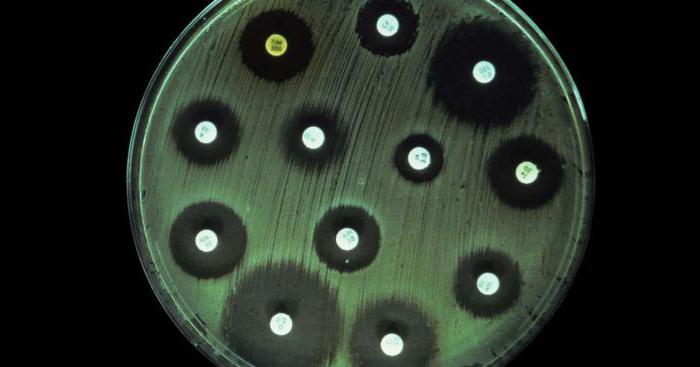
Как только агар застынет, дно чашек Петри разделяют на стора маркером. Каждый исследуемый микроорганизм засевают раствором с разной концентрацией лекарства. Дальше чашки Петри с содержимым помещают на время от 40 до 72 часов в термостат с нужной температурой для размножения возбудителей. Полученные результаты расшифровывают в зависимости от роста бактерий или его отсутствия по сравнению со средой в контрольной посудине. Чувствительность к антибиотику учитывается, если рост возбудителя полностью подавлен.
Благодаря развитию медицины и новых технологий существуют ускоренные методы определения чувствительности микроорганизмов к антибиотикам. Такие способы также помогают определить информацию о чувствительности возбудителей к лекарству. Эти методы применяются, когда требуется немедленно начать лечение антибактериальными средствами.
Обработка клинических данных
После проведения лабораторных исследований выделяют 3 категории чувствительности микроорганизмов к лекарствам:
- чувствительные;
- умеренно чувствительные;
- устойчивые.
Возбудитель считается чувствительным к антибиотику, когда его рост прекращается при терапевтической дозе лекарства в крови.
Умеренно чувствительные возбудители — это те, для уничтожения которых требуется максимальная доза препарата. Под устойчивостью бактерий подразумевается, что антибиотики определенной группы не смогут победить заболевание даже при высоких дозах. При таком явлении требуется искать другой подходящий препарат.
К настоящему времени нет способов, с помощью которых можно абсолютно точно спрогнозировать терапевтический эффект лекарств данной группы в лечении инфекционных или вирусных недугов. Но те способы, что практикуются сегодня для определения чувствительности к антибиотикам, помогают выбрать правильный ориентир при назначении лечебной терапии.
Справочник болезней и лекарственных препаратов
Вызвана ли ангина бета-гемолитическим стрептококком группы А?
Способы диагностики
Для анализа чувствительности к антибиотикам используются следующие материалы:
- урина;
- кровь;
- сперма;
- грудное молоко;
- слюна;
- материал из цервикального канала или уретры (мазок на флору).
Перед взятием мазка стоит отказаться от половых контактов в течение нескольких дней.
Медицинские показания
Анализ мочи для выявления чувствительности к антибиотикам позволяет узнать, какие препараты результативны при наличии патогенных микроорганизмов. Все это даст возможность максимально быстро справится с болезнью, применив один единственный антибиотик. На данный момент фармацевтический рынок имеет большое количество лекарственных препаратов, готовых бороться с вредными для организма бактериями. Однако стоит подобрать максимально результативное средство с минимальным количеством побочных эффектов.

При лечении венерических заболеваний не исключено проведение анализов на антибиотики. Данные исследования важны, когда была проведена терапия с набором одних медикаментов. Стоит знать, что антибактериальные препараты не назначаются повторно. Обычно через 2-3 месяца его заменяют на другое средство, способное нарушить развитие патогенных микроорганизмов. Помимо этого анализ будет полезен тем, у кого присутствует аллергическая реакция на подобные лекарственные средства. В дальнейшем анализируется корректность анализов на ИППП (ЗППП) уже после приема назначенных антибактериальных препаратов.
Лабораторные методы исследования мочи
Один из общепринятых анализов – посев мочи на антибиотики, имеющий несложную подготовку для сбора урины. Собирается утренняя биологическая жидкость в специально подготовленную стерильную ёмкость. Для анализов рекомендуется наполнить баночку между началом и концом мочеиспускания, то есть среднюю порцию. Перед началом сбора рекомендуется вымыть руки и половые органы.
Среднее время диагностических мероприятий составляет 2-3 дня, начиная с момента сдачи мочи в лабораторию.

На данный момент существует несколько способов проверки мочи на выявление устойчивости микроорганизмов к антибиотикам.
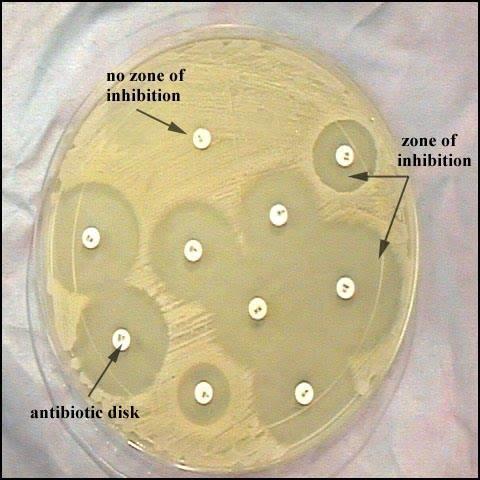
Диско-диффузионный метод является довольно простым и распространенным способом определения чувствительности микроорганизмов к антибиотикам.

На поверхность чашки Пери заливается раствор агара, в который при застывании добавляют биологическую жидкость (мочу). Далее сверху выкладываются бумажные диски, пропитанные различными антибиотиками. Чашка закрывается, и помещается в термостат на 12-18 часов, где выдерживается температура 35-37°С. При проникновении антибиотика будет подавляться рост бактерий вокруг размещенных дисков. После отведенного времени результат исследуют, замеряя диаметра появившейся зоны.
Е-тест аналогичен диско-диффузионному методу, правда вместо дисков используются полоски. Их пропитывают антибактериальным препаратом от минимальной степени к максимальной.
В термостате происходит инкубация пропитанного материала в течении 12 часов. В дальнейшем просматривается место роста бактерий, где при минимальной концентрации препарата возникает необходимость лечения инфекции.

Диффузионные методы доступны для любых бактериологических лабораторий и обладают простотой тестирования. Однако Е-тест обладает высокой стоимостью, поэтому чаще применяют диско-диффузионный способ анализа на антибиотики.
Метод разведения заключается в последовательном двойном разбавлении антибиотика от наибольшей до минимальной величины концентрации. Лаборант распределяет вещество с различной степенью разведения в отдельные пробирки. Анализируется концентрация тех пробирок, где бактерии прекратили свой рост под воздействием антибиотиков.

Замешанные растворы помещают в жидкую питательную среду (иногда используют агару), куда после добавляются бактерии. В течении 12 часов при температуре 35-37°С приготовленные составы проходят инкубацию в термостате. В дальнейшем анализируются пробирки, где помутнее субстанции говорит о размножении бактерий. Именно данная концентрация антибиотика не сможет бороться с болезнетворными микроорганизмами. Увеличивая количество антибактериального препарата можно добиться подавление роста бактерий. Минимальная концентрация разведенных антибиотиков с наименьшим развитием роста бактерий является удовлетворительной для лечебных мероприятий. Данное вещество не должно иметь мутного оттенка.
Расшифровка результатов
При анализе мочи у здорового человека не должны содержаться микроорганизмы. Однако наличие бактерий может указывать на имеющиеся заболевания почек и мочевыводящих путей.
Характеристика показателей анализа мочи (норма) в таблице:
| Химические параметры | Результат |
|---|---|
| Наличие лейкоцитов | Мужчины — 0‒3 Женщины — 0‒5 |
| Эритроцитов | Единичные/отсутствуют |
| Эпителий | Отсутствует |
| Слизи | Незначительное количество/отсутствует |
| Цилиндров | Отсутствуют |
| Соли | Отсутствуют |
| Присутствие бактерий | Отсутствуют / — |

В медицинских лабораториях специалисты оценивают коэффициент пограничного разведения антибиотиков (порог между затронутыми группами), где показатели меняются по причине мутации и приспособления бактерий, чтобы не погибнуть.
Конечный результат оценивается по следующим критериям:
- микробиологический, когда видна явная концентрация антибиотика;
- клинический, где рассматривается эффективность применяемой терапии;
- устойчивость и чувствительность бактерий, то есть возможна средняя концентрация.
При умеренно-устойчивых бактериях:
- может наступить выздоровление при высоких дозах препарата;
- с болезнью можно справиться, по причине накопления лекарства в очаге инфекции.
При анализе мочи на антибиотики устанавливается необходимая дозировка препаратов, которые будут губительно действовать на ИМВП (инфекции мочевыводящих путей).
Показатели МБК
Определение показателя МБК (минимальная бактерицидная концентрация) является одной из характеристик при анализе мочи на антибиотики. То есть, в течение 12 часов пользуясь исследованием in vitro и при наличии низкого количества антибактериального препарата, успевают погибнуть практически все микроорганизмы.
Для доктора МБК важен в тех случаях, когда необходимо назначить бактериостатическое лекарственное средство (антибиотик, при котором живые бактерии не могут размножаться). Помимо этого, данный показатель будет сигнализировать об отсутствии необходимого эффекта после приема антибиотиков.
На данный момент нет досконально точных методик, предсказывающих результаты лечения посредством антибиотиков. Однако анализ на микрофлору и чувствительность дает медицинским специалистам установку, когда необходимо назначить курс антибактериальной терапии или пересмотреть лечение при малой эффективности прописанных препаратов.

Общие сведения об анализе
Анализ на чувствительность к антибиотикам – лабораторный тест, который определяет тип возбудителя, общий объем патогенных сред. Перед тем, как сдавать анализ, требуется подготовиться. Обычно исследование назначают на утро. Пациентам не рекомендуется подмываться, промывать носовые ходы, умываться. Нельзя принимать антибиотики из-за риска получения ложных результатов. О том, как сдавать анализ правильно, расскажет лечащий врач.

Анализ на чувствительность к антибиотикам показан для изучения типа бактерий, определения медикаментозной терапии.
Основная цель заключается в определении типа бактерии, ее устойчивости или чувствительности к различным группам антибиотиков.
Показания и исследуемые пробы
Основными показаниями к назначению анализа являются острые воспалительные процессы бактериальной природы и составление плана дальнейшего ведения пациента. Анализ применяется в хирургии, урологии, нефрологии, онкологии других отраслях медицины.
Исследуемый биологический материал зависит от текущего клинического анамнеза пациента, локализации воспалительного очага. При обширном сепсисе рекомендуется развернутое изучение всех биологических материалов. Для исследования подходят:
- Кровь. Биохимический развернутый гемотест помогает определить не только тип возбудителя, но и общее состояние организма в целом.
- Урина. Бакпосев мочи проводится для уточнения половых инфекций, воспаления почек, органов урогенитальных путей.
- Анализ кала. Применяется в отношении пациентов с воспалением кишечного тракта, осложнениями острых кишечных инфекций, подозрением на паразитарные инфекции. Одновременно изучают физические и химические параметры каловых масс.
- Мазок из цервикального канала у женщин. Метод исследования помогает определить инфекции половых путей.
- Исследование спермы, мазок из уретры, секрет простаты. Анализы на бактериальный посев применяются для уточнения инфекций различной локализации у мужчин.
- Анализ мокроты. Помогает в диагностике дыхательных заболеваний, туберкулеза легких, пневмонии. Одновременно оценивают количество примесей - гноя, крови, слизи.
При хронических патологиях респираторного тракта и дыхательной системы возможно проведение забора мазка из носовых ходов, гортани. Анализ широко распространен в педиатрии ввиду легкости забора биологического материала.
Методы изучения материалов
Бакпосев выполняется несколькими способами, среди которых диско-диффузионный метод, Е-тест, метод разведения. В каждом случае выполняется определенный тип теста.
Дисковый способ
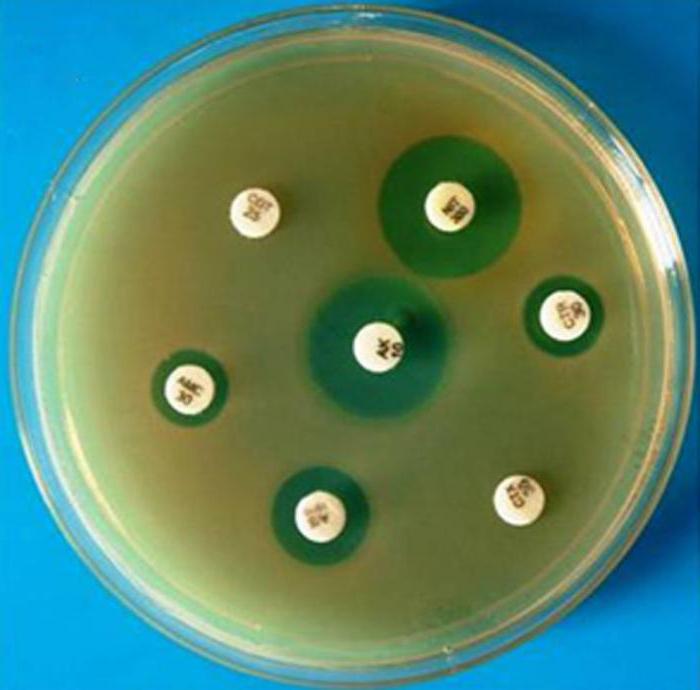
Распространенный и простой способ определения типа бактериальной микрофлоры. Исследуемый материал размещают в чаше Петри по всей поверхности, помещают небольшие картонные диски, смоченные в определенном виде антибиотика. После чашу плотно закрывают и устанавливают в термостат при температуре человеческого тела на 12 часов.
Бакпосев мочи назначается при подозрении на инфекции мочеполовых путей и урогенитального тракта
Под воздействием диффузных процессов антибактериального препарата формируется зона подавления патогенной микрофлоры. По окончанию анализа производят замер диаметра выявленной зоны подавления.
E-тест
Способ бакпосева похож на диско-диффузный, однако, вместо картонных дисков в чашу помещают специальную шкалу-полоску с различной интенсивностью пропитки антибиотиком. Посев инкубируют около 12 часов, после чего оценивают эффективность каждой пропитанной зоны полоски. Выбор антибиотика по результату теста зависит от выраженности зоны подавления на определенном участке полоски. Е-тест простой и доступный метод тестирования, но отличается высокой стоимостью.
Методы разведения
Анализ основан на последовательном двойном разведении антибиотика от максимальной к минимальной концентрации. 1 мл биоматериала разбавляют 10 раз в 10 пробирках с питательной средой. В той пробирке, где прекращается рост патогенной микрофлоры, обозначают максимальной границей количества патогенов в пробе. Этот же метод применяется для выявления чувствительности к антибиотикам.
Минимальная бактерицидная концентрация (МБК)
Минимальная бактерицидная концентрация - наименьшая концентрация антибактериального вещества, которая уничтожает патогенные бактерии на 100%. Показатель МБК учитывают и в лечении тех пациентов, у которых отсутствует эффективность от ранее назначенной этиотропной терапии. Анализ на флору и МБК особенно применяют на фоне остеомиелита, генерализованного сепсиса или воспаления, бактериального миокардита, эндокардита.
Современные лаборатории оснащены необходимым оборудованием для определения типа и чувствительности бактерий. Получение результатов занимает 1-2 суток, что зависит от транспорта полученного материала и вида исследования.
Расшифровка результатов
Для определения чувствительности антибиотика оценивают зоны подавления роста колоний патогенных штаммов. Категории резистентности непостоянны, поэтому регулярно пересматриваются из-за изменения чувствительности к антибактериальным препаратам.

Анализ на флору постоянно применяется в различных медицинских сферах
Мутация патогенов вызвана и беспорядочным применением антибиотика без дополнительных исследований. Клиницисты выделяют несколько видов интерпретаций:
Оценка клинического метода основана на эффективности действия того или иного препарата. Микробиологическая интерпретация основана на распределении концентрации антибиотика и степени подавления патогенной активности в каждой концентрации. Благодаря микробиологической интерпретации подбирается доза препарата для достижения высоких терапевтических результатов.
Расшифровка по типу возбудителя
Проведение анализа на чувствительность к антибиотикам необходимо и при неясной природе воспалительного процесса. Учитывая, что после приема антибактериальных препаратов, патогенные штаммы могут мутировать, изменять состояние, то микроорганизмы классифицируют на устойчивые, чувствительные, условно-чувствительные.
Устойчивые
Устойчивые или резистентные бактерии характеризуются дальнейшим ростом и патогенной активностью даже на фоне приема максимальных доз препарата. В этом случае требуется длительное лечение, назначение комбинированных антибиотиков с различными концентрациями.
Условно-чувствительные
Условно-чувствительные или промежуточно-резистентные бактерии провоцируют различный терапевтический исход. Лечебный эффект достигается, благодаря повышению суточной дозы препарата, постоянной коррекции концентрации антибиотика.
В отдельных случаях резистентные и промежуточно-чувствительные бактерии объединяются в одну группу устойчивых штаммов. Лечение в таком случае носит эмпирический характер. Назначение минимальные дозы с их постепенным повышением. К таким возбудителям относятся хламидии, уреаплазма, микоплазма.
Чувствительные
Чувствительность бактерий к антибиотику характеризуется быстрым подавлением патогенной активности под воздействием минимальных или стандартных возрастных доз препарата. Для выздоровления достаточно одного медикаментозного курса.
Исходя из этой классификации, назначение антибиотиков не оправдано только на основании предъявляемых жалоб и клинической картины. Именно поэтому показано проведение бакпосева.
Полученные результаты исследования на бакпосев имеют клиническую значимость только на момент острого периода воспалительного процесса. Таким образом, при рецидиве инфекции через определенное время картина может значительно измениться, а назначенный ранее антибиотик станет неэффективным. При каждом обострении хронической инфекции показано проведение нового анализа.
Читайте также:


