Как восстановит кишечную флору при кишечной инфекции

Кишечная инфекция – заразное заболевание, поражающее желудочно-кишечный тракт. Основной путь заражения – немытые руки, овощи и фрукты, некачественно приготовленные блюда. Кишечной инфекцией может болеть как взрослый, так и ребенок. Однако в силу возрастных особенностей (недостаточность иммунитета, несоблюдение правил гигиены) дети, особенно малыши, тяжело переносят такое заболевание.
Симптомы кишечной инфекции

Проявления заболевания у взрослых и детей схожи.
- Понос. Расстройства стула сопровождают каждую кишечную инфекцию. В зависимости от возбудителя характер стула может различаться: зеленый при сальмонеллезе, с прожилками крови при дизентерии, типа рисового отвара при холере.
- Тошнота и рвота.
- Головные боли и боли в животе.
- Повышение температуры.
- Обезвоживание. Быстро нарастает у детей, особенно в возрасте до 1 года.
- Общая слабость, быстрая утомляемость.
- Желудочные или кишечные кровотечения.
- Гиповолемический шок. Из-за обезвоживания резко падает объем циркулирующей крови. Состояние больного становится очень тяжелым.
- Почечная недостаточность. Из-за обезвоживания снижается объем выделяемой за сутки мочи, появляются боли в пояснице, нарушается функция почек.
- Легочная недостаточность. Гипоксия, одышка.
Диагностика кишечной инфекции
Лечение кишечной инфекции
Состояние пациента и природа инфекции являются основополагающими факторами в подборе схемы лечения.
- Антибиотик, действующий на возбудителя.
- Препарат для восстановления микрофлоры кишечника (линекс, бифиформ).
- Обильное питье как простой кипяченой воды, так и специальных растворов (регидрон). При обезвоживании назначаются капельницы (раствор Рингера, ацесоль, физраствор).
- Адсорбенты (уголь, энтеросгель).
Взрослые и дети не на грудном вскармливании.
- Следует кушать 5-6 раз в день небольшими порциями.
- Механическое, термическое и химическое щажение желудочно-кишечного тракта. Вся пища должна быть теплой, приготовленной на пару, отварной или запеченной, легкоусвояемой. Нужно исключить кислое, острое, жирное, жареное, консервы.
- Пища должна быть богата белком и качественными углеводами. Каши рисовые, гречневые на воде, фрикадельки и котлеты из телятины, кролика, индейки, курицы.
- Употребление кисломолочных продуктов с низким процентом жирности. Помимо питательного эффекта, кефир и простокваша являются источником лакто- и бифидобактерий, которые необходимы для восстановления микрофлоры кишечника.
- Исключаются из пищи: свежие овощи и фрукты, сладкое, мучное, молоко. Нежелательно употреблять продукты, стимулирующие газообразование: капуста, бобовые, виноград.
- С самого начала нужно давать пациенту больше вареных и печеных овощей и фруктов (яблоки, картофель). В процессе переваривания из них освобождается пектин, который обладает адсорбирующим свойством. Проходя через кишечник, он собирает на себя остатки шлаков и токсинов, способствуя улучшению состояния больного. Сегодня в аптеках есть препараты, основным действующим веществом которых является пектин (Пепидол), их можно давать даже маленьким детям.
Оптимальной пищей для грудных младенцев было и есть материнское молоко. Лучше всего придерживаться режима свободного вскармливания (но не реже, чем каждые 2 часа по 50 мл). Если необходимо, то малыша следует будить. Тогда ребенок будет получать достаточный объем сбалансированной по всем нутриентам пищи.Если мама будет жалеть малыша, не будить для кормления и отказываться от попыток допаивания против воли ребенка, то могут развиться осложнения (гиповолемический шок, почечная и сердечно-сосудистая недостаточность).
Если ребенок находится на искусственном вскармливании или докармливается из бутылочки, то выбор делается в пользу безлактозных или низколактозных смесей (Нутрилон, Хумана, Фрисопеп). Если ребенок нуждается в допаивании, то назначаются специальные растворы (например, регидрон).
Дети, получающие докорм, могут кушать рисовую и манные каши на воде, творожок, кисель, сваренный вкрутую желток, мясные фрикадельки, овощное пюре.
После выздоровления процесс восстановления продолжается еще долгое время в зависимости от того, насколько тяжелая была инфекция.
Следует продолжать соблюдать диету минимум 2 недели, потом можно потихоньку начинать вводить новые продукты.
В течение месяца принимаются препараты, восстанавливающие микрофлору кишечника (линекс, бифиформ, примадофилус).
При необходимости можно принимать ферменты (мезим, панзинорм, фестал, вобэнзим).
Профилактика кишечных инфекций

- Соблюдение правил личной гигиены. Мытье рук перед едой.
- Употребление в пищу тщательно вымытых овощей и фруктов, правильно термически обработанных продуктов. Нельзя есть просроченную еду, как бы ни было жалко ее выбрасывать.
- Воду можно пить только кипяченую или бутилированную.
- Следует предпочитать домашнюю еду и отказаться от разнообразной готовой продукции, особенно от фастфуда из сомнительных ларьков.
Итак, кишечной инфекцией может заболеть и взрослый, и ребенок. Лечение в основном тоже одинаковое, если не брать во внимание деток, находящихся на грудном вскармливании. Главная особенность заключается именно в восстановительном процессе, который зависит от правильно определенной диеты.
Какие препараты необходимы при диарее, а без каких лучше обойтись

Летом проблема отравлений становится как никогда актуальной — жара создает благоприятные условия для размножения возбудителей заболевания. Какие же лекарства действительно помогают с минимальными последствиями выйти из неприятного состояния?
Для четкого представления о том, как работают (или не работают) лекарства при отравлениях, нужно понимать, что происходит с отравившимся организмом. В подавляющем большинстве случаев бактерии, а уж тем более паразиты совершенно ни при чем!
В основном кишечная инфекция развивается на фоне заражения вирусами: они несут ответственность за 70 % случаев инфекционной диареи у детей и почти 90 % — у взрослых.
Проникновение в организм возбудителей кишечной инфекции сопровождается выделением большого количества токсинов, которые и вызывают характерные симптомы. При этом воспаляется слизистая оболочка желудка и кишечника — развивается гастроэнтерит.
Однако, несмотря на порой мучительные проявления отравления, его возбудители обречены: все кишечные инфекции являются самоограниченными, т. е. бактерии или вирусы, их вызвавшие, погибают не потому, что на них воздействуют лекарствами, а потому что так задумано природой. В этом отношении почти любая кишечная инфекция сродни ОРВИ — лечи не лечи, а все равно выздоровеешь не раньше, чем достигнет конца своего развития возбудитель. И, к счастью, его век недолог: в течение 1–7 дней после манифестации заболевания, как правило, наступает выздоровление.

Мы привыкли глотать горсти таблеток по поводу и даже иногда без него. При отравлении в том числе. Но далеко не все препараты, которые мы считаем незаменимыми и жизненно необходимыми, действительно нужны. Вспомним всех поименно.
Препараты этой группы возглавляют короткий перечень лекарств, действительно необходимых при отравлениях. К ним относятся комбинации декстрозы, калия и натрия хлорида, натрия цитрата (Регидрон, Тригидрон, Гидровит).
Диарея и рвота, основные спутники кишечной инфекции, способствуют потерям жидкости и нарушению кислотно-щелочного равновесия в организме. Это главная опасность отравления, которое при неадекватном восполнении образующегося дефицита приводит к обезвоживанию и нарушению электролитного баланса. Поэтому лечение прежде всего должно быть направлено на быстрое восстановление запасов.
Формула успеха проста: сколько жидкости вы потеряли с рвотой и диареей, столько должно поступить в организм с препаратами или, на крайний случай, с лечебной минеральной водой (разумеется, без газа). В случаях, когда прием регидрантов внутрь невозможен, необходимо внутривенное капельное введение жидкости, т. е. капельницы.
Советская, да и постсоветская медицина зачастую направлена на ожесточенную борьбу с симптомами заболеваний, часто независимо от того, полезна ли для организма эта борьба. Температура? Жаропонижающие, несмотря на то что при этом снижается выработка интерферона и иммунный ответ. Диарея? Противодиарейные, невзирая на выведение с каловыми массами множества токсинов.
Современная тактика ведения больных с острыми кишечными инфекциями нацелена на сознательный подход к купированию симптомов:
- Если диарея не сопровождается обезвоживанием, ее гораздо полезнее перетерпеть, чем останавливать.
- Если проблема приобретает угрожающий характер и потерю жидкости невозможно восстановить с помощью лекарств, без антидиарейных препаратов все-таки не обойтись.
Классическим антидиарейным препаратом является лоперамид, замедляющий перистальтику кишечника и увеличивающий время прохождения кишечного содержимого. Кроме того, противодиарейное действие оказывает диоктаэдрический смектит.
Необходимость в приеме адсорбентов при кишечной инфекции не совсем однозначна. Теоретически адсорбенты (активированный уголь, пектин, диоктаэдрический смектит и др.) связывают токсины, предотвращая их присоединение к мембранам кишечника.
Однако, чтобы препараты работали, они должны поступить в организм прежде, чем токсины прикрепятся к слизистой оболочке, чего достигнуть на практике удается далеко не всегда. И даже если адсорбенты введены вовремя, они, увы, не предотвращают обезвоживание организма, хотя и уменьшают частоту стула.
Применение препаратов, содержащих полезные бактерии, нацелено на восстановление микрофлоры кишечника. Исследования свидетельствуют, что они и в самом деле могут нормализовать ее состав. Однако из всего немалого ассортимента полноценную доказательную базу имеют лишь средства, содержащие Lactobacillus casei GG (входят в состав некоторых БАДов, например, Максилак, Йогулакт) или сахаромицеты Буларди Saccharomyces boulardii (Энтерол). Их назначение помогает снизить интенсивность диареи и улучшить состояние больных.
Препараты, проявляющие антибактериальный эффект, работают только в случае бактериальной инфекции. При отравлении, вызванном вирусами, они бесполезны, а ведь именно эти возбудители чаще всего и становятся причиной заболевания.
Отличить вирусную и бактериальную инфекцию иногда можно по клиническим проявлениям. Так, первая чаще сопровождается головной, мышечной болью, слабостью и усталостью, а для второй характерно появление крови в стуле. Но чаще всего четко дифференцировать два вида отравления практически невозможно.

Однако даже при инфицировании бактериями целесообразность в приеме антибактериальных средств сомнительна: ведь как мы уже говорили, спустя несколько дней после манифестации болезни наступает самовыздоровление.
Исключение составляют тяжелые инфекции, сопровождаемые высокой температурой, появлением крови в стуле, обезвоживанием, но в подобных ситуациях решение должен принимать доктор. Кстати, в таких случаях может понадобиться и госпитализация.
Таким образом, из длинного списка препаратов, которые мы считаем чуть ли не панацеей при отравлениях, можно ограничиться всего двумя-тремя, а то и вовсе одним лекарством — регидрантом. При этом эффект лечения будет тем же, что и при приме горстей таблеток, а вот побочных эффектов точно гораздо меньше. Какой путь предпочесть — выбирать вам, ведь в конце концов ваше здоровье в ваших руках.
Товары по теме: регидрон , лоперамид , диосмектит , смекта , уголь активированный , пектин , энтерол
В настоящее время нарушение микрофлоры кишечника встречается довольно часто. В отечественной медицине подобное состояние называют дисбиозом, западные коллеги – зовут синдромом повышенного бактериального роста.
Развивается процесс вследствие количественного дисбаланса полезных (облигатных) бактерий (в основном лакто и бифидобактерий) и вредной (патогенной) флоры (кокковые представители, клебсиелла, протей и др.), населяющих внутреннюю среду кишечника.
Чем опасно нарушение микрофлоры кишечника?

А нужно ли лечить такое состояние?
Человечество тесно взаимодействует с микроорганизмами окружающими нас во вне и населяющими нас изнутри. Они существуют внутри нас на взаимовыгодных условиях – организм человека обеспечивает их необходимым питанием, а микроорганизмы синтезируют вещества, которые в организме не образуются. Тем самым защищая его от проникновения патогенной флоры.
При нормальном состоянии организма, количественное соотношение полезных и патогенных микроорганизмов уравновешено. Полезные бактерии в организме – это, своего рода, защитный барьер.
- Они образуют плотную защитную пленку, преимущественно состоящую из лакто и бифидобактерий, которая препятствует проникновению и размножению в ЖКТ патогенной флоры.
- Участвуют в пищеварительных и обменных процессах.
- Ускоряют иммуномодулирующую функцию, синтез витамин и кислот.
Но даже самые незначительные нарушения равновесия микрофлоры в кишечнике приводит к тому, что нормальная флора не в состоянии подавить разрушительную деятельность гнилостных и патогенных микроорганизмов. Это приводит к стремительному ее количественному перевесу, что негативно отражается на состоянии человека.
Активация патогенной флоры способна спровоцировать:
- Воспалительные процессы в тонком и толстом кишечнике;
- Нарушения в процессах всасывания и пищеварения, что может вызвать железодефицитную анемию и гиповитаминоз;
- Сепсис – проникнув из кишечника в кровь;
- Деструкцию в кишечных стенках с выходом содержимого кишечника в полость брюшины, что становиться причиной развития перитонита;
- Развитие панкреатита и гастродуоденита в результате их распространения по пищеварительной системе.
Нарушение баланса полезной и вредной микрофлоры может запустить процесс жирового гепатоза печени и стать причиной в сбое липидного обмена. Привести к развитию иммунодефицита, а при сочетании предрасполагающих и провоцирующих факторов, вызвать пищевую аллергию, экзему, бронхиальную астму, СД, остеохондроз и злокачественные новообразования в кишечнике.
Совершенно понятно, чтобы избежать всего этого – восстановление микрофлоры кишечника просто жизненно необходимо.
Как восстановить баланс микрофлоры в ЖКТ?

Единого протокола лечения такого состояния, как дисбиоз нет. Как нет и такого самостоятельного заболевания. Это, всего лишь состояние, отражающее различную степень нарушений процессов в ЖКТ, спровоцированных изменением равновесия кишечной микрофлоры. Лечебная терапия определяется в зависимости от причин, вызвавших патологический процесс и в каждом конкретном случае может быть разной.
Терапия комплексная, включает: антибиотикотерапию, лечение специальными препаратами – пребиотиками и пробиотиками, для восстановления микрофлоры кишечника и комплексными препаратами (симбиотиками), правильно подобранную диету и коррекцию сопутствующих нарушений препаратами ферментов, витамин и сорбирующих средств.
Как ни странно, но терапия начинается с применения антибиотиков, кишечных антисептиков и бактериофагов, которые уничтожают, к сожалению, не только вредную, но и полезную флору.
Отдельно следует отметить и эффективность пробиотиков, в состав которых входят микроорганизмы, не являющиеся естественной флорой пищеварительного тракта. Живя в нижнем отделе ЖКТ, они в течение месяца угнетающе действуют на патогенную флору постепенно вытесняя ее, а сами впоследствии замещаются облигатными микроорганизмами.
Параллельно могут назначаться чаи и настои из фитосборов, обладающие подавляющим свойством потогенной микрофлоры – комбинированные сборы, состоящие из трех компонентов:
- 1-й – из зверобоя, брусники и календулы.
- 2-й – включающий траву тысячелистника и лапчатки, листья эвкалипта.
- 3-й – комбинацию шалфея, душицы и подорожника.
Последний этап лечения включает назначение иммуномодулирующих средств, способствующих повышению иммунных функций и более интенсивному восстановительному процессу микрофлоры в кишечнике – препараты на основе эхинацеи и прополиса, травяные сборы, стимулирующие иммунные функции.
Диета — важный элемент восстановления кишечной микрофлоры
Воздействие одними лишь препаратами даст временный эффект, если не соблюдать диету. Без грамотно сбалансированного рациона лечение не даст желаемого результата. Это связано с тем, что многие продукты могут не только способствовать процессу восстановления, но и усугубить его.
Первое, чему необходимо научиться – это составлять рацион без тех продуктов, которые подавляют рост и развитие бифидо и лактобактерий. Сюда относятся блюда, приготовленные на натуральном молоке, поджаренный картофель и пюре из него, хлеб и сдоба из белой муки.
Необходимо ограничить в рационе сахар и блюда с высоким его содержанием, газированные и включающие консерванты напитки, колбасные и копченые изделия, консервированную и маринованную продукцию.
Что необходимо учитывать при составлении рациона? Главное, что в нем должно присутствовать, это те продукты, которые успешно подавляют патогенную флору и процессы гниения в кишечнике. Это, яблоки и чеснок. Яблоки полезно есть утром, до завтрака. Чеснок можно есть в любое время в сочетании с любым блюдом. Либо съесть натощак, запив холодной водой. Это кстати, снизит проявление запаха.
Аналогичным свойством обладают фруктовые и ягодные блюда, сырые и отварные – (малиновые, черничные, клюквенные и цитрусовые фруктовые салаты, компоты, морсы), салаты с луком, морковью, черной редькой и укропом, заправки, содержащие хрен и гвоздику. Необходимые качества присутствуют в различной кисломолочной продукции и брынзе.
Как видим, особых радикальных изменений в диете нет, а продукты, которые исключаем, легко заменяются другими. Сахарозаменителем может служить мед, колбасу – легко заменить на рыбу и мясо (нежирные сорта мяса, курицы, кроля, индюшки). Заменить сдобный хлеб легко на сухарики или выпечку из бездрожжевого теста. Жарку заменяем пароваркой и тушением.

Правильное питание очень важно для восстановления баланса флоры
Коррекция диеты – это полумера. Главное – правильно питаться. Следует приучить себя выпить стакан обычной воды перед каждым приемом пищи, за полчаса до еды, а вот запивать еду не следует. Порции пищи должны быть небольшими и она должна хорошо пережевываться. Замечено, что если пережевывать ее до 30 раз, то процесс переваривания начинается уже в полости рта.
Интервал между основной пищей и десертом (к примеру, между обедом и компотом) должен быть не менее полутора часа. Соблюдение правильного рациона и всех правил питания значительно усилит действие медикаментозных средств и процесс восстановления равновесия кишечной флоры пройдет значительно быстрее и без осложнений.
Можно ли вылечить дисбиоз народными методами?
Что касается рецептов народной медицины? Медики отмечают несостоятельность всех тех рецептов, которые сегодня предлагаются различными целителями и знахарями. Из-за раздутости и популярности темы, средства от дисбиоза предлагают различные компании, которые стремятся на этом заработать – производители БАДов, компании сетевого маркетинга и даже производители продуктов.
Если же говорить о травах, и других сугубо народных методах, то выше я описала их применение в составе комплексного лечения. Отдельно их применение должного эффекта не даст.
Кишечные инфекции – это острые состояния, которые возникают вследствие инвазии патогенных микроорганизмов в кишечник человека. Поражение пищеварительной системы может быть вызвано множеством возбудителей. Объединяет данные состояния общность клинической картины – выраженный диарейный синдром и интоксикация пациента.
Возбудители кишечных инфекций
В зависимости от происхождения все кишечные инфекции можно разделить на:
Значительно реже заболевание ассоциировано с патогенными грибками.
| Бактериальные инфекции | Вирусные инфекции | Протозойные инфекции |
|
|
|
Симптомы
- Болевой синдром. В зависимости от уровня поражения кишечника боли могут локализоваться в области верхних или нижних отделов живота.
- Диарейный синдром. Для большинства кишечных инфекций характерно учащение дефекации, которое часто сопровождается появлением ложных позывов – тенезмов.
- Запоры. В тяжелых случаях заболевания возможно развитие пареза кишечника, который внешне характеризуется стойким запором, сохраняющимся на протяжении нескольких суток.
- Изменение характера стула. В большинстве случаев стул становится жидким, водянистым, меняется его цвет. В составе кала могут обнаруживаться остатки непереваренной пищи, слизь или кровь.
- Общая интоксикация организма. Кишечная инфекция обязательно сопровождается ухудшением общего состояния пациента, которое проявляется возникновением лихорадки, общей слабости, головных болей, снижения массы тела, отсутствием аппетита.
- Тошнота и рвота. В зависимости от тяжести течения заболевания рвота может быть однократной или многократной, приносить пациенту облегчение или, наоборот, ухудшать его состояние.

Пути передачи кишечных инфекций

Алиментарный путь. Заражение происходит через употребляемую пищу. Такой механизм передачи наиболее характерен для кишечных инфекций.- Водный путь. Попадание микроорганизмов в тело человека осуществляется при употреблении воды из непроверенных источников.
- Контактно-бытовой путь. Распространение бактерий происходит через предметы обихода.
- Воздушно-капельный путь. Наиболее редко микроорганизмы проникают в тело человека после вдыхания воздуха, в который попали частички мокроты инфицированного пациента. Для кишечных инфекций практически не характерен аэрозольный путь передачи, однако в исключительных случаев возможно и такое заражение.
Диагностика
При подозрении на кишечную инфекцию пациент должен обратиться к своему терапевту. После обследования врач сможет предположить конкретный диагноз и назначит лечение. При тяжелом течении заболевания или при подозрении на специфическую инфекцию (например, дизентерию) больной направляется в специализированный инфекционный стационар для проведения профильной терапии и обеспечения необходимой изоляции.
Для подтверждения диагноза кишечной инфекции используются следующие методики диагностики:

Исследование кала. Копрограмма дает возможность исследовать кал, обнаружить возможные примеси крови, иммунных клеток, выделить бактерии и отправить их на посев.- Бактериологическое исследование кала. Посев полученного от пациента биоматериала – основной способ определения возбудителя заболевания. Бактерии культивируются на специальных питательных средах и тщательно исследуются, что позволяет установить вид патогенной бактерии. Кроме того, после определения возбудителя проводится его тестирование на чувствительность к антибиотикам, что позволяет точно подобрать эффективную терапию для пациента.
- Серологические исследования. Дополнительным способом диагностики являются исследование на антитела в крови пациента. Они выделяются в ответ на воздействие бактерий через 4-5 дней. Антитела имеют высокую специфичность по отношению к определенной бактерии, благодаря чему можно установить разновидность микроорганизма.
Лечение
Лечение кишечной инфекции зависит от того, каким возбудителем она вызвана, однако можно выделить ряд общих правил, которые относятся ко всем поражениям пищеварительной системы.

При легкой форме патологии пациенту назначается щадящая диета. Уменьшается общий объем пищи, исключаются вредные для кишечника продукты, назначается максимально щадящее питание. При среднетяжелом и тяжелом течении заболевания общий суточный калораж сокращается примерно на 40-50%. Рекомендуется увеличить частоту приемов пищи до 6-8 раз в день. В период восстановления, когда диарейный синдром исчезает, рекомендуется назначить пациенту пребиотики как в виде пищевых продуктов, так и отдельно, в таблетках.
| Рекомендуемые продукты | Нерекомендуемые продукты |
|
|
Для лечения тяжелых бактериальных инфекций применяются антибиотики. Средства подбираются в зависимости от возбудителя.
Определение схемы терапии и дозировки лекарства проводится только лечащим врачом пациента.
При более легких формах заболевания антибактериальные препараты обычно не назначаются, проводится симптоматическая терапия. В нее входят:
Введение солевых растворов (Трисоль, Регидрон). При легких формах заболевания жидкость назначается внутрь, при тяжелом течении – вводится парентерально.- Жаропонижающие средства. Для снижения температуры и интоксикации назначаются нестероидные противовоспалительные средства (Ибупрофен, Нимесулид), а также Парацетамол.
- Сорбенты (Энтеросгель, Полисорб, Смекта). Препараты из данной группы обезвреживают токсические вещества, которые содержатся в пораженном кишечнике, и выводят их из организма. Благодаря этому снижается выраженности интоксикации организма.
- Пробиотики и пребиотики. Кишечные инфекции обычно сопровождаются симптомами дисбактериоза, поэтому пациентам назначаются средства для восстановления нормальной микрофлоры пищеварительной системы. Лекарства применяются исключительно в реабилитационном периоде, когда исчезает диарейный синдром, так как до этого их использование практически неэффективно.
При подозрении на кишечную инфекцию пациент должен оценить свое состояние и принять решение о тактике лечения. Если это легкое пищевое отравление, которое не сопровождается выраженным подъемом температуры и внекишечными симптомами, то заболевание можно лечить дома. Для этого рекомендуется голод и покой, обильное питье, использование сорбентов. При тяжелом состоянии больного, выраженной лихорадке, присоединении внекишечных проявлений обязательно нужно обратиться к врачу. Возможно, пациенту потребуется госпитализация в гастроэнтерологическое отделение или инфекционную больницу.
Прогноз для пациента будет зависеть от возбудителя кишечной инфекции. В большинстве случаев болезнь легко устраняется, однако при некоторых специфических заболеваниях болезнь сопровождается осложнениями и может даже привести к летальному исходу. Залогом благоприятного разрешения заболевания является раннее обращение к врачу и соблюдение его инструкций.
Возможные осложнения
- инфекционно-токсический шок;
- вторичное распространение очагов инфекции, поражение других органов;
- острая почечная недостаточность;
- дисбактериоз.
Профилактика
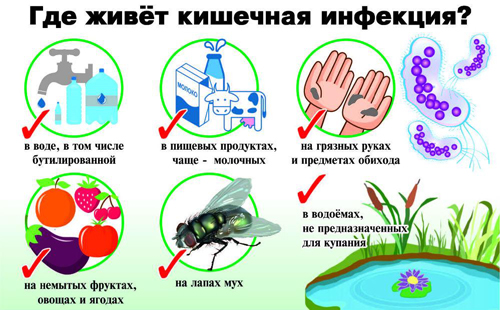
- регулярно мыть руки перед приемом пищи;
- употреблять мясные и молочные продукты из проверенных источников;
- не пить воду из природных водоемов, не купаться на неофициальных пляжах;
- тщательно мыть фрукты и овощи, даже перед термической обработкой;
- соблюдать правила личной гигиены, не пользоваться чужими личными вещами (например, полотенцами);
- по возможности ограничить контакты с людьми, имеющими признаки кишечных инфекций.
Читайте также:


