Как вправить грыжу желудок
22 июня 1915 года родился будущий канадский хирург Александр Шульман — человек, который первым из врачей выдвинул идею экстренного охлаждения обожженной кожи холодной водой. Этот подход в корне изменил подход к неотложной терапии ожогов. Сегодня об этом лучшем и наиболее эффективном способе снизить масштабы повреждения тканей знают даже дети.
Но доктор Шульман известен в медицинских кругах не только тем, что когда-то инстинктивно сунул обожженную кипящим маслом кисть в ванну с ледяной водой и сделал из этого правильные выводы. Долгое время он возглавлял Институт грыжи Лихтенштейна в Лос-Анджелесе (США) и занимался разработкой минимально инвазивных методов лечения грыж брюшной стенки, позволяющих максимально быстро вернуть пациента к нормальной жизни.
MedAboutMe выяснял, как сегодня лечат грыжи брюшной стенки и можно ли это сделать, не обращаясь к врачу?
Грыжа живота: паховая грыжа, бедренная, пупочная и другие

Известно, что целый комплект наших внутренних органов расположен в брюшной полости — пространстве ниже диафрагмы, выстланном брюшиной — серозной оболочкой, которая отделяет брюшную полость от забрюшинного пространства. Брюшную полость отграничивают от внешнего мира диафрагма (сверху), мышечные стенки живота, диафрагма таза и подвздошные кости.

Если содержимое брюшной полости начинает выпирать из предназначенного ему природой пространства, то образуется грыжа живота. Выпирать оно может через естественные щели между мышцами, через отверстия, предназначенные для прохождения крупных кровеносных сосудов, и др.
Существует множество разновидностей грыж брюшной стенки:
- Паховая грыжа
Самый распространенный вариант, он встречается в 75% случаев всех грыж брюшной стенки, причем мужчины сталкиваются с паховой грыжей в 25 раз чаще, чем женщины. При паховой грыже происходит выпячивание брюшины в полость пахового канала. Существует два типа таких грыж, выглядящих, впрочем, одинаково: как выпуклость в паховой области. Но в одном случае грыжа спускается из брюшной полости в мошонку, следуя пути, по которому яички двигаются во время развития плода — и это косая (или непрямая) паховая грыжа, которая может быть врожденной. В другом случае брюшина выпячивается через ослабленную стенку брюшины в медиальную паховую ямку — это прямая паховая грыжа, и она может быть только приобретенной, часто встречается у пожилых людей.

Паховые грыжи у пожилых мужчин — результат возрастных изменений гормонального уровня. Тестостерона с возрастом в организмах представителей мужского пола становится меньша, а эстрогена — больше. Мышечные ткани начинают атрофироваться, а соединительные — ослабевать. Как результат, развивается паховая грыжа.
- Бедренная грыжа
Так называют выпячивание внутренних органов через бедренный канал, по которому проходят в норме бедренная артерия, вена и нерв из брюшной полости в бедро. Проявляется как выпуклость ниже паховой складки в середине верхней части ноги. Чаще встречаются у женщин.
- Пупочная грыжа
Кроме этих трех самых распространенных вариантов грыж брюшной полости, существуют и другие их разновидности. Например, в 2-10% случаев после операции на брюшной полости развиваются грыжи — через образовавшийся дефект брюшной стенки, и др.
Можно ли избежать операции при грыже живота?
Среди хирургов нет однозначного мнения по поводу того, надо ли обязательно оперировать все грыжи брюшной полости без исключения. Однако большинство врачей придерживаются той точки зрения, что любая грыжа рано или поздно будет прогрессировать, и может развиться ее ущемление — а такое состояние требует немедленной медицинской помощи и проведения экстренной хирургической операции.
Однако греческие ученые из University of Ioannina представили результаты исследования, проведенного в период с 2003 по 2006 год, в котором было задействовано более 100 пациентов с неущемленными грыжами передней брюшной стенки. Во всех случаях после выявления грыжи врачи пробовали вправить ее. При этом внутримышечно вводились анальгетики (обезболивающие) и мышечные релаксанты (для расслабления мышц). Врач в течение пары минут аккуратно вправлял грыжу пациенту, стараясь не доставлять ему особенного дискомфорта. После чего больной находился в клинике еще на протяжении суток для контроля за возможными осложнениями. После выписки пациенты продолжали находиться под наблюдением и в любой момент могли быть отправлены на операцию.
В результате в 60% случаев вправление грыж было проведено неинвазивным способом, вручную (средний возраст больных в этой группе составил 70,1 года). В 40% случаев пациенты все-таки отправились на стол к хирургу (средний возраст пациентов в этой группе был чуть меньше — 66,5 года). Согласно представленным данным, эффективность данного подхода подтверждается тем, что никто из больных не умер, и все были признаны успешно пролеченными от грыжи брюшной полости.
Грыжа живота — это смещение окруженного брюшиной внутреннего органа или его части в естественные или искусственно созданные слабые места брюшной стенки. От этой патологии страдает каждый пятый человек на Земле 1 . Операции грыжесечения (удаления грыжи) составляют до 15% всех оперативных вмешательств. Чаще болеют дети дошкольного возраста и взрослые старше 50 лет, преимущественно мужчины.
Общая информация и классификация
Отверстие, через которое выпячивается часть внутреннего органа, называется грыжевыми воротами. Ими могут стать:
- пупочное кольцо;
- паховый канал (анатомическое образование, в котором проходят сосуды и нервы, у женщин — круглая связка матки, у мужчин — семенной канатик);
- бедренный канал;
- рубец после операции на брюшной стенке.
Участок брюшины, прошедший сквозь грыжевые ворота, называется грыжевым мешком. Органы (или части органов), которые в него попали, — это грыжевое содержимое. Им могут быть петли кишечника, аппендикс, у женщин — яичник или отрезок маточной трубы.
Исходя из того, какое анатомическое образование поражено грыжей, она может быть:
- паховой — около 75%;
- бедренной — 10%;
- пупочной — 5-7%;
- послеоперационной — 8-10 %,
- поясничной, седалищной, промежностной и др.
По состоянию грыжевого мешка:
По количеству грыжи могут быть одинокими и множественными.
Причины грыжи живота
Основная причина грыж живота — повышенное внутрибрюшное давление, которое и заставляет внутренние органы выпячиваться через слабые места. Слабыми местами называют участки, где нет мышц, а есть только соединительная ткань, способная растягиваться, но не сокращаться.
Способствуют этому многие факторы:
- постоянные физические нагрузки;
- запор;
- метеоризм;
- хронический кашель;
- повторные тяжелые роды;
- асцит (растяжение передней брюшной стенки).
Симптомы грыжи живота
Если в грыжевой мешок попала часть мочевого пузыря, могут быть жалобы на боли и дискомфорт при мочеиспускании, чувство неполного опорожнения.
Самое опасное осложнение грыжи — ущемление. Оно может возникать в следующих случаях:
При ущемленной грыже живота нарушается кровообращение попавшего в грыжевой мешок органа, что ведет к его некрозу (отмиранию). По статистике, ущемлением осложняется до 30% грыж.
Боль из умеренной становится сильной, спастической. При каловом ущемлении интенсивность боли может нарастать постепенно на фоне запора, при других формах она усиливается резко, внезапно. Максимальные болевые ощущения приходятся на область грыжевых ворот. Грыжевое выпячивание из мягкого становится напряженным, болезненным. За счет воспалительного экссудата оно увеличивается в размерах. Кашлевой толчок не передается, вправление грыжи невозможно.
Если больной медлит с обращением к врачу, со временем боль уменьшается. Но это не признак облегчения, а грозный симптом некроза органа, ущемленного в грыжевом мешке. Через некоторое время боль возвращается, уже как симптом острого перитонита.
Ущемление — показание к немедленной операции!
Диагностика грыжи живота
Обычно для диагностики грыжи живота бывает достаточно осмотра хирурга. Но для того, чтобы выбрать наилучшую хирургическую тактику, врачу нужно оценить состояние органов, попавших в грыжевой мешок. Для этого назначают:
- УЗИ органов брюшной полости;
- обзорную рентгенографию брюшной полости;
- серию рентгенограмм, показывающих движение бария по тонкому кишечнику.
Для оценки общего состояния пациента перед операцией назначают клинический анализ крови и мочи, ЭКГ, биохимическое исследование крови, консультации узких специалистов (в зависимости от имеющихся хронических заболеваний).
Лечение грыжи живота
Единственный эффективный метод лечения грыжи — операция. Грыжевой мешок вскрывают, содержимое вправляют в брюшную полость, грыжевые ворота ушивают. В рамках традиционных методик область грыжевых ворот укрепляют собственными тканями пациента. Более современные методы предполагают наложение синтетического сетчатого протеза, который препятствует рецидиву грыжи живота.
В традиционном варианте операцию грыжесечения делают под местной анестезией, но сейчас, заботясь о комфорте пациента, нередко используют общий наркоз.
В последние годы для лечения грыжи живота начинают активно применять малотравматичные эндоскопические методики. При эндоскопической операции грыжевые ворота закрывают сетчатым протезом. Вмешательство проводят под общим наркозом.
Если по какой-то причине оперативное лечение грыжи живота невозможно, назначают ношение специального бандажа.
Показания для ношения бандажа:
- грыжи у очень маленьких детей;
- острые и хронические инфекции до их ликвидации;
- вторая половина беременности;
- первые полгода после инфаркта, инсульта;
- декомпенсация тяжелых хронических заболеваний, при которых пациент может не перенести операцию.
Бандаж не считается адекватным методом лечения грыжи, так как он травмирует её и может превратить в невправимую.
Прогноз и профилактика грыжи живота
При условии вовремя сделанной операции прогноз, как правило, благоприятен. К сожалению, примерно у 10% пациентов после операции случаются рецидивы. Тем не менее, неосложненная грыжа не угрожает жизни. При осложнении прогноз резко ухудшается.
Специфической профилактики грыжи живота не существует. Чтобы снизить вероятность её появления, нужно своевременно лечить заболевания, повышающие внутрибрюшное давление: колиты, хронические болезни лёгких, сопровождающиеся постоянным кашлем.
[1] Шимко В.В., Сысолятин А.А. Грыжи живота: учебное пособие. - Благовещенск: Амурск. гос. мед. академия, 2010
Самостоятельно вправить пупочную грыжу у взрослого можно с помощью гимнастики и физиотерапевтических процедур. Прибегать к этой методике можно только после уточнения диагноза и отсутствия противопоказаний. В противном случае можно только усугубить ситуацию и спровоцировать возникновение осложнений.
Что такое пупочная грыжа
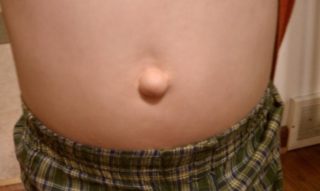
Пупочная грыжа представляет собой выпячивание фрагмента кишечника через ослабленное мышечное пупочное кольцо. Заболевание может быть благоприятным и неблагоприятным. Зачастую встречается у новорожденных и грудничков, а также у женщин старше 40 лет. С медицинской точки зрения грыжа представляет собой патологию, которая возникает посредством выхода внутренних органов (кишечника) за пределы брюшной полости через переднюю стенку.
Причины появления
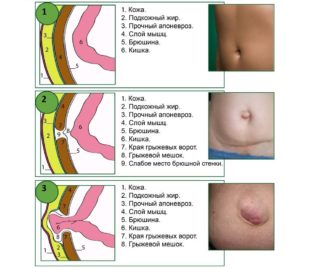
На возникновение выпячивания могут повлиять различные внешние факторы, а также индивидуальная предрасположенность. К основным причинам развития патологии стоит отнести:
- особенности строение организма пациента (отсутствие мышечного тонуса);
- травмы брюшной полости;
- ожирение или дистрофия;
- сидячий образ жизни;
- плохая стрессоустойчивость;
- кашель, плач, запоры.
В начале болезни определить, что именно спровоцировало появление пупочного выпячивания, можно только путем инструментальной диагностики.
Можно ли вправлять пупочную грыжу у взрослых без хирургического вмешательства
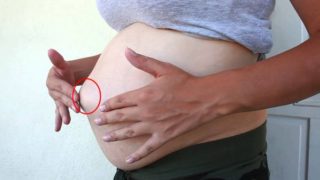
Зачастую консервативное лечение выпячивания не назначается для взрослых, так как ткани уже не поддаются физическому воздействию и активно противостоят такому способу лечения. Однако есть случаи, когда операцию проводить противопоказано в связи с иными патологиями организма.
При таких обстоятельствах придется вправить грыжу живота в домашних условиях. Консервативное лечение допустимо в таких случаях:
- наблюдаются проблемы с сердечно-сосудистой системой;
- есть патологии, связанные с работой ЖКТ;
- реабилитация после родов;
- хронические и онкологические болезни.
После родов есть вероятность, что пупочная грыжа у женщины исчезнет самостоятельно. Для этого следует выполнять поддерживающие мышечный тонус упражнения.
Подготовительные мероприятия перед процедурой
Если нет возможности посетить физиокабинет или массажиста, придется выполнять вправление самостоятельно. Для этого нужно запастись необходимыми вспомогательными средствами:
- бандаж или пояс;
- специальное нижнее белье;
- специальные мази, облегчающие процесс массажа.
Важно приобретать только качественные средства и изделия.
Техника вправления

Заручившись поддержкой хирурга, можно смело приступать к устранению симптомов выпячивания. Для этого существует специальная техника, которая пригодится даже тем, кто не имеет медицинских навыков. Главное условие — соблюдать все действия строго по порядку.
- Подготовить необходимые принадлежности, чтобы они были под рукой.
- Вымыть руки с мылом и смазать их массажным кремом.
- Лечь на твердую горизонтальную поверхность (подойдет пол, кушетка), подложив пояс или бандаж под спину в раскрытом виде.
- Разогреть кожу вокруг пупка. Это даст возможность мягче выполнить вправление.
- Нащупать место выпячивания, аккуратно пальцами протолкнуть его в брюшную полость.
- Затянуть бандаж и надежно закрепить. Обратите внимание, что подтянуть резинку нужно так, чтобы грыжа зафиксировалась именно за пределами пупочного кольца со стороны брюшной полости.
Если при попытке вправить кишечник в пупочное кольцо чувствуются болевые ощущения, необходимо прекратить процедуру и как можно скорее обратиться к врачу.
Проводить самостоятельное вправление пупочной грыжи без операции необходимо два-три раза в день, в зависимости от того, как скоро выпячивание появится снова.
Упражнения для взрослых
Если реализовать хирургическое лечение невозможно, хирург имеет право назначить некоторые упражнения.
- Лежа на полу выполнять подъемы грудной клетки вверх. Это упражнение выполняется в два подхода по шесть повторений.
- Поднятия таза в горизонтальном положении: нужно выполнить по 10 манипуляций два раза с передышкой 30 секунд.
- Скручивание тела: 5 раз в одну и столько же в другую сторону в положении лежа. Это упражнение следует выполнять очень медленно.
- Регулярное выполнение дыхательной гимнастики. Можно в комплексе с физическими упражнениями или в течение всего дня: глубокий вдох и медленный выдох.
Перед началом выполнения упражнений на мышцы пресса следует убедиться в том, что фрагмент кишечника провалился в брюшную полость. Это исключит вероятность его защемления.
Народные средства уменьшающие грыжевое выпячивание

В комплексе с медицинскими показаниями можно использовать народные методы избавления от пупочной грыжи. Есть несколько простых рецептов, но перед их применением нужно получить одобрение врача.
Ни в коем случае не проводите растирания выпячивания с помощью спиртовых настоек. Это стимулирует высокую скорость кровообращения, возможно ущемление фрагмента кишечника в пупочном кольце.
Профилактика рецидивов

Лечение грыж протекает сложно, предотвратить болезнь гораздо проще. Чтобы повторного выпячивания не возникало, пациент должен соблюдать советы хирурга.
- Полностью исключить большие физические нагрузки. Работа грузчика, транспортировщика противопоказана.
- Проводить реабилитационные упражнения после успешного вправления еще в течение трех месяцев.
- Беременным женщинам предстоит носить бандаж, он удержит и животик, и кишечник внутри брюшной полости.
- Сразу записаться на курсы профессионального массажа. Без него предотвратить появление грыжи пупка будет сложно.
- Правильно питаться: никаких бродящих и вызывающих метеоризм продуктов.
- В аптечке всегда должны находиться препараты против вздутия и запоров: Эспумизан, Микролакс.
Только при следовании рекомендациям у пациентов есть все шансы избавиться от заболевания и обойтись без хирургического лечения. По мнению медиков, операция может иметь ряд осложнений.
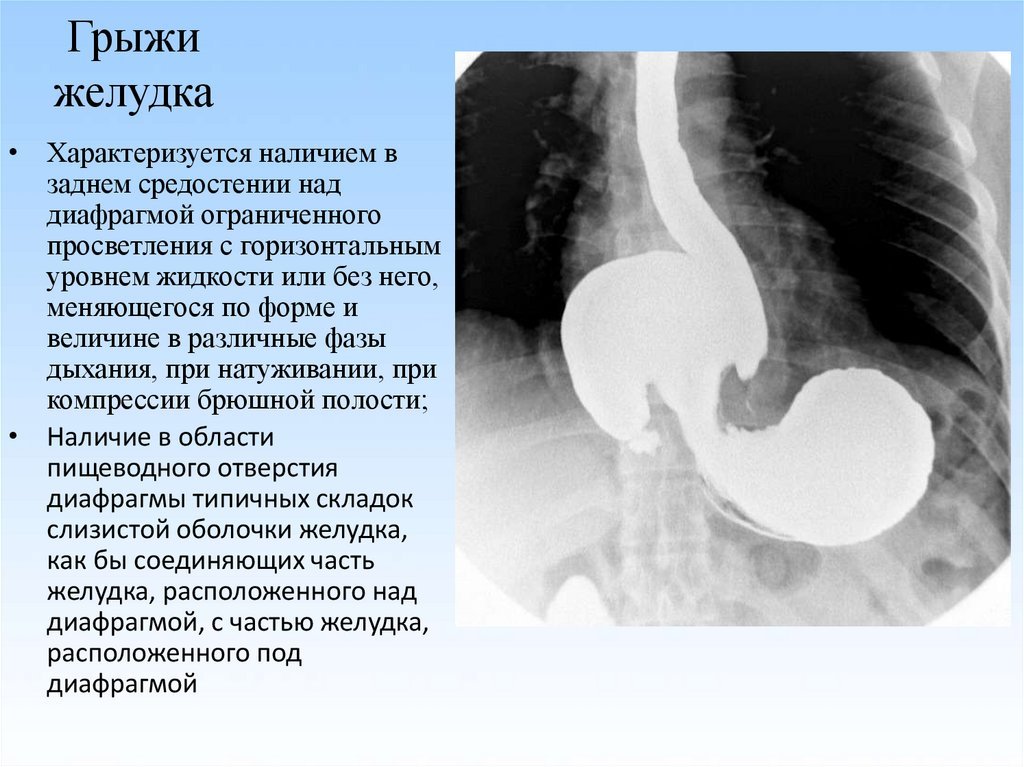
Грыжа желудка характеризуется выпячиванием верхней его части из брюшной в грудную полость через отверстие в большой мышце (диафрагме). Незначительные изменения не вызывают неприятных симптомов, человек узнает о патологии случайно, чаще при прохождении диагностики по поводу другого заболевания.
Большие грыжи сопровождаются диспепсией, рефлюксом, болями в груди, приводят к развитию осложнений, поэтому лечатся хирургическим путем.
В организме у человека 2 полости (грудная и брюшная), отделенные друг от друга мышечным пластом (диафрагмой). В ней есть отверстие, через которое проходит пищевод. Это полая пищевая трубка, которая соединяет глотку и желудок.
В норме органы брюшной полости не могут проникнуть в грудную через пищеводное отверстие. При ослаблении мышечных и соединительных волокон диафрагмального купола оно расширяется, после чего возникает аномальное выпячивание пищевода, петель кишечника.
Но чаще всего в свободное отверстие выпирает часть желудка, в результате чего образуется грыжа желудка (одна из разновидностей грыжи пищеводного отверстия диафрагмы). В детском возрасте грыжу выявляют редко, в основном ее диагностируют в пожилом возрасте, чаще всего у женщин.

По локализации грыжу желудка относят к внутренним образованиям. В отличие от внешних выпячиваний, расположенные внутри не имеют выраженных внешних проявлений и отличаются по строению. У них практически отсутствует грыжевой мешок.
Учитывая патофизиологию, выделяют 2 вида желудочной грыжи:
- скользящая хиатальная – наиболее распространенный тип, когда часть желудка и пищевода проникают в грудную полость через пищеводное отверстие диафрагмы;
- параэзофагеальная – нижняя часть пищевода остается в правильном положении, а верхняя часть желудка выпячивается в грудную клетку.

Уровень возвышения органа над диафрагмой может быть разным. По объему грыжи различают:
- кардиальные – грыжа образуется нижним пищеводным сфинктером, который проскальзывает в пищеводное отверстие;
- кардиофундальные – верхний отдел смещается в полость грудной клетки;
- субтотальные – над куполом диафрагмы оказывается более 50 % органа;
- тотальные – над верхним уровнем диафрагмального купола оказывается весь желудок.
Перемещение в грудную полость большей части или всего органа, вызывает массу проблем и требует оперативного вмешательства. В большинстве случаев грыжевой дефект появляется в течение жизни и носит приобретенный характер. Врожденные грыжи желудка встречаются, но очень редко.
Атрофия или деформация фиброзной ткани возникает у пожилых людей, когда в организме происходят возрастные изменения. Причиной может стать наследственная предрасположенность, когда слабость соединительной ткани – генетический дефект. Иногда встречается аномально широкое отверстие диафрагмы с рождения, короткий пищевод. Эти особенности анатомического строения появляется при отклонениях в момент внутриутробного развития.
Способствует появлению грыжи желудка травма в области диафрагмы, живота, или ранее проведенное хирургическое вмешательство. Желудочная грыжа возникает при постоянном и интенсивном внутрибрюшном давлении на мышцу, которое появляется по следующим причинам:
- хронический сильный кашель;
- постоянные запоры, усиленное газообразование (метеоризм);
- неукротимая рвота;
- асцит – скопление в полости живота большого количества жидкости;
- тяжелый физический труд;
- резкий подъем тяжелого предмета;
- силовые тренировки.
Грыжа желудка часто диагностируется у полных людей с высокой степенью ожирения, склонных к перееданию.
По наблюдениям врачей в группе риска люди преклонных лет, страдающие хроническим бронхитом, бронхиальной астмой, сердечно-сосудистыми заболеваниями. Дополнением к выпячиванию желудка часто становится цирроз печени, хронический холецистит. Дефект наблюдается у больных со злокачественными новообразованиями, заболеваниями кишечника.
В молодом возрасте повышенный риск выпячивания органа в грудную клетку у грузчиков, строителей, а также у спортсменов, занимающихся тяжелой атлетикой.
Небольшая грыжа остается незаметной в течение долгого времени, не вызывает симптомов и неприятных ощущений. Параэзофагеальная грыжа любых размеров имеет латентное течение. Пациент может не догадываться о наличии патологии в течение длительного времени, пока ее случайно не обнаружат при обследовании по другому поводу. Но такой вид грыжи желудка чаще ущемляется.
Хиатальный дефект большого размера вызывает изменения в работе и всего ЖКТ. Одно из распространенных осложнений – заброс желудочного сока и содержимого желудка в пищевод (гастроэзофагеальный и кислотный рефлюкс). В результате у больного появляются следующие симптомы грыжи:
- изжога, отрыжка;
- неприятный привкус во рту;
- боль при глотании;
- при попадании содержимого желудка в гортань, возникает першение и боль в горле, осиплость голоса;
- иногда повреждается эмаль зубов, развивается кариес;
- галитоз – неприятный запах изо рта.
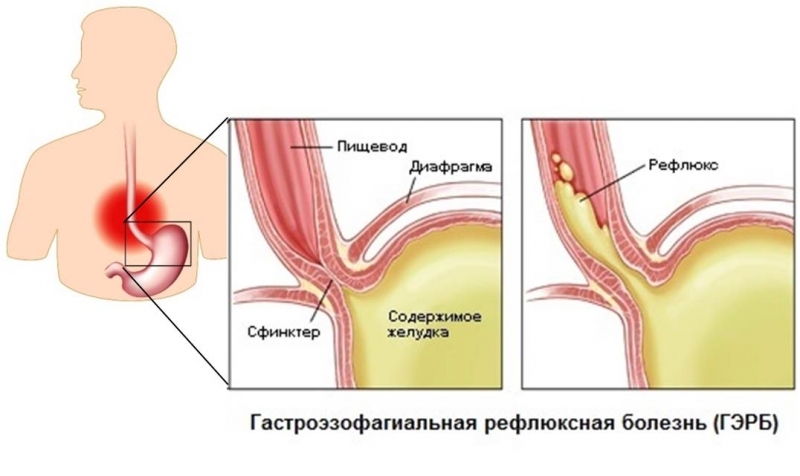
В результате рефлюкса внутренняя поверхность пищевода воспаляется и возникает эзофагит. Воспаление дополняет клинику при грыже желудка дополнительными признаками: затруднением глотания, ощущением инородного тела в горле, тошнотой, рвотой.
Болевой синдром при изменении положения части органа имеет свои особенности:
- появляется внезапно, чаще всего при наклоне вперед, а также после еды, физической нагрузке;
- локализация боли в нижней части грудной клетки или за грудиной;
- иррадиация болевого импульса в верхнюю часть спины;
- уменьшение интенсивности болевого синдрома после отрыжки, глубокого вдоха, рвоты или при смене положения тела.

Грыжа желудка – это гастроэнтерологический патологический процесс, который характеризуется тем, что в грудную полость проникает желудок частично или полностью. В большинстве случаев грыжа желудка протекает бессимптомно, и диагностируется в ходе обследования относительно других патологических процессов.
Клиническая картина на начальном этапе развития не имеет признаков, а по мере усугубления заболевания, симптоматика характеризуется тошнотой и рвотой, изжогой, общим ухудшением самочувствия. Поскольку данное заболевание не имеет специфических признаков, для определения диагноза требуется проведение тщательной диагностики.
Необходимо отметить, что в основном грыжа желудка устраняется путем проведения консервативных терапевтических мероприятий: прием медикаментов, соблюдение диеты. Операбельное вмешательство требуется в исключительно редких случаях.
Специфической профилактики в данном случае не существует. Нужно придерживаться правил здорового образа жизни, систематически проходить комплексное медицинское обследование и не заниматься самолечением.
Если терапия будет начата своевременно, прогноз является благоприятным. Однако риск развития осложнений не исключается, как и рецидив патологического процесса.
Этиология
Грыжа в желудке может быть следствием следующих этиологических факторов:
- повышение внутрибрюшного давления;
- хронические заболевания верхних дыхательных путей;
- хронические гастроэнтерологические заболевания;
- лишний вес;
- тяжелые роды;
- частая родовая деятельность;
- чрезмерные физические нагрузки и активность;
- тупые травмы живота;
- осложнения после операбельного вмешательства;
- резкое снижение массы тела;
- постоянное переедание;
- злоупотребление спиртными напитками, курение.
Кроме того, такой тип патологии может быть следствием малоподвижного образа жизни, привычки есть лежа, на ходу. В более редких случаях установить причину, почему развивается грыжа желудка, не представляется возможным.

Классификация
Исходя из анатомических особенностей таких образований, выделяют следующие формы:
- параэзофагеальная;
- смешанная;
- скользящая.
Исходя из локализации грыжевидного образования, выделяют такие его формы, как:
- наружная желудочная грыжа – через слабые мышечные участки орган из брюшной полости попадает в грудную полость;
- внутренняя – желудок проникает в грудную полость через отверстие в диафрагме.
Скользящие виды грыж, в свою очередь, разделяются на следующие подвиды:
- фиксированные;
- нефиксированные.
В зависимости от смещенного участка, патология делится на такие подвиды:
- кардиофундальные грыжи;
- кардиальные;
- субтотальные;
- тотальные желудочные.
Параэзофагеальные виды грыж делятся на следующие подвиды:
- фундальные;
- антральные.
Определение формы течения патологического процесса осуществляется только путем проведения необходимых диагностических мероприятий.

Симптоматика
В отличие от других форм грыжи, в данном случае нет видимых клинических признаков – выпячиваний и опухолей.
Симптомы грыжи желудка характеризуются следующим образом:
- в верхней половине желудка, ближе к грудной клетке, систематически появляются жгучие, ноющие боли;
- отрыжка с желудочным содержимым;
- изжога;
- тошнота и рвота;
- ощущение комка в горле;
- загрудинные боли, ощущение дискомфорта при дыхании.
Необходимо отметить, что неприятные ощущения в горле появляются при употреблении слишком холодной и горячей пищи, при быстром проглатывании еды, при употреблении полужидкой или твердой пищи.
Ввиду того что клиническая картина при этом патологическом процессе носит неспецифический характер, для точной постановки диагноза требуется проведение тщательной диагностики: физикальный осмотр, лабораторные и инструментальные обследования.
Диагностика
В данном случае следует обращаться за консультацией к гастроэнтерологу.
В первую очередь проводится физикальный осмотр пациента, в ходе которого врач должен определить следующее:
- как давно начали проявляться первые симптомы;
- характер течения клинической картины;
- личный и семейный анамнез.
Также следует изучить историю болезни, поскольку одной из причин данного патологического процесса является осложнение после проведения операции.
Также в обязательном порядке проводятся следующие диагностические мероприятия:
- общий и биохимический анализ крови;
- определение рН-показателя;
- определение атмосферного давления в желудке и пищеводе;
- гастроскопия;
- биопсия стенки пищевода и желудка;
- анализ каловых масс на скрытую кровь.

В некоторых случаях может потребоваться дифференциальная диагностика относительно следующих патологических процессов:
- поликистоз легких;
- релаксация диафрагмы;
- желчнокаменная болезнь;
- язвенная болезнь желудка.
Исходя из результатов диагностических мероприятий, а также принимая во внимание данные, которые были получены в ходе первичного осмотра, врач назначает дальнейшие терапевтические мероприятия.
Лечение
В большинстве случаев лечение грыжи желудка проводится только консервативными методами – медикаментозная терапия сочетается с диетой и рекомендациями общего характера.
Фармакологическая часть лечения может включать в себя следующие препараты:
- нестероидные противовоспалительные;
- антациды;
- ингибиторы протонной помпы;
- спазмолитики;
- обезболивающие;
- для улучшения моторики желудка;
- слабительные;
- противорвотные.
В обязательном порядке назначается диета.
Конкретный диетический стол врач будет определять в индивидуальном порядке, но нужно соблюдать и рекомендации общего характера:
- питание должно быть дробным, но небольшими порциями и с временным интервалом не менее двух часов;
- следует исключить поздний прием пищи – не позже чем за два часа до сна;
- нельзя запивать пищу;
- употребление еды должно проходить в спокойной обстановке, тщательно пережевывая, не разговаривая при этом;
- рацион должен быть сбалансированным, обязательно должны быть первые блюда в рационе.
Также следует соблюдать следующие рекомендации характера:
- спать нужно с немного приподнятым изголовьем;
- одежда не должна сдавливать грудную клетку и пояс;
- следует исключить чрезмерную физическую активность.
Показаниями к проведению хирургического вмешательства является следующее:
- ущемление грыжи;
- сужение пищевода;
- развитие онкологического процесса злокачественного характера.
Пациентам, которые имеют в личном анамнезе данное заболевание, необходимо состоять на учете у гастроэнтеролога и ежегодно проходить диспансеризацию.
Возможные осложнения
В некоторых случаях возможно развитие следующих осложнений:
- стеноз пищевода;
- язва;
- перфорация пищевода;
- внутренние кровотечения;
- рефлекторная стенокардия;
- злокачественные образования.
Исключить риск развития таких тяжелых последствий можно, если начать лечение своевременно и правильно.
Профилактика
В целях профилактики такого патологического процесса необходимо придерживаться следующих рекомендаций:
- исключить переедание;
- следить за своим весом;
- исключить чрезмерные физические нагрузки;
- своевременно лечить все заболевания.
Самолечение в данном случае недопустимо, а при возникновении первых симптомов нужно обращаться к врачу.
Читайте также:


