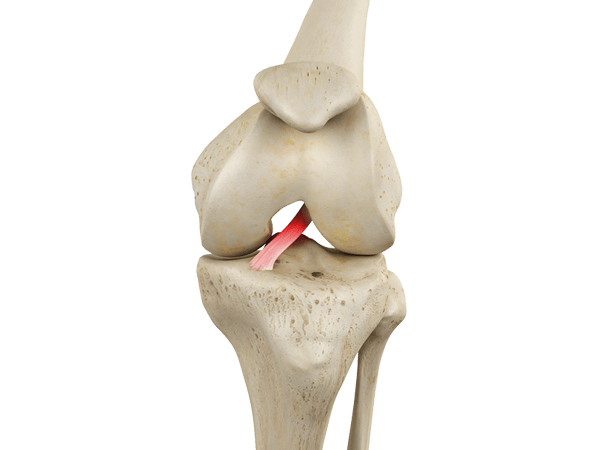
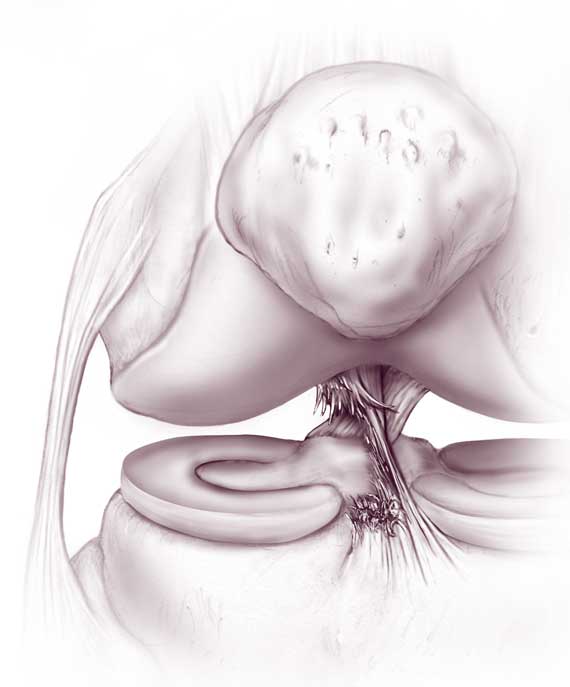
Как выглядит имплант крестообразной связки
Информация: реконструкция крестообразной связки
- Длительность пребывания в клинике: 3 дня
- Амбулаторная реабилитация: в течение 4 недель
- Самое раннее время отлета домой: 10 дней после операции
- Рекомендуемое время отлета домой: 14 дней после операции
- Принятие душа возможно: через 7 дней
- Продолжительность нетрудоспособности: 6 недель (в зависимости от рода деятельности)
- Удаление швов: 7-12 дней
- Езда за рулем автомобиля возможна: через 6 недель
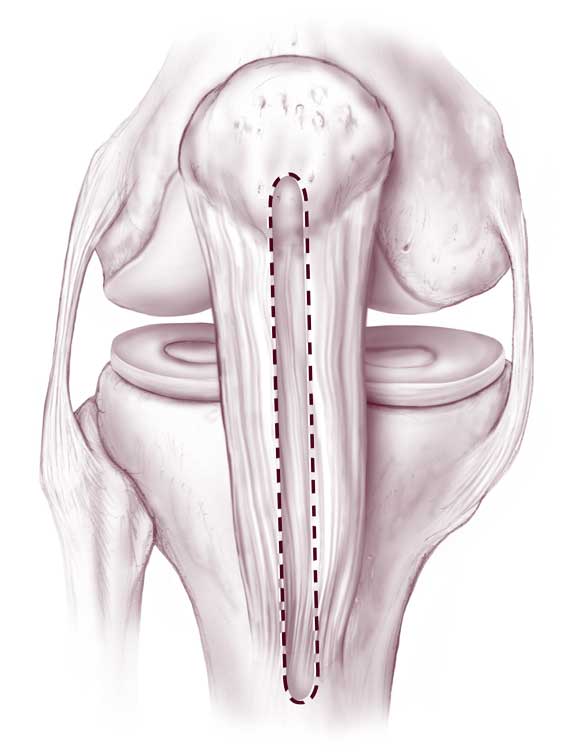
При разрыве крестообразной связки не обязательно сразу проведения трансплантации крестообразной связки. Часто удается сшить (реконструировать) частично надорванную крестообразную связку. Так крестообразные связки, оторванные от кости в местах крепления в бедренной кости или голени, могут быть заново зафиксированы.
Для нас очень важно, в зависимости от механизма повреждения, предложить пациенту подходящий метод лечения разрыва крестообразной связки.
Принцип пластики крестообразной связки
Многочисленные исследования показали, что наилучшие результаты по пластике крестообразной связки достигаются при трансплантации собственных аутологичных имплантатов.
Реконструкция крестообразной связки по методу ACL
В настоящее время этот метод применяется как стандартная процедура лечения, если разрыв передней крестообразной связки составляет свыше 50% её диаметра.
Есть несколько вариантов этого метода. Но принцип везде один и тот же: при пластике как задней так и передней крестообразной связки собственное сухожилие пациента является аутологичным трансплантатом, заменяющим разорванную крестообразную связку.
Сухожилие протягивается через туннель, просверленный в бедре и голени. После этого трансплантат крестообразной связки фиксируется в туннеле.
Различие вариантов состоит в следующем:
1. Выбор трансплантата- сухожилие полусухожильной мышцы/ Gracilis сухожилие, или сухожилия связки надколенника (Patelladrittelsehne)
2. Выбор материала для закрепления имплантата (нити, винты, полиэтиленовые штифты).
Какой метод будет использоваться- решается индивидуально, до начала операции.
Откуда берется трансплантат крестообразной связки?
Если используется сухожилие полусухожильной мышцы/ Gracilis сухожилие, то оно изымаются длиной около 25 см через короткий разрез на внутренней стороне голени. Во время послеоперационного периода оставшиеся части сухожилия заживают, так что не наблюдается существенной потери прочности.
Если используется одна треть сухожилия надколенника, то через короткий разрез на передней части колена ниже коленной чашечки изымается треть средней части сухожилия надколенника на краях с небольшими фрагментами кости из надколенника и большеберцовой костей.
Для проведения пластики крестообразной связки малоинвазивным методом мы обычно используем треть сухожилия из передней части коленного сустава, т.к по сравнению с другими методами (например, пластики с Hamstring сухожилием), пациент испытывает меньшую боль.
Особенно использование трети сухожилия надколенника имеет явные преимущества. Трансплантат изымается с небольшим фрагментом кости из коленной чашечки, который значительно облегчает закрепление трансплантата в колене. Эти фрагменты кости вростают в местах крепления трансплантата и стабилизируют трансплантат крестообразной связки. Трансплантат из трети сухожилия надколенника выдерживает нагрузки до 1800-2000 кг, что ненамного ниже максимально возможной нагрузки 2400 кг у природной крестообразной связки. поэтому это сухожилие очень приближается по своим свойствам к естественной крестообразной связке.
При использовании подколенного сухожилия для реконструкции крестообразной связки наблюдаются меньшие послеоперационные боли. Но для заживления требуется больше времени, так как подколенное сухожилие не может быть изъято с фрагментами кости. Длина подколенного сухожилия позволяет сложить его вчетверо, что значительно увеличивает его прочность. Трансплантат выдерживает 2400 кг нагрузки, и таким образом соответствует прочности и жесткости естественной крестообразной связки.
Подготовка трансплантата для реконструкции крестообразной связки
Подготовка коленного сустава для пластики крестообразной связки
Одновременно к трансплантации подготавливается и колено. Имплантат крестообразной связки должен быть, как и естественная крестообразная связка, прочно закреплен в бедре и голени. С этой целью в обеих костях просверливаются анатомически соответствующие каналы. В этих каналах концы трансплантата надежно закрепляются. В местах крепления в течение нескольких месяцев происходит врастание имплатата в кость.
Лечение сопутствующих травм колена
Успешное проведения операции по пластике крестообразной связки включает в себя лечение сопутствующих повреждений в повреждений. При повороте (кручении) коленного сустава могут быть повреждены другие структуры в колене. Опытный хирург-ортопед во время операции на крестообразной связке всегда проверяет колено на разрыв мениска и повреждение хряща. После того, как лечение завершено, имплантат крестообразной связки вводится через артроскопически (минимально-инвазивно) подготовленный канал в колено. Закрепление имплантата крестообразной связки, его положение, а также функции проверяются несколько раз в прямой видимости.
Фиксация имплантата крестообразной связки
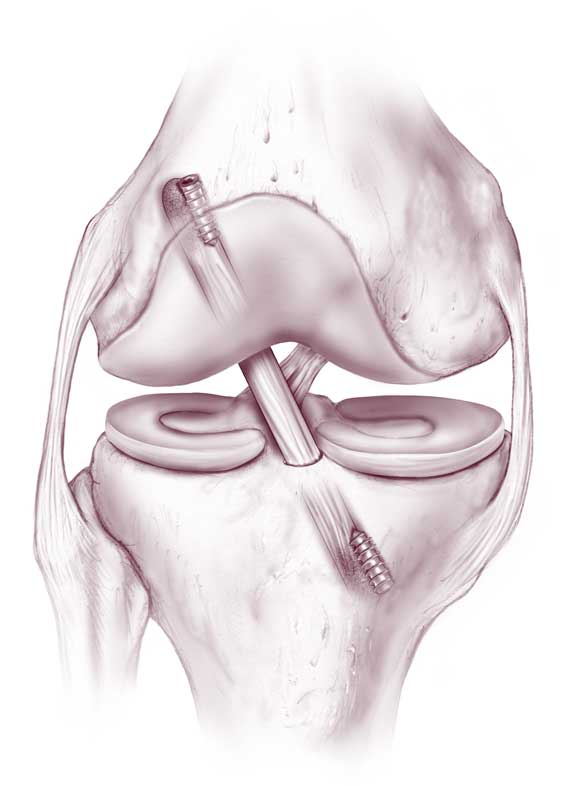
Для стабильности трансплантат фиксируется в туннеле специальными винтами. Эти винты изготовлены из саморассасывающегося материала и растворяются примерно через 2 года. Только в случаях плохого качества кости используются винты из титана. При других методах реконструкции крестообразной связки для фиксации используются петли, которые с одной стороны крепятся в туннеле, а с другой к трансплантату.
В голени ноги, где удаление фиксационного материала легкодоступно, можно также альтернативно использовать титановые винты или титановые скобки.
Благодаря артроскопической технике операции травмирование колена, по сравнению с открытой операцией, является незначительным, что влияет положительно как на послеоперационное восстановление так и на косметический результат.
Побочные эффекты и боль после извлечения трансплантата (Entnahmepathologie)
При использовании имплантата из сухожилия надколенника в течение первых нескольких месяцев может наблюдаться в месте забора боль. В это время невозможно обычно ставать на колени.
При выборе полусухожильного сухожилия может трансплантат растянуться, так что, несмотря на реконструкцию крестообразной связки, возможна небольшая неустойчивость сустава. Стабильность трансплантата из надколенного сухожилия выше.
Возможные осложнения после реконструкции крестообразных связок
Расширение туннеля после пластики крестообразной связки
Большой диаметр туннеля является фактором риска, особенно во время ревизионной операции, например, после повторного разрыва крестообразной связки. Точная причина чрезмерного расширения туннеля не установлена. Расширение туннеля может происходить независимо от типа имплантата и метода крепления трансплантата крестообразной связки.
Ограничения подвижности и жесткость коленного сустава
Причиной ограничения подвижности как правило является артрофиброзис (arthrofibrosis). Это ограничение подвижности сустава из-за образования рубцовой ткани, что приводит к дефициту при разгибе коленного сустава. Часто инфекционные заболевания являются причиной образования этого типа рубцов после пластики крестообразных связок, но точная причина остается спорной. Есть основания предполагать, что слишком раннее начало наращивания мускулатуры после пластики крестообразной связки способствует началу arthrofibrosis.
Инфекции после пластики крестообразной связки
После операции по пластике крестообразных связки послеоперационная инфекция наблюдается редко. Если она возникает, то может иметь катастрофические последствия, вплоть до развития остеоартрита у молодых пациентов. Особенно длительность операции способствует возникновению инфекции, поэтому трансплантат должен быть обработан стерильно и как можно быстро.
После пластики крестообразной связки: восстановление и нагрузки
Когда возможна нагрузка на ногу?
При нормальном течении процесса заживления полная нагрузка на ногу возможна уже через два дня после операции. По сравнению с другими методами операций по реконструкции крестообразной связки, метод ACL имеет большое преимущество, т.к. обеспечивает быстрое восстановление подвижности. Например, при полной иммобилизации в течение 7-10 дней теряется 50% мышечной массы в оперированного колена. Восстановление мышц в таком масштабе может занять до 1,5 лет. Часто, сбалансированное восстановление мышц после односторонней деградации мышц так и не достигается.
В период после операции основное внимание уделяется снятию отека коленного сустава.
Впоследствии много внимания уделяется сохранению и увеличению диапазона подвижности сустава. На третьем этапе, который начинается примерно через 3-4 недели после операции, начинается более интенсивное наращивания мускулатуры. На этой стадии реабилитации необходимо активное участие пациента и аккуратное выполнение им дома необходимых упражнений.
Когда возможно занятие спортом
Так как после операции трансплантат вначале теряет прочность, возобновление занятий спортом разрешено не ранее чем через 6 месяцев. До этого времени трансплантату надо время, чтобы стабильно врости в сустав. После того, как врач дает разрешение на нагрузки коленного сустава, можно возобновить занятие всеми видами. После 1 года мы исходим из того, что прочность имплантата крестообразной связки достигает прочности естественной связки. Тем не менее, следует отметить, что коленный сустав в будущем обычно более подвержен травмам из-за немного более низкой способности координации сустава. Это особенно видно в контактных видах спорта на высоких скоростях (футбол, гандбол).
Плаванием и ездой на велосипеде можно начать заниматься через четыре недели после операции. В зависимости от вида спорта и интенсивности, начало занятия спортом следует обсудить с врачом.
Когда возможно возобновить работу?
Сидячими видами деятельности можно начинать заниматься, как правило, через 10-14 дней. Работой на ногах или с нагрузками на колено примерно через 4-6 недели. Хотя нагрузки на ногу разрешены практически сразу, в повседневной жизни следует аккуратно нагружать ногу до полного заживления раны.
Передняя крестообразная связка отвечает за динамическую устойчивость коленного сустава, фиксируя голень от нефизиологического смещения кпереди и поддерживая наружный мыщелок большой берцовой кости. Более 1/2 стабильности коленного отдела обеспечивается благодаря ПКС. Именно поэтому данную структуру специалисты называют первым стабилизатором колена, без нее сустав нормально работать не сможет. Располагается она в самом центре костного соединения, перекрещиваясь с задней крестообразной связкой х-образно, что и дало этим двум структурным элементам одноименные названия. Мы же будем говорить сейчас конкретно о ПКС и посттравматической реконструктивно-пластической ее коррекции.
Общие сведения о повреждениях
Пластика передней крестообразной связки коленного сустава – наиболее распространенная процедура на связочном аппарате колена. Остальные связки данного отдела нижних конечностей намного реже травмируются и нечасто требуют хирургического вмешательства. Для примера, ПКС повреждается приблизительно в 15 раз чаще, чем ЗКС. В некоторых источниках даже указывается, что в 30 раз. Объяснение тому – специфика анатомического строения ПКС: она длиннее и толще, чем задний соединительнотканный тяж.
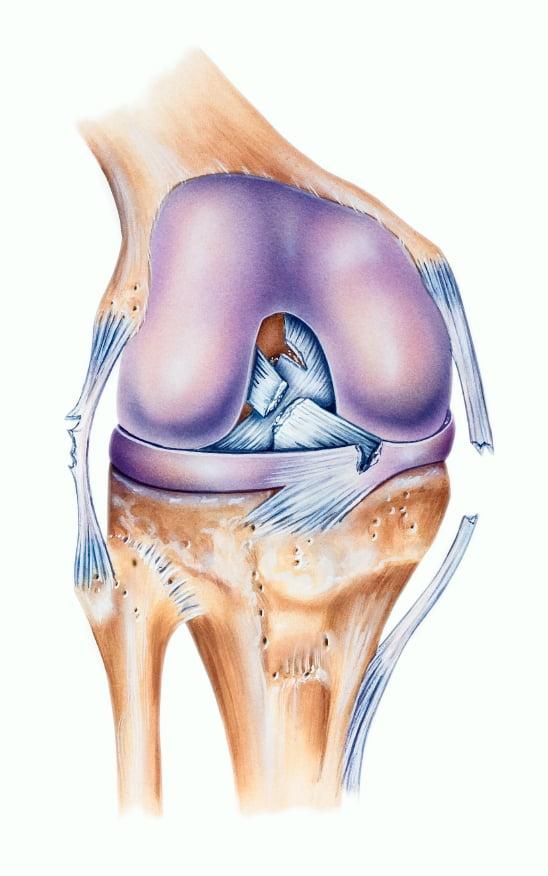
Нарушение целостности, а именно ее разрывы, преимущественно происходят на почве спортивных травм, а также в результате падений с зафиксированными параллельно поверхности ногами (травма лыжников), неудачных приземлений после прыжка на выпрямленные ноги. Поражение связочных пучков также может возникнуть из-за сильного удара с тыльной стороны колена, скручивающих и резких движений, например, при крутом повороте или резком торможении в момент бега. Распознать, что произошло поражение именно данной связки, можно только посредством определенных средств диагностики:
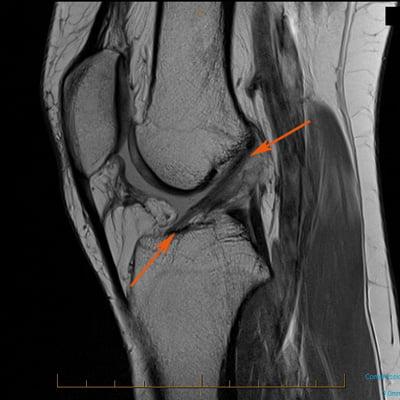
Как травма выглядит на МРТ.
Что касается симптомов, которые могут указывать на подобную проблему, они имеют выраженный характер, особенно в ранний период. Клиническая картина полного разрыва следующая:
- треск непосредственно в момент разрыва;
- острая сильная боль в колене;
- болезненный синдром усиливается при любой попытке подвигать ногой;
- голень смещена вперед;
- стремительное нарастание отечности;
- кровоизлияние в сустав;
- нарушение функций опороспособности.
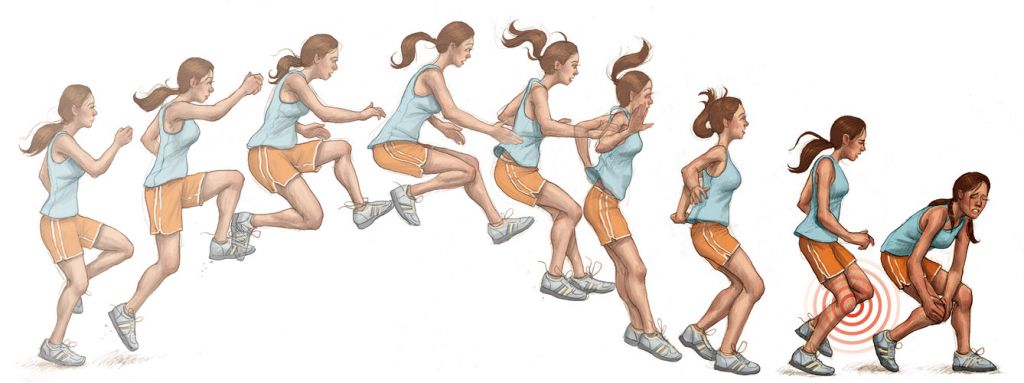
Вышеуказанные признаки присущи заболеваниям и других составляющих элементов данного сустава, поэтому для подтверждения обязательно понадобится пройти осмотр у травматолога и диагностические процедуры. В зависимости от тяжести разрыва (микроразрыв, частичный или полный) врач подберет адекватную тактику лечения. При несерьезных травмах обходятся консервативной терапией, сложные случаи нуждаются в хирургическом лечении.
Из-за деструктуризации фронтальной крестовидной связки страдает биомеханика сочленения в целом: возникает нестабильность сустава и патологическое смещение суставных поверхностей относительно друг друга. Это неблагоприятным образом воздействует на хрящевые покрытия взаимодействующих костных единиц – они начинают страдать от нерациональных нагрузок при движениях. Если вовремя не откорректировать связочный аппарат, может развиться гонартроз, который приводит к серьезным дегенерациям не только суставного хряща, но и менисков.
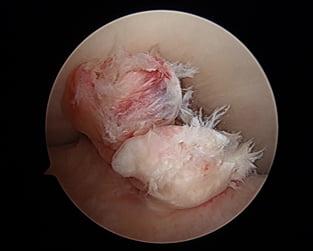
Порванные волокна видны через артроскоп.
Внимание! Полностью разорванная передняя крестообразная связка коленного сустава без пластики не способна самостоятельно соединиться и срастись. Поэтому для возобновления ее функциональности, если дефект действительно серьезен, назначается артроскопическая процедура с целью восстановления целостности ПКС.
Операция на ПКС: виды пластики, принцип выполнения
Любая пластическая процедура на ПКС в настоящий момент выполняется методом малоинвазивной артроскопии. Артроскопический сеанс проходит закрытым способом под спинномозговой анестезией. Операция относится к щадящему типу хирургии высокой точности, поэтому мягким тканям, нервным и сосудистым образованиям не причиняется ущерб. Кроме того, манипуляции проводятся сугубо на пострадавшем участке, а после вмешательства никаких рубцов и шрамов не остается.
Чтобы осуществить реконструкцию поврежденного элемента, достаточно сделать один 5-мм прокол для оптического зонда, в который встроена миниатюрная видеокамера, и 1-2 дополнительных доступа (не более 8 мм в диаметре). Через вспомогательные отверстия хирург микрохирургическими инструментами будет заниматься воссозданием испорченной области. Зрительный контроль обеспечивает артроскоп (эндоскопический зонд), который выводит изображение оперируемой зоны на монитор в 40-60-кратном увеличении. Оперативное вмешательство может быть выполнено несколькими способами, рассмотрим их дальше.
В данном случае пересаживается фрагмент сухожилий пациента, взятый из мышц бедра, иногда берут материал из связок или сухожилий надколенника. На функциональности донорского участка это никак не отражается. Техника выполнения реконструкции заключается в удалении разорванных связочных структур с последующим внедрением на их место подготовленного трансплантата из сухожилий.
Прибегнуть к данной методике могут разве что в ситуациях, когда забор собственных тканей пациента для трансплантации по каким-либо причинам невозможен, что большая редкость. Принцип внедрения и фиксации аллотрансплантата такой же, как и при аутотрансплантации.
Для реконструкции берется специальный имплантат, представляющий собой полиэтиленовую нить и гипоаллергенную стальную втулку. Нить фиксируется к кости бедра, втулка устанавливается в кость голени. Синтетическая нить протягивается вдоль проблемной связки, соединяя ее разорванные части, а затем в оптимальном натяжении соединяется с концом втулки.
Таким образом, достигается надежная стабилизация колена, за счет чего создаются благоприятные условия для естественного сращения разрыва. Метод целесообразен только при свежей травме, давностью не более 3 недель. На сегодняшний день данный способ практикуется в единичных клиниках Европы, как правило, в медицинских центрах Германии. Собственно, немецкими специалистами эта технология и была разработана.
Показания к хирургическому вмешательству
Артроскопическая пластика ПКС коленного сустава сразу после случившегося инцидента не выполняется во избежание осложнений. Как правило, оперативный сеанс не назначается до тех пор, пока не ликвидируется воспалительный очаг и отек. Весь этот период организовывается грамотная консервативная медицинская помощь и иммобилизация конечности.
При каких выявленных проблемах придется пройти пластику ПКС коленного сустава по истечении некоторого времени? Существуют определенные факторы, являющиеся однозначным поводом для проведения пластической операции методом артроскопии, это:
- поперечный разрыв связки по всей линии ширины;
- абсолютный отрыв волокон от места крепления к кости;
- частичное повреждение с выраженным градусом нестабильности колена;
- неудачно проведенная пластика травмированной ПКС коленного сустава, которая не поспособствовала стабилизации вследствие некорректной трансплантации;
- хронически повторяющиеся растяжения и разрывы;
- безрезультативное консервативное лечение.
Важно! Еще раз напомним, что вмиг после травмы реконструктивная процедура не делается, но это не означает, что пострадавшему не нужна помощь врача-травматолога. Чтобы не усугубить проблему, нужно безотлагательно обследоваться, получить от специалиста квалифицированные рекомендации и немедленно приступить к их выполнению! В порядке исключения незамедлительная хирургия может быть проведена либо при обширной сочетанной травме (разрыв ПКС в комбинации с повреждениями костей, менисков, других связок), или спортсменам для быстрого возвращения в профессиональный спорт.
Противопоказания к операции
Несмотря на тот факт, что пластика крестообразной связки коленного сустава является одной из самых популярных методик благодаря высокой эффективности и минимальной инвазивности, она не каждому может быть выполнена. Противопоказаний, к счастью, не так много:
- выраженная контрактура сустава;
- местные кожные инфекции, воспаления, гнойные абсцессы, язвы;
- тяжелой формы патологии сердца, дыхательной системы, вен и сосудов ног;
- любые хронические болезни в стадии обострения;
- аллергия на медицинские препараты, используемые для наркоза.
Реабилитация пациента операции
После пластики крестообразных связок коленного сустава положено в течение 1 месяца передвигаться только на костылях, не опираясь на ногу. Примерно столько же длится иммобилизация прооперированного отдела, которая достигается посредством использования гипсовой повязки, тутора или ортеза, жестко зафиксированных в положении полного разгибания. Нагрузки на сустав весь этот период исключены. На раннем этапе прописывают обезболивающие и противовоспалительные лекарства. Обычно несколько дней колют определенный антибиотик.

На протяжении 2-х недель, начиная примерно с 3-х суток, выполняются изометрические упражнения на сокращение ЧГМБ, сгибание/разгибание голеностопа, в положении лежа делается осторожное поднимание конечности с удержанием. Дополнительно пациент проходит сеансы физиотерапии: магнитолечение; УВЧ, электромиостимуляцию и пр. Где-то через 4 недели, путем постепенного увеличения нагрузки на ногу, плавно переходят с костылей на трость, а после – на ходьбу без поддерживающих приспособлений. На этом этапе жесткий фиксатор меняют на полужесткий ортез, предпочтительнее каркасной модели.

Лечебную физкультуру и комплекс физиотерапевтических процедур желательно проходить в условиях реабилитационного центра минимум 8 недель под руководством методиста-реабилитолога. К этому времени должна быть достигнута полная амплитуда движений в колене, отработана правильная походка. Занятия проводятся уже в специальном наколеннике нежесткого типа. Вернуться к обычной жизни без ограничений разрешается сугубо после прочного укрепления связки-заместителя. Окончательное восстановление крестообразной связки коленного сустава, если была использована пластика, наступает не ранее чем через 3 месяца, иногда только через полгода.
Видео реабилитационного протокола после артроскопии коленного сустава:
Поиск и подбор лечения в России и за рубежом
- Заявка на лечение
- Клиники и центры
- Сотрудничество
- Контакты
Разделы медицины

Пластическая хирургия, косметология и лечение зубов в Германии. подробнее.
ПЛАСТИКА ПЕРЕДНЕЙ КРЕСТООБРАЗНОЙ СВЯЗКИ - НОВАЯ МЕТОДИКА
Технология "Лигамис" – самовосстановление передней крестообразной связки
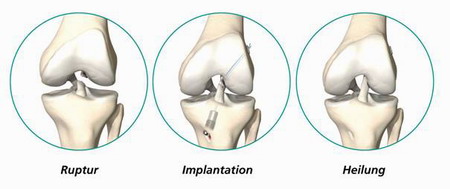
Поврежденную крестообразную связку теперь не надо удалять и заменять на другую.
Разрыв передней крестообразной связки
Разрыв передней крестообразной связки является наиболее частым повреждением связочного аппарата коленного сустава. Он происходит, в основном, при сгибании с нагрузкой и движении с наружной ротацией передней крестообразной связки, что приводит к кратковременной перегрузке последней. Если при этом будет происходить чрезвычайно высокое усилие, она рвется. Более 75% разрывов крестообразной связки возникает в бесконтактных ситуациях, когда воздействие происходит без вмешательства другого человека. Очень высокий риск повреждения возникает при занятиях видами спорта с частыми остановками (например, теннис), командными видами спорта (например, футбол) и при беге на лыжах.
До сих пор, лечение разрыва крестообразной связки производилось путем замены на связку, взятую из тела самого пациента. Зачастую это сопровождалось болевыми ощущениями в месте забора связки. В этой статье представлен новый метод лечения, основанный на биологическом самоизлечении крестообразной связки.
Традиционные методы лечения

Метод Лигамис – самовосстановление передней крестообразной связки
Результаты показывают, что реабилитация с имплантатом "Лигамис" проходит очень быстро. Первоначальная функциональность коленного сустава восстанавливается практически полностью. Для спортсменов с амбициями эта перспектива может стать решающей.
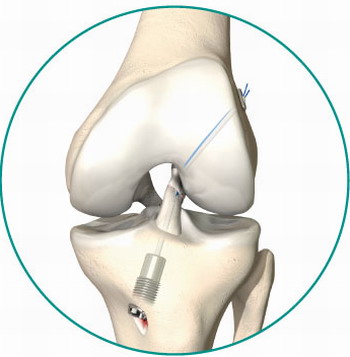
Операция выполняется методом артроскопии. С помощью маленькой камеры и соответствующих инструментов врач может провести операцию очень бережно непосредственно в коленном суставе. Такое вмешательство длится около 45 минут. Оно может проводиться как под частичным наркозом (спинальная анестезия), так и под общим наркозом.
Пребывание в стационаре зависит от хода заживления и длится, как правило, не более 7 дней.
Новейший метод можно применять практически при всех острых разрывах передней крестообразной связки. Чем раньше после несчастного случая будет проведена операция, тем выше шансы на успешное излечение связки.
Операцию необходимо проводить в течение трех недель после несчастного случая.
Решение о сохранении собственной крестообразной связки или обращении к пластике крестообразной связки необходимо принимать непосредственно после несчастного случая. При этом необходимо принимать во внимание: чем активнее человек вовлечен в занятия спортом, тем более важную роль играет для него сохранение функций его неповрежденной передней крестообразной связки.
Постоперационное лечение
В течение первых четырех дней после операции нога остается в бедренной шине, чтобы дать связке необходимый покой для образования первичного рубца. Нагрузка в этой фазе подается в зависимости от жалоб, целью, при этом, всегда является как можно быстрее дать полную нагрузку. Порядок действий будет более сдержанным, если дополнительно производится сшивание мениска. В этом случае, в зависимости от разрыва и качества шва коленный сустав можно подвергать только частичной нагрузке и сгибание разрешено только в ограниченных пределах. Точный ход реабилитации всегда определяется индивидуально для пациента.
После операции незамедлительно приступают к физиотерапии. Она направлена на мобилизацию, восстановление сил и контроль управления мышцами. Важным фактором в течение первых десяти дней является защита от тромбоза. Она выполняется в виде инъекций или в приеме таблеток.
Через шесть недель после операции можно снова приступать к контролированной тренировке по бегу. Начиная с 6-й недели можно снова приступать к езде на велосипеде, начиная с 10-й недели можно начинать бег трусцой. Контактные и командные виды спорта (например, футбол, хоккей), виды спорта с частыми остановками (например, теннис, сквош), а также ходьба на лыжах разрешены через пять месяцев.
ОТВЕТЫ НА САМЫЕ ЧАСТОЗАДАВАЕМЫЕ ВОПРОСЫ НАШИХ ПАЦИЕНТОВ
Сшивается ли крестообразная связка после разрыва?
Как правило, ни имплантат, ни нити не оказывают мешающего воздействия, и могут без затруднений оставаться в кости голени. По желанию, примерно через год, имплантат можно извлечь.
В основном, втулка в большой берцовой кости не вызывает никаких существенных затруднений. В единичных случаях можно почувствовать небольшое возвышение на переднем краю большой берцовой кости под коленным суставом. Это не вызывает проблем и является совершенно нормальным.
Что происходит во время операции?
Операция проводится артроскопическим методом с помощью маленькой камеры и миниатюрных инструментов. Они вводятся в сустав через два небольших отверстия. Хирургическое вмешательство может проводиться под частичным (спинальная анестезия) или под общим наркозом. Вся операция длится около 45 минут. Срок пребывания в стационаре зависит от состояния пациента и от хода лечения и определяется лечащим врачом.
Какого размера шрамы остаются на колене?
Из каких материалов состоит имплантат?
Компоненты имплантата состоят из серийно выпускаемых материалов, зарекомендовавших себя в ортопедии в течение многих лет: Нити изготавливаются из полиэтилена, пластинка на верхнем конце из титана. Втулка для кости голени изготавливается из медицинской стали для имплантатов. Как правило, на эти материалы не возникает аллергических реакций, при наличии сомнений рекомендуется консультация лечащего врача.
Да. Можно проводить магнито-резонансную томографию без всяких проблем. На этих снимках могут возникнуть так называемые артефакты: возмущения используемого во время исследования магнитного поля, вызванные металлическими компонентами имплантата. Т.е. возникнут несущественные искажения изображений.
Сколько времени должно пройти до срастания крестообразной связки?
Это зависит от того, имеет ли место только разрыв, или также затронут мениск. Как правило (без повреждений мениска) полная реабилитация достигается через 24-28 недель. Но, уже начиная с 5-го дня после операции начинается работа над восстановлением подвижности коленного сустава: начиная с 6-й недели уже можно кататься на велосипеде, а начиная с 10-й недели можно бегать трусцой.
Так как при лечении речь идет о биологическом методе, имеется определенный риск того, что собственная крестообразная связка не срастется так, как запланировано. Это, также как и при всех медицинских вмешательствах, исключать нельзя. В этих редких случаях можно обратиться к традиционному замещению крестообразной связки.
Могу я впоследствии снова играть в футбол / бегать на лыжах?
Важно то, что оперировать крестообразную связку нужно не позже чем через 3 недели после несчастного случая. В противном случае, деградация остатков крестообразной связки дойдет до такой степени, при которой ее сращивание станет невозможным.
(495) 50-253-50 - бесплатная консультация по клиникам и специалистам
Читайте также:




