Как выглядит спондилит на мрт
Болезнь Бехтерева (анкилозирующий спондилоартрит) - хроническое воспалительное заболевание, первично поражающее, позвоночник, проявляющееся воспалительными изменениями мелких суставов в позвоночнике (дугоотросчатых или фасеточных суставов), что происходит в результате спонтанной агрессии собственного иммунитета. Большую роль в развитии болезни Бехтерева имеет наследственная семейная предрасположенность, маркёром которой считается антиген гистосовместимости HLA-В27. Заболевание развивается в возрасте 20-30 лет, у мужчин в 5 раз чаще. Заболевание впервые описано русским неврологом М.В. Бехтеревым.
Характерно симметричное двустороннее поражение суставов и мест прикрепления связок с едва различимыми эрозиями и формированием новой костной ткани (остеит) с преимущественным вовлечением осевого скелета и крупных суставов. Эрозивные повреждения в позвоночнике в месте дископозвонкового соединения называют повреждениями Андерссона или, когда они располагаются по переднему краю, римскими повреждениями.
Среди заболевших преобладают мужчины с соотношением от 4:1 до 10:1. В три раза чаще возникает среди негров, чем среди белых.
Симметричное поражение синовиальных и фиброзно-хрящевых суставов и мест прикрепления связок и сухожилий. Типичная локализация изменений:
Двустороннее и симметричное поражение крестцово-подвздошных суставов — отличительный признак болезни. Поражаются обе части - синовиальная и связочная, но для поражения подвздошной кости типичен более тяжелый характер. Эрозивные изменения прогрессируют от утраты четкости границ сустава до поверхностных эрозий, изнашивания субхондральной кости и расширения сустава.
Стадии сакроилеита (рентгеновские проявления по Kellgren):
Пролиферативные костные изменения прогрессируют от очагового склероза субхондральной кости до неравномерных костных мостиков и в конечном счете полного анкилоза. В позвоночнике синдесмофиты (тонкие вертикальные оссификаты наружных волокон фиброзного кольца) соединяют передний и боковой углы, приводя в конечном итоге к формированию бамбукового позвоночника и выпрямлению (придание квадратной формы) передних краев позвонков, что имеет диагностическое значение.
Клинически заболевание начинается со слабовыраженной боли в спине и скованности в возрасте 15-35 лет. Антиген гистосовместимости HLA-B27 положителен у 96%. В ранних стадиях заболевания появляется болевой синдром в области спины, при этом боли усиливаются ночью и ослабевают после разминки и при активных движениях. По мере прогрессирования заболевания отмечается распространение болевого синдрома на весь позвоночник и большее ограничение движения.
Типичное осложнение - переломы, типично проходящие через разрушенный диск. Из-за их нестабильности данные переломы сопровождаются крайне высокой частотой осложнений и летальностью, особенно в шейной области. Поражение кисти и запястья возникает у 30% пациентов, но редко бывает преобладающим признаком болезни.
Рентгенографические признаки при данной локализации сходны с псориатической артропатией.

В результате воспалительного процесса повреждается суставной хрящ этих суставов и межпозвонковые диски, которые в дальнейшем прорастают соединительной тканью, накапливают кальций, обызвествляются и окостеневают, полностью обездвиживаясь.


В ранней диагностике заболевания ведущая роль принадлежит МРТ крестцово-подвздошных сочленений и пояснично-крестцового отдела позвоночника (в основном с использованием режима STIR).

Процесс в основном имеет восходящее распространение, манифестируя сакроилеитом – то есть воспалением в области сустава между крестцов и подвздошной костью. В дальнейшем при развитии заболевания эти суставы полностью срастаются, формируя костный монолит.

В виду отсутствия возможности полного излечения вся терапия направлена на снятие воспаления и болевого синдрома. Для лечения используются:
- нестероидные противовоспалительные средства (НПВС): диклофенак, индометацин
- глюкокортикоиды: преднизолон
- иммунодепрессанты: метатрексат, сульфасалазин
– Что представляет собой болезнь Бехтерева?
– Это хроническое системное заболевание, характеризующееся воспалением осевого скелета и избыточным разрастанием костной ткани, а также поражающее крестцово-подвздошные сочленения, вызывая сакроилеит. Часто протекает не только в форме поражения позвоночника, но затрагивает и периферические суставы – то есть сопровождается артритами.
Подробнее об артритах можно прочитать в нашей статье
При болезни Бехтерева в отдельных случаях в процесс вовлекаются и другие органы и системы – глаза, луковица аорты, места прикрепления сухожилий и связок к костям (энтезы).
– Заболевание отражено в МКБ-10?
– Да, оно кодируется как М-45.
– Анастасия Викторовна, а каковы причины возникновения болезни Бехтерева?
– Знаете, развитие заболевания современная медицина не может объяснить какой-то одной теорией. Их существует несколько, в том числе, теория о мутациях в белковых молекулах, но определённо не доказан ни один фактор.
Любые проявления болезни Бехтерева
сопровождаются воспалительным
характером боли в позвоночнике
– Как проявляется недуг?
– Симптомы болезни Бехтерева достаточно разнообразны. Может, к примеру, появиться отёчность, покраснение периферических суставов, увеит – воспаление сосудистой оболочки глаза, энтезит – воспаление в определённой точке, где сухожилия и связки прикрепляются к кости. Может повышаться температура тела. Иногда воспаляются пальцы. Но любые проявления болезни Бехтерева сопровождаются воспалительным характером боли в позвоночнике. Она может появляться по ночам, усилиться к утру и уменьшается после физических нагрузок. Если такие боли длятся более трёх месяцев, это может быть одним из признаков болезни Бехтерева. Вот почему многие довольно поздно обращаются к ревматологу: сначала они, как правило, пытаются лечиться у терапевта, невролога – как пациенты с остеохондрозом или другими патологиями. Причём достаточно часто это люди трудоспособного возраста, до 40 лет. Кстати, мужчины болеют в несколько раз чаще женщин, и заболевание у них порой тяжелее.
Бытует мнение, что такой болезни, как остеохондроз, не существует. Подробнее читайте здесь
– Какие методы диагностики используются для выявления этого заболевания?
– Какого-то определённого лабораторного показателя для постановки этого диагноза не существует. Большая роль отводится наличию антигена HLAB-27. Но он также может выявляться и у здоровых людей, поэтому стопроцентной вероятности болезни его наличие при диагностировании не даёт. То есть можно говорить о предрасположенности, но не об определяющем факторе. Обязательно исследуются клинические, биохимические анализы крови, маркёры воспаления, необходимые для уточнения степени активности воспалительного процесса.
Признаки болезни Бехтерева хорошо определяются на МРТ и при рентгенографии. Исследование показывает специфические для данного заболевания изменения (разрастание костной ткани, отек, воспалительные изменения и другие). Это по мере прогрессирования заболевания приводит к утрате подвижности, нарушению функций, происходит анкилоз (срастание) позвонков. Не случайно другое название у этой болезни – анкилозирующий спондилит. МРТ показывает эти изменения на достаточно ранней стадии заболевания.
Если же на первых этапах заболевания при наличии специфический клинической картины лучевая диагностика не выявляет изменений в позвоночнике, то говорят о дорентгенологической стадии болезни. Помимо исследований позвоночника, обязательно проводится рентгенография или МРТ крестцово-подвздошных сочленений для выявления сакроилеита.
Признаки болезни Бехтерева хорошо
определяются на МРТ и при рентгенографии
– Какой врач лечит болезнь Бехтерева?
– Вообще, ревматолог. Но если его нет в штате какого-то лечебного заведения, то лечением занимается врач общей практики – опять-таки, по возможности, консультируясь с ревматологом.
– Как проводится лечение болезни Бехтерева?
– Многое зависит от формы заболевания. Если процесс затрагивает только позвоночник, как правило, используется длительный, регулярный приём нестероидных противовоспалительных препаратов. Они снижают воспалительный процесс и поддерживают ремиссию. Это если говорить о медикаментозном лечении. Если речь идёт о поражении периферических суставов, дактилитах, энтезитах и других проявлениях заболевания, то к лечению подключаются базисные противовоспалительные препараты – доктор подбирает их для каждого пациента индивидуально. Глюкокортикоиды (гормональные препараты) могут использоваться в виде локальных инъекций. Среди современных способов лечения – генно-инженерная терапия, она назначается тем пациентам, при лечении которых оказались не эффективными иные способы.
– Болезнь Бехтерева можно рассматривать как приговор? Это – навсегда?
– При своевременной диагностике и раннем начале лечения течение этого заболевания может носить благоприятный характер.
Лечебная физкультура при болезни
Бехтерева оказывает очень большой
положительный эффект
– Скажите, Анастасия Викторовна, а лечебная физкультура при болезни Бехтерева может сыграть положительную роль?
– Она оказывает очень большой положительный эффект, можно сказать, даже не уступает по эффективности медикаментозному лечению. Поддерживать подвижность позвоночника можно и нужно за счёт ежедневных упражнений. Если человеку приходится много времени проводить в сидячем положении, обязательно надо через каждый час хотя бы пять минут подвигаться.
– Это какие-то специальные упражнения?
– Да – направленные на сохранение подвижности и функции позвоночника и суставов. В интернете есть специальные обучающие видео-уроки. Но лучше, конечно, проконсультироваться на эту тему с врачом ЛФК. Также существуют специальные школы для пациентов с болезнью Бехтерева, где, помимо обучения упражнениям, участникам помогают больше узнать о болезни, улучшить качество жизни, решить многие проблемы в области медицинской и социальной реабилитации.
Беседовал Игорь Чичинов
Записаться на приём к врачу-ревматологу можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Абрамова Анастасия Викторовна
Что важно знать о спондилите
- Летальность до 5%.
- Спондилодисцит позвоночника обозначает распространение инфекционного процесса на пространство межпозвонкового диска и расположенные рядом тела позвонков, с развитием воспаления диска .
- Спондилит - воспалительное заболевание позвонка
- Составляет 1-3% от всех пиогенных инфекций скелета
- Первый пик болезни спондилит - в раннем детском возрасте
- В последующем манифестация заболевания преимущественно на 5-6-м десятилетии жизни
- Отсутствие половой предрасположенности
- Обычно вызван бактериальной инфекцией в связи с гематогенным распространением, хирургическими вмешательствами на межпозвонковом диске или пункцией спинномозгового канала
- Редко вызван инвазией инфекционного процесса из окружающих тканей (например, заглоточный, околокрестцовый абсцесс)
- Патогены: золотистый стафилококк, стрептококки, кишечная палочка, грамотрицательные микроорганизмы у пациентов с инфекциями мочевыводящих путей, хирургическими вмешательствами на кишечнике или внутривенным введением препаратов
- Предрасполагающие факторы включают: системные заболевания, такие как сахарный диабет, а также алкоголизм и использование глюкокортикоидов
Особый вариант: туберкулезный спондилит
- Поражает преимущественно поясничный и грудной отдел позвоночника (спондилит поясничного и грудного отдела позвоночника)
- Шейный отдел позвоночника поражается бактериальным спондилитом менее часто.
- Патогенез: гематогенное распространение в костный мозг (особенно в области хорошо васкуляризированной замыкательной пластинки)
- Распространяется через межсегментарные сосудистые ветви на тела соседних позвонков
- Инфицирование бессосудистого межпозвонкового диска через сосуды, перфорирующие замыкательную пластинку (в возрасте до 20 лет) или (после 20 лет) васкуляризированную периферию фиброзного кольца
- Обычно поражение одного сегмента, в редких случаях - поражение нескольких сегментов (туберкулезный процесс)
- Подсвязочное распространение или диссеминация через сплетение Батсона (сообщение с малым тазом)
- При отсутствии лечения спондилита асептического или инфекционного характера - распространение воспаления с межпозвоночного диска на околопозвоночные мышцы
- Опасные осложнения включают инвазию околопозвоночного или эпидурального пространства (летальность до 20%) и неврологические осложнения.
Какой метод диагностики спондилодисцита выбрать: МРТ, МСКТ, рентген
- Рентгенологическое исследование
- МРТ
- КТ.
- В ранней стадии заболевания уменьшение высоты межпозвонкового диска (NB! Рентгенологическое исследование часто дает ложноотрицательные результаты)
- Нарастающая нечеткость изображения расположенной рядом верхней и нижней замыкательных пластин
- При прогрессировании заболевания - разрушение замыкательной пластины и переднего края тела позвонка
- В процессе выздоровления - прогрессирующий склероз замыкательной пластины и пораженной части тела позвонка.
- Все последовательности демонстрируют высокую чувствительность (90- 100%)
- МР-сигнал изоинтенсивный по отношению к жидкости, и кольцо накопления контрастного вещества предполагает наличие абсцесса диска
- Нечеткая замыкательная пластина позвонка
- Изменения, типичные для отека окружающих тканей, поражают более половины каждого вовлеченного позвонка
- Контрастное усиление оболочек мозга
- Эпидуральный абсцесс легко определяется после введения контрастного вещества
- Околопозвоночное распространение легко определяется.
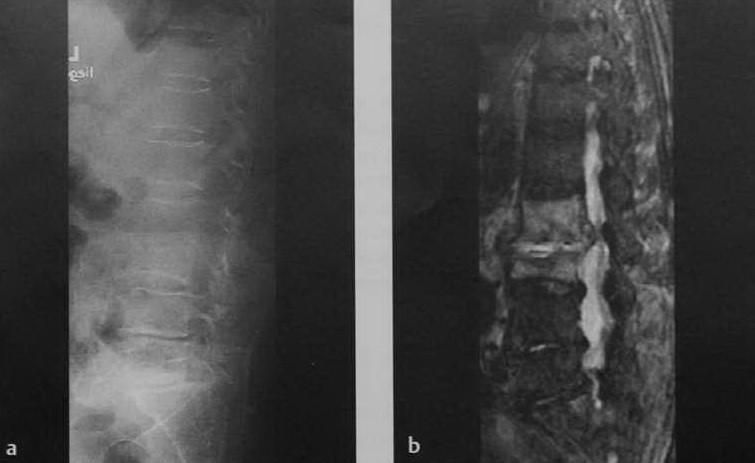
а-с Спондилодисцит поражает L2-L3 с образованием абсцесса в пространстве межпозвоночного диска: a) Рентгенологическое исследование в боковой проекции демонстрирует уменьшение высоты межпозвонкового диска между L2 и L3 и нечетким краем замыкательных пластин позвонков; b) МРТ, сагиттальная последовательность STIR. Околопозвоночное распространение абсцесса с подозрением на начинающееся поражение левой поясничной мышцы. Воспалительные изменения эпидурального пространства;

с) МРТ, Т1 -взвешенное изображение с подавлением МР-сигнала от жировой ткани после введения контрастного вещества.
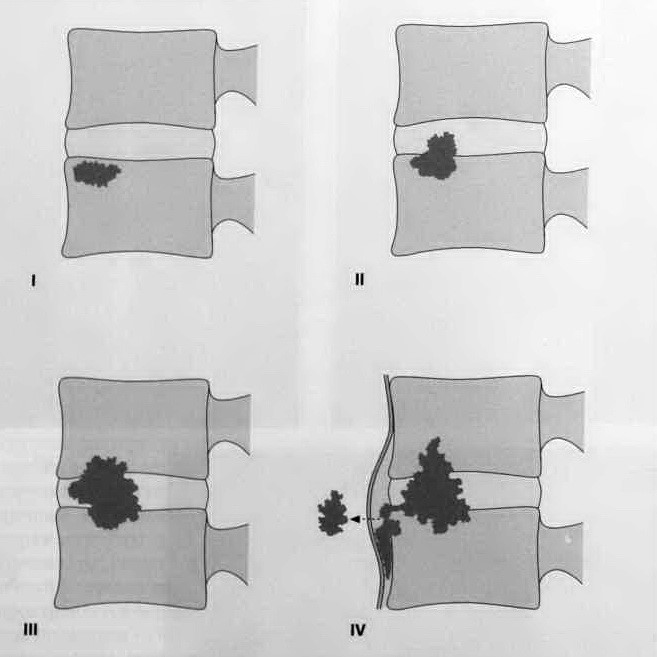
Структура распространения при гематогенном спондилодисците. Процесс начинается с инфицирования хорошо васкуляризированной части позвонка возле замыкательной пластинки позвонка (I), приводящего к инвазии пространства межпозвонкового диска (II). В последующем формирование абсцесса в пространстве межпозвонкового диска с потерей высоты диска (III). Продолжение распространения на тела расположенных рядом позвонков, в глубину передней и задней продольных связок и в околопозвоночные мягкие ткани (IV).
Типичные проявления или симптомы спондилодисцита
- Локализованный болевой синдром (нарастающий при перкуссии)
- Корешковые симптомы спондилита
- Симптомы поражения спинного мозга
- Повышение температуры тела
- Увеличение СОЭ, СРВ и содержания лейкоцитов.
Методы лечения спондилодисцита позвоночника
- При неосложненном спондилодисците - иммобилизация и парентеральное введение антибиотиков
- В противном случае - хирургическое удаление пораженных тканей
- Выделение этиологического микроорганизма до начала антибактериальной терапии.
Течение и прогноз
- Артродез позвонков у двух третей пациентов
- Может возникать выраженное уменьшение роста
- Кифоз
- Образование горба
- Сколиоз.
Что хотел бы знать лечащий врач
- Распространенность заболевания
- Стадия заболевания
- Диагноз
- Расположение
- Образование околопозвоночного или эпидурального абсцесса.
Заболевания, с которыми можно спутать спондилит
Опухоли
- Отсутствие поражения межпозвонкового диска
- Часто поражают задние элементы позвонка
Остеохондроз
- Более четкая замыкательная пластинка позвонка
- Отек обычно поражает менее половины тела позвонка
- Обычно поражается пояснично-крестцовое сочленение
Советы и ошибки
Ошибочная интерпретация асептического спондилодисцита или неспецифического спондилодисцита как одной из патологий, перечисленных в разделе дифференциальной диагностики.
Спондилоартропатии – это группа заболеваний, объединяемых близкой этиологией и патологией. Заболевания имеют общий генетический дефект – человеческий лейкоцитарный антиген класс-I ген HLA-B27. Патологическая картина состоит из энтезита (энтезопатии). К спондилоартропатиям принято относить анкилозирующий спондилит (болезнь Бехтерева или Мари-Штрюмпеля), реактивный артрит (болезнь Рейтера), болезнь Уиппла, болезнь Бехчета и недифференцированную спондилоартропатию.
При МРТ в СПб в частной сети клиник ЦМРТ на аппарате 1,5 Тл или аппарате открытого типа перед нами часто ставят задачу выявления сакроилеитов, как одного из проявлений спондилоартропатий.
Анкилозирующий спондилит
Анкилозирующий спондилит – это хронический прогрессирующий серонегативный артрит. Близкими по этиологии заболеваниями являются ревматоидный артрит, псориатический артрит, хронический ювенильный артрит, болезнь Крона и язвенный колит. Эти патологии часто встречаются в семейном анамнезе пациентов с анкилозирующим спондилитом.
Синовиальные суставы также могут быть вовлечены, но в отличие от ревматоидного артрита имеется вовлечение субхондрального хряща и костной ткани. Паннуса (поражения суставов, сочленяющих позвоночник с черепом), типичного для ревматоидного артрита, не бывает.
Частота заболевания составляет 0,1-0,2% от населения. Поражает молодых мужчин. Пик частоты приходится на возраст 15-35 лет.
Клинические проявления состоят из болей в спине, особенно, по ночам. Часто иррадиация в паховую область, ноги. Скованность в позвоночнике по утрам. В хронической стадии – ригидность позвоночника, ограничение подвижности грудной клетки (вовлечение рёбернопозвоночных суставов).
Для постановки диагноза в настоящее время приняты модифицированные Нью-Йоркские (1984) критерии:
- Клинические – боли в спине больше 3 мес. с улучшением в движении, но без улучшения в покое; ограничение движений в позвоночнике; уменьшение дыхательных экскурсий по сравнению с возрастной и половой нормой
- Рентгенологические - сакроилеит
Рентгенография - единственный метод диагностики удовлетворяющий критериям: сакроилеит и изменения задних структурных элементов позвонков.При КТ также выявляется сакроилеит, но имеется много вариантов строения сочленения, что затрудняет постановку диагноза.
При МРТ обследовании, определяется псевдоартроз дугоотростчатых суставов позвоночника на ранней стадии процесса и стеноз позвоночного канала на поздней стадии процесса.
Сцинтиграфия показывает сакроилеит, но обладает недостаточной специфичностью..
Рентгенологические признаки анкилозирующего спондилита

Рентгенография крестцово-подвздошного сочленения в прямой проекции. Сакроилеит на ранней стадии. двухсторонние эрозии и субхондральный склероз.
Поздние признаки сакроилеита - эрозия, субхондральный склероз и костная пролиферация . Со стороны позвоночника отмечается кальцификация дисков, оссификация задней продольной связки, смыкание остистых отростков, переломы тел позвонков.

Рентгенограмма крестцово-подвздошного сочленения в прямой проекции. Сакроилеит на поздней стадии. Суставные щели облитерировались.
КТ признаки анкилозирующего спондилита
На рентгенограммах ранние признаки сакроилеита не всегда отчетливы. КТ гораздо лучше показывает эрозии и субхондральный склероз. При ислледовании позвоночника выявляются типичные для заболевания поражения дугоотростчатых суставов.
МРТ признаки анкилозирующего спондилита
МРТ наиболее эффективна в ранней диагностике воспалительного процесса. Повышенный сигнал на Т2-зависимых томограммах соответствует отеку, наблюдаемом в субхондральном костном мозге и окружающих сустав мягких тканях. В ответ на лечение отек уменьшается.
В поздних стадиях, когда псевдоартроз приводит к стенозированию позвоночного канала, МРТ позволяет оценить компрессию спинного мозга и его корешков. Поэтому появление у пациента неврологической симптоматики служит показанием к МРТ.

Анкилозирующий спондилит. МРТ поясничного отдела позвоночника. "Светящиеся" углы позвонков. Т2-зависимая сагиттальная МРТ.

Анкилозирующий спондилит. МРТ костей таза типа STIR. Сакроилеит.
Реактивный артрит
Реактивный артрит – это аутоиммунное заболевание, проявляющееся в виде уретрита, конъюнктивита и артрита. Реактивный артрит развивается через 2-6 недель после перенесенного негонококкового уретрита или кишечной инфекции. Бактериальная флора служит пусковым механизмом. Однако встречаются случаи не связанные с предшествовавшей инфекцией.
Частота заболевания составляет 30-40 случаев на 100 тыс. взрослого населения в год. Мужчины поражаются в несколько раз чаще женщин. Обычно процесс обрывается сам по себе через 3-12 мес., но имеет тенденцию к рецидивированию. Длительное течение с признаками энтезита наблюдается примерно в 15% случаев.
Клинические проявления состоят из дизурии в связи с уретритом к которым может присоединиться лихорадка и боли в спине. Артрит обычно охватывает крупные суставы, чаще несимметрично, реже мелкие. Иногда встречаются кожные проявления – кератодерма, узелковая эритема. Конъюнктивит относится к классической триаде болезни Рейтера, примерно у 20% пациентов наблюдаются также увеит, эписклерит и кератит. Изредка при болезни Рейтера встречаются сердечно-сосудистые нарушения.
Рентгенографические признаки болезни Рейтера
КТ признаки болезни Рейтера
КТ показывает раннюю стадию сакроилеита и поражение мелких суставов. Однако для исследования позвоночника предпочтительнее рентгенография в связи с меньшей лучевой нагрузкой.
МРТ признаки болезни Рейтера
МРТ признаки сакроилеита аналогичны таковым при болезни Бехтерева: расширение суставной щели, наличие в ней жидкости, неровность и эрозию суставных поверхностей. МРТ наиболее рационально применять для диагностики синовитов, теносиновитов, синовиальных кист.
Псориатический артрит
Псориатический артрит встречается примерно у 5% пациентов с псориазом. Типичным является поражение дистальных суставов, которое может быть по типу несимметричного олигоартрита, либо симметричного полиартрита. Дистальная межфаланговая артропатия наблюдается в 5-10% случаев. В редких случаях дистальный артрит протекает с остеолизисом. В 5% случаев к артриту присоединяется спондилит и (или) сакроилеит. Клинические и рентгенологические проявления аналогичны анкилозирующему спондилиту. Вариантом псориатического артрита можно считать синдром SAPHO: сочетание синовита, кожных проявлений и костных поражений.
Болезнь Бехчета
Болезнь Бехчета состоит из комплекса следующих патологий: рецидивирующего афтозно-язвенного стоматита, генитальных язв и увеита. Заболевание встречается с частотой меньше 1 случая на 100 тыс. населения в год, за исключением азиатских стран, где оно наблюдается гораздо чаще. Этиология болезни Бехчета достоверно неизвестна, наиболее вероятно, это флора ротовой полости. При длительном течении к классической триаде может присоединиться уретрит, васкулит, неврологические нарушения, поражение желудочно-кишечного тракта и амилоидоз. Артрит отмечается у 60% пациентов, обычно поражается один сустав, чаще коленный. В отличие от других спондилоартропатий артрит при болезни Бехчета недеформирующий.
Болезнь Уиппла
Болезнь Уиппла – редкое заболевание, протекающее преимущественно в виде поражения тонкой кишки. В отдельных случаях наблюдается поражение ЦНС, сосудистой системы и суставов. Вызывает болезнь Уиппла грам-позитивная бактерия Tropheryma whippelii. Проявляется заболевание в виде болей в суставах, диарреи и потери веса. При лучевом исследовании выявляется синовит. Очень редко встречается сакроилеит.
МРТ позвоночника и крестцово-подвздошного сочленения адреса и цены
В частном центре ЦМРТ профессор Холин А.В. лично диагностирует на МРТ аппарате открытого типа по средам. МРТ в СПб при боязни замкнутого пространства и МРТ при большом весе. Можно сделать МРТ позвоночника дешево и по акциям. На закрытом аппарате 1,5 Тл прием по воскресеньям и понедельникам.

Что такое болезнь Бехтерева?
- Сильное переохлаждение;
- Заболевания инфекционного характера;
- Нарушения гормонального фона;
- Аллергия;
- Заболевания мочевыделительной и пищеварительной систем воспалительного характера, в частности МКБ (мочекаменная болезнь);
- Травмы тазовой области, позвоночника.
В организме, пораженном болезнью Бехтерева, иммунные клетки начинают агрессивно себя вести, нападая на сухожилия, диски позвоночника и суставные связки, что провоцирует воспаление, следствием которого становится замена эластичной, гибкой ткани на костную, твердую и малоподвижную. Результат заболевания – ограничение подвижности позвоночного столба и суставов.
Типы а нкилозирующего спондилита
На сегодняшний день врачи выделяют несколько разновидностей болезни Бехтерева:
- Центральная: поражает исключительно позвоночный столб и разделяется на кифозную (при ней позвоночник приобретает сильный изгиб в области грудины, одновременно распрямляясь в поясничной зоне) и ригидную болезнь Бехтерева, при которой грудной и поясничный изгибы позвоночного столба совершенно сглаживаются, и спина становится равномерно плоской.
- Ризомелическая: при данной разновидности болезни нарушается не только подвижность позвоночника, но и поражаются крупные суставы - плечевые, тазобедренные.
- Периферическая: поражает позвоночник и периферические соединения, например, крестцово-подвздошные сочленения, голеностоп, локтевая и коленная зоны.
- Скандинавская: по симптомам данная разновидность а нкилозирующего спондилита напоминает ревматоидный артрит, поражая некрупные суставы, но не разрушает и не деформирует их.
- Висцеральная болезнь Бехтерева поражает помимо позвоночной системы и другие органы.
| Услуга | Цена по Прайсу | Цена по Скидке Ночью | Цена по Скидке Днем |
|---|---|---|---|
| с 23.00 до 8.00 | с 8.00 до 23.00 | ||
| МРТ шейного отдела позвоночника | 3300 руб. | 2400 руб. | 2900 руб. |
| МРТ грудного отдела позвоночника | 3300 руб. | 2400 руб. | 2900 руб. |
| МРТ пояснично-крестцового отдела позвоночника | 3300 руб. | 2400 руб. | 2900 руб. |
| МРТ краниовертебрального перехода | 3300 руб. | 2400 руб. | 2900 руб. |
| МРТ крестцово-подвздошных сочленений | 3300 руб. | 2400 руб. | 2900 руб. |
| МРТ копчика (МРТ крестцово-копчикового отдела) | 3300 руб. | 2400 руб. | 2900 руб. |
| МРТ шейно-грудного отдела позвоночника | 6600 руб. | 4800 руб. | 5800 руб. |
| МРТ трех отделов позвоночника (МРТ шейного, грудного и пояснично-крестцового отделов) | 9900 руб. | 6500 руб. | 8700 руб. |
| МРТ всего позвоночника / МРТ спины | 9900 руб. | 6500 руб. | 8700 руб. |
| МРТ центральной нервной системы (МРТ головного мозга, МРТ шейного, грудного и пояснично-крестцового отделов) | 13200 руб. | 8900 руб. | 11600 руб. |
| Прием врача невролога | 1100 руб. | бесплатный после МРТ | бесплатный после МРТ |
Болезнь Бехтерева у мужчин
Первичный прием
НЕВРОЛОГА
ВСЕГО 1100 рублей!
(подробнее о ценах ниже )
Болезнь Бехтерева у женщин
При болезни Бехтерева у женщин могут быть совершенно разнообразные симптомы, которые зависят от наличия сопутствующих заболеваний, возраста и других факторов. Развитие болезни Бехтерева у представительниц прекрасной половины человечества имеет следующие особенности:
- Первыми страдают плечевые суставы.
- Развиваются множественные повреждения суставов (полиартрит).
- Средняя тяжесть воспаления, которое иногда переходит в стадию ремиссии даже без терапии.
- Крупные суставы поражаются без соблюдения принципа симметрии.
- Локализация патологии наблюдается в грудной и крестцовой частях позвоночника.
- Довольно редко наблюдаются анкилозные проявления.
Симптомы заболевания
У подростков болезнь Бехтерева часто сопровождается болью в некрупных суставах ног и рук, учащением сердечного ритма и повышением температуры с сильным потоотделением и ознобом.
Болевые ощущения отличаются некоторой скованностью - больной чувствует снижение подвижности позвоночника во всех направлениях. Со временем такая скованность поражает позвоночник и распространяется на все суставы (особенно крупные), которые не только болят, но и опухают. Например, при поражении крестцового отдела боль ощущается в зоне ягодиц, причем довольно глубоко, ее ошибочно принимают за приступ радикулита или воспаление нерва. Также при болезни Бехтерева часто поражаются не только суставы и позвоночный столб, но и такие органы, как сердце и глаза.
Читайте также:


