Как выглядят мышцы на рентгене

Получить описание и интерпретацию рентгенографических изображений можно у специалистов частных клиник.
Уровень медицинского центра может влиять на стоимость рентгенографии тазобедренного сустава.

Стоимость описания и интерпретации рентгенографических изображений может зависеть от квалификации врача-рентгенолога.
Компьютерная томография кости позволяет получать снимки суставов с разных ракурсов.
С помощью магнитно-резонансной томографии позвоночника можно сделать снимки повышенной четкости без использования рентгеновских лучей.
Рентгеноденситометрия направленна на определение минеральной плотности костной ткани.
Классический рентген широко используется в диагностических целях, это один из самых распространенных и точных методов обследования. Он совершенно незаменим при диагностике патологических процессов в суставах. Рентген суставов применяется как для установления характера патологии, так и для контроля над ходом лечения.
Особенности рентгена суставов: подготовка, проведение и что показывает
Рентген суставов часто назначается при подозрениях на травму – вывих, растяжение, перелом или трещину, разрыв связок или сухожилий. Но травма – не единственное показание для этого вида обследования. Рентген суставов позволяет выявить изменения в структуре тканей, обнаружить опухоли, кисты, воспаления и деформации, выявить артроз или артрит. Такие заболевания, как остеопороз и остеофит также чаще всего выявляются именно при помощи рентгенографии. Относительным противопоказанием к рентгену суставов является беременность, а также некоторые психические заболевания, не позволяющие человеку сохранять неподвижность во время обследования.
Никакой специальной подготовки рентген суставов не требует, для пациента это быстрый, простой и абсолютно безболезненный процесс. Больного помещают на специальный стол, паховую область прикрывают свинцовым фартуком для защиты от облучения. Детям также накладывают защиту на область щитовидной железы и глаз, а младенцев полностью прикрывают фартуком, оставляя открытой только исследуемую конечность. Затем врач делает снимок сустава, иногда – в нескольких проекциях. В это время следует соблюдать неподвижность, чтобы снимки получились четкими. Все обследование занимает несколько минут.
Если снимок был сделан правильно, то на нем будет очень хорошо видно состояние тканей. Залог успешного обследования – современный аппарат, опыт врача, который делает и расшифровывает снимок, а также правильное выполнение указаний врача самим пациентом. Если во время сеанса обследуемый не соблюдал требований рентгенолога и двигался, снимок будет испорчен. Иногда проблемой становится лишний вес – жировые клетки искажают рентгеновское излучение и снимок может получиться нечетким. Важен также верный выбор проекции – для некоторых травм и заболеваний лучше делать снимок в прямой проекции, для других – в боковой, возможно и комбинирование нескольких вариантов для получения наиболее полной картины.
Нередко в процессе терапии врач назначает рентген суставов очень часто, и многие пациенты начинают беспокоиться – а не повредит ли это здоровью? Как часто можно делать рентген суставов? На самом деле, вред от облучения при обследовании минимален. Особенно если врач использует аппарат последнего поколения. Доза излучения чрезвычайно мала и сопоставима с объемами естественного излучения от телевизора или полетов на самолете. Например, при рентгенографии коленного сустава эффективная доза облучения составляет 0,001 мЗт – примерно столько же мы получаем естественным образом за одни сутки.
Что показывает рентген сустава? Нет смысла пытаться понять это самостоятельно, поискав информацию в интернете. Для того чтобы научиться расшифровывать снимки и замечать патологии, врачи много лет учатся в университетах и всю жизнь совершенствуют свои знания. Именно поэтому так важно найти действительно хорошего и опытного врача-рентгенолога.
Этот сустав принимает на себя очень большую нагрузку – в сущности, это фундамент всего нашего тела. Потому и заболевания голеностопного сустава – не редкость. Рентген голеностопного сустава необходим при диагностике артрита и артроза, травм, воспалительных процессов в суставной сумке. Обычно для диагностики назначают рентгенографию сустава в трех проекциях. В наиболее сложных случаях врач может выдать направление на КТ для того, чтобы проверить состояние костей, или на МРТ для более точной оценки мягких тканей.
Рентген коленного сустава назначают при травмах – например, подозрении на перелом, разрыв мениска или вывих, а также для выявления артроза, артрита, остеопороза и других заболеваний. Этот вид исследования позволяет обследовать не только сам сустав, но и область малоберцовой, бедренной и большеберцовой костей.
Рентген тазобедренного сустава помогает диагностировать деформирующий артроз, артрит, асептический некроз головки бедра, перелом шейки бедра, новообразования, патологические изменения в костных тканях и различные травмы. Для того чтобы на снимке не было лишних затемнений из-за переполненного кишечника, перед рентгеном тазобедренного сустава можно сделать очищающую клизму или принять накануне обследования мягкое слабительное.
Травмы локтевого сустава случаются часто, особенно сильно рискуют спортсмены, например, теннисисты. Широко распространен и бурсит локтевого сустава – воспаление синовиальной сумки. Рентген локтевого сустава в травматологии назначают при подозрении на переломы плеча, лучевых костей и отростков локтевой кости, а также вывих костей предплечья.
Рентген плечевого сустава назначают при вывихах и переломах, плечелопаточном периартрите, новообразованиях, воспалительных процессах в окружающих сустав тканях, артрите, артрозе, некрозе плечевых головок, тендините и других заболеваниях. Помимо плечевого сустава на рентгеновском снимке этой области видны ключицы и лопатки, что позволяет также оценить состояние этих структур.
Как и любой сустав, височно-челюстной подвержен таким заболеваниям, как артрит, и метод рентгенографии позволяет обнаружить их. Рентген височно-челюстного сустава назначают также при воспалительных процессах и травмах.
Сегодня существует много различных методов обследования суставов, и рентген – один из самых информативных. Несмотря на то, что его начали использовать для диагностики еще в 19 веке, он не устарел. Современные аппараты имеют мало общего с оборудованием 20-летней давности – они безопасны и позволяют делать снимки очень хорошего качества. Рентгенография – один из самых быстрых и дешевых методов диагностики, и при этом его информативность трудно переоценить.
В сравнении с такими диагностическими методами, как МРТ и КТ, цена рентгена суставов невысока. Даже в хороших частных поликлиниках она редко превышает 3000 рублей, средняя же стоимость – около 2000 рублей. За небольшую дополнительную плату – примерно 400-500 рублей – результат обследования вам запишут на диск.
Рентген суставов можно сделать как в государственной поликлинике, так и в частном медцентре. Конечно, стоимость рентгенографии в платной поликлинике будет несколько выше, но у этого варианта есть целый ряд преимуществ – вам не придется сидеть в очереди или выкраивать время для проведения обследования из-за того, что рентген-кабинет работает в неудобные для вас часы. Кроме того, из-за недостатка финансирования в государственных больницах все еще используется устаревшая аппаратура, в то время как частные клиники нередко располагают более современным и безопасным оборудованием.
Лицензия на осуществление медицинской деятельности ЛО-77-01-015932 от 18.04.2018.
Рентген поясничного отдела позвоночника является базовым лабораторным обследованием при первичном обращении пациента с жалобами на боли. Это обследование позволяет исключить патологию костной ткани и увидеть косвенные признаки сужения межпозвоночных промежутков, что характерно для стадии протрузии в развитии остеохондроза.
Рентген поясничного отдела позвоночника – это не безобидное обследование, как считают многие пациенты. Поэтому при его проведении лаборант должен защитить окружающие ткани пациента с помощью свинцовых накладок. Они не пропускают рентгеновские лучи и обеспечивают сохранность клеток и их ДНК. Избыточное рентгеновское излучение может действовать подобно слабой радиации – оно уничтожает генетический материал клетки, иногда запускает реакцию бесконтрольного деления. Поэтому делать рентгенографические снимки без контроля со стороны врача и слишком часто нельзя.
При проведении исследования рентгеновские лучи проходят через мягкие ткани пациента и фиксируют на специальной пластине отпечаток костной ткани. Затем лаборант переносит это изображение на пленку, проявляет и фиксирует. Описание снимка должен делать опытный врач рентгенолог. Он знает тонкости работы того рентгеновского аппарата, которым пользовалась лаборант при проведении обследования. Терапевт, ортопед и невролог могут лишь поверхностно оценить снимок и полученные с его помощью данные. Рентгенолог может поставить точный диагноз.
Подготовка перед рентгеном поясничного отдела
Никакая специальная подготовка к рентгену поясничного отдела не требуется – обследование проводится в специализированном кабинете, куда пациенту нужно прийти своевременно. Заблаговременно нужно снять с тела все металлические украшения. Если есть пояс или ремень с металлическими деталями, то его нужно снять. Цепочки, кольца также нужно оставить дома.
Непосредственная подготовка к рентгену поясничного отдела позвоночника заключается в том, чтобы принять ту позу, которую посоветует лаборант. В таком положении нужно застыть на несколько секунд. В процессе того как будет делаться снимок лучше стараться не совершать дыхательных движений. Любое смещение тела даже на несколько миллиметров может существенно исказить результаты проводимого обследования.
Делать клизму, отказываться от приема пищи перед рентгеном поясничного отдела не стоит – это никаким образом не влияет на качество изображения.
Другие рекомендации, если они будут, вам даст врач рентгенолог. Перед проведением обследования необходимо посетить рентгенографическую лабораторию и записаться на определённое время. Процедура обследования занимает на больше 10 минут. Снимок с описанием готов через несколько часов. Если он был назначен лечащим врачом из этого же лечебного учреждения, то снимок и его детальное описание будут ожидать пациента у данного доктора. Лаборанты рентгенографической лаборатории самостоятельно передают снимки и их описания.
Уточните у своего доктора – нужно ли вам заходить и забирать готовый рентгенографический снимок. Обычно это стоит сделать, если вас направили на срочное обследование с пометкой CITO! В этом случае доктору важно получить снимок незамедлительно, сразу же после того как он будет отпечатан и проявлен. Детальное описание рентгенолог сделает потом. Обычно срочные рентгенографические снимки назначаются при подозрении на перелом или трещину тела позвонка.
Что показывает рентген поясничного отдела позвоночника?
Существует ограниченный перечень того, что показывает рентген поясничного отдела и это знают все доктора. Поэтому они научились распознавать многие недуги по косвенным клиническим признакам.
Как уже говорилось выше, рентгеновские лучи не отображают состояние мягких тканей. В их поле зрения не попадают хрящевые межпозвоночные диски, связки и сухожилия, мышцы и т.д. Поэтому грыжу диска или остеохондроз на рентгенографическом снимке без предварительного введения контрастного вещества увидеть невозможно. Но опытный врач знает о том, что при остеохондрозе происходит дегенеративное дистрофическое изменение высоты межпозвоночного диска. Постепенно сокращается связочный аппарат и это приводит к тому, что межпозвоночные промежутки сужаются. Именно по этому признаку невролог может поставить диагноз поясничного остеохондроза после проведения рентгенографического обследования.
Вот, что показывает рентген поясничного отдела позвоночника:
- трещины, переломы, компрессию костной ткани тел позвонков и их остистых отростков;
- смещение тел позвонков при спондилолистезе;
- вывих, подвывих и ротацию тела позвонка;
- ограничение подвижности, например, при развитии анкилозирующего спондилеза (болезни Бехтерева);
- изменение осанки (сглаживание или усугубление лордоза, кифоза, развитие сколиоза);
- отложение солей кальция (остеофитов) на телах позвонков, межпозвоночных дисках и отростках;
- разрушение и деформацию межпозвоночных суставов;
- сужение межпозвоночных промежутков;
- изменение просвета спинномозгового позвоночного канала;
- образование костной мозоли;
- присутствие инородного тела (если оно металлическое, например, после путевого ранения или проникновения прута).
К сожалению, увидеть степень разрушения межпозвоночного диска, трещины на фиброзном кольце или уменьшение объема пульпозного ядра при проведении рентгенографического исследования невозможно. Также врач не сможет поставить точный диагноз растяжения или разрыва связочного и сухожильного аппарата, изменения в мышцах каркаса спины.
Остеохондроз поясничного отдела на рентгене
Можно ли увидеть остеохондроз поясничного отдела на рентгене и как определить данное заболевание по совокупности клинических признаков? Для начала стоит разобраться – что такое остеохондроз. По определению это дегенеративное дистрофическое заболевание хрящевой ткани межпозвоночных дисков на фоне нарушения диффузного питания.
Хрящевая ткань позвоночного столба не обладает собственной кровеносной сетью, она получает жидкость и растворенные в ней питательные вещества только с помощью диффузного обмена с окружающими её мышцами. Поэтому при остеохондрозе хрящевая ткань обезвоживается и постепенно утрачивает свой физиологический объем.
Между тем, стабильность положения тел позвонков на определённом расстоянии обеспечивается не только упругостью и амортизационной способностью межпозвоночных дисков. В первую очередь этому способствует развитый связочный аппарат.
Он состоит из длинных связок, проходящих от затылка до копчика и коротких, которые связывают между собой два соседних позвонка. При уменьшении высоты межпозвоночного диска эти структуры начинают деградировать и уменьшаться в длине. В результате этого формируется симптомокомплекс, который дает характерные рентгенографические признаки.
Поясничный остеохондроз на рентгене выглядит как тотальное сужение межпозвоночных промежутков. На поздней стадии видны остеофиты и костные наросты. Они образуются при сильном снижении высоты межпозвоночного диска. При этом соседние тела позвонков начинают при движении соприкасаться друг с другом. Начинается склероз замыкательных пластинок и появляются трещины и сколы костной ткани. Они заполняются отложениями солей кальция. Эти остеофиты также видны при проведении рентгенографического исследования при поясничном остеохондрозе.
Если врач подозревает неосложненный остеохондроз поясничного отдела, то рентген, скорее всего назначаться не будет, поскольку он мало результативен. Для исключения грыжи диска будет рекомендовано МРТ обследование. Это вид снимка позволяет увидеть реальное состояние всех мягких тканей позвоночного столба – связки, хрящевые межпозвоночные диски, мышцы и т.д.
Грыжа поясничного отдела на рентгене
В большинстве случаев грыжа поясничного отдела на рентгене не обнаруживается. Врач может увидеть лишь косвенные признаки её присутствия.
Так как грыжевое выпячивание пульпозного ядра является результатом длительного развития остеохондроза, то у пациента формируются классические признаки этой патологии:
- сужение межпозвоночных промежутков;
- отложение солей кальция на поверхности соседних позвонков;
- деформация спинномозгового канала;
- изменение положения тел позвонков, характерное для сглаживания физиологического поясничного изгиба позвоночного столба;
- также может наблюдаться боковое искривление позвоночника в виде сколиоза, связанное с неравномерным напряжением мышечного каркаса поясницы на фоне болевого хронического синдрома.
Опытный врач ни в коем случае не будет ставить диагноз грыжи диска или протрузии только по одному рентгенографическому снимку. Он назначит пациенту дополнительное КТ или МРТ обследование. Именно эти виды снимков позволяет с полноценной уверенностью ставить точный диагноз.
Как подготовиться и как делают рентген поясничного отдела позвоночника?
О том, как подготовиться к рентгену поясничного отдела, кратко уже рассказали выше. Нужно оставить дома все металлические украшения. Непосредственно перед самой процедурой необходимо слушать инструкции лаборанта.
Он расскажет о том, как подготовиться к рентгену поясничного отдела позвоночника и какие условия нужно соблюдать при проведении обследования. Чаще всего при болях в спине врач назначает рентгенографический снимок позвоночного столба в разных проекциях. Сделать их можно только при определённом положении тела пациента. Поэтому вам нужно быть готовым к тому, что доктор будет просить наклониться, повернуться, перевернуться, застыть на некоторое время в определённой позе.
Если у вас присутствует сильный болевой синдром, то можно перед проведением обследования принять таблетку обезболивающего препарата. Это поможет лучше выполнить все указания лаборанта. А от этого зависит качество исходных снимков.
Как делают рентген поясничного отдела позвоночника
А теперь поговорим о том, как делают рентген поясничного отдела позвоночника и что для этого необходимо. Перед тем, как делают рентген поясничного отдела, на окружающие ткани укладывают защитные фартуки. Они не позволяют излучению рентгеновских лучей проникать в важные органы. В учетной карточке пациента указывается количество рентгеновских лучей, которые он получил в ходе проведения данного обследования.
Затем на область обследования направляется пучок излучения. Он проходит через тело человека, оставляя все мягкие ткани не засвеченными (темными), а вот костные структуры отпечатываются на специальной платине с помощью светлых областей. Это связано с тем, что через костную ткань рентгеновские лучи не проходят и соответственно, не оставляют следа на пластине.
Перед тем, как делается рентген поясничного отдела, настраивается специальный аппарат, излучающий лучи. Без этого оборудования сделать снимок невозможно. Затем полученный отпечаток относится в затемненное помещение, где он проходит обработку проявителями и закрепителями. Впрочем, во многих современных больницах уже есть оборудование, которое сразу же оцифровывает полученное изображение и передает его в компьютер. Там происходит обработка изображения и печать с помощью специального принтера. Т.е. необходимость в закреплении и проявке снимка отпадает. Это исключает вероятность ошибки лаборанта, в результате чего может быть поставлен неточный диагноз.
Функциональный рентген поясничного отдела позвоночника
Функциональный рентген поясничного отдела необходим для определения степени подвижности позвонков. Обычно функциональный рентген поясничного отдела позвоночника назначается при острых болях, которые дают возможность доктору заподозрить смещение тела позвонка или его вывих.
Рентген поясничного отдела с функциональными пробами занимает примерно 30 минут. Сначала делается снимок в статичном положении стоя. Затем пациента просят сесть, повернуть в сторону туловище, наклониться. Следующий снимок делается в положении лежа на боку, спине и животе с разным углом скручивания туловища.
При сильных болях в спине сделать рентген поясничного отдела позвоночника с функциональными пробами не так просто. Поэтому рекомендуется обезболивание. Оценку полученных серий снимков должен проводить опытный врач рентгенолог.
Если вы не можете самостоятельно оценить заключение или сомневаетесь в компетенции своего лечащего врача, то можете записаться на бесплатный прием к неврологу в нашей клинике мануальной терапии в Москве.
Имеются противопоказания, необходима консультация специалиста.
Пациенты, обратившиеся в нашу клинику и прошедшие исследования МРТ, рентген, ЭЭГ или РЭГ, могут получить первичную консультацию .
Эта акция - для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб и Инстаграм! Если вы являетесь другом или подписчиком страницы клиники.
Половина веса человека приходится на мягкие ткани. К данной категории относятся кожа, подкожная клетчатка, жировая прослойка, железы, мышцы, сухожилия и фасции, а также сосуды, нервы, лимфоузлы.
Это чрезвычайно сложная взаимосвязанная система, которая, несмотря на свою кажущуюся прочность, достаточно уязвима. Любое неблагополучие, вызванное травмой, инфекцией или иной патологией, может нанести серьезный ущерб здоровью. Так, пострадавшие, например, из-за некроза или обширного травматического повреждения мышцы не восстанавливаются. В результате человек может утратить способность выполнять какие-то движения, остаться инвалидом.
Своевременная и точная диагностика состояния мягких тканей позволяет избежать многих опасностей. При этом магнитно-резонансная томография — один из самых предпочтительных методов. Неинвазивность, безвредность и высокая информативность исследования сделали его золотым стандартом диагностики. В "МедикСити" можно пройти МРТ мышц и поверхностных структур и другие виды томографии каждый день с 9.00 до 21.00 по предварительной записи.
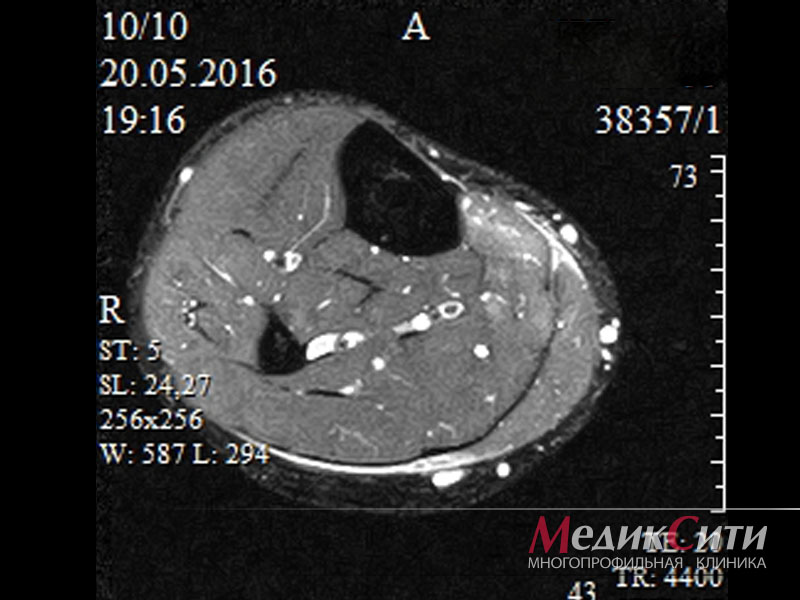
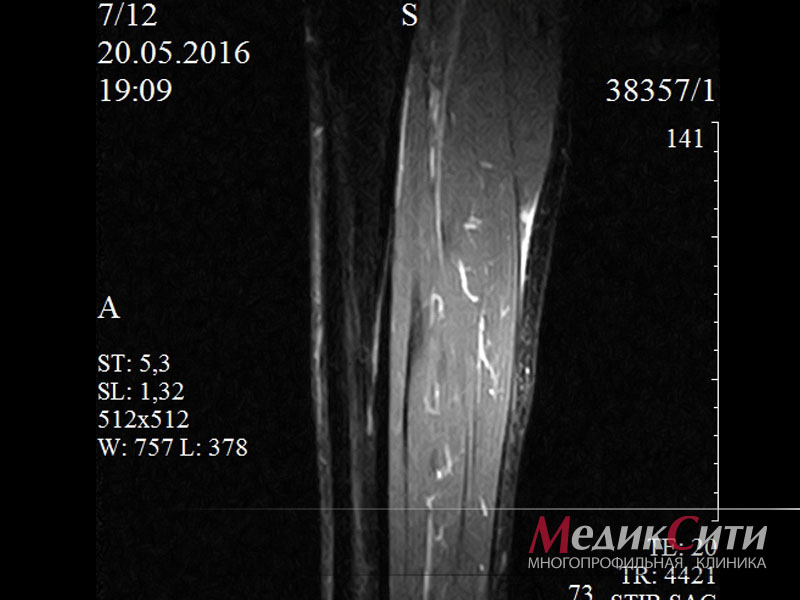
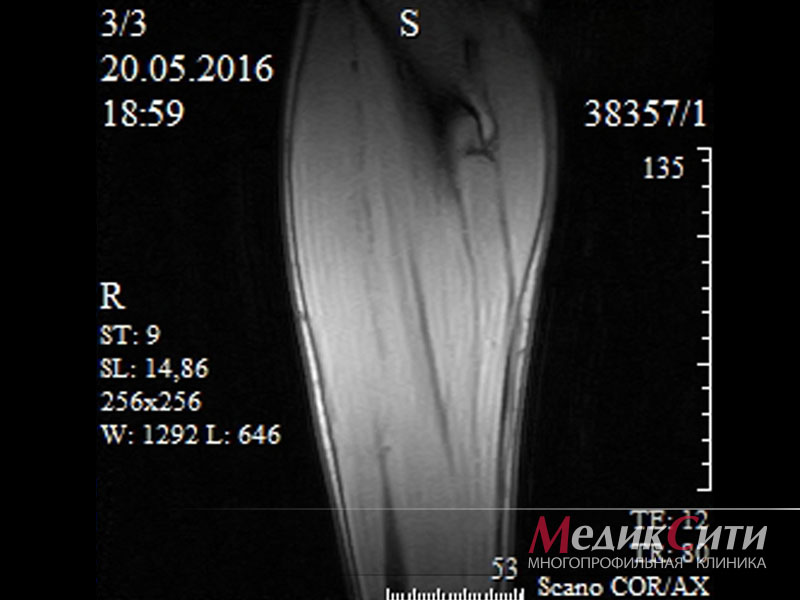
Что показывает МРТ мышц и поверхностных структур
МРТ дает возможность обнаружить на ранних стадиях изменения в мышцах и поверхностных структурах, вызванные болезнями, травмами и иными причинами, включая аномалии развития, и вовремя принять адекватные лечебные меры.
При этом МРТ позволяет детализировать мельчайшие структуры вроде отдельных пучков мышц, сухожильных волокон и т.д.
- выявить факт присутствия и место локализации очага воспаления или инфекции;
- определить наличие посттравматических изменений;
- выявить новообразования в мягких тканях и т.д.
Кому назначают МРТ мягких тканей
МРТ поверхностных структур и мышц может быть рекомендована при таких болезнях и состояниях, как:
- сильные болевые ощущения;
- отек, припухлость тканей;
- нарушения сосудистого характера;
- травматические повреждения мышц, сухожилий, подкожно-жировой клетчатки и т.д.;
- защемление нервных волокон;
- подозрение на наличие новообразований;
- подозрение на воспалительные или инфекционные процессы;
- предоперационное или послеоперационное обследование;
- атрофические, дистрофические и иные дегенеративные изменения и др.
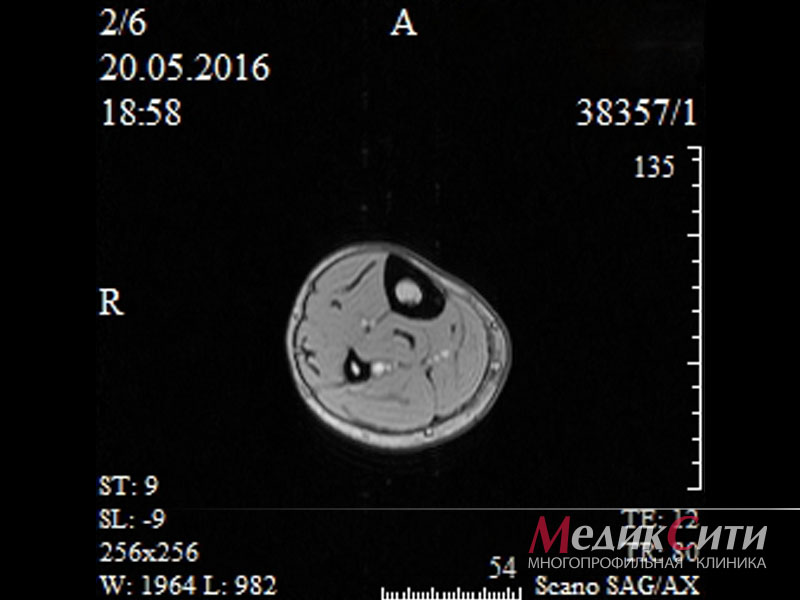

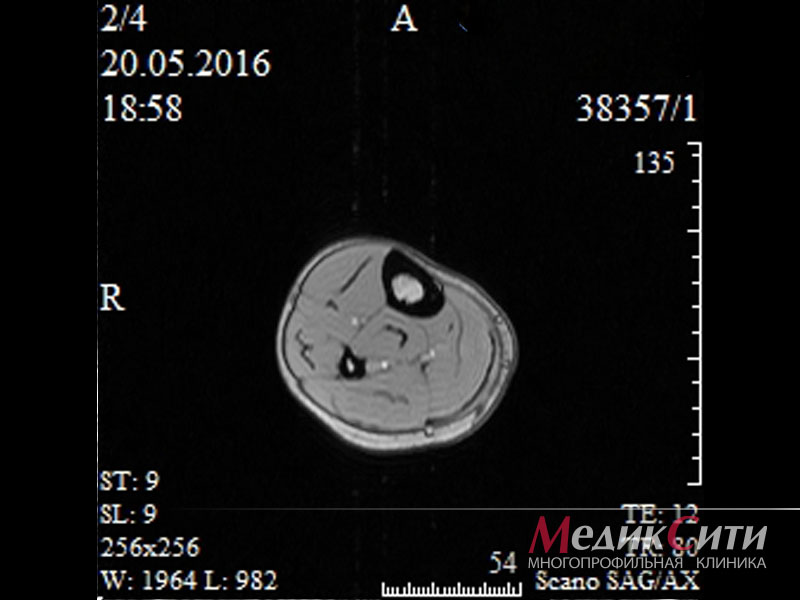
Виды МРТ мышц и поверхностных структур
Является одним из самых сложных видов МРТ-сканирования, поскольку на сравнительно небольшой площади этого участка тела тесно соседствуют органы, принадлежащие к разным системам: нервной, лимфатической, эндокринной, кровеносной, пищеварительной.
С помощью явления магнитно-ядерного резонанса можно отследить патологические изменения в щитовидной железе, лимфоузлах, гортани и слюнных железах.
МРТ шеи обычно рекомендуется пройти при появлении болей и воспаления, при травмах или подозрении на опухолевый процесс. Сканирование может быть назначено в следующих случаях:
- отслеживание изменений в лимфатических узлах;
- выявление новообразований в области шеи;
- диагностика патологий щитовидной железы;
- выявление патологий голосовых связок;
- диагностика нарушений мозгового кровообращения;
- выявление образования паращитовидных желез и др.
Это исследование (пациенты часто называют его МРТ мышц ног, МРТ мышц бедра) помогает выявить воспалительные, опухолевые процессы, болезни соединительной ткани, а также установить факт наличия жидкости в суставах.
С появлением МРТ-сканирования у инвазивных диагностических методик, таких, как биопсия и измерение внутрикостного давления, появилась безболезненная альтернатива. При этом достоверность результата МРТ, позволяющего отличить здоровую ткань от воспаленной, составляет 95%.
При желании пациента и по предписанию врача можно сделать дополнительные исследования - МРТ икроножной мышцы и МРТ грушевидной мышцы.
Этот вид МРТ позволяет установить причину ограниченности в движениях и болей в суставах верхних конечностей.
Врач МРТ по результатам диагностики установит наличие сосудистой патологии, воспаления или повреждения мышц и сухожилий, иного неблагополучия в мягких тканях плеча.
МРТ мягких тканей верхних и нижних конечностей может быть рекомендована в таких случаях, как:
- аномалии развития;
- посттравматические повреждения;
- ограниченная двигательная активность конечностей;
- боль и отечность тканей;
- кровоизлияния, гематомы;
- разрывы и повреждения мышц, сухожилий;
- абсцессы, флегмоны, инфильтраты в мягких тканях;
- воспалительные процессы;
- миозиты и т.д.
Рентген-диагностика суставов является одним из ведущих методов исследования нарушений костно-суставного аппарата. Именно на рентгеновских снимках можно увидеть признаки патологии: нарушения соответствия суставных поверхностей, костные разрастания по краю хряща, участки отложения кальция и другие. Исследование помогает выявить проблемы и нарушения, поставить точный диагноз, идентифицировать осложнения или вторичные проявления заболеваний других органов и систем, определиться с планом и типом лечения и проконтролировать его успешность.
Что такое рентген суставов и когда его необходимо проходить?
Так что же такое рентгенография или рентген-диагностика? Это способ изучения внутренних систем организма с помощью рентгеновских лучей, которые специальным аппаратом направляются на определенный участок тела для получения изображения – снимка. Мягкие ткани пропускают рентгеновские лучи сквозь себя, а твердые – поглощают излучение. Поэтому, мягкие ткани выглядят на снимке темными, а твердые – светлыми. Лучше всего на рентгеновских снимках видны костные ткани, поэтому рентген является лучшим методом диагностики костей и суставов. Современные цифровые рентгеновские аппараты позволяют получить изображение, которое может быть отображено на экране дисплея, запечатлено на бумаге или сохранено на жестком диске компьютера или магнитном носителе.
В этом случае на помощь обычному рентгенологическому исследованию приходят более точные методы: компьютерная томография (КТ), магнитно-резонансная томография (МРТ). Также для диагностики некоторых суставов применяют УЗИ, которое позволяет подробно рассмотреть мягкие ткани, сухожилия, связки, мышцы. Данный метод довольно точен, однако он больше нацелен на выявление заболеваний околосуставных тканей. При необходимости же исследования внутреннего содержимого сустава проводят пункцию (прокол) суставной капсулы с забором синовиальной жидкости, по которой при визуальном осмотре определяются примеси (кровь, гной), а изучая ее под микроскопом, выявляются инфекционные возбудители болезни. Для изучения внутреннего состава сустава существует также метод артроскопии. Он заключается в осмотре его внутренней полости при помощи эндоскопа, введенного через прокол. Преимущество данного метода заключается в том, что во время его проведения можно сделать биопсию – взять кусочек синовиальной капсулы для исследования, а также провести некоторые лечебные манипуляции.
Вид рентген-диагностики выбирается в зависимости от клинических симптомов и диагностических потребностей и может включать изолированное исследование определенного участка. Так выделяют рентген голеностопного, коленного, тазобедренного, локтевого, плечевого, височно-челюстного и других суставов.
Это распространенный метод диагностики заболеваний и травм в травматологии и ортопедии. Рентгенография стопы может выполняться в нескольких проекциях, в зависимости от диагностических потребностей и симптомов пациента, без нагрузки или с нагрузкой. Что позволяет составить более точное представление о структуре, функции всех ее костно-суставных образований, поставить диагноз, провести дифференциальную диагностику, выявить вторичные нарушения, определиться с тактикой лечения и осуществить контроль его эффективности. Так, проводят: боковой снимок стопы, косой снимок стопы, рентген пяточной кости.
С помощью рентгена стопы можно диагностировать:
- травмы, подвывихи, вывихи, переломы, трещины;
- артриты, артрозы, подагру, синовиты;
- дегенеративные изменения;
- врожденные нарушения костно-суставных структур;
- пяточные шпоры (остеофиты);
- плоскостопие;
- обменные нарушения;
- вторичные нарушения.
Самый простой, быстрый и доступный метод диагностики патологических состояний коленного сустава. Коленные суставы испытывают немалую нагрузку, особенно, когда человек ведет активный образ жизни и занимается спортом, поэтому болезни и травмы в области колена встречаются довольно часто. Показаниями к проведению рентгена коленного сустава могут быть любые повреждения и травмы, болезненность колена в покое и при движении, припухлость сустава, изменение цвета кожи над коленом, ограничение подвижности, деформация колена.
Рентген колена имеет большую диагностическую ценность, прежде всего при травматических повреждениях, среди которых: трещины костей; переломы, подвывихи и вывихи сустава; травмы связочного аппарата; кровоизлияния в коленный сустав; переломы мыщелков, травмы менисков и надколенника и др.
Тазобедренные суставы являются одними из самых крупных и сложно устроенных суставов в организме человека. Заболевания в этой области многочисленны и встречаются в любом возрасте.
Показаниями к рентгену тазобедренного сустава могут быть:
- боль в суставах, их деформация;
- дискомфорт при движении, ограничение подвижности сустава;
- контроль за эффективностью лечения;
- травматические повреждения – переломы, вывихи и др.
Рентген тазобедренного сустава выявляет такие заболевания, как:
- врожденная патология;
- вывих, дисплазия в области тазобедренных суставов;
- приобретенные вывихи и переломы (чаще случаются в пожилом возрасте);
- первичные опухоли в области сустава, а также метастазы рака другой локализации;
- остеопороз, некроз головки тазобедренной кости;
- воспалительные поражения в суставе;
- артроз тазобедренного сустава (коксартроз).
Локтевой сустав, как и коленный – наиболее уязвимый участок, он постоянно подвергается механическим воздействиям и нагрузкам, что может привести к травме. Причиной для обращения за рентген-диагностикой может стать сильный ушиб данной области, вывих, перелом костей, соединенных локтевым суставом, а также подозрения на развитие различных патологий. Рентген локтевого сустава необходим для получения информации о суставной щели, структуре окончаний кости плечевого отдела и предплечья. При изучении снимка исследуются также смежные локтевому суставу области, так как зачастую боли могут иметь распространяющийся характер и не относиться к повреждениям локтя.
Боль в плечевом суставе является одной из наиболее частых причин, с которой пациенты обращаются к врачам различного профиля. Как правило, болезненные ощущения в данном участке могут быть следствием изменения органов грудной клетки, неврологические и сосудистые заболевания, метастатические поражения костей и мягких тканей. Плечевые суставы могут быть местами начальных проявлений многих системных воспалительных ревматических заболеваний. Обычно показаниями к рентгену плечевого сустава могут быть подозрения на вывих или перелом. Кроме того, на рентгенограмме плечевого сустава видны травмы соседних анатомических образований – ключицы и лопатки.
Рентгенография имеет большое значение для постановки диагноза заболевания височно-нижнечелюстного сустава. Самыми распространенными заболеваниями височно-нижнечелюстного сустава являются: вывих сустава, артрит, артроз, анкилоз, мышечно-суставная дисфункция. К основным симптомам этих заболевания, а следовательно и показаниям к их выявлению с помощью рентген-диагностики можно отнести: головную боль, спазмы в лицевых мышцах и области челюсти; щелчки, хруст, скрежет при движении челюсти; боль, заложенность и звон в ушах; головокружение; увеличение подчелюстных лимфатических узлов.
Рентген-диагностика суставов действительно необходимый метод для выявления широкого спектра заболеваний. Он также имеет ряд преимуществ:
- не требует специальной подготовки;
- доступен и легок в выполнении;
- дает возможность использовать полученный результат у докторов разного направления.
Конечно, у рентгенографии есть и свои недостатки, к который относятся следующие факторы:
- в процессе рентгенографии применяются рентгеноконтрастные средства, влияющие на мягкие ткани;
- ионизирующее излучение оказывает достаточно неблагоприятное воздействие на организм.
Для проведения рентгена суставов не требуется особой подготовки. Во время процедуры необходимо находиться в положении сидя или лежа. Иногда для проведения рентгенографии пациенту необходимо находиться в вертикальном положении, например при обследовании коленных суставов. В среднем рентгенологическое исследование суставов занимает порядка 10 минут. Это безболезненная процедура. Дискомфорт пациенту могут доставить лишь низкая температура в процедурном кабинете и неудобство, вызванное необходимостью находиться какое-то время фиксировано в определенном положении или на твердом столе.
Перед началом процедуры для защиты тканей от излучения на область таза или молочных желез накладывается свинцовый фартук.
Оборудование для проведения рентгенологического обследования суставов включает в себя рентгеновскую трубку, подвешенную над столом, за которым сидит или на котором лежит пациент. В выдвижном ящике находится рентгеновская пленка или специальная фотопластина, на которых впоследствии проявляется изображение. Для оперативной диагностики суставов применяется портативный (переносной) рентгеновский аппарат. Это компактное устройство позволяет проводить обследование непосредственно в реанимации или на больничной койке. В данной ситуации рентгеновская трубка присоединяется к специальному гибкому манипулятору, который находится над телом пациента, в то время как фотопластина или держатель для рентгеновской пленки – позади пациента.
Сама процедура начинается с того, что рентгенолог (врач, специализирующийся на проведении рентгенологических исследований) или медицинская сестра помогает пациенту разместиться на столе и помещает рентгеновскую пленку или цифровую матрицу в специальное отделение под столом на уровне той части тела, снимок которой необходимо получить. В некоторых случаях для поддержания правильного положения используют мешочки с песком, подушки или другие специальные приспособления. Следует сохранять максимальную неподвижность, а во время самого снимка задержать дыхание на несколько секунд, что снижает вероятность получения нечеткого изображения. При работе рентгеновского аппарата врач отходит к стене или выходит из процедурного кабинета в соседнее помещение. После получения первого снимка рентгенолог может попросить пациента немного поменять положение тела, после чего делаются повторные снимки. При обследовании коленного, локтевого и лучезапястного суставов обычно делают 2-3 снимка под разными углами. Также нередко делают рентген здоровых суставов для сравнения их с больными, а при обследовании детей – снимок ростковой зоны формирования кости с противоположной стороны.
Стоит отметить, что существует два метода проведения рентгенограммы: аналоговый и цифровой. Аналоговый способ позволяет воссоздать изображение на специальной пленке. Цифровой дает возможность получить изображение гораздо быстрее, вывести его на экран и распечатать ни один раз. В последнее время все чаще применяется именно цифровой метод, поскольку он обладает большей точностью и менее опасен для организма. Цифровой рентгеновский аппарат удобен и прост в использовании. Подготовка, снимок и обработка занимают порядка 5 минут.
При необходимости обследования суставов ребенка рентген применяется только при показаниях врача. Для уменьшения риска облучения маленького организма, который из-за близкого расположения внутренних органов получает большую порцию облучения, чем взрослый, необходимо проводить рентген только на современном оборудовании и с использованием средств защиты. Если защита изготовлена из свинца, то она должна быть зачехлена. Защищать необходимо половые органы, щитовидную железу и глаза. Новорожденных детей накрывают полностью, оставляя только исследуемую зону. Чтобы зафиксировать малыша в нужном положении и получить качественный снимок сустава, применяются специальные фиксаторы, что снижает вероятность повторного проведения рентгенограммы. В крайних случаях применяют анестезию или успокаивающие средства.
Изначально рентгенография костей и суставов используется для того, чтобы диагностировать травмы, открытые и закрытые переломы, трещины костей, вывихи и подвывихи суставов, травмы связочного аппарата; определить правильность положения костных отломков и стабилизации перелома после его консервативного или хирургического лечения. Также рентгенологическое исследование применяется с целью диагностики инфекций, артрита, патологического разрастания костной ткани и ее изменений при различных метаболических заболеваниях и для помощи при выявлении и постановке диагноза злокачественных опухолей костной ткани.
Помимо этого, рентген помогает выявлять заболевания суставов и костей, костно-суставные нарушения, профессиональные деформации, отклонения, связанные с нарушением питания. Исследование помогает осуществить контроль над развитием и формированием костного скелета у детей, обнаружить и изучить процессы старения.
Анализ снимков проводит врач рентгенологом. После изучения он составляет и подписывает заключение, которое отправляется к лечащему врачу. В некоторых случаях заключение можно забрать в самом рентгенологическом отделении. Результаты исследования следует обсуждать с лечащим врачом. Не редко требуется последующее обследование, точную причину проведения которого пациенту объяснит лечащий врач.
Влияние лучей на организм человека зависит от времени и интенсивности облучения. Единица измерения дозы облучения, получаемой человеком, называется Зиверт. Врачи-рентгенологи на халатах носят зиверт-дозиметры, которые измеряют дозу, поглощенную их организмом за время проведения рентгеновских исследований. Доза при рентгене зависит от качества аппарата. То есть, чем качественнее оборудование, тем ниже доза излучения. Рентген на разном оборудовании – это разные дозы облучения. Для различных частей человеческого организма существует своя норма облучения, поскольку каждая ткань и орган обладает своей чувствительностью. Есть понятие эффективной дозы, которая зависит от риска всего тела. При рентгенографии коленного сустава эффективная доза облучения составляет 0,001 м З т, что сопоставимо с природным облучением за сутки. Для сравнения: рентген толстого кишечника эффективен при дозе 6 м З т, что сопоставимо с облучением за 2 года. То есть можно сказать, что рентген колена относительно безобиден, поэтому его рекомендовано делать во время лечения без риска для здоровья.
Для того чтобы разобраться с дозой облучения при рентген-диагностике суставов, приведем пример того, какую дозу радиации получает человек за год. Итак, эффективная доза радиации в год при рентгенологических исследованиях для пациентов составляет 1 м З в. Плюс к ней добавляется 2,4 м З в, получаемого от природных источников ионизирующего излучения:
- 0,4 м З в от Солнца и космических лучей;
- 0,5 м З в от стройматериалов, радионуклидов почвы и т.д.;
- 1,2 м З в от атмосферных радионуклидов, например, радона;
- 0,3 м З в от радионуклидов, содержащихся в пище и воде.
При рентгенографии суставов (при условии, что процедура проводится с помощью аппаратов, содержащих рентгеновскую пленку), разовая доза облучения составит в среднем 0,3 м З в. Что эквивалентно 30% от максимально допустимой годовой дозы. Цифровая рентгенография за один раз облучает человека на 0,03 м З в. Что составляет 3% от максимально допустимой диагностической дозы излучения в год. Таким образом, можно сделать вывод, что использование цифровых аппаратов в рентгенологической диагностике снижает дозу облучения в 10 раз, следовательно и проходить ее можно намного чаще. Кроме того, эффективная доза радиации зависит от исследуемого органа, и от количества снимков. Так, на получение изображения костных структур организма используют более высокую дозу облучения, чем на просвечивание полых органов.
Многие опасаются процедуры рентгенографии из-за ее негативного влияния на организм человека. Любая доза облучения при рентгене вредна для здоровья. С другой стороны потенциальный вред при отказе от этого исследования еще выше, поскольку может привести к подрессированным формам заболеваний, лечение которых может оказать сложным, тяжелым и дорогостоящим.
К рентгену суставов необходимо подходить ответственно и проводить процедуру следует в специализированном зарекомендованном медицинском диагностическом центре, где есть профильное отделение и качественная современная аппаратура.
Вся работа центра строится на соблюдении основных принципов – достоверности, безопасности и комфорта клиентов:
Лицензия на осуществление медицинской деятельности № ЛО-50-01-009134 от 26 октября 2017 г.

Причинами заболеваний суставов могут быть возрастной фактор, неправильное питание, малоподвижный образ жизни, чрезмерные и тяжелые физические нагрузки или неправильные занятия спортом, приводящие к травмам. Зачастую, мы несерьезно относимся к болям в суставах и не задумываемся о необходимости проведения профилактической или ранней диагностики, что впоследствии может привести к позднему обращению к врачу, когда заболевание уже вошло в запущенную стадию. Рентген суставов поможет быстро и точно поставить диагноз и правильно выбрать лечение.
Читайте также:


