Какие анализы берут при поступлении в инфекционную больницу

Внимание я не отвечаю на вопросы
Чем лечить(напишите рецепт,назначьте лечение и.т.д.) Заочное назначение лечения может нанести вред пациенту и юридически противозаконно.Что это? Поставьте диагноз по фотографии Диагноз по фотографиям могут поставить только экстрасенсы,к которым я не отношусь. По качественному фото в некоторых случаях можно только предположить диагноз,который должен быть обязательно подтвержден (уточнен) на очном приеме у врача.Я не отвечаю на вопросы,заданные в личных сообщениях.В исключительных случаях возможна переписка на платной основе. Прием в г.Ростове-на-Дону
344023,г.Ростов-на-Дону,пр.Ленина,251 Схема проезда
тел.+7 (903)406-40-89, +7(928)121-89-41
Мои сайты

А вот и терапевт подоспел.
Такая температура – нередкое остаточное явление пневмонии и фактически
норма. Другие причины исключает очный врач.
С уважением, Александр Юрьевич.

эффективность презерватива для предотвращения передачи ВИЧ инфекции оценивается приблизительно в 87% (по разным источникам: от 60% до 90%.).
Эффективность презервативов при гонококковой и хламидийной инфекциях при известном источнике заражения приводят данные,что при постоянном использовании презерватива заражение гонореей и хламидозом наступает в 30.3 %,
соответственно, инфицирование женщин папилломавирусной инфекцией при постоянном использовании их партнерами презерватива наступала в 37.8 %, в 25% случаев использование мужских презервативов предотвращает заражение генитальным герпесом женщин,но не мужчин.
Pingmin W, Yuepu P, Jiwen Z. (2005) сообщают о заражении выявлении у 16.67% проституток,постоянно использующих мужской презерватив генитальных микоплазм (Ureaplasma urealyticum , Mycoplasma hominis,Mycoplasma genitalium) 34.72%,использующих его регулярно.
Статистические риски передачи ВИЧ инфекции половым путем следующие:
При однократном вагинальном контакте статистический риск для женщины составляет от 0,05% до 0,15% (от 5 до 15 случаев на 10 000). Вероятность заражения мужчины от женщины примерно в три раза ниже.
Cреднестатистический риск передачи ВИЧ в результате однократного незащищенного анального контакта для " принимающего " партнера составляет от 0,8% до 3,2% (от 8 до 32 случаев на 1 000). Для "вводящего" партнера - 0,06%.
При незащищенном оральном сексе с мужчиной риск для " принимающего " партнера составляет 0,04% (4 случая на 10 000). Этот риск связан, прежде всего, с попаданием на слизистую рта спермы или предэякулянта. Для "вводящего" партнера при оральном сексе риск практически отсутствует, поскольку он соприкасается только со слюной (если, конечно, во рту " принимающего " партнера нет кровотечения или открытых ран).
При наличии инфекций, передающихся половым путем, опасность передачи ВИЧ при сексуальных контактах увеличивается в 2–5 раз.
Риски заражения ВИЧ в расчете на 10000 половых актов без презервативов.
Оральный секс - дающая сторона -0.5
Оральный секс - Принимающая сторона -1.0
Вагинальный секс - дающая сторона - 5.0
Вагинальный секс - принимающая сторона - 10.0
Анальный секс - дающая сторона - 6.5
Анальный секс - принимающая сторона - 50
Использование презервативов уменьшает заражение в 20 раз
Уменьшение вирусной нагрузки в log 10 уменьшает вероятность инфицирования в 2.5 раза.
Источник: Pocket Guide Adult HIV/AIDS treatment 2008-2009.
John G Barrett, MD editor, page 16/Videx K.
Чтобы исключить или подтвердить инфицирование вирусом иммунодефицита человека (ВИЧ) - есть 2 метода:
ИФА и ПЦР
(в случае если они дают положительный результат сдают на имуноблот,он практически исключает наличие ошибки).
Для более ранней диагностики используют метод полимеразно-цепной реакции,
ПЦР — экспериментальный метод молекулярной биологии, позволяющий добиться значительного увеличения малых концентраций определённых фрагментов нуклеиновой кислоты (ДНК) в биологическом материале (пробе).
ПЦР можно Проводить уже на 11-15 день после даты предполагаемого заражения, целесообразно его делать через 1 месяц после предполагаемого опасного контакта.
В научной литературе пишут, что Достоверность ПЦР на ВИЧ оправдывает себя в 80 случаях из 100;
а достоверность ИФА теста на ВИЧ составляет девяносто шесть – девяносто восемь процентов. Погрешность на ложноположительный или ложноотрицательный результат небольшая: Частота ложноположительных результатов при использовании различных тест-систем ИФА колеблется от 0,02 до 0,5%.
Частота ложноотрицательных результатов при проведении ИФА 3 - 5%(это зависит от длительности серонегативного окна). На результаты многих анализов - может влиять беременность
Положительный результат - может быть ложным,
как и отрицательный результат может оказаться - ложным, поэтому проводится его перепроверка более точным исследовательским способом в референц -лаборатории.
Антитела вырабатываются организмом в ответ на ВИЧ-инфекцию , и на их выработку нужно некоторое время.
Антитела к ВИЧ ( — белки иммунной системы человека, которые вырабатываются в ответ на инфекцию) появляются
у 90—95 % инфицированных в течение 3 мес после заражения,
[youtube.player]
Для плановой госпитализации в стационар человеку потребуется пройти обследование, сдать ряд анализов крови, мочи, кала. Обследование нужно для того, чтобы выявить заболевания, которые могут помешать нахождению пациента в стационаре, а также выявить противопоказания к операции. Анализы для госпитализации по разным поводам могут отличаться. Также важно учитывать, сколько действительны анализы, чтобы к моменту госпитализации они не оказались просроченными.
Что входит в стандартный список анализов для госпитализации
Госпитальный комплекс обследования включает стандартные анализы, которые не зависят от профиля больницы, и некоторые исследования, которые назначают с учетом цели госпитализации. Для госпитализации в стационар любого профиля понадобится:
Также в перечень входит свежая флюорография (не старше 1 года). Сдать анализы нужно заранее, срок годности большинства из них составляет 10 дней. Все это касается лишь плановых госпитализаций, когда человек знает заранее дату прибытия в стационар. Для экстренных случаев никакого предварительного обследования не требуется.
Если на стационар направляют ребенка, обследование требуется не только ему, но и сопровождающему человеку, обычно это мать. От мамы требуется:
- сдать мазок из зева на дифтерию,
- кал на яйца гельминтов и кишечную группу инфекций.
Сведения о вакцинации теперь требуют не только у ребенка, но и у сопровождающего. Если у ребенка нужен полный список прививок, то у сопровождающего требуется лишь наличие вакцинации от кори.
Подробнее о госпитальном комплексе анализов. Для терапевтического, хирургического, инфекционного стационаров понадобятся следующие стандартные исследования:
- общий анализ крови и мочи;
- исследование кала на яйца гельминтов и кишечную группу инфекций;
- обследование на ВИЧ и вирусные гепатиты;
- флюорография, сделанная в течение года.
Относительно недавно появилось требование о наличии прививки против кори. Это требование связано с ухудшением эпидемиологической ситуации, учащением случаев заболевания корью.
Пациент должен предоставить сведения о вакцинации против кори. Если таких сведений нет, или пациент был вакцинирован один раз, или вообще не получал прививку от кори, ему нужно ее поставить. Это касается пациентов возрастом 18-55 лет.
Есть альтернативный вариант — сдать анализ на антитела к кори. Защитное количество антител — 0,18 Ме/мл и более. Если их окажется меньше — нужна вакцинация.
Сделать прививку нужно перед госпитализаций, не позднее чем за месяц. Если поставить прививку позже, она окажется бесполезной, поскольку полноценный иммунитет формируется за 3-4 недели.
Госпитальный комплекс обследования для узкоспециализированных отделений включает дополнительный список:

- хирургия — развернутая коагулограмма, справка об аллергии на лекарства, биохимия крови, УЗИ брюшной полости или вен нижних конечностей;
- гинекология — УЗИ малого таза, гинекологический мазок;
- оториноларингология — рентгенография лицевого черепа, КТ или МРТ головы;
- неврология — электроэнцефалограмма, КТ или МРТ головы;
- кардиология — ЭКГ, УЗИ сердца;
- онкология — результаты КТ или МРТ поражённого органа, стекла с гистологическим исследованием.
Дополнительное обследование нужно для того, чтобы снизить риски осложнений во время анестезии, хирургического вмешательства. Каждая больница предоставляет пациенту список необходимого исследования заранее. Некоторые клиники предпочитают делать часть исследований у себя, поэтому списки обследования могут отличаться.
Срок действия анализов для госпитализации
У анализов, необходимых для госпитализации, есть срок годности. Нельзя принести на стационар обследование, проведённое полгода или год назад.
Срок действия общих анализов крови и мочи, коагулограммы, анализов на кишечные инфекции составляет 10 дней.
Исследование на ВИЧ, гепатит и сифилис имеет больший срок действия.
Общие анализы госпитального комплекса имеют срок годности 10 дней. Поэтому сдавать их лучше последними, тем более что готовятся они быстро. Если обнаружатся какие-то отклонения, пациенту понадобится консультация соответствующего специалиста. Врач осматривает пациента, изучает данные исследований и выдаёт заключение о возможности госпитализации.
Обязательное заключение терапевта требуется всем пациентам старше 60 лет. Если у человека есть какое-то хроническое заболевание, ему нужно пройти осмотр у соответствующего специалиста.
Не при каждой госпитализации берут анализ на ВИЧ в стационаре. Это обязательное исследование, которое должно проводится перед направлением в больницу любого профиля.
Срок годности анализа на СПИД и гепатиты В, С составляет 1-3 месяца.
Сдавать кровь лучше в поликлинике. Если нужно срочное исследование, его допускается сделать платно, но обязательно с паспортом. При обнаружении положительных результатов пациенту следует получить консультацию инфекциониста. Врач выдаёт заключение об активности данных заболеваний и возможности человека находиться в отделении общего профиля.
Кровь на сифилис называется реакцией Вассермана. Действителен анализ на протяжении 10 дней-1 месяца. При положительной реакции человек проходит осмотр дерматовенеролога, который делает заключение об активности заболевания.
Сроки годности анализов крови и мочи составляют 10 дней. Флюорография принимается в течение года. Общеклиническое исследование крови должно включать следующие показатели:
- эритроциты и гемоглобин;
- развернутую лейкоформулу;
- СОЭ;
- тромбоциты.
Противопоказаниями к операции являются анемия, снижение уровня тромбоцитов, повышение лейкоцитов и СОЭ.
Биохимический анализ крови требуется сдавать перед госпитализацией в кардиологическое, хирургическое отделение. Он включает следующие показатели:
- печёночные ферменты — АЛТ и АСТ;
- билирубин общий и прямой;
- уровень глюкозы крови;
- общий белок;
- мочевина и креатинин.
Биохимия годна 10 дней. Изменение показателей биохимии требует заключения терапевта, инфекциониста, кардиолога или гастроэнтеролога.
Определение группы крови и резус-фактора понадобится для хирургического отделения. Эти показатели нужны для того, чтобы при необходимости быстро подобрать кровь для переливания. Однако большинство стационаров предпочитают делать этот анализ самостоятельно. Исследование не имеет срока годности, так как группа крови и резус-фактор у человека не меняются.
Коагулограмма понадобится перед операцией. Нарушения свёртываемости крови могут стать противопоказанием для оперативного вмешательства. Сюда входят следующие показатели:
- ПТИ — протромбиновый индекс;
- уровень фибриногена;
- АЧТВ — активированное частичное тромбиновое время.
Некоторые отделения требуют более развернутую коагулограмму, куда входят время свёртываемости, тромбиновое время, факторы свёртываемости.
Нарушения коагулограммы требуют консультации терапевта или гематолога. Операция при плохой свёртываемости может быть проведена только в том случае, если польза от нее превысит риск возможного кровотечения.
В обязательном списке анализов для госпитализации — исследование кала на яйца гельминтов и кишечную группу инфекций. Действует анализ кала на кишечную группу в течение 10 дней. Если обнаружены простейшие, гельминты или патогенные бактерии, пациента направляют на консультацию к инфекционисту. Врач решает, может ли человек находиться в отделении общего профиля.
Предварительное обследование — не прихоть врачей и не желание отсрочить госпитализацию. Процедура позволяет выявить заболевания, которые могут вызвать осложнения при операции, ухудшить течение послеоперационного периода. То есть это важно для самого пациента. Также процедура гарантирует, что человек не заразится инфекционными болезнями от соседей по палате, поскольку они тоже прошли необходимое обследование. Небольшая продолжительность действия исследований связана с тем, что многие заболевания развиваются за короткое время. Поэтому все пункты, входящие в список предварительной подготовки, нужно сдавать как можно ближе к дню операции. Исключение составляют ВИЧ и вирусные гепатиты, обследоваться на которые можно за месяц до госпитализации.
[youtube.player]
Я юрист и не люблю переплачивать за анализы.

Моя жена, врач районной больницы, говорит, что в большинстве случаев их можно сдать бесплатно. Я разобрался в вопросе.
Теоретически все просто: каждый гражданин России имеет право на бесплатную медицинскую помощь. Иди в поликлинику, получай направление и сдавай анализы. На практике все не так: в лаборатории может не быть реагентов, анализ делают за дополнительную плату, а иногородних не принимают.
В этот момент велик соблазн плюнуть и пойти в частную лабораторию, где вам сделают любые анализы за ваши деньги. Но не торопитесь: дело в том, что вы за анализы уже заплатили своими страховыми взносами. В большинстве ситуаций анализы вам должны делать бесплатно, а проблемы с реагентами — это не ваши проблемы.
Памятка: ваши права
Вы имеете право получать медицинскую помощь по базовой и территориальной программам медицинского страхования.
Анализы входят в медицинскую помощь.
Вы имеете право получать полную и достоверную информацию обо всех медицинских услугах, которые вы получаете, в том числе о платных и бесплатных вариантах лечения.
Если у клиники нет технической возможности оказать вам полагающуюся по закону помощь, она должна направить вас в другое лечебное учреждение, где эта возможность есть. Все это по-прежнему бесплатно.
Если ваши права нарушены, вы имеете право пожаловаться в страховую компанию и оспорить решение врача или клиники.
Все телодвижения должны быть документально подтверждены.
- Получить полис ОМС в страховой медицинской компании. Без него не получится сдать анализы и вообще лечиться бесплатно — только по скорой.
- Прикрепиться к поликлинике.
- Прийти на прием к врачу и взять направление на анализ.
- Если говорят, что анализы платные, позвонить в свою страховую и уточнить, должны ли их делать по ОМС. Если да, то попросить страховщиков помочь вам пройти исследование бесплатно.
- Если страховая не помогла, написать жалобу главврачу. Направить ее почтой или отнести в приемную в двух экземплярах и зарегистрировать там: один экземпляр с отметкой секретаря забрать.
- Если не помог и главврач, жаловаться письменно в Росздравнадзор, ФОМС и страховую компанию.
Прикрепиться к поликлинике
Все граждане России застрахованы в фонде ОМС. В каждом регионе всего одно территориальное отделение фонда ОМС, а больниц и пациентов много. Поэтому фонд направляет собранные средства в страховые медицинские организации, которые оплачивают больницам и поликлиникам ваши медицинские услуги. Для вас они бесплатные, но по факту за них платят из ваших же денег.
Чтобы пользоваться медицинскими услугами бесплатно, вам нужно получить полис ОМС и прикрепиться к поликлинике. Где и как получить полис, мы уже подробно рассказывали в отдельной статье.

Формы российских полисов ОМС старого и нового образца. Все они действительны
Прикрепляйтесь к поликлинике рядом с домом: туда вам будет удобнее всего обращаться. Менять лечебное учреждение можно не чаще одного раза в год, кроме случаев официальной смены места жительства.
Чтобы прикрепиться к поликлинике, нужно взять паспорт, полис ОМС, СНИЛС и копии трех этих документов и заполнить в регистратуре заявление на имя главврача. Еще можно подать электронную заявку на прикрепление через госуслуги — в Москве мою заявку рассмотрели за сутки. Если в клинике отказываются принимать заявление, жалуйтесь в Росздравнадзор.

Чтобы оказать вам помощь по страховке, поликлиника должна знать его номер. Физически предъявлять его необязательно, достаточно иметь фотографию в телефоне.
Если у вас нет реквизитов полиса ОМС, позвоните в страховую компанию, которая выдала полис. Если не помните название страховой, посмотрите в интернете номер территориального фонда ОМС, в котором вам выдали полис, и уточняйте там.
Медицинская помощь в другом регионе
Если пациент с московским полисом ОМС обратится в поликлинику в Сочи, он сможет получить помощь только в размере, который предусматривает так называемая базовая программа.
Базовая программа — это перечень бесплатных медицинских услуг, который действует на территории всей страны.
Регионы утверждают дополнительные перечни бесплатных услуг — они называются территориальными программами. Их можно получить, только если ваш полис ОМС выдал регион, принявший программу.
Например, москвич Владимир временно жил и работал в Челябинске. Ему потребовалось сделать пробу Манту. Этот анализ предусмотрен территориальной программой Челябинской области, но его нет в базовой. В связи с этим в больнице Владимиру отказались делать этот анализ. Устно пояснили, что в 2016 году больницу оштрафовал территориальный фонд за то, что Манту сделали бесплатно пациенту с полисом из другого региона. Это законно.
Если едете в отпуск или на работу в другой регион, берите с собой полис ОМС. Если медучреждение отказывается вас обслуживать, звоните в территориальный фонд ОМС в этом регионе.
Если вы планируете надолго поехать в другой регион, заранее переоформляйте полис ОМС. Заменить страховую организацию можно один раз в течение календарного года и не позднее 1 ноября.
Некоторые медучреждения утверждают, что работают только с определенными страховыми организациями. Это незаконно: полис ОМС — единый по всей стране. Если отказывают в обслуживании, звоните в вашу страховую компанию и просите соединить с отделом защиты прав граждан. Телефон страховой компании указан на обороте вашего полиса ОМС. Вообще в любой непонятной ситуации с ОМС звоните в страховую.

Телефон страховой указан на обратной стороне полиса ОМС
Выучите фразу: пациент по закону имеет право на бесплатное оказание медицинской помощи на всей территории страны. Это написано в ч. 1 ст. 16 закона об обязательном медицинском страховании.
Бывает так, что подтвержденного заболевания нет, но анализы сдать нужно. Например для участия в соревнованиях.
По закону вы можете это сделать: ст. 3 закона об ОМС сообщает, что страховой случай — это не только заболевание, но и профилактические мероприятия. Анализы как раз нужны, чтобы определить, есть болезнь или нет. Поэтому настаивайте на необходимости получить объективные данные, а не субъективную оценку вашего здоровья врачом или работником регистратуры. Ссылайтесь на закон.
Если в региональном медучреждении, куда вы пришли за анализами, нет технической возможности провести исследование, врач должен дать вам направление на обследование в другом лечебном учреждении, участвующем в системе ОМС в этом регионе.

Существует ли список бесплатных анализов
В законодательстве нет конкретного перечня бесплатных анализов. Иногда и сами врачи не знают, бесплатный анализ или платный.
Например, в перечень базовой программы включено заболевание эндокринной системы — сахарный диабет. Это значит, что по направлению эндокринолога пациенту должны бесплатно сделать анализ крови на уровень сахара. Скорее всего, с этим анализом у пациента не будет проблем.
Но если по результатам анализа установят проблему, пациенту придется искать причину заболевания и сдавать для этого другие анализы, например гормоны. Не у каждой больницы есть оборудование, позволяющее сделать такой анализ. Врач может отправить пациента в частную лабораторию.
Но есть список анализов, которые бесплатно назначают по ОМС без проблем. Врачи сами заинтересованы в их проведении, потому что они входят в диспансеризацию:
- Общий анализ крови.
- Общий анализ мочи.
- Сахар в крови.
- Биохимический анализ крови.
- ЭКГ.
- Флюорография.
- Маммография.
- УЗИ.
На самом деле алгоритм проверки доступности анализа по полису ОМС простой. Что проверить:
- Входит ли заболевание в утвержденную правительством базовую программу бесплатной медицинской помощи. Базовая — значит действующая по всей стране. Если заболевание в базовой программе не указано, проверьте, нет ли его в территориальной программе вашего региона.
- Если вы нашли заболевание в базовой или территориальной программе, проверьте, указан ли нужный вам анализ в стандарте медицинской помощи по этой болезни.
Что такое стандарт медицинской помощи
Стандарт медицинской помощи — это минимальный набор требований к назначаемым пациенту лечебным процедурам, в том числе к анализам. Если нужный вам анализ есть в стандарте лечения заболевания, а само заболевание входит в программу бесплатного лечения (базовую или территориальную), то этот анализ вам должны сделать бесплатно.
Давайте рассмотрим этот алгоритм на конкретном примере. Допустим, у Ольги подозрение на цистит. Врач сообщил ей, что анализы платные. Вот что надо сделать Ольге:
Стандарт первичной медико-санитарной помощи женщинам при остром цистите, Минздрав РФ PDF, 0,2 МБ
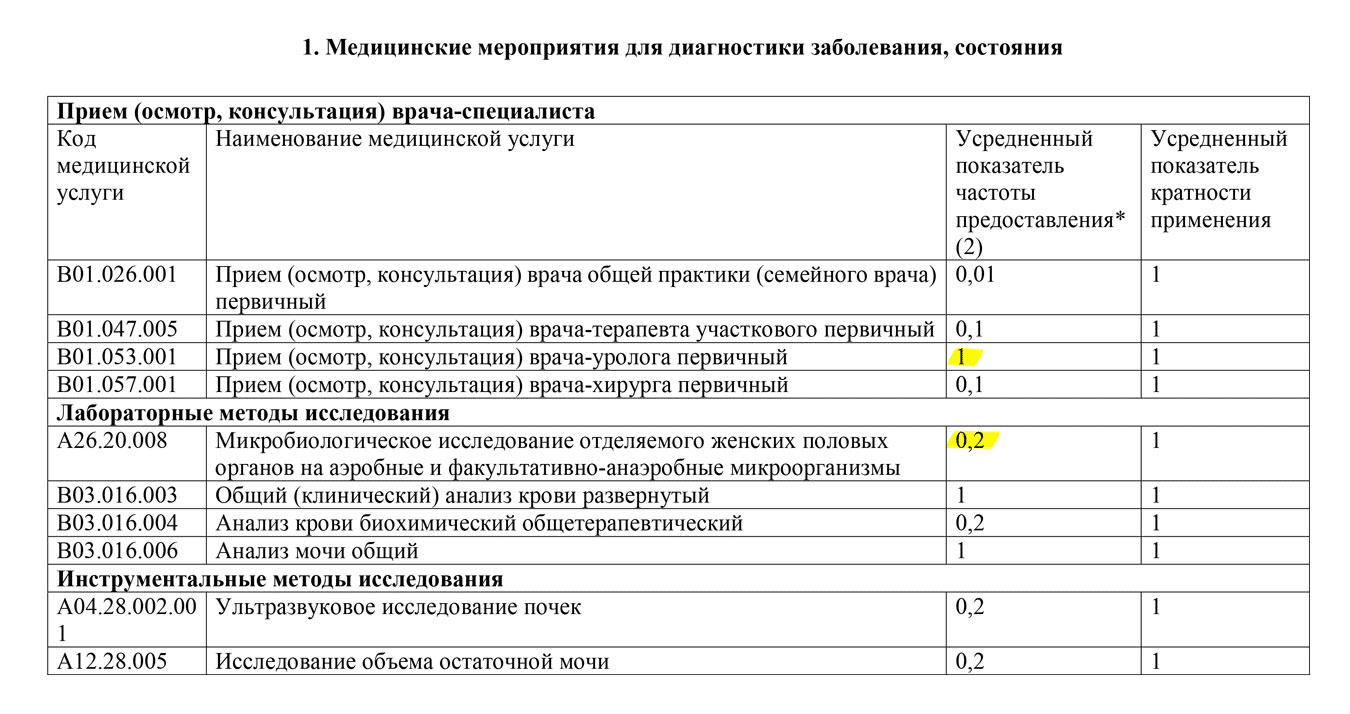
1 — анализ делают всем, 0,2 — анализ делают по назначению врача
Допустим, у Ольги уже выявлен цистит. Тогда ей надо обратиться к разделу 2 этого же стандарта. Согласно этому разделу всем пациентам дополнительно делают два анализа: микробиологическое исследование мочи и определение чувствительности к антибиотикам.
Если у вас нет времени и желания разбираться в медицинских стандартах, позвоните в страховую компанию, которая выдала вам полис ОМС. Уточните, оплачивается ли по вашему полису нужный вам анализ.
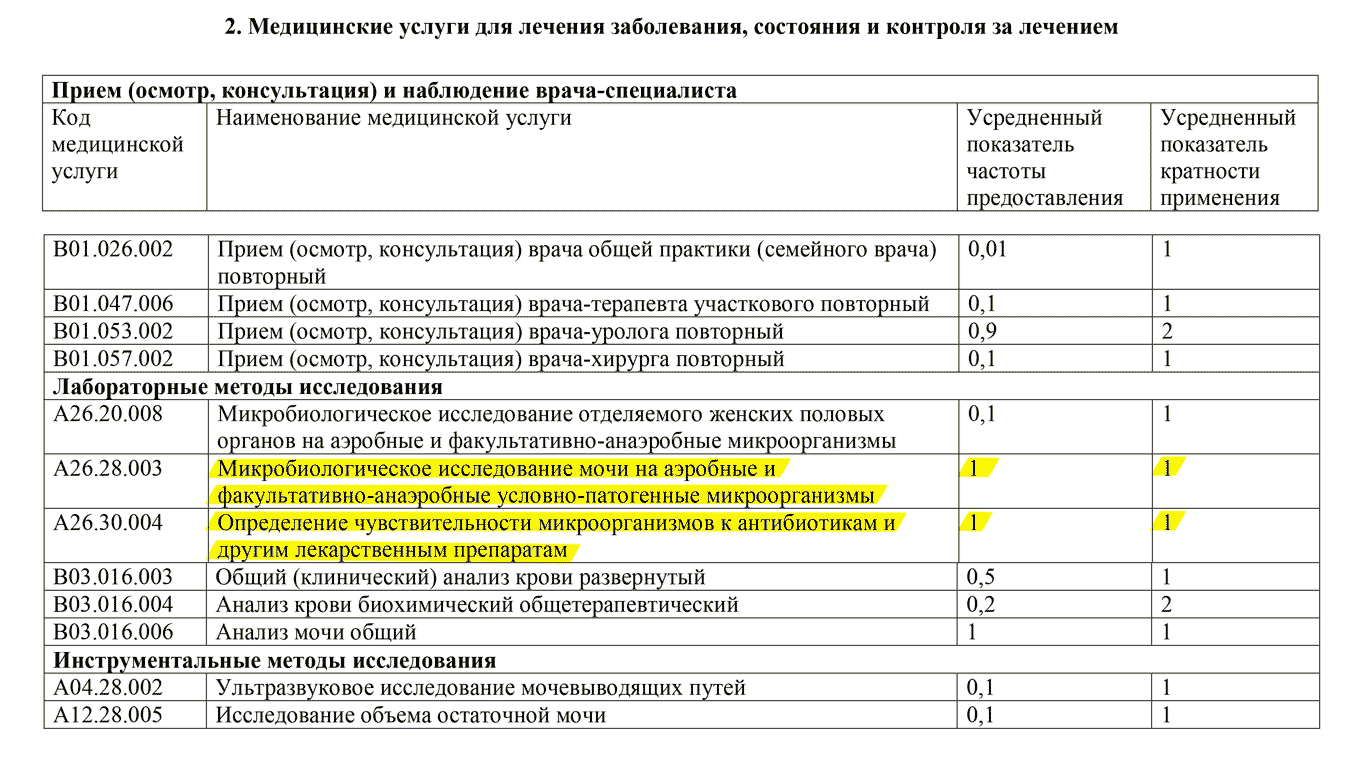
Обязательные бесплатные анализы при остром цистите
Не соглашайтесь на платные услуги
Иногда врач в бесплатной клинике дает пациенту направление на платные анализы. Если оплата при этом происходит не через кассу и если с вами не заключают договор — это обман. По правилам предоставления платных медицинских услуг с пациентом обязательно должны заключить письменный договор.
Если договора нет, значит, медицинский работник кладет ваши деньги к себе в карман. Для вас это лишние траты. К тому же, если нет договора, то и претензию вы предъявить никому не можете.
Чаще встречается другой вариант: навязывание платной услуги вместо бесплатной. Вроде все как положено: с вами заключают договор. Но в нем есть важный пункт о том, что от бесплатной услуги вы отказываетесь.
Вот пример такого договора — смотрите пункты 8.1 и 8.2:

Тут написано, что пациент отказывается от бесплатных услуг
Запомните: врач обязан проинформировать вас о возможности получить бесплатный аналог предложенной платной услуги.
Есть еще один вид нарушения: иногда врач направляет пациента в конкретную коммерческую клинику, а сам получает процент от оплаты. Это незаконно: вы можете выбрать более дешевый медицинский центр самостоятельно. Никакая частная клиника не откажется делать анализ из-за того, что направление выписано на незнакомом бланке.
Как получить копию анализов
В нашей стране нет единой базы анализов. Сейчас полученные результаты вклеивают в амбулаторную карту, а ее хранят в регистратуре поликлиники. Это неудобно, потому что иногда анализы приходится сдавать повторно.
Чтобы не сдавать по несколько раз одну и ту же флюорографию, можно запросить в регистратуре копии анализов. Для этого надо написать заявление о предоставлении копий медицинских документов, сделать копию, оригинал отдать в регистратуру, а на копии попросить поставить штемпель о принятии. Если регистратура отказывается ставить штемпель — отправляйте заявление заказным письмом с уведомлением о вручении.

Заявление-запрос о предоставлении копий анализов
Если нужно ознакомиться с медицинской документацией
Иногда необходимо получить копию медицинского документа, но какого и о чем именно — пациент не знает. Звучит смешно, но так бывает. К примеру, мой знакомый проходил обследование у гастроэнтеролога и сдал много разных анализов. Через три месяца он решил проверить диагноз в частной клинике, но не смог рассказать врачу, какие конкретно анализы он сдавал.
Максимальный срок ожидания для ознакомления не должен превышать тридцати дней с момента подачи запроса.
По закону, посмотреть интересующие вас документы можно только в помещении медучреждения. Домой анализы не отдадут, поэтому фотографируйте все, что может вам пригодиться.
[youtube.player]
С различными инфекционными заболеваниями в своей жизни сталкивается каждый человек на планете. Некоторые переболевают инфекциями по нескольку раз за год, а часть населения имеют хронические инфекционные заболевания и наблюдаются у врача пожизненно.
Инфекционные болезни – это обширная группа заболеваний, поражающих животных и человека, возникающие вследствие попадания в организм различных микроорганизмов (бактерии, вирусы, грибы, паразиты) и развития серьезных нарушений здоровья. Острые инфекции протекают циклично, некоторые из них при определенных условиях имеют проградиентное течение с формированием хронического заболевания.
Какие факторы риска заражения инфекционными болезнями:
1) Снижение иммунологического статуса больного (первичные или вторичные иммунодефициты), к которому относятся сопутствующие болезни (заболевания легких, печени, сердца, сосудов, почек), определенный возраст (дети раннего возраста и пожилые люди), онкологические заболевания, заболевания крови, состояние после трансплантации органов и тканей.
2) Снижение резистентности (сопротивляемости) входных ворот инфекции (слизистые, через которые идет инфицирование человека и проникновение возбудителя в кровь). К снижению резистентности приводят частые простудные заболевания, удаление миндалин, оперативные вмешательства, хронические воспалительные заболевания желудочно-кишечного тракта и др.
3) Погодные факторы (переохлаждение, повышенная влажность, ветер).
4) Пренебрежение элементарными правилами личной гигиены (ежедневный туалет ротоглотки, тела, интимных зон, мытье рук)
5) Пренебрежение элементарными средствами защиты в случае контакта с больными инфекциями людьми (маска, кратковременный контакт, профилактические средства, вакцинация).
Для решения многочисленных вопросов и проблем, связанных с инфекционными заболеваниями, существует специалист – врач-инфекционист. Где найти такого доктора? В любом лечебно-профилактическом учреждении (поликлиника), где ведется ежедневный прием пациентов определенного района населенного пункта.
Чем занимается врач-инфекционист?
Какие симптомы могут быть проявлением начинающейся или текущей инфекции:
1) Температура – самый частый симптом инфекционного заболевания. Это может быть высокая температура в течение нескольких дней без характерных симптомов ОРЗ или наоборот невысокая (субфебрильная) температура в течение длительного времени (2 недели и более) без определенной причины.
2) Нарушения цвета кожных покровов и склер глаз (желтуха), изменение цвета мочи, стула.
3) Появление сыпи любого характера, особенно на фоне подъема температуры.
4) Аллергические проявления длительные и без особого успеха после лечения у аллерголога.
5) Нарушения стула разного характера (от частого в течение короткого промежутка времени до полужидкого в течение 2х и более недель).
6) Неспецифические симптомы: слабость утомляемость, головные боли, мышечная слабость и другие.
7) Любые симптомы после характерного эпидемиологического анамнеза (контакта с больным, укусов насекомых, грызунов, контакта с больным скотом, другими животными и птицами, выезда за пределы страны с посещением любых стран с субтропическим и тропическим климатом).
Эти симптомы должны заставить вас обратиться к врачу незамедлительно. Самый ранний метод первичной диагностики инфекционного заболевания – консультация врача-инфекциониста (при отсутствие такового - терапевта). Именно от правильности постановки предварительного диагноза зависит объем диагностических исследований ("анализов").
Виды анализов на инфекции
Для обследования пациента на предмет наличия у него инфекционной болезни применяются две большие группы специфических методов:
1) Прямые методы диагностики (микробиологические методы, ПЦР-диагностика, ИФА метод с определением антигенов возбудителей).
2) Непрямые методы (серологические реакции для обнаружения антител – ИФА, РА, РНГА, РПГА, РТГА, РН и прочие).
Прямые методы диагностики направлены на выявление возбудителей и их антигенов.
Микробиологические исследования проводятся при подозрении на бактериальные и вирусные инфекции путем посева материала от больного на специальные питательные среды и своеобразного выращивания колоний патогенов в определенных комфортных для них условиях. Преимущество таких методов в выявлении самого возбудителя, однако ряд исследований проводится длительно – до 10 дней. В связи с этим на помощь пришла ПЦР-диагностика – определение антигенов возбудителей (ДНК, РНК). Преимущество ПЦР-диагностики в высокой специфичности метода с определением даже одной молекулы нуклеиновой кислоты (ДНК, РНК) в живом или погибшем материале.
Прямыми методами являются и паразитологические исследования материалов на обнаружение яиц простейших и гельминтов. Материалом для исследования при прямых методах является практически любой биологический материал: кровь, слизь носа и зева, моча, желчь, спинномозговая жидкость, биоптаты тканей и органов.
Результатом непрямых методов диагностики является обнаружение в крови специфических антител к какому-либо заболеванию - это иммуноглобулины, которые образуются в ответ на попадание в организм человека возбудителей инфекций. Это метод непрямого выявления возбудителя болезни по образовавшимся антителам, причем можно предполагать как острую инфекцию, так и обострение хронического заболевания. Реакции могут быть качественными и количественными, выражаемыми в титрах антител. Антитела IgM могут определяться как при остром процессе, так и обострении хронического. Антитела класса G свидетельствуют о хронической инфекции либо в стадии активации или ремиссии, реинфекции (повторной инфекции), периоде выздоровления (реконвалесценции), перенесенной инфекции в прошлом. IgG могут циркулировать пожизненно, формируя иммунитет к конкретной инфекции. Концентрация антител в сыворотке крови зависит от ряда факторов: времени с момента заражения, антигенных свойств возбудителя заболевания, состояния иммунной системы самого человека в момент заражения.
Материалом для непрямых методов является преимущественно сыворотка крови больного, взятая натощак.
Дополнительными методами диагностики являются параклинические методы (общий анализ крови, мочи, биохимические исследования крови), исследования кала – копрограмма, а также инструментальные исследования (УЗИ, МРТ и другие.)
[youtube.player]Читайте также:


