Какие осложнения после травмы сустава
Возможными последствиями травмы сустава или проксимально расположенных и управляющих им мышц, являются отсутствие подвижности, анкилозы и контрактуры. Непосредственное повреждение суставного хряща, смещение суставных поверхностей или отсутствие конгруэнтности увеличивают риск посттравматического артроза.
Тяжелый артроз сопровождается болью при нагрузке и со временем приводит к потере нормальной двигательной функции, что требует эндопротезирования или создания артродеза.
Точное сопоставление отломков и раннее начало движений в суставах обеспечивают предотвращение посттравматических артрозов. К сожалению, достигнутая во время операции анатомичность репозиции не гарантирует хороших функциональных результатов в будущем. На конечный результат сильно влияют не зависящие от хирурга повреждения суставного хряща и мягких тканей в момент травмы, и посттравматическое психологическое состояние больного.
Сгибательные контрактуры тазобедренного, коленного и голеностопного суставов могут развиться при нерегулярности выполнения профилактических упражнений на увеличение амплитуды разгибания в этих суставах. Это особенно касается пациентов отделения интенсивной терапии при длительной ИВЛ.
Контрактуры голеностопного сустава с эквинусной установкой стопы являются предсказуемыми в случаях неправильного наложения гипсовой повязки или невыполнения упражнений, направленных на растяжение икроножных мышц. Сгибательные контрактуры пальцев могут быть последствиями повреждений голени или стопы.
Профилактика контрактур путем соответствующей техники гипсования, и раннее начало выполнения физических упражнений приводят к более эффективному результату, чем хирургическая коррекция на поздних стадиях заболевания.
Посттравматический артроз может возникнуть в любом из поврежденных суставов. В то время как артроз голеностопного или подтаранного суставов развивается за год, при поражении тазобедренного или коленного сустава до появления тяжелых признаков заболевания может пройти несколько лет.
Стремительное ухудшение состояния тазобедренного сустава может быть вызвано асептическим некрозом, обычно связанным с запоздалым вправлением вывиха бедра или переломом шейки бедра со смещением. Со временем асептический некроз приводит к сегментному разрушению сустава, которое, как правило, развивается в течение первого или второго года после травмы. Рентгенологическая картина не всегда находится в прямой зависимости от болевых ощущений и ограничения физических возможностей.
Главным клиническим признаком посттравматического артроза является боль при движениях в суставе. Если болезненность при движениях не слишком ограничивает физическую активность, назначается консервативное лечение, включающее использование трости или ортеза, или периодический прием противовоспалительных средств. В то время как эндопротезирование тазобедренного или коленного сустава является обоснованным подходом к реконструктивному лечению пожилых людей на поздних стадиях развития посттравматического артроза, для облегчения состояния молодых энергичных пациентов общепринятой тактики пока не существует.
Повреждения нижних конечностей оказывают серьезное влияние на ближайшие и отдаленные расстройства двигательных функций у травматологических больных. Успехи в оказании ортопедической и травматологической помощи связаны с междисциплинарным подходом к процессу ее организации и совместными действиями врачей разных специальностей, направленными на лечение пострадавших с множественной травмой, с акцентом на разумно-активную тактику оказания медицинской помощи.
Большое разнообразие эффективных методик и доступов для ранней стабилизации порождает непрекращающуюся дискуссию по тактике ведения каждого пациента между ортопедом, травматологом, общим хирургом и нейрохирургом. В новом веке, безусловно, гипсовые повязки и вытяжение не являются оптимальным решением для большинства из наиболее важных повреждений нижних конечностей и таза. Вне зависимости от выбора между наружной фиксацией, как части концепции ограничения последствий травмы, или окончательным минимально инвазивным остеосинтезом, активная тактика является частью оптимальной лечебной парадигмы.
Изолированные повреждения нижних конечностей могут быть катастрофическими, с летальными исходами или потерей конечности, но могут протекать и в легкой форме. Простые переломы в области стопы могут стать причиной необратимых изменений, препятствующих возвращению к прежней трудовой деятельности и активному образу жизни. По этой причине каждое повреждение требует тщательного обследования, заботливого лечения и последующего продолжительного наблюдения с целью получения максимальных результатов физической и психологической реабилитации пострадавших.
Из этой статьи вы узнаете: какие виды травм колена бывают, их признаки. Методы диагностики и лечения повреждений коленного сустава.

Автор статьи: Стоянова Виктория , врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Травмы в области колена – довольно распространенное явление, потому что при падениях человек часто приземляется именно на коленный сустав и повреждает его. Именно колено несет большую нагрузку (вес почти всего тела).
Травмы этой области условно можно поделить на:
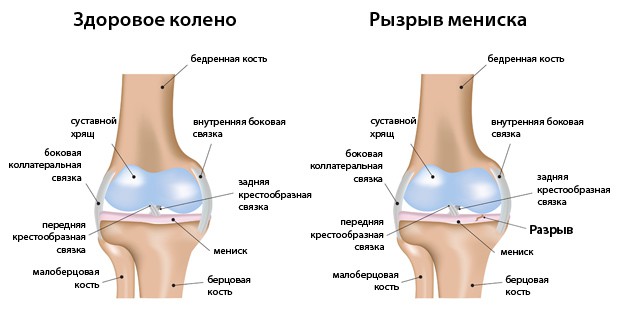
- более распространенные: разрыв связок и повреждение мениска;
- менее распространенные: ушиб, перелом надколенника, разрыв сухожилия четырехглавой мышцы.

Нажмите на фото для увеличения
Чаще всего от травмирования коленного сустава страдают:
- спортсмены, которые занимаются футболом, волейболом, горными лыжами;
- пожилые люди, так как в связи с возрастными изменениями в организме ткани теряют свою прочность и эластичность.
Лечение травм колена может быть консервативным и хирургическим. Прогноз на выздоровление зависит от вида и степени травмы: от полного и успешного излечения до необходимости замены сустава.
Обычно травма колена при своевременном и правильном лечении проходит и не сказывается на дальнейшей жизни пациента.
Если человеку не окажут медицинскую помощь, то повреждение может зажить неправильно, что повлияет на качество ходьбы; также заживление коленей затрудняется в пожилом возрасте – ткани могут и не восстановиться в полной мере после травмы.
Лечением травм колена занимается врач травматолог-ортопед. В восстановительном периоде подключаются реабилитолог, физиотерапевт.
Разновидности травм
Классификация травм и их причины:
Прямой контакт с твердой поверхностью – удар, падение с высоты собственного тела
Повреждение медиальной связки
Подворачивание голени во внешнюю сторону
Повреждение латеральной связки
Подворачивание голени во внутреннюю сторону
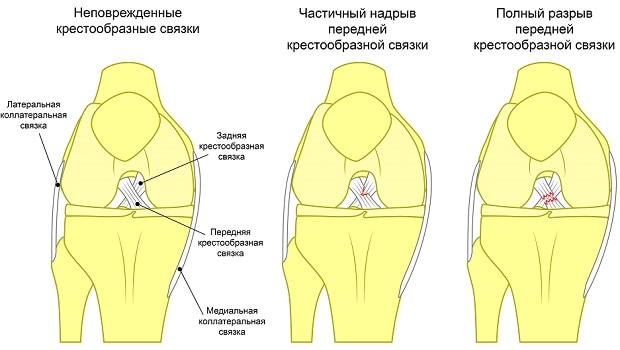
Повреждение крестообразной связки
Сгибание и разгибание колена под нагрузкой с большой амплитудой при спортивной активности (спринтерский бег, жим ногами лежа)
Сложное движение, например, разворачивание бедра, когда неподвижна голень, удар непосредственно по колену
Обычно встречается у бегунов, хоккеистов, борцов, фигуристов
Травмирование собственной связки надколенника
Резкое сгибание колена, если напряжены мышцы бедра
Удар, прыжки с высоты
Последняя стадия тендинита собственной связки надколенника (заболевание возникает при постоянных повышенных нагрузках на сустав)
Хронические болезни, из-за которых ослабляется связка (ревматоидный артрит, диабет, системная красная волчанка)
Разрыв сухожилия четырехглавой мышцы
Внезапное сгибание голени, если напряжены мышцы бедра
Удары ноги о твердую поверхность
Травмы мениска (надрывы, разрывы, расплющивание)
Сильная физическая нагрузка
Приземление при прыгании с высоты на ноги
Падение с ударом передней поверхности колена (иногда даже с высоты своего роста)
Переломы мыщелков бедра или голени (мыщелки – это утолщения кости, на которые крепятся мышцы)
Падения с высоты
Аварии или другие травмоопасные ситуации
Симптомы: общие и в зависимости от травмы
Различные травмы проявляются немного по-разному, но основные симптомы схожи:
- Боль.
- Нарушения подвижности.
- Припухлость.
- Отек – иногда.
При возникновении этих симптомов следует оказать пострадавшему (или самому себе) первую помощь и обратиться к травматологу.
Признаки различных травм:
Острая боль сразу после удара
Постепенно она становится ноющей, низкоинтенсивной, но очень навязчивой
Болевые ощущения усиливаются во время физической активности и при прикосновениях к колену
Возможна также гематома
Иногда на фоне ушиба развивается синовит – воспаление синовиальной сумки колена
Повреждение медиальной связки
Сильная боль во время самой травмы
В дальнейшем – отечность, болевые ощущения при прикосновениях к поврежденному колену, активных движениях с задействованием сустава колена, особенно если голень отклонена в наружную сторону
Повреждение латеральной связки
При растяжении и надрыве – боль в колене, особенно в его наружной части, ограниченность движений, отек, усиление болевых ощущений при отклонении голени во внутреннюю сторону
При разрыве к перечисленным симптомам добавляется еще и слишком сильная подвижность сустава
Повреждение крестообразной связки
Боль высокой интенсивности, щелчок (если произошло разрывание передней крестообразной связки, при травмировании задней он обычно отсутствует)
В дальнейшем: нестабильность работы сустава, его переразгибание, боль и ощущение неустойчивости при ходьбе, отечность, увеличение в размере сустава
При застарелой травме сохранена нестабильность функционирования сустава, происходят частые его вывихи
Повреждение собственной связки надколенника
Разрыв сухожилия четырехглавой мышцы
Резкая боль, отек чуть выше колена, который быстро нарастает.
В дальнейшем: болевые ощущения средней интенсивности чуть выше колена, ограниченность движений колена, невозможность нормально ходить
Травмы мениска (надрывы, разрывы, расплющивание)
В первое время после травмы: болезненность, припухлость, ограничение движений
Спустя 2–3 недели: периодические блокады сустава (невозможность движений), боли при ходьбе вниз по лестнице, пребывании в позе лотоса, вращении голенью, если нога согнута в колене
На фоне травмирования мениска часто развивается синовит – воспаление синовиальной сумки, которое сопровождается скоплением жидкости
Сразу после перелома: сильная боль, нарастающая припухлость
В дальнейшем: пациент не может нормально стать на ногу (возникают интенсивные болевые ощущения), не может удержать на весу поднятую прямую ногу
Переломы мыщелков бедра или голени
Острые болевые ощущения, выраженный отек
Деформация коленного сустава, невозможность им двигать
Первая помощь
Практически любое повреждение коленного сустава сопровождает гемартроз – внутрисуставное кровоизлияние. Правильная помощь рассчитана на то, чтобы гемартроз не прогрессировал. Также действия направлены на уменьшение болевых ощущений.

Нажмите на фото для увеличения
Инструкция по оказанию первой помощи:
- Сядьте и старайтесь не двигать коленом.
- Приложите к области сустава холодный компресс: на переднюю часть и по бокам. Это поможет уменьшить боли и предотвратить увеличение внутрисуставной гематомы.
Однако ни в коем случае не накладывайте холод на заднюю поверхность колена. Это может привести к спазму подколенных сосудов, снабжающих кровью всю ногу.
Диагностика
При обращении в травмпункт врач выполнит следующие действия:
- Спросит у больного о симптомах.
- Ощупает колено.
- Проведет простые тесты (например, поднять ногу, согнуть, разогнуть и т. д.).
- Назначит рентгенографию (если подозревает перелом) или УЗИ коленного сустава (при предполагаемых травмах связок, сухожилий, менисков).
Если необходимо уточнить диагноз, может понадобиться МРТ, КТ, артроскопия (процедура, при которой все манипуляции в суставе – лечебные и диагностические – делаются через небольшие проколы тканей).

Методика проведения артроскопии коленного сустава
Методы лечения
Многие травмы бывают осложнены гемартрозом и синовитом (воспалением синовиальной оболочки, окружающей сустав), поэтому для лечения проводят пункцию (прокол тканей с проникновением в сустав), чтобы убрать скопившуюся жидкость из сустава.
Другие методы лечения зависят от разновидности травмы.
Травмы коленного сустава и их лечение:
Первые сутки – холодные компрессы
Далее до выздоровления – УВЧ, покой
Ношение специального бандажа, который снимает чрезмерную нагрузку и ускоряет выздоровление
После ее снятия – массаж, лечебная гимнастика
Сшивание связки или ее пластика
Операция по сшиванию
Эффективны при нетяжелых травмах
Накладывают гипс, рекомендуют покой
После снятия назначают лечебную гимнастику, физиотерапевтические процедуры и медикаментозное лечение:
- хондропротекторы (Терафлекс, Хондроксид, Артра);
- нестероидные противовоспалительные средства внутрь или местно (Диклофенак, Мелоксикам, Парацетамол)
Если травма тяжелая либо она сопровождается рецидивирующими синовитами, то назначают операцию
В зависимости от степени тяжести травмы возможны 4 типа оперативных вмешательств:
сшивание мениска, резекция (урезание), полное удаление, трансплантация (удаление с заменой на искусственный)
Если перелом со смещением, то проводят операцию
Во время ее проведения соединяют обломки между собой с помощью специальной проволоки
Перелом мыщелков голени или бедра
Если произошло смещение, то необходима вставка в кость пластины, винтов или специальных болтов-стяжек
Реабилитация
Реабилитационные мероприятия необходимы после длительного пребывания ноги в гипсе, а также после операций.
- лечебную гимнастику;
- массажные процедуры;
- физиотерапию;
- щадящий режим физических нагрузок;
- иногда – медикаменты (хондропротекторы, защищающие хрящ: Дона, Структум, Эльбона; а также НПВС, предотвращающие воспаление: Ибупрофен, Кетопрофен, Пироксикам).
После тяжелых травм спортсмену могут порекомендовать длительный перерыв либо уход из профессионального спорта.

Нажмите на фото для увеличения 
Примеры упражнений ЛФК при реабилитации коленного сустава. Нажмите на фото для увеличения
Прогнозы при травме колена
Заживление разных травм происходит с разной скоростью:
- Полное выздоровление после ушиба наступает за 2 недели – месяц.
- Растяжение связок проходит за 2 недели.
- При разрыве связок на 3–4 недели накладывают гипс, затем еще несколько недель проводят реабилитационные мероприятия.
- Повреждения менисков лечатся на протяжении нескольких месяцев. Беречь сустав от чрезмерных нагрузок нужно еще 6–12 месяцев.
- Перелом надколенника заживает за 1,5–2 месяца, на протяжении которых пациент носит гипс. Затем назначают реабилитационные мероприятия еще на 2–4 недели. Весь процесс выздоровления занимает 2–3 месяца.
- Полное восстановление после переломов мыщелков занимает до 1 года.
Главное – вовремя обратиться к травматологу, так как застарелая травма может отзываться болью еще много лет после заживления.
Первоисточники информации, научные материалы по теме
- Вконтакте
- Одноклассники
- Мой мир
![]()
Симптомы патологий мениска![]()
Артроскопия коленного сустава![]()
Лечение растяжения колена

Травмы суставов – большая группа повреждений, различающихся по последствиям и степени тяжести. Включает в себя ушибы, повреждения связок, вывихи и внутрисуставные переломы. Причиной может стать бытовая или спортивная травма, ДТП, криминальный инцидент, несчастный случай на производстве, промышленная или природная катастрофа. Самые постоянные симптомы – боль, отек и ограничение движений. При некоторых травмах суставов выявляется деформация, гемартроз и патологическая подвижность. Для уточнения диагноза используют рентгенографию, КТ, МРТ, УЗИ, артроскопию и другие исследования. Лечение может быть как консервативным, так и оперативным.
МКБ-10
- Анатомия
- Классификация травм суставов
- Симптомы и диагностика травм суставов
- Травмы коленного сустава
- Травмы голеностопного сустава
- Травмы плечевого сустава
- Травмы локтевого сустава
- Цены на лечение
Общие сведения
Травмы суставов – повреждения костных и мягкотканных структур суставов. Составляют около 60% от общего количества травм опорно-двигательного аппарата. Могут диагностироваться у лиц любого возраста и пола. Часто возникают в быту. Нередко встречаются у спортсменов, при этом выявляются закономерности между занятиями тем или иным видом спорта и частотой повреждений определенных суставов. Чаще всего страдают голеностопный и коленный суставы, несколько реже – суставы верхней конечности (плечевой, локтевой, лучезапястный).
Травма сустава может быть изолированной или сочетаться с другими повреждениями: переломами костей конечностей, переломом таза, переломами ребер, переломом позвоночника, ЧМТ, тупой травмой живота, повреждением почки, разрывом мочевого пузыря и т. д. Причиной изолированных травм суставов обычно становится удар, падение или подворачивание ноги. Сочетанные повреждения возникают при падениях с высоты, несчастных случаях на производстве, ДТП, природных и промышленных катастрофах. Лечение травм суставов осуществляют травматологи.

Анатомия
Сустав – прерывистое подвижное соединение между двумя и более костями скелета. Суставы, состоящие из двух костей, называются простыми, из трех и более – сложными. Суставные поверхности разделяются между собой щелью и соединяются при помощи суставной сумки. В определенных местах сумка укреплена плотными и прочными связками, которые дополнительно фиксируют сустав и одновременно являются своеобразными направителями, ограничивающими одни движения и допускающими другие. В суставах возможны следующие движения: разгибание, сгибание, приведение (аддукция), отведение (абдукция), пронация (разворот кнутри), супинация (разворот кнаружи) и вращение.
Суставные поверхности костей покрыты гиалиновым хрящом и располагаются в суставной полости, которая содержит небольшое количество синовиальной жидкости. Гладкие хрящи легко скользят друг относительно друга и, благодаря своей эластичности, смягчают толчки при ходьбе и движениях, играя роль своеобразных амортизаторов. Снаружи сустав покрыт суставной сумкой, которая прикрепляется к костям рядом с краями суставных поверхностей или чуть ниже их. Прочная наружная часть капсулы предохраняет сустав от внешних повреждений, а тонкая и нежная внутренняя оболочка выделяет синовиальную жидкость, которая питает и увлажняет сустав, а также уменьшает трение суставных поверхностей.
Вокруг сустава расположены околосуставные ткани: связки, сухожилия, мышцы, сосуды и нервы. Повреждение этих структур оказывает негативное влияние на сам сустав из-за препятствия движениям, нарушения амплитуды и направления движений, ухудшения питания и т. д. Суставы снабжаются кровью за счет разветвленных артериальных сетей, состоящих из 3-8 артерий. Все элементы сустава, кроме гиалинового хряща, снабжены большим количеством нервных окончаний. При травме эти окончания могут стать источником болевых ощущений.
Классификация травм суставов
Если на коже в области повреждения есть рана, травму сустава называют открытой, если целостность кожных покровов не нарушена – закрытой. В зависимости от характера повреждения различают следующие травмы суставов:
- Ушиб – закрытая травма сустава, при которой отсутствуют серьезные повреждения внутрисуставных структур. В основном страдают поверхностно расположенные мягкие ткани.
- Повреждение связок – нарушение целостности связок. Может быть полным (разрыв связок) или неполным (надрыв и растяжение связок).
- Внутрисуставной перелом – перелом суставного конца кости. Различают перелом с нарушением конгруэнтности суставных поверхностей, перелом с сохранением конгруэнтности суставных поверхностей и оскольчатый внутрисуставной перелом.
- Околосуставной перелом.
- Вывих – расхождение суставных поверхностей, обычно сопровождающееся нарушением целостности капсулы. Может быть полным или неполным (подвывих).
- Переломовывих – сочетание перелома и вывиха.
В коленном суставе, в отличие от других суставов, есть хрящевые прокладки (мениски), поэтому при его повреждении может возникать травма, не включенная в приведенную выше классификацию, – разрыв мениска.
Симптомы и диагностика травм суставов
Наиболее постоянными симптомами являются боль и припухлость в области сустава. Возможны кровоизлияния. Наблюдаются ограничения движений различной степени выраженности. При этом, как правило, чем тяжелее травма сустава, тем больше ограничены движения. Вместе с тем, при некоторых повреждениях (разрывах связок, переломах) может обнаруживаться избыточная (патологическая) подвижность. При переломах со смещением и разрывах связок определяется видимая деформация: контуры сустава нарушаются, дистальный сегмент может отклоняться в сторону.
Особенно выраженная деформация выявляется при вывихах: линия конечности грубо искривляется, естественные костные выступы в области сустава исчезают, иногда становится видимым выпирающий суставной конец дистального и/или проксимального сегмента. Очень часто при травмах в суставе скапливается кровь (гемартроз), в таких случаях сустав увеличивается в объеме, становится шарообразным, его контуры сглаживаются, определяется флюктуация.
Для уточнения диагноза при травмах суставов используют рентгенографию, УЗИ, КТ, МРТ и артроскопию. Рентгенография – самая доступная и информативная методика, позволяющее исключить тяжелую скелетную травму либо подтвердить диагноз перелома или вывиха, а также определить положение суставных концов и костных отломков. В большинстве случаев данных рентгенологического исследования достаточно как для определения общей тактики лечения (репозиция, скелетное вытяжение, оперативное вмешательство), так и для детального планирования лечебных мероприятий (выбор способа репозиции или метода хирургического вмешательства).
При необходимости при травмах сустава с повреждением костей и хрящей дополнительно используют КТ сустава. При травмах мягких тканей рентгенографию назначают только для исключения костной патологии, а для уточнения диагноза в подобных случаях применяют МРТ суставов и УЗИ. При некоторых травмах суставов оптимальным вариантом становится артроскопия – лечебно-диагностическое исследование, в ходе которого врач может провести непосредственный визуальный осмотр внутрисуставных структур, а иногда – сразу устранить возникшие нарушения.
Травмы колена очень разнообразны – от ушибов, повреждений менисков и разрывов связок до переломов надколенника и суставных концов большеберцовой и бедренной кости. При ушибах назначают покой, УВЧ и возвышенное положение конечности. При надрывах боковых связок накладывают гипс сроком на 3-4 недели, при полных разрывах выполняют хирургическое вмешательство (сшивание или пластику связки) с последующей иммобилизацией в течение 2-3 недель.
При надрывах крестообразных связок срок иммобилизации составляет 3-5 недель. При полных разрывах назначают операцию, в ходе которой поврежденная связка заменяется лавсановой лентой. В послеоперационном периоде также проводят иммобилизацию в течение 2-3 недель. При переломах мыщелков бедра и большеберцовой кости выполняют репозицию с последующей иммобилизацией, накладывают скелетное вытяжение либо осуществляют остеосинтез шурупом, болтом или гвоздем.
При повреждениях менисков необходимо хирургическое вмешательство. В настоящее время предпочтение отдают экономным операциям, мениски по возможности не удаляют, а резецируют, поскольку такая тактика лечения позволяет уменьшить вероятность развития посттравматического артроза. Операции проводят как через открытый доступ, так и с использованием артроскопического оборудования. При всех видах травм сустава назначают физиотерапевтические процедуры и ЛФК.
Наиболее распространенными травмами голеностопа являются повреждения связок и переломы лодыжек. Надрывы и разрывы связок лечат консервативно: в зависимости от тяжести травмы накладывают давящую повязку или гипсовую лонгету, назначают обезболивающие и физиолечение. Перелом лодыжек может быть однолодыжечным (повреждена только наружная или только внутренняя лодыжка), двухлодыжечным (повреждены внутренняя и наружная лодыжки) и трехлодыжечным (повреждены обе лодыжки и передний или задний край большеберцовой кости).
Возможны переломы со смещением и без смещения отломков, с подвывихом и без подвывиха. Лечение обычно консервативное. При необходимости выполняют репозицию и накладывают гипс. Срок иммобилизации – по 4 недели на каждую сломанную лодыжку: для однолодыжечного перелома – 4 недели, для двухлодыжечного – 8 недель, для трехлодыжечного – 12 недель. При неустранимом смещении и нестабильных переломах выполняют оперативное вмешательство – остеосинтез винтами, спицами, двухлопастным гвоздем. Пациентам назначают анальгетики, УВЧ и ЛФК.
Самые распространенные травмы сустава – вывихи плеча и переломы хирургической шейки плечевой кости. Вывихи чаще диагностируются у мужчин трудоспособного возраста, переломы хирургической шейки – у пожилых женщин. Вправление свежих вывихов осуществляют под местной анестезией, несвежих – под наркозом. Затем проводят иммобилизацию в течение 3 недель, назначают УВЧ и ЛФК. При слабости связочного аппарата и преждевременном начале движений возможно формирование привычного вывиха плеча. В таких случаях показано оперативное лечение.
Переломы хирургической шейки обычно являются внесуставными, иногда трещины, отходящие от основной линии излома, распространяются под капсулу сустава. Повреждения шейки могут быть вколоченными, абдукционными (отводящими) и аддукционными (приводящими). На начальном этапе осуществляют репозицию и иммобилизацию. При абдукционных и вколоченных повреждениях в подмышечную область укладывают валик, при аддукционных применяют треугольную шину. И при вывихах, и при переломах шейки назначают обезболивающие и физиотерапевтические процедуры, используют практически аналогичный комплекс ЛФК.
Перелом локтевого отростка относится к категории прогностически благоприятных повреждений. Эта травма сустава практически всегда сопровождается выраженным смещением отломка и требует оперативного лечения. Показан остеосинтез локтевого отростка пластиной, винтами или спицами, результат лечения обычно хороший – движения восстанавливаются в полном объеме, ограничения функции не возникает. Наиболее тяжелыми повреждениями являются внутрисуставные переломы дистальных отделов плеча и проксимальных отделов предплечья, в том числе оскольчатые переломы, переломы со смещением и переломовывихи.
При внутрисуставных переломах без смещения накладывают гипс, при сложных У- или Т-образных переломах осуществляют открытую репозицию и остеосинтез винтами, шурупами или спицами. После операции проводят иммобилизацию, применяют антибиотики и анальгетики. В восстановительном периоде назначают ЛФК, массаж и бережные физиотерапевтические процедуры: ультразвук или интерферентные токи. Реабилитационный период составляет от 1-2 месяцев до полугода и более в зависимости от тяжести травмы сустава.
Травма коленного сустава для атлета – штука весьма неприятная и очень болезненная. Именно она может на длительное время выбить из тренировочного процесса даже самого профессионального и закаленного спортсмена. Некоторым именитым и перспективным атлетам в своё время пришлось оставить большой спорт именно из-за травмирования этого сустава. Как избежать травмы колена и что делать, если она, все же, произошла, – расскажем в этой статье.
Анатомия коленного сустава
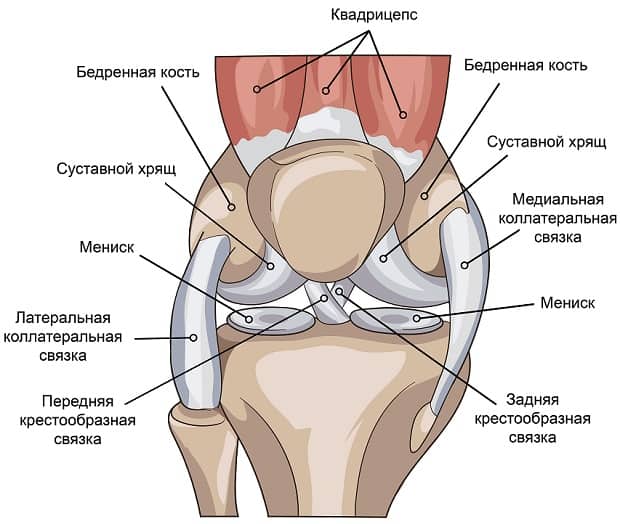
Между менисков проходят крестообразные связки – передняя и задняя, соединяющие бедренную кость с большеберцовой. Они выполняют роль удерживающих механизмов: передняя крестообразная связка предотвращает смещение голени вперёд, задняя – от смещения голени назад. Забегая вперед, отметим, что более подвержена травмам передняя крестообразная связка.
По передней поверхности сустава мениски скреплены поперечной связкой коленного сустава. Капсула сустава имеет значительные размеры, однако, она достаточно тонкая и не обладает значительной прочностью. Её обеспечивают связки, окружающие коленный сустав:
- большеберцовая связка – проходит от головки большеберцовой кости к медиальному мыщелку бедренной кости;
- малоберцовая связка – проходит от головки малоберцовой кости к латеральному мыщелку бедренной кости;
- косая подколенная связка – составляет заднюю часть суставной сумки коленного сустава, частично является продолжением сухожилия подколенной мышцы;
- сухожилие четырехглавой мышцы бедра – проходит по передней поверхности коленного сустава, прикрепляется к бугристости большеберцовой кости. Сюда же вплетен надколенник – небольшая сесамовидная кость, призванная увеличить силовой потенциал квадрицепса. Часть сухожилия, проходящая от надколенника до бугристости, именуется связкой надколенника.
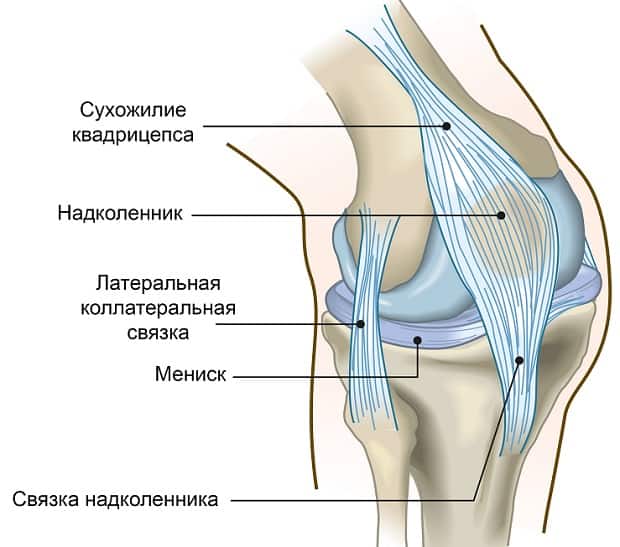
Внутренняя поверхность сустава выстлана синовиальной оболочкой. Последняя образует ряд расширений, заполненных жировой тканью и синовиальной жидкостью. Они увеличивают внутреннюю полость коленного сустава, создавая некоторый дополнительный амортизационный резерв вместе с менисками.
Дополнительную стабильность коленному суставу придают сухожилия мышц, его окружающих. Это мышцы бедра и голени.
Говоря о мышцах бедра, их можно разделить на четыре группы, в зависимости от расположения по отношению к коленному суставу.
Передняя группа представлена четырехглавой мышцей бедра. Это массивное образование, состоящее из четырех головок, выполняющих различные функции:
- прямая мышца бедра разгибает бедро;
- медиальная, латеральная и серединная головки квадрицепса объединяются в общее сухожилие и являются разгибателями голени;
Таким образом, функция квадрицепса двояка: он, с одной стороны, сгибает бедро, с другой – разгибает голень.
К мышцам передней группы бедра также относится портняжная мышца. Она самая длинная в теле и проходит через тазобедренный и коленный сустав. Дистальный конец ее крепится в бугристости большеберцовой кости. Функция этой мышцы заключается в сгибании бедра и сгибании голени. Также она ответственна за супинацию бедра, то есть, за разворот последнего наружу.
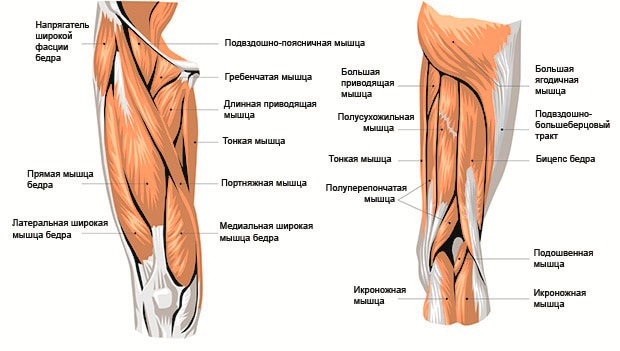
К задней группе мышц относятся мышцы, функция которых состоит в разгибании бедра и сгибании голени. Это:
- двуглавая мышца бедра, она же – бицепс бедра. Функции ее перечислены выше. Дистальный конец прикрепляется к головке малоберцовой кости. Эта мышца также супинирует голень;
- полуперепончатая мышца – дистальное сухожилие крепится к подсуставному краю медиального мыщелка большеберцовой кости, также дает сухожилия к косой подколенной связке и фасции подколенной мышцы. Функция данной мышцы – сгибание голени, разгибание бедра, пронация голени;
- полусухожильная мышца бедра, которая дистальным концом крепится к бугристости большеберцовой кости и расположена медиально. Она выполняет функции сгибания голени и её пронацию.
Внутренняя группа мышц бедра выполняет функцию приведения бедра. К ней относятся:
- тонкая мышца бедра – дистально прикрепляется к бугристости большеберцовой кости, ответственна за приведение бедра и его сгибание в коленном суставе;
- большая приводящая мышца – крепится дистальным концом к медиальному надмыщелку бедренной кости и является основной приводящей мышцей бедра.
Латеральная группа мышц, представленная напрягателем широкой фасции, отвечает за отведение бедра в сторону. При этом, сухожилие мышцы переходит в подвздошно-большеберцовый тракт, укрепляя латеральный край коленного сустава и усиливая собой малоберцовую связку.
В каждом разделе речь не случайно идет именно о дистальных точках крепления мышц, окружающих коленный сустав, ведь речь у нас идет именно о колене. Поэтому важно иметь представление, какие мышцы окружают колено и отвечают за различные движения здесь же.
Во время проведения реабилитационных и лечебных мероприятий, направленных на устранение последствий травм колен, следует помнить о том, что, усиленно работая, мышцы пропускают через себя повышенные объёмы крови, а значит – кислорода и питательных веществ. Это, в свою очередь, приводит к обогащению ими суставов.
Виды травм коленного сустава
Среди возможных травм коленного сустава можно выделить следующие:
Ушиб – наиболее безобидная из возможных травм коленного сустава. К её получению приводит прямой контакт сустава с какой-либо твердой поверхностью. Проще говоря, необходимо обо что-то ударится.
Клинические признаки ушиба – острая боль, возникающая сразу после непосредственно травмы, постепенно переходящая в ноющую, низкоинтенсивную, но очень навязчивую.
Проходит ушиб самостоятельно и в специфическом лечении не нуждается, однако выздоровление можно ускорить следующим способом:
- сразу после травмы сделать аппликацию льда на место ушиба;
- проводить массаж области сустава;
- делать физиопроцедуры, такие как магнитотерапия и УВЧ (на 2-3 й день от момента получения травмы);
- выполнять специальные упражнения.
Это гораздо более серьёзная травма, чем ушиб. Она предполагает также непосредственный контакт коленного сустава с твердой поверхностью. Удар, как правило, приходится непосредственно в область надколенника. Это может быть во время выполнения прыжковых упражнений (падение с ящика для запрыгиваний, козла, брусьев), при занятиях контактными единоборствами либо игровыми видами спорта (хоккей, регби, баскетбол, карате).
В силовых видах спорта к получению такой травмы может привести отсутствие навыков удержания равновесия во время удержания веса над головой либо полное выпрямление ноги в коленном суставе под критическим весом (толчок, рывок штанги, приседы со штангой).
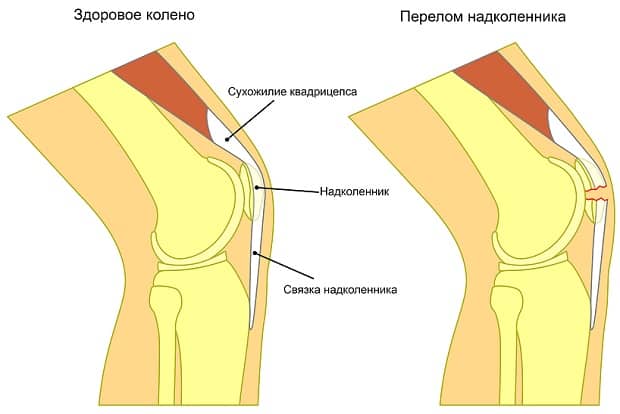
В момент травмы возникает резкая боль. Область сустава по передней поверхности деформируется. Пальпация области надколенника весьма болезненна: проще говоря, дотронуться до коленной чашки без сильнейшей боли у вас не получиться.
Опора на колено возможна, но очень болезненна, равно как и процесс ходьбы. Сустав с отечностью, увеличен в объёме, кожа изменяет окраску. На месте травмы формируется гематома.
В самом суставе, как правило, всегда формируется значительная гематома с возникновением гемартроза (это когда в полости сустава скапливается кровь). Кровь, в большинстве случаев, заполняет собой полость сустава и некоторые завороты синовиальной оболочки (см. раздел анатомия). Чисто механически она оказывает давление на капсульный аппарат сустава. Кроме того, жидкая кровь оказывает раздражающее действие на синовий внутритканевого пространства. Два этих фактора взаимно усиливают друг друга, приводя к чрезмерным болевым ощущениям в области коленного сустава.
Активное и пассивное (когда кто-то другой пытается разогнуть ваш коленный сустав) разгибание в коленном суставе болезненны. При обезболивании под кожей можно прощупать надколенник, который может быть смещен, деформирован либо расколот. В зависимости от избранной врачом-травматологом тактики, лечение может быть консервативным или посредством хирургического вмешательства.
Последовательность действий будет выглядеть так:
- постановка точного диагноза с применением аппарата УЗИ и рентгенограммы;
- пункция крови из сустава;
- хирургическое вмешательство(при необходимости);
- фиксация коленного и голеностопного суставов на 1-1, 5 месяца;
- после снятия иммобилизации – курс физиопроцедур, лечебной физкультуры (см. раздел “Реабилитация после травмы”).
В принципе, разорваться могут любые связки из перечисленных в разделе “Анатомия”. Однако, наиболее часто травмируются крестообразные связки и мениски. Рассмотрим сперва повреждение менисков. (Подробнее о травмах связок колена.)
Основная проблема повреждений мениска состоит в том, что если не заниматься их лечением, со временем они с большой долей вероятности, приведут к артрозу коленного сустава- дегенеративному заболеванию, повреждающему хрящевую составляющую коленного сустава.
Еще один вариант – жим платформы ногами с избыточным весом на фоне переразгибания коленей в финальной точке жима. Боль в момент травмы настолько сильна, что может рефлекторно спровоцировать приступ тошноты и рвоты. Опора на ноги очень болезненна. Нет ощущения стабильности при ходьбе.
В поврежденной ноге возможно пассивное смещение голени с переразгибанием коленного сустава. Как правило, непосредственно в момент травмы у вас вряд ли получиться диагностировать какое-то конкретное повреждение. В любом случае, вы увидите спазмированные мышцы вокруг сустава, затруднение активных движений и увеличение сустава в объёме, скорее всего вызванное гемартрозом.
Лечение повреждения связочного аппарата может быть как оперативным, так и консервативным. Плюс операции в скорейшем выздоровлении. Однако, операция может стать пусковым механизмом для последующего формирования артроза коленного сустава, поэтому следует внимательно выслушать лечащего врача и принять во внимание его мнение относительно вашего случая.
Травмоопасные кроссфит-упражнения
Наиболее опасными для коленных суставов упражнениями в кроссфите являются:
- запрыгивания на ящик;
- приседы с полным распрямлением коленных суставов в верхней точке;
- тяжелоатлетические рывки и толчки;
- бег на короткие дистанции;
- прыжковые выпады с касанием коленей пола.
Перечисленные выше упражнения, сами по себе, не являются причиной травмы коленей. Они могут спровоцировать её при неразумном подходе к тренировкам. Что это значит?
- Не нужно резко увеличивать рабочие веса и количество повторений. Не нужно длительно работать за гранью отказа.
- Не нужно выполнять упражнение, если вы чувствуете дискомфорт в колене.
- Как минимум, нужно поменять технику выполнения на правильную, как максимум – отказаться от выполнения этого упражнения, если оно вам никак не даётся.
Первая помощь
Первая помощь при любой травме коленного сустава состоит в том, чтобы максимально уменьшить нарастание гематомы и снизить болевые ощущения. Самое простое, что можно сделать – наложить холодный компресс на область сустава.
Компресс накладывается спереди по обе стороны от сустава. Ни в коем случае нельзя охлаждать подколенную ямку. Это опасно и может привести к спазму сосудов основного сосудисто-нервного пучка голени.
Если боль очень сильная,следует дать обезболивающее. Безусловно, необходим вызов бригады скорой помощи и транспортировка пострадавшего в пункт оказания травматологической помощи.
Лечение
Лечение коленных суставов после травмы может быть как оперативным, так и консервативным. Проще говоря, сперва могут прооперировать, потом иммобилизовать сустав, а могут просто иммобилизовать. Тактика зависит от конкретной ситуации и травмы. В данном случае нельзя дать единую рекомендацию для всех.
Последовательность лечения определяет травматолог-ортопед.
Не занимайтесь самолечением! Оно может привести вас к печальным последствиям в виде артроза коленного сустава, хроническим болям и опосредованному поражению одноименно тазобедренного сустава!
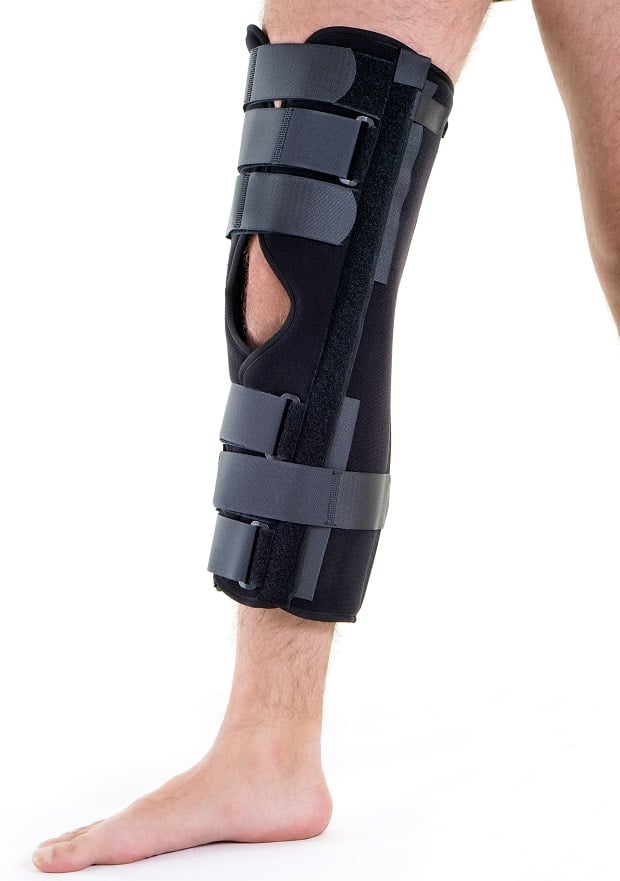
Существует определенная особенность лечения повреждения связок. Независимо от того, была проведена операция или нет, после периода иммобилизации, а иногда и вместо него, применяется частичная иммобилизация с помощью шарнирного ортеза.
Реабилитация после травмы
Для того, чтобы укрепить коленный сустав после травмы, нужно на длительный период времени (до года) убрать компрессионные движения. Это все виды приседаний, независимо от того, в тренажере они выполняются или нет.
Также необходимо укрепить те мышцы, которые окружают коленный сустав: разгибатели, сгибатели, отводящие и приводящие мышцы бедер. Сделать это проще всего, используя специализированные силовые тренажеры. Выполнять каждое движение следует не менее 20-25 раз. Дыхание должно быть ровным и ритмичным: выдох на усилие, вдох – на расслабление. Дышать предпочтительно животом.
Комплекс должен включать последовательное выполнение каждого из перечисленных выше движений по одному подходу, с весом, позволяющим выполнить указанный диапазон повторений.
Темп выполнения берите медленный, на два-три счета. Амплитуда, по возможности, должна быть максимальной. Всего за тренировку можно повторить до 5- 6 таких кругов. Что касается икроножных мышц, полезно будет сделать так: после каждого упражнения, не направленного на мышцы бедра, выполняйте подъёмы на носки. Делайте это также достаточно медленно, с максимальной амплитудой и без задержек дыхания, до ощущения сильного жжения в целевой мышечной группе.
Начните реабилитационный курс с одного круга за тренировку и с одного подхода подъёмов на носки.
К концу третьего месяца реабилитации вы должны выполнять не менее 4 кругов за тренировку и не менее 2 раз в неделю. С этого периода, при благоприятном течении реабилитационного процесса и прохождения болевых ощущений, можно постепенно возвращаться к компрессионным нагрузкам. Начать лучше с жимов ногами в тренажере с освоением собственного веса. Только после этого можно перейти к выполнению приседаний с собственным весом.
Читайте также:





