Какую операцию сделали косте
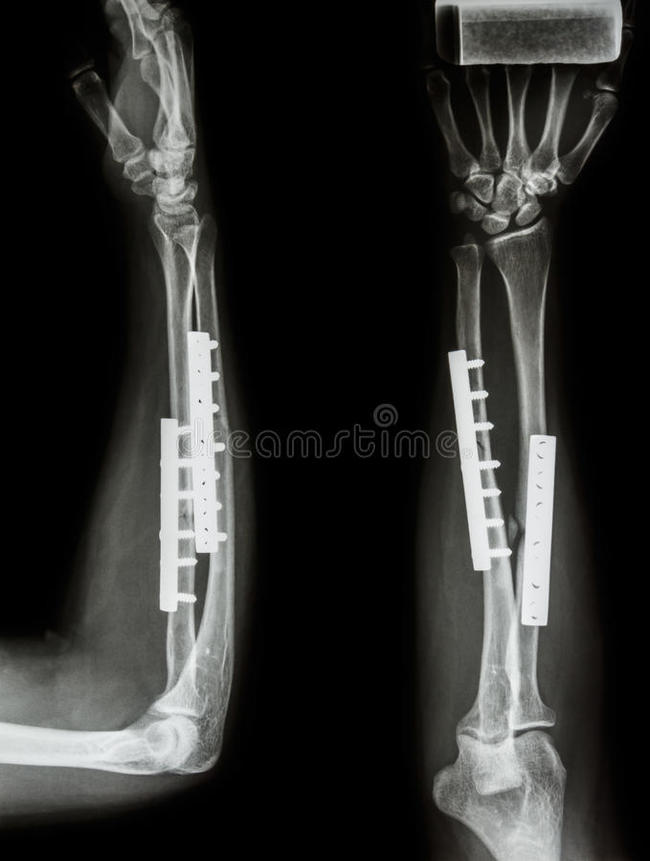
Никогда не думал, что могу себе что-нибудь сломать. Весьма самонадеянно, как оказалось, было так думать.
Осень, вечер. Гладко вымытый моей благоверной пол. Вымытый и скользкий. Падение, удар рукой о старую чугунную батарею. Помню, что боли не было, лишь резко потяжелевшая и извивающаяся как змея левая рука. Это уже потом мне сказали, что торчала кость,двойной открытый перелом и крапинки крови на одежде. Скорая, как ни странно, приехала быстро, обезбаливающее, шина. Толком пришел в себя уже в палате, после приемного покоя, анализов и процедуры по накладыванию лангеты. Состояние ужасное, кисть руки, торчащая из лангеты, покраснела и раздулась как у утопленника, пальцы почти не шевелятся. Перелом лучевой и локтевой костей со смещением, впереди операция, она же остеосинтез. Скрепление сломанных костей путем установки на титановых пластин на винтах.
Долгожданный день операции. Медсестры завозят в палату каталку, сказав мне раздеться догола, вогнав меня в краску. Ну, надо так надо.
Уже лёжа на каталке, у дверей операционной, держал здоровой рукой сломанную, жуткое чувство, когда твоя рука ходуном ходит и сгибается там, где не должна. В операционной играет спокоййная музыка и приятно охлаждает кондиционер. Наркоз локальный, отключает только часть тела, сам при этом в сознании, но лицезреть манипуляции врачей не придется, сломанную конечность закрывают ширмой. Укол в шею, дикая секундная боль, словно в вену загнали кислоту, и тут же моментальное умиротворение. Боли в руке нет, но почему-то чувствуешь манипуляции врача с ней. Когда он вытягивает руку, начинает сверлить отверстия под винты в кости. Запах при этом дико неприятный, такой же, как при сверлении зуба, думаю, многим он знаком.
Пластины установлены, рука зашита и обработана, вместо лангеты-бинтовая повязка с постепенно проступающей кровью. Операция закончена, каталка, лифт, палата. Врачи сказали не вставать, ибо от наркоза нужно отойти, но, полежав немного, пошел я в буфет, кофе дико хотелось. Очень странно поднимать свою, еще пару часов назад сломанную руку, о переломе которой напоминает лишь повязка и слабость пальцев.
Самое интересное началось позже. Начинаешь отходить от наркоза, соответственно, и обезбаливающий эффект проходит. Боль в руке такая, что чуть ли не в спинку кровати пинаешь,хорошо хоть, недолгая. Еще неделя в больнице, перевязки, контрольный рентген. После того, как вышел из больницы, сразу же уверенно мог держать телефон, чашку, ключи и прочие мелочи. К слову сказать, на работу вышел уже спустя полтора месяца.
Плюсы и минусы данной операции:
1. Быстрая возможность восстановить функции конечности, разумеется, при условии следования рекомендациям врачей.
2. В отличии от гипса, конечность срастается правильно с куда большей вероятностью.
3. Не нужно носить гипс или лангету.
1.Первое время после операции довольно болезненные ощущения.
2. Пластины, как и винты, постоянно создают дискомфорт, так как чувствуются, рука как в тисках, хотя у всех индивидуально.
3. Остаются довольно заметные шрамы, что для женской половины весьма значимо.
4. Психологический дискомфорт, все-таки инородное тело в организме.
Как вывод, могу сказать, что операция нужная, основным фактором могу выделить то, что спустя год после сращения костей, пластины желательно удалить, дабы избежать возможных осложнений в будущем, и избавиться от психологического дискомфорта.
Спасибо за внимание!
П. С. Фото ренгена не мое, но очень похожее, фото шрама моё)

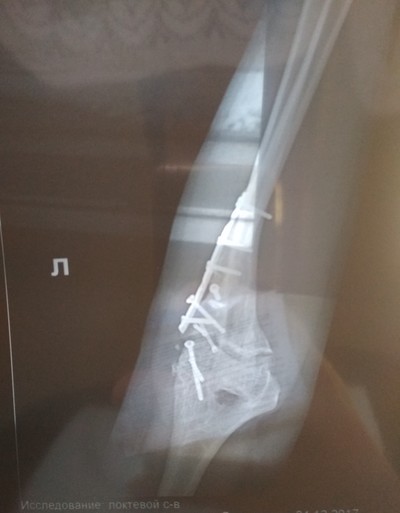
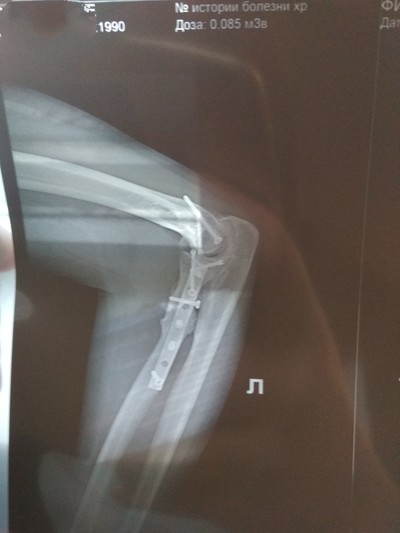
У меня локтевой сустав в дребезги.
В ДТП сломал.
Лучевая кость "отделилась" о сустава.
До операции пальцы работали все.
После, только мизинец и безымянный. Лучевой нерв коцнули.
Сейчас всё работает, кроме вращения лучевой кости.
Жду квоту на замену сустава)
Мне не давно исполнилось 13 лет) Руку сломала 10 апреля в 20:27 в 12 лет( Сломала левую. Перелом двух лучевых со смещением. Кричала как резаная. Вызвали скорую, приехала минут через 10, но минуты длились как часы.
Болталась 5 часов по больнице со сломанной рукой. Наркоз дали. Выравнивали в живую, без наркоза. Наложили гипс, всё как положено. Приехали с бабушкой домой в 2 часа ночи, и сразу спать.
Положили в больничку, оказалось что тот козёл выравнил не правильно. Лежала там где-то 2 недели.
Настал день "X". Ждала операции долго. Пожили на носили, дали общий наркоз, всё прошло замечательно. Для меня было как телепортация.
Очнулась на своей койке, рядом обеспокоенная бабушка, и жуууутко раскалывающайся бошка. Потом приехала мама, а позже выписали из больницы.
Итог: не ломайте руку, если не хотите на потом проблем!
Здоровья Вам! Мне говорили, хорошо, что кость нерв не порвала. Можно узнать, а что за квота? Разве это не ОМС?
Ясно, я пока пластины не снимал, времени нет. Но, думаю, примерно , тоже с этим же столкнусь. Ибо сперва направление нужно получить. Это та ещё бюрократия.
Эх, если бы не вращение руки, я бы забыл (забил) на этот титан. Не стал демонтировать.
Спустя 6 лет, я его не замечаю. Ну если не искать его специально.
Если Вам, титан, доставляет дискомфорт, то нужно демонтировать.
И это существенно проще, чем мне. (мне-то локтевой заменят на шарикоподшипниковый(шучу) я не знаю на что )
А Вам нужно обратится в больницу, по месту операции, на консультацию(лучше платную, так быстрее и не так уж и дорого) и они расскажут дальнейший ход Ваших действий.
Здоровья! Не ломайтесь больше!
Мне при подобном двойном переломе, со смещением, закрытом, никаких пластин не ставили, под общим наркозом накладывали гипс. Всё срослось ровно и работает нормально. Зачем сейчас ставят пластины?
Ну, срасталось бы дольше, и не факт, чтр правильно. Да и с гипсом ходить долго и неудобно.
Разучились без пластин работать? Мне делали в первой половине 90х.
Ну, каждый день в больницу ходила)
Нет, проверено, не пищу)

Теперь ты киборг.
Меня на работе терминатором называют)
Тогда твоя цель Джон Конор, не облажайся в этот раз!
P/S Ну а потом можешь в губернаторы Калифорнии подаваться и дожидаться победы Скайнета.
Фото не ваше? А я уже хотел задать вопрос про тот маленький отколовшийся кусочек. Что с ним делать?
Кусочек удаляют при операции, насколько я знаю
Халатность врачей уже сделала из здорового человека инвалида 2 группы!
Товарищи Пикабушники, помогите пожалуйста! Комментов для минусов оставлю сколько потребуется! Необходима огласка, совет, всё что угодно, что поможет спасти человека.
Пруфы оставлю в посте и в комментах. Я друг семьи, помогаю с распространением информации по просьбе мужа пострадавшей.

Коротко суть (подробнее ниже):
"4-мя хирургическими вмешательствами медики из России навредили моей жене настолько, что из простого закрытого перелома "выросла" инвалидность второй группы с осложнённым хроническим остеомиелитом, деформацией плечевой кости, ложным суставом. Теперь половину плечевой кости нужно удалять, уже инфицирован локтевой сустав и инфекция распространилась ниже на предплечье, кость разломана на мелкие куски, из свища течёт гной, с каждым днём ситуация становится всё хуже.
Нужен целый ряд серьёзных операций.
В России больше нет клиник и врачей которые могут нам помочь, все что в их силах это ампутировать руку. Прошу, помогите нам!"
На данный момент есть предложение из Немецкой клиники (письмо в комменты выложу) где обозначено лечение в 3 этапа, за каждый необходимо заплатить примерно 33000 евро.
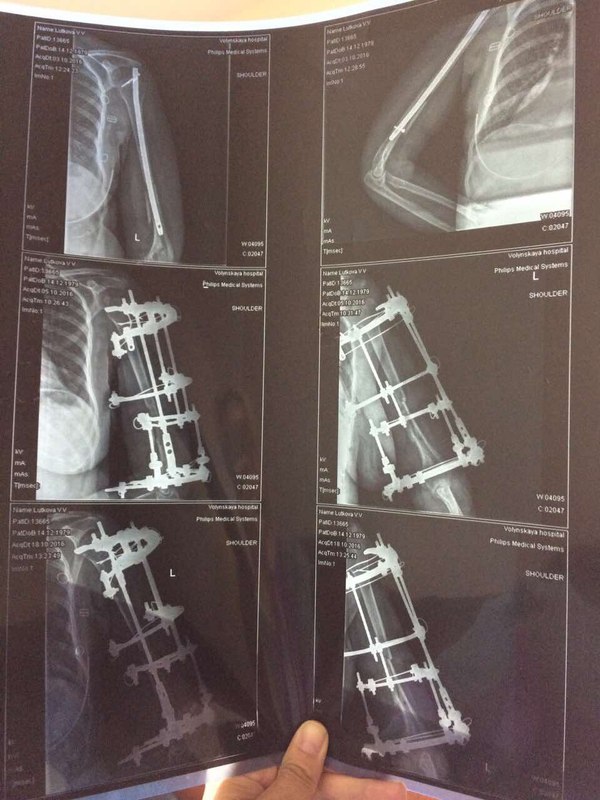
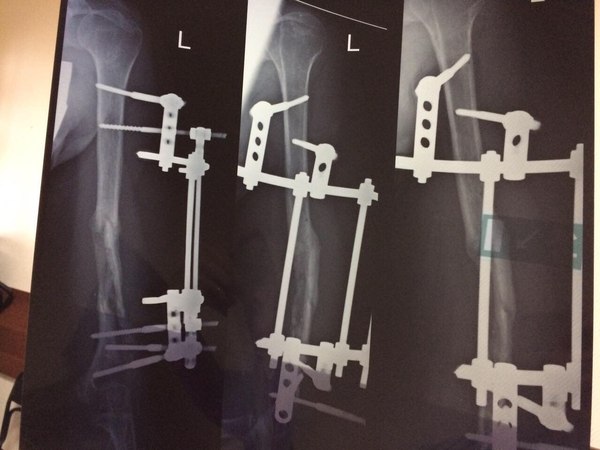
Пострадавшая:
"Здравствуйте! Меня зовут ***, мне 37 лет. Живу во Владимиркой области. 10.08.2016 мы с семьёй попали в ДТП по дороге на море на трассе М4-Дон. Закрытый перелом средней трети левого плеча. На месте аварии прошла обследование, перелом идеально ровно сопоставили и зафиксировали лангетой. Боли сразу утихли и я смогла на поезде доехать до Москвы ( почти двое суток без обезболивающих). Я работаю в автотранспортном комбинате УДП РФ, поэтому есть возможность получать мед. обслуживание в их лечебных заведениях. Ночью 12.08.2016 на скорой была доставлена с вокзала в Федеральное государственное бюджетное учреждение "Клиническая больница №1" Управления делами Президента РФ (Волынская). Уже девятый месяц я мечтаю вернуться в тот день. чтоб бежать подальше от этой больницы! К сожалению, это невозможно. 12.08.2016 днем ***. сделал мне операцию остеосинтеза при помощи штифта. С этого начался настоящий ад! Дикие, нестерпимые боли, очень длительное время, я просто была на грани безумия первые сутки, медсестры не знали что мне уже уколоть, а это пятница вечер.. Дальше бессонные ночи, море слез, боли, крови и лимфы, вытекающих прямо через зашитый шов и заливающих все повязки и одежду, и сильнейший отёк всей руки, начиная с кончиков пальцев, которые превратились в "мячики" У всех остальных пациентов я не видела ничего подобного, поэтому постоянно спрашивала всех врачей нормально ли это, отвечали невпопад, отводя глаза. На третий день поднялась температура. Один из швов постоянно мок. Выписали. Сообщили только, что операцию не смогли довести до конца, поэтому через два месяца надо будет вернуться и довести начатое до конца. При выписке я попросила сделать мне снимок, *** нервничал, ругался, но сделал. Выяснилось, что теперь у меня не только перелом средней трети, а ещё и перелом нижней трети. На мои вопросы как же этот отломок прирастет орал ищи того травматолога, который туда полезет, там проходит нерв. Так и уехала я домой с отломком, ничем не зафиксированным. А далее выяснилось, что штифт больше диаметром, чем канал в кости, да еще и не введен в него не полностью, поэтому проходит через плечевую кость и плечевой сустав, что причиняет очень сильную боль при движении руки, на считанные сантиметры. Из швов сразу потек гной, температура постоянно скакала, лихорадило. Ощущение было, что я умираю, сил не было вообще. Вернулась на скорой на Волынку. Написала главврачу жалобу. *** уволили. Почти пол года они пытались что-то исправить или делали вид, что пытаются, поставили аппарат Илизарова, Но дистанции между отломками и в месте перелома были очень большими, отломок вообще "жил" отдельной жизнью от всего "ансамбля", точнее умирал. После снятия аппарата все развалилось, рука опухла и посинела-покраснела. Остеомиелит шёл полным ходом, из проблемного шва, где был болт постоянно текло, шов превратился в свищ. Меня уверяли, что остеомиелита нет. Не было его и ни в одной выписке, хотя я была госпитализирована 4 раза. Терпение иссякло и мы с супругом стали требовать консультации профессора ЦИТО. Диагноз: ложный сустав, осложненный ХРАНИЧЕСКИМ ОСТЕОМИЕЛИТОМ! Мне сообщили, что начинаем не с нуля, а с глубокого минуса. Еще одна операция, удаление того отломка и снова металлоконструкция уже в стенах ЦИТО в феврале уже этого года. Но к сожалению перелом не срастается, инфекция не побеждена, свищ функционирует уже девятый месяц. Предлагают снова лечь под нож. Вот уже почти год я не могу работать, жить полноценной жизнью, растить своих четверых детей. Кажется это никогда не закончится. 21 век, просто нелепо. Я не хочу терять руку и жизнь. "
Когда нужно наращивать кость челюсти, и есть ли альтернативы
Во время подготовки к имплантации пациент может очень сильно удивиться – ведь перед вживлением искусственного корня зуба часто требуется костная пластика. Что это за процедура? Зачем она нужна – и можно ли обойтись без наращивания кости челюсти? Читайте подробности в сегодняшнем материале.

Современная медицина располагает огромными возможностями. А стоматологическая хирургия позволяет помочь пациентам в самых сложных случаях. Одним из направлений челюстно-лицевой хирургии является костная пластика. Что это такое? Давайте разбираться.
Остеопластика в стоматологии – это наращивание костной ткани в тех местах челюсти, где происходит атрофия или ее разрушение. Причем подсаживаемые материалы можно взять у самого пациента, использовать искусственные или донорские (животного происхождения).

После удаление зуба, корни которого были расположены в самом центральном, губчатом слое челюсти, этот самый слой перестает получать жевательную нагрузку и постепенно разрушается. Кость и десна убывают, и человек начинает замечать признаки изменений. Они, впрочем, вызваны все-таки отсутствием зубов, но именно этот процесс идет в неразрывной связке с проседанием костной ткани.
- нарушается дикция,
- появляются мимические морщины,
- хрустит челюстной сустав,
- сложно жевать на проблемной стороне.
Однако, решение есть – можно подсадить кость с помощью остеопластики. Операция позволяет добиться нужной толщины и высоты альвеолярного отростка (верхнего участка челюстей, где должны находиться зубные корни).
Причем, помимо важности операции с точки зрения эстетики (после серьезной травмы челюсти), появляется возможность качественной фиксации зубного импланта, который можно установить в наращенной кости. Тем более, что только имплант способен препятствовать атрофии, т.к. обеспечивает естественную нагрузку на ткани челюсти, которые буквально врастают в искусственный корень.
Материалы, используемые для костной пластики, делятся на 2 сегмента – натуральные и искусственные. Натуральные могут иметь следующее происхождение:

Также в арсенале челюстно-лицевого хирурга имеются специальные синтетические компоненты. Они выглядят как гранулы или стружка и изготавливаются из – биополимеров, искусственного гидроксиапатита, биостекла, трикальцийфосфата. Нередко используется комбинация синтетического и натурального материала – в этом случае из кусочка натуральной кости получают стружку, которую смешивают с синтетическим материалом.
Существует несколько методик остеопластики, которые можно разбить на 2 основных направления. При малой высоте альвеолярного отростка используется вертикальное наращивание. Соответственно, при малой ширине – горизонтальной наращивание. Также есть комбинированный способ, позволяющий одновременно сделать собственную кость шире и выше. Рассмотрим далее основные операции для верхней и нижней челюсти.
| Название операции | Для какой челюсти подходит |
|---|---|
| Синус-лифтинг | Только для верхней челюсти |
| Пересадка костного блока | Для верхней и нижней челюсти |
| Метод направленной регенерации кости (НТР) | |
| Расщепление альвеолярного отростка |
Синус-лифтинг – это подъем или смещение дна гайморовой пазухи хирургическим методом. Применяется, когда при имплантации зубов верхней челюсти наблюдается вертикальная атрофия. Перед подсаживанием материала хирург делает отверстие в кости и приподнимает слизистую оболочку дна гайморовой пазухи. Затем в образовавшееся пространство помещается материал, который будет приживаться в собственной кости несколько недель.
Существует 3 способа синус-лифтинга:
-
открытый: когда в верхней челюсти делается большое отверстие или выпил. Подобная операция необходима при сильной атрофии ткани. Самый травматичный способ с длительным послеоперационным периодом,


С определенного участка кости пациента отсекается кусочек (точнее, блок или брусочек) нужного размера. Причем он обязательно должен иметь губчатый слой – иначе операция мало поможет. Далее блок прикручивается к атрофированному месту челюсти миниатюрными титановыми винтами. Можно использовать и донорский материал, например, кость крупного рогатого скота, но здесь приживаемость будет ниже. Пересадка является самым травматичным процессом из-за того, что во рту пациента будет заживать сразу две раны – откуда выпилили блок и непосредственно наращиваемая область.
Интересный факт! Костные блоки, даже полученные от самого пациента, не всегда хорошо приживаются. Это происходит потому, что наращиваемый материал прикрепляется к внешнему участку кости челюсти, который покрыт твердой кортикальной пластиной.
Увеличивает кость по высоте и по ширине – насколько это необходимо в каждом клиническом случае. Для пластики используется искусственное вещество либо его комбинация с материалом пациента (как правило, это костная крошка). Сверху накладывается биорезорбируемая мембрана (рассасывается со временем). Мембрана защищает оперированную область от механического и бактериального воздействия, а также придает форму.
Хирург рассекает десну сверху над альвеолярным отростком. Затем специальным инструментом делается тонкий и длинный распил, куда помещается костный материал. Сверху накладывается мембрана, и десна ушивается. Самый бюджетный и, по сути, единственный способ именно горизонтального расширения.

Полезно знать! По отзывам имплантологов, расщепление альвеолярного отростка дает самые высокие показатели по приживаемости. Здесь подсаживаемый материал помещается внутрь кости, где вещество более мягкое и высокая скорость обменных процессов.
Костная пластика всегда проводится с применением анестезии. Также возможен общий наркоз – если у пациента есть аллергия или сильный страх. В зависимости от объема работ, длительность операции составляет в среднем 1-2 часа. Давайте разберем этапы остеопластики:
- подготовка операционного поля: пациенту устанавливают роторасширитель, проводят анестезию и обрабатывают поверхности антисептиками. Здесь очень важна стерильная среда, чтобы внутрь ранки не попали никакие бактерии,
- остеопластика: проводится в зависимости от способа операции (речь о них шла выше),
- завершающий этап: наращенная кость закрывается мембраной (коллагеновой или из сетчатого титана), затем десна ушивается. Швы снимают через 10-14 дней, также с применением анестезии. Если применялась металлическая мембрана, то через некоторое время потребуется мини-операция по ее удалению.
Важно знать! Перед операцией необходимо вылечить имеющиеся заболевания зубов и десен. А также провести профессиональную гигиену полости рта. Врач также назначит анализ крови – для выявления противопоказаний со стороны здоровья всего организма. Подготовительный этап необходим, чтобы минимизировать риск занесения инфекции в рану.
Бесспорным преимуществом остеопластики является возможность восстановления объема кости, необходимого для долговременной имплантации. Альтернатив этой операции очень мало – поговорим о них чуть позже.
К недостаткам костной пластики в стоматологии относят – травматизм процедуры и ее последствия, которые ждут пациента в послеоперационном периоде.

Восстановление после костной пластики у всех происходит по-разному. Здесь все зависит от общего здоровья и скорости обменных процессов. Но, все же большинство пациентов сталкиваются со следующими последствиями (и тут нужно понимать, что это не осложнения, а совершенно нормальные реакции организма на хирургическое вмешательство):
- отек и трудности с открыванием рта: появляются на 2 день и проходят в течение 5-7 дней. Обычно хирург назначает антигистаминные препараты и приложение холода,
- боль: поскольку травмировались мягкие и твердые ткани, после истечения действия анестезии появляется боль. Она купируется анальгетиками или нестероидными противовоспалительными препаратами,
- небольшая кровоточивость из раны: проходит через несколько дней.
Все эти последствия, хоть и очень неприятны, но вполне ожидаемы и считаются нормой. Не удивляйтесь, если хирург пропишет щадящую диету, ограничение физических нагрузок, а также расскажет о недопустимости перелетов и посещений сауны в первые 2-3 недели (особенно это касается тех ситуаций, когда проводилась работа с носовой пазухой). Не стоит пренебрегать рекомендациями врача в послеоперационном периоде, иначе возникнет риск развития осложнений.
Людмила А., 38 лет, отзыв с форума woman.ru
Самыми распространенными осложнениями считают следующие явления:
- воспаление в месте разреза: для предотвращения нагноения хирург выписывает антибиотики и ротовые ванночки с антисептиком. Все лекарства принимаются строго по назначению врача,
- оголение мембраны: может привести к воспалению и кровотечениям,
- отторжение костного блока: из-за индивидуальных особенностей организма, несоблюдения пациентом гигиены и назначенного лечения. Может произойти из-за ошибки хирурга – например, если неправильно зафиксированы винты, которые попросту ломают трансплантат. В этом случае потребуется удаление блока и повторная операция,
- усадка пересаженного материала: происходит при сильной интеграции (объединении) трансплантата и собственной кости. Здесь также потребуется повторная подсадка.
Если подготовка к операции проведена правильно, а хирург достаточно опытен и учел все особенности, то осложнений быть не должно. Поэтому стоит доверять операцию только клиникам с проверенной репутацией, современным оборудованием и оригинальными материалами. И, конечно, выполнять все предписания врача.

Показание к костной пластике всего одно – недостаточное количество костной ткани. Но этот метод, к сожалению, подойдет не всем пациентам. Здесь, как и при любом хирургическом вмешательстве, имеются противопоказания:
- наличие острых заболеваний в полости рта: кариес, пародонтит в острой форме, гингивит, кандидозный стоматит и другие. Для начала лечим эти патологии (либо переводим их в стадию устойчивой ремиссии), потом делаем операцию,
- курение: курящие люди должны знать, что вредные вещества, содержащиеся в сигаретном дыме, пагубно влияют на кровеносную систему. Соответственно, к подсаженному участку кости будет поступать мало жизненно важных веществ. Поэтому бросаем курить за 2 недели до операции и не возвращаемся к сигаретам до финальной стадии имплантации. Но здесь можно обсудить с терапевтом прием никотин замещающих препаратов,
- гормональные сбои: сюда относятся эндокринные нарушения, беременность и период лактации. Гормоны влияют на процесс образования тромбоцитов, замедляя период восстановления после хирургического вмешательства,
- некоторые общие заболевания: сахарный диабет и онкологические проблемы.

Альтернативы костной пластике есть. Причем они гораздо менее травматичны, чем эта операция. В случае, если у вас нет всего одного зуба, вариантов, увы, почти нет – без костной пластики никак не обойтись – положение импланта сместить никак нельзя, ведь рядом стоят корни других зубов.
А вот если дефект большой – от 3-х зубов подряд и до полной адентии, то здесь поможет имплантация с немедленной нагрузкой – когда имплант сразу устанавливается в глубокий базальный отдел челюсти, который не подвержен усадке. Здесь наличие или отсутствие атрофии губчатого отдела не играет роли, т.к. помимо этого участника задействуются и другие. Тем более что протезы на импланты можно будет установить сразу же – и сразу же начать полноценно пользоваться новыми зубами.
Видео по теме: Отзыв пациента о базальной имплантации зубов за 3 дня
Я сейчас как раз в поисках клиники, хочу поставить импланты. Внизу нет трех жевательных зубов, причем уже давно. И везде мне говорят про необходимость наращивания кости. Но я с опаской отношусь к этому, потому что слышал, что многим не помогает и приходится наращивать повторно. Правда ли, что костная пластика – это панацея, или можно как-то без нее обойтись?
Здравствуйте, Дмитрий. Сейчас вполне успешно применяются методы имплантации, которые абсолютно не требуют костной пластики. Лучшее решение тут, конечно, имплантация с немедленной нагрузкой. Здесь устанавливают специальные импланты, которые фиксируются глубже – в базальной или скуловой кости, задействуя кортикальную пластину. Рекомендуем вам обратиться за подробной консультацией в стоматологическую клинику, где применяют имплантацию с немедленной нагрузкой. Также хотим отметить, что качественная диагностика невозможна без предварительной компьютерной томографии челюсти.
Атрофические явления в костной ткани обеих челюстей встречаются у каждого второго пациента, который желает восстановить зубной ряд с помощью установки дентальных имплантатов. Выполнение такой операции в условиях дефицита объема альвеолярного отростка становится невозможным. Проблема заключается в плохой фиксации конструкций, что приводит к усугублению атрофии и уничтожению результатов хирургического вмешательства.
Недостаток костной ткани в челюстях может быть обусловлен следующими причинами:
- Хирургическое удаление зуба;
- Длительное игнорирование лечения при отсутствующем зубе;
- Воспалительные процессы ротовой полости, которые распространяются на костную ткань;
- Врожденные особенности строения челюстей;
- Системные патологии организма, затрагивающие восстановление костной ткани.
Бороться с рассасыванием альвеолярных отростков необходимо не только для возможности проведения дентальной имплантации, но и для восстановления красивых черт лица, которые изменяются в процессе значительной резорбции. Выходом из ситуации при наличии дефицита костной ткани является выполнение хирургического вмешательства – костной пластики.
Общие сведения о костной пластике
Костная пластика представляет собой широко распространенное оперативное вмешательство, в ходе которого пациенту восстанавливают недостаток альвеолярного отростка в необходимом для имплантации участке. Хирургическое вмешательство выполняется чаще под местной анестезией с добавлением седативных средств, но иногда применяется общий наркоз.
Всего существует 4 основных методики костной пластики, к каждой из которых есть свои показания. Врач сам определяет какая их техник коррекции дефицита кости подойдет пациенту лучше. В стоматологии применяются следующие виды костной пластики:
- НТР или направленная тканевая регенерация (методика подразумевает применение трансплантатов, которые покрываются специальными коллагеновыми мембранами, ускоряющими регенерацию собственных костных клеток);
- Синус лифтинг (хирургическое вмешательство на верхней челюсти под дном гайморовой пазухи, которое представляет собой его приподнимание и коррекцию высоты альвеолярного гребня);
- Расщепление альвеолярного отростка (установка трансплантата, по сути, внутрь кости, где имеются максимально благоприятные для приживления условия);
- Подсадка костного блока (методика подразумевает фиксацию трансплантата на собственной кости пациента, желательно применять аутогенный материал, так как условия приживления не самые лучшие).
Костная пластика назначается только после того, как будут исключены противопоказания к ней. В среднем операция длится около часа-двух, после чего пациент может быть отпущен домой. Однако перед этим стоматолог обязательно расписывает множество рекомендаций для восстановительного периода, которые позволят благополучно восстановить кость и в будущем выполнить дентальную имплантацию.
Общие рекомендации после костной пластики
Пациент после костной пластики не обязан находиться в стационаре, так как реабилитационный период не требует усиленного мониторинга врача. Однако человек должен быть предельно внимательным к собственному состоянию и при любых сомнительных симптомах обращаться к специалисту. Кроме того, важное значение имеет соблюдение рекомендаций стоматолога в реабилитационном периоде, которые направлены на предотвращение осложнений.

Среди общих рекомендаций после костной пластики выделяются следующие моменты:
- Запрещены серьезные физические нагрузки в течение нескольких недель после операции;
- Не рекомендуется длительное пребывание на солнце, а также следует отказаться от посещения соляриев;
- Запрещено ходить в сауны или бани;
- В течение пары недель после операции нельзя курить и употреблять алкоголь;
- Первые 2-3 дня рекомендуется есть только измельченную пищу, комнатной температуры;
- Запрещается пить через трубочку;
- Рекомендуется кашлять осторожно и с открытым ртом, чтобы не повышать давление в ротовой полости;
- Спать, пока не сойдет отек, лучше с хорошо поднятым изголовьем;
- В первые несколько недель после костной пластики следует воздержаться от перелетов;
- Запрещено заниматься дайвингом во время реабилитации.
Пациент должен соблюдать физический и эмоциональный покой. Первое время лучше воздержаться от жевания на прооперированной стороне. Стоматолог наблюдает за состоянием пациента, контролируя заживления во время назначенных визитов, а также корректирует поведение пациента с раной.
Уход за полостью рта после костной пластики
Важное значение в предотвращении осложнений и многих неблагоприятных исходов имеет правильная гигиена ротовой полости. В реабилитационном периоде после костной пластики уход за зубами и прооперированным участком должен быть тщательным и бережным. Основные нюансы обработки ротовой полости на восстановительном этапе:
- Для чистки зубов используется только мягкая зубная щетка, причем, во время очищения нельзя затрагивать прооперированную область хотя бы несколько недель;
- Запрещено полоскание ротовой полости антисептиками, но возможна обработка некоторых участков смоченными ватными тампонами (область хирургического доступа, иногда участок, откуда забирался костнопластический аутогенный трансплантат);
- Запрещены механические повреждения раневой поверхности и швов, что часто происходит из-за неаккуратной обработки участка;
- Чистка зубов рекомендована после каждого приема пищи в течение нескольких дней после оперативного вмешательства.

Очистка ротовой полости от остатков пищи должна быть тщательной, но осторожной. В первые дни после хирургического вмешательства достаточно просто спровоцировать кровотечение или поспособствовать расхождению швов.
Лекарства в реабилитационном периоде
Стоматолог всегда назначает ряд медикаментозных средств в периоде восстановления после костной пластики. Их прием позволяет снизить риск инфицирования и снять неприятные симптомы, которые беспокоят людей после хирургического вмешательства.

- Антибактериальные средства. Чаще всего используются группы пенициллинов, которые хорошо справляются с инфекциями ротовой полости и верхних дыхательных путей. Пациенту выписывается стандартный семидневный курс, который минимизирует риск возникновения воспалительного процесса. В этот период нельзя пить алкогольные напитки и принимать лекарства, угнетающие иммунитет, например, гормональные средства (преднизолон).
- Антигистаминные препараты. Лекарства помогают снять отек, который ярко выражен в первые дни после костной пластики и может доставлять серьезные неудобства пациенту. Как правило, используются таблетированные формы лекарства, которые употребляются в небольших дозировках.
- Антисептический раствор. В большинстве случаев применяют Хлоргексидин. С его помощью обрабатывают ротовую полость, но не полощут. Он помогает бороться с патогенными микроорганизмами в области раневой поверхности.
- Анальгетики. Обезболивающие препараты, которые помогают устранять достаточно выраженный болевой синдром в течение первых дней после костной пластики. Препараты пьются исключительно по схеме или назначениям врача. Например, самое популярное средство Кетанов – пьется по одной таблетке с перерывом между приемами не менее 4 часов.
- Заживляющая мазь. Еще одним средством местного применения является специальная мазь, которая ускоряет регенерацию тканей. Она используется для того, чтобы быстро зажил раневой участок, и пациент смог вернуться к полноценной жизни.
Самостоятельное применение лекарственных средств строго запрещается, так как пациент может значительно повысить риск развития осложнений или навредить организму в целом.
Норма и осложнения
Реабилитационный период после костной пластики сопровождается рядом неприятных симптомов, которые считаются физиологической нормой. Однако при определенных обстоятельствах они могут превращаться в признаки опасных осложнений. Так как пациент не находится под присмотром квалифицированного врача, он должен уметь различать патологию от нормы.
Кровянистые выделения в реабилитационном периоде могут отмечаться в течение 2-3 дней. Они должны быть достаточно скудными, то есть всего лишь немного подкрашивать слюну. Появление кровяных сгустков или выраженного кровотечения является поводом для немедленного посещения врача. Самостоятельно остановить кровь можно пальцевым прижатием раневой поверхность (кожа должна быть чистой, лучше обработанной антисептиком). Хорошо останавливает кровь влажный чайный пакетик.
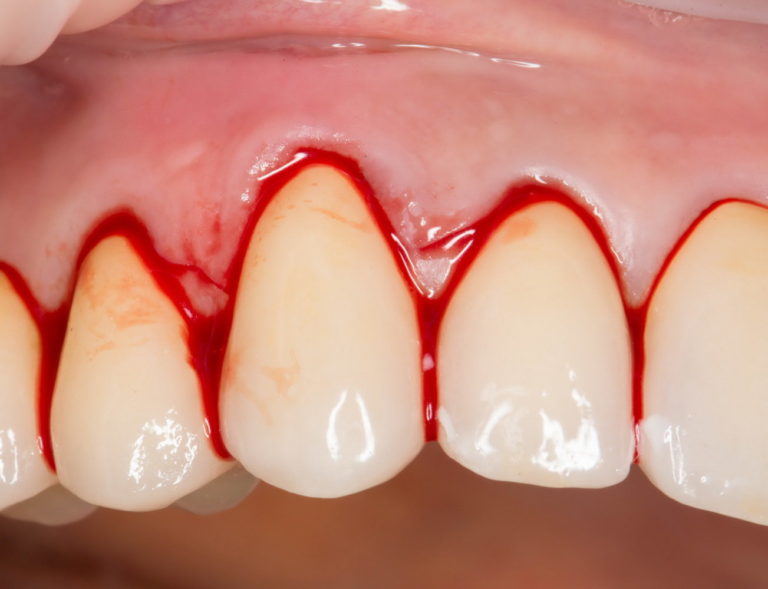
Избежать выраженных кровотечений поможет отказ от приема нестероидных противовоспалительных средств, в частности ацетилсалициловой кислоты. Некоторые пациенты по показаниям вынуждены пить антиагреганты и антикоагулянты. С ними следует быть максимально осторожными, но отказываться от приема без одобрения врачей тоже запрещено.
Болевые ощущения беспокоят всех пациентов, перенесших костную пластику. Они должны полностью уйти в течение первой недели после оперативного вмешательства. Болевой синдром постепенно уменьшается и не так сказывается на повседневной жизни человека. Если же отмечается усугубление болевых ощущений или отсутствие положительной динамики, то нужно обращаться к врачу и выяснять причину данного симптома.

Изначальная интенсивность болей может быть абсолютно разной. Здесь многое зависит не только от опыта хирурга, вида костной пластики, объема операции, но и от индивидуального болевого порога человека. В среднем боль достаточно интенсивная, но терпимая.
Внедрение чужеродных веществ, то есть костнопластического материала, а также повреждение тканей всегда приводит к развитию отечного синдрома. Более всего он выражен на 2-3 день после оперативного вмешательства, после чего быстро идет на убыль. Справляться с отеком можно прикладыванием ледяных компрессов и сном на большой подушке, чтобы голова была возвышена.

Отек сходит к концу первой недели после операции, в противном случае, говорят о патологическом процессе. Такой симптом может свидетельствовать о воспалении раневой поверхности или глубоколежащих структур.
Как бороться с осложнениями?
Среди осложнений, которые возникают в реабилитационном периоде, на первом месте всегда остается инфицирование раневого участка и внутренних тканей, например, гайморовой пазухи после синус лифтинга. В такой ситуации пациент отмечает:
- Сильную боль;
- Усугубление отека;
- Покраснение десны;
- Появление гнойных выделение;
- Повышение температуры.
Обращение к врачу должно быть немедленным. Стоматолог сразу санирует ротовую полость, иногда приходится снимать швы и очищать участок с костным материалом. Пациенту обязательно назначают курс сильных антибиотиков и противовоспалительных средств.
Еще одно неприятное осложнение – расхождение швов. В такой ситуации следует сразу ехать в клинику, где стоматолог выполнит новые хирургические швы. Как правило, никаких дополнительных действий не требуется, но в редких случаях возможно смещение трансплантата, что требует практически повторного хирургического вмешательства.
Осложнения, связанные с отторжением костнопластического материала или плохой фиксацией имплантатов, требуют проведения еще одной костной пластики. Такие неблагоприятные исходы могут быть связаны не только с врачебными ошибками, но и неправильным выполнением рекомендаций стоматолога. Поэтому пациент обязан прислушиваться к наставлениям доктора после костной пластики и четко следовать им.
Как избежать осложнений?
Развитие неблагоприятных исходов после костной пластики случается очень редко, так как современные технологии предусматривают и устраняют любые риски. Однако вероятность осложнений все же не нулевая, а потому следует отметить те факторы, которые позволяют избежать их:
- Тщательное комплексное обследование пациента на подготовительном этапе;
- Устранение корректируемых рисков;
- Планирование костной пластики на основании полученных данных о пациенте;
- Высокая квалификация и большой опыт стоматолога;
- Полное следование рекомендациям в периоде реабилитации;
- Использование безопасных препаратов для анестезии и инновационного оборудования в ходе операции.
Реабилитационный период чрезвычайно важен для получения хороших результатов хирургического вмешательства. Рекомендации после костной пластики должны выполняться безукоризненно, чтобы прогноз полностью совпал с реальностью.

Левин Дмитрий Валерьевич
Главный врач Центра Приватной Стоматологии "Доктор Левин", кандидат медицинских наук, врач высшей категории
- Задать вопрос
- Записаться на консультацию
Технология применения богатой тромбоцитами плазмы с факторами костного роста для улучшения заживления твердых и мягких тканей при костной пластике…
Для многих пациентов проведение костной пластики является единственным шансом для выполнения имплантации зубов и полноценного восстановления зубного ряда. Постоянные клинические…
Зависит ли успех в личной жизни и карьере от здоровья зубов? Ответ для многих очевиден — безусловно. Красивая улыбка привлекает…
Проведение синус лифтинга направлено на формирование достаточного количества костной ткани для дальнейшей постановки зубного имплантата. Оперативное вмешательство производится исключительно на…
Все права защищены. Без согласования с автором перепечатка и использование для контента веб-сайтов запрещены. 4 часть ГК РФ. Статья 1274. Цитирование в разумных пределах допускается с обязательным указанием имени автора и источника заимствования с обязательной Активной ссылкой. Imperitia pro culpa habetur (Незнание закона не является оправданием).
Читайте также:


