Камни в желчном и полиартрит
Ревматоидный фактор - особые белки, атакующие ткани собственного организма - может появиться в крови даже молодых людей, подростков, однако, обычно полиартрит ног или рук возникает примерно в 30-45-50 лет, чаще у женщин. Впрочем, мужчины тоже имеют немалый риск заболеть. Если ревматоидный артрит не лечить, он активно развивается, и у пациентов пожилого возраста его симптомы более выражены, а осложнения более серьезны.
Болезнь начинается с мелких суставов, но со временем в патологический процесс оказываются вовлечены и более крупные: челюстные, голеностопные, коленные, локтевые и т.п. Чаще других встречается коленный и плечевой полиартрит, его наличие сильно снижает качество жизни людей из-за невозможности быть привычно активным в быту.
Многие склонны недооценивать утреннюю скованность движений, ощущаемую в суставах, и их небольшую припухлость - признаки, характерные для артрита. Тем не менее, если вовремя не посетить врача, не обратить внимание на ревматоидный полиартрит пальцев рук, к примеру, и продолжить охлаждать организм, допуская длительный контакт с холодной водой, нахождение на холоде без перчаток, чрезмерное употребление иньских продуктов, мышцы и связки могут атрофироваться, а суставы кистей деформироваться. Постепенно их подвижность почти полностью утратится. Отсутствие адекватной терапии в 10% случаев приводит к инвалидности, поскольку заболевание с течением времени распространяется на сердце, почки, легкие, печень и прочие органы, служит благоприятной средой для развития различных инфекций, провоцирует импотенцию и проблемы с менструальным циклом, вызывает психозы и глубокие депрессии.
Причины возникновения ревматоидного полиартрита
Симптомы ревматоидного полиартрита
Признаки и симптомы ревматоидного полиартрита:
- суставные боли в мелких суставах (или в одном суставе) изначально выражены слабо, но постепенно усиливаются;
- утренняя скованность в суставах (плохое сгибание и разгибание);
- частое онемение в конечностях;
- по утрам возникают трудности с подвижностью суставов, со временем их временная скованность становится постоянной, вплоть до утрачивания двигательной способности;
- отечность и покраснение суставов;
- постепенная атрофия мышц, а также связок;
- характерная деформация суставов: на поздних стадиях болезни пальцы напоминают изогнутую лебединую шею, а пораженная кисть – моржовый плавник;
- увеличенная потливость;
- зябкость;
- иногда жжение в пораженных местах;
- возможны лихорадка и повышенная температура.
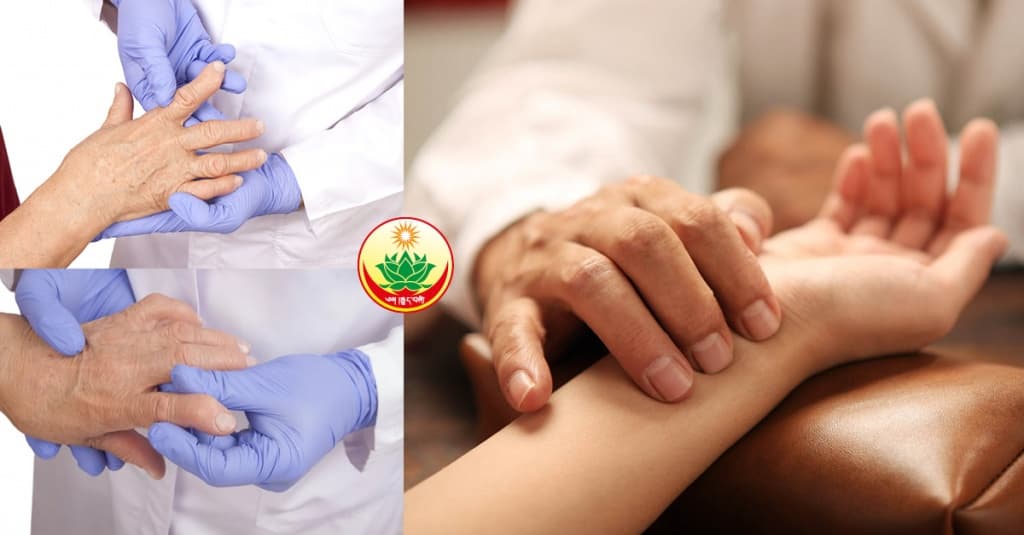
Диагностика ревматоидного полиартрита
С древности и до наших времен тибетские методы диагностирования не претерпели больших изменений. Учитывая достижения современной медицины, тибетский врач при первой встрече с пациентом непременно проведет:
- опрос-беседу, выявляющую особенности образа жизни и характера;
- осмотр;
- пульсовую диагностику, позволяющую максимально точно определить причину недуга.
Лечение ревматоидного полиартрита
Несмотря на распространенность и тяжесть этого заболевания, тибетская медицина успешно помогает при ревматоидном артрите. Традиционный восточный комплексный подход к его терапии останавливает развитие болезни или способствует стойкой ремиссии, предотвращает инвалидность, возвращает или улучшает функциональную суставную подвижность, сложности возникают лишь при крайне запущенных формах полиартрита.
Аллопатическая медицина уверенно применяет при подобных заболеваниях противовоспалительные препараты, а также гормоны или цитостатики. И на первых порах эти средства выглядят очень действенными. Однако позже становится очевидно, что они негативно влияют на работу всех внутренних органов, надпочечников и других желез внутренней секреции, к тому же истинную причину болезни таким образом устранить невозможно.
Методы, используемые в клиниках тибетской медицины:
- точечный массаж;
- иглоукалывание;
- прогревание полынными конусами;
- стоун-терапия;
- масляные компрессы;
- вакуум-терапия;
- гирудотерапия;
- фитотерапия и др.
Профилактика ревматоидного полиартрита
Первый и самый важный совет людям, задумывающимся о предупреждении болезней суставов, - сохранять тепло. Это значит: одеваться в соответствии с погодой, отказаться от закаливающих процедур, не допускать замерзания. Особенное внимание стоит уделить теплу ног и поясницы.

Набор процедур по фиксированной стоимости. Идеально подходит для лечения любых заболеваний.
Отлично дополняет процедуры и лечит вас изнутри.
С него начинается любой комплексный сеанс лечения.
Улучшает кровообращение и кровоснобжение
Воздествует на биологически активные точки активизируя процесс выздоровления.
Они есть примерно у каждого седьмого. Но зачастую люди об этом не догадываются, пока однажды не станет мучительно больно.
Что такое камни в желчном пузыре
По статистике Definition & Facts for Gallstones , камни в желчном пузыре есть у 10–15% людей.
Размеры этих отвердевших отложений желчи могут быть самыми разными. Некоторые камни — мелкие, как песчинки. Другие достигают размеров мячика для гольфа. У кого‑то развивается только один желчный камень. У кого‑то их россыпь.
Но большинство Gallstones in Women камней объединяет одно: они никак не проявляют себя. До тех пор, пока какой‑нибудь из них не начнёт перекрывать проток, по которому желчь движется из пузыря в кишечник. И вот тут уже возникают неприятные симптомы.
Как распознать камни в желчном пузыре
Предположить наличие желчнокаменной болезни можно по следующим признакам Gallstones :
- Тупая саднящая боль в правой верхней части живота, которая длится от пары минут до нескольких часов. Как правило, она возникает после еды — особенно когда вы съели что‑то жирное или жареное.
- Регулярные и вроде бы немотивированные приступы тошноты. Вплоть до рвоты.
- Пищеварительные проблемы. К ним относятся вздутие живота, изжога, отрыжка, диарея.
Если у вас есть подобные симптомы и вы не понимаете, с чем они связаны, запишитесь на консультацию к терапевту или сразу к гастроэнтерологу. Врач проведёт физический осмотр, расспросит вас о самочувствии и отправит на УЗИ органов брюшной полости. Именно эта процедура чаще всего помогает обнаружить камни в желчном пузыре и поставить диагноз.
Когда надо вызывать скорую
Немедленно обращайтесь за экстренной помощью, если Gallstones: Symptoms and Causes :
- боль в животе настолько пронзительная и сильная, что вы не можете найти удобного положения, чтобы её перетерпеть;
- вместе с болью наблюдается желтуха — пожелтение кожи и белков глаз;
- боль в животе сопровождается повышением температуры и ознобом.
Чем опасны камни в желчном пузыре
Заблокированный желчный проток чреват целым рядом крайне неприятных и даже смертельно опасных последствий. К таким относятся следующие:
- Воспаление желчного пузыря — острый холецистит. Такое состояние сопровождается резкой болью, повышением температуры и требует экстренной медицинской помощи.
- Закупорка желчных протоков. Это может привести к их инфицированию (холангиту).
- Закупорка протока поджелудочной железы. И, как следствие, воспаление поджелудочной — панкреатит.
- Рак желчного пузыря. Люди, у которых уже диагностировали камни, имеют повышенный риск данного вида онкологии.
- Заражение крови. Оно может последовать за любым из вышеперечисленных инфекционных процессов.
Как лечиться, если в желчном пузыре камни
Современная медицина полагает Gallstones: Diagnosis and Treatment , что если желчнокаменная болезнь не имеет симптомов, она не нуждается в лечении. Однако за поведением камней важно наблюдать.
Если симптомы — та же боль в правой верхней части живота — появляются или усиливаются, надо сообщить о них гастроэнтерологу. Врач назначит дополнительное обследование и в зависимости от результатов порекомендует лечение.
Вариантов всего два.
Тут надо учитывать, что растворение может занять месяцы и даже годы. Всё это время риск закупорки желчных протоков будет повышен. Кроме того, есть пара нюансов.
Во‑первых, как только вы прекратите пить назначенный препарат, камни могут сформироваться снова. Во‑вторых, иногда лекарства не работают.
Учитывая всё это, средства для растворения камней в желчном пузыре назначают редко. Эти препараты предназначены для людей, которым по тем или иным причинам противопоказана хирургическая операция по удалению органа.
Так называется операция, в ходе которой желчный пузырь полностью удаляется. Это наиболее распространённый метод борьбы с камнями.
Откуда берутся камни в желчном пузыре
Точных причин медики пока не установили. Но предполагают Gallstones: Symptoms and Causes , что камни появляются в следующих случаях.
- Желчь содержит слишком много холестерина. Обычно в ней присутствуют химические вещества, которые растворяют холестерин, поступающий из печени. Но иногда этих веществ не хватает. В этом случае избыток холестерина может превратиться в кристаллы и стать основой для образования камней.
- В желчи много билирубина. Билирубин — это химическое вещество, которое вырабатывается, когда в организме разрушаются эритроциты. При некоторых состояниях здоровья из печени поступает слишком много билирубина. К таким относятся, например, цирроз печени, инфекции желчевыводящих путей, некоторые заболевания крови. Избыток билирубина способствует формированию камней.
- Желчный пузырь по каким‑то причинам не опорожняется правильно. Желчь в нём застаивается и может стать слишком концентрированной, что приводит к образованию твёрдых отложений.
Кроме этих причин, врачи также выделяют факторы риска. Вот кто более других подвержен образованию камней:
- женщины;
- люди в возрасте от 40 лет и старше;
- те, кто страдает избыточным весом или ожирением;
- люди, ведущие сидячий или малоподвижный образ жизни;
- беременные;
- те, у кого диагностирован диабет, заболевания печени или некоторые заболевания крови — лейкоз или серповидноклеточная анемия;
- люди, имеющие близких родственников с камнями в желчном пузыре (фактор наследственности);
- те, кто очень быстро сбросил вес;
- те, кто принимает препараты, содержащие эстроген, например оральные контрацептивы или лекарства для гормонотерапии;
- люди, налегающие на жирную пищу и при этом употребляющие мало клетчатки.
Как не допустить появления камней в желчном пузыре
К сожалению, защитить себя от образования камней на 100% невозможно. Но можно снизить риски. Для этого достаточно чуть изменить образ жизни.
Регулярное питание способствует равномерному оттоку желчи.
Скорость действительно правильного похудения — не более 0,5–1 кг в неделю.
На вашем столе обязательно должны быть твёрдые фрукты, овощи, цельнозерновой хлеб.
Сохраняйте его, придерживаясь здоровой диеты и занимаясь спортом.
Малоподвижный образ жизни — один из серьёзнейших факторов риска. Поэтому при любой возможности старайтесь размяться, отправиться на прогулку или в спортзал.
По статистике, желчные камни образуются у каждого пятого жителя планеты. У женщин желчнокаменная болезнь встречается почти в два раза чаще, чем у мужчин. Виной тому женские гормоны эстрогены, которые замедляют выведение желчи. И что делать, если эти камни обнаружены? Неужели нет альтернативы удалению желчного пузыря?
Желчный пузырь - это небольшой мешочек, прикрепленный к печени. В нем накапливается желчь - сложный состав, необходимый для переработки жиров, поступающих в наш организм с пищей. Помимо этого, желчь отвечает за поддержание нормальной микрофлоры в кишечнике. Если желчь застоялась или ее состав изменился, происходит сбой в работе желчного пузыря и в его протоках образуются камни.
Спровоцировать возникновение болезни может малоподвижный образ жизни, при котором, как правило, обменные процессы в организме замедляются. Но основную группу риска составляют те, кто питается нерегулярно, а также любители жирной пищи с повышенным содержанием холестерина.
У этих людей каждое застолье сопровождается изменением состава желчи, а вероятность образования камней в таких случаях увеличивается многократно. В зависимости от компонентов желчные камни могут быть холестериновыми, пигментными - если они образованы из красящего вещества желчи - билирубина и известковыми, если в них преобладают соли кальция. Чаще всего встречаются смешанные камни размером от 0,1 мм до 3-5 см.
«Пока камни в желчном пузыре небольшие и спокойно лежат в желчном пузыре, человек может даже не догадываться о своей болезни. – говорит заведующий абдоминальным отделением института хирургии им. А.Вишневского РАМН Вячеслав Егоров. Первые настораживающие признаки, по которым можно заподозрить желчнокаменную болезнь - это тяжесть в правом подреберье, горечь во рту и тошнота после еды.
Ситуация меняется, когда камень выходит в устье желчного протока и закупоривает его. Отток желчи нарушается, стенки желчного пузыря растягиваются, и человек чувствует сильную боль в правом подреберье или в верхней части живота. Боль может отдавать в спину, правую ключицу и правую руку. Появляется тошнота или рвота. Такой приступ врачи называют желчной коликой.
Среди клинических форм желчекаменной болезни выделяют следующие:
- латентная форма или так называемое камненосительство;
- диспептическая форма заболевания;
- болевая форма, сопровождающаяся приступами;
- болевая торпидная форма;
- раковая.
- полный голод при рвоте, если приступ не сопровождается рвотой, можно пить воду;
- холод (лед) на область правого подреберья, метод локальной гипотермии для снижения воспаления и гипертензии желчного пузыря;
- антибактериальные препараты при воспалительном процессе;
- дезинтоксикационная терапия и форсирование вывода из организма жидкости препаратами-диуретиками;
- купирование болевых приступов при помощи анальгетиков (Максиган, Анальгин) и спазмолитических препаратов (Папаверин, Но-Шпа, Баралгин, Платифиллин и т. п.) или комбинированных медикаментов с обезболивающим и спазмолитическим действием.
Самый главный врачебный наказ пациентам с желчнокаменной болезнью - это соблюдение правильного режима питания и строгой диеты. Под строгим запретом находится острая, жирная, жареная и копченая пища.
Иногда небольшие холестериновые камни пытаются растворить с помощью лекарственных средств - хенодеоксихолевой кислотой и урсофальком.
Лечение это длительное - курс продолжается не менее года, дорогое, и, к сожалению, не всегда приводит к желаемым результатам. Через несколько лет у большей части больных камни образуются вновь. К тому же такое лечение чревато осложнениями - эти препараты нередко повреждают клетки печени.
Небольшие единичные камни можно попытаться разрушить ударной волной. В ходе этой процедуры камни дробятся на мелкие кусочки (размером до 1-2 мм), которые самостоятельно выходят из организма. Эта процедура безболезненна, хорошо переносится больными и может проводиться амбулаторно.
Противопоказания при желчекаменной болезни
При желчнокаменной болезни категорически противопоказаны желчегонные фитопрепараты. Они могут способствовать миграции камней, а это чревато самыми грозными осложнениями. По этой же причине с большой осторожностью нужно относиться к употреблению минеральных вод.
Если камни большие, приступы желчных колик частые, то пациенту приходится ложиться на стол хирурга.
Часто пациенты с желчнокаменной болезнью попадают на операции по экстренным показаниям, когда удаление желчного пузыря - холецистэктомия - жизненно необходимо. Это случается при остром холецистите, который может осложниться перитонитом (воспалением брюшины), а также в случаях панкреатита и полной закупорки желчных путей.
Золотым стандартом при желчнокаменной болезни является лапароскопическая операция, при которой желчный пузырь удаляется через небольшие проколы передней брюшной стенки. После операции следов на коже практически не остается. Больного обычно выписывают на следующий день после операции и он быстро возвращается к привычному ритму жизни.
Многих волнует вопрос - возможна ли полноценная жизнь без желчного пузыря?
Врачи утверждают, что качество жизни от холецистэктомии не страдает. Предназначение желчного пузыря - хранить желчь до момента потребления пищи. Жизненно необходим он был лишь первобытным людям, которые садились за стол только после удачной охоты (а это случалось не каждый день) и могли на радостях съесть добрую половину добытого мамонта.
Встройте "Правду.Ру" в свой информационный поток, если хотите получать оперативные комментарии и новости:
Подпишитесь на наш канал в Яндекс.Дзен или в Яндекс.Чат
Добавьте "Правду.Ру" в свои источники в Яндекс.Новости или News.Google
Также будем рады вам в наших сообществах во ВКонтакте, Фейсбуке, Твиттере, Одноклассниках.
Михаил Николаевич Лущик, кандидат биологических наук
врач фитотерапевт, гомеопат
Речь о камнях в желчном пузыре, а также, о почечнокаменной болезни. Конечно, это совершенно разные болезни. Различны и причины, их порождающие. Но, всё-таки, это самые распространённые заболевания наряду с гастритами, полиартритами и т.п., в чём я и пытался разобраться в своих прошлых статьях (см. журнал "Будь Здоров" N94 и №10 за 1994 год).
По данным медицинских исследований, у 100% пациентов после 80 лет есть камни в желчном пузыре. Но появляются они не сразу, а формируются много лет. И всё это время они представляют серьёзную угрозу здоровью, особенно, если размеры камней больше 5-7 мм. Такие камни не способны пройти через желчный проток. При желчнокаменной колике эти камни способны разорвать проток, и всё может закончится операционным столом. А если пациент пожилой, и по состоянию сердечно-сосудистой системы ему вообще операции и наркоз противопоказаны? Как быть тогда?
Камни в желчном пузыре - что нельзя?
Итак, если пациент уже знает, что у него в желчном пузыре камни больше указанных размеров, то первое, что необходимо - это не спровоцировать движение этих камней. (Если не знает, но опасается, или иногда чувствует боли в правом подреберье - лучше сделать ультразвуковое обследование желчного пузыря). Обычно провоцируют спазмы, в результате которого может начаться движение камней, некоторые продукты и блюда.
Постараюсь перечислить всё, что может привести к такой ситуации, исходя из своего опыта лечения пациентов.
Кофе. Если желчный пузырь достаточно активен, то он реагирует на этот напиток. Поэтому лучше сократить принимаемый объём кофе до минимума. А если можете обойтись без него совсем, то это самое лучшее решение.
Оливковое масло. Все растительные масла - активаторы желчного пузыря, а оливковое масло - в особенности. Чистка желчного пузыря с помощью оливкового масла и лимонного сока является чрезвычайно рискованной процедурой! Поверьте моему опыту лечения этого недуга, большая часть желчных камней не размягчается от грелочки при этой процедуре, а начинает под воздействием оливкового масла продвигаться вперёд, к узкой части протока в результате спастико- перестальтических движений желчного пузыря. И действительно, 60 лет не возраст для экспериментов над своим здоровьем! Поберегите себя! (Да и в 20 лет, если с головой всё в порядке, - лучше здоровьем не рисковать без самой крайней необходимости).
Конечно, я не говорю, что нужно совсем отказаться от растительных масел, столь необходимых организму. Но во всём нужна умеренность: на тарелку салата -1-2 чайных ложки растительного масла - достаточно (а кому-то это - много). Подбирать дозу для себя нужно индивидуально, начиная с малых и ориентируясь по своим ощущениям.
То же самое и в отношении животных 'жиров, сливочного масла. Старайтесь меньше жарить, а больше варить, парить, запекать, не перегружайте печень.
Растительная клетчатка, волокна. Эта категория пребиотиков крайне необходима для нормальной работы кишечника (особенно, у кого колиты не столько спастические, сколько атонические). И, как назло, как раз при желчнокаменной болезни грубо-волокнистая клетчатка является провокатором спазмов желчного пузыря. Что делать? Есть мелкая тёрка для той же моркови, свеклы, прожилок капустных листьев. А также есть ещё процесс томления либо в водной среде (как суточные щи в русской печке - чувствуете мудрость народа?!), либо в воздушной - в духовке, где та же тыква испытывает частичный распад волокон мякоти и в таком случае становится безопасной при желчнокаменной болезни. А если предварительно хорошо размочить и долго варить, то даже бобовые будут нам не страшны (особенно, если бобы или горох разварились и превратились в массу, напоминающую толчёную картошку).
Грибы, Содержат хитин, как в панцире насекомых, и особенно трудны для переваривания у людей, страдающих заболеваниями желчного пузыря. Поэтому сводим к минимальной дозе в варёном и маринованном виде. В жареном - вообще лучше исключить.
Все серосодержащие пищевые продукты, Где её больше всего? Хрен, горчица, репа, редька и даже лук и чеснок. В последних двух, правда, меньше, чем в горчице. Сера - активатор всей кишечной трубки, желудочно-кишечного тракта, в том числе и двенадцатиперстной кишки, с которой, в конечном счёте, связаны все упомянутые протоки. Поэтому перебор с этими продуктами ведёт к желчным коликам.
Отвары трав. Ими можно лечить почти все недуги. Но нужно помнить, что все отвары с растениями взятыми вместе с жёлтыми цветками создают желчегонный эффект. На это еще указывали в древнем Тибете непревзойдённые лекари-травники. И ещё один нюанс. Когда-то я давал в открытой печати рецепт отвара эвкалипта с шалфеем на молоке от простуд. Практика подтвердила, что этот рецепт работает безотказно. Но нужно помнить: у кого камни в желчном пузыре больше двух дней пить этот отвар нежелательно, так как эфирные масла эвкалипта могут развить за это время сильный желчегонный эффект
Употребление спиртного при желчнокаменной болезни
И, наконец, о насущном, россейском. Когда Новый Год, 8 Марта и другие праздники, как вести себя пациентам с желчно-каменной болезнью? Я очень долго собирал литературные и экспериментальные сведения о действии различных спиртных напитков на организм человека. К сожалению, то, что я сейчас Вам поведаю, нет ни в каких справочниках по медицине и биологии. Поэтому данная статья пытается закрыть огромную брешь отсутствия информации.
На праздниках пациентам с желчно-каменной болезнью спиртные пить можно! Но, только, либо красные вина (сухие, полусухие, полусладкие), либо водку (самогон для желчно-каменной – чуть хуже) Или то или другое - в небольшом количестве! Вино-2-3 бокала за весь вечер (150-350.гр,), водки - 2-3 рюмочки (30-150 гр.). Превышение этих доз грозит привести в движение желчный пузырь!
Ни белые вина, ни шампанское, ни коньяки - нельзя! Они активаторы желчного пузыря. (Незнаю, спас ли я свою душу, но Вас я предупредил!)
Как быть дальше с камнями - ведь они растут! Очень просто: их нужно растворять! Дать бы тут какие-то рецепты, но боюсь, что начнут все принимать по ним гомеопатические препараты без учета особенностей своего организма и наделают беды! В принципе, любой более или менее опытный гомеопат эту задачку способен решать, А пока вы не попали на приём - старайтесь не спровоцировать свой желчный пузырь - о чём и шла речь только что.
Камни в почках
Теперь о камнях в почках. Как-то на даче ко мне зашёл давний друг и поведал мне поведал грустную историю о том, что у него обнаружили в одной из почечных лоханок 3 камня размерами от 1 до 1,5 см причём какой-то "светила" из института Урологии, профессор с многими почетными званиями заявил, что эта почка практически не работает, поэтому придётся делать не только хирургическую операцию по удалению камней, но и возможно удалять всю почку.
Это заявление было для моего приятеля, как гром средь бела дня. Он ходил несколько дней подавленный, пока другой сосед по даче не сказал ему: "Какого чёрта ты кого-то слушаешь, если у тебя под боком на даче наш давний друг - гомеопат? Отнеси ему все анализы и УЗИ обследование, а дальше он все тебе подскажет!" Посмотрев все анализы и обследовав его организм, я категорически отверг утверждение, что почка с камнями "почти не работает". Кроме того, узнав, что ему прописали поглотитель холестерина на сумму 1500 рублей, я ужаснулся: к растворению камней этот "поглотитель никакого отношения не имеет. А когда идёт воспаление а почках или где-либо ещё, холестерин автоматически поднимается в крови.
Подобрав ему гомеопатические препараты, я отменил ему всю бесполезную химию Гомеопатия смела все воспаление за 2 недели без всяких антибиотиков. А еще через 3 недели холестерин вошёл в норму. В это время он уже начал пить подобранные для растворения камней препараты. Первые недели я тщательно следил за всеми реакциями организма, а он строго выполнял мой наказ - не охлаждаться и не простывать, охлаждение - главный враг почек! И, уж конечно, не закаляться и не моржевать! Такую глупость только современные европейцы могли придумать Ни тибетцам, ни китайцам в древности такое в голову не могло прийти, А уж они-то (древние врачи) своё дело знали. Через полгода мой друг позвонил мне и сказал: "Представляешь, сделал УЗИ почек - от 3-ёх камней 1-1,5 см остался один в 3 мм. Я-то думал, если ты мне их не растворишь то хотя бы, сняв воспаление, не дашь им расти дальше, чтобы операции избежать! А тут они растворились за полгода! Кайф!". "Очень рад за тебя! Как видишь, почку мы с тобой сэкономили! Она тебе самому ещё пригодится." "А ты знаешь сколько стоит удалить почку?" "Нет, не знаю, но, думаю дорого!" Он называет цифры, и у меня уши сворачиваются в трубочку!
' По-моему дальнейшие комментарии излишне. Безусловно, я не могу повторить здесь все те назначения, что прописал своему другу, так как подбирал их для него. Кому-то они подойдут, а кому-то и нет. Или даже раньше времени сдвинут камни и вызовут почечную колику!
Но один совет могу дать: если Вы убедились, что на данный момент у Вас нет камней в лоханках больше 3-4 мм или есть только песок, то купите в аптеке спорыш (горец птичий) и каждый раз, когда завариваете себе чай, добавляйте к заварке 3 щепотки измельчённого спорыша, взятого тремя пальцами, и заварите вместе с чаем. Но настаивайте подольше -15-20 минут, прикрыв заварной чайник льняной тряпочкой. Спорыш камней не растворит, но за счёт солеи кремниевой кислоты не позволяет выпадать в осадок уратам, оксалатам и фосфатам, которые сначала формируют песок, а готом и камни, Спорыш их просто выгоняет вместе с мочой!
Здесь вы найдете каталог натуральных препаратов применяемых при заболеваниях почек и выделительной системы.
Друзья мои! Мне бы хотелось поговорить с Вами ещё на многие и многие темы, чтобы вы ориентировались во многих ситуациях и помнили, что даже из очень сложных проблем можно выйти, сохранив своё здоровье, а значит и свободу (Свобода от физических страданий - это первое и самое необходимое условие свободы личности)!
Желчнокаменная болезнь (ЖКБ) — многофакторное и многостадийное заболевание, характеризующееся нарушением обмена холестерина и/или билирубина с образованием камней в желчном пузыре и/или желчных протоках. ЖКБ — одно из наиболее распространенных заболев
Желчнокаменная болезнь (ЖКБ) — многофакторное и многостадийное заболевание, характеризующееся нарушением обмена холестерина и/или билирубина с образованием камней в желчном пузыре и/или желчных протоках.
ЖКБ — одно из наиболее распространенных заболеваний человека. Она занимает третье место после сердечно-сосудистых заболеваний и сахарного диабета [8].
В развитых странах ЖКБ выявляется в среднем у 10–15% взрослого населения. В России среди различных контингентов обследованных распространенность ЖКБ колеблется в пределах 3–12%.
У женщин ЖКБ встречается в 3-4 раза чаще, чем у мужчин. Заболеваемость как среди мужчин, так и среди женщин постепенно увеличивается с возрастом, достигая максимума к 60 годам. Среди детей частота выявления ЖКБ составляет около 5%. В зависимости от химического состава выделяют
3 типа желчных камней — холестериновые (содержание холестерина 70% и выше), черные пигментные и коричневые пигментные. Холестериновые и черные пигментные камни формируются преимущественно в желчном пузыре, а коричневые — в желчных протоках. Распространенность этих типов камней во многом зависит от страны. В Европе и в России в 80 — 90% у больных встречаются холестериновые камни.
ЖКБ — многофакторное заболевание. Для формирования желчных камней и прогрессирования заболевания необходимым условием является одновременное существование и длительное действие 3 факторов: перенасыщение желчи холестерином, нарушение баланса между пронуклеирующими и антинуклеирующими факторами, снижение эвакуаторной функции желчного пузыря.
Перенасыщение желчи холестерином. Этот фактор обусловлен избыточной его продукцией или дефицитом желчных кислот. Имеет значение и наследственная предрасположенность. Риск образования желчных камней в 2–4 раза выше у лиц, родственники которых страдают ЖКБ. Важным фактором риска развития холелитиаза является избыточная масса тела. Ожирение сопровождается повышенным синтезом и экскрецией холестерина в желчь. Употребление пищи с высоким содержанием холестерина увеличивает его уровень в желчи. Пища с низким содержанием волокон замедляет кишечный транзит, это, в свою очередь, способствует повышенному всасыванию вторичных желчных кислот, в результате чего повышаются литогенные свойства желчи.
Использование пероральных контрацептивов приводит к усилению литогенных свойств желчи. У женщин, использующих противозачаточные средства, желчные камни возникают в 2 раза чаще. Прием эстрогенсодержащих препаратов в период менопаузы увеличивает риск образования желчных камней в 2,5 раза. На литогенные свойства желчи влияет прием и других препаратов. Так, клофибрат увеличивает экскрецию холестерина и повышает литогенные свойства желчи. Лечение октреотидом (сандостатином) у больных акромегалией приводит к перенасыщению желчи холестерином, снижению двигательной активности желчного пузыря и формированию желчных камней у 13–60% пациентов [1, 2].
Течение ряда заболеваний сопровождается холелитиазом. При циррозах печени желчные камни выявляют у 30% больных. При ПБЦ камни желчных протоков (чаще пигментные) встречаются у 39% больных. Высказывается мнение, что лица с HbsAg имеют повышенный риск образования желчных камней. Заболевания тонкой кишки с локализацией патологического процесса в терминальном отделе приводят к нарушению энтерогепатической циркуляции желчных кислот и, как следствие, к дисхолии. Так, при болезни Крона с преимущественной локализацией в терминальном отделе тонкой кишки частота камнеобразования достигает 26,4%. При этом нет различия в частоте формирования желчных камней между мужчинами и женщинами, а также характерной для ЖКБ возрастной зависимости [14]. На степень риска камнеобразования влияют локализация и обширность резекции тонкой кишки по поводу различных заболеваний. Субтотальная и тотальная гемиколэктомия также увеличивает риск образования желчных камней. При синдроме нарушенного всасывания тяжелой степени (глютеновая энтеропатия, резекции тонкой кишки, болезнь Крона и др.) изменяются все основные виды обмена, в том числе и всасывание желчных кислот, что способствует камнеобразованию.
Факторы, способствующие осаждению холестерина и формированию ядра кристаллизации. Матрицей для камнеобразования являются белки желчи, кристаллы холестерина или билирубина. Одним из наиболее значимых и идентифицированных пронуклеаторов является муцин-гликопротеиновый гель. Следует отметить, что в норме муцин постоянно секретируется слизистой оболочкой желчного пузыря, однако его секреция повышается при наличии литогенной желчи. К белкам, ускоряющим осаждение холестерина, кроме муцина относят N-аминопептидазу, кислый α1-гликопротеин, иммуноглобулины, фосфолипазу С; к антинуклеаторам — аспирин и другие НПВС. Аполипопротеины А1 и А2 замедляют осаждение холестерина. При этом похудание сопровождается увеличением содержания муцина и кальция в пузырной желчи и тем самым способствует образованию желчных камней.
Факторы, приводящие к нарушению основных функций желчного пузыря (сокращение, всасывание, секреция и др.). В желчном пузыре происходит концентрация желчи за счет всасывания слизистой оболочкой Na+, Cl-, HCO-. В то же время стенка желчного пузыря фактически непроницаема для билирубина, холестерина и желчных кислот, в результате чего происходит сгущение желчи и концентрация ее основных компонентов увеличивается в 5–10 раз. При сохраненной сократительной функции желчного пузыря осуществляется постоянное опорожнение его содержимого, в том числе и от билиарного сладжа (БС), способного спровоцировать образование желчных камней. Застой желчи в желчном пузыре при сохраненной его концентрационной функции значительно увеличивает риск камнеобразования. Опорожнение желчного пузыря затрудняется при метеоризме, беременности, а также уменьшении чувствительности и числа рецепторов к холецистокинину, мотилину и другим стимуляторам двигательной активности, что отмечается при хроническом и ксантогранулематозном холецистите, холестерозе желчного пузыря. С возрастом снижается чувствительность рецепторного аппарата желчного пузыря к различным стимуляторам, в том числе и к холецистокинину.
Перенасыщение желчи холестерином — результат нарушения сложных биохимических процессов, основными из которых является усиление активности гидроксиметилглутарил-коэнзим А-редуктазы (ГМГ-КоА- редуктаза), приводящее к увеличению синтеза холестерина, или снижение активности холестерин-7α-гидроксилазы, приводящее к уменьшению синтеза желчных кислот. Эти 2 фермента считаются ключевыми в билиарном литогенезе. Холестерин не растворим в водной среде и выводится из печени в виде смешанных мицелл (в соединении с желчными кислотами и фосфолипидами), которые являются водорастворимыми. Смешанные мицеллы способны удерживать холестерин в стабильном состоянии. При перенасыщении желчи холестерином весь холестерин не может быть транспортирован в виде смешанных мицелл. Его избыток транспортируется в фосфолипидных пузырьках, которые нестабильны, легко агрегируются, и такая желчь называется литогенной. При этом образуются крупные многослойные пузырьки, из которых осаждаются кристаллы моногидрата холестерина [11], создавая основу для формирования различных вариантов БС. В состав БС кроме кристаллов моногидрата холестерина могут входить соли кальция — билирубинат кальция, карбонат и фосфат кальция, муцин-гликопротеиновый гель и другие компоненты. При сохранении условий для холелитиаза со временем формируются желчные камни. Темпы роста конкрементов составляют 3–5 мм в год, а в отдельных случаях и больше.
Широкое распространение ультразвукового метода исследования (УЗИ) способствовало выявлению ЖКБ на ранней, предкаменной, стадии. Однако практического применения эти достижения клинической гастроэнтерологии, к сожалению, не нашли. Одной из причин является отсутствие клинической классификации, в которой выделялись бы начальные стадии заболевания.
Первая, наиболее значимая попытка выделить начальные стадии заболевания была предпринята в классификации ЖКБ, предложенной еще в 1974 г. D. M. Small, в которой 3 из 5 стадий можно было обозначить как предкаменные [5]. Однако классификация из-за своей сложности не получила применения в клинике и имела больше теоретическое, чем практическое значение.
Более удобная для клинического применения классификация ЖКБ была предложена Х. Х. Мансуровым в 1982 г. [4]. В клиническом периоде ЖКБ, в котором автор выделил 3 стадии, ее начальная стадия обозначена автором как физико-химическая. Однако для выявления этой стадии необходимо проведение биохимического и микроскопического исследования желчи.
Другие, заслуживающие внимания классификации ЖКБ отражали лишь особенности клинического течения заболевания [2, 3].
В 2002 г. Съездом научного общества гастроэнтерологов России была принята новая классификация ЖКБ, в которой выделены 4 стадии заболевания [5].
I стадия — начальная, или предкаменная:
- густая неоднородная желчь;
- формирование билиарного сладжа: с наличием микролитов; с наличием замазкообразной желчи (ЗЖ); с сочетанием замазкообразной желчи с микролитами.
II стадия — формирование желчных камней:
- по локализации: в желчном пузыре; в общем желчном протоке; печеночных протоках;
- по количеству конкрементов: одиночные; множественные;
- по составу: холестериновые; пигментные; смешанные;
- по клиническому течению: латентное течение; с наличием клинических симптомов — болевая форма с типичными желчными коликами; диспепсическая форма; под маской других заболеваний.
III стадия — стадия хронического рецидивирующего калькулезного холецистита.
IV стадия — стадия осложнения.
Выявление ЖКБ на ее начальной стадии — формирования БС — предоставляет широкие возможности для первичной профилактики холелитиаза. II стадия позволяет более четко определить показания для различных видов консервативной терапии или хирургического лечения. На III стадии в виде хронического рецидивирующего калькулезного холецистита основным методом лечения является оперативное вмешательство (при отсутствии к нему противопоказаний).
Согласно предложенной классификации, могут быть сформулированы следующие варианты диагнозов: желчнокаменная болезнь, билиарный сладж (замазкообразная желчь в желчном пузыре), дисфункция желчного пузыря и сфинктера Одди; желчнокаменная болезнь, холецистолитиаз (одиночный конкремент в желчном пузыре), латентное течение; желчнокаменная болезнь, хронический рецидивирующий калькулезный холецистит (множественные конкременты желчного пузыря) с приступами желчных колик; желчнокаменная болезнь, хронический рецидивирующий калькулезный холецистит (множественные конкременты желчного пузыря), отключенный желчный пузырь, билиарный панкреатит.
Около 80% больных ЖКБ не предъявляют жалоб. В ряде случаев заболевание сопровождается различными диспепсическими расстройствами. Классическим симптомом ЖКБ является желчная колика. Приступы желчных колик обычно связаны с погрешностью в диете и развиваются после обильного приема жирной, жареной или острой пищи.
В настоящее время принята следующая характеристика желчной колики [8]:
- сильные боли продолжительностью от 15 мин до 5 ч;
- локализация боли в эпигастрии, правом подреберье, иногда с иррадиацией в спину, под правую лопатку;
- больной нуждается в постельном режиме и применении лекарственных препаратов;
- боли возникают чаще всего вечером или ночью;
- боли рецидивируют с различными интервалами.
Заболевание может протекать медленно или характеризоваться быстрым прогрессирующим течением с различными осложнениями.
Для диагностики ЖКБ применяют лабораторные и инструментальные методы исследования.
Лабораторные показатели при неосложненном течении ЖКБ, как правило, не изменены. После приступа желчной колики в 40% случаев выявляется повышение активности сывороточных трансаминаз, в 23–25% — ЩФ, ГГТП, в 45–50% повышение уровня билирубина. Через неделю после приступа показатели, как правило, приходят в норму. Если течение заболевания осложняется развитием острого холецистита, то отмечаются лейкоцитоз и ускорение СОЭ.
Инструментальные методы исследования играют ведущую роль в диагностике ЖКБ. Основным из них является УЗИ, позволяющее выявить заболевание на стадии формирования БС [7]. Трансабдоминальное ультразвуковое сканирование (ТУС) выявляет конкременты в желчном пузыре в 90–98% и холедохолитиаз в 40–70% случаев. С помощью УЗИ определяют размеры камней, их количество, локализацию, подвижность, в определенной мере и структуру. УЗИ позволяет судить и о двигательной активности желчного пузыря. Для этого изучают объем пузыря натощак и после желчегонного завтрака. Ультрасонография дает возможность оценить состояние стенки желчного пузыря, например установить наличие или отсутствие воспалительного процесса, холестероза, внутристеночных абсцессов. При осложненном течении ЖКБ с помощью УЗИ оценивают степень деструкции стенки желчного пузыря и состояние околопузырного пространства.
Ультразвуковым критерием диагностики камней в желчном пузыре является триада признаков: наличие плотных эхоструктур, ультразвуковая тень позади камня (при мягких холестериновых камнях тень может быть слабой или отсутствовать), подвижность камня.
Рентгеновские методы отошли на второй план, однако не утратили своего значения. Диагностическая ценность пероральной холеграфии в выявлении холелитиаза не превышает 80–85%, а внутривенной — 50–60%.
Компьютерная томография (КТ) применяется как дополнительный метод, с целью оценки состояния тканей, окружающих желчный пузырь и желчные пути, а также для обнаружения обызвествления в желчных камнях при решении вопроса о литолитической терапии.
Диагностическая ценность ЭРХПГ в выявлении холедохолитиаза составляет 79–98%. Ложноотрицательные результаты обусловлены небольшими по размеру конкрементами, а также рентгенонегативными камнями.
При ЭРХПГ в ряде случаев развиваются осложнения, такие, как острый панкреатит, острый холецистит, гнойный холангит, нагноение кисты поджелудочной железы, кровотечения, травмы холедоха, попадание контрастного вещества в ретродуоденальную клетчатку. ЭРХПГ в 15% случаев не выявляет мелкие (
А. А. Ильченко, доктор медицинских наук
НИИ гастроэнтерологии, Москва
Читайте также:


