Карциноид легкого метастазы в кости
Карциноидные опухоли имеют нейроэндокринное происхождение и являются наиболее частыми эндокринными опухолями ЖКТ, составляя метаболит 5-гидроксииндолуксусной кислоты [5-HIAA] в моче), поэтому карциноидный синдром обычно проявляется при метастазах в печени или других органах.
Проявления опухоли варьируют в зависимости от локализации. Определение злокачественности основано не на гистологической картине, а на наличии метастазов. Особенности роста: медленная прогрессия с развитием метастазов через 7-14 лет; метастатический потенциал зависит от глубины инвазии и размера:
• Менее 1 см: низкая вероятность.
• 1-2 см: поведение опухоли неясно (метастазирование > тощая >> двенадцатиперстная), прямая кишка - 12-20%, червеобразный отросток- 15-20%, толстая кишка- 7-10%, желудок- 5-10%. Ретроспективные данные: червеобразный отросток - 40% > прямая кишка - 12-15% > тонкая кишка - 10-14%. Мультицентричный рост: подвздошная кишка - 25-30% случаев, толстая кишка - 3-5%.
б) Симптомы карциноида:
• Ранний период (наиболее часто): случайные бессимптомные находки при колоноскопии или операциях по поводу других заболеваний органов брюшной полости.
• Средние размеры: перемежающиеся нечеткие боли в животе (частичная/перемежающаяся обструкция, интестинальная ишемия после приема пищи).
• Метастазы:
- Карциноидный синдром ( интестинальная обструкция в 50-75% случаев.
• Ассоциированные симптомы: ассоциированные опухоли при синдроме множественной эндокринной неоплазии тип I (MEN-I) - карциноиды органов, производных передней эмбриональной кишки.

а - пациентка в момент прилива крови к лицу — выраженный карциноидный синдром
б - пассаж бария в тонкой кишке. Карциноидная опухоль в середине подвздошной кишки.
Виден шестимиллиметровый полип на широком основании с гладкой поверхностью (показан стрелкой) в сочетании с фокальным сужением просвета кишки.
У этого небольшого поражения есть микроскопические метастазы в брыжеечные лимфатические узлы.
в - карциноидный синдром (компьютерная томограмма). В брыжейке тонкой кишки обнаружено двухсантиметровое образование с кальцинированным центром (показано стрелкой).
От тонкой кишки к нему лучеобразно расходятся толстые полосы — опухолевая инфильтрация сосудистых пучков с внутрисосудистыми изменениями
г - пассаж бария в тонкой кишке. Карциноидная опухоль. Складки многих петель тонкой кишки фиксированы в направлении центра ее брыжейки, петли кишечника фокально расширены
в) Дифференциальный диагноз:
• СРК или спазмы.
• Некарциноидные опухоли ЖКТ: рак толстой кишки, рак тонкой кишки (проксимальные отделы > дистальных), желудка/поджелудочной железы, женских половых органов, канцероматоз, GIST, лимфома, меланома (пигментная, беспигментная), мезотелиома и т.д.
• Доброкачественные опухоли: липома, лейомиома и т.д.
г) Патоморфология карциноида
Макроскопическое исследование карциноида:
• Субмукозный узел/утолщение или полип (сидячий/на ножке) с цветом, варьирующим от желтовато-серого до розовато-коричневого; при увеличении размеров => изъязвление, кольцевидная форма, обтурация кишки, перитонеальный/мезентериальный фиброз.
• Распространенность опухоли на момент выявления: местнораспространенная/наличие метастазов в 3-5% случаев карциноидов прямой кишки, 13-38% карциноидов органов, производных средней эмбриональной кишки => печень, брюшина, сальник, легкие, кости, вовлечение лимфатических узлов (80%), симультанные сателлитные опухоли > 25-30%.
• Вторичные изменения: карциноидная болезнь сердца (бляшковидный фиброз эндокарда и утолщение клапанов правого сердца).
• Ассоциированные опухоли: рак толстой кишки в 2-5% случаев при карциноиде толстой кишки и 30-60% при карциноиде подвздошной кишки; другие ассоциированные опухоли: лимфома, рак молочной железы.
Микроскопическое исследование карциноида:
• Подслизистые гнездные скопления круглых/полигональных клеток с выраженными ядрышками и эозинофильными гранулами в цитоплазме.
• Пять гистологических вариантов: островковый, трабекулярный, гландулярный, недифференцированный, смешанный.
Иммуногистохимия. Хромогранин A (CgA) и положительная реакция на синаптофизин, дополнительно:
• Карциноиды органов, производных передней эмбриональной кишки: неарген-таффинные, аргирофильные, продуцируют 5-гидротриптофан.
• Карциноиды органов, производных средней эмбриональной кишки (от двенадцатиперстной до середины поперечно-ободочной кишки): аргентаффинные, аргирофильные, часто мультицентричные, продуцируют несколько вазоактив-ных веществ —> карциноидный синдром.
• Карциноиды органов, производных задней эмбриональной кишки (от дисталь-ной поперечно-ободочной до прямой кишки): редко аргентафинные или аргирофильные, обычно солитарные; карциноидный синдром развивается менее чем в 5% случаев карциноидов толстой кишки и почти никогда при локализации в прямой кишке (не продуцируют серотонин).
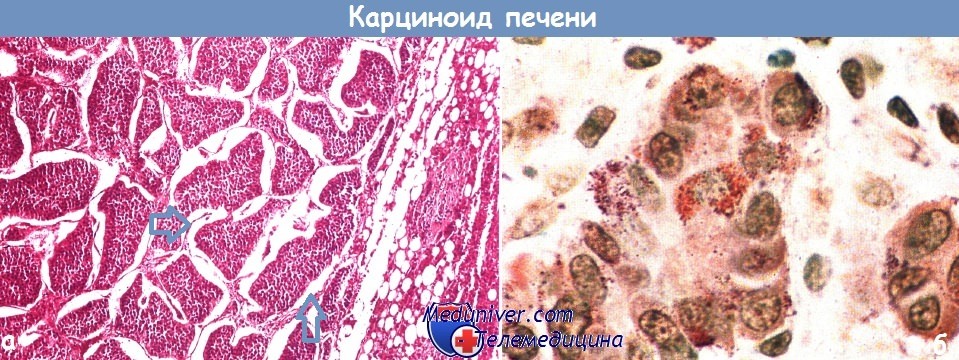
Гистологический препарат метастатического карциноида печени (а). Видны типичные островки правильной формы. Окраска гематоксилин-эозином (х 150).
После обработки щелочным диазореактивом при большем увеличении видны красно-коричневые нейросекреторные гранулы (б) (х 480).
Стрелки - островки метастазов карциноида.
д) Обследование прика карциноиде
Необходимый минимальный стандарт:
- При подозрительных симптомах => скрининговые тесты:
• Хромогранин А (плазма): положительный в 75-90% случаев карциноидов органов, производных передней, средней и задней эмбриональных кишок.
• Уровень 5-HIAA (случайный образец мочи или моча, собранная за 24 часа): положительный в 70-85% случаев карциноидов органов, производных передней, средней эмбриональных кишок, но отрицательный при карциноидах органов, производных задней эмбриональной кишки.
- Положительный скрининг-тест, биопсия, данные методов медицинской визуализации:
• Эндоскопия: тонкая кишка - капсульная эндоскопия; толстая кишка - колоноскопия; прямая кишка - колоноскопия и эндоректальная ультрасонография.
• Методы лучевой визуализации:
- Сцинтиграфия с меченым ( 111 In) октреотидом: чувствительность - 80-90%.
При наличии метастазов: эхокардиография.
Дополнительные исследования (необязательные):
• ПЭТ, ПЭТ-КТ: ценность исследования сомнительна в связи с медленным ростом опухоли и низким потенциалом к метастазированию.
• Лабораторные анализы: анемия, функция печени (альбумин, ПТИ, АЧТВ) и почек.
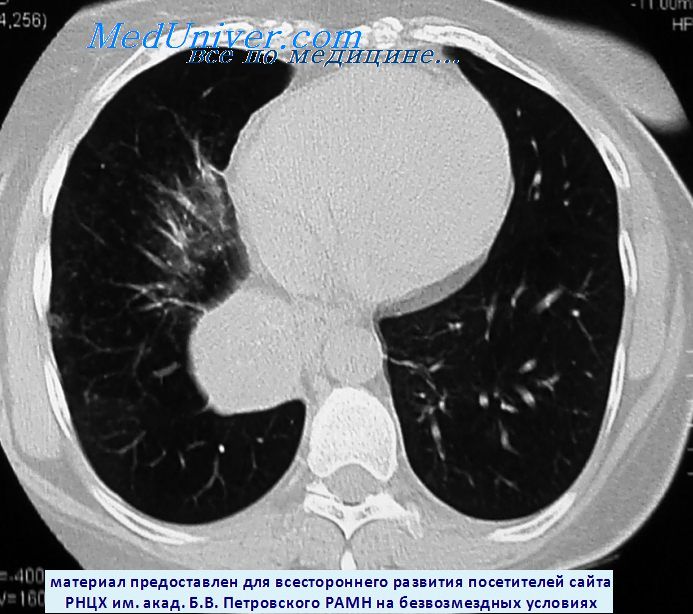
Компьютерная томограмма при карциноиде нижней доли правого легкого 
Удаленный препарат карциноида нижней доли правого легкого
е) Классификация карциноида:
• Основанная на происхождении органа: производные передней, средней и задней эмбриональных кишок.
• Основанная на локализации: тонкая кишка, червеобразный отросток, толстая и прямая кишка.
• Основанная на стадии: локализованная, местнораспространенная (размер, прорастание в другие структуры), регионарные метастазы, отдаленные метастазы.
• Основанная на секреторной активности: функционирующие и нефункционирующие.
ж) Лечение карциноида без операции. С паллиативной целью (неоперабельный или инкурабельный больной с распространенной опухолью):
• Карциноидный синдром (гиперемия, диарея, хрипы в легких): аналоги соматостатина (октреотид).
• Контроль/редукция опухоли: преимуществ при назначении обычной химиотерапии или лучевой терапии нет => внутриартериальное введение 5ФУ? Стерптозотоцин? Системное введение фтордеоксиуридина (FUDR) + доксорубицин? Интерферон? Аналоги соматостатина, меченые радиоактивными изотопами.
• Октреотид в качестве предоперационной подготовки => профилактика карциноидных кризов.
• Поддерживающее лечение: например, при диарее - лоперамид, холестирамин и т.д.
з) Операция при карциноиде
Показания:
• Радикальное: стандартная онкологическая резекция = метод выбора у всех операбельных пациентов при резектабельной опухоли => предотвращение локальных осложнений, уменьшение секреции гормонов, предотвращение вторичных изменений.
• Паллиативное: паллиативная резекция, циторедукция, клиновидная резекция => предотвращение обструкции кишки, снижение выраженности эндокринной симптоматики.
Хирургический подход:
• Карциноид червеобразного отростка:
- метастазы в 0-3% случаев): правосторонняя гемиколэктомия.
- 2 см, основание червеобразного отростка, продукция слизи (метастазы в 30% случаев): правосторонняя гемиколэктомия.
• Карциноид тонкой и толстой кишки: стандартная онкологическая резекция
• Карциноид прямой кишки:
- 2 см или инвазия в мышечную пластинку слизистой: онкологическая резекция.
• Метастазы в печени: резекция печени (стандартная или метастазэктомия), радиочастотная аблация, химиоэмболизация; ортотопическая трансплантация печени.
• Профилактическая холецистэктомия (в случаях паллиативной резекции) для уменьшения билиарной токсичности при лечении октреотидом.
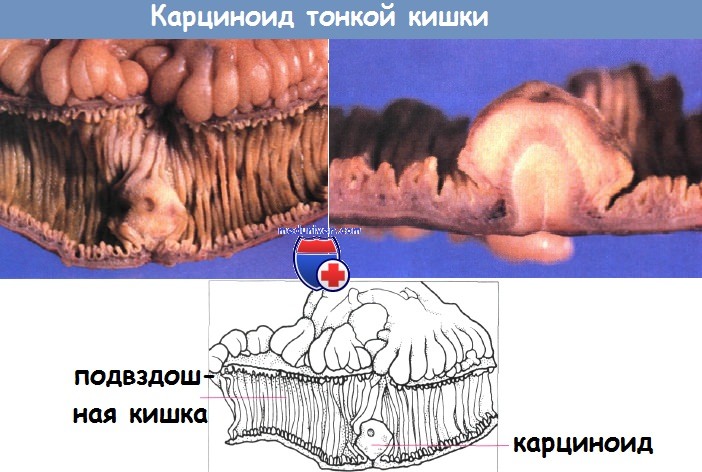
Карциноидная опухоль подвздошной кишки (вверху) и разрез поверхности того же самого препарата (внизу), демонстрирующий подслизистое расположение опухоли.
Желтая окраска — результат фиксации формалином.
и) Результаты лечения карциноида. Пятилетняя выживаемость: общая - 65-75% => в зависимости от локализации и распространенности опухоли:
• Карциноид тонкой кишки: общая - 70-80%, при местнораспространенном заболевании - 90-95%, при вовлечении лимфоузлов - 75-85%, при отдаленных метастазах - 40-50%.
• Карциноид червеобразного отростка: общая - 70-80%, при местнораспространенном заболевании - 90-95%, при вовлечении лимфоузлов - 75-85%, при отдаленных метастазах - 35-45%.
• Карциноид прямой кишки: общая - 85-90%, при местнораспространенном заболевании - 90-95%, при вовлечении лимфоузлов - 45-55%, при отдаленных метастазах - 5-15%.
• Карциноид толстой кишки: при местнораспространенном заболевании-45-95%, при вовлечении лимфоузлов - 25-75%, при отдаленных метастазах - 10-30%.
к) Наблюдение и дальнейшее лечение карциноида:
• При появлении метастазов карциноида в печени: резекция, химиоэмболизация, криотерапия, инфузия химиопрепаратов в печеночную артерию.
• Сцинтиграфия с меченым октреотидом и анализы крови регулярно.
• Если необходимо, циторедуктивная хирургия.
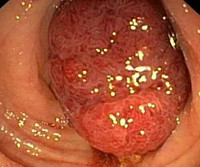
Карциноид – редкое, потенциально злокачественное новообразование из группы нейроэндокринных опухолей. Располагается в органах пищеварительной и дыхательной системы. Выделяет большие количества биологически активных веществ. Карциноид может долго протекать бессимптомно. В последующем возникают приливы, сопровождающиеся покраснением верхней половины тела, тахикардией и гипотонией. Возможны диарея и боли в животе. В запущенных случаях могут развиваться кровотечения, кишечная непроходимость или ателектаз легкого. Диагноз карциноида устанавливается на основании симптомов, УЗИ, КТ, лабораторных анализов и других исследований. Лечение – операция, химиотерапия.
- Причины карциноида
- Патогенез
- Симптомы карциноида
- Осложнения
- Диагностика
- Лечение карциноида
- Прогноз
- Цены на лечение
Общие сведения
Карциноид – редкая, медленнорастущая гормонально активная опухоль, происходящая из клеток APUD-системы. По клиническому течению напоминает доброкачественные новообразования, однако склонна к отдаленному метастазированию. Карциноид рассматривается, как потенциально злокачественная неоплазия. Чаще поражает желудок и кишечник, реже встречается в легких, поджелудочной железе, желчном пузыре, вилочковой железе или урогенитальном тракте.
Обычно карциноид диагностируется в возрасте 50-60 лет, хотя может выявляться и у молодых пациентов. Составляет 0,05-0,2% от общего количества онкологических заболеваний и 5-9% от общего количества неоплазий желудочно-кишечного тракта. По одним данным, мужчины страдают карциноидом несколько чаще женщин, по другим заболевание одинаково часто поражает представителей обоих полов. Лечение осуществляют специалисты в области онкологии, гастроэнтерологии, пульмонологии, абдоминальной хирургии, торакальной хирургии и эндокринологии.

Причины карциноида
Патогенез
В 50-60% случаев карциноиды располагаются в области аппендикса, в 30% - в области тонкого кишечника. Возможно поражение желудка, толстого кишечника, прямой кишки, поджелудочной железы, легких, яичников и некоторых других органов. Существует определенная корреляция между локализацией карциноида и уровнем серотонина в организме больного. Наибольшее количество серотонина выделяют карциноиды, расположенные в подвздошной кишке, тощей кишке и правой половине толстого кишечника. Для опухолей бронхов, двенадцатиперстной кишки, желудка и поджелудочной железы характерен более низкий уровень гормональной активности.
Из-за медленного роста, небольшого размера и длительного бессимптомного течения карциноиды долгое время рассматривались, как доброкачественные новообразования. Однако в последующем выяснилось, что опухоли данной группы часто метастазируют. При карциноидах тонкого кишечника отдаленные метастазы выявляются у 30-75% пациентов, при поражениях толстого кишечника – у 70%. Вторичные онкологические процессы обычно выявляются в регионарных лимфоузлах и печени, реже – в других органах.
При поражении полых органов карциноиды локализуются в подслизистом слое. Опухоли растут как в направлении наружной стенки кишечника, так и в сторону полости органа. Обычно диаметр карциноида не превышает 3 см. Новообразование плотное, желтое или серовато-желтое на разрезе. Различают три основных типа гистологического строения карциноидов:
- с образованием трабекул и солидных гнезд (тип А);
- в виде узких лент (тип В);
- с псевдожелезистым строением (тип С).
При проведении аргентафинной и хромафинной реакций в цитоплазме клеток исследуемого образца определяются серотонинсодержащие зерна.
Симптомы карциноида
Для карциноидных опухолей характерно длительное бессимптомное течение. Патогномоничным признаком являются приступообразные приливы, сопровождающиеся внезапной гиперемией лица, шеи, затылка и верхней половины туловища. Распространенность гиперемии при карциноиде может различаться – от локального покраснения лица до распространенного изменения окраски всей верхней части тела. Во время приливов возникают чувство жара, онемения или жжения в зоне гиперемии. Возможны покраснение конъюнктивы, слезотечение, усиленное слюноотделение и отек лица.
Наряду с перечисленными симптомами в период приступов у больных карциноидом наблюдаются учащение пульса и снижение АД. Реже приливы сопровождаются повышением артериального давления. Приступы при карциноиде развиваются без видимых причин либо возникают на фоне физической нагрузки, эмоционального стресса, приема некоторых медикаментов, употребления алкоголя, острой и жирной пищи. Продолжительность приступа обычно составляет от 1-2 до 10 минут, реже – несколько часов или дней. На начальных стадиях карциноида приливы наблюдаются 1 раз в несколько недель или месяцев. В последующем частота приступов увеличивается до нескольких раз в день.
С учетом особенностей течения выделяют четыре вида приливов при карциноидах. Продолжительность приступов первого типа (эритематозного) составляет несколько минут. Зона гиперемии ограничивается лицом и шеей. Второй тип приливов длится 5-10 минут. Лицо больного карциноидом становится цианотичным, нос приобретает красно-пурпурный оттенок. Приступы третьего типа – самые длительные, могут продолжаться от нескольких часов до нескольких суток. Проявляются усиленным слезоотделением, гиперемией конъюнктивы, артериальной гипотонией и диареей. При четвертом типе приливов наблюдается возникновение ярко-красных пятен в области шеи и верхних конечностей.
Приливы являются частью карциноидного синдрома и развиваются у 90% пациентов, страдающих карциноидами. Наряду с приливами у 75% больных возникают поносы, обусловленные усилением моторной функции кишечника под действием серотонина. Выраженность диареи при карциноиде может существенно различаться, при многократном жидком стуле могут возникать гиповолемия, гипопротеинемия, гипокальциемия, гипокалиемия и гипохлоремия. Возможен также бронхоспазм, сопровождающийся экспираторной одышкой, жужжащими и свистящими сухими хрипами.
Со временем у половины пациентов с карциноидом возникает фиброз эндокарда, обусловленный влиянием пиковых выбросов серотонина. Отмечается преимущественное поражение правых отделов сердца с формированием недостаточности трикуспидального клапана. Наряду с перечисленными симптомами при карциноидах могут выявляться пеллагроподобные изменения кожи, фиброзирующий стеноз уретры, фиброзные изменения и сужение сосудов брыжейки. Иногда у больных карциноидом наблюдается образование спаек в брюшной полости с развитием кишечной непроходимости.
При проведении хирургического вмешательства или инвазивной процедуры могут развиваться карциноидные кризы, угрожающие жизни больного. Криз проявляется приливом, внезапным падением АД (возможен сосудистый коллапс), выраженным учащением частоты сердечных сокращений, повышением температуры тела, обильным потоотделением и резким бронхоспазмом. В отдельных случаях карциноидные кризы возникают спонтанно или на фоне стресса.
Осложнения
При метастазировании чаще всего поражается печень. При распространенных вторичных очагах наблюдается увеличение печени, желтуха и повышение активности трансаминаз. При метастазах карциноида в брюшину возможен асцит. У некоторых больных выявляются метастазы в кости, поджелудочную железу, головной мозг, кожу, яичники или грудную клетку. При поражении скелета у пациентов с карциноидом возникают боли в костях, при метастазах в поджелудочную железу – боли в эпигастральной области с иррадиацией в спину, при поражении головного мозга – неврологические расстройства, при метастазах в грудную клетку – одышка и кашель. В ряде случаев небольшие метастатические очаги при карциноиде протекают без клинических проявлений и обнаруживаются только при проведении инструментальных исследований.
Диагностика
Из-за возможного бессимптомного течения, медленного прогрессирования и небольшого размера первичного очага диагностика карциноида может быть сопряжена с определенными затруднениями. Специфическими лабораторными исследованиями, позволяющими подтвердить наличие нейроэндокринной опухоли, являются определение уровня серотонина в плазме крови и уровня 5-гидроксииндолуксусной кислоты в моче. Для определения локализации первичной неоплазии и метастатических очагов используют сцинтиграфию с октреотидом.
В ряде случаев карциноид удается обнаружить при проведении эндоскопического исследования. При подозрении на поражение желудка назначают гастроскопию, толстого кишечника – колоноскопию, прямой кишки – ректороманоскопию, бронхов – бронхоскопию и т. д. Во время эндоскопии осуществляют биопсию с последующим гистологическим исследованием образца ткани. Наряду со сцинтиграфией в процессе выявления карциноида и метастатических очагов могут использоваться МРТ и КТ органов брюшной полости, рентгенография грудной клетки, селективная ангиография, сцинтиграфия всего скелета и другие исследования.
Для оценки распространенности карциноида также могут применяться лабораторные методы, в частности – определение уровня хроматогранина А в крови. Повышение концентрации хроматогранина А более 5000 мг/мл свидетельствует о наличии множественных метастазов карциноида. При наличии карциноидного синдрома может потребоваться проведение дифференциальной диагностики с другими нейроэндокринными опухолями, медуллярной опухолью щитовидной железы и мелкоклеточным раком легкого. При отсутствии приливов карциноид аппендикса иногда приходится дифференцировать с хроническим аппендицитом, поражение толстого кишечника – с раком толстой кишки, метастазы в печень – с другими заболеваниями печени, сопровождающимися желтухой и гепатомегалией.
Лечение карциноида
Основным методом лечения карциноида является хирургическое вмешательство. При неоплазиях аппендикса выполняют аппендэктомию, при опухолях тощей и подвздошной кишки проводят резекцию зоны поражения в сочетании с удалением участка брыжейки и регионарных лимфоузлов. При карциноидах толстого кишечника осуществляют гемиколэктомию. При одиночных метастазах в печени возможна сегментарная резекция органа. При множественных метастазах иногда используют эмболизацию печеночных артерий, криодеструкцию или радиочастотную деструкцию, но эффективность этих методов лечения, а также вероятность развития осложнений недостаточно изучены из-за небольшого количества наблюдений.
Химиотерапия при карциноиде малоэффективна. Некоторое увеличение продолжительности жизни отмечено при назначении фторурацила с стрептозоцином, однако применение этих лекарственных средств ограничено из-за тошноты, рвоты, негативного влияния на почки и систему кроветворения. Медикаментозная терапия карциноида обычно заключается в использовании аналогов соматостатина (октреотида, ланреотида), возможно – в сочетании с интерфероном. Использование данной комбинации препаратов позволяет устранить проявления болезни и уменьшить скорость опухолевого роста.
Прогноз
Прогноз при карциноидах относительно благоприятный. При раннем выявлении новообразования, отсутствии отдаленных метастазов и успешном радикальном хирургическом вмешательстве возможно выздоровление. Средняя продолжительность жизни составляет 10-15 лет. Причиной гибели пациентов с распространенными формами карциноида обычно становятся сердечная недостаточность вследствие поражения трикуспидального клапана, кишечная непроходимость при спаечном процессе в брюшной полости, раковая кахексия или нарушения функции различных органов (обычно – печени), обусловленные отдаленным метастазированием.
Карциноид легкого — это опухоль, которая развивается из нейроэпителиальных клеток слизистой оболочки дыхательных путей и паренхимы. Заболевание считается редким и занимает всего 2% в общей структуре онкологической патологии респираторной системы. Карциноидные опухоли легких встречаются практически в любом возрасте, однако наиболее часто их выявляют у людей от 45 до 55 лет. Женщины болеют больше мужчин. Конкретные причины остаются неизвестными, однако существуют научные данные, согласно которым карциноид, в отличие от многих других онкологических заболеваний легких, не связан с курением.
- Классификация
- Клиническая картина
- Диагностика
- Лечение
- Прогноз
Классификация
По морфологическим и прогностическим свойствам выделяют типичный и атипичный карциноид легкого. Первый вариант наиболее распространен и встречается практически в 90% случаев. Он представлен более зрелыми клетками, характеризуется невысокой вероятностью метастазирования в лимфатические узлы, легкие, печень, кости и других органы. Типичный карциноид легкого характеризуется медленным развитием. При правильном и своевременном лечении пятилетняя выживаемость составляет 90-100%. Для типичного карциноида легкого характерна локализация в центральных отделах органа, то есть он располагается в крупных бронхах.
Атипичный вариант встречается намного реже. Он состоит из малодифференцированных, незрелых клеток, имеет высокую склонность к метастазированию как в лимфатические узлы, так и в отдаленные органы и ткани. Имеет агрессивное течение. Атипичный карциноид чаще располагается в периферических отделах легкого, то есть в мелких бронхах.
Для выбора тактики лечения и прогноза важно определить стадию опухоли по системе TNM. В зависимости от размеров и особенностей роста первичного очага, состояния регионарных лимфоузлов и распространения процесса по организму, выделяют 4 стадии, где первая является наиболее благоприятной, а последняя, наоборот, плохо поддается лечению и имеет высокие показатели летальности.
Клиническая картина
Симптоматика при карциноиде зависит от его локализации, типа и стадии. При опухоли в крупных центральных бронхах возникают такие признаки как непродуктивный кашель, одышка, кровохарканье, боли в области грудной клетки, частые пневмонии. Если карциноид располагается в периферических отделах легкого, клиническая картина дополняется признаками обструктивного синдрома или бронхиальной астмы.
Интересной особенностью данной опухоли является так называемый паранеопластический синдром. Суть его заключается в том, что клетки карциноида способны продуцировать различные биологически активные вещества (гормоны), например, серотонин, АКТГ. Эти вещества попадают в кровоток и могут изменять работу внутренних органов или влиять на ход биохимических реакций. Паранеопластический синдром может проявляться периодическим кризовым повышением давления с покраснением кожных покровов и последующим их посинением. Также характерны схваткообразные боли в области живота, диарея, одышка. При длительном существовании гормонально активного карциноида может появиться сердечная недостаточность. Следует учитывать, что в некоторых случаях заболевание протекает бессимптомно.
Диагностика
Для того чтобы выявить заболевание назначают комплексное обследование, в которое могут быть включены следующие методы:
- Рентгенография легких. Является методом первой линии диагностики карциноида легкого. Выполняется в двух проекциях.
- Компьютерная томография органов грудной клетки. Имеет высокое разрешение, которое позволяет с высокой точностью установить размеры и локализацию опухоли. Используется как в диагностике, так и с целью динамического наблюдения за пациентом после лечения.
- Эндоскопическое исследование дыхательных путей. Положительной стороной метода является возможность изучить состояние гортани, трахеи и бронхов, визуально оценить опухолевый очаг, определить его точные размеры. Кроме того, во время эндоскопии можно получить образец тканей для цитологического исследования. Данный метод информативен при локализации карциноида легкого в крупных центральных бронхах, так как мелкие непроходимы для эндоскопа.
- Позитронно-эмиссионная томография. Метод хорошо зарекомендовал себя в визуализации опухоли легкого и вторичных метастатических поражений лимфатических узлов, тканей и органов.
- Ультразвуковое исследование. Помогает выявить отдаленные метастазы.
- Тонкоигольная биопсия легкого. Помогает точно определить тип опухоли. Особенно актуальна при расположении карциноида в периферических отделах.
- Определение уровня опухолевых маркеров. При данном типе опухоли к ним относят нейроспецифическую елоназу (HCE), эмбриональный раковый антиген (РЭА)
Также пациенту выполняется общий и биохимический анализ крови, общий анализ мочи, коагулограмма, определение группы крови и резус фактора, определение антител к ВИЧ, гепатиту С, бледной трепонеме и др. По показаниям проводятся дополнительные методы исследования. Например, в случае подозрения на метастазы в костях используется сцинтиграфия.
Лечение
Основным методом лечения карциноида легкого является оперативное вмешательство. Различают несколько его видов:
- Сублобарная резекция — удаление относительно небольшого участка легкого, вместе с новообразованием.
- Билобэктомия, лобэктомия и сегментэктомия — резекция анатомических составляющих органа (удаляются одна, две доли или же сегмент).
- Пневмонэктомия — удаление всего легкого. Этот вид операции применяют при распространении карциноида на значительную часть органа.
Дополнительно во время операции проводится лимфодиссекция (удаление лимфатических узлов) для профилактики распространения опухолевого процесса.
Кроме того, хирургическое лечение делится на радикальное и паллиативное. В первом случае удаляется все опухолевая ткань, во втором — только некоторая ее часть. Паллиативное лечение выполняется при невозможности радикального и направлено на устранение клинических проявлений опухоли и улучшение состояния пациента.
Очень часто операция дополняется химиотерапией, лучевой терапией, биотерапией. Выбор точного метода определяется гистологическим типом опухоли и ее распространенностью. Карциноид легкого особенно чувствителен к таким препаратам как цисплатин, этопозид, 5-фторурацил и другие. При назначении консервативной терапии нужно учитывать локализацию метастазов. Например, при вторичных очагах в костной системе особенно эффективна лучевая терапия и прием бисфосфонатов.
Биологическая терапия при карциноиде легкого включает в себя две группы препаратов — аналоги соматостатина и альфа-интерфероны короткого действия. Препараты из первой группы назначаются в случае наличия у пациента симптомов паранеопластического синдрома либо в случае повышенного содержания в сыворотке крови антигена плоскоклеточной карциномы. Аналоги соматостатина можно использовать как самостоятельный способ лечения в случае высокодифференцированного варианта опухоли. Альфа-интерферон может применяться самостоятельно или в комбинации с другими препаратами. Его назначают при лечении метастазов или в качестве монотерапии при высокодифференцированных опухолях. Также альфа-интерферон применяется при терапии атипичного карциноида.
Прогноз
В целом при карциноиде легкого прогноз благоприятный. Однако в этом вопросе большую роль играет тип и стадия опухоли. При типичном карциноиде пятилетняя выживаемость может составлять до 95%. В случае поражения лимфатических узлов этот показатель снижается до 78%. При атипичном карциноиде легкого 5-летняя выживаемость пациентов составляет 40-60%. Дополнительными негативными прогностическими факторами являются размеры опухоли более 3 см и высокий уровень ракового эмбрионального антигена.
Читайте также:


