Кишечная инфекция в рязанской области
Управление Роспотребнадзора по Рязанской области информирует, что ситуация, связанная с распространением в Европейском регионе инфекции, вызванной энтерогеморрагической кишечной палочкой (ЭГКП) остается сложной. По официальным данным в 11 странах подтверждены лабораторно около 2 тысяч случаев заболевания, из которых 22 закончились летальным исходом.
Наиболее неблагополучная обстановка складывается в Германии, где зарегистрировано наибольшее число пострадавших от инфекции. В основном болеет экономически активное население, доля молодых женщин составляет 61% от всех заболевших.
В настоящее время точно не установлено: где источник инфекции? Каковы механизмы передачи? Что способствует распространению инфекции?
Любая кишечная инфекция, как известно, может передаваться через пищевые продукты, воду, контактно-бытовым путем. Предполагают, что фактором передачи ЭГКП могут быть овощи, так как они употребляются очень часто в сыром виде, не всегда проходят термическую обработку и не всегда обрабатываются должным образом перед употреблением в свежем виде.
Что же делать сейчас, как обезопасить себя от новой инфекции? Людям, находящимся в Германии или недавно посетившим эту страну, при возникновении симптомов острой кишечной инфекции (повышение температуры тела, расстройство стула, боль в животе) следует немедленно обратиться за медицинской помощью. Не следует самостоятельно употреблять противодиарейные и антибактериальные препараты, так как они могут быть не эффективны, в следствие особой устойчивости микроорганизма.
Наряду с этим, обращаем внимание на соблюдение обычных гигиенических правил: регулярно мыть руки, в частности перед едой и перед приготовлением пищи, а так же после посещения туалета. Содержать в чистоте кухню, соблюдать правила хранения продуктов и приготовления пищи. Перед употреблением свежие овощи необходимо тщательно мыть и ошпаривать кипятком, разливное молоко - подвергать термической обработке.
Всемирная организация здравоохранения разработала руководство к действию в вопросах пищевой гигиены на глобальном уровне, в котором изложены пять ключевых приемов, позволяющих не допустить возникновение инфекционной болезни, передающейся с продуктами питания.
- Поддерживайте чистоту.
- Мойте руки, перед тем как брать продукты и готовить пищу;
- Мойте руки после посещения туалета;
- Промывайте и дезинфицируйте все поверхности и кухонные принадлежности, используемые для приготовления пищи;
- Предохраняйте кухню и продукты от насекомых, грызунов и других животных.
- Отделяйте сырое и приготовленное.
- Храните отдельно сырое мясо, птицу и морские продукты от других пищевых продуктов;
- Для работы с сырыми продуктами, которые в дальнейшем будут подвергаться термической обработке, используйте отдельно выделенные кухонные приборы и принадлежности, такие как ножи и разделочные доски;
- Храните продукты в закрытой посуде, для предотвращения контакта между сырыми и готовыми продуктами.
- Соблюдайте технологию приготовления блюд.
- Тщательно прожаривайте и проваривайте продукты, особенно мясо, птицу, яйца и морские продукты;
- При приготовлении мяса и птицы сок готового продукта должен быть прозрачным, а не розовым. Разогревая такие блюда, как супы и жаркое, обязательно прокипятите их.
- Храните продукты при безопасной температуре.
- Не оставляйте приготовленную пищу при комнатной температуре более чем на 2 часа;
- Охлаждайте без задержки все приготовленные и скоропортящиеся пищевые продукты (желательно ниже + 50 С);
- Держите приготовленные блюда горячими (выше +600 С) вплоть до сервировки;
- Не храните пищу долго, даже в холодильнике;
- Не размораживайте продукты при комнатной температуре.
- Используйте безопасную воду и безопасные сырые продукты.
- Используйте безопасную воду или обеспечьте ее безопасность в результате кипячения;
- Выбирайте продукты, уже подвергнутые обработке в целях повышения их безопасности, например, пастеризованное молоко;
- Тщательно мойте проточной водой фрукты и овощи, затем ошпаривайте кипятком, особенно когда они подаются в сыром виде;
- Не употребляйте продукты с истекшим сроком годности.
По состоянию на 08.06.2011г. эпидемиологическая ситуация по заболеваемости острыми кишечными инфекциями в Рязанской области стабильная, ниже эпидемического порога на 15%. Сведений о лицах, прибывших из Германии и обратившихся за медицинской помощью по поводу кишечных расстройств, из лечебно-профилактических учреждений области не поступало. По информации Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека с 28 мая 2011г. (введен мониторинг) в нашу страну из Германии прибыло 951 транспортное средство, осмотрены 57381 пассажир и 13654 члена экипажа. Людей с признаками инфекционных болезней и клиническими проявлениями диарейного синдрома не выявлено.

Кишечная инфекция, она же ротавирус, она же — кишечный или желудочный грипп — по распространённости занимает 2 место после ОРВИ.
Кишечная инфекция у детей
Ротавирусной инфекцией заражаются и взрослые, и дети, однако чаще всех болеют малыши от 6 месяцев до двух лет. Кишечная инфекция смертельно опасна из-за обезвоживания, которое у детей наступает очень быстро. Как правило, взрослые, ухаживая за больными детьми, тоже заражаются кишечной инфекцией.
Заражение кишечной инфекцией
Основной путь заражения — фекально-оральный (не тщательно вымытые руки после туалета), в меньшей степени — воздушно-капельный. Заразиться можно только от больного человека, который особенно опасен первые 5 дней заболевания, а также в конце инкубационного периода, когда симптомов ещё нет. После выздоровления человека вирус выделяется ещё 30-50 дней.
Источником заражения могут стать и невымытые инфицированные продукты, некипячёная вода, в том числе бутилированная.
У кишечной инфекции есть сезонность: осень-зима.
Симптомы кишечной инфекцией
Ротавирус поражает слизистую желудка и тонкого кишечника, это нарушает переваривание пищи и становится причиной сильной диареи, рвоты, что приводит к обезвоживанию организма.
Ротавирусная инфекция протекает в три этапа:
- инкубационный период, длящийся от одного дня до пяти суток;
- острый период, который продолжается от трех до семи дней. Если болезнь протекает тяжело, то этот этап может длиться и дольше;
- восстановительный период продолжительностью 4-5 дней.
Для кишечной инфекции характерно острое начало: температура резко повышается до 39 градусов, начинается сильный понос, рвота, может болеть живот.
Понос при ротавирусной инфекции обильный, желтоватого цвета, с резким неприятным кислым запахом.
Во время острого периода ротавирусной инфекции аппетит отсутствует, но есть слабость.
Малыши во время ротавирусной кишечной инфекции становятся вялыми, капризничают, их может вырвать даже на голодный желудок, возможна рвота и понос со слизью. Повышенная температура может держаться до семи дней, её тяжело сбить. Ребёнок становится сонным и апатичным.

Поскольку такие же симптомы, как у кишечной инфекции, характерны для таких опасных заболеваний как сальмонеллез, холера или при отравлении, обязательно надо вызвать врача.
Симптомы кишечной инфекции у взрослых, как правило, похожи на обычное расстройство пищеварения. Возможно отсутствие аппетита, понос, повышение температуры, которые сохраняются в течение короткого времени. Ротавирусная инфекция у взрослых часто протекает бессимптомно, тем не менее, они заразны для окружающих, поэтому в семье или коллективе поочередно заболевают все, дети в первую очередь. Рвота при ротавирусной инфекции может держаться до 3-5 дней, понос — ещё дольше.
Специфического лечения кишечной инфекции не существует. При ротавирусной инфекции необходима симптоматическая помощь.
Не допустить обезвоживания
Чтобы не допустить обезвоживания при ротавирусной кишечной инфекции, ребёнка нужно часто поить. Подойдут вода, компот, средства оральной регидратации, лучше использовать Регидрон био. Пить нужно маленькими глотками, небольшими порциями, иначе может сразу вырвать. Если ребёнок отказывается от питья, а это случается часто, поите через силу из шприца от Нурофена, который закладывается за щёку. Так поить нужно часто. Придумывайте интересности: питьё из необычного сосуда, через соломинку и т.д.
Рвота при кишечной инфекции, как правило, длится в течение нескольких часов. Пока рвота интенсивная, поить бессмысленно — как только ребёнок попьёт, его тут же вырвет.
Если рвоты нет 20-30 минут, нужно попробовать дать солевой раствор или другое питьё — по столовой ложке каждые 10-15 минут. Если опять началась рвота, нужно подождать 20-30 минут, а затем начинать понемногу давать жидкость. После остановки рвоты поить легче.
Чай давать нежелательно, так как он обладает мочегонным эффектом, что в данном случае, конечно, не нужно. Но если ребёнок пьёт чай — пусть пьёт, даже если он пьёт вредную газировку — тоже хорошо, это лучше, чем многочасовые капельницы в больнице или смерть от обезвоживания.
Есть мнение, что помогает Кока кола. Давать её можно, помогает не всем.
Нужно, чтобы ребенок писал примерно раз в три часа. Если писает реже, значит надо поить больше, пока мочеиспускания не участятся.
Главное правило: сколько жидкости потеряно с рвотой и поносом, столько должно быть возмещено.

Соблюдать безмолочную диету
При кишечной инфекции (и вообще при любых расстройствах пищеварения) нельзя молоко и молочнокислые продукты. Если ребёнок на грудном вскармливании, в остром периоде ротавирусной инфекции грудное молоко заменяется на безлактозную смесь.
Если ребёнок отказывается от еды, не кормите его, если может есть, можно отварные рис, мясо, лучше в виде жидкого пюре.
Существует рекомендация — кормить ребёнка с ротавирусом каротиновой смесью. Данная рекомендация устарела, не мучайте малыша.
Важно не заставлять ребёнка есть. Когда заразитесь от него, поймёте, что в данном состоянии есть невозможно.
После того, как спадёт температура, пройдут понос и рвота, т.е. после выздоровления, ещё некоторое время — от 3 до 7 дней — молочные продукты давать нельзя. Иначе болезнь может вернуться.
Врач может назначить энтеросорбент Смекту. Но это только по назначению врача, применение препарата далеко не всегда оправдано.
Энтерофурил давать нельзя. Во Франции, например, его применение запрещено для детей с кишечный инфекцией.
Если ребёнок жалуется на боль в животе, нужна консультация хирурга, чтобы исключить аппендицит.
При правильном лечении кишечная инфекция заканчивается через 4-7 дней полным выздоровлением. После перенесённой ротавирусной инфекции остаётся стойкий иммунитет, поэтому повторное заболевание ротавирусной инфекцией наблюдается редко, а если случается — протекает в лёгкой форме.
Чтобы ребёнок не заразился кишечной инфекцией, можно сделать прививку РотаТек. Важно знать, что вакцина против ротавирусной инфекции вводится ребёнку в возрасте от 6 до 32 недель через рот. Эту вакцину планируют внести в национальный календарь прививок с 2020 года. Пока прививку от кишечной инфекции — вакцину РотаТек в Рязани можно сделать только платно, в частных медицинских центрах.




Как передаются кишечные инфекции?

Каким путем можно заразиться кишечной инфекцией? Каковы симптомы этого заболевания? (Мария, 32 года)
Отвечает заведующая санитарно-эпидемиологическим отделом ОКПЦ Наталья Кузина
Лето – самое лучшее время для оздоровления организма после холодных зимних дней, время сполна получить солнечные и воздушные ванны, водные процедуры. Но этот сезон благоприятен не только для нас, но и для возбудителей различных инфекционных заболеваний, в том числе кишечных инфекций.
Кишечные инфекции и инвазии – это группа бактериальных, вирусных, ротозойных и грибковых заболеваний, возбудители которых проникают из внешней среды в кишечник человека, размножаются в нем и вы деляются во внешнюю среду с кишечным содержимым. К бактериальной инфекции относят брюшной тиф, паратифы, сальмонеллезы, дизентерию, колиэнтериты, холеру, гастриты, энтериты, колиты, вызванные условно-патогенными бактериями, ботулизм, иерсиниоз, мелиоидоз, лептоспироз; к вирусным: энтеровирусные, ротавирусные инфекции, ящур, вирусный гепатит А; к протозойным кишечным инфекциям – амебиаз, балантидиаз, лямблиоз, кокцидоз; к грибковым – молочницу, кандидоз кишечника.
Источником инфекции является больной человек (с выраженными кишечными расстройствами), а также носители возбудителей заболеваний, когда у человека отсутствуют клинические признаки болезни. Основной механизм передачи – фекально-оральный. Заражение возможно тремя путями: пищевой, водный и контактно-бытовой.
При пищевом заражение происходит через употребляемые продукты питания и приготовленные из них блюда, а также овощи и фрукты, загрязненные микроорганизмами и употребленные в пищу без достаточной гигиенической и термической обработки. Все купленные овощи и фрукты необходимо промывать кипяченой водой.
Водный путь передачи возбудителей инфекций реализуется значительно реже, в основном при загрязнении питьевой воды. В жаркие месяцы большую осторожность должны проявлять все, кто выезжает отдыхать за город, – всегда следует брать с собой запас кипяченой воды, чтобы не приходилось пользоваться не проверенными источниками. Заразиться можно и купаясь в реке, пруде, озере, ведь, не редко при этом люди заглатывают воду.
При контактно-бытовом пути передачи возбудитель инфекции может передаваться через загрязненные руки, предметы домашнего обихода (белье, полотенца, игрушки, посуда). Как правило, кишечные инфекции начинаются остро, с повышения температуры, появления жидкого стула, болей в животе, может быть тошнота и рвота.


В Рязанской области родилось четыре пары близнецов (читать далее)
В Рязанской области с 23 по 29 января появились на свет 242 малыша: 127 девочек и 115 мальчиков. Об этом сообщила пресс-служба минздрава.
Центр медицины катастроф войдет в состав рязанской ОКБ (читать далее)
Рязанский Территориальный центр медицины катастроф войдет в состав Областной клинической больницы. Соответствующее распоряжение правительства региона официально опубликовано в четверг, 26 января.
В Рязани смертность от болезней системы кровообращения снизилась на 20% (читать далее)
В Рязанской области в 2016 году смертность от болезней системы кровообращения снизилась по сравнению с 2015 годом почти на 20 % и составила 636,6 на 100 тыс. населения. Таким образом, усилиями медиков за 2016 год удалось сохранить свыше полутора тысяч жизней, сообщила пресс-служба регионального минздрава.
Более 200 рязанцев нарушили права инвалидов в 2016 году (читать далее)
В то же время в 2016 году более 200 рязанцев были привлечены к дисциплинарной ответственности за нарушение прав инвалидов. Об этом сообщил глава прокуратуры Рязанской области Олег Черныш.

Современные методы лечения




- Главная
- Научно-популярные
- Инфекционные болезни
- Острая кишечная инфекция

-
30 авг. 2016 г.
Кишечные инфекции – одно из самых распространенных заболеваний в мире.
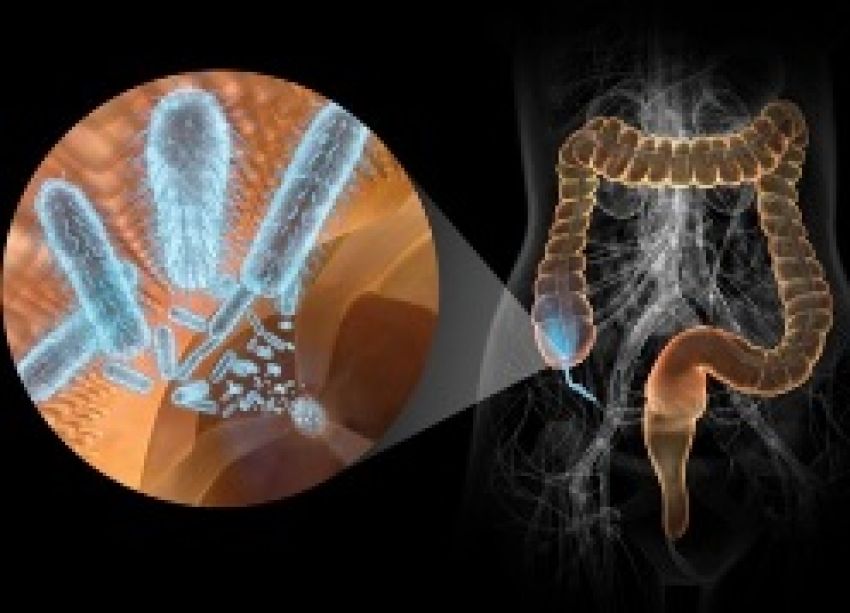
Острые кишечные инфекции (ОКИ) – группа острых инфекционных заболеваний человека, вызываемых различными инфекционными агентами (преимущественно бактериями), с алиментарным механизмом заражения, проявляющиеся лихорадкой и кишечным синдромом с возможным развитием обезвоживания и тяжелым течением в детской возрастной группе и у пожилых людей.
Заболеваемость кишечными инфекциями в мире, и в частности в России, достаточно высока. Ежегодно на планете заболевают более 500 млн. человек. Показатель заболеваемости в России доходит до 400 и более случаев на 100 тыс. населения.
Причины кишечных инфекций
Пищеварительный тракт состоит из ротовой полости, глотки, пищевода, желудка, тонкого кишечника (включающего 12-типерстную кишку, тощую кишку, подвздошную кишку), толстого кишечника. В слюне ротовой полости присутствует вещество – лизоцим, обладающее бактериостатическим действием. Это первый защитный барьер. Слизистая оболочка желудка имеет железы, вырабатывающиежелудочный сок (состоящий из соляной кислоты и пепсина). Соляная кислота является вторым барьером для патогенных микроорганизмов, который могут в нем погибнуть (однако это происходит не всегда). Слизистая тонкого кишечника покрыта многочисленными ворсинками, участвующими в пристеночном пищеварении, выполняющими защитную и транспортную функции. Кроме того, слизистая кишечника содержит секреторный иммуноглобулин – IgA, играющий роль в иммунитете организма человека.
Микрофлора, населяющая кишечник, делится на облигатную (обязательную для присутствия в кишечнике), к которой относятся бифидобактерии, лактобактерии, кишечные палочки, бактероиды, фузобактерии, пептококки. Облигатная флора составляет 95-98% от всех представителей. Функция облигатной флоры – защитная за счет конкурентного присутствия и участие в процессах пищеварения. Другая группа микроорганизмов, населяющих кишечник, называется факультативной (добавочной) флорой, к которой относятся стафилококки, грибы, условно-патогенные микроорганизмы (клебсиеллы, стрептококки, протей, синегнойная палочка, клостридии и другие). Добавочная флора также может участвовать в процессе пищеварения за счет выработки определенных ферментов, однако условно-патогенная при определенном росте может вызвать развитие кишечного синдрома. Вся остальная флора, попадающая извне, называется патогенной и вызывает острую кишечную инфекцию.
Какие возбудители могут явиться причиной острой кишечной инфекции?
Выделяют несколько видов кишечных инфекций в зависимости от этиологии:
- Кишечная инфекция бактериальная: cальмонеллез (Salmonellae enteritidis et spp.), дизентерия (Shigellae sonnae et spp.), иерсиниоз (Iersiniae spp.), эшерихиоз (Esherihiae coli энтероинвазивные штаммы), кампилобактериоз (энтерит, вызванный Campylobacter), острая кишечная инфекция, вызванная синегнойной палочкой (Pseudomonas aeruginosa), клостридиями (Clostridium), клебсиеллами (Klebsiellae), протеем (Proteus spp.), стафилококковое пищевое отравление (Staphilococcus spp.), брюшной тиф (Salmonellae typhi), холера (Vibrio cholerae), ботулизм (отравление ботулотоксином) и прочие.
- ОКИ вирусной этиологии (ротавирусы, вирусы группы Норфолк, энтеровирусы, коронавирусы, аденовирусы, реовирусы).
- Грибковые кишечные инфекции (чаще грибы рода Candida).
- Протозойные кишечные инфекции (лямблиоз, амебиаз).
Причины возникновения кишечных инфекций

Источник инфекции – больной клинически выраженной или стертой формой кишечной инфекции, а также носитель. Заразный период с момента возникновения первых симптомов болезни и весь период симптомов, а при вирусной инфекции – до 2х недель после выздоровления. Больные выделяют возбудителей в окружающую среду с испражнениями, рвотными массами, реже с мочой.
Механизм заражения – алиментарный (то есть через рот). Пути инфицирования – фекально-оральный (пищевой или водный), бытовой, а при некоторых вирусных инфекциях – воздушно-капельный. Большинство возбудителей острой кишечной инфекции высокоустойчивы во внешней среде, хорошо сохраняют свои патогенные свойства на холоде (в холодильнике, например). Факторы передачи – пищевые продукты (вода, молоко, яйца, торты, мясо в зависимости от вида кишечной инфекции), предметы обихода (посуда, полотенца, грязные руки, игрушки, дверные ручки), купание в открытых водоемах. Основное место в распространении инфекции отводится соблюдению или не соблюдению норм личной гигиены (мытье рук после туалета, ухода за больным, перед едой, дезинфекция предметов обихода, выделение личной посуды и полотенца заболевшему, сокращение контактов до минимума).
Восприимчивость к кишечным инфекциям всеобщая независимо от возраста и пола. Наиболее восприимчивы к кишечным патогенам – дети и лица преклонного возраста, лица с заболеваниями желудка и кишечника, люди, страдающие алкоголизмом.
Иммунитет после перенесенной инфекции нестойкий, строго типоспецифический.
Общие симптомы острых кишечных инфекций
Инкубационный период (с момента попадания возбудителя до появления первых признаков болезни) длится от 6 часов до 2х суток, реже дольше.
Для практически любой кишечной инфекции характерно развитие 2х основных синдромов, но в различной степени выраженности:
- Инфекционно-токсического синдрома (ИТС), который проявляется температурой от субфебрильных цифр (37? и выше) до фебрильной лихорадки (38° и выше). При некоторых инфекциях температуры нет совсем (например, холера), также отсутствие температуры или небольшой кратковременный подъем характерен для пищевого отравления (стафилококкового, например). Температура может сопровождаться симптомами интоксикации (слабость, головокружение, ломота в теле, подташнивание, иногда на фоне высокой температуры рвота). Часто инфекционно-токсический синдом является началом острой кишечной инфекции, длится от нескольких часов до суток, реже дольше.
- Кишечного синдрома. Проявления кишечного синдрома могут быть разными, но есть схожесть симптоматики. Этот синдром может проявляться в виде синдрома гастрита, гастроэнтерита, энтерита, гастроэнтероколита, энтероколита, колита.
Синдром гастрита характеризуется появлением болей в области желудка (эпигастрии), постоянной тошноты, рвоты после приема пищи и питья воды, причем ее может вызвать даже глоток жидкости. Рвота может быть многократной, приносящей недолговременное облегчение. Возможно разжижение стула и в течение короткого промежутка времени, иногда однократно.
Синдром гастроэнтерита сопровождается болями в животе в области желудка и околопупочной области, рвотой, появлением частого стула сначала кашицеобразного характера, а затем с водянистым компонентом. В зависимости от причины возникновения в стуле может меняться цвет (зеленоватый при сальмонеллезе, светло-коричневый при эшерихиозе, к примеру), а также появляться слизь, непереваренные остатки пищи.
Синдром энтерита характеризуется появлением только нарушений стула в виде частого водянистого стула. Частота зависит от вида возбудителя и степени инфицирующей дозы его, попавшей к конкретному больному.
Синдром гастроэнтероколита проявляется и рвотой, и частым жидким стулом, боли в животе становятся разлитого характера и практически постоянными, акты дефекации становятся болезненными, не приносящими облегчения, нередко примеси крови и слизи в стуле. Некоторые акты дефекации со скудным слизистым отделяемым.
Синдром энтероколита характеризуется только выраженным болевым синдромом по всему периметру живота, частым стулом вперемешку со скудным отделяемым.
Синдром колита проявляется боями в нижних отделах живота, преимущественно слева, акты дефекации болезненные, содержимое скудное с примесью слизи и крови, ложные позывы на стул, отсутствие облегчения в конце дефекации.
Такие синдромы как гастроэнтерит, гастроэнтероколит и энтероколит характерны для сальмонеллеза, энтероколит и колит – для дизентерии, эшерихиозы сопровождаются развитием гастроэнтерита, энтерит – ведущий синдром холеры, синдром гастрита может сопровождать пищевое отравление, однако это может быть и гастроэнтерит, вирусные кишечные инфекции протекают чаще в виде гастроэнтеритов.
Осложнения острых кишечных инфекций
- Дегидратация (обезвоживание) – патологическая потеря воды и солей неестественным путем (рвота, жидкий стул). Выделяют 4 степени обезвоженности у взрослых: - 1 степень (компенсированная) – потеря массы тела до 3% от исходной; 2 степень (переходная) – потеря массы тела 4-6% от исходной; 3 степень (субкомпенсированная) – 7-9% от исходной; 4 степень (декмпенчированная) – более 10% потери массы тела от исходной. Помимо снижения веса беспокоит сухость кожи и слизистых, жажда, снижение эластичности кожи, нарушения гемодинамики (учащение пульса, снижение АД).
- Одно из проявлений молниеносной дегидратации: дегидратационный шок с возможным летальным исходом. Имеет место глубокое обезвоживание и расстройства гемодинамики (критическое падение артериального давления).
- Инфекционно-токсический шок: возникает на фоне высокой температуры, чаще в начале болезни и сопровождается высокой токсинемией (высокой концентрацией токсинов бактерий в крови), серьезными нарушениями гемодинамики и возможным летальным исходом.
- Пневмония (воспаление легких).
- Острая почечная недостаточность.
Не секрет, что появление частого жидкого стула для большинства людей – не повод для обращения к врачу. Большинство стараются различными препаратами и методами остановить диарею и восстановить нарушенное состояние здоровья. Вместе с тем, простая (как кажется на первый взгляд) кишечная инфекция может обернуться серьезной проблемой с длительной потерей трудоспособности.
Симптомы, с которыми нужно обратиться к врачу незамедлительно:
- ранний детский возраст (до 3х лет) и дошкольный возраст ребенка;
- лица преклонного возраста (старше 65 лет);
- частый жидкий стул более 5 раз в сутки у взрослого;
- многократная рвота;
- высокая лихорадка с диареей и рвотой;
- кровь в стуле;
- схваткообразные боли в животе любой локализации;
- выраженная слабость и жажда;
- наличие хронических сопутствующих болезней.
Что нельзя категорически делать при подозрении на острую кишечную инфекцию:
Если появился частый жидкий стул, сопровождаемой болями в животе и температурой, то:
- Нельзя применять болеутоляющие лекарственные средства. В случае скрытых симптомов какой-либо хирургической патологии (холецистит, аппендицит, кишечная непроходимость и другие) снятие болевого синдрома может затруднить постановку диагноза и отложить оказание своевременной специализированной помощи.
- Нельзя самостоятельно применять закрепляющие средства (вяжущие) – такие как иммодиум или лоперамид, лопедиум и другие. При острой кишечной инфекции основная масса токсинов возбудителей концентрируется в кишечнике, и применение таких препаратов способствует их накоплению, что усугубит состояние пациента. Течение кишечной инфекции будет благоприятным при своевременном опорожнении содержимого кишечника вместе с токсинами патогенов.
- Нельзя делать самостоятельно клизмы, особенно с горячей водой.
- Нельзя применять греющие процедуры на живот (грелка с горячей водой, например), что безусловно способствует усилению воспалительного процесса, что усугубит состояние пациента.
- При наличии симптомов острой кишечной инфекции и подозрении на хирургическую патологию нельзя медлить и пытаться лечить подручными средствами (народные, гомеопатические и другие). Последствия промедления с обращением за медицинской помощью могут быть очень печальными.
Профилактика острой кишечной инфекции сводится к следующим мероприятиям:
- соблюдение правил личной гигиены;
- употребление кипяченой, бутилированной воды;
- мытье овощей, фруктов перед употреблением проточной водой, а для маленьких детей – кипяченой;
- тщательная термическая обработка необходимой пищи перед употреблением;
- краткосрочное хранение скоропортящихся продуктов в холодильнике;
- не скапливать мусор;
- следить за поддержанием чистоты в жилище и санитарное содержание туалетной комнаты и ванной.
- не покупать консервацию с рук, не употреблять в пищу соленья собственного производства, вызывающие подозрения (вздулась крышка на банке, рассол странно пахнет и проч.)

Информацию до людей доводят без особого рвения: по области гуляют нелепые слухи. О том, что соблюдая меры гигиены, не заболеть вполне реально, знают единицы
Большинство рязанцев, смотрящих ТВ, слушающих радио и читающих интернет, уже привыкли к мысли, что появление коронавирусной инфекции не только в нашей стране, но и в нашем городе неизбежно. В то же время очень мало кто знает, как придется себя вести, чего опасаться, а что, наоборот, делать как можно чаще.
Где об этом подробнее можно узнать?
Знают ли сами медики, к чему им готовиться?
По всем рязанским лечебным учреждениям разослана методичка Минздрава от 29 января 2020 года , где подробно описано, что из себя представляет новая инфекция, как её выявлять и как вести себя медикам при подозрениях на это заболевание.
В Рязани много специализированных инфекционных отделений. Уже готово к борьбе с новым вирусом профильное отделение больницы им. Семашко (ул. Семашко). Есть отделение для пациентов с кишечными инфекциями в 4-й больнице (ул. Есенина), его можно легко перепрофилировать для приёма пациентов с любой инфекцией. Детские инфекционные отделения есть в областной детской больнице (ул. Интернациональная), 9-й детской больнице (ул. Садовая), 10-й (ул. Крупской) и 11-й (ул. Тимакова) городских больницах.
Координирует их действия главный внештатный инфекционист области, профессор РязГМУ, заведующий инфекционным отделением больницы им. Семашко Владимир Мартынов.
Готовятся ли к борьбе с инфекцией власти области и города?
ОПЫТ СОСЕДЕЙ:
В крупных городах России уже есть планы борьбы, которые должны вступить в действие после выявления первого случая заболевания. Официально их не обнародовали, но по словам чиновников, они не отличаются от мер в городах других стран мира.
Друзьям и знакомым всех заболевших, кто контактировал с ними в последние 14 дней, выдадут больничный и поместят на домашний карантин – тоже на 14 дней. Если заболевшего выявят в школе, там тоже введут карантин. Каждого заболевшего детально расспросят о последних днях жизни перед госпитализацией. Кафе, торговые центры и прочие заведения, о посещении которых он вспомнит, подвергнут дезинфекции. Салоны автобусов и троллейбусов, а также такси будут дезинфицировать каждый день после окончания смены. При вывозе мусора из дворов контейнерные площадки тоже будут дезинфицировать.
Если будет вводиться общегородской карантин (такое уже делалось в некоторых городах Китая и Италии), то закроются все образовательные учреждения, музеи, театры, выставочные залы, кинотеатры. Запретят пускать зрителей на спортивные мероприятия, закроют стадионы и спортивные площадки, отменят ярмарки, прекратят работу рынков. Продукты из гипермаркетов рекомендуют развозить службами доставки. Городских чиновников переведут на удаленную работу из дома, то же самое рекомендуют сделать бизнесу. Городские поликлиники будут обслуживать людей на дому.
Подключается ли к профилактике общественность?
Надёжны ли барьеры на пути проникновения инфекции?
ФАКТЫ О БОЛЕЗНИ:
Инфекция коронавируса 2019-nCoV (или Covid-2019) – болезнь, очень похожая на обычные ОРВИ и грипп, особенно с самого начала. Позднее, правда, многие из заразившихся переносят атипичную пневмонию.
Статистика отмечает при коронавирусной инфекции больше смертей стариков и людей с ослабленным иммунитетом, чем от обычного ОРВИ.
Меры профилактики и защиты такие же, как при обычных ОРВИ – исключение контактов с заболевшими, осторожность при посещении людных мест, частое мытье рук, одежды и вещей, проветривание помещений.
Если кто-то общался с заболевшим, его должны на 2 недели поместить в карантин (есть предложения удлинить этот срок до 3 недель). Всех заболевших лечат в медицинских учреждениях.
Больше о мерах профилактики и о вызове врачей при первых симптомах болезни можно узнать из памяток главной санитарной службы страны – Роспотребнадзора.
Читайте также:


