Кишечные инфекции острый аппендицит
Инвагинация у детей раннего возраста в отличие от сальмонеллеза начинается при нормальной температуре с резких приступообразных болей в животе, что вызывает сильное беспокойство ребенка.
С первых часов заболевания наблюдается вздутие живота, удается пропальпировать инвагинат с видимой выше его перистальтикой кишки. Стул вначале каловый, в последующем состоит из алой жидкой крови и слизи. При пальцевом ректальном исследовании на пальце остается алая кровь.
Помогает в диагностике рентгенологическое исследование, при котором в начале заболевания выявляется локальная тень (инвагинат), а позже — горизонтальные уровни жидкости в кишке.
Острый аппендицит у детей в отличие от взрослых может сопровождаться рвотой и поносом, что чаще наблюдается при атипичном расположении отростка в малом тазу. В этих случаях у больных появляется частый жидкий стул со слизью и зеленью, что сближает это заболевание с сальмонеллезом.
В отличие от сальмонеллеза при аппендиците боли схваткообразные, не связаны с актом дефекации, локализуются, как правило, в правой подвздошной области, где определяется напряжение мышц брюшной стенки.
Обращает внимание вынужденное положение больного — на правом боку с приведенными к животу ногами. Характерными симптомами аппендицита являются тахикардия, не соответствующая температуре, сухость и обложенность языка.
Н. В. Воротынцева и соавт. (1980) обращают внимание на то, что в 1,5 — 2% случаев у больных сальмонеллезом наблюдался аппендицит, у отдельных даже с перфорацией червеобразного отростка. В связи с этим дети с выраженными приступообразными болями в животе обязательно должны консультироваться хирургом.
Диагностика сальмонеллезов у детей трудна в связи с большим разнообразием клинических проявлений, сходством с другими заболеваниями и отсутствием патогномоничных симптомов. Особенно большие трудности для диагностики представляют смешанные формы. Диагноз, как правило, устанавливается по совокупности клинических и лабораторных данных с учетом эпидемиологической ситуации. Клиническая диагностика К основным симптомам, позволяющим заподозрить сальмонеллезы у детей, относятся: острое начало…
Лечебные мероприятия направлены на нормализацию ОЦК, коррекцию водно-солевого обмена, КОС, восстановление микроциркуляции. Клинико-лабораторные особенности разных видов эксикоза при сальмонеллезах у детей Вед эксикоза Соотношение потерь воды и солей Условия возникновения Клиническая картина Наиболее частый дефицит массы Результаты лабораторного обследования Изотонический (общая дегидратация) Эквивалентное в небольших количествах При среднетяжелых формах, ири тяжелых формах в ранние сроки…
Для правильного и своевременного обследования больного, подозрительного на заболевание сальмонеллезом, необходимо исходить из знания клинико-патогенетической характеристики его отдельных форм. При всех формах сальмонеллезов обязательно производится исследование испражнений на сальмонеллы с параллельным обследованием на всю группу кишечных микробов (шигеллы, эшерихии, стафилококк). Это необходимо для исключения или подтверждения смешанной этиологии заболевания. При желудочно-кишечных формах, протекающих в виде…
Нейротоксикоз при сальмонеллезах развивается реже, чем токсикоз с эксикозом. Интенсивная терапия нейротоксикоза направлена на снятие разлитого возбуждения ЦНС, отека мозга и легких, восстановление нарушенной циркуляции крови. Для борьбы с гипертермией (повышение температуры свыше 39,5 °C) показано внутримышечное введение 50% раствора анальгина (0,1 мл на год жизни) в сочетании с физическим охлаждением (холод на голову и…
Для посева испражнений, а также мочи, желчи используют элективные среды (среда Плоскирева и висмут-сульфитный агар) и среды обогащения (Мюллера, Кауфмана, Киллиана, селенитовый бульон, хлористо-магниевая среда). Последние значительно повышают высеваемость сальмонелл, особенно при малых их количествах в исследуемом материале [Килессо В. А. и др., 1967; Тарасова В. И., 1971]. Самым ответственным этапом бактериологической диагностики является идентификация…
Применяя комплексные, рутинные методы обследования и используя полученные результаты, у каждого третьего пациента, поступившего с подозрением на острую диарейную инфекцию, можно существенно повысить эффективность диагностики острого аппендицита в первые с
Effectiveness of acute appendicitis diagnostic in the first day of disease for each third patients with supposed acute diarrheal infection may be significantly increased by complex routine methods of examination.
В настоящее время кишечные инфекции продолжают занимать ведущие позиции среди острых бактериальных заболеваний человека. В то же время большое количество различных заболеваний протекает под маской острых диарейных инфекций (ОДИ). Перед врачами инфекционистами, работающими в отделениях пищевых токсикоинфекций (ПТИ), стоит непростая задача дифференциальной диагностики ОДИ и острой хирургической патологии. Так, по данным Л. Е. Бродова (2001 г.), в течение 5 лет среди лиц, направленных на госпитализацию в ИКБ № 2 г. Москвы с диагнозом острой диарейной инфекции, в 1902 случаях диагностирован острый аппендицит (ОА) [1].
ОА остается самой частой причиной оперативных вмешательств на органах брюшной полости. В течение жизни около 7–12% населения высокоразвитых стран заболевает ОА, при этом 75% составляют лица моложе 33 лет [2].
В г. Москве в течение последних 20 лет (с 1991 по 2010 г.) удельный вес неотложной хирургической помощи по поводу ОА остается на высоком уровне и составляет 49,1% [3]. ОА является наиболее распространенным заболеванием среди пациентов с острой хирургической патологией органов брюшной полости.
Клиника ОА хорошо изучена, в то же время в 10–20% случаев клиническая картина ОА нетипична и примерно в половине случаев острый аппендицит сопровождается диарейным синдромом [4, 5]. Показано, что диарейный синдром при ОА может быть связан с ферментопатией, нетипичным расположением червеобразного отростка, его размерами, наличием хронических заболеваний ЖКТ, синдромом раздраженной кишки и другими причинами. Также нельзя забывать, что ОА может быть осложнением острых диарейных инфекций (по данным Л. Е. Бродова, 2001, ОА развился у 2,7% больных ПТИ и сальмонеллезом [1], что еще более усложняет дифференциальный диагноз). Поэтому врач-инфекционист особенно акцентирован на то, чтобы не пропустить острую хирургическую патологию, которой чаще всего, как отмечено выше, является ОА у больных с подозрением на ОДИ.
В связи с вышесказанным, целью данной работы является выявление признаков острого аппендицита у больных, поступивших в инфекционный стационар с диагнозом острой диарейной инфекции в первые 24 часа от начала болезни.
Исследованы данные 460 пациентов, поступивших в 2011–2013 гг. в отделение пищевой токсикоинфекции ИКБ № 2 г. Москвы с направительным диагнозом ОДИ в первые 24 часа от начала заболевания.
Критериями исключения явились: 1 — наличие значимой сопутствующей хронической патологии (соматических и хронических инфекционных заболеваний); 2 — постоянный прием химических и растительных препаратов.
В дальнейшем был проведен статистический анализ двух исследуемых групп. Изучали данные анамнеза болезни, клинические, лабораторные, инструментальные данные. Оценивали 74 признака: 24 клинических и 50 лабораторных (данные общего и биохимического анализа крови, анализа мочи, анализа кислотно-основного состояния, бактериологического анализа кала на сальмонеллы). При сравнении клинических и лабораторных показателей учитывали данные, полученные при поступлении в стационар (в первые сутки госпитализации).
Для определения различий между группами использовали статистическую программу SPSS 17.0.
В группе сравнения на догоспитальном этапе (СМП) ОА был заподозрен у 38 из 144 больных (26%); в приемном отделении ИКБ № 2 диагноз ОА был поставлен 19 из 144 больных (13%), и эти больные были переведены в хирургическое отделение, где диагноз ОА не подтвердился.
При первичном осмотре в отделении пищевой токсикоинфекции в основной группе диагноз ОА был заподозрен у 41 из 94 больных (44%), эти больные переведены в хирургическое отделение в течение первых суток пребывания в стационаре. 53 из 94 (56%) больных в первые сутки пребывания в отделении (до 48 часов от начала болезни) диагноз ОА установлен не был. Таким образом, в течение 48 часов от начала болезни диагноз ОА не был установлен 53 из 116 (46%) больных.
Симптомы раздражения брюшины у больных основной группы, поступивших в отделение пищевой токсикоинфекции, расценивались как сомнительные у 14 из 94 больных (15%), положительные — у 16 (17%) и у 64 (68%) не были выявлены. У 22 пациентов, которые поступили в хирургическое отделение, минуя отделение пищевой токсикоинфекции, симптомы расценивались как сомнительные у 4 больных (18%), положительные — у 9 (41%), у 9 (41%) не были выявлены.
В группе сравнения симптомы раздражения брюшины расценивались как сомнительные у 12 больных из 144 (8%), положительные — у 10 (7%) и у 122 (85%) были отрицательные.
Далее представлены некоторые результаты статистического анализа клинических и лабораторных данных больных исследуемых групп.
В табл. 1 представлены клинические данные больных основной группы и группы сравнения.
Стоит отметить, что в первые 48 часов болезни у больного, поступившего с подозрением на ОДИ, при отсутствии четких аппендикулярных симптомов и симптомов раздражения брюшины заподозрить ОА по клиническим данным довольно затруднительно. Вялая перистальтика, отсутствие обезвоживания, а также, в меньшей степени, отсутствие жидкого стула в первый день болезни являются клиническими признаками, позволяющими заподозрить острый аппендицит у пациентов, поступивших с подозрением на ОДИ. Из всех перечисленных клинических симптомов наибольшее значение имеет вялая перистальтика, тем более что при классических острых диарейных инфекциях перистальтика, как правило, активирована.
В табл. 2 представлены лабораторные показатели, по которым выявлены достоверные различия между группами.
При сравнении данных лабораторных исследований больных выявлены некоторые отличия. Более высокий лейкоцитоз и увеличение количества сегментоядерных нейтрофилов чаще регистрируются у больных с острым аппендицитом. Вероятнее всего это характеризует более выраженную общую и местную воспалительную реакцию у пациентов данной группы. Особенно интересным оказалось повышение уровня глюкозы крови у больных ОА, что можно связать со снижением концентрации инсулина и активацией глюконеогенеза у больных с острой хирургической патологией [4, 6]. Умеренное относительное повышение рН крови у больных с острым аппендицитом можно объяснить более частым поверхностным дыханием у этих пациентов, достоверным этот признак оказался при сравнении основной группы с больными пищевой токсикоинфекцией (буферные основания между группами не отличались).
Каждый из выявленных клинических и лабораторных показателей имеет свою диагностическую ценность, но в отдельности эти показатели не позволяют с высокой степенью вероятности проводить дифференциальный диагноз между ОА и ОДИ, хоть каждый из признаков обладает высокой чувствительностью, специфичностью и диагностической точностью.
Для повышения эффективности индивидуального анализа были оценены возможные комбинации 3 признаков в исследуемых группах:
- количество лейкоцитов крови ≥ 14 × 10 9 /л);
- уровень глюкозы крови ≥ 6 ммоль/л;
- ослабление перистальтики.
Комбинация всех трех признаков была выявлена в основной группе у 34 из 116 (29%) больных. В группе сравнения эта комбинация не была выявлена ни в одном случае (р = 0,000). Также высоко значимой оказалась комбинация высокого количества лейкоцитов и уровня глюкозы крови (58/116, 50% в основной группе, 2/144, 1,4% в группе сравнения, р = 0,001), которая в 50% случаев позволяла заподозрить острый аппендицит в первые сутки госпитализации. Среди больных основной группы, у которых при поступлении в отделение не были выявлены симптомы раздражения брюшины (73 человека), комбинация всех трех признаков выявлена в 24 случаях (33%), а сочетание количества лейкоцитов крови ≥ 14 × 10 9 /л и уровня глюкозы крови ≥ 6 ммоль/л — в 30 случаях из 73 (41%).
- Значимыми дополнительными диагностическими признаками для проведения дифференциального диагноза между острым аппендицитом и острой диарейной инфекцией является комбинация признаков: количество лейкоцитов ≥ 14 × 10 9 /л и уровень глюкозы крови ≥ 6 ммоль/л, а также ослабление перистальтики.
- Примерно у каждого третьего пациента комбинация признаков количество лейкоцитов ≥ 14 × 10 9 /л и уровень глюкозы крови ≥ 6 ммоль/л выявлена в отсутствие аппендикулярных симптомов.
Литература
- Ющук Н. Д., Бродов Л. Е. Острые кишечные инфекции: диагностика и лечение. М.: Медицина, 2001. 304 с.
- Кузин М. И. Хирургические болезни. М.: Медицина, 2006. 778 с.
- Ермолов А. С. Неотложная и специализированная хирургическая помощь // Хирург. 2012. № 4. С. 6–8.
- Стоногин С. В., Дворовенко Е. В., Чаплин В. А. Острый аппендицит при инфекционных заболеваниях // Актуал. вопр. клинич. ж.-д. медицины. 2000. Т. 5. С. 348–354.
- Ющук Н. Д., Луцевич О. Э., Бродов Л. Е. Дифференциальная диагностика острых хирургических заболеваний органов брюшной полости и острых кишечных инфекций. // Медицинская газета. 2000. № 98. С. 8–9.
- Акжигитов Г., Белов И. Острый аппендицит // Медицинская газета. 17 сентября 2004 г. № 73.
Т. С. Леванчук 1
П. Г. Филиппов, доктор медицинских наук, профессор
О. Л. Огиенко, кандидат медицинских наук
ГБОУ ВПО МГМСУ им. А. И. Евдокимова МЗ РФ, Москва
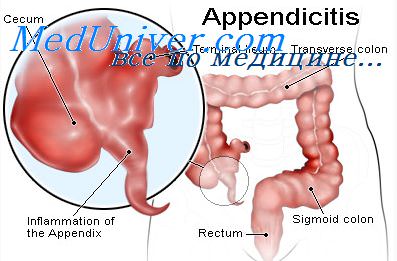
Глава 2. Особенности острого аппендицита у детей
Острый аппендицит встречается реже, чем у взрослых, до 5 лет особенно редко благодаря воронкообразной форме отростка, который хорошо опорожняется, и слабости лимфоидного аппарата отростка в этом возрасте.
Заболеваемость им составляет 0,5–0,8 на 1000 детей, летальность варьирует от 0,008 в старшей возрастной группе до 3–4 % у детей первых трех лет жизни.
СИМПТОМЫ И ДИАГНОСТИКА
У детей клинические проявления острого аппендицита более яркие. Боли в животе схваткообразного характера, не имеют четкой динамики, дети не могут локализовать боли. Рвота у детей чаще бывает многократной, стул не имеет тенденции к задержке, у детей младшего возраста даже учащен. Положение ребенка характерно: он лежит на правом боку или на спине, приведя ноги к животу и положив руку на правую подвздошную область, защищая ее от осмотра.
Ощупывание живота у ребенка надо начинать с его левой половины, положив на него всю ладонь и нежно производя кончиками пальцев поглаживание и очень легкое давление, определяя разницу напряженности в левой и правой стороне.
При осторожном ощупывании определяется повышенная чувствительность, напряжение мышц и наибольшая болезненность в правой подвздошной области. Локальная болезненность при ощупывании живота проявляется криком ребенка. Беспокойных детей лучше осматривать на руках у матери или во время сна. Уже в первые часы заболевания резко выражены симптомы Щеткина — Блюмберга, Воскресенского, Крымова, Ров-зиига, Ситковского, Бартомье — Михельсона. Температура тела 39–40 ОС, лейкоцитоз умеренный. У детей до 3 лет преобладают общие симптомы болезни над локальными; у них воспаление с червеобразного отростка быстро переходит на окружающую брюшину.
У детей дифференциальную диагностику острого аппендицита врач проводит с острой пневмонией, гастроэнтеритом, дизентерией, геморрагическим капилляротоксикозом.
При острой пневмонии нужно помнить, что заболевание проявляется не только болями, распространяющимися в область живота, но и кашлем, посинением губ, крыльев носа, одышкой; изменяется соотношение частоты дыхания и пульса (при пневмонии 1:2, у здоровых детей 1: 4). В легких выслушиваются хрипы, ослабление дыхания.
Гастроэнтерит и дизентерия начинаются, как правило, не с болей в животе, а с рвоты и появления жидкого стула со слизью и кровью. Боли в животе появляются позднее и имеют четкий схваткообразный характер, сопровождаются ложными позывами к дефекации (тенез-мами). Температура повышена, лейкоцитоз отсутствует.
При капилляротоксикозе боли в животе вызваны множеством мелких субсерозных кровоизлияний, не имеют четкой локализации. На коже видны геморрагические экзантемы на симметричных участках туловища и конечностей, ректальное исследование обнаруживает кровь в прямой кишке.
ЛЕЧЕНИЕ
Часто применяют при болях в животе и метеоризме очистительную клизму из 1 %-ного раствора поваренной соли комнатной температуры; при дискинезии кишечника, копростазе и экстраабдоминальных заболеваниях после опорожнения кишечника состряние ребенка улучшается, размеры живота уменьшаются, что позволяет убедиться в отсутствии напряжения брюшной стенки и болезненности.
После клизмы при острой хирургической патологии картина не меняется или даже ухудшается. Но назначать клизму можно только при исключении перфорации полого органа. В связи с диагностическими трудностями дети до 3 лет с болями в животе подлежат госпитализации в хирургическое отделение для наблюдения; госпитализации подлежат все дети вне зависимости от возраста при повторном обращении с жалобами на боли в животе.
Хирургическая тактика у детей более активна, чем у взрослых, так как у Них аппендицит становится деструктивным в течение первых суток заболевания, аппендикулярное уплотнение формируется уже на вторые сутки заболевания, оперативное лечение показано даже при формирующемся аппендикулярном уплотнении.
Может развиться острый аппендицит у детей при инфекционных заболеваниях. У 5—10 % больных он развивается на фоне острого инфекционного гастроэнтерита и энтероколита. Чаще других в развитии острого аппендицита играют роль сальмонеллез, иерсиниоз, дизентерия. В механизме развития аппендицита при инфекционных гастроэнтеритах имеют значение стремительное проникновение патогенных организмов в стенку кишечника, усиленная кишечная перистальтика, приводящая к забросу каловых камней в аппендикс и нарушениям кровоснабжения стенки червеобразного отростка, реакция лимфоидной ткани аппендикса, поражение серозной оболочки при ветряной оспе, сдавление отростка увеличенными лимфатическими узлами. При острых кишечных инфекционных заболеваниях воспаление брюшины развивается вследствие продолжительного поступления эндогенной микрофлоры через образовавшийся дефект его стенки. Жалобы больших на абдоминальную боль различной локализации, повышение температуры; тошнота, рвота, частый жидкий стул, общее недомогание, беспокойство, признаки обезвоживания организма. Больным с такими симптомами нужно выполнять ультразвуковое исследование органов брюшной полости и диагностическую лапароскопию. Больные поступают поздно, на 2—14-е сутки с момента заболевания.
При обследования и лечения при подозрении на аппендицит и наличие инфекционных заболеваний применяют следующую тактику:
— беспокойство, снижение аппетита, отказ от еды, рвота, боль в животе, многократный жидкий стул требуют госпитализации в многопрофильный стационар, нельзя назначать антибиотики и анальгетики в домашних условиях;
— выполнение общего анализа крови, подсчет лейкоцитарного индекса интоксикации;
— ультразвуковое исследование органов брюшной полости больным с подозрением на острый аппендицит и инфекционными заболеваниями;
— для уменьшения количества гнойных послеоперационных осложнений у больных с острым аппендицитом, сочетающимся с инфекционными заболеваниями, использовать современные антибактериальные препараты — цефалоспорины (цефалоспорины III, IV поколений), комбинированные препараты пенициллинов и клавулановой кислоты, фторхинолоны. Эти препараты действуют бактерицидно на большинство возбудителей кишечной инфекции;
— в сложных диагностических случаях выполняют диагностическую лапароскопию, которая может перейти в лечебную лапароскопическую аппендэктомию;
— необходима экспресс-микроскопия кала и рвотных масс. Лечение кишечной инфекции у больных, оперированных по поводу аппендицита, должно быть этиотропным, при выделении возбудителя установить чувствительность его к антибиотикам и бактериофагам. Обязательно проводят восстановление водного баланса, предпочтительно регидроном; переливания глюкозосолевых растворов. Энтеросорбенты — смекта, фильтрум, активированный уголь для устранения энтеротоксинов. Биопрепараты — нормофлорин А и Б, линекс, пробифор, бифидумбактерин, лактобактерин для восстановления нормального состава микрофлоры кишечника. Пищеварительные ферменты — панкреатин, мезим-форте, креон — восстанавливают нарушенную функцию поджелудочной железы, что часто сопровождает кишечные инфекции. Антибактериальные препараты назначают с первого дня после операции, они действуют непосредственно на возбудителей кишечной инфекции в просвете кишечника. Целесообразен прием препаратов, плохо всасывающихся в кищечнике: фуразолидона, гентамицина; при деструктивном аппендиците, перитоните, оментите и острой кишечной инфекции антибактериальные препараты вводятся внутривенно. Назначают антибактериальные препараты широкого спектра действия в комбинации из 2–3 препаратов. Но при упорной диарее, жидком стуле с примесью крови, зелени назначают один из препаратов, действующих на возбудителей кишечной инфекции (гентамицин). Для лечения используют: гентамицин, метронидазол, цефалоспорин, фторхинолон.
Острый аппендицит в связи с его широким распространением и частотой атипичного течения нередко бывает причиной диагностических ошибок. Причинами последних являются общая симптоматика, характерная для острого аппендицита и пищевых токсикоинфекций, а также атипичное расположение червеобразного отростка, быстрое развитие в нем деструктивных изменений. Осложнения аппендицита (перитонит, межпетельные абсцессы, забрюшинная флегмона и др.) в значительной степени изменяют клиническую картину болезни.
Кроме того, при диагностике следует учитывать особенности течения острого аппендицита у лиц пожилого и старческого возраста, беременных, лиц, страдающих алкоголизмом и наркоманиями. Необходимо также всегда помнить о возможности развития микст-инфекции (острый аппендицит на фоне сальмонеллеза, дизентерии, пищевых токсикоинфекций).
Варианты диагностических ошибок: 1) гипердиагностика пищевой токсикоинфекций, ведущая к запоздалой постановке диагноза острого аппендицита, и 2) гипердиагностика острого аппендицита, ведущая к необоснованным операциям при наличии пищевой токсикоинфекций. Сложности диагностики усугубляются, когда острый аппендицит развивается на фоне острой кишечной инфекции.
Клиническая картина острого аппендицита и пищевых токсикоинфекций характеризуется некоторыми общими симптомами. Проявления острого аппендицита складываются из локальных симптомов воспаления червеобразного отростка и интоксикации. К местным симптомам острого аппендицита относятся локальная болезненность в правой подвздошной области и напряжение мышц передней брюшной стенки. Указанной симптоматике во многих случаях предшествуют боль в эпигастрии, тошнота, многократная рвота, что нередко является одной из причин диагностических ошибок.
Между тем возникновение боли в эпигастральной области при остром аппендиците знаменует "эпигастральную фазу", что особенно ярко выражено у лиц молодого возраста. Через 3—8 ч боль перемещается в правую подвздошную область (симптом Кохера). Для диагностики острого аппендицита предлагается ориентироваться на наличие многих симптомов, наиболее ценнымими из которых являются следующие.
Симптом Образцова — появление болезненности в поясничной области справа при опускании поднятой кверху и вытянутой правой нижней конечности.
В некоторых случаях локальные симптомы острого аппендицита слабо выражены. Чаще всего это наблюдается при атипичном расположении отростка, ожирении, у беременных и лиц пожилого и старческого возраста. При тазовом расположении червеобразного отростка боль чаще всего определяется над лонным сочленением, нередко наблюдаются частый жидкий стул и учащенное мочеиспускание. При тазовом расположении воспаленного червеобразного отростка развивается соответствующая симптоматика.
В этих случаях большую помощь в диагностике оказывают ректальное и влагалищное исследования. При ретроцекальном и ретроперитонеальном расположении червеобразного отростка у 10 % больных напряжение передней брюшной стенки либо не определяется, либо выражено очень слабо. При гангренозном аппендиците в периоде, предшествующем перфорации червеобразного отростка, иногда наблюдается "период затишья", когда боль в области живота уменьшается, что свидетельствует о развитии некроза стенки аппендикса и гибели нервных рецепторов. Повторное появление болей означает развитие перитонита.
Нередко косвенными симптомами заболевания являются озноб, высокая температура тела, тахикардия, лейкоцитоз с палочкоядерным сдвигом лейкоцитарной формулы влево.
В настоящее время признана ошибочность гипотезы о стадийности развития острого аппендицита. В зависимости от ряда причин, в том числе от степени ишемии червеобразного отростка, в последнем сразу возникают или простые, или деструктивные формы воспаления . Это имеет очень большое практическое значение, так как деструктивные формы аппендицита могут возникать в течение 12—24 ч, что ведет к быстрому развитию перитонита. Деструктивному аппендициту свойственна тяжелая интоксикация, значительно затрудняющая его диагностику.
У лиц пожилого и старческого возраста отмечаются слабая выраженность болевого синдрома, нетипичная локализация болей в области живота, отсутствие напряжения мышц передней брюшной стенки, слабая выраженность температурной реакции и невысокий лейкоцитоз.
По данным некоторых исследователей, деструктивные формы аппендицита наблюдались у 64 % больных пожилого и старческого возраста, при этом гангрена червеобразного отростка отмечалась у 12,8 % больных, а перфорация — у 11,1 % больного.
Аннотация научной статьи по клинической медицине, автор научной работы — Дьяконова Елена Юрьевна, Поддубный И.В., Намазова-Баранова Л.С., Бакрадзе М.Д., Гусев А.А.
Проблема дифференциальной диагностики острого аппендицита и острых кишечных инфекций в современной медицине остается актуальной проблемой в клинической практике врача-хирурга и педиатра. Недиагностированный вовремя аппендицит приводит к развитию осложненных форм воспаления червеобразного отростка, что пролонгирует оперативное вмешательство и сроки антибактериальной терапии, увеличивая длительность пребывания ребенка в стационаре. В статье представлено клиническое наблюдение трех детей, находившихся на лечении по поводу перфоративного аппендицита, разлитого гнойного перитонита. Описанные случаи демонстрируют необходимость мультидисциплинарного подхода и комплексной диагностики пациентов с такими жалобами, как боль в животе, лихорадка и диарея.
Похожие темы научных работ по клинической медицине , автор научной работы — Дьяконова Елена Юрьевна, Поддубный И.В., Намазова-Баранова Л.С., Бакрадзе М.Д., Гусев А.А.
Acute Intestinal Infection as a Disguise of Acute Appendicitis in Children
The issue of differential diagnosis of acute appendicitis and acute intestinal infections in contemporary medicine remains relevant for clinical practice of surgeons and pediatricians. Late diagnosis of appendicitis results in development of complicated forms of vermiform appendix inflammation. This prolongs operative intervention, duration of antibacterial therapy and duration of a child’s inpatient stay. The article presents clinical observation of three children treated for perforated appendix and generalized purulent peritonitis . The described cases demonstrate the need in multidisciplinary approach and complex diagnosis of patients with such complaints as abdominal pain, fever and diarrhea.
Диагностика в педиатрии
Е.Ю. Дьяконова1, И.В. Поддубный1, Л.С. Намазова-Баранова1, 2, 3, М.Д. Бакрадзе1, А.А. Гусев1, А.С. Бекин1
1 Научный центр здоровья детей, Москва, Российская Федерация
2 Первый Московский государственный медицинский университет им. И.М. Сеченова, Москва, Российская Федерация
3 Российский национальный исследовательский медицинский университет им. Н.И. Пирогова, Москва, Российская Федерация
Острая кишечная инфекция как маска острого аппендицита у детей
Проблема дифференциальной диагностики острого аппендицита и острых кишечных инфекций в современной медицине остается актуальной проблемой в клинической практике врача-хирурга и педиатра. Недиагностированный вовремя аппендицит приводит к развитию осложненных форм воспаления червеобразного отростка, что пролонгирует оперативное вмешательство и сроки антибактериальной терапии, увеличивая длительность пребывания ребенка в стационаре. В статье представлено клиническое наблюдение трех детей, находившихся на лечении по поводу перфоративного аппендицита, разлитого гнойного перитонита. Описанные случаи демонстрируют необходимость мультидисциплинарного подхода и комплексной диагностики пациентов с такими жалобами, как боль в животе, лихорадка и диарея.
Ключевые слова: острый аппендицит, перитонит, кишечная инфекция, лапароскопия.
(Для цитирования: Дьяконова Е. Ю., Поддубный И. В., Намазова-Баранова Л. С., Бакрадзе М. Д., Гусев А. А., Бекин А. С. Острая кишечная инфекция как маска острого аппендицита у детей. Педиатрическая фармакология. 2016; 13 (1): 51-53. doi: 10.15690/pf.v13i1.1515)
Несмотря на большое число работ, посвященных острому аппендициту и его осложнениям у детей, частота несвоевременно диагностируемой острой хирургической патологии остается высокой.
Острый аппендицит продолжает скрываться под маской острых кишечных инфекций [1]. Схожесть клинических симптомов при воспалении червеобразного отростка и инфекционных заболеваний желудочно-кишечного тракта значительно затрудняет диагностику и своевременную постановку диагноза [2].
Запоздалая диагностика хирургических осложнений у детей может иметь непоправимые последствия в свя-
зи с развитием запущенных форм перитонита, которые проявляются эндотоксиновым шоком и синдромом полиорганной недостаточности [3].
Аппендикулярный перитонит развивается на фоне деструктивных форм аппендицита и является следствием распространения воспаления на брюшину. Частота развития перитонита при остром аппендиците, по литературным данным, составляет до 4-8% [4].
Перфорация червеобразного отростка может произойти через 6 ч от манифестации первых симптомов, но чаще всего она возникает через 12-24 ч от начала первых клинических проявлений острого аппендицита.
Y.Y. Dyakonova1, I.V. Poddubniy1, L.S. Namazova-Baranova1'2 3, M.D. Bakradze1, A.A. Gusev1, A.S. Bekin1
1 Scientific Center of Children's Health, Moscow, Russian Federation
2 Sechenov First Moscow State Medical University, Moscow, Russian Federation
3 Pirogov Russian National Medical Research University, Moscow, Russian Federation
Acute Intestinal Infection as a Disguise of Acute Appendicitis in Children
The issue of differential diagnosis of acute appendicitis and acute intestinal infections in contemporary medicine remains relevant for clinical practice of surgeons and pediatricians. Late diagnosis of appendicitis results in development of complicated forms of vermiform appendix inflammation. This prolongs operative intervention, duration of antibacterial therapy and duration of a child's inpatient stay. The article presents clinical observation of three children treated for perforated appendix and generalized purulent peritonitis. The described cases demonstrate the need in multidisciplinary approach and complex diagnosis of patients with such complaints as abdominal pain, fever and diarrhea.
Key words: acute appendicitis, peritonitis, intestinal infection, laparoscopy.
(For citation: Dyakonova Y. Y., Poddubniy I. V., Namazova-Baranova L. S., Bakradze M. D., Gusev A. A., Bekin A. S. Acute Intestinal Infection as a Disguise of Acute Appendicitis in Children Pediatricheskaya farmakologiya — Pediatric pharmacology. 2016; 13 (1): 51-53. doi: 10.15690/pf.v13i1.1515)
Скорость развития деструктивного процесса в червеобразном отростке, атипичность клинических проявлений и трудности диагностики данного заболевания у детей объясняют тот факт, что аппендикулярный перитонит остается наиболее острой проблемой неотложной абдоминальной хирургии [3, 5].
ОПИСАНИЕ СЕРИИ СЛУЧАЕВ
Всем пациентам на диагностическом этапе проводилось трансабдоминальное ультразвуковое сканирование. У обоих мальчиков выявлены УЗ-признаки деформации желчного пузыря, реактивные изменения печени и поджелудочной железы, УЗ-признаки энтероколита, меза-денита. У девочки визуализированы петли тонкой кишки, которые были частично спазмированы, частично заполнены жидкостным содержимым, перистальтика умеренно выраженная, свободная жидкость в малом тазу не определялась, купол слепой кишки вздут.
Во всех случаях врачи ультразвуковой диагностики отмечали повышенное газонаполнение кишечника, что затрудняло верификацию червеобразного отростка.
В связи с невозможностью исключения острой хирургической патологии всем детям выполнена диагностическая лапароскопия.
При ревизии брюшной полости особенно обращало на себя внимание атипичное расположение червеобразного отростка: у 2 детей (шестилетнего мальчика
и девочки) — ретроцекально, в подпеченочном пространстве, у трехлетнего мальчика — в полости малого таза (рис. 1).
Во всех случаях установлены осложненные формы аппендицита. Обнаружено много гнойного выпота, расположенного во всех этажах брюшной полости с характерными изменениями на париетальной брюшине и внутренних органах (наложения фибрина, отек, петехи-альные изменения) (рис. 2).
Всем детям удалось полностью выделить и удалить червеобразный отросток, провести санацию брюшной полости. Двум детям (мальчику 6 лет и девочке) установлены дренажи в подпеченочное пространство и полость малого таза, 1 ребенку, мальчику 3 лет, — только в полость малого таза.
Оперативное пособие проводилось на фоне эпиду-ральной анестезии, которая в раннем послеоперационном периоде дала возможность избежать пареза кишечника и минимизировать болевой синдром.
Дети получили стандартный курс антибиотикотерапии и пробиотиков, учитывая проявления кишечного синдрома в предоперационном периоде. Нормализация стула у всех детей была достигнута к 5-м послеоперационным суткам.
В копрограммах были обнаружены лишь нарушения нормального состава бифидо- и лактобактерий; патологических микроорганизмов, которые служат причиной кишечных расстройств, выявлено не было.
Пребывание детей в стационаре в среднем составило 14 ± 2 сут, выписаны в удовлетворительном состоянии.
В педиатрической практике кишечные инфекции продолжают занимать ведущие позиции среди острых инфекционных заболеваний у детей [2]. Интересен тот факт, что большое число педиатрических заболеваний протекает под маской острых диарейных инфекций [6]. Перед практикующими врачами стоит сложная проблема дифференциальной диагностики острых кишечных инфекций и острой хирургической патологии, в особенности острого аппендицита и его осложненных форм. К сожалению, мы не встретили в литературе данных, посвященных поздней диагностике острого аппендицита у детей в инфекционных стационарах.
При проведении дифференциальной диагностики острого аппендицита и острых диарейных инфекций особое внимание уделяют первым признакам проявления заболевания. Острые кишечные инфекции заявляют о себе диспептическими расстройствами, и только потом
Рис. 1. Ретроцекальное расположение червеобразного отростка
Рис. 2. Осложненная форма воспаления червеобразного отростка
Гнойный выпот в полости малого таза
Петехиальные кровоизлияния в париетальную брюшину
Фиксированный спайками червеобразный отросток
Причинами ошибок при диагностике острого аппендицита, как и в наших клинических примерах, являются отсутствие патогномоничного признака острого аппендицита и наличие клинических признаков и симптомов, характерных как для острой диарейной инфекции, так и для острой хирургической патологии брюшной полости.
Причиной постановки неправильного диагноза во всех случаях была нетипично локализованная боль в животе. Однако, если при острых кишечных инфекциях ошибки в диагностике приводят к неправильному лечению и напрасному хирургическому вмешательству, то при несвоевременном распознавании острого аппендицита происходит развитие его осложненных форм, возникает
угроза эндотоксинового шока, полиорганной недостаточности. Все это значительно утяжеляет послеоперационный период, требует больших затрат на реабилитацию и в запущенных ситуациях может привести к летальному исходу.
Важно помнить, особенно начинающим врачам, как педиатрам, так и хирургам, что при сомнительном диагнозе либо при подозрении на острый аппендицит ребенок подлежит круглосуточному наблюдению в условиях стационара в хирургическом отделении. При отсутствии эффекта от консервативной терапии, направленной на лечение кишечной инфекции, необходимо подключить инструментальные и лабораторные методы исследования в динамике и расширить показания к диагностической лапароскопии. Это позволит избежать диагностических ошибок и осложненных форм аппендицита у детей.
Детей с подозрением на кишечную инфекцию и клинической картиной абдоминального болевого синдрома необходимо госпитализировать в стационар для совместного наблюдения педиатром и хирургом с динамическим лабораторным контролем маркеров воспаления.
В сомнительных случаях следует более широко выставлять показания для проведения диагностической лапароскопии, тем самым избегая развития осложненных форм аппендицита, перитонита.
Мультидисциплинарный подход к ведению пациентов с абдоминальным болевым синдромом позволяет своевременно заподозрить и исключить острое хирургическое заболевание.
Наличие в клинике высокотехнологического оборудования позволяет выполнить своевременную диагностическую и лечебную лапароскопию, что дает возможность вовремя верифицировать диагноз. Именно поэтому в каждой клинике необходимо иметь специалистов, владеющих навыками проведения лапароскопических операций, что позволит избежать врачебных ошибок и улучшить качество жизни детей.
Авторы данной статьи подтвердили отсутствие конфликта интересов, о котором необходимо сообщить.
2£ Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
2. Куличенко ТВ, Бакрадзе МД, Патрушева ЮС. Острая инфекционная диарея у детей. Педиатрическая фармакология. 2009;6(3):97-103.
3. Карасёва ОВ, Рошаль ЛМ, Брянцев АВ, Капустин ВА, Чернышёва ТА, Иванова ТФ. Лечение аппендикулярного перитонита у детей. Детская хирургия. 2007;3:23-27.
4. Дронов АФ, Поддубный ИВ, Дедов КА, Чундукова МА, Зали-хин ДВ, Аль-Машат НА, Ярустовский ПМ. Видеолапароскопические операции в неотложной детской хирургии. Детская хирургия. 2000;4:15-17.
5. Коровин СА, Соколов ЮЮ. Лапароскопия при лечении детей с острым аппендицитом и перитонитом. Русский медицинский журнал. 2011;22:20-22.
6. Гумеров АА, Миронов ПИ, Викторов ВВ, Викторова ТВ. Метаболические и иммунологические изменения при аппендикулярном перитоните у детей, осложненном полиорганной недостаточностью. Вестник хирургии. 1997;5:61-64.
7. Кригер ДГ, Федоров АВ, Воскресенский ПК, Дронов АФ. Острый аппендицит. М.: Медицина. 2007. С. 92-93.
8. Фёдоров ВД, (остищев ВК, Ерломов АС, Богницкая ТН. Современные представления о классификации перитонита и системах оценки тяжести состояния больных. Хирургия. 2000;4:58-62.
9. Щитинин ВЕ, Коровин СА, Дворовенко ЕВ. Хирургическая тактика при аппендикулярном перитоните у детей. Детская хирургия. 2000;4:13-15.
Читайте также:


