Классификация коксартроза по косинской
СМОТРЕТЬ ДРУГИЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
Год утверждения 2016
Профессиональные ассоциации:
Общероссийская общественная организация Ассоциация травматологов-ортопедов России (АТОР).
Оглавление
1. Кратка я информация
Первичный коксартроз — заболевание суставов с локальным разрушением суставного хряща, с ремоделированием субхондральной кости и последующим образованием остеофитов.
Причина не ясна, не выделен какой-то один фактор, ответственный за развитие.
- метаболических расстройств
- генетической или наследственной предрасположенности
- возраста
- аномалий развития сосудов
- избыточного веса
- неблагоприятных условий окружающей среды и труда
- сопутствующих заболеваний.
Развитию заболевания способствует патологически измененный процесс репарации структур сустава в ответ на повреждение.
Пусковой механизм - изменения параметров и морфологии гиалинового хряща.
По мере прогрессирования заболевания дегенерация хряща увеличивается, способствуя развитию аналогичного процесса в головке бедренной кости.
Частота поражения гиалинового хряща:
- вертлужной впадины 72.2% (преимущественно передне-верхняя поверхность)
- головки бедренной кости 16.7%
Наиболее распространенное дегенеративно-дистрофическое заболевание тазобедренного сустава, точной статистики которого не существует.
После 55 лет рентгенологически коксартроз выявляется у большинства, однако у многих протекает бессимптомно.
Рентгенологические признаки у 12% пациентов 24-74 лет, дегенеративно-дистрофические изменения имеют место и при отсутствии рентгенологических признаков (Lawrence, 1989).
Симптоматическая форма у 10-20% населения земного шара (Scott).
Более 30% всех жителей Великобритании и Ирландии страдают от различных проявлений коксартроза.
До 50 лет коксартрозом страдают преимущественно мужчины.
Чаще поражаются представители европеоидной и негроидной рас, жители Азии и Восточной Индии (Nevitt)
M16.0. Первичный коксартроз двусторонний.
M16.1. Другой первичный коксартроз (Первичный коксартроз. БДУ. Односторонний).
M16.6. Другие вторичные коксартрозы двусторонние.
M16.7. Другие вторичные коксартрозы (Вторичный коксартроз. БДУ. Односторонний).
M16.9. Коксартроз не уточненный.
I стадия – незначительное ограничение движений, небольшое, неотчетливое, неравномерное сужение суставной щели, начальные остеофиты краев суставных поверхностей;
II стадия– ограничение подвижности, грубый хруст при движениях, умеренная амиотрофия, сужение суставной щели в 2-3 раза, значительные остеофиты, субхондральный остеосклероз, кистовидные просветления в эпифизах;
0 стадия - артроз не визуализируется;
I стадия - незначительные краевые остеофиты без изменения высоты суставной щели;
II стадия - значительные краевые остеофиты без изменения высоты суставной щели;
III стадия - значительные краевые остеофиты с умеренным снижением высоты суставной щели;
IV стадия - значительные краевые остеофиты, субхондральный остеосклероз, значительное сужение высоты суставной щели.
I стадия- увеличивается склероз головки и вертлужной впадины, небольшое сужение суставной щели, небольшие заострения краев суставной щели;
II стадия - небольшие кисты в головке или впадине, умеренное сужение суставной щели, умеренная потеря сферичности головки;
III стадия - крупные кисты в головке или впадине, отсутствие или значительное сужение суставной щели, тяжелая деформация головки или признаки некроза
2. Диагностика
Клиническое и рентгенологическое исследования.
Жалобы пациентов зависят от стадии патологического процесса.
- Боль в тазобедренном суставе возникает при нагрузке или движении и усиливается после ходьбы.
- Боли локализуется в паховой области, могут иррадиировать по передней и боковой поверхностям бедра, в переднюю часть коленного сустава, редко – в ягодичную область.
- Тугоподвижность.
- Контрактура конечности (на поздних стадиях).
- Снижение самообслуживания и продолжительности ходьбы.
Оценка общего состояния, роста и массы тела.
Оценка функции сустава по степени ежедневной активности и походке.
Критерии оценки ежедневной активности:
- возможность подъёма по лестнице
- пользование общественным транспортом
- свободное передвижение
- использование дополнительной опоры
- возможность надевания носков и ботинок.
Критерии оценки походки:
- степень опоры на ногу
- хромота
- расстояние, которое может пройти больной
- выражение лица пациента при ходьбе.
Обследование пациента проводят в вертикальном и горизонтальном положениях, во время ходьбы.
Стандартный комплекс лабораторных исследований для оценки состояния внутренних органов:
- клинический анализ крови
- биохимический анализ крови
- общий анализ мочи
- коагулограмма
- определение маркеров гепатита и сифилиса
- группа крови и резус-фактор.
Рентгенография тазобедренного сустава - наиболее простой и традиционный метод обследования.
Обязательная трактовка рентгенологических характеристик:
- вертлужной впадины;
- проксимального отдела бедренной кости;
- соотношения вертлужной впадины и головки бедренной кости:
- угол Виберга - 26°-35˚ степень погружения головки во впадину;
- линия Шентона – линия по внутреннему краю шейки к верхнему краю запирательного отверстия;
- угол вертикального соответствия – 70°-90° между линиями соединения края впадины и центра головки;
- степень покрытия головки бедренной кости – отношение поперечного размера головки к расстоянию от её внутреннего края до наружного края вертлужной впадины.
- Начальные стадии – нормопластична, центр ротации не смещен.
- Впадина имеет правильную форму, нормальную антеверсию.
- С прогрессированием артроза глубина может увеличиваться за счёт краевых разрастаний, при формировании центрального остеофита нарастает латерализация.
- Возможно снижение качества костной ткани, в верхних отделах формируются кисты.
Для первичного коксартроза характерны:
- нормоплазия с постепенно сужающимся или прямым бедренным каналом бедренной кости;
- нормальная антеверсия и длина шейки бедра;
- нормальное расположение большого вертела;
- нормальной формы и размеров головка бедренной кости;
- увеличение склероза головки и вертлужной впадины;
- небольшое сужение суставной щели;
- небольшие заострения краев суставной щели.
Для поздней стадии коксартроза характерны:
- увеличение головки за счет краевых остеофитов;
- кистовидная перестройка головки;
- постоянное латеральное смещение головки;
- оссификаты капсулы в области прикрепления хрящевой губы к краю вертлужной впадины;
- оссификаты капсулы у нижнего отдела головки бедренной кости и вертлужной впадины.
КТ и МРТ для определения структуры и повреждений суставной губы и хряща.
Выявление заболеваний с относительно схожей клинической картиной:
- ревматоидный артрит
- псориатический артрит
- болезнь Бехтерева
- подагрический артрит
- псевдоподагра
- реактивный артрит
- артрит при заболеваниях соединительной ткани
- остеохондроз пояснично-крестцового отдела позвоночника
- различные варианты радикулопатий
3. Лечение
Выбор метода лечения зависит от выраженности клинических проявлений - стадии процесса:
- неоперативное лечение при I–II стадии (по Н. С. Косинской);
- хирургическое – при III стадии или неэффективности консервативной терапии II стадии.
Неоперативное лечение складывается из немедикаментозных и фармакологических методов.
Этиотропная терапия заболевания отсутствует.
Цель консервативного лечения - стабилизация дегенеративно–дистрофического процесса и перевод его в фазу клинической компенсации:
- снижение выраженности болевого синдрома;
- уменьшение тугоподвижности нижней конечности.
Модификация спортивных/физических нагрузок и разгрузки поражённого сустава:
- избегание бега, длительной ходьбы, прыжков, подъёма тяжестей, однообразной рабочей позы;
- обувь с хорошо амортизирующей подошвой;
- дополнительная опора на трость или костыль в контралатеральной руке;
- лечебная физкультура для укрепления мышц бедра;
- снижение веса при избыточной массе тела (BMI ≥ 25).
- Симптоматическая терапия НПВС.
- При выраженном постоянном болевом синдроме предпочтительны пролонгированные формы НПВС.
- Для улучшения переносимости и снижения частоты побочных эффектов НПВС комбинируют с гастропротекторами.
- с артрозом I-II при неудовлетворительном эффекте комплексной консервативной терапии;
- при первичном обращении определяются выраженные дегенеративно-дистрофические изменения сустава со стойкими функциональными нарушениями - III стадия.
Операция эндопротезирования тазобедренного сустава:
- быстро купирует болевой синдром;
- восстанавливает биомеханику пораженного сустава;
- короткая бытовая и профессиональная реабилитация.
Выживаемость эндопротезов зависит от возраста, пола, пары трения и типа фиксации компонентов:
- максимальное число осложнений при вертлужных компонентах цементной/бесцементной фиксации обусловлено остеолизом, вызванным продуктами износа полиэтилена;
- наибольшее число осложнений со стороны бедренных компонентов цементной фиксации наблюдается при применении ранних техник цементирования;
- 94% хороших или превосходных клинических результатов при имплантации компонентов бесцементной фиксации;
- на сроке службы имплантата сказывается причина, приведшая к остеонекрозу головки (злоупотребление алкоголем, применение глюкокортикоидов, СКВ, трансплантация органов);
- изменения анатомии или локальный остеосклероз проксимального отдела бедренной кости вследствие перенесённых органосохраняющих вмешательств.
Молодым активным пациентам показана имплантация эндопротеза бесцементной фиксации с применением альтернативных пар трения.
Пациентам старшего возраста с сопутствующим остеопорозом предпочтительнее имплантация эндопротеза гибридной фиксации.
Для эндопротезирования рекомендованы:
- стандартные доступы (передненаружный, задний);
- миниинвазивные доступы (передний, MIS 2, по Ротингеру).
После резекции бедренной̆ кости на запланированном уровне рекомендовано визуализировать и оценить края вертлужной̆ впадины.
После начала обработки фрезами и вскрытом субхондральном слое рекомендовано шилом определить запас кости в сторону медиальной, передней и задней стенок.
Профилактика венозных тромбоэмболических осложнений прямым/непрямым антикоагулянтом.
Профилактика инфекционных осложнений антибактериальными препаратами широкого спектра.
4. Реабилитация
Цель - полноценное функциональное, социально-бытовое и профессиональное восстановление после операции.
- медицинскую реабилитацию или восстановительное лечение;
- социальную реабилитацию;
- профессиональную реабилитацию (профориентация, профобразование и профессионально-производственная адаптация).
- раннее начало на фоне адекватной аналгезии за счёт мультимодального использования различных фармакологических средств и немедикаментозных методов;
- непрерывность;
- последовательность;
- комплексность;
- индивидуальный подход к лечебным мероприятиям.
- начинают в стационаре сразу после оперативного вмешательства и на всём протяжении госпитализации;
- продолжают в реабилитационных отделениях;
- заканчивают в специализированных лечебницах восстановительного лечения или санаторно-курортных учреждениях (ЛФК, занятия на тренажёрах, бальнеотерапевтические процедуры).
Курс послеоперационного восстановительного лечения состоит из 2 послеоперационные периодов (ранний и поздний), которые разделяют на 5 двигательных режимов.
Для ранней активизации в послеоперационном периоде медицинскую реабилитацию начинают в предоперационном периоде.
Полная нагрузка больным разрешается через 2-3 месяца после операции эндопротезирования с учётом индивидуальности.
5. Профилактика
Специфической профилактики не существует.
Регулярное диспансерное наблюдение пациентов с жалобами на боли в тазобедренном суставе.
Соблюдение ортопедического режима при физических нагрузках.
После эндопротезирования рентгенография тазобедренных суставов проводится через 3, 6, 12 месяцев, далее один раз в пять лет.
6. Дополнительно
После эндопротезирования тазобедренного сустава не рекомендуются:
- тяжёлая физическая работа;
- чрезмерные спортивные нагрузки (бег, прыжки, подъём и перенос тяжестей).
ТБС – тазобедренный сустав
VAS – визуально-аналоговая шкала
КТ - компьютерная томография
МЗ РФ – Министерство здравоохранения Российской Федерации
МРТ - магнитно-резонансная томография
НИИ– Научно-исследовательский институт
РИД – радиоизотопная диагностика
РКИ – рандомизированное контролируемое исследование
РФ – Российская Федерация
УЗИ - ультразвуковое исследование
1. 2016 Клинические рекомендации "Диспластические коксартрозы" (Общероссийская общественная организация Ассоциация травматологов-ортопедов России (АТОР)).
Классификация
Наиболее часто в современной литературе и клинической практике диспластический коксартроз классифицируют по Crowe (рис.1), Hartofilakidis, Eftekhar.
Основана на оценке уровня краниального смещения головки бедренной кости и включает 4 типа. Нижняя граница фигуры слезы и место перехода головки бедренной кости в шейку находятся на одном уровне, а высота головки составляет 20% высоты таза.
При I типе по Crowe проксимальное смещение головки составляет до 50% высоты головки или до 10% высоты таза, при II — 50–75% высоты головки или 10–15% высоты таза, при III — 75–100% или 15–20% соответственно. При IV по Crowe проксимальное смещение составляет более 100% высоты головки или больше 20% высоты таза.
Основана на оценке краниального смещения головки бедренной кости и взаимоотношения головки с истинной вертлужной впадиной (рис. 2).
Выделяют 3 типа коксартроза:
I тип (А): дисплазия вертлужной впадины проявляется увеличением входа во впадину, головка стремится в подвывих.
II тип (В): подвывих, или низкий вывих. Головка смещена выше, имеются истинная впадина и неоартроз, между которыми сохраняется связь, так что вместе они образуют фигуру, похожую на восьмерку. Головка контактирует с ложной впадиной.
III тип (С) (высокий, или полный, вывих) имеются отграниченные друг от друга истинная и ложная впадины. Головка бедренной кости контактирует с ложной впадиной.
Выделяют 4 типа изменений диспластичного тазобедренного сустава:
Тип А —головка расположена в пределах истинной впадины, вход во впадину увеличен.
Тип В — средневысокий подвывих: головка покрыта впадиной до 50%.
Тип С — высокий подвывих, при котором головка мигрирует кверху и площадь ее контакта с вертлужной впадиной составляет менее 50%.
Тип D — высокий вывих, при котором головка образует псевдоартроз с телом подвздошной кости.
Классификация Crowe наиболее часто используется для сравнения результатов хирургического лечения.
Недостатки: не полностью учитывает изменение вертлужной впадины в зависимости от степени дисплазии, а этот фактор чрезвычайно важен при планировании и проведении тотального эндопротезирования тазобедренного сустава.
Классификация Hartofilakidis проста в применении, поэтому ее также часто используют.
Недостатки: не учитывает изменения проксимального отдела бедренной кости, которые могут повлиять на ход хирургического вмешательства.
Классификация Eftekhar наиболее полно описывает анатомические изменения диспластической вертлужной впадины, что делает ее пригодной для предоперационной оценки и планирования операции эндопротезирования впадины.
Недостатки: не учитывает изменения бедренной кости.
Наиболее распространенными считаются классификации по Н.С. Косинской (1961) и по Tonnis. Встречается еще 4-х стадийная классификация Kellgren и Lawrence (Таб. 1).
Таблица 1. Классификации по Н.С. Косинской (1961), Tonnis, Kellgren и Lawrence
Классификация по Н.С. Косинской (1961)
Классификация по Tonnis
Классификация Kellgren и Lawrence
I стадия – незначительное ограничение движений, небольшое, неотчетливое, неравномерное сужение суставной щели, легкое заострение краев суставных поверхностей (начальные остеофиты)
I стадия - увеличивается склероз головки и вертлужной впадины, небольшое сужение суставной щели, и небольшие заострения краев суставной щели
1 стадия (сомнительный) – сомнительные рентгенологические признаки
IIстадия – ограничение подвижности в суставе, грубый хруст при движениях, умеренная амиотрофия, выраженное сужение суставной щели в 2-3 раза по сравнению с нормой, значительные остеофиты, субхондральный остеосклероз и кистовидные просветления в эпифизах
II стадия - небольшие кисты в головке или вертлужной впадине, умеренное сужение суставной щели, и умеренная потеря сферичности головки бедренной кости
2 стадия (мягкий) -единичные остеофиты, небольшое сужение суставной щели
3 стадия (умеренный) -выраженные остеофиты, умеренное сужение суставной щели, субхондральный склероз, деформация поверхностей
III стадия - крупные кисты в головке или вертлужной впадине, суставная щель отсутствует или значительно ссужена, тяжелая деформация головки бедренной кости, или признаки некроза
4 стадия (тяжелый) - грубые остеофиты, субхондральный склероз, выраженное сужение суставной щели, выраженная деформация поверхностей
Деформирующий артроз тазобедренного сустава или коксартроз является самым тяжелым и, одновременно, наиболее распространенным поражением среди всех остеоартрозов. Синонимами этого заболевания также являются: артроз, остеоартрит, остеоартроз тазобедренного сустава.
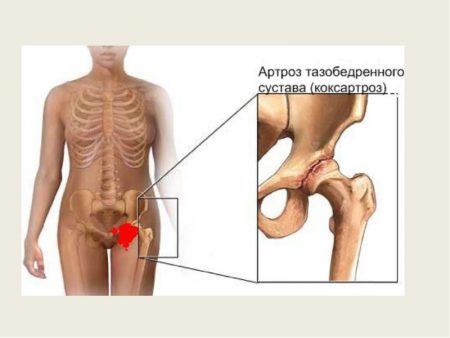
Как устроен тазобедренный сустав?
Для лучшего понимания механизма развития коксартроза необходимо ознакомиться с нормальной анатомией (строением) тазобедренного сустава. Ведь изменения, которые в нем происходят при развитии патологического процесса, затрагивают порой все его структуры.
Тазобедренный сустав (ТБС) или сочленение образован двумя костями: бедренной и подвздошной таза. В подвздошной кости имеется углубление – вертлужная впадина. В нее вставляется головка бедренной кости, имеющая форму шара. Суставные поверхности обеих костей покрыты гиалиновым хрящом.
Полость ТБС снаружи покрыта специальной капсулой, внутренняя оболочка которой производит синовиальную жидкость. Эта жидкость смазывает и питает суставные хрящи, что усиливает их свойства.
Какие изменения происходят при коксартрозе?
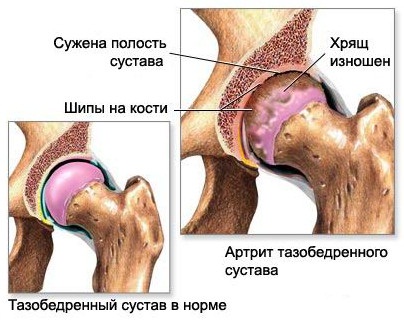
Остеоартроз тазобедренного сустава начинается с изменения нормальных свойств суставного хряща. Что служит тому причиной, пока еще точно не выяснено. Предполагают, что в силу каких-либо факторов изменяются состав и свойства синовиальной жидкости и она превращается в вязкую и густую субстанцию.
Не получая достаточной смазки и питания суставный хрящ видоизменяется: становится шероховатым, на нем возникают трещины.
Под влиянием нагрузки хрящ постепенно утончается и суставные поверхности сочленяющихся костей начинают непосредственно соприкасаться друг с другом. В результате этого они деформируются, изменяются их площади соприкосновения. Под воздействием постоянного давления и трения появляются костные наросты – остеофиты.
Все эти превращения в итоге приводят сначала к ограничению подвижности сустава, а затем – и к потере его функций и инвалидности.
Причины
Факторов риска, под влиянием которых может развиться остеоартроз тазобедренного сустава очень много. Однако, среди них выделяются основные, их мы и рассмотрим ниже:
- Наследственная предрасположенность.
- Внутриутробные поражения ТБС: дисплазия его и врожденный вывих бедра. На фоне этих состояний в будущем может сформироваться диспластический коксартроз.
- Различные механические воздействия на сустав: травмы, операции, длительная его перегрузка и т. д.
- Инфекционные поражения ТБС.
- Болезни нарушения метаболизма (обмена веществ).
- Избыточная масса тела и малоподвижный образ жизни (гиподинамия).
- Нарушения кровообращения в суставном хряще.
Если остеоартроз тазобедренного сустава развивается без явной связи с какой-либо причиной, то его называют идиопатическим.
Классификация
Выделяют первичный и вторичный остеоартроз тазобедренного сустава. Основной причиной первичного коксартроза являются возрастные перестройки в ТБС. Формируется он и у мужчин, и у женщин в возрасте старше сорока лет.
Вторичный коксартроз всегда связан с какой-либо причиной или заболеванием, оказывающей непосредственное влияние на его развитие.
По локализации патологического процесса выделяют односторонний либо двухсторонний коксартроз.
Клиническая картина
Для течения коксартроза являются характерными ряд симптомов, выраженность которых прямо зависит от стадии или степени болезни. По их наличию и специфичности можно заподозрить заболевание и провести дополнительные методы исследования (например, рентгенологическое или МРТ) для подтверждения диагноза. Характерные проявления:
Для более точного и правильного представления о заболевании, течение болезни условно разделяется на стадии или степени.
Степени (или стадии) коксартроза
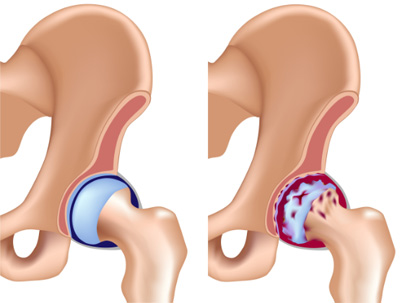
По клиническим и рентгенологическим признакам различают три степени течения коксартроза. Рассмотрим их подробнее.
При 1 степени коксартроза проявления заболевания мало выражены, больные к врачу, как правило, не обращаются. Поэтому заболевание на ранней стадии часто пропускается.
Болевые ощущения появляются периодически, часто после физической нагрузки – бег, прыжки, интенсивная ходьба. Локализация боли бывает как в самом ТБС, так и вне его: в паху, бедре, колене, области ягодицы или поясницы. После отдыха и в покое болезненные ощущения обычно исчезают.
На этой стадии нет нарушений походки, движения в суставе выполняются в полном объеме.
При рентгенографии суставные изменения часто не выявляются. На МРТ иногда диагностируются начальные признаки остеофитов (костных разрастаний). Может выявляться некоторое уменьшение суставной щели.

Коксартроз 2 степени характеризуется усилением интенсивности боли, которая появляется уже и в покое. Боль иррадиирует (распространяется) в бедро и область паха.
При длительной ходьбе возникает хромота. Появляются признаки нарушения двигательной функции сустава – ограничение внутреннего вращения (ротации) и отведения бедра.
Позже присоединяются ограничения движений и в других плоскостях. Развивается гипотония (снижение тонуса) и гипотрофия бедренных и других мышц, окружающих ТБС.
На рентгенограмме или при МРТ выявляются заметные остеофиты по всему краю вертлужной впадины. Контур головки бедренной кости увеличивается и деформируется, она начинает смещаться кверху. Шейка бедренной кости утолщается и расширяется. Суставная щель продолжает сужаться. Иногда в толще сочленяющихся костей в местах наибольшей нагрузки определяются кисты.
Коксартроз 3 степени проявляется наличием постоянной боли, которая не уменьшается даже в покое или после длительного отдыха. Самостоятельное передвижение больных становится невозможным, они вынуждены пользоваться тростью или костылями.
Все движения в суставе становятся резко ограниченными. Появляется увеличение наклона таза. При этом возникают компенсаторные изменения позвоночника – гиперлордоз (избыточное выгибание) поясничного отдела и сколиоз. Появляются боли в спине и пояснице, происходит сдавление бедренного, седалищного и запирательного нервов, что проявляется характерной неврологической симптомтикой.
Определяется гипотрофия мышц бедра и ягодиц, позже – и голени.
Также коксартроз 3 степени проявляется укорочением пораженной конечности, которое обусловлено деформацией сустава и слабостью (гипотонией) мышц, его окружающих. Появляется характерная походка с наклоном туловища в сторону пораженного ТБС. В результате этого туда же перемещается и центр тяжести тела и возникает дополнительная нагрузка на сустав.
При рентгенологическом исследовании диагностируются множественные и обширные остеофиты по всем суставным поверхностям. Выявляется резкое сужение суставной щели. Вертлужная впадина углубляется и истончается. В результате этого возможна протрузия (выпячивание) головки бедренной кости в полость таза. Иногда возможен подвывих головки бедра.
Отдельно стоит остановиться на таком виде коксартроза, который формируется на фоне врожденных поражений ТБС ввиду большой распространенности такого патологического процесса.
Коксартроз и врожденная патология ТБС

Остеоартроз тазобедренного сустава, главной причиной формирования которого являются его врожденная патология, имеет название диспластический коксартроз. На этот вид коксартроза приходится большинство из всех случаев артроза ТБС.
Причины образования диспластического коксартроза – врожденный вывих бедра и дисплазия тазобедренных суставов (ТБС). Такие патологические состояния обычно диагностируются у детей еще в раннем возрасте. В случае несвоевременной диагностики этих состояний или при их недостаточной коррекции развивается деформация тазобедренного сустава. Впоследствии более, чем у половины больных может развиться диспластический коксартроз.
Заболевание чаще диагностируется у молодых и среднего возраста женщин.
Манифестацию болезни могут спровоцировать различные травмы, избыточная физическая нагрузка. У женщин диспластический коксартроз может начать свое формирование после беременности и родов.
Основные симптомы и методы диагностики диспластического коксартроза идентичны таковым при остеоартрозе тазобедренного сустава, вызванного другими причинами.
Следует отметить, что характерные поражения ТБС и симптомы болезни развиваются быстро. Заболевание может осложниться полным вывихом бедра.
У таких больных очень большую роль играет профилактика.
Для этого следует соблюдать ортопедический режим: максимально снизить риск травм, исключить физические упражнения или работу, при которых имеется чрезмерная нагрузка на сустав (бег, прыжки, поднятие тяжестей).
Полезно выполнять упражнения, при которых задействованы мышцы, укрепляющие ТБС: ягодичные, бедренные, разгибатели спины, а также брюшного пресса.
Женщинам очень важно придерживаться ортопедического режима при беременности и в послеродовом периоде.
Диагностика
Диагноз устанавливается на основании данных клинических проявлений и результатов рентгенологического исследования или МРТ. Учитывая стадию или степень заболевания, рентгенологическое исследование и по наличию характерных признаков можно предположить возможную причину заболевания. Дополнительно для диагностики применяется:
- электромиография;
- реовазография;
- подография;
- радионуклидное сканирование и другие методы исследования.
Лечение
Как лечить артроз тазобедренного сустава? Важно отметить, что лечение остеоартроза тазобедренного сустава является комплексным и включает в себя как консервативные методы, так и хирургические.
Такое лечение артроза тазобедренного сустава возможна при 1 и 2 степени коксартроза. Применяются и медикаментозные методы, и нефармакологические.
Прежде всего необходимо соблюдение так называемого ортопедического режима. Это достигается уменьшением нагрузки на пораженный сустав, особенно, при обострении болевого синдрома.
Необходимо использование трости или костылей для передвижения, ношение ортезов, супинаторов и т. д.
Если имеется избыточная масса тела, то проводятся мероприятия по ее снижению. Проводятся занятия лечебной физкультурой (ЛФК).

В зависимости от тяжести патологии назначают те или иные группы препаратов. Зачастую для лечения коксартроза используют комбинированную терапию:
- Основную нишу медикаментозного или фармакологического лечения занимают препараты симптоматического действия, то есть направленные на купирование основных симптомов заболевания. К ним относятся обезболивающие препараты (анальгетики) и нестероидные противовоспалительные средства (НПВС).
- Широко применяется местное лечение: внутри- или околосуставное введение лекарственных препаратов, а также использование мазей, гелей, кремов, имеющих в своем составе НПВС.
- Хондропротекторы при коксартрозе назначаются практически всегда. Эти препараты улучшают состояние и питание суставного хряща, способствуют восстановлению его функций.
- Помимо этого, применяют сосудорасширяющие препараты, миорелаксанты, энзимотерапия и другие средства.
В физиотерапии при коксартрозе применяется УВЧ, лазеро- и ультразвуковая терапия, воздействие магнитным полем и элетротоками, ультрафиолетовое облучение и т. п.
В фазу ремиссии проводится санаторно-курортное лечение в специализированных санаториях, бальнеотерапия и грязелечение. Самым эффективным методом воздействия является массаж и мануальная терапия, которые должны проводиться специалистом, имеющим специальную подготовку.
Лечебная физкультура показана всем больным с коксартрозом. Она способствует укреплению мышц, улучшению питания хрящевой ткани, предупреждению формирования контрактур.
Комплекс упражнений подбирается врачом и должен выполняться в облегченном положении – сидя, лежа, в воде и т. д.
При явной неэффективности консервативного лечения, при коксартрозе 3 степени с тяжелым поражением сустава показано хирургическое лечение. Наиболее часто выполняются следующие виды операций: артроскопия, остеотомия, эндопротезирование сустава.
Читайте также:


