Клинические синдромы при заболеваниях костей
Человек, как вид, достиг эволюционного успеха благодаря совершенствованию не только высшей нервной деятельности. Без хорошей подвижности, даже самый умный организм не смог бы выстоять в борьбе за выживание. Поэтому заболевания костей и суставов очень сильно сказываются на качестве жизни больного человека.
Анатомо-физиологические изменения при патологии
Человек способен к двигательной активности благодаря подвижным соединениям между костями скелета – суставам. Именно они позволяют ходить, бегать, прыгать, разговаривать, поднимать ложку и жевать. Кроме мимических, любые движения возможны только благодаря им.
В норме все части сустава (покрытая гиалиновым хрящом поверхность кости, связки и внутрисуставные элементы), слаженно участвуют в акте движения.
При заболевании, патологические изменения могут развиваться в любой структуре, однако, почти всегда приходится иметь дело с одновременным поражением нескольких элементов.
Преобладающий механизм патологии – воспалительная реакция с характерными для неё симптомами:
- боль;
- покраснение кожи над очагом воспаления (гиперемия);
- отёк;
- местное, ограниченное повышение температуры в зоне воспаления.
Суммируясь, эти проявления приводят к пятому признаку классической воспалительной реакции – нарушению функции.
Разнообразие диагнозов

Основные категории, выделенные среди всех болезней опорно-двигательной системы, рассмотрим подробнее.
К этой группе относятся заболевания, в силу тех или иных причин, приводящие к нарушению двигательной функции сустава. Название в некоторой мере отражает сущность происходящих изменений:
- деструкции компонентов сустава, связанные с инфекционным агентом (как напрямую, так и опосредованно);
- снижение функциональности из-за воспалительных изменений (здесь – ревматические болезни, кристаллические артропатии и т. д.);
- артрозы (подкатегории поделены по локализации поражения – колено, локоть, тазобедренный сустав);
- сюда также отнесли разрушения суставных структур, не описанные в предыдущих рубриках.
Отдельно от этой категории следует рассматривать вторичные артропатии суставов, которые сопутствуют онкологическим и эндокринным болезням.
Иногда встречается название – диффузные болезни мягких тканей. Речь ведётся об аутоиммунных ревматических болезнях, похожих по синдромальным проявлениям, имеющих сходный механизм развития и общие подходы к лечению.
Названия этих болезней:
- системная красная волчанка;
- системная склеродермия;
- дерматополимиозит;
- болезнь Шегрена;
- васкулиты.
Нередко сопровождаются патологией со стороны связок, синовиальной капсулы, сухожилий.
Эта категория отражает болезни позвоночника. Сюда внесены: остеохондроз, спондилёз, нарушения осанки и разнообразная патология межпозвоночных дисков.
В причинах лидируют воспалительные процессы. В других случаях, нарушения происходят на фоне механических факторов. Так, в последнее время отмечается тенденция к росту числа врождённых аномалий позвоночника.
Включает заболевания, при которых патологическим изменениям подвергаются прилежащие к суставу мышцы, синовиальная оболочка и сухожилия.
К болезням мышц отнесены миозиты, отложения солей кальция в ткани, и некоторые другие состояния (инфаркт, разрыв, паралич и т. д.).
Заболевания синовиальной оболочки и сухожилий подразумевают воспалительные процессы, кальцификацию. Щёлкающий палец вынесен в отдельную подкатегорию.
По названию, можно догадаться, что сюда внесены поражения кости и хрящевой ткани. Это остеопороз, остеомиелиты (снижение плотности и размягчение кости, соответственно), болезнь Педжета, остеохондрозы суставов (плеча, кисти и т. д.), случаи асептического некроза, остеолиза (полного рассасывания кости).
Дифференциальная диагностика
Симптомы и внешние проявления многих суставных болезней во многом сходны (воспалительная реакция, помните?). Но различия всё-таки есть. И если их знать, то можно не пропустить заболевание, чреватое серьёзными последствиями для суставов и костей.
В таблице рассмотрим ведущие признаки самых распространённых заболеваний опорно-двигательного аппарата.
Механизм поражения и причины развития
Ведущие симптомы и прогноз
Чрезмерная нагрузка, срыв компенсаторных механизмов. Нельзя рассматривать, как изолированное поражение суставного хряща – это заболевание всего сустава.
Чаще всего страдают крупные опорные суставы (коленный, тазобедренный).
Чаще всего болеют пожилые люди.
Боль при ходьбе или после неё, похрустывание при движениях, ограничение подвижности и деформация за счёт разрушения костных структур.
Своевременное и полноценное лечение помогают долго сохранять физиологический объём движений.
Болезни подвержены люди среднего возраста
Отёк, скованность, боль не связаны с нагрузкой. Более часто обнаруживается скопление жидкости, вовлечение в процесс суставной капсулы и связок. Деформация развивается медленнее, обусловлена поражением мягкотканных структур и хряща.
Прогноз в ряде случаев серьёзный.
Объединяет целую группу заболеваний. Причина и пусковой фактор не изучены, однако, в развитии доказана роль наследственности.
Чаще болеют дети и подростки.
Боль, припухлость в очаге поражения. В большинстве своём, течение благоприятное.
Системные поражения соединительной ткани
Развиваются по аутоиммунному механизму. Начинается выработка антител к тканям собственного организма. Пусковой фактор не выявлен. Суставная патология часто служит первым проявлением.
Ведущие симптомы – артралгия и скованность, боли в мышцах. Значительно повреждаются сухожилия (уплотняются, укорачиваются).
Сопровождаются специфическими изменениями в показателях крови. Прогноз серьёзный.
Означают дегенеративные проблемы с суставами позвоночника. Причины разные. Чаще всего – остеохондроз. Но встречаются и вторичные, вследствие других заболеваний. Отдельно стоят инфекционные и онкологические дорсопатии.
Воспалительные – чаще начинаются в возрасте до 40 лет.
По МКБ Х не включены в эту категорию болезни позвоночника (артриты и спондилиты), сопровождающие некоторые воспалительные болезни желудочно-кишечного тракта:
- при болезни Крона;
- бактериальных инфекциях ЖКТ;
- гельминтозах;
- глютенчувствительная энтеропатия и др.
Естественно, что боль в костях и суставах при таких болезнях возникает, как проявление основного заболевания, источник которого несколько отстоит от опорного аппарата.
Клиническая значимость

Представленная информация, призвана показать, что совершенно различные по причине и лечению болезни, сходны в своих проявлениях. Костно-суставной аппарат даёт почти одинаковые симптомы, которые могут отличаться лишь по степени выраженности, хронологии появления.
Разница – в нюансах: в отдельных случаях патлогии сильнее боль, больше отёк, болеть начинает только после нагрузки и т. п. Даже эффективность назначенного лечения может стать диагностическим критерием.
Болезни суставов и костей, должен лечить не только врач-ортопед или травматолог. Разнообразие механизмов развития и патологических процессов, делает патологию мультидисциплинарной. Среди названий медицинских профессий, занимающихся лечением таких больных, встречаются и ревматологи, и терапевты, и физиотерапевты и мануальщики.
Cамостоятельная диагностика, не говоря уж о самолечении, может быть опасна.
Генетические заболевания обусловлены патологическими нарушениями строения генома. "Дефектный" ген может быть получен от одного из родителей и проявиться как на 100%, так и на 10%. А вот болезни с наследственной предрасположенностью значительно отличаются от генетических. Если последние излечить невозможно, то заболевания, к которым человек имеет наследственную предрасположенность, возможно нивелировать рациональным питанием, здоровым образом жизни и профилактическими мерами.
Пять генетический заболеваний позвоночника и костей
Такие болезни напрямую связанны с нарушениями генома и проявляются в виде дефектов развития скелета человека. Генетические заболевания обусловлены нерациональным формообразованием ткани или нарушениями роста. Подобные болезни носят в медицине общие название - дисплазии.
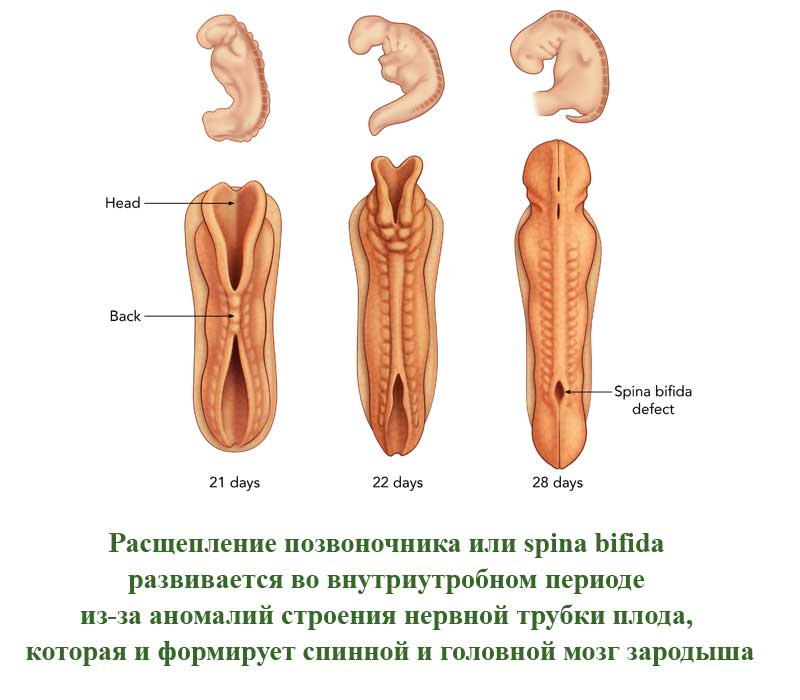
Это порок развития позвоночного столба, которое проявляется в виде недоразвитых позвонков. Такие позвонки не сомкнуты, через щель может быть виден спинной мозг. Заболевание развивается во внутриутробном периоде из-за аномалий строения нервной трубки плода, которая и формирует спинной и головной мозг зародыша. Расщепление позвоночного столба может проявляться и в закрытом виде, когда спинной мозг не виден снаружи.
В легких случаях заболевание могут обнаружить лишь при рентгеновском обследовании. А вот при самых серьезных формах болезни у ребенка могут сразу же образовываться свищи в полости позвоночника. Очень часто заболевание в тяжелых формах сопровождается параличом нижней части тела.
В более, чем 80% случаев, расщепление позвоночника сопровождается гидроцефалией спинного мозга и пороками развития головного мозга, а также - черепа.
По американской статистике, заболевание встречается у одного пациента из 1500. Российская статистика приводит следующие данные - 3 случая на 10000 человек. Однако, многие случаи расщепления позвоночника на территории СНГ остаются нераспознанными у новорожденных из-за легкой формы болезни.
Болезнь часто именуют остеопетрозом. Может протекать в двух формах:
- замедленной;
- злокачественной.
Генетическое заболевание встречается с частотой в 1 случай на 20000 пациентов. Для остеопетроза характерны такие симптомы:
- повышенная ломкость костей;
- увеличение плотности костной ткани;
- уменьшение размеров костномозговых лакун;
- нарушение гемопоэза;
- уменьшение массы костного мозга.
Генерализированный остеоклероз проявляется в достаточно раннем возрасте в виде разных беспорядочных слоев клеток костной ткани, увеличения общей массы костей и замедленном росте скелета.
При злокачественном течении болезни часто возникают внезапные переломы костей, развивается геморрагичекий синдром, жировая дистрофия органов, нарушается дентиногеез. Характерен очень небольшой рост.
В случае замедленного остеопетреза болезнь может быть выявлена лишь в 50% и протекать абсолютно бессимптомно. Выявляют заболевание случайно во время рентгена. В некоторых случаях может наблюдаться симптоматика синдрома "Кость внутри кости".
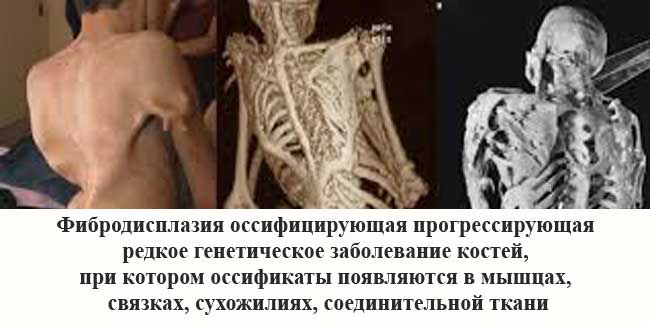
ФОП - это генетическое и очень редкое заболевание костей. При такой болезни организм начинает формировать новую костную массу в виде оссификатов в ненадлежащих местах тела, а именно внутри:
- соединительных тканей;
- связок;
- мышц;
- сухожилий.
К образованию оссификатов в организме может привести абсолютно любая травма: порез, операция, ушиб, внутримышечная инъекция или перелом. Поэтому образования такого типа удалять нельзя - на их месте костная ткань разрастется еще больше. По физиологическим признакам оссификаты совершенно не отличаются от здоровых костей.
Проблема лишь в неправильном расположении образования костной ткани. Возникает ФОП из-за мутаций гена ACVR1/ALK2. Данный ген кодирует рецептов костного морфогенетического белка. Носителем гена быть невозможно, его наличие в теле всегда вызывает развитие фибродисплазии оссифицирующей. Передается заболевание по наследству и на данный момент является неизлечимым.
Такие заболевания характеризуются чрезмерным развитием костной массы. Носят общее название - остеохондродисплазии. Гиперостозы возникают из-за генетических нарушений и патологий остеобластов и остеокластов. Наиболее часто встречаются такие формы остеохондродисплазий:
- Болезнь Лери или мелореостоз;
- пикнодизостоз.
Мелореостоз чаще всего поражает мужчин, может развиться в любом возрасте. Характеризуется болезнь избыточным образованием эндостальной или периостальной кости. Процесс может происходит в двух зонах одновременно. Зарождается болезнь Лери с поражения нижних конечностей. Процесс может переходить на все суставы, отдельные кости таза, позвоночный столб, ребра и даже череп. Все пораженные кости довольно слабо изменены и деформированы, кортикальный стой утолщен, а костномозговая полость сужена неравномерно.
Мелореостоз может протекать совершенно бессимптомно продолжительное время, однако, при значительном уменьшении габаритов костномозговых лакун развивается болевой синдром в пораженной конечности. Нога при этом может укорачиваться или увеличиваться, развивается анкилоз сустав, нарушается гемопоэз.
Пикнодизостоз проявляется в виде карликовости и остеоскрероза. В основе заболевания лежит неравномерное, чрезмерное и очаговое периостальное развитие компактной кости. Развивается явная деформация скелета в виде:
- сколиоза;
- кифоза;
- гипоплазии ключиц;
- укорочении пальцевых фаланг;
- уменьшении длины предплечий.
В молочных зубах ребенка быстро развивается кариес, склеры глаз приобретают характерных болезни голубой оттенок. На продолжительности жизни пикнодизостоз не сказывается.
К системе крови относятся кроветворные органы (костный мозг, лимфатические узлы, селезенка, печень) и сама кровь с форменными элементами, плазмой и химическими веществами.
Основным органом кроветворения является красный костный мозг, в котором образуются родоначальные ядерные стволовые клетки – бласты. Из бластов последовательно образуются, созревают и выделяются в периферическую кровь форменные элементы: эритроциты, лейкоциты и тромбоциты. Эритроциты вырабатываются преимущественно в красном костном мозгу, лейкоциты — в селезенке и лимфатических узлах (в селезенке вырабатывается одна из форм лейкоцитов — моноциты, в лимфатических узлах — лимфоциты), тромбоциты — в красном костном мозгу.
Кровь снабжает питательными веществами все ткани организма и выводит вредные продукты. Плазма крови — прозрачная жидкость, которая остается после удаления форменных элементов из крови. Плазма состоит из воды с растворенными в ней белковыми веществами, сахаром, мельчайшими частицами жира, различными солями. Количество крови в организме человека составляет 5-5,5 л.
Форменные элементы крови:
Эритроциты.Норма: у мужчин: 4,0 - 5,5 x 10 12 /л. У женщин: 3,7 - 4,7 x 10 12 /л.
Эритроциты оцениваются в мазке. Обращают внимание на их величину, форму, окраску и клеточные включения. Нормальные эритроциты имеют круглую форму. При анемиях различного характера величина эритроцитов меняется. Появление эритроцитов разной величины носит название анизоцитоза. Преобладание малых эритроцитов — микроцитоз — характерно для железодефицитной анемии, макроцитоз — при В12-дефицитной анемии. При патологических условиях созревания эритроцитов отмечается изменение формы эритроцитов — пойкилоцитоз. Повышение количества эритроцитов (эритроцитоз) может быть абсолютным или относительным. Причиной абсолютного эритроцитоза является реактивное раздражение эритропоэза с увеличением массы циркулирующих эритроцитов при врожденных и приобретенных пороках сердца, пневмосклерозе, некоторых опухолях: раке почки, аденоме гипофиза, а относительного эритроцитоза - сгущение крови без увеличения эритропоэза при шоке, ожогах, быстром нарастании отеков, диарее, обильной рвоте. При эритремии количество эритроцитов увеличивается и достигает 9,0 - 12,0 х 10 12 /л.
Уменьшение количества эритроцитов - эритроцитопения. Она может быть следствием усиленного распада эритроцитов при гемолитических анемиях, дефиците витамина B12, железа, кровотечениях, недостаточном содержании в пище белка, лейкозах, миеломной болезни, метастазах злокачественных опухолей и др.
Эритроциты придают крови красный цвет, так как содержат особое вещество — гемоглобин. Норма у мужчин: 130 - 160 г/л, у женщин: 120 - 140 г/л.
Увеличение гемоглобина наблюдается при сгущении крови после рвоты, при ожогах, сильных поносах, различных интоксикациях, эритремии, некоторых врожденных пороках сердца. Уменьшение гемоглобина отмечается при железодефицитных и гемолитических анемиях, после кровопотери, при дефиците витамина В12 и фолиевой кислоты. Эритроциты, проходящие с кровью через легкие, захватывают кислород воздуха и переносят его ко всем органам и тканям.
Продолжительность жизни эритроцита 120 дней, разрушаются они больше всего в селезенке. Гемоглобин, освободившийся после разрушения эритроцитов, является составной частью образуемого печенью билирубина, железо идет на строительство новых эритроцитов.
| Цветовой показатель (указывает на степень насыщенности эритроцитов гемоглобином). Норма: 0,8-1,1. |
Наличие ретикулоцитов (незрелые формы эритроцитов, норма – до 1% в крови) в периферической крови и в костном мозге(истинный ретикулоцитоз) - это показатель регенераторной способности костного мозга. Увеличение их отмечается при гемолитических анемиях, кровопотерях, малярии, полицитемии, и в период лечения железодефицитных и В12-дефицитных анемий.
Лейкоциты. Лейкоциты способны к активному движению, могут поглощать чужеродные для организма вещества, например отмершие клетки (фагоцитоз). Они играют важную роль в защите организма от микробов.
Лейкоциты в отличие от эритроцитов содержат клеточное ядро. В крови в норме содержится 4-9 • 10 9 /л лейкоцитов. Различают гранулоциты (зернистые — с зернистой протоплазмой) и агранулоциты (незернистые) лейкоциты. Гранулоциты — это эозинофилы, базофилы, нейтрофилы. Агранулоциты — это лимфоциты и моноциты.
По отношению к общему числу лейкоцитов нейтрофильные гранулоциты составляют около 50-70%, из них миелоциты в норме не выявляются в периферической крови, юные до 1%, палочкоядерные до 5%, сегментоядерные 51-67%; лимфоциты — до 30%, моноциты — до 8%, эозинофилы — 2-4%, базофилы — 0,5-1%.
Повышение количества лейкоцитов (лейкоцитоз) отмечается при острых воспалительных и гнойных процессах, отравлениях и острых инфекционных заболеваниях за исключением большинства вирусных инфекций, при закрытых травмах черепа, кровоизлияниях в мозг, диабетической и уремической коме, в первые дни после инфаркта миокарда, в первичной реакции острой лучевой болезни. Лейкоцитоз при острых и хронических лейкозах достигает сотни тысяч -100,0 х 10 9 /л и более.
Уменьшение количества лейкоцитов (лейкопения) наблюдается при лучевой болезни в период разгара, вирусных заболеваниях (болезнь Боткина, грипп, корь), системной красной волчанке, гипо- и апластических анемиях, алейкемических вариантах острого лейкоза, после приема различных лекарств (сульфаниламидов).
Эозинофилия (повышение содержания эозинофилов) часто отмечается при гельминтозах, при аллергических заболеваниях (бронхиальной астме, дерматозах и др.); при коллагенозах (ревматизме и др.); при ожогах и отморожениях.Эозинопения (снижение содержания эозинофилов) имеет место при брюшном тифе, вирусном гепатите и других инфекционных и вирусных заболеваниях.
Сдвиг лейкоцитарной формулы влево - это увеличение количества палочкоядерных, юных и появления миелоцитов, встречается при ангинах, остром аппендиците, абсцессе легкого, активном туберкулезе, тяжелых формах пневмоний, дифтерии, сепсисе, гнойных менингитах, остром холецистите, перитоните, при лейкозе и лейкемоидных реакциях.При лейкозах и лейкемоидных реакциях могут быть миелоциты, промиелоциты и миелобласты в периферической крови.
Лимфоцитоз указывает на благоприятное течение заболевания при пневмонии, рожистом воспалении, дифтерии, туберкулезе и других хронических инфекциях.Лимфопения отмечается при лимфогрануломатозе.
Моноцитоз наблюдается при дифтерии, краснухе, скарлатине.
Базофилия отмечается при сахарном диабете, остром гепатите с желтухой, у рентгенологов, подвергающихся длительному облучению малыми дозами; при гипотиреозах, лимфогранулематозе, хроническом миелолейкозе. Количество базофилов уменьшается при туберкулезе, гипертиреозах, после рентгенотерапии, при остром лейкозе.
Тромбоциты (кровяные пластинки) участвуют в процессе свертывания крови. В норме их содержится 180-320 • 10 9 /л. Увеличение количества тромбоцитов – тромбоцитоз наблюдается при постгеморрагических анемиях, эритремии, хроническом миелолейкозе, злокачественнвгх опухолях, атрофии селезенки различной этиологии, после удаления селезенки.Тромбоцитопения характерна для идиопатической тромбоцитопенической пурпуры (болезни Верльгофа), лучевой болезни, гипо- или апластической анемии, при остром лейкозе, гиперспленизме, отравлении свинцом, бензолом, хроническом нефрите.
СОЭ. Норма: У женщин: 2-15 мм/ч. У мужчин: 2-10 мм/ч.
СОЭ не является специфическим показателем для какого-либо заболевания, но ускорение СОЭ указывает на наличие патологического процесса. Она повышается через 24 ч или через несколько дней после начала при любом воспалительном процессе и инфекционном заболевании (при гнойно-септических процессах, паренхиматозных поражениях печени, коллагенозах, в том числе ревматизме), а также при анемиях, после инфаркта миокарда, переливания крови. После исчезновения клинических признаков СОЭ медленно нормализуется.
Диагностика заболеваний системы крови.
Жалобыгематологических больных отличаются большим разнообразием и соответствуют клиническим синдромам:
- геморрагический синдром: геморрагические проявления на коже: кровоизлияния в кожу, мышцы, суставы, на месте уколов, петехиальная сыпь, кровоподтеки всех размеров и стадий; кровотечения (носовые, десневые, маточные, кишечные). Их причины: тромбоцитопения, неполноценность тромбоцитов, повышенная проницаемость сосудистой стенки, внутрисосудистое свёртывание крови.
- язвенно-некротический синдром: боли в горле, нарушение глотания, слюнотечение, вздутие живота, схваткообразные боли в животе, кашицеобразный стул, поражение слизистых оболочек (афтозный стоматит и некротическая ангина, эзофагит). Симптомы возникают из-за резкого снижения или полного исчезновения гранулоцитов из крови, а также при лейкозном разрастании в слизистых оболочках.
- интоксикационный синдром: слабость ( наблюдается почти у всех больных в развёрнутой стадии лейкозов из-за гипоксии тканей и интоксикации организма лейкозными клетками). Потливость (причём чаще выражена в дневное время, что отличает от хронических воспалительных заболеваний), одышка при физической нагрузке, сердцебиение, анорексия, похудание вплоть до кахексии. Кожный зуд вначале возникает после приёма ванны, но позже становится мучительным и постоянным - вызван распадом клеток в капиллярах кожи с нарушением микроциркуляции, тромбозом и высвобождением гистаминоподобных веществ, иногда сочетается с болями в кончиках пальцев рук и ног.Упорная лихорадка: сочетается с потливостью и обусловлена пирогенным действием продуктов массового распада эритроцитов, лейкоцитов и др. форменных элементов крови.
- остеоартропатический синдром: боли в костях (оссалгии) и суставах (артралгии), их припухлость, гиперемия кожи над ними, нарушение функции сустава (артропатия). Артралгия иногда является единственным симптомом, поэтому необходимо исследовать костный мозг. Оссалгии возникают в позвонках, рёбрах, грудине, подвздошных костях, реже в трубчатых и костях черепа. Хорошо выявляются при давлении на кость или лёгком поколачивании по ней.
- иммунодефицитный синдром: частые простуды, инфекционные осложнения (пневмонии, бронхиты, пиелонефриты, пиодермия) – возникают из-за дефектности иммунной системы, когда вырабатываются антитела против нормальных клеток организма.
Анамнез заболевания. Выясняя вопрос о том, как заболел пациент, необходимо подробно расспросить об общем состоянии пациента, предшествовавшем заболеванию, а также предполагаемые факторы, спровоцировавшие болезнь. Надо изучить динамику каждого симптома, не было ли исследования крови, и какие были его результаты; выяснить, чем лечился и с каким эффектом.
Анамнез жизни:
- Важно уточнить постоянное место жительства, так как неблагоприятная экологическая обстановка является фактором риска гематологических заболеваний.
- Необходимо выяснить факторы, имеющие значение в этиологии заболевания: неправильное, одностороннее питание, недостаточное пребывание на свежем воздухе, острые и хронические интоксикации на производстве солями ртути, соединениями свинца, фосфора и др.; лучевые поражения; сведения о перенесенных ранее заболеваниях, которые могут осложняться заболеваниями крови - язва желудка и 12-перстной кишки (анемия), заболевания с геморрагическим синдромом, почечная недостаточность.
- Вопрос о наследственности имеет большое значение в постановке диагноза гемофилии, наследственной анемии.
- Прием лекарств (левомицетин, амидопирин, цитостатики). Для исключения лекарственного поражения попросить перечислить все лекарства, которые пациент получал в последние 3-4 недели.
Методы объективного обследования пациентов:
данные осмотра:
Осмотр ротовой полости подтверждает язвенно-некротический синдром, лейкозную инфильтрацию (набухание дёсен, увеличение миндалин).
Увеличение живота возникает при гепато- и спленомегалии (увеличении печени и селезёнки).
Снижение массы тела, расчёсы на коже, лихорадка подтверждают интоксикацию организма.
Пальпация. При подозрении на лейкоз тщательно исследуют костную систему: надавливания на плоские кости или эпифизы трубчатых костей, поколачивания по ним болезненны.
Ценную информацию дает пальпация лимфатических узлов и селезенки. При лимфолейкозе и лимфогранулематозе характерны системность, множественность поражения лимфоузлов — если поражена одна группа, в последующем присоединяется поражение других групп. В норме селезенка не прощупывается. Она становится доступной пальпации при значительном ее увеличении (спленомегалии).
Исследование геморрагического синдрома. Проницаемость капилляров проверяется симптомом жгута, щипка, баночной пробой (появление петехий в норме наблюдается через 3 минуты дистальнее жгута).
Перкуссия. Используется для определения границ селезенки.
Аускультация. При анемиях прослушивается систолический шум над сердцем и сосудами, что связано уменьшением вязкости крови и увеличением скорости продвижения крови в сосудах.
Лабораторные методы исследования.
| | | следующая лекция ==> | |
| Лекция №15 | | | Общий анализ крови |
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
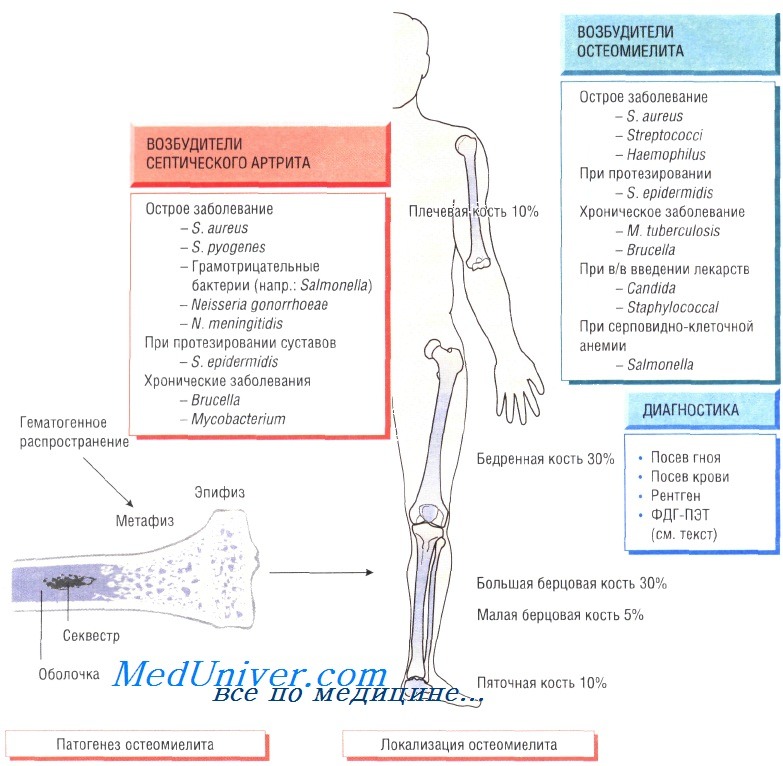
Остеомиелит (инфекция костной ткани) возникает в результате гематогенного распространения инфекции или поражения кости вследствие заболеваний суставов, а также после травмы и хирургического вмешательства. Образование гноя способствует развитию ишемии и некроза тканей. Омертвевшую часть кости называют секвестром. Вокруг очага инфекции происходит формирование новой костной ткани (оболочки).
У детей чаще всего отмечают поражение метафизов трубчатых костей (бедренной, большеберцовой и плечевой). У взрослых также может развиться остеомиелит позвоночника.
В 90% случаев в роли возбудителя остеомиелита выступает Staphylococcus aureus, реже — Streptococcus pyogenes (4%), Haemophilus influenzae (4%), Escherichia coli, Mycobacterium tuberculosis и микроорганизмы родов Salmonella и Brucella. У пациентов с серповидно-клеточной анемией чаще всего диагностируют сальмонеллёзную этиологию заболевания.
Клинические признаки остеомиелита. У пациентов отмечают гипертермию и болевой синдром, причём у некоторых из них (особенно в молодом возрасте) боль чётко не локализована. Дети часто перестают двигать поражённой конечностью (псевдопаралич). При прогрессировании заболевания наблюдают отёчность мягких тканей, сопровождающуюся образованием полостей.
При отсутствии необходимого лечения и поздней диагностики возникают патологические переломы. Кроме того, повышается риск развития хронической формы остеомиелита. Очень часто очаги острой или хронической инфекции возникают вокруг инородных тел (хирургические нитки, осколки при травме).
Диагностика остеомиелита. Изменения, определяемые при радиологических исследованиях, возникают только на поздних стадиях болезни, когда происходит деминерализация костей. Сцинтиграфия позволяет обнаружить инфекцию, но не дифференцировать инфекционный и воспалительный процессы. Наиболее чувствительный метод — позитронно-эмиссионная томография с использованием фтордеоксиглюкозы (ФДГ-ПЭТ). Большое значение имеет посев образцов крови пациента, хотя на ранних стадиях инфекции результат может быть отрицательным. Для идентификации возбудителя и определения его чувствительности к антибиотикам осуществляют посев гноя, отобранного при помощи иглы или прямой биопсии.
Лечение остеомиелита. Основной метод лечения — дренирование и иссечение секвестра. Эмпирическую антибиотикотерапию (флуклоксациллин и фузидовая кислота) необходимо начинать как можно быстрее, не дожидаясь результатов посева, так как в большинстве случаев заболевание вызывают стафилококки и стрептококки. Другие препараты (ципрофлоксацин) назначают при выделении чистой культуры сальмонелл или подозрении на сальмонеллёзную инфекцию у пациентов с серповидно-клеточной анемией. Лечение продолжают до очевидного выздоровления и исчезновения признаков воспаления (около 6 нед).
При неправильном лечении, а также после хирургической операции или травмы болезнь переходит в хроническую форму. С внедрением в клиническую практику протезирования у пожилых людей всё чаще обнаруживают хронический остеомиелит, связанный с контаминацией протезов слабовирулентными микроорганизмами (коагулаза-отрицательными стафилококками).
У 50% больных возбудителем становятся Staphylococcus aureus, в остальных случаях чаще — грамотрицательные бактерии (рода Pseudomonas, Proteus и Е. coli). Основные симптомы — постоянный болевой синдром, отёк, деформация тканей и хронические выделения из свищей. Для диагностики необходимо выполнить посев гноя, отобранного в асептических условиях. Залогом эффективного лечения считают правильно подобранную антибактериальную терапию и успешное выполнение хирургического вмешательства. При возникновении инфекции в месте установки протеза его необходимо удалить (для эффективности лечения).
Гнойный артрит обычно возникает на фоне бактериемии, при этом в 95% случаев возбудителем являются S. aureus и S. pyogenes. Кроме того, в этиологии заболевания участвуют кишечные бактерии, сальмонеллы, бруцеллы, Neisseria gonorrhoeae, Н. influenzae, Borrelia burgdorferi, Pasteurella и M. tuberculosis. Чаще происходит поражение крупных суставов (например, коленного), но нередко отмечают инфекции плечевого, тазобедренного, голеностопного, локтевого и запястного суставов.
Очень часто заболевание возникает при протезировании суставов, когда во время операции или в результате гематогенного распространения на протезе развиваются микроорганизмы, входящие в состав микрофлоры кожи (обычно S. aureus или Staphylococcus epidermidis). Источник инфекции может быть на удалённом расстоянии от места развития артрита.
Клинические признаки гнойного артрита. У детей болезнь начинается с внезапного повышения температуры, возникновения боли и отёчности, затрудняющих движения в поражённом суставе. У взрослых артрит может развиваться постепенно. В ряде случаев в анамнезе есть указания на заболевания мочевыводящих путей или сальмонеллёз. Другие характерные симптомы — развитие целлюлита или появление сыпи (например, сыпь при гонококковой инфекции).
Перед установлением диагноза необходимо исключить такие заболевания, как ревматоидный артрит, остеоартрит, подагра, псевдоподагра и реактивный артрит. Для диагностики выполняют пункцию сустава. Проводят бактериологическое исследование суставной жидкости (окраска по Граму), возможно повышение количества лейкоцитов. Результаты посева оценивают через 48 ч. При подозрении на бруцеллёз для посева отбирают образцы костного мозга пациента.
Лечение следует начинать с внутривенного введения антибиотиков, эффективных в отношении определённого или предполагаемого возбудителя. Затем продолжают курс антибактериальной терапии (приём препаратов внутрь) до 6 нед. Иногда необходима пункция и промывание сустава.
Некоторые вирусы (например, вирус краснухи, паротита и гепатита В) могут стать причиной артрита. Артрит, вызванный вирусом краснухи (чаще наблюдается у женщин), развивается через несколько дней после возникновения сыпи. Некоторые альфавирусы способны вызывать тяжёлые заболевания костей и суставов. Иногда артрит возникает вследствие иммунной реакции на возбудителя в периоде реконвалесценции некоторых инфекционных заболеваний (например, после менингококковой инфекции, шигеллёза или хламидиоза). При хламидиозе возможно развитие синдрома Рейтера — сочетание увеита и артрита.
Суставные протезы могут подвергнуться микробной контаминации во время операции и при гематогенном распространении инфекции. Возбудителями обычно становятся низковирулентные микроорганизмы (например, S. epidermidis). Тяжёлые последствия наблюдают в результате инфекции, вызванной S. aureus (особенно его метициллинрезистентны-ми штаммами). Для лечения назначают внутривенное введение антибактериальных препаратов (по результатам исследования чувствительности микроорганизмов к антибиотикам).
В связи с развитием инфекции суставной протез необходимо удалить, при этом следует соблюдать меры предосторожности для недопущения распространения инфекции. Пациентам, которым предстоит протезирование суставов, назначают курс профилактической антибиотикотерапии препаратами, эффективными в отношении S. aureus.
- Вернуться в раздел "Микробиология"
Читайте также:


