Клиника для лечения нервно мышечных заболеваниях
Основными лечебно-диагностическими направлениями цПНС являются:
- приобретенные и наследственные болезни периферических нервов, корешков и сплетений (мононейропатии, множественные мононейропатии, полинейропатии, плексопатии)
- приобретенные и наследственные первично-мышечные заболевания (миопатии)
- дифференциальная диагностика заболеваний периферического нейро-моторного аппарата (болезни двигательного нейрона, корешков, сплетений, периферических нервов, нервно-мышечной передачи и мышц), в том числе сложных неуточненных случаев
Основные жалобы пациента с периферической нейропатией:
- онемение кистей и стоп или определенных участков кожи, соответствующих зоне иннервации отдельного нерва или нервов
- невыносимое жжение, горение, покалывание кожи стоп, особенно ночью
- непереносимость физических нагрузок, изменение походки, неустойчивость при ходьбе
- слабость и похудание мышц рук и/или ног
Типы поражения периферических нервов:
- мононейропатии
- множественные мононейропатии
- полинейропатии
Причины периферической нейропатий:
- наследственные моторно-сенсорные нейропатии (НМСН)
- наследственная нейропатия со склонностью к параличам от сдавления
- транстиретиновая семейная амилоидная полинейропатия и др.
- диабетические
- токсические
- дефицитарные
- дизиммунные и многие другие
Диагностические методы включают:
- комплексное лабораторное исследование крови
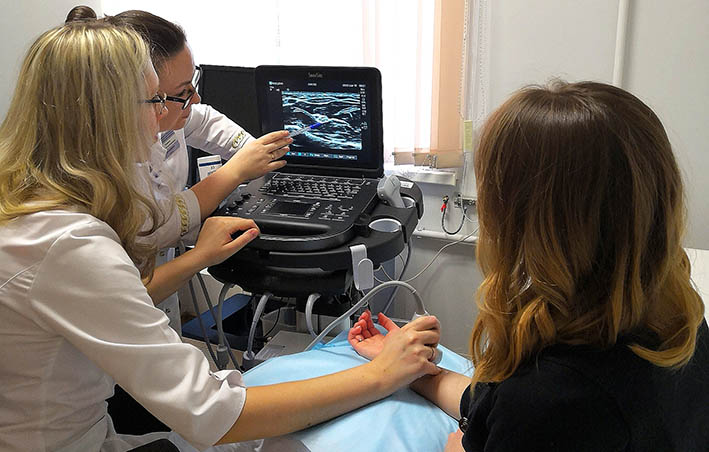
- нейрофизиологическое исследование периферических нервов - стимуляционная электронейромиография (ЭНМГ) и при необходимости - игольчатая электромиография (иЭМГ)
- нейровизуализационное исследование: УЗИ нервов, МРТ сплетений
- а также другие методы, если причина осталась неясна (люмбальная пункция, биопсия нерва, общесоматическое обследование/онкоскрининг и т.д.)
Основные патологии, с которыми рекомендуем обращаться в наш Центр:
- диабетические, токсические, дефицитарные ПНП
- химиотерапия-индуцированные ПНП
- дизиммуные нейропатии
- синдром Гийена-Барре (диагностика на ранних стадиях, дифференциальная диагностика синдрома острого вялого паралича, определение тактики патогенетического лечения, в т.ч. при волнообразном течении)
- дифференциальная диагностика синдрома Гийена-Барее и ХВДП с острым началом
- хроническая воспалительная демиелинизирующая полинейропатия (диагностика и определение тактики ведения типичной и атипичных форм, в т.ч. в сложных рефрактерных к терапии случаях)
- парапротеинемические полинейропатии (MGUS, POEMS синдром, при множественной миеломе и др.)
- мультифокальная моторная нейропатия (диагностика, дифференциальная диагностика, ведение в динамике, определение оптимального режима терапии внутривенным иммуноглобулином)
- и другие демиелинизирующие и аксональные полинейропатии (дифференциальный диагноз, уточнение причины)
Возможности цПНС:
- специализированный прием специалистов цПНС, во время которого возможно не только получить консультацию невролога, но и одномоментно провести нейрофизиологическое исследование периферических нервов и мышц (ЭНМГ и иЭМГ)
- определение комплекса диагностических методов обследования типичных и сложных случаев заболеваний периферического нейро-моторного аппарата
- персонифицированное назначение патогенетической терапии при дизиммуных нейропатиях (ГКС-терапия, плазмаферез, высокодозная терапия внутривенным иммуноглобулином, иммуносупрессивная терапия)
- диагностика редких наследственных заболеваний периферической нервно-мышечной системы (НМСН, транстиретиновая семейная амилоидная полинейропатия, болезнь Фабри, порфирия, болезнь Помпе)
- наблюдения на фоне лечения, мониторинг динамики нарушений, скрининг побочных эффектов терапии и их коррекция
- интервенционные методы лечения (блокады) туннельных нейропатий
На базе ФГБНУ НЦН проводится весь комплекс необходимых диагностических мероприятий:
- лабораторные исследования крови, направленные на уточнение причины периферической нейропатии
- весь спектр электронейромиографических методов исследования периферических нервов (ЭНМГ) и мышц (иЭМГ)
- исследование тонких нервных волокон (количественное сенсорное тестирование, вегетативные вызванные потенциалы)
- ультразвуковое исследование (УЗИ) периферических нервов и мышц, в том числе по международным протоколам
- МРТ сплетений с контрастным усилением
- МРТ мышц нижних конечностей
- МРТ позвоночника, спинного мозга и корешков
- морфологическое исследование (биопсия) нерва
В настоящее время сотрудники цПНС проводят набор пациентов для включения в научные исследования:
- с идиопатическим карпальным туннельным синдромом
- с атипичными формами ХВДП
Начаты работы по созданию регистра пациентов с дизиммунными и наследственными полиневропатиями.
Нервно-мышечные заболевания – условно выделяемая группа заболеваний, которые характеризуются нарушением функции мышц, прежде всего их слабостью. Среди нервно-мышечных заболеваний выделяют болезни мышц, болезни периферических нервов, болезни нервно-мышечного соединения и болезни мотонейрона. Один и тот же симптом слабости мышц может быть проявлением очень отличающихся по механизму заболеваний. Это определяет совершенно разный прогноз и способы лечения.
Болезни мышц
воспалительные миопатии: (полимиозит, дерматомиозит, миозит с включениями, саркоидная миопатия;
инфекционные миопатии (миопатии при ВИЧ, вирусные миозиты, бактериальные миозиты, паразитарные миозиты);
лекарственные и токсические миопатии (кортикостероидная миопатия, миопатия при использовании лекарств для снижения холестерина, алкогольная миопатия, миопатия при критических состояниях).
миопатия при хронической почечной недостаточности;
миопатия при диабете;
миопатия при гипотиреозе;
миопатия при гипертиреозе;
миопатия при гиперпаратиреозе;
Болезни периферических нервов
Болезни нервно-мышечного синапса
Боковой амиотрофический склероз
Болезни нижнего мотонейрона
спинальная мышечная атрофия
мономелический амиотрофический боковой склероз
Болезни верхнего мотонейрона
наследственный спастический парапарез
первичный боковой склероз
Болезни нервно-мышечного соединения
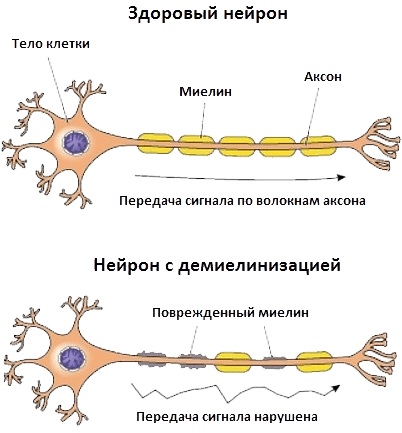
Нервно-мышечное соединение или нервно-мышечный синапс – это соединение нервного окончания и мышечного волокна с образованием так называемой синаптической щели, в которой происходит передача импульса с нерва на мышечную мембрану. Импульс передается при помощи нейромедиатора ацетилхолина, выделяемого окончанием нерва и прикрепляющегося затем к мышечной мембране. При некоторых болезнях происходит нарушение нервно-мышечной передачи из-за недостаточного выделения ацетилхолина из нервного окончания или из-за нарушения прикрепления его к мембране мышечного волокна.
Миастения Гравис
Мышечная слабость изменяется в течение дня, обычно менее выражена утром и нарастает во второй половине дня и к вечеру. Ранние признаки заболевания – это опущение века(птоз), двоение в глазах, слабость лицевой мускулатуры, нарушение глотания, жевания, снижение силы в руках и ногах. Заболеванию подвержены мужчины и женщины, причем у женщин диагноз чаще ставится в возрасте до 40 лет, а у мужчин после 60 лет.
Диагноз миастении ставится врачом на основе анализа крови и электронейромиографии. При необходимости назначается компьютерная томография грудной клетки для оценки размеров и состоянии вилочковой железы в качестве поиска возможной причины заболевания (выработка аутоантител).
В лечении миастении Гравис используют антихолинэстеразные препараты (Пиридостигмин или Калимин) и препараты, подавляющие иммунную систему (преднизолон и другие). Удаление вилочковой железы (тимэктомия) выполняется, когда медикаментозная терапия малоэффективна. Также в лечении могут использоваться плазмаферез и иммуноглобулины.
Синдром Ламберта-Итона
Синдром Ламберта-Итона – это синдром мышечной слабости и утомляемости, развивающийся из-за аутоиммнунного процесса. Обычно причиной синдрома является злокачественный онкологический процесс, чаще всего, рак легких. Поэтому при постановке диагноза синдрома Ламберта-Итона пациенту всегда показано дообследование с целью онкопоиска.
Симптомы болезни чаще всего связаны со слабостью мышц плеч, бедер, шеи, глотательной, дыхательной мускулатуры, а также мышц гортани и мышц, связанных с речевой артикуляцией. Ранние признаки синдрома Ламберта-Итона – это, как правило, сложности с ходьбой по лестницам вверх, вставание из положения сидя, поднятие рук выше головы. Иногда нарушаются вегетативные функции, проявляющиеся сухостью во рту, импотенцией.
Причиной являются антитела, вырабатываемые самим организмом(похожий аутоиммунный конфликт наблюдается и при миастении Гравис). В частности, антитела разрушают нервные окончания, нарушая тем самым регуляцию количества высвобождаемого нейромедиатора. Когда количество нейромедиатора недостаточно, мышцы не могут сокращаться. Болезнь не является наследственной, страдают преимущественно молодые люди до 40 лет. Распространенность заболевания 1 на 1000000 человек. У 40% больных синдромом Ламберта-Итона обнаруживают рак.
Диагностика включает в себя анализ крови на антитела, тестовое введение антихолинэстеразного препарата, электронейромиографию.
Наиболее эффективной мерой является удаление злокачественной опухоли, найденной в организме. Симптоматическая терапия включает препараты, увеличивающие высвобождение или количество нейромедиатора ацетилхолина, действующего в синаптической щели (калимин, 3,4-диаминопиридин). Также используются препараты, подавляющие иммунную систему (преднизолон и др.), плазмаферез и иммуноглобулины.
Нервно-мышечными заболеваниями (НМЗ) является группа патологий, которые передаются на генетическом уровне от родителей детям. Нарушаются мышечные функции, снижается двигательная активность. Появляются характерные клинические симптомы.
Патологические процессы развиваются на фоне нарушений функций нервно-мышечных соединений, при поражении мышц и спинномозговых нейронов, нервов. Правильно подобранная терапия не поможет полностью вылечить человека, но позволит улучшить качество его жизни.
Этиология и неврология
Нервно-мышечные заболевания нарушают нормальную синаптическую передачу импульсов с нервных окончаний к мышечным волокнам. В основе каждого типа патологических изменений лежат аутоиммунные процессы.
Большая группа заболеваний характеризуется не только поражением мышечной ткани, но и периферических нервов, передних рогов спинного мозга. Среди часто диагностируемых патологий выделяют миопатию, миотонию, миастению.
Классификация
Нервно-мышечные заболевания различают по следующим видам:
Описание
Нервно-мышечные заболевания передаются по наследству, чаще появляются у людей, в семье которых были родственники с таким диагнозом.
Приобретенные патологические процессы развиваются в результате гормональных или метаболических нарушений в организме человека. Наблюдается сбой в функционировании иммунной системы. Она вырабатывает клетки, которые атакуют свой организм. Аутоиммунные заболевания приводят к появлению слабости в мышцах.
Нервно-мышечные патологии, сопровождающиеся дистрофическими процессами, поражают следующие области тела человека:
- мышцы;
- нервно-мышечные окончания;
- двигательные нейроны;
- периферические нервы.
При миопатии у человека высоки шансы стать инвалидом в результате утраты подвижности. Все виды нервно-мышечных заболеваний без своевременной терапии влекут за собой последствия. Это может быть не только инвалидность, но и смерть человека.
Стадии и степени
Нервно-мышечные заболевания протекают по стадиям. Определить этап развития патологических процессов поможет врач невролог при помощи медицинской диагностики.
| Название | Описание |
| I стадия | Двигательные нарушения слабо выраженные. |
| II стадия | У больного присутствуют ярко выраженные клинические признаки и наблюдаются серьезные двигательные изменения. |
| III стадия | Пациент не может самостоятельно передвигаться. |
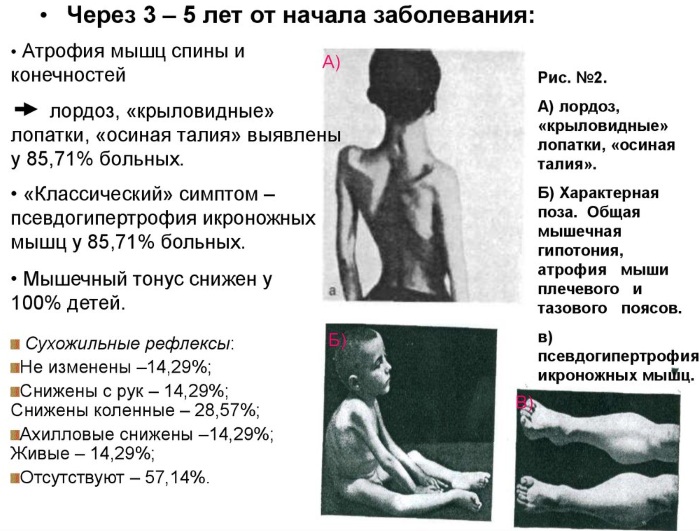
Нервно-мышечные заболевания миопатия Дюшенна на 2 этапе
Клиническая картина зависит от скорости развития патологических процессов и степени тяжести заболевания. Установить точный диагноз поможет врач невролог.
Симптомы
Основной признак нервно-мышечных заболеваний – это слабость мускулатуры. Клиническая картина зависит от области поражения (плечевой пояс, бедра, таз, нижние конечности).
В большинстве случаев у пациентов диагностируют следующие симптомы:
- снижается мышечный объем;
- наблюдаются болезненные спазмы;
- непроизвольно сокращаются мышцы;
- пораженные ткани немеют;
- снижаются сухожильные рефлексы;
- больной ощущает покалывание;
- двоится в глазах (диплопия);
- нарушаются глотательные и дыхательные рефлексы.
При нервно-мышечных заболеваниях опускаются веки, мышечная слабость проявляется симметрично и постепенно прогрессирует. В большинстве случаев при развивающейся мышечной дистрофии слабость возникает в области тазового и плечевого пояса. То же самое касается проксимальных отделов конечностей.
Иногда невральная амиотрофия сопровождается парестезией, нарушением глубокой или поверхностной чувствительности. Клинические признаки нервно-мышечных заболеваний проявляются постепенно. По мере прогрессирования патологических процессов человек теряет способности самостоятельно обслуживать себя. То же самое касается передвижения.
Причины появления
Нервно-мышечные заболевания в большинстве случаев возникают по причине аутоиммунных патологий.
Провоцирующим фактором также являются следующие обстоятельства:
- наследственный фактор;
- поражение периферических нервов и мотонейронов спинного мозга;
- сбои в функционировании нервно-мышечных соединений;
- отравление организма различными веществами;
- врожденный сбой метаболизма;
- патологические изменения в мышцах.
Нервно-мышечные заболевания также развиваются на фоне нарушений работы двигательного нейрона в области ствола головного мозга.
Определить причину и поставить точный диагноз поможет врач невролог. Учитывая состояние пациента, степень развития патологических процессов и индивидуальные особенности человеческого организма, специалист подберет эффективное лечение.
Диагностика
Медицинское обследование позволит врачу установить точный диагноз. Тестирование специалист назначает пациенту, учитывая его жалобы и симптоматику.
Для диагностики нервно-мышечных заболеваний назначаются следующие методы обследования:
Описание

Исследованием состояния сердечной мышцы занимается кардиолог. Специалист назначает не только кардиограмму, но и ультразвуковое исследование (УЗИ) сердца.
Когда необходимо обратиться к врачу
К врачу необходимо обратиться сразу, при появлении первых признаков нарушений в работе мышц. Но если в семье есть родственники с нервно-мышечными заболеваниями, необходимо пройти полное медицинское обследование и понять, насколько высока вероятность появления патологических процессов по наследственной линии.
Диагностикой и лечением занимается врач невролог. Специалист проведет осмотр и подберет максимально информативные методы исследования.
Профилактика
Нервно-мышечные заболевания в большинстве случаев развиваются по причине наследственного фактора. Предупредить патологические изменения невозможно. Женщине во время планирования беременности рекомендуется проходить медицинские обследования, особенно если в семье есть родственники с таким диагнозом.
Диагностические мероприятия также назначаются в период вынашивания малыша на ранних сроках. При высокой вероятности развития нервно-мышечных заболеваний специальная медицинская комиссия советует будущей матери прервать беременность.
Методы лечения
Терапия нервно-мышечных заболеваний осуществляется комплексными методами. Пациентам назначают медицинские препараты, лечебную физкультуру. При отсутствии серьезных противопоказаний, можно использовать рецепты знахарей и целителей. Основная цель терапии – это поддержать мышечные силы и замедлить атрофирующие процессы.
Медикаменты подбирает врач невролог, учитывая результаты медицинской диагностики, степень развития патологических процессов и индивидуальные особенности организма человека.
Самостоятельно не рекомендуется принимать лекарства, поскольку многие препараты вызывают побочные эффекты.
При нервно-мышечных заболеваниях врач назначает следующие медикаменты:
Применение
Лекарства позволяют устранить дефицит энергии и белка, положительно влияют на вещественные обмены в мышечных тканях. Дополнительно назначаются витаминные комплексы.
Нервно-мышечные заболевания можно лечить рецептами знахарей и целителей, но в качестве вспомогательной терапии. Народные средства улучшают качество жизни пациента и общее его состояние. Используемые средства следует обсуждать с лечащим врачом неврологом.
| Название | Рецепт | Применение |
| Овес | Зерна хорошо промыть и залить водой (500 мл). Полученную массу ставят на огонь, доводят до кипения и греют 30 мин. Дальше оставляют на 2 часа, процеживают и принимают по схеме. | Готовое средство рекомендуется принимать внутрь перед едой 4 раза в сутки. Курс терапии продолжается 3 месяца. Затем необходимо сделать перерыв на 30 дней и продолжить терапию. |
| Репчатый лук | Продукт очистить и смешать 200 г с сахаром (200 г), добавить воды (0,5 л). Полученную массу поставить на медленный огонь и греть 1,5 часа. Остудить и добавить 2 ст.л. натурального меда. | Готовое средство рекомендуется принимать по 2 ч.л. 3 раза в сутки. |
| Чеснок | Очистить и измельчить 3 головки чеснока. Добавить 4 лимона, предварительно измельченные. Все компоненты залить медом (1 л) и льняным маслом (200 г). | Полученное средство следует принимать по 1 ч.л. 3 раза в день. |
При нервно-мышечных заболеваниях полезно проводить контрастные ванны для нижних конечностей. После водных процедур ноги рекомендуется укутывать теплым одеялом.
Комплексная терапия нервно-мышечных заболеваний позволяет замедлить их развитие, продлевает период ремиссии и улучшает качество жизни пациента.
Вместе с традиционным и народным лечением больным назначаются следующие методы терапии:

| Название | Описание |
| Физиотерапевтические процедуры | Лечение улучшает проводимость нервных импульсов в мышечных тканях, способствует их питанию. Усиливается кровообращение и вещественный обмен. |
| Массаж | Точечное воздействие помогает повысить тонус мышц. Для достижения лечебного эффекта необходимо провести несколько сеансов на протяжении года. |
| Лечебная физкультура | Гимнастика проводится в специализированном комплексе под наблюдением специалиста. |
Сохранить самостоятельное передвижение пациента позволяют специальные ортопедические приспособления. Лечебная физкультура в виде активных и пассивных движений улучшает состояние больного.
Упражнения следует выполнять регулярно, соблюдая умеренные нагрузки. При нервно-мышечных заболеваниях также рекомендуется плавать. В воде легче выполнять физические упражнения без нагрузки на позвоночник.
Возможные осложнения
Негативные последствия патологических процессов появляются в результате поражения различных внутренних органов и систем организма человека:
Описание
Прогрессирующие патологические процессы также могут спровоцировать искривление позвоночника (кифоз, сколиоз). Больным необходимо носить специальные корсеты. В тяжелых ситуациях или на запущенных стадиях развития нервно-мышечных заболеваний пациенту показано оперативное вмешательство. Решение принимает врач невролог, учитывая состояние человека и индивидуальные особенности его организма.
При нервно-мышечных заболеваниях нарушается двигательная функция, слабеют мышцы. Симптомы постепенно усиливаются на фоне прогрессирующих дистрофических процессов.
Пациенту необходимо пройти полное обследование для постановки диагноза и специально подобранное лечение. Лекарства, средства народной медицины, физиотерапевтические процедуры помогут лишь облегчить жизнь пациенту, но полностью избавить от генетической патологии не смогут.
Оформление статьи: Владимир Великий
Видео о нервно-мышечных заболеваниях
Телесеминар о нервно-мышечных заболеваниях:
Миастенический центр в Москве занимается диагностикой и лечением заболеваний, связанных с нарушением нервно-мышечной проводимости. Подобные патологии являются хроническими и со временем прогрессируют. Это одно из немногих медучреждений, специализирующихся на таких сложных болезнях. Здесь проводят весь комплекс обследований, необходимых для постановки диагноза и назначения правильной терапии.
Что такое миастения
Миастения относится к аутоиммунным патологиям, при которых нарушается передача нейромышечных импульсов. Это заболевание характеризуется утомляемостью и слабостью мускулатуры. Недуг может поражать мышцы туловища, конечностей, глаз, органов дыхания и глотки. Такой пациент плохо переносит физическую нагрузку. Со временем человеку становится трудно ходить, дышать, принимать пищу. Из-за кислородного голодания страдают внутренние органы.

Миастения - это хроническое прогрессирующее заболевание. Без лечения оно приводит к параличам мышц и инвалидности. Однако своевременная терапия позволяет приостановить развитие патологии и добиться стойкой ремиссии. Диагностикой и лечением этой опасной болезни, а также других нервно-мышечных патологий занимаются в миастенических центрах Москвы.
Миастенические центры столицы
В столице находится два медицинских учреждения, специализирующихся на лечении мышечных заболеваний. Одно из них - это Московский миастенический центр. В Москве при городской больнице № 51 эта клиника функционирует с 1983 года. Центр был создан на базе отдела нервно-мышечной патологии НИИ общей патологии и патофизиологии РАМН. В настоящее время это ведущее медучреждение, занимающееся изучением, диагностикой и лечением миастении. Сюда приезжают лечиться пациенты со всей страны.

Другой миастенический центр в Москве, на Волоколамском шоссе, работает на базе Центра неврологии РАМН (НИИ неврологии). Этот институт не специализируется на лечении и диагностике нейромышечных болезней. Но НИИ неврологии предлагает пациентам программу "Миастения", в которую входит первичный прием врача, диагностическое обследование и затем повторные посещения специалиста для назначения и корректировки лечения. Эта клиника не располагает такими возможностями, как миастенический центр при ГКБ № 51, так как нейромышечные болезни не являются ее специализацией. Однако здесь можно пройти диагностику и получить рекомендации врача. В НИИ работает "Миастеническая группа", это неврологи, специализирующиеся на лечении нейромышечных патологий.

Часы работы
Ведущий миастенический центр в Москве при больнице № 51 работает с понедельника по пятницу, с 10 до 15 часов. В эти часы открыто поликлиническое отделение и ведется прием пациентов.
НИИ неврологии на Волоколамском шоссе, где можно получить консультацию и пройти диагностику по программе "Миастения", открыт по будним дням, с 9 до 19 часов. В субботу институт работает с 9 до 15 часов, а воскресенье - выходной день.
Адреса центров
Адреса миастенических центров в Москве следующие:
- Ведущее медучреждение по лечению миастении при больнице № 51: улица Алябьева, дом 7/33, ГКБ № 51. Центр находится в корпусе № 3 стационара, на 1-м этаже. Добраться до клиники можно пешком от станции метро "Филевский парк". Нужно пройти 1 квартал по Сеславинской улице, а затем повернуть на улицу Альябьева, где и находится больница. Дорога от метро занимает около 10-15 минут.
- НИИ неврологии находится по адресу: Волоколамское шоссе, дом 80. От метро "Сокол" можно добраться до института троллейбусами № 12, 70 (остановка "Больница МПС"). Также можно дойти пешком от станции "Щукинская". Нужно выйти из метро в сторону Авиационной улицы, пересечь железнодорожные пути через подземный переход, пройти по Врачебному проезду, а затем по улице Габричевского до Волоколамского шоссе. Институт находится на противоположной стороне улицы, вход со стороны Сосновой аллеи. Путь пешком займет около 20 минут.
Телефоны миастенических центров можно узнать на их официальных сайтах.
Всероссийский миастенический центр
Всероссийский миастенический центр в Москве, на улице Алябьева, оказывает разнообразную помощь больным нейромышечными патологиями. Здесь можно получить консультацию врача-невролога. В центре ведут прием высококвалифицированные и опытные специалисты - кандидаты медицинских наук и профессора.
Применяются специальные методы диагностики нейромышечных болезней. Это электромиография, которая выявляет нарушения передачи электрических импульсов к мышцам. Для точной диагностики миастении проводят декремент-тест с прозерином, это обследование подтверждает или опровергает наличие болезни. Исследуется проводящая функция периферических нервов, что имеет большое значения для выявления полиневропатий.
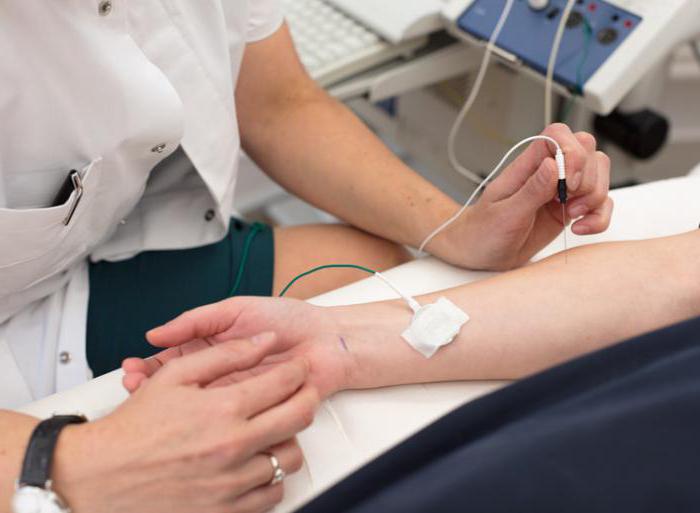
В лаборатории проводят анализы иммуноферементными и радиоиммунологическими методами на антитела, свойственные для миастении. После постановки диагноза больные проходят амбулаторное лечение, стационара в центре нет. При необходимости пациента могут направить на терапию в больницу по рекомендации специалиста.
Центр на Волоколамском шоссе
В НИИ неврологии в рамках программы "Миастения" больные могут пройти следующие обследования:
- анализы крови на антитела, характерные для миастении;
- анализ крови на мышечный белок миоглобин (при нейромышечных патологиях он снижен);
- исследование на КФК (креатинфосфокиназа) - фермент скелетных мышц, его повышение говорит о патологии мускулатуры.

Кроме этого можно получить консультацию врача-невролога по результатам обследования. Электромиография не входит в программу, однако эту диагностику можно отдельно пройти в НИИ неврологии.
Как получить медицинскую помощь
Чтобы попасть на диагностику и лечение в миастенический центр в Москве, на улице Алябьева, нужно записаться на прием по телефону, указанному на официальном сайте. При обращении в медучреждение необходимо иметь медицинский полис, все услуги предусмотренные ОМС, в центре оказываются бесплатно. Необходимо также направление от лечащего врача и выписка из истории болезни.
В НИИ неврологии на Волоколамском шоссе все исследования и консультации врачей в рамках программы "Миастения" оказываются на платной основе. Записаться на прохождение диагностики и уточнить цены можно по телефону института, указанному на официальном сайте.

Отзывы о миастенических центрах
В Сети можно встретить много положительных отзывов о Миастеническом центре в Москве, на улице Алябьева. Пациенты отмечают высокий профессионализм врачей этой клиники. Больные отзываются о главном враче центра профессоре Санадзе Александре Григорьевиче как о лучшем специалисте в области нейромышечных заболеваний. Многим пациентам здесь удалось скорректировать схему лечения, подобрать оптимальную терапию и в результате добиться стойкой ремиссии. Нередко больные смогли избежать инвалидности и обрели возможность вести нормальный образ жизни благодаря своевременному обращению в миастенический центр.
Встречаются и положительные отзывы о программе "Миастения" в НИИ неврологии. Многим больным удобно пройти быструю комплексную диагностику на это заболевание, а затем продолжить лечение у врача. В научно-консультативном отделении института ведут прием неврологи, специализирующиеся на лечении миастении, они являются авторами многих научных публикаций на тему нейромышечных патологий. Эти врачи имеют большой опыт в лечении таких болезней. В НИИ неврологии осуществляется не только амбулаторная диагностика и терапия. Институт располагает стационаром. При необходимости специалисты могут направить пациента на больничное лечение. Также в НИИ имеется дневной стационар, где можно пройти курс терапии и реабилитации.
Читайте также:


