Контрактура височно-нижнечелюстного сустава лечение

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Контрактура нижней челюсти (лат. contrahere - стягиваться, сокращаться) - резкое ограничение подвижности в височно-нижнечелюстном суставе вследствие патологических изменений мягких тканей, окружающих его и функционально связанных с ним.
Нередко контрактура нижней челюсти сочетается с внутрисуставными спайками (т. е. с анкилозом).

[1], [2], [3], [4], [5], [6], [7]
Что вызывает контрактура нижней челюсти?
Контрактура нижней челюсти возникает на почве изменений в коже, в окружающей сустав подкожной клетчатке, в жевательных мышцах, в фасции (околоушно-височной), в нервных волокнах травматического или воспалительного происхождения.
Грубые фиброзные и костные сращения переднего края ветви нижней челюсти или ее венечного отростка со скуловой дугой или бугром верхней челюсти могут возникнуть после огнестрельных и неогнестрельных повреждений височной, скуловой и щечной областей, а также после ошибочной инъекции растворов (спирта, формалина, кислот, перекиси водорода и т. п.), вызывающих некроз мягких тканей вокруг челюсти на месте инъекции. После некроза нормальные ткани замещаются рубцовыми.
Контрактуры на почве длительной адинамии головки нижней челюсти при межчелюстном скреплении отломков нижней челюсти могут дополняться образованием рубцов в толще щек или губ, если одновременно с переломом челюсти были повреждены мягкие ткани лица.
Неврогенная контрактура нижней челюсти может развиться на почве рефлекторно-болевого сокращения жевательных мышц (вызванного перикоронитом, остеомиелитом, травмой мышц иглой во время проведения анестезии), спастических параличей и истерии.
Симптомы контрактуры нижней челюсти
При контрактуре нижней челюсти всегда отмечается более или менее выраженное сведение челюстей. Если в основе его лежит острое воспаление жевательных мышц (тризм на почве миозита), попытки насильственного разведения челюстей вызывают боль.
При стойких рубцовых и костных сращениях сведение челюстей может быть особенно значительным, но попытка разведения их в этом случае не сопровождается острыми болевыми ощущениями. Пальпаторно при этом иногда можно определить грубые рубцовые стяжения во всем преддверии рта или в ретромолярной области, в области скуловой кости, венечного отростка.
В случаях, когда травма или воспалительный процесс возникли у взрослого человека, внешне заметной грубой асимметрии лица, а также изменений формы ветви, мыщелкового отростка, угла и тела нижней челюсти не отмечается. Если же заболевание развилось еще в детском или юношеском возрасте, то к моменту обследования (у взрослого) врач может обнаружить (клинически и рентгенографически) грубые анатомические нарушения: недоразвитие ветви и тела челюсти, смещение ее подбородочного отдела в больную сторону и др.
Где болит?
Что нужно обследовать?
Как обследовать?
Лечение контрактуры нижней челюсти
Лечение контрактур нижней челюсти должно быть патогенетическим. Если контрактура нижней челюсти центрального происхождения, больного направляют в неврологическое отделение больницы для устранения основного этиологического фактора (спастический тризм, истерия).
В случае ее воспалительного происхождения вначале устраняют источник воспаления (удаляют причинный зуб, вскрывают флегмону или абсцесс), а затем проводят антибиотико-, физио- и механотерапию. Последнюю желательно осуществлять аппаратами А. М. Никандрова и Р. А. Досталь (1984) либо Д. В. Чернова (1991), в которых источником давления на зубные дуги является воздух, то есть пневматический привод, который в спавшемся состоянии имеет толщину в 2-3 мм. Д. В. Чернов рекомендует доводить рабочее давление в трубке, вводимой в полость рта больного, в пределах 1.5-2 кГ/см 2 как при консервативном лечении рубцово-мышечной контрактуры, так и при воспалительной ее этиологии.
Контрактуры нижней челюсти, вызванные костными или костно-фиброзными обширными спайками, сращениями венечного отростка, переднего края ветви или щеки, устраняют путем иссечения, рассечения этих спаек, а обусловленные наличием узких рубцовых стяжений в ретромолярной области - методом пластики встречными треугольными лоскутами.
После операции с целью предупреждения сморщивания кожного лоскута и рубцевания под ним нужно, во-первых, оставлять во рту лечебную шину (вместе со стенсовым вкладышем) на 2-3 недели, ежедневно извлекая ее для проведения туалета полости рта. Затем изготавливать съемный протез. Во-вторых, в послеоперационном периоде необходимо осуществить ряд мероприятий, предупреждающих рецидив контрактуры и укрепляющих функциональный эффект операции. К ним относится активная и пассивная механотерапия, начиная с 8-10-го дней после операции (желательно - под руководством методиста).
Для механотерапии можно использовать стандартные аппараты и индивидуальные приспособления, которые изготавливают в зуботехнической лаборатории. Об этом более подробно говорится ниже.
Рекомендуются физиотерапевтические процедуры (облучение лучами Букки, ионогальванизация, диатермия), способствующие профилактике образования грубых послеоперационных рубцов, а также инъекции лидазы при тенденции к рубцовому стяжению челюстей.
После выписки из стационара необходимо продолжать механотерапию в течение 6 месяцев - до окончательного формирования соединительной ткани в области бывших раневых поверхностей. Периодически параллельно с механотерапией нужно проводить курс физиотерапии.
При выписке необходимо снабдить больного простейшими приспособлениями - средствами для пассивной механотерапии (пластмассовые винты и клинья, резиновые распорки и др.).
Иссечение фиброзных спаек, остеотомия и артропластика на уровне основания мыщелкового отростка с применением деэпидермизированного кожного лоскута
Такая же операция на уровне нижнего края скуловой арки с иссечением костно-рубцового конгломерата и моделированием головки нижней челюсти, интерпозицией кожного деэпидермизированного лоскута
Рассечение и иссечение рубцов мягких тканей со стороны полости рта; резекция венечного отростка, устранение костных сращений (долотом, бормашиной, кусачками Люэра); эпидермизация раны расщепленным кожным лоскутом
Рассечение и иссечение рубцовых и костных сращений через наружный доступ, резекция венечного отростка. При отсутствии рубцов на коже - операция через внутриротовой доступ с обязательной пересадкой расщепленного кожного лоскута
Иссечение всего конгломерата рубцов и костных спаек через внутриротовой доступ, чтобы обеспечить широкое открывание рта; пересадка расщепленного кожного лоскута. Перед операцией перевязывают наружную сонную артерию
Рассечение и иссечение костных и фиброзных спаек щеки, чтобы обеспечить широкое открывание рта и закрытие образовавшегося дефекта заранее пересаженным на щеку филатовским стеблем или устранение дефекта щеки кожным артериализированным лоскутом
Хорошие результаты при лечении вышеописанными методами отмечены у 70.4% больных: раскрывание рта у них между передними зубами верхней и нижней челюстей колебалось в пределах 3-4.5 см, а у отдельных лиц достигало 5 см. У 19.2% человек величина открывания рта составляла до 2.8 см, а у 10.4% - только до 2 см. В последнем случае приходилось делать повторную операцию.
Причинами рецидивов контрактур нижней челюсти являются: недостаточное иссечение рубцов во время операции, применение (для эпидермизации раны) не расщепленного, а тонкого эпидермального лоскута А. С. Яценко-Tiersh; некроз части пересаженного лоскута кожи; недостаточно активная механотерапия, игнорирование возможностей физиотерапевтической профилактики возникновения и лечения Рубцовых стяжений после операции.
Рецидивы контрактур нижней челюсти чаще возникают у детей, особенно у оперированных не под наркозом или потенцированным обезболиванием, а под обычной местной анестезией, когда хирургу не удается выполнить операцию по всем правилам. Кроме того, дети не выполняют назначений по механо- и физиотерапии. Поэтому у детей особенно важно правильное выполнение самой операции и назначение после нее грубой пиши (сухари, бублики, леденцы, яблоки, морковь, орехи и т. п.).
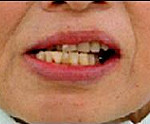
Контрактура нижней челюсти ― это ограничение мобильности височно-нижнечелюстного сустава из-за патологических процессов в функционально связанных с ним мягких тканях или кости. Пациент жалуется на затруднение открывания рта, которое может быть стойким или нестойким. Диагноз устанавливается в ходе осмотра, пальпации, рентгенологического исследования. Лечение осуществляется с помощью хирургических вмешательств, миогимнастических упражнений, физиотерапевтических процедур (обычно – теплового характера). Используется механотерапия с помощью специальных аппаратов, лекарственные средства.
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы
- Осложнения
- Диагностика
- Лечение контрактуры нижней челюсти
- Прогноз и профилактика
- Цены на лечение
Общие сведения

Причины
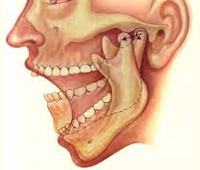
Височно-нижнечелюстной сустав – сочленение верхнечелюстной и височной костей, обеспечивающее подвижность нижней челюсти. Под влиянием различных факторов в тканях околочелюстной области, связанных с суставом, происходят функциональные или морфологические изменения, приводящие к формированию контрактуры. Выделяют следующие причины развития патологии:
- Травмы. Наиболее часто контрактуры возникают после огнестрельных ранений. Наличие инородных тел (пуль, осколков) в костной и мягких тканях поддерживает ограничение открывания рта. К этой группе причин также относят переломы нижнечелюстной кости и скуловой дуги, ожоги, хирургические операции.
- Воспалительные процессы. Патология может развиться из-за язвенно-некротического стоматита и других заболеваний околочелюстной области воспалительного характера. Часто нижнечелюстная контрактура становится осложнением флегмоны (разлитого гнойного воспаления) челюстно-лицевой зоны.
- Ятрогенные факторы. Болезнь может провоцироваться некорректно проведенными малыми вмешательствами. Проблема возникает в результате неправильного проведения мандибулярной и торусальной анестезии на приеме стоматолога или вследствие ошибочного введения других веществ вместо анестетика.
- Патологии нервной системы. Контрактура может быть обусловлена нейроинфекциями. Болезнь также могут потенцировать некоторые психические расстройства и иные процессы, лежащие в основе нарушений деятельности того или иного звена нервной системы.
- Прочие факторы. Различают ишемическую контрактуру нижней челюсти, возникающую при недостаточном кровоснабжении. Иногда причина заболевания заключается в слишком долгой иммобилизации сустава на фоне продолжительного применения шинирующей конструкции.
Патогенез
Характер течения нижнечелюстной контрактуры бывает стойким (длительным) и нестойким (временным). К нестойким состояниям приводит долгое ношение шин с межчелюстной резиновой тягой, воспалительные процессы зубочелюстной системы, травмы (на начальном этапе). Воспалительная контрактура обусловлена рефлекторной и непосредственной ирритацией аппаратов, связанных с иннервацией жевательной мускулатуры (болевым раздражением). Воспаление наряду с травмами и операциями способно индуцировать образование рубцов, вследствие чего контрактура приобретает стойкий характер.
Рубцевание иногда становится исходом некроза при случайном инъекционном введении в ротовую полость раздражающих соединений (нашатырного спирта, перекиси водорода). Из-за нарушения техники проводниковой анестезии повреждаются нервы или мышцы, в крыловидно-челюстном пространстве образуются гематомы, между мышцей и надкостницей возникают спайки с дальнейшим ограничением движений челюсти. При наличии функционального или органического поражения нервной системы патология развивается из-за долгого тонического напряжения некоторых мышц.
Классификация
Некоторые авторы различают постинъекционные, воспалительные и рубцовые контрактуры нижней челюсти, а также выделяют контрактуру нервного генеза. Другие специалисты классифицируют патологию по степени открывания рта: легкая (2-3 см), средней тяжести (до 2 см), тяжелая (до 1 см). В стоматологии и челюстно-лицевой хирургии принято разделять контрактуры следующим образом:
- Структурные (пассивные). Обусловлены препятствиями механического характера, возникшими в суставе (артрогенными) или окружающих его мягких тканях (мышечными, кожными, соединительнотканными). Некоторые исследователи выделяют мукозогенную контрактуру. Как отдельные формы различают контрактуры ишемического (вследствие нарушения кровоснабжения) и иммобилизационного (из-за длительного искусственного обездвиживания сустава) генеза.
- Неврогенные (активные). В этом случае механические причины ограничения мобильности нижней челюсти в суставе и близлежащих тканях отсутствуют, патология имеет нейрогенный характер. С учетом того, в каком звене нервной системы возникло нарушение, возможны психогенные, центральные и периферические контрактуры.
Симптомы
Больной предъявляет жалобы на затруднение, а в некоторых случаях – невозможность открывания рта. Если в основе патологии лежит острое воспалительное поражение жевательной мускулатуры (миозит), пациент испытывает болевые ощущения при попытке опускания нижней челюсти. При стойком рубцовом и костном сращении острая боль отсутствует. При длительно существующем заболевании, особенно – развившемся в детском или юношеском возрасте возможны невротические расстройства, обусловленные заметной асимметрией лица, деформацией нижней челюсти.
Осложнения
При несвоевременный диагностике и лечении патология может провоцировать морфологические и функциональные нарушения зубочелюстнолицевой системы: недоразвитие нижнечелюстной кости, смещение нижней челюсти, подбородка в сторону, патологию прикуса. Артрогенная контрактура часто завершается анкилозом – фиброзным или костным сращением суставных поверхностей. Нестойкая контрактура при отсутствии лечения может трансформироваться в стойкую форму. У чувствительных пациентов возникают психологические проблемы из-за неэстетичного внешнего вида.
Диагностика
Контрактуру нижней челюсти можно заподозрить на первом приеме в ходе опроса и осмотра пациента. При физикальном исследовании врач определяет степень затрудненного открывания рта, оценивает симметричность лица, выявляет деформации. Дифференциальная диагностика проводится с воспалительными и онкологическими заболеваниями, суставной патологией. Кроме беседы и осмотра используются следующие методики:
- Пальпация. При ощупывании пораженной зоны обнаруживаются рубцовые изменения в ротовой полости, области венечного отростка, зоне скуловой кости. Оценивается наличие болезненности, инфильтратов.
- Лучевые методики. Предусматривают проведение ортопантомографии, компьютерной томографии височно-нижнечелюстного сочленения. Эти методы позволяют выявить зубочелюстно-лицевые деформации, проанализировать состояние элементов сустава и положение головки в суставной ямке, играют большую роль в дифференциальной диагностике.
Лечение контрактуры нижней челюсти
Объем и характер лечебных мероприятий устанавливается в зависимости от давности существования и формы патологии. Иногда для успешной терапии необходимо привлечение специалистов различного профиля. Выделяют консервативные, хирургические и комплексные программы лечения нижнечелюстной контрактуры.
- Консервативная терапия. Включает лечебную гимнастику, физиотерапию (гелий-неоновый лазер, вакуумтерапия и пр.), глюкокортикостероиды, ферменты и другие лекарственные препараты. Сюда же можно отнести стандартные и индивидуальные аппараты. Перечисленные методы эффективны при свежих рубцовых изменениях, давность которых не превышает 12 месяцев и контрактурах воспалительного генеза после устранения очага воспаления. При ограничении движений неврогенного происхождения пациента направляют к неврологу.
- Хирургическое лечение. Применяется при воспалительных контрактурах для ликвидации источника воспаления (удаление причинного зуба, вскрытие гнойного очага). При наличии спаечных процессов, грубого рубцевания производят иссечение спаек, лоскутные операции, отслаивание жевательной мышцы и ее фиксацию в новом положении и т. д.
Прогноз и профилактика
При своевременном начале лечения прогноз благоприятный. Для профилактики рецидива рубцовых контрактур после хирургических вмешательств рекомендуют ЛФК, механотерапию. Для профилактики грубых постоперационных рубцов и при тенденции к рубцовому стяжению челюстей используют физиотерапевтические процедуры, инъекции лидазы. Для предупреждения развития стойкой контрактуры назначают ранние движения нижней челюсти. Предотвращение постинъекционной формы заболевания сводится к аккуратному проведению проводникового обезболивания ротовой полости, применению модифицированных методик.
Нижнечелюстные контрактуры характеризуются сведением челюстей вследствие патологических изменений мягких тканей в области лица. В большинстве случаев подобная патология – приобретенная болезнь.
Контрактура нижней челюсти: классификация и причины
Данная патология возникает вследствие травматических и воспалительных изменений суставов подкожной клетчатки, самой кожи, нервных волокон, жевательных мышц, околоушно-височной фиксации. В зависимости от тяжести течения и проявлений болезни различают несколько видов контрактур нижней челюсти. К ним относятся временные (нестойкие) и стойкие патологические процессы, а также врожденные и приобретенные в течение жизни пациента.

Нестойкие
Контрактуры временного характера выражаются в слабости жевательных мышц. Чаще всего проявляются в виде осложнений вследствие длительной фиксации челюсти (например, после ношения шин) либо как последствие воспалительного процесса в тканях челюсти.
Стойкие
Стойкие патологии обусловлены деформированием нижней части лица вследствие рубцевания мягких тканей или воспалительных процессов. Например, после получения огнестрельного ранения в область лица, травмирования костей черепа, переломов, ожогов, а также перенесенных воспалений околочелюстных тканей.
Появление рубцовой контрактуры нижней челюсти нередко связано с такими заболеваниями, как язвенный стоматит, сифилис, язвенно-некротический гингивит.
Вследствие изменения мягких тканей развивается ограничение подвижности нижней части лица, что приводит к значительному ухудшению качества жизни пациента вплоть до серьезной деформации лицевого скелета, особенно если рубцы формируются сразу в нескольких околочелюстных областях.
Контрактура нижней челюсти после анестезии может возникнуть вследствие нарушения техники проведения процедуры. В этом случае болезнь относится к ряду воспалительных.
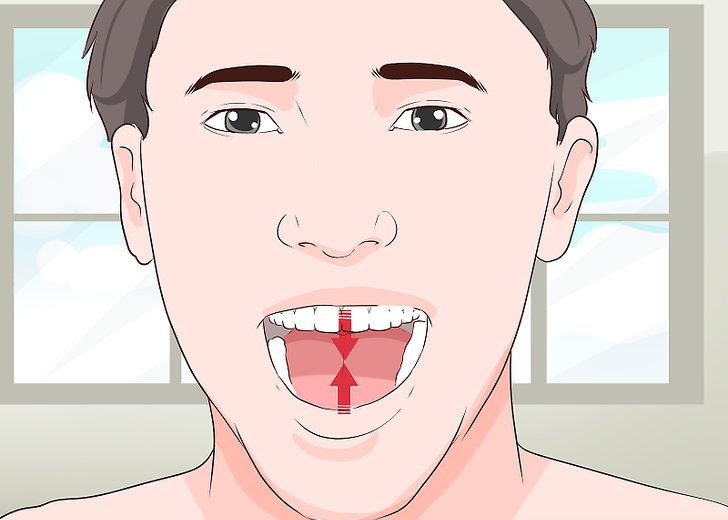
Существует три степени контрактуры нижней челюсти:
- Первая – открывание рта пациента слабо ограничено. Расстояние между поверхностями центральных зубов верхней и нижней челюсти - 3-4 см.
- Вторая – ограничение открывания рта в пределах 1-1,5 см.
- Третья - рот открывается не более чем на 1 см.
Врожденные и приобретенные патологии
Врожденные изменения тканей челюсти и костей скелета встречаются достаточно редко. Гораздо большего внимания заслуживают приобретенные патологии постоянного и временного характера, возникающие вследствие ослабления лицевых жевательных мышц. У отдельных пациентов развитие контрактуры нижней челюсти обусловлено спастикой (напряжением) мышц на фоне истерических состояний. В таких случаях у человека возникает временный паралич лица, сопряженный с напряжением мышц в области нижней части лица.
Характерные симптомы
В результате возникновения контрактуры нижней челюсти у пациента могут наблюдаться некоторые из следующих симптомов:
- нарушение речи;
- трудности в пережевывании пищи;
- увеличение межзубных промежутков, особенно в переднем ряду (зубы располагаются веерообразным образом);
- деформация костей челюсти;
- недоразвитость нижней челюсти пациента в сравнении с верхней;
- заметное смещение нижней челюсти при открывании рта.

Как лечатся контрактуры?
Для устранения нижнечелюстных патологий используют метод хирургического вмешательства, направленный на восстановление эластичности тканей лица, а также двигательных функций деформированных мышц.
Операция выполняется под общим обезболиванием путем иссечения рубцовой ткани либо продольного разреза рубца с последующим замещением его здоровой тканью, взятой из прилежащих к рубцу областей или иных участков тела пациента.
Рубцы незначительного размера удачно устраняются при помощи метода Лимберга (применение треугольных лоскутов).
Для лечения контрактуры нижней челюсти, вызванной формированием плоских рубцов, производится полное иссечение рубцовой ткани. Образовавшиеся в результате иссечения раны закрываются тонкими лоскутами кожи, взятыми с поверхности тела пациента.

В случаях когда устранение рубца приводит к масштабным потерям мягких тканей, приводящим к обнажению жевательных мышц лица пациента, для компенсации утраченных участков применяется метод Филатова. Это пластический метод, заключающийся в пересадке свернутого трубкой лоскута кожи пациента, иссеченного вместе с подкожной клетчаткой (Филатовский стебель). Такой способ часто применяется при деформациях, вызванных глубокими рубцовыми образованиями в тканях кожи, подкожной клетчатки, мышц и слизистых оболочек ротовой полости.
В случаях хирургического устранения деформации нижней челюсти, вызванной образованием рубцов в области жевательных мышц, производится отсечение их от нижней челюсти. При наличии множественных рубцов, сформировавшихся в прилежащих тканях, в ряде случаев невозможно достигнуть результата самостоятельного открывания рта пациента. В подобных ситуациях хирургом вводится специальный винтовой расширитель. Отсеченная в момент операции мышца прирастает к ветви нижней челюсти в новом месте. Успех восстановления утраченных функций мышц в дальнейшем зависит от правильно подобранных методов реабилитации и качества выполнения назначенных реабилитологом лечебных упражнений.
Воспалительная контрактура нижней челюсти лечится путем устранения источника инфекционного процесса. В послеоперационный период проводятся обязательные мероприятия реабилитационного характера, включающие механо- и физиотерапию, а также лечебную гимнастику.
Значение гимнастики
В плане восстановления утраченных функций челюсти первостепенное место отводится лечебной физкультуре не только в ранний послеоперационный период, но и при лечении контрактур, вызванных травмами и заболеваниями. Конечный результат проведенной хирургом операции во многом зависит именно от качества реабилитационных мероприятий, правильно подобранных лечебных упражнений для разработки мышц челюсти.
Выполнять упражнения можно самостоятельно перед зеркалом либо в группе пациентов, страдающих подобными нарушениями, под руководством и наблюдением инструктора.
Комплекс упражнений для восстановления
Занятие гимнастикой, как правило, состоит из нескольких последовательно выполняемых частей:
- Вводная или подготовительная часть, состоящая из общегигиенических упражнений, выполняемых в течение порядка десяти минут.
- Специальная часть занятия включает упражнения, подобранные индивидуально для каждого пациента в соответствии с клинической картиной заболевания. Специальный комплекс упражнений в зависимости от характера течения послеоперационного периода вводится уже на восьмой день после хирургического вмешательства, в тяжелых случаях – на двенадцатый день после операции и в более поздние сроки.
- Завершающий этап, как и вводная часть, состоит из общих упражнений.
Специальный набор упражнений может состоять из таких движений, как:
- Движения нижней челюстью и головой в разных направлениях.
- Мимические движения, выполняемые для восстановления функций лицевых мышц, например упражнения для щек и губ (надувание щек, вытягивание губ в форме улыбки или трубочкой, выполнение оскала и другие движения).
Для закрепления полученного результата рекомендуется не прекращать занятия после выписки и прохождения послеоперационных реабилитационных мероприятий. Повторять упражнения в домашних условиях необходимо постоянно.

Меры профилактики
Как правило, прогноз результата операций по устранению причин контрактуры благоприятный. Однако для предупреждения рецидивов врачи рекомендуют продолжать реабилитацию после выписки из стационара, в частности проходить лечение на специальных аппаратах в течение полугода после выписки из больницы (механотерапия), выполнять назначенные врачом лечебные упражнения, пройти повторный курс физиотерапии.
При соблюдении всех показаний вероятность рецидивов значительно снижается, а конечный результат операции улучшается более чем в 50 % случаев.
Обычно патологический процесс не возобновляется, за исключением случаев неполного удаления рубцовой ткани.

Чаще всего возобновлению контрактуры нижней челюсти подвержены юные пациенты, прооперированные под местным обезболиванием, не позволяющим в полной мере устранить причину контрактуры. В ряде случаев рецидивам подвержены дети, уклоняющиеся от соблюдения назначенных реабилитационных мероприятий. В лечении подобных патологий у детей важно качественно выполнить операцию с первого раза, после чего сразу рекомендовать пациенту прием грубой пищи (твердые фрукты, сырые овощи, сухари, орехи или леденцовые конфеты), способствующей разработке мышц челюсти.
Контрактура ВНЧС—это ограничение движений н/ч или сведения челюстей до полной неподвижности. Заболевание может быть различной этиологии.
Воспалительная контрактура (тризм)возникает при непосредственном и рефлекторном раздражении аппаратов, связанных с иннервацией жевательных мышц (болевое раздражение). Постинфекционные контрактуры сопровож-даются повреждением нервов или мышц. Они возникают при нарушении техники проведения проводниковой анестезии после воспалительных процессов тканей, прилежащих к н/ч (абсцессы, флегмоны, перекоронит и т.д.).
Различают три степени воспалительной контрактуры. При первой степени открывание рта слабо ограничено и возможно в пределах 3 – 4 см между режущими поверхностями верхних и нижних центральных зубов; при второй – отмечается ограничение открывания рта в пределах 1 - 1,5 см; при третьей – рот открывается менее чем на 1 см.
Лечениевоспалительной контрактуры сводится к ликвидации воспалительного процесса. В случае невозможности доступа квскрытию гнойного очага в полости рта необходимо снять спазм жевательных мышц проведением блокады двигательных ветвей третьей ветви тройничного нерва по Берше — Дубову. При длительности воспалительного процесса со сведением челюстей более 2 нед показаны физиотерапия и лечебная гимнастика.
Рубцовая контрактуравозникает вследствие рубцовых изменений тканей, окружающих н/ч. Это происходит при язвенно-некротических процессах в полости рта (нома, осложнения после скарлатины, тифа, сердечно-сосудистой декомпенсации), хронических специфических процессах (сифилис, туберкулез, актиномикоз), термических и химических ожогах, травме (в том числе после операции удаления доброкачественных и злокачественных опухолей). Рубцовые контрактуры возникают у больных после ошибочного введения вместо анестетика раздражающих растворов (перекись водорода, формалин, хлористый кальций, нашатырный спирт и т.д.). Заживление ран вторичным натяжением ведет кобразованию рубцовой ткани, представленной коллагеновыми волокнами, которая практически не растягивается. Это приводит к деформации тканей и органов. Различают дерматогенную, десмогенную (соединительнотканную), миогенную, мукозогенную и костную контрактуры.
Клиника характеризуется сведением челюстей различной степени. Дерматогенные и мукозогенные рубцы, а также рубцы, замещающие сквозной дефект, определяются визуально, глубокие — пальпаторно. Движения суставных головок сохраняются (небольшие качательные и боковые движения н/ч).
Используют различные методы пластики: встречными треугольными лоскутами, лоскутом на ножке, свободную пересадку тканей (кожа, подкожная клетчатка, фасция и т.д.), при помощи филатовского стебля, лоскутом с применением микрососудистых анастомозов (при глубоких рубцах).
Для предотвращения рецидива рубцовых контрактур после оперативных вмешательств необходимо проводить лечебную гимнастику, в том числе механотерапию.
Анкилоз ВНЧС
Анкилоз —сведение челюстей, характеризующееся значительным ограничением или полным отсутствием движений в ВНЧС, связанное со стойкими фиброзными или костными сращениями внутри сустава с суставной впадиной височной кости, а нередко и окружающих сочленение тканей.
Заболевание развивается в основном в детском и юношеском возрасте. Причинами его могут быть травма, послеродовые травматические повреждения, воспалительные процессы вблизи мыщелкового отростка (отит, мастоидит, остеомиелит ветви н/ч).
В результате патологического процесса (артрит, травма) происходит повреждение мягких тканей суставных поверхностей сочленения, мутнеют хрящевые поверхности. Мениск расщепляется на волокна. Суставная капсула сморщивается. Синовиальная оболочка перерождается. Хрящ постепенно исчезает. Обе суставные поверхности превращаются в плотную рубцовую соединительную ткань (фиброзный анкилоз), которая затем окостеневает, т.е. возникает костный анкилоз.
Клиника. Фиброзный анкилоз развивается в период законченного формирования лицевого скелета. Деформация н/ч при этом отсутствует. В начальной стадии заболевания ограничено открывание рта. Амплитуда движений н/ч постепенно сокращается. В поздней стадии могут сохраниться эти движения лишь в горизонтальном направлении. При пальпации суставные головки в большей или меньшей степени подвижны.
Фиброзный анкилоз рентгенологически характеризуется неравномерностью ширины суставной щели, последняя местами трудно прослеживается вследствие образования фиброзных спаек.
Анкилоз может быть односторонним и двусторонним, а также полным или частичным. При частичном костном анкилозе сохраняются остатки суставного хряща и участки поверхности суставной головки, при полном — развивается неподвижность н/ч. Деформация нижнего отдела лица обусловлена внутрисуставными костными сращениями и нередко сращениями мыщелкового отростка н/ч со скуловой дугой, заполняющими пространство от верхнего отдела ветви, полулунную вырезку, включая в себя венечный отросток, вызывая значительную деформацию. Выраженность деформации челюсти зависит от времени возникновения анкилоза. При одностороннем анкилозе наблюдается смещение средней линии лица в сторону поражения, определяются уплощение тканей по ходу тела н/ч на неповрежденной стороне и выбухание на стороне поражения за счет укорочения ветви и тела н/ч. При пальпации суставных головок движения в пораженном суставе не определяются, а в суставе противоположной стороны ограничены. Отмечаются множественное разрушение зубов, обильные зубные отложения с явлениями гингивита; прикус перекрестный. При двустороннем анкилозе резко выражено западение подбородочного отдела н/ч вследствие укорочения с обеих сторон основания тела и ветвей ее. Передний отдел в/ч как бы нависает над нижним. Нарушается прикус. Часто передние нижние зубы контактируют со СО неба. Наблюдается их дистопия (веерообразность расположения фронтальных зубов). Премоляры и моляры смещены в язычную сторону, корень языка смещен кзади, речь невнятная, имеется нарушение ритма и глубины дыхания, сон сопровождается сильным храпом. Прием пищи затруднен. Санация полости рта невозможна.
Рентгенологически при полном костном анкилозе отмечается укорочение ветви и мыщелкового отростка н/ч, последний расширен, в виде костного разрастания соединяется с суставной впадиной височной кости. Суставная щель не определяется. Угол челюсти деформирован, на нем образуется шпора. Если в процесс вовлекается венечный отросток, то он с суставным составляет единый костный массив. При неполном костном анкилозе выявляется на большем или меньшем протяжении сустава щель с частично сохраненной формой суставной головки.
Лечениеследует начинать с консервативных мероприятий. В начальной стадии заболевания следует использовать физиотерапевтические методы (фонофорез, ультразвук), рассасывающие медикаментозные средства (раствор йодида калия, лидаза, гиалуронидаза, гидрокортизон и т.д.). Иногда больному внутрь сустава путем инъекции вводят по 25 мг гидрокортизона 2 раза в неделю, всего 5 — б инъекций. Под влиянием гидрокортизона рассасываются (особенно молодые) фиброзные спайки внутри сустава.
При недостаточном эффекте терапии возможно проведе-ние насильственного открывания рта (редрессации) в сочета-нии с указанными методами лечения и механотерапией.
Лечение костного и стойких форм фиброзного анкилоза хирургическое. Оно направлено на восстановление функции н/ч и устранение деформации путем создания ложного сустава, восстановления размеров, анатомической формы н/ч и прикуса. Наиболее рациональным местом остеотомии является граница между верхней и средней третью ветви н/ч, т.е. над н/ч отверстием. При осуществлении только линейной остеотомии часто возникают рецидивы. В результате замедленного образования замыкательной костной пластинки на остеотомированных поверхностях происходит срастание этих поверхностей.
Для избежания срастания костных фрагментов применяют интерпозицию различными тканями и материалами, создают широкий диапазон между костными фрагментами путем их скелетирования; используют метод ранней и эффективной механотерапии челюстей, лучше специальными аппаратами. Указанные методы применяются очень редко, так как создание только ложного сустава не устраняет деформацию челюстей.
Весьма перспективным является применение эндопротезов из биостабильных материалов (полиметилметокрилата — ПММА), позволяющие индувидуализировать подбор и изготовление имплантатов.
Болезнь и синдром Шегрена
Болезнь и синдром Гужеро — Шегренахарактери- зуются сочетанием признаков недостаточности желез внешней секреции: слезных, слюнных, по- товых, сальных и др.
Этиология и патогенез болезни и синдрома изучены мало. Считают, что в развитии процесса играют роль инфекция, эндокринные расстройства, нарушения функций вегетативной нервной системы, иммунного статуса. Следует выделять синдром, когда нарушения функции всех желез внешней секреции возникают при системной красной волчанке, системной склеродермии, ревматоидном полиартрите и других аутоиммунных заболеваниях, и болезнь Шегрена, при которой та же клиническая картина развивается на фоне аутоиммунных нарушений.
Клиническая картина. Патологическиепроявления при многообразны, что определяется сочетанием изменений с/ж с поражением других органов и тканей (пищеварение, глаза, эндокринные железы, суставы, соединительные ткани и пр.). Это многообразие также зависит от стадии процесса (начальной, клинически выраженной, поздней) и активности течения.
Больные жалуются на сухость полости рта, периодически появляющееся воспаление околоушных желез, общую слабость, быструю утомляемость. Иногда вначале отмечают сухость СО глаз, светобоязнь, чувство песка в глазах, затем увеличение околоушных желез и редко – подн/ч. При этом больной иногда говорит отом, что находится на учете у ревматолога по поводу заболевания суставов, красной волчанки или склеродермии.
При обследовании околоушные железы в период ремиссии часто бывают увеличены, плотны, бугристы, безболезненны. Обычно поражаются обе парные железы. Иногда увеличены л/у. Припухлость желез периодически уменьшается или увеличивается. Увеличение околоушных желез сопровождается ухудшением общего самочувствия. Обострение протекает тяжело, с высокой температурой тела, сильной болью, слизисто-гнойными выделениями из протока. Изменения СО полости рта характерны для ксеростомии. После стихания обострения, которое чаще бывает с одной стороны, железы остаются плотными, бугристыми.
При сиалографии в железе определяют полости различных размеров с нечеткими контурами, изображение паренхимы не обнаруживают. Мелкие протоки железы прерывисты, определяются не везде. Околоушные и подн/ч протоки имеют неровные контуры. Характерным признаком является нечеткость контуров протоков, обусловленная проникновением контрастного вещества в интерстициальную ткань.
По результатам обследования можно сделать вывод, что хронический сиаладенит при болезни и синдроме Шегрена чаще протекает как паренхиматозный.
Диагностика. Поражение слюнных желез при болезни и синдроме Шегрена подтверждают данные обследования больного (выявление признаков поражения глаз, нарушения пищеварения и др.).
Хронический сиаладенит при болезни и синдроме Шегрена следует дифференцировать от опухоли, хронического паренхиматозного и интерстициального паротитов, хронического сиалодохита.
Лечениеболезни и синдрома должно проводиться в ревматологической клинике. Ревматолог назначает базисную терапию, показанную при аутоиммунном процессе, в зависимости от его активности — цитостатические, стероидные и противовоспалительные средства (преднизолон, плаквенил, бруфен, сапицилаты, метиндол и др.). Общеукрепляющая терапия (поливитамины, ретаболил, нуклеинат натрия и т.д.) показана всем больным.
При лечении хронического паротита и ксеростомии при болезни и синдроме Шегрена применяют местное воздействие на с/ж и СО полости рта: димексид, новокаиновая блокада, физические методы и др.
Профилактика и прогноз. Профилактические мероприятия заключаются в соблюдении общей и личной гигиены. Диспансерное наблюдение и периодическое проведение комплекса лекарственной терапии обеспечивают благоприятное течение процесса, можно достичь длительной ремиссии заболевания, больные остаются трудоспособными.
Читайте также:


