Корригирующий артродез медиального плюснеклиновидного сустава
Загородний Н.В., Арутюнян О.Г., Алиев Р.Н., Захарян Н.Г., Петросян А.С., Макинян Л.Г., Сеидов И.И., Хаджихараламбус К.
Кафедра травматологии и ортопедии РУДН
Введение:
Рецидив вальгусного отклонения первого пальца является одним из распространенных проблем в хирургии стопы 3,6,7,12 . В литературе описано более 300 операций по коррекции вальгусной деформации первого пальца стопы. Большинство предложенных методик не нашли широкого применения из-за неудовлетворительных результатов, ряд способов оказался малоэффективным, другие были слишком травматичными 15 . Существующие в настоящее время операции зачастую применяются не по показаниям, в результате чего не удается добиться нормализации анатомо-биомеханических взаимоотношений структур стопы и коррекции деформации. Выполненные не по показаниям операции по коррекции вальгусного отклонения первого пальца стопы приводят к дегенеративным изменениям смежных первой плюсневой кости суставов и ятрогенным осложнениям (рецидив вальгусного отклонения первого пальца стопы, варусное отклонение первого пальца, деформирующий артроз 1 ПФС и 1ПКС).
Методика, описанная Lapidus P.W. заключается в экономной адаптирующей резекции суставных поверхностей 1-й плюсневой и медиальной клиновидной костей, а также резекции смежных кортикальных слоев оснований первой и второй плюсневых костей. Изначально артродез проводился кетгутовым швом. Не однократно предлагались многочисленные модификации этой операции. Некоторые авторы считают адекватным применение модификаций методики Lapidus для предотвращения рецидивов неудачного оперативного лечения вальгусной деформации стопы. Мы не обнаружили в отечественной и зарубежной литературе информации о каких-либо проспективных исследованиях, оценивающих результаты применения операции Lapidus при ревизиях по поводу рецидивов.
Цель исследования:
Цель данного исследования — оценить функциональные результаты и удовлетворенность пациентов после артродеза медиального плюснеклиновидного сустава при рецидивирующей вальгусной деформации первого пальца стопы.
Материалы и методы:
Исследованы 12 пациентов, 16 стоп с неудовлетворительным результатом (рецидив вальгусного отклонения первого пальца) после первичного оперативного вмешательства. Все пациенты были женщинами, средний возраст 46 лет (от 22 до 64 лет). У двух пациенток (4 стопы) были выявлены фиксированные молоткообразные деформации вторых, третьих, четвертых пальцев.
Проводилась оценка функциональности по шкале AOFAS до первичной операции, через три месяца после первичной операции, через три и шесть месяцев после ревизионной операции. Выполнялась рентгенография и оценка рентгенологической картины стоп, в прямой и боковой проекциях, до и через 3, 6 месяцев после операций.
Проводилось исследование аппаратом анализирующим распределение нагрузки на разные отделы стопы в статике и во время ходьбы (MatScan) при разных патологиях стопы.
В случае деформирующего артроза или гипермобильности в медиальном плюснеклиновидном суставе при исследовании аппаратом MatScan, до операции характерным признаком при ходьбе являлась чрезмерная нагрузка на задние отделы стопы (пятка), скачек через средний отдел стопы (нагрузка 0,06 секунд) и переход нагрузки на головку второй плюсневой кости, при этом головки 1-й и 5-й плюсневых костей оставались интактными.

При приведенных стопах основная нагрузка приходилась на задние отделы стопы и переходила по латеральному краю стопы на головку пятой плюсневой кости.
Хирургическая техника:
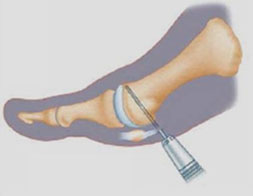
Операция проводилась в положении пациента лежа на спине, под субарахноидальной анестезией с использованием турникета в дистальной трети голени. Применялся дорзомедиальный доступ в проекции медиального плюснеклиновидного сустава. Проводилась экономная адаптирующая резекция проксимальной суставной поверхности 1-й плюсневой кости и медиальной клиновидной кости. После установки плюсневой кости в желаемом положении выполнялась фиксация 2-мя винтами Герберта, послойное ушивание ран. В послеоперационном периоде гипсовая иммобилизация не проводилась. Использовались бинты Вильпо (эластичные самоклеющиеся бинты несущие функцию наружной фиксации). Пациенты были активизированы в ходьбе со вторых суток после операции в туфлях Барука (обувь разгружающая передний отдел стопы). Ходьба в туфлях Барука в течении шести недель с момента операции. После полного спадения послеоперационного отека (от 6 до 12 недель), ношение индивидуальных ортопедических стелек.
Клинический пример.


Пациентка была повторно госпитализирована. После выполнения ревизионной операции (Артродез медиальных плюснеклиновидных суставов, проксимальная остеотомия 2,3,4 плюсневых костей) клинически и рентгенологически коррекция была достигнута. Через 3 месяца после операции пациентка была довольна результатом, косметический дефект устранен, боли отсутствуют.
Результаты:
Через 6 месяцев после ревизионной операции по исправлению рецидива вальгусного отклонения первого пальца, средняя оценка по данным шкалы Американской ортопедической хирургии стопы и голеностопного сустава (AOFAS) возросла с 47,6 до 87,9 баллов. Средний угол вальгусной деформации уменьшился от 37,1° до 14,1°, средний межплюсневый угол уменьшился с 18° до 8,6°. Пациенты были очень довольны (отличные результаты) 77% случаев, хорошие результаты 4%, удовлетворительные результаты 18%. В одном случае артродез не состоялся из-за недостаточно стабильной фиксации и выраженного остеопороза. Были отмечены три случая поверхностного инфицирования послеоперационных ран.
Шкала оценки Kitaoka 5 (AOFAS):
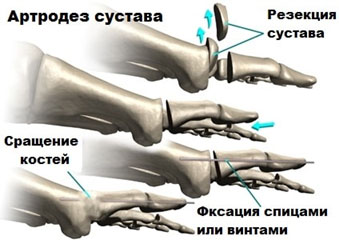
Когда пациент обращается с жалобами на нарушенную функциональность конечностей, скорее всего ему назначат артродез. С помощью хирургического вмешательства врачам нужно будет закрепить сустав так, чтобы он остался в полной неподвижности.
Таким способом решают две проблемы: с расшатанными суставами и утраченной опорной способностью.
Если пациент затянет с визитом к ортопеду, в будущем последуют необратимые процессы с утратой возможности самостоятельно передвигаться, а в последующем постоянную потерю трудоспособности.
Артродез сроднен с представляющим соответствие анкилозом. Анкилоз означает оцепенение суставов. Состояние оцепенения влечет неподвижность соединение костей из-за спайки хрящевых или фиброзных тканей или сращивание поверхностных костей.
Такая трансформация суставов появляется, когда человек перенес тяжелую травму, инфекционные процессы, разрушающие или дегенеративно-атрофические изменения. Но в некоторых случаях артродез очень важен для того, чтобы работа рук и ног не сопровождалась болезненными ощущениями, не наблюдалась нарушенная координация движений.
Суставы, которые наиболее часто требуют хирургического вмешательства:
Операция может быть проведена несколькими методами, побор которых планируется исходя от каждого индивидуального случая.
Операция не проходит без анестезии. Здесь может быть применен общий или спинальный наркоз. Для поврежденного сустава хирург определяет наиболее правильное положение.

Далее он удаляет измененные хрящевые ткани и устанавливает подвижное соединение костей в правильном положении.
Использовав специальный набор креплений, суставные соединения фиксируют так, чтобы дальнейшие расшатывания были просто не допустимы.
Как показывает хирургическая практика, женщины более склонны к деформации 1-го плюснефалангового сустава.
Средняя возрастная отметка у прооперированных пациентов - 64 года.
Минимальная возрастная категория людей обращается за помощью от 45 лет, а максимальная от 80 лет.
К основным причинам для проведения артродеза 1-го плюснефалангового сустава можно отнести наличие:
В любом случае всем пациентам в обязательном порядке будет назначена рентгенография обеих нижних конечностей со стопами. Также потребуется рентгенодиагностика с нагрузкой на деформированные стопы и боковая проекция стопы, на которой будет проведена операция.
Пациенты, прошедшие хирургическую терапию, будут находиться под наблюдение ортопеда на протяжении года.
Известные методики по искусственному обездвиживанию суставов заключаются в:
Профессионально проведенная операция дает возможность уже на второй день передвигаться пациентам в обуви, не несущей нагрузку на передний отдел стопы. Носить обычную обувь без опасений пациенты могут начинать по истечению 45 дней.
Артродез 1-го плюснефалангового сустава вполне облегчает ходьбу, избавляет от болей и значительных неудобств. Но он не способен избавить пациента от проблемы навсегда. Такая методика используется в экстренных мерах, когда другие методы терапии просто бессильны.
Из-за отсутствия подвижности сустава, конечность, подвергшая операции, утратит способность должным образом выполнять свои функции.
Послеоперационное реабилитирование параллельно будет сопряжено с лечебной гимнастикой и физиотерапевтическими манипуляциями. До образования прочной костной мозоли на месте соединения, рекомендовано при ходьбе, использовать специальный ортопедический аппарат.
Также, чтобы не нагружать исправленные в ходе операции плюснефаланговые суставы, всем пациентам нужно будет научиться перераспределять тяжесть тела на другие участки стопы.
На первый взгляд артродез 1-го плюснефалангового сустава может показаться достаточно простой, не несущей осложнений операцией. Но это далеко не так.
Даже применение самых современных технологий, специальных конструкций и шовных материалов не дают окончательных гарантий полного сращивания тканей, вполне возможна и обратная реакция.
Введение. Рецидив вальгусного отклонения первого пальца является одной из распро-страненных проблем в хирургии стопы [3,6,7,12]. В литературе описано более 300 операций по коррекции вальгусной деформации первого пальца стопы. Большинство предложенных методик не нашли широкого применения из-за неудовлетворительных результатов, ряд способов оказался малоэффективным, другие были слишком травматичными [15]. Существующие в настоящее время операции зачастую применяются не по показаниям, в результате чего не удается добиться нормализации анатомо-биомеханических взаимоотношений структур стопы и коррекции деформации. Выполненные не по показаниям операции по коррекции вальгусного отклонения первого пальца стопы приводят к дегенеративным изменениям смежных первой плюсневой кости суставов и ятрогенным осложнениям (рецидив вальгусного отклонения первого пальца стопы, варусное отклонение первого пальца, деформирующий артроз 1 ПФС и 1ПКС).
Альбрехт (1911) впервые описал коррекцию вальгусного отклонения первого пальца стопы путем артродеза медиального плюсне-клиновидного сустава [1], однако, популяризовал методику Lapidus P.W. [10]. Он отметил, что в большинстве случаев причина деформации - в медиальном плюснеклиновидном суставе, а выполнение артродеза предотвратит рецидив деформации [8]. Morton D.J. в 1928г [11] впервые описал теорию гипермобильности первого луча стопы. Lapidus P.W. в 1960г [10] подтвердил, что гипермобильность в медиальном плюсне-клиновидном суставе приводит к вальгусному отклонению первого пальца стопы. King D.M., Toolan B.C. в 2004 г. [4] предложили нормы угла между первой плюсневой костью и медиальной клиновидной костью, амплитуды движений в медиальном плюснеклиновидном суставе (подошвенное и тыльное сгибание, аддукция и абдукция первой плюсневой кости) для определения степени гипермобильности. Исходя из вышеуказанного, нами были разработаны показания к артродезу медиального плюсне-клиновидного сустава:
1) гипермобильность в медиальном плюснеклиновидном суставе;
3) артроз медиального плюснеклиновидного сустава;
4) запущенные случаи вальгусного отклонения первого пальца.
Методика, описанная Lapidus P.W., заключается в экономной адаптирующей резекции суставных поверхностей 1-й плюсневой и медиальной клиновидной костей, а также резекции смежных кортикальных слоев оснований первой и второй плюсневых костей. Изначально артродез проводился кетгутовыми швами. Неоднократно предлагались многочисленные модификации этой операции. Некоторые авторы считают адекватным применение модификаций методики Lapidus для предотвращения рецидивов неудачного оперативного лечения вальгусной деформации [2]. Мы не обнаружили в отечественной и зарубежной литературе информации о каких-либо проспективных исследованиях, оценивающих результаты применения операции Lapidus при ревизиях по поводу рецидивов.
Цель данного исследования - оценить функциональные результаты и удовлетворенность пациентов после артродеза медиального плюснеклиновидного сустава при рецидивирующей вальгусной деформации первого пальца стопы.
Материалы и методы.
Исследованы 12 пациентов, 16 стоп с неудовлетворительным ре-зультатом после первичного оперативного вмешательства (рецидив вальгусного отклонения первого пальца). Все пациенты были женщинами, средний возраст - 46 лет (от 22 до 64 лет). У двух пациенток (4 стопы) были выявлены фиксированные молоткообразные деформации вторых, третьих, четвертых пальцев.
Проводилась оценка функциональности по шкале AOFAS до первичной операции, через три месяца после первичной операции, через три и шесть месяцев после ревизионной опе-рации (см. табл.). Выполнялись рентгенография и оценка рентгенологической картины стоп (в прямой и боковой проекциях) до и через 3, 6 месяцев после операций.
Проводилось исследование аппаратом, анализирующим распределение нагрузки на разные отделы стопы в статике и во время ходьбы (MatScan) при разных патологиях стопы.
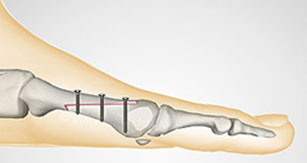
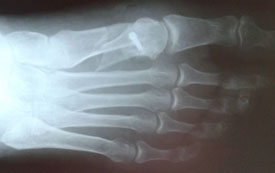
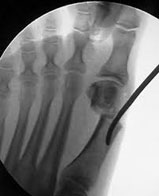
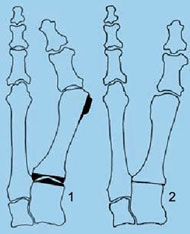
В случае деформирующего артроза или гипермобильности в медиальном плюснекли-новидном суставе при исследовании аппаратом MatScan до операции характерным признаком при ходьбе являлась чрезмерная нагрузка на задние отделы стопы (пятка), скачек через средний отдел стопы (нагрузка 0,06 секунд) и переход нагрузки на головку второй плюсневой кости, при этом головки 1-й и 5-й плюсневых костей оставались интактными. При приведенных стопах основная нагрузка приходилась на задние отделы стопы и переходила по латеральному краю стопы на головку пятой плюсневой кости (рис.1).

Рисунок 1.
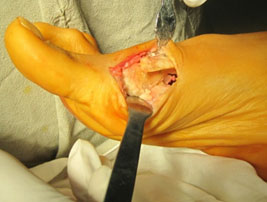
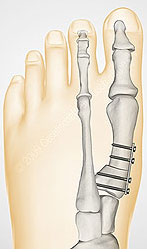
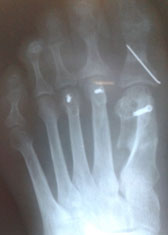
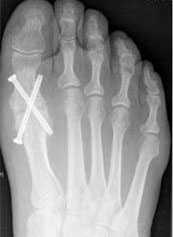
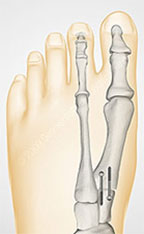
Хирургическая техника. Операция проводилась в положении пациента лежа на спине, под субарахноидальной анестезией с использованием турникета в дистальной трети голени. Применялся дорзомедиальный доступ в проекции медиального плюснеклиновидного сустава. Проводилась экономная адаптирующая резекция проксимальной суставной поверхности 1-й плюсневой кости и медиальной клиновидной кости. После установки плюсневой кости в желаемом положении выполнилась фиксация 2-мя винтами Герберта, послойное ушивание ран.
В послеоперационном периоде гипсовая иммобилизация не проводилась. Использовались бинты Вильпо (эластичные самоклеющиеся бинты, несущие функцию наружной фиксации). Пациенты были активизированы в ходьбе со вторых суток после операции в туфлях Барука (обувь, разгружающая передний отдел стопы). Ходьба в туфлях Барука - в течение шести недель с момента операции. После полного спадения послеоперационного отека (от 6 до 12 недель) - ношение индивидуальных ортопедических стелек.
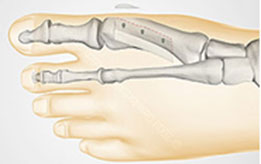
Клинический пример. Пациентка Е., 28 лет, находилась на лечении с диагнозом :


Рисунок 2.
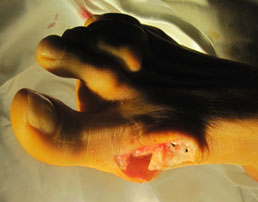
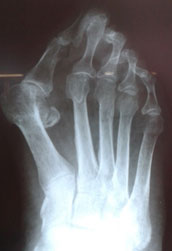
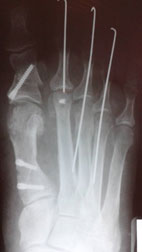
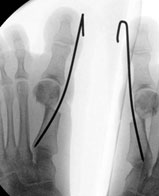
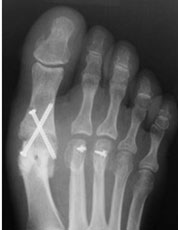
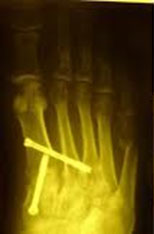
Пациентка была повторно госпитализирована. После выполнения ревизионной операции (Артродез медиальных плюснеклиновидных суставов, проксимальная остеотомия 2,3, 4 плюсневых костей) клинически и рентгенологически коррекция была достигнута. Через 3 месяца после операции пациентка была довольна результатом, косметический дефект устранен, боли отсутствуют (рис. 4, 5).

Результаты. Через 6 месяцев после ревизионной операции по исправлению рецидива вальгусного отклонения первого пальца, средняя оценка по данным шкалы Американской ортопедической хирургии стопы и голеностопного сустава (AOFAS) возросла с 47,6 до 87,9 баллов. Средний угол вальгусной деформации уменьшился от 37,1° до 14,1°; средний межплюсневый угол уменьшился с 18° до 8,6°. Пациенты были очень довольны (отличные результаты) - 77% случаев, хорошие результаты - 4%, удовлетворительные результаты - 18%. В одном случае артродез не состоялся из-за недостаточно стабильной фиксации и выраженного остеопороза. Были отмечены три случая поверхностного инфицирования послеоперационных ран.
Таблица. Шкала оценки Kitaoka [5] (AOFAS)
3м после первичной операции
3м. после ревизионной операции
6м. после ревизионной операции
Требования к обуви
Ходьба по поверхности
Выводы.
Неправильная трактовка этиологии вальгусного отклонения первого пальца стопы приводит к неправильному выбору метода коррекции. Артродез медиального плюсне-клиновидного сустава, являясь, по сути, операцией по закрыванию сустава, очень часто как мы показали, является методом выбора для данной патологии. Недооценка деформации и главное этиологии деформации приводит к неудовлетворительным результатам и чаще всего к ревизионным операциям.

Вальгусная деформация большого пальца стопы – это одна из самых распространенных ортопедических патологий.
Заболевание характеризуется постепенным отклонением I пальца кнаружи, I плюсневой кости внутрь.
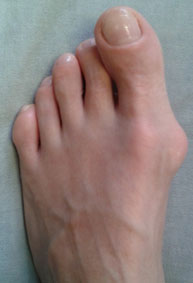
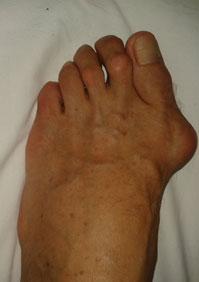
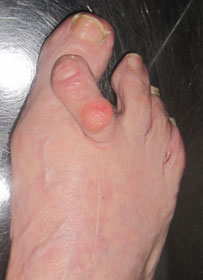
Оперативное лечение вальгусной деформации большого пальца
Выбор метода хирургического лечения зависит от нескольких факторов:
- Степень деформации (отклонения) 1-го пальца;
- Степень отклонения I плюсневой кости;
- Состояние сесамовидных костей (наличие подвывиха, вывиха);
- Эластичность стопы;
- Тип стопы.
I степень деформации:
- смещение 1-го пальца латерально не более 25°;
- угол между I и II плюсневыми костями (M1M2) не более 14°;
- подвывих латеральной сесамовидной кости.
- смещение 1-го пальца латерально от 25 до 35°;
- угол M1M2 не более 17°;
- подвывих медиальной и латеральной сесамовидных костей.
- отклонение 1-го пальца латерально более 35°;
- угол M1M2 более 18°;
- подвывих и вывих сесамовидных костей.
Противопоказания к операции:
- Общие – заболевания сердечно-сосудистой системы, другие серьёзные соматические заболевания.
- Местные – инфекция, другие заболевания кожи.
В настоящее время известны более 400 методов хирургической коррекции. Все эти методы условно можно разделить на несколько групп:
- оперативное вмешательство на мягких тканях;
- оперативное вмешательство на костях;
- комбинированные операции на костях и мягких тканях.
- операция E.D. McBride;
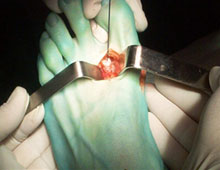
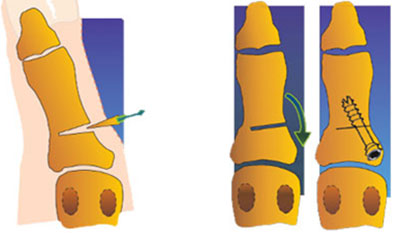
Этап операции 1
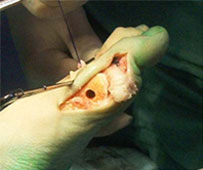
Этап операции 2
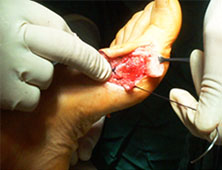
Этап операции 3
Внимание! Все эти операции малоэффективны и в настоящее время не рекомендуется проводить их в изолированном виде, из-за большого процента рецидивов и других послеоперационных осложнений.
Удаление костно-хрящевого разрастания и пластика медиальной части капсулы первого плюснефалангового сустава являются обязательным этапом современных методов хирургического лечения.
Ведущее место среди костных операций занимают остеотомии (перепиливание кости с целью изменить ее длину, угол наклона, форму и т.п.) первой плюсневой кости.
- подголовчатая клиновидная остеотомия по J. Reverdin;
- операция B.Helal 1974 г.; M.Davis и T.Litman 1976 г.; T.R. Allen 1981 г.;
- операция J.N. Wilson; Hohmann; D.W. Austin (шевронная остеотомия).
Из дистальных остеотомий наиболее эффективна и широко распространена шевронная:
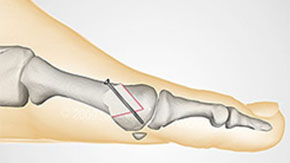
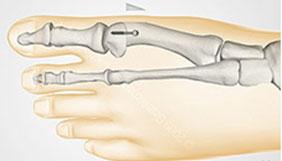
Дистальные остеотомии можно применять если угол между 1 и 2 плюсневыми костями не более 14°. В противном случае велика большая вероятность рецидива. Когда угол от 15° до 22°, выполняются диафизарные.
- Z-образная остеотомия M. Meyer (scarf);
- операция K. Ludloff; C. Mau и H.T. Lauber;
- остеотомия C.L. Mitchell.
Из всех методов хирургического лечения наиболее часто применяется остеотомия scarf:
- двойная остеотомия по Logroscino;
- клиновидная остеотомия M. Loison; E. Juvara;
- остеотомия по G.W. Patton и J.E. Zelichowski;
Проксимальные остеотомии выполняются, когда угол между I и II плюсневыми костями более 22°.
Из них чаще используется остеотомия E. Juvara:
Операция S.A. Isham — чрескожный метод хирургической коррекции. Преимущества метода:
- малотравматичность;
- операция выполняется через проколы кожи (нет больших послеоперационных рубцов);
- выполнение вмешательства под проводниковой или местной анестезией;
- возможность применения метода, когда есть противопоказания проведения открытых операций (пожилые пациенты, сахарный диабет, серьезные соматические заболевания).
Изолированно выполняется крайне редко. В основном этот метод операции используется как дополнение к другим методам хирургического лечения.
- артроз разной этиологии 3-4 степени;
- выраженная вальгусная деформация.
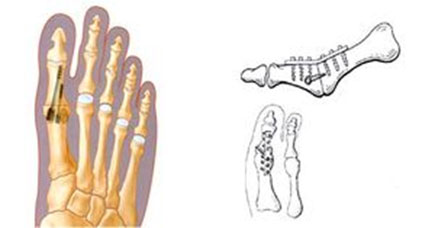
- выраженная вальгусная деформация;
- большой угол M1M2:
- гипермобильность первого луча;
В современной хирургии при лечении деформации стопы выполняются только комбинированные операции: на костях и на мягких тканях.
Современное оперативное вмешательство по коррекции вальгусной деформации включает следующие этапы:
- удаление костно-хрящевого экзостоза;
- остеотомия первой плюсневой кости;
- отсечение сухожилия мышцы отводящей большой палец;
- фиксация плюсневой кости винтами;
- остеотомия проксимальной фаланги пальца по Akin (при необходимости).
Результат лечения зависит от правильного выбора метода хирургической коррекции, техники выполнения операции, опыта хирурга, наличия соответствующего инструментария.
Не занимайтесь самолечением, не теряйте драгоценное время! Определиться с точным диагнозом и выбрать правильный метод лечения поможет Вам хирург-ортопед. У нас большой опыт лечения вальгусной деформации большого пальца любой сложности.
Мы владеем всеми современными методами хирургического лечения. Мы поможем Вам быстро избавиться от вашего недуга, жить без боли и радоваться внешнему виду ваших стоп.

Вальгусная деформация первого пальца стопы, являющаяся следствием синдрома плоской стопы, характеризуется большим количеством симптомов, основной из которых – варусное отклонение первой плюсневой кости. При этом в патологический процесс вовлекается вся стопа.
Существует более 400 способов реконструктивно-восстановительных операций только на переднем отделе стопы [2-6; 8]. Для реконструкции переднего отдела стопы, включающей остеотомии, существует более 60 типов операций. В настоящее время одним из перспективных направлений является использование малоинвазивных хирургических операций (МИХО) и стабильного остеосинтеза плюсневых костей [1; 7-10].
Целью исследования является сравнение особенностей различных видов остеотомий первой плюсневой кости при лечении больных с hallux valgus.
Материал и методы
Нами был обследован 51 пациент, поступивший на оперативное лечение по поводу поперечного плоскостопия III степени и hallux valgus. Степень деформации оценивали по шкале AOFAS. Всем больным были выполнены операции реконструкции переднего отдела стопы с различными вариантами остеотомий первой плюсневой кости и остеосинтеза.
Корригирующую остеотомию проксимального метаэпифиза первой плюсневой кости с фиксацией фрагментов трансартикулярно проведенной спицей выполняли 23 больным.
Остеосинтез при помощи пластин с угловой стабильностью на четырех винтах производили 16 больным. При этом больным с hallux valgus 3-й степени после осуществления медиального доступа к первому плюснефаланговому суставу и первой плюсневой кости осуществляли латеральный релиз сустава. После этого выполняли тест состоятельности капсульного лоскута и достаточности релиза. Затем осуществляли комбинированную реконструкцию переднего отдела стопы с краевой медиальной моделирующей резекцией головки первой плюсневой кости, корригирующей клиновидной остеотомией проксимального метаэпифиза первой плюсневой кости. После выполнения остеотомии с латерально-плантарным направлением плоскости костные фрагменты временно фиксировали спицей Киршнера. Далее осуществляли остеосинтез моделируемой окончатой пластиной с угловой стабильностью на четырех винтах. Это позволило достичь максимально прочной фиксации костных фрагментов и оптимизировать условия для костной консолидации. Малая толщина пластины позволяет использовать ее в области первой плюсневой кости.
8 пациентам после выполнения реконструкции переднего отдела стопы с корригирующей остеотомией проксимального метаэпифиза первой плюсневой кости выполнен остеосинтез перекрестно проведенными спицами в зоне остеотомии.
Мини-инвазивная операция с корригирующей остеотомией дистального метаэпифиза первой плюсневой кости с фиксацией костных фрагментов спицей (операция SERI) была выполнена 5 пациентам. При выполнении этой операции доступ к дистальному метаэпифизу первой плюсневой кости осуществляли через кожный разрез длиной 1 см. Затем при помощи осцилляторной пилы выполняли поперечную остеотомию метаэпифиза. Дистальный фрагмент смещали в латеральном направлении на величину, рассчитанную до операции по рентгенограмме. Обычно эта величина составляет ½ диаметра первой плюсневой кости. Затем параоссально проводили спицу через первый палец, которую внедряли в костномозговой канал проксимального фрагмента первой плюсневой кости, фиксируя таким образом дистальный фрагмент кости. Для ходьбы назначали ботинок типа Сурсил-орто (Барука). Ограниченную по времени ходьбу разрешали с первых суток после операции.
Результаты и обсуждение
При выраженной нестабильности первого плюснефалангового сустава 23 больным выполняли фиксацию фрагментов трансартикулярно проведенной спицей. Из них у 11 пациентов отмечено удлинение сроков консолидации до 3,5 месяцев и развитие hallux rigidus. Восьми пациентам выполнен остеосинтез перекрестно проведенными спицами в зоне остеотомии (рис. 1). У одной пациентки отмечено развитие ложного сустава в зоне остеотомии. Эта больная не пользовалась рекомендованными дополнительными средствами опоры и специальной обувью в раннем послеоперационном периоде.
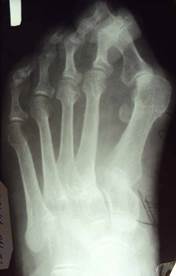
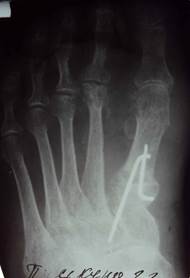
Рис. 1. Фото рентгенограмм больной П. до и после корригирующей остеотомии проксимального метаэпифиза 1 плюсневой кости, остеосинтез спицами (результат через 2 года).
Для предупреждения замедленной консолидации и формирования ложных суставов было решено использовать метод стабильного остеосинтеза (рис. 2-4). При использовании для остеосинтеза пластин с угловой стабильностью, по сравнению с иными способами, сроки консолидации после корригирующей остеотомии сокращались до 27 суток. Малая толщина пластины позволяет использовать ее в области первой плюсневой кости. Это обеспечило максимально стабильную фиксацию костных фрагментов и позволило оптимизировать условия для костной консолидации.
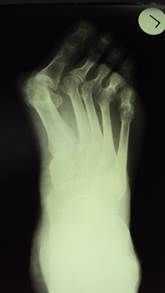
Рис. 2. Фото рентгенограммы больной С. с hallux valgus 3 ст. до операции.
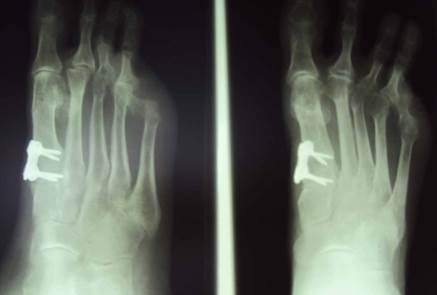
Рис. 3. Фото послеоперационной рентгенограммы стопы больной С. после корригирующей остеотомии проксимального метаэпифиза 1 плюсневой кости, остеосинтез пластиной с угловой стабильностью на 4 винтах (результат через 2 года).
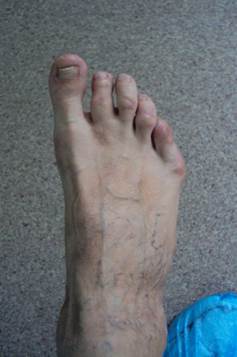
Рис. 4. Внешний вид стопы пациентки С. Результат через 2 года.
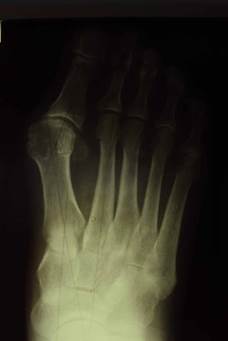
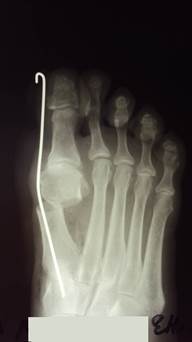
Рис. 5. Фото до- и интраоперационной рентгенограмм больной К., 52 л. (операция SERI).
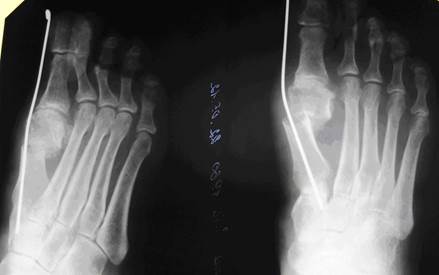
Рис. 6. Фото послеоперационных рентгенограмм больной К. через 1 месяц после операции SERI. Отмечено образование костной мозоли по латеральной поверхности первой плюсневой кости между головкой и диафизом.
Создание и использование современных лечебно-диагностических алгоритмов позволяет хирургам выбирать оптимальные пути лечения пациентов с дегенеративно-дистрофическими заболеваниями суставов стопы с учетом особенностей каждой операции.
Использование мини-инвазивной техники корригирующей остеотомии обеспечивает положительные результаты в те же сроки и в том же объеме, что и при использовании стандартных техник оперативных вмешательств при лечении больных с такой патологией.
Применение пластин с угловой стабильностью при корригирующих остеотомиях плюсневых костей позволяет сократить срок консолидации костных фрагментов и обеспечить раннюю активизацию в послеоперационном периоде.
Не следует выполнять чрезмерное натяжение медиального отдела капсулы первого плюснефалангового сустава при ушивании, так как это ведет к развитию hallux rigidus.
Адекватный латеральный релиз сустава позволяет корригировать ось пальца без натяжения мягких тканей.
При сегментарной резекции первой плюсневой кости оптимальным методом является накостный остеосинтез. При отсутствии такой возможности следует выполнять остеосинтез перекрестно проведенными спицами Киршнера или винтами.
Рецензенты:
Читайте также:


