Корригирующий артродез суставов пальцев
При ригидности суставов пользование кистью становится почти невозможным. Положение ухудшается, если неподвижность наступает в функционально невыгодном положении, так как она нарушает функцию всей кисти. Для устранения деформации суставов пальцев применяются следующие виды оперативных вмешательств.
1. Эксцизия сухожилия поверхностного сгибателя пальцев дает хорошие результаты в том случае, если ограничение движения обусловлено сращением сухожилия с подлежащими тканями. При этом делается средний латеральный разрез, выделяется влагалище сухожилия и сухожилие освобождается от места сращения (например в области перелома). Затем сухожилие выделяется до места его прикрепления, оставляется приблизительно 6 мм дистального его конца и сухожилие поверхностного сгибателя резецируется.
2. Капсулотомия является одним из методов исправления тугоподвижности, вызванной сморщиванием суставной капсулы. Она показана в том случае, если рентгенологически доказано, что причина ригидности сустава заключается не в повреждении суставных поверхностей, а в периартикулярных тканях. Если вмешательство производится на пястнофаланговых суставах, находящихся в состоянии переразгибания, то результаты будут далеко не блестящими.
Применяется разрез кожи на тыльной поверхности сустава. Тыльный апоневроз надсекается с обеих сторон и отсепаровывается от суставной сумки. Затем производится разрез капсулы по всей ширине и отделение коллатеральных связок с обеих сторон. Чтобы обеспечить успех вмешательства, на суставной сумке вырезаются овальные отверстия (капсулоэктомия). Зашивание раны и иммобилизация производятся при согнутом положении сустава.
Результаты капсулотомии в межфаланговых суставах неудовлетворительны, в этих суставах показано применение артропластики или артродеза.
3. Артропластика на дистальных и средних суставах пальцев не приводит к желаемым результатам ввиду анатомических соотношений и недостаточных стабилизирующих возможностей. Если неудовлетворительная функция сустава обусловлена лишь неправильным положением, то в данном случае показана остеотомия, которая устраняет деформацию. Остеотомия производится на фаланге, расположенной проксимально от патологически измененного сустава.
В порядке исключения артропластика может быть произведена на средних суставах пальцев в том случае, если на той же кисти поражены средние суставы нескольких пальцев. Артропластика приводит к наилучшим результатам на пястнофаланговом суставе указательного пальца у молодых людей.
При операции артропластики кожный разрез делается на тыльной поверхности сустава. Суставная сумка разрезается по длине. Формирование анкилозированного сустава происходит таким образом, что головке пястной кости придается форма несколько сплюснутого в дорзо-волярном направлении клина, она покрывается листком, взятым из поверхностного слоя широкой фасции бедра (fascia lata). Между поверхностями полученного таким образом псевдоартроза оставляется щель по крайней мере в 5 мм. Рана зашивается, и накладывается гипсовая повязка на 14 дней.
Короля, Робине и другие авторы вместо гипсовой повязки применяют эластическое шинирование в положении сгибания пальца для предупреждения сморщивания вновь образованного сустава.
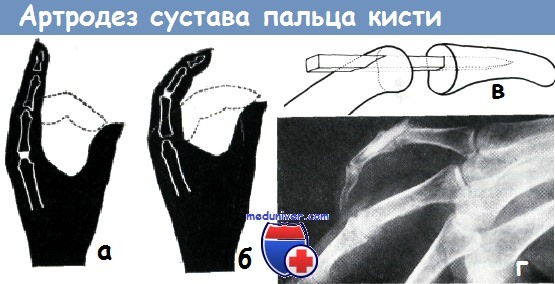
Влияние ригидности основного и среднего сустава на способность захвата по Уайту.
С точки зрения функции пальцев наиболее благоприятным является ригидность основного сустава при разгибании на 150° (а), среднего сустава — на 130—140° (б).
Способ внутренней фиксации костей Моберга (в).
Рентгенограмма (г) после операции с введением костной спицы из лиофилизованной телячьей кости
4. Артродез является наиболее целесообразной восстановительной операцией на суставах. Эта операция особенно рекомендуется на межфаланговых суставах и в пястнофаланговом суставе большого пальца. Анкилозы после артродезов основных суставов трёхчленных пальцев, как правило, приводят к менее благоприятным результатам.
Артродез показан в следующих случаях:
а) анкилоз в функционально невыгодном положении;
б) болезненная неподвижность периартикулярного происхождения в средних суставах пальцев;
в) деформация суставов пальцев травматического происхождения, нарушающая функцию пальца;
г) привычный вывих сустава;
д) необратимый паралич локтевого нерва; при этом целью вмешательства является изменение сгибательного положения в средних суставах для того, чтобы улучшить функциональные возможности сгибателей;
е) неустойчивость сустава, в первую очередь на почве застарелого разрыва сухожилия разгибателя в дистальных суставах пальцев.
Операция артродеза концевых суставов под углом 20° намного улучшает функциональное положение пальца. Артродез в среднем суставе пальца производится при условии подвижности основного сустава и сохранении чувствительности и целостности ладонной поверхности пальца. (Палец с неподвижными средним и основным суставами затрудняет функции остальных пальцев, поэтому его желательно ампутировать). Функционально выгодное положение в среднем суставе для каждого пальца различно: если выпрямленное положение берется за 0, то у указательного пальца функциональное положение соответствует 60°, у среднего пальца — 70°, у безымянного пальца — 80° и у мизинца — 90°. Среднее положение при артродезе, рекомендованное Виттом, показано на рисунках.
При артродезе кости, составляющие средний сустав, укорачиваются, так как палец с неподвижным средним суставом, но в функционально выгодном положении менее препятствует движению остальных пальцев. По мнению Зрубецкого, артродез среднего сустава указательного пальца благоприятен с точки зрения щипцового захвата, а среднего сустава мизинца - с точки зрения укрепления сжатия кисти в кулак. Однако на среднем и на безымянном пальцах с точки зрения функции кисти ампутация является более целесообразной, чем артродез. Но при выборе операции необходимо принимать во внимание желание и профессию больного, его возраст, а также косметические соображения.
При операции артродеза мы рекомендуем производить внутреннюю фиксацию костей, что избавляет от наложения гипсовой повязки на продолжительное время. Имеются два способа внутренней фиксации костей.
а) Фиксация при помощи спицы Киршнера. При этом операция является небольшой, срастание костей происходит быстро. Однако для удаления спицы требуется повторная операция. В среднем суставе фиксация производится перекрещенными спицами или спицами, расположенными параллельно друг другу.
Для фиксации дистальной фаланги применяется только одна спица, хотя она не препятствует должным образом ротации.
б) Из способов внутрикостной фиксации наиболее удачным является способ Моберга, так как предложенный им костный гвоздь квадратного поперечного сечения обеспечивает быстрое сращение костей, при этом полностью исключена возможность ротации. Костный гвоздь выпиливается из верхнего конца локтевой кости. Операции производятся после штыкообразного разреза кожи тыльной поверхности. Суставные хрящи полностью удаляются, из костной суставной поверхности вырезается клиновидный участок таким образом, чтобы при необходимом сгибательном положении пальцев костные поверхности хорошо соприкасались.
Введение спицы Киршнера или же образование канала для костного гвоздя проводится именно при согнутом положении пальца. Для лучшего доступа к дистальному суставу отсепаровывается прикрепление разгибателя, а в среднем суставе надсекается в вертикальном направлении сухожилие разгибателя, чтобы его функция не пострадала.
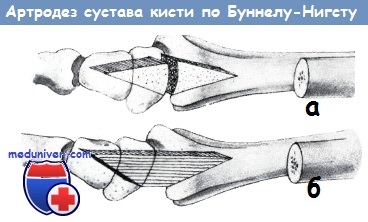
5. Пересадка сустава. В 1910 году X. Вольф для замещения сустава кисти произвел пересадку сустава пальца стопы. Лексер, Кюттнер, Ру осуществили свободную пересадку полусустава стопы. Буннелл замещал пораженный вследствие огнестрельного ранения основной сустав среднего пальца свободной пересадкой основного сустава поврежденного указательного пальца. Зрувецки и Келлер для замещения среднего сустава пальцев успешно применяли пересадку сустава пальца стопы.
6. Бурманн предпринял попытку восстановления движений в суставе с помощью эндопротеза. В последнее время Бреннен и Клейн сконструировали металлический эндопротез (производство Ульрих), отдаленные результаты применения которого пока неизвестны.
Потеря способности противопоставления большого пальца наступает вследствие повреждений, рубцевания, контрактуры и паралича нервов мускулатуры I межпальцевого промежутка. Возникает исключительно неблагоприятное положение кисти, так как при отсутствии противопоставления карпальной кости большого пальца захват становится невозможным.

На рисунке показан способ пересадки костной пластинки при операции оппонентдеза по Бруксу (а), по Смилли (б)
Если противопоставлению препятствует аддукционная контрактура большого пальца, то для восстановления этой функции в пястнофаланговом и седловидном суставах большого пальца производится капсулотомия, отсепаровывание сморщенной приводящей мышцы большого пальца и тыльных межкостных мышц от пястных костей, а затем при втором этапе операции производится транслокация поверхностного сгибателя безымянного пальца по Буннеллу.
Для восстановления противопоставления транспозиция сухожилий неэффективна, возникает вопрос об остеотомии I пястной кости или об оппонентдезе.
Последний осуществляется путем применения костного трансплантата, взятого из локтевого отростка одноименной кости или из большеберцовой кости. Фиксация трансплантата осуществляется при помощи спицы Киршнера в течение 8 недель. Оппонентдез, проведенный при помощи внутрипястно пересаженного костного трансплантата, приводит к хорошим результатам только в том случае, если имеется сгибание большого и указательного пальцев и сохранена и абдукция последнего.
До операции большой палец фиксируется в требуемом положении пробной гипсовой повязкой и оценивается степень возможного улучшения. Операция осуществляется только в том случае, если эта проба оказывается эффективной.
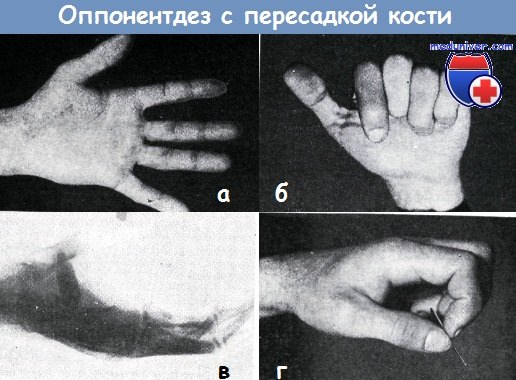
У мужчины 23 лет вследствие травмы разрушены: тенарная двигательная ветвь срединного нерва, мускулатура тенара и седловидный сустав.
Потеряна способность противопоставления большого пальца левой кисти (а—б). Ввиду наличия обширных рубцов области тенара транспозиция сухожилия не была осуществлена.
Способность захвата восстановлена (г) путем оппонентдеза с пересадкой кости (в)
Общие данные
Рубцовое перерождение ладонного апоневроза с образованием фиброзных тяжей (хорд) и развитием контрактур в суставах пальцев встречается у 5% мужчин и 3,5% женщин, преимущественно в пожилом возрасте. По существующим представлениям, заболевание полиэтиологично. В его основе лежит общий для всех фибротических поражений принцип-блокада сосудов ладонного апоневроза разрастаниями эндотелиальных клеток. Это сопровождается снижением содержания кислорода в тканях и стимуляцией фибропластических процессов.
Ладонный апоневроз является центральной частью глубокой фасции ладони и имеет треугольную форму. К вершине треугольника, обращенной проксимально, прикрепляется сухожилие длинной ладонной мышцы, что позволяет ей участвовать в сгибании кисти (рис. 27.11.1).
Основание апоневротического треугольника переходит в идущие к каждому пальцу раздельные пучки, соединенные волокнами поперечной поверхностной пястной связки. Далее волокна апоневроза вплетаются в переднюю стенку костно-фиброзного канала.
В дистальной части ладони от глубокой поверхности апоневроза отходят вглубь фиброзные пластинки, которые прикрепляются к глубокой поперечной пястной связке и участвуют в образовании стенки костно-фиброзного канала.
Апоневроз отделен от кожи тонким слоем подкожной жировой клетчатки, в которой разветвляется сеть перфорировавших апоневроз сосудов. Наличие этой сети позволяет в ходе операции формировать на ладонной поверхности кисти кожно-жировые лоскуты с учетом того важного обстоятельства, что непосредственно над рубцовой хордой толщина жировой клетчатки минимальна (или она отсутствует), поэтому линия хорды является своеобразным барьером на пути субдермального сосудистого сплетения.
Анатомия хорд. При контрактуре Дюпюитрена наиболее часто поражается локтевая часть ладонного апоневроза, что проявляется появлением плотных подкожных узлов в области головки IV или V пястных костей (или вблизи этих зон). Постепенно процесс уплотнения тканей распространяется к периферии.
В большинстве случаев контрактура Дюпюитрена поражает V палец кисти, реже IV и еще реже другие пальцы. При этом в пределах кисти в разные сроки могут возникнуть 2 очага заболевания и более, непосредственно не связанных друг с другом.
Выделяют два основных типа поражения пальцев патологическим процессом:
— развитие сгибательной контрактуры пястно-фалангового сустава вследствие перехода хорды с ладони на основную фалангу пальца с последующим вовлечением в процесс и межфаланговых суставов;
— формирование сгибательной контрактуры проксимального межфалангового сустава пальца вследствие образования на пальце фиброзного тяжа, не связанного с очагом на ладони. При дальнейшем развитии патологического процесса в зависимости от расположения фиброзных хорд дистальная фаланга может фиксироваться как в положении сгибания, так и в положении переразгибания.
При наличии на пальцах изолированных фиброзных хорд они чаще всего расположены латерально и начинаются на уровне основания проксимальной фаланги от надкостницы и сухожилий мелких мышц.
Хорды проходят дорсальнее сосудисто-нервных пучков в косом направлении и пересекают их с ладонной стороны в дистальном отделе основной фаланги. При этом сосудисто-нервный пучок смещается к средней линии, (рис.
27.11.2).
В то же время хорда может располагаться центрально или иметь спиральный ход. В последнем случае сосудисто-нервный пучок пальца смещается латерально и к тылу.
Весьма важным обстоятельством является то, что в 15% случаев сосудисто-нервный пучок расположен внутри фиброзной хорды.
Клинические формы контрактуры дюпюитрена
С клинической точки зрения, можно выделить следующие формы контрактуры Дюшоитрена (схема 27.11.1).
При монолокальной форме контрактуры Дюпюитрена патологический процесс протекает в виде одного узла или тяжа.
При билокальной форме в процесс вовлекаются две зоны кисти (например V и I пальцы). В случае распространенной формы между различными очагами фиброза нельзя провести четкую границу. Иногда в процесс вовлекается вся кисть, а темпы развития заболевания носят стремительный (злокачественный) характер. В противоположность этому иногда встречается латентная форма заболевания, когда небольшое подкожное уплотнение существует многие годы практически без всякого прогресса.
Весьма важным, с клинической точки зрения, является деление контрактуры Дюпюитрена по степени развития.
I степень характеризуется наличием подкожного уплотнения на ладони, которое практически не ограничивает разгибание пальцев и не мешает больному в повседневной жизни. На этой стадии развития болезни оперативное лечение проводится редко.
II степень — ограничение пассивного разгибания пальца до 30°. Данное ограничение функции кисти относительно невелико и не всегда является основанием для оперативного лечения. При радикальной апоневрэктомии разгибание пальцев удается восстановить в полном объеме.
III степень — дефицит разгибания пальца составляет от 30° до 90°. В связи с распространенностью процесса оперативное лечение иногда представляет значительные трудности. Выведение пальца в положение полного разгибания нередко требует выполнения ладонной капсулотомии. Могут возникать дефицит кожи, избыточное натяжение сосудисто-нервных пальцевых пучков. Оперативное лечение на данной стадии болезни далеко не всегда приводит к полному восстановлению разгибания пальцев.
IV степень характеризуется вовлечением в патологический процесс сухожильного аппарата и суставных структур, а дефицит сгибания пальца превышает 90°. Оперативное лечение имеет ограниченную эффективность и часто предполагает такие радикальные операции, как корригирующий артродез суставов пальцев и даже ампутация последних.
Оперативное лечение
В оперативном лечении больных с контрактурой Дюпюитрена в настоящее время существуют два основных подхода:
1) паллиативные операции, предполагающие рассечение фиброзных хорд с выведением пальцев кисти в положение полного или неполного разгибания или в функционально удобную позицию;
2) радикальные операции, направленные на полное удаление рубцово-измененных отделов ладонного апоневроза.
При тяжелых или рецидивных формах болезни возможно и сочетание радикальных (например, на уровне ладони) и паллиативных (на уровне пальца) подходов.
Наиболее часто в клинической практике выполняют следующие операции:
1) апоневротомия;
2) апоневрэктомия;
3) дермоапоневрэктомия;
4) корригирующий артродез суставов пальца;
5) ампутация пальца;
6) применение аппаратов Илизарова.
Операция не дает результатов, если рубцовый тяж распространился на проксимальную фалангу и имеется стойкая сгибательная контрактура в проксимальном межфалашовом суставе.
Техника операции. Фиброзный тяж рассекают из 3—4 поперечных разрезов. Вмешательство проводят амбулаторно, а в послеоперационном периоде используют гипсовую лонгету с фиксацией пальца в положении разгибания.
Со временем деформация рецидивирует. Однако операция способна давать и многолетний хороший результат при сочетании апоневротомии с Z-пластикой кожи. Хирурги, использовавшие данный метод, отмечают, что после рассечения хорды плотность ее участков быстро снижается в течение 10—14 дней.
Апоневрэктомия является наиболее распространенным радикальным вмешательством, техника которого довольно сложна. Хирург должен иметь точное представление о возникающих в ходе операции проблемах и об оптимальных путях их решения. Основными принципами апоневрэктомии являются:
— правильный выбор хирургического доступа;
— радикальное удаление патологически измененных тканей;
— предотвращение повреждения нервов кисти;
— сохранение достаточного кровоснабжения пальцев кисти;
— пластика возникающих дефектов кожи;
— предупреждение нарушения кровоснабжения формируемых кожных лоскутов;
— профилактика образования гематом;
— оптимальный способ закрытия раны.
Хирургический доступ. Выбор оптимального доступа при апоневрэктомии предполагает понимание хирургом двух важных обстоятельств:
1) в абсолютном большинстве случаев происходит сокращение кожи, покрывающей рубцовый тяж, в том числе под действием длительного нахождения пальца в положении сгибания, поэтому правильно выбранный доступ должен обеспечивать удлинение соответствующего участка кожи ладони и(или) пальца;
2) тонкий слой подкожной жировой клетчатки, расположенный между кожей ладонной поверхности кисти и апоневрозом, истончается и обычно исчезает на уровне рубцовых тяжей. При формировании лоскутов, пересекающих эту мало- или бессосудистую зону (линию), вершина лоскута некротизируется из-за недостатка питания (рис. 27.11.3), поэтому выкраивание лоскутов, вершина которых пересекает линию хорды, является грубой ошибкой.
В большинстве случаев оптимальным является линейный доступ по ходу рубцовой хорды с последующей (после удаления апоневроза) Z-пластикой краев кожной раны. В этом случае достигается значительное удлинение кожного рубца при достаточном питании сформированных кожных лоскутов (рис. 27.11.4).
Иссечение ладонного апоневроза начинают с его вершины у основания ладони, действуя так, чтобы зона отхождения моторной ветви срединного нерва осталась интактной. Апоневроз постепенно выделяют в дистальном направлении, прослеживая и иссекая уходящие в глубь тканей фиброзные перемычки. Наиболее сложным часто является удаление рубцовых тяжей на протяжении основных и средних фаланг пальца, где хорды могут распространяться на боковую и тыльную поверхности, смещая и даже окружая сосудисто-нервные пучки.
Предотвращение повреждения нервов кисти.
Повреждение нервов кисти является самым частым осложнением апоневрэктомии и практически всегда свидетельствует о недостаточной квалификации хирурга.
Во многих случаях, когда рубцовый тяж не только изменяет топографию собственных ладонных пальцевых нервов кисти, но и окружает их циркулярно, сохранить нерв при удалении фиброзной хорды можно, лишь соблюдая следующие правила:
— до выделения рубцовых тяжей соответствующие нервы кисти идентифицируют за пределами патологически измененных тканей, т, е. там, где топография нервов не изменена;
— при выделении апоневроза на уровне пясти прослеживают каждый общий пальцевой сосудисто-нервный пучок, расположенный в проекции апоневротического лоскута;
— удалению фиброзных хорд на уровне основной и средней фаланг должно предшествовать выделение из рубцов собственных ладонных пальцевых нервов, вовлеченных в патологический процесс; при этом нервы начинают выделять в интактной зоне (от уровня деления общих ладонных пальцевых нервов либо со стороны дистальной фаланги пальца);
— при выделении собственных ладонных пальцевых нервов из рубцов необходимо использование средств оптического увеличения.
Если нервы кисти все-таки повреждены, то их необходимо сшить, что при соответствующей технике наложения шва в большинстве случаев гарантирует высокий уровень восстановления чувствительности.
Сохранение достаточного кровоснабжения пальцев кисти. Как известно, достаточно высокий уровень артериального снабжения пальца кисти достигается при сохранении хотя бы одной из двух (парных) собственных ладонных пальцевых артерий. С другой стороны, выделение собственных ладонных пальцевых нервов из фиброзной ткани очень часто сопровождается повреждением сопутствующих им артерий.
Вот почему при расположении фиброзного тяжа только по одной стороне пальца (а соседний ладонный сосудисто-нервный пучок остается интактным) хирург может работать достаточно спокойно: даже при повреждении магистрального сосуда питание пальца не пострадает.
Наибольшие технические сложности возникают при вовлечении в патологический процесс обоих ладонных сосудисто-нервных пучков пальца. Здесь требуется использование операционного микроскопа (увеличения, достигаемого с помощью бинокулярной лупы, часто недостаточно), для того чтобы сохранить хотя бы одну из двух собственных ладонных пальцевых артерий.
Если же все-таки обе артерии были повреждены, возможны два варианта хирургических действий:
1) при достаточном коллатеральном кровотоке и удовлетворительном кровоснабжении дистальной фаланги пальца в послеоперационном периоде проводят дополнительный курс консервативного лечения, направленный на улучшение периферического кровообращения и микроциркуляции в тканях;
2) при явно недостаточном кровоснабжении дистальной фаланги пальца показана пластика одной из поврежденных артерий.
Следует отметить, что во многих случаях кровообращение в тканях дистальной фаланги может существенно (иногда критически) снижаться в связи с натяжением тканей, возникающим при выведении пальца из положения сгибательной контрактуры. Полное разгибание пальца иногда может привести к спазму его сохранившихся артериальных магистралей и блокаде микроциркуляторного русла на многих участках тканей. Поэтому в конце операции при иммобилизации кисти хирург выбирает такое положение пальца, при котором кровообращение в последнем поддерживается на достаточном уровне. Разгибание пальца может быть доведено до полного в течение нескольких дней после операции.
Во всех без исключения случаях противопоказано возвышенное положение кисти в послеоперационном периоде.
Среднее (на уровне сердца) положение сегмента улучшает (в сравнении с возвышенным положением) коллатеральный кровоток в его тканях, что повышает выживаемость формируемых в ходе операции кожных лоскутов.
Дефекты кожи на уровне основных фаланг целесообразно закрывать с помощью перекрестных кожных лоскутов.
При операциях по поводу рецидивов заболевания, когда иногда приходится иссекать значительные по размерам участки рубцовоизмененной кожи, хирург может использовать островковые лоскуты с предплечья или даже свободные сложные лоскуты.
Важно подчеркнуть, что попытки использовать для замещения дефектов кожи расщепленные кожные лоскуты часто заканчиваются неудачей из-за их последующего рубцового сморщивания и рецидива контрактуры.
Профилактика некроза формируемых кожных лоскутов. Формируемые в ходе операции кожные лоскуты всегда имеют сниженное кровоснабжение. Сохранить его достаточный уровень позволяет реализация следующих принципов:
— формирование лоскутов со значительной шириной основания при оптимальной длине;
— отсутствие натяжения лоскутов при ушивании раны;
— оптимальное положение кисти в послеоперационном периоде.
Наложение первичного глухого шва возможно в большинстве случаев на всем протяжении хирургической раны, но он часто приводит к натяжению тканей. Если на уровне пальцев Z-пластика краев кожной раны позволяет разгрузить линию швов, то на уровне пясти определенное натяжение тканей существует всегда (при полном разгибании пальцев).
Это в целом негативно влияет на течение послеоперационного периода из-за опасности образования гематомы под лоскутами и их некроза.
Практика показала, что доступ по дистальной ладонной борозде может быть частично ушит, но лишь на тех участках, где края кожной раны практически не расходятся даже при полном разгибании пальцев.
По данным G.Foucher и соавт., методика "открытой ладони" дает хорошие результаты. При этом средний срок заживления раны ладони составил, по данным авторов, 32 дня, срок временной нетрудоспособности — 42 дня.
Послеоперационный период. Принципы послеоперационного лечения больных после апоневрэктомии мало изменились со времени Дюпюитрена. К ним относятся:
— фиксация пальцев кисти в положении разгибания в пястно-фаланговых суставах с учетом натяжения кожных лоскутов и состояния кровоснабжения дистальных фаланг пальца;
— активные движения пальцев начинают с 5-7-го дня после операции;
— в течение 4—6 нед после операции пальцы должны быть фиксированы в положении разгибания в промежутках между упражнениями, а также на ночь.
Дермоапоневрэктомия предполагает широкое иссечение рубцопо-измсненной кожи и выполняется при рецидивах. При этом максимально иссекают все ткани ладонной поверхности пальца, содержащие фиброзные перемычки и кожные связки (рис. 27.11.6).
Продольный доступ проходит к тылу от нейтральной боковой линии пальца. Кожу иссекают от уровня дистальной ладонной борозды до дистального межфалангового сустава. Для того чтобы не нарушить кровообращение в пальце и его функцию, сосудисто-нервные пучки и стенку костно-фиброзного канала сохраняют. Рану закрывают полнослойным кожным трансплантатом.
При хорошем кровоснабжении воспринимающего ложа приживление кожного лоскута дает хороший косметический результат. В то же время всегда значительно снижается подвижность пальца. Нередко встречаются рецидивы.
Корригирующий артродез в суставах пальца является паллиативной операцией, направленной на улучшение положения пальца (чаще V) при далеко зашедших стадиях развития контрактуры Дюпюитрена. Как правило, выполняют артродез пястно-фалангового сустава с резекцией суставных концов костей так, чтобы концы костных фрагментов сопоставлялись в функционально выгодном для пальца положении.
Вмешательство может сочетаться с апоневрэктомией и апоневротомией.
Ампутация пальца является редким оперативным вмешательством, которое выполняют при рецидивах и далеко зашедших формах контрактуры Дюпюитрена обычно по настоятельной просьбе больного пожилого возраста. Основой для такого требования является психологическая неготовность пациента к длительному лечению при малой перспективности других видов вмешательств.
Использование аппаратов внешней фиксации возможно для предварительного (перед апоневрэктомией) выведения пальца из положения значительного сгибания.
Медленная дистракция может привести к размягчению фиброзных хорд и к разгибанию пальца. Однако это удается далеко не всегда и иногда сопровождается некрозом покрывающих фиброзные тяжи участков кожи.
Рецидивы и новые очаги контрактуры дюпюитрена
Рецидивы контрактуры Дюпюитрена возникают при нерадикальном удалении очагов фиброзно-измененного апоневроза. Опасность рецидивов значительно повышается при оставлении рубцово-измененных участков кожи.
По данным ряда авторов, частота рецидивов составляет 28—46,5% и возрастает с увеличением срока наблюдения до 100%.
От рецидивов следует отличать продолжение развития заболевания с возникновением новых очагов в анатомически удаленных (от первичного очага) зонах кисти. Это происходит в 18—45% случаев и требует дополнительного лечения.
Что такое артродез. Виды, преимущества и недостатки
- Внутрисуставной;
- Внесуставной;
- Комбинированный;
- Удлиняющий;
- Компрессионный.
Артродез: этапы проведения операции — резекция суставных головок, фиксация костей и сращение
Внутрисуставной артродез заключается в удалении хрящей и дальнейшем сращивании костных поверхностей.
При проведении внесуставного артродеза хрящевые поверхности не удаляются, кости соединяются и фиксируются посредством специального костного трансплантата.
Комбинированная методика: удаление хрящевой ткани и применение костного трансплантата или медицинских металлических фиксаторов одновременно.
Компрессионный артродез — производится скрепление костей путём сдавливания (компрессии) суставных поверхностей посредством специального оборудования, например, аппарата Гришина, Илизарова, Калнберза, Волкова — Оганесяна.
Аппарат Илизарова предназначен для наружной фиксации костных элементов
Аппарат Илизарова — это медицинское приспособление, предназначенное для длительной фиксации, дистракции (растяжения) и компрессии (сжатия) костных фрагментов. Устройство было изобретено хирургом Илизаровым ещё в 1952 году и с тех пор успешно применяется в хирургии и травматологии.
В основе удлиняющего артродеза лежит искусственный перелом. После перелома костные элементы фиксируются в физиологически выгодном положении и вытягиваются с помощью аппарата Илизарова.
Внутрисуставное вмешательство проводят при артритах, артрозах в стадии ремиссии, внесуставное — при поражении суставов и костной ткани туберкулёзной инфекцией, когда вскрытие сустава может спровоцировать обострение процесса и перехода заболевания в активную фазу. Комбинированный вид артродезов показан при обширных дефектах суставов, когда площадь соприкосновения суставных концов слишком мала. Компрессионный метод показан, если в суставе на момент лечения или в анамнезе есть инфекция.
У костнопластического типа артродеза, когда применяют донорские или аутотрансплантаты, имеются недостатки в виде высокого риска инфицирования или не приживления пересаженной костной ткани.
У компрессионного метода есть ряд определённых преимуществ перед другими:
- хирургическое вмешательство проводится в меньшем объёме;
- нет необходимости в гипсовой иммобилизации;
- кости сращиваются быстрее за счёт их сжатия.
Однако и у этого вида артродеза есть недостатки в виде риска возникновения спицевого остиомиелита, возможности сдвига фиксирующих стержней, а удаление конструкции — довольно неприятная и болезненная процедура. К тому же пациенты с аппаратами внешней фиксации должны находиться под врачебным контролем.
Острый артрит голеностопного сустава
Во время обострения артрит голеностопного сустава проявляется мощными болями, краснотой, опуханием и локальным увеличением температуры. Движение или опора на ногу стают слишком болезненными. Заниматься самолечением или игнорировать недуг нельзя, иначе он перетечет в хронический фазис.
Реактивный и гнойный артрит голеностопного сустава – последствия урогенитальных и кишечных инфекций, внедрения в кровь или плазму болезнетворных микроорганизмов: бледной спирохеты, хламидий, стафилококков, стрептококков, гонококков. Также воспалительный отклик организма возможен после фурункулеза или гриппа.
При аллергии, патология тоже выявляется остро. Она разгорается через 1-2 недели после взаимодействия с аллергеном: цветочной пыльцой, шерстью животных, пищевыми добавками и т.д. Улучшение наступает быстро, сразу после исключения контакта с раздражителем.
К остро текущей группе относятся ревматоидный и псориатический артрит голеностопного сустава, поскольку их развитию предшествует патогенное инфицирование и кожные реакции.
Терапевтическая методология подбирается, зависимо от положения больного и степени запущенности проблемы. Лечение острого артрита голеностопного сустава содержит:
- Противодействие лекарствами. Противобактериальные, антивирусные, болеутоляющие и жаропонижающие медпрепараты. Терапия направлена на подавление возбудителей инфекции, обезболивание и возвращение мобильности.
- Немедикаментозные меры. Сбалансированная диета, специально разработанная физзарядка, физиопроцедуры.
- Хирургическое вмешательство. Вскрытие или прокалывание суставного соединения, откачивание гноя. Для уничтожения гноеродной микрофлоры прибегают к антибиотикотерапии.
В обостренной форме может протекать поражение одной (артрит левого голеностопного сустава, артрит правого голеностопного сустава), либо обеих конечностей единовременно.
Показания к проведению операции
Артродез — серьёзное хирургическое вмешательство с определёнными негативными последствиями, поэтому врач тщательно взвешивает все за и против перед тем как рекомендовать её проведение пациенту. Операция проводится в том случае, если нет возможности сделать эндопротезирование больного сустава, что является более передовой медицинской методикой.
Показанием к проведению артродеза являются такие состояния:
- артрит, сопровождающийся сильными болями;
- хронический артроз или остеоартроз;
- неправильно сросшиеся переломы;
- врождённые дефекты развития суставов;
- поражение суставов в результате инфекционных заболеваний, например, полиомиелитом;
- патологические вывихи;
- туберкулёзный артрит (в стадии ремиссии).
Артродез показан при воспалении суставов, которое сопровождается сильными болями
Операция может проводиться на крупных и мелких суставах:
- тазобедренном;
- голеностопном;
- коленном;
- подтаранном;
- плюснефаланговом;
- плечевом;
- лучезапястном.
Когда оперироваться противопоказано
Несмотря на всю простоту методики, существует несколько противопоказаний к данному виду хирургического лечения:
- Возрастной критерий – дети младше 12-ти лет и пожилой возраст старше 60-ти лет. У ребёнка костный компонент до конца не созрел – искусственный анкилоз может не сформироваться. В старческом возрасте регенерация костной ткани слабая – послеоперационная область может не выдержать повседневной нагрузки;
- Присутствие инфекционного заражения, нагноений или свищей – для артродеза необходима высокая регенерация костной ткани, а при наличии данных заболеваний она сильно снижена;
- Нестабильное и тяжёлое состояние больного – в данном случае реабилитация будет продолжительная, возрастает риск развития негативных последствий.
Хирургическая процедура запрещена если:
- возраст пациента меньше 12 лет;
- общее самочувствие неудовлетворительное;
- возраст пациента больше 60 лет;
- имеются гнойные поражение сустава;
- есть свищи.
Чтобы обострение артроза не приобрело осложненную форму и не понадобилось делать операцию, лучше вылечить раннюю стадию болезни. Также для предупреждения артроза следует систематически осматриваться у ортопеда и хирурга.
В каких случаях оперировать нельзя
К проведению вмешательства есть определённые противопоказания:
- не проводится в детском возрасте до 12 лет, а также пожилым людям за 60;
- у больного есть незаживающие свищи нетуберкулёзной этиологии;
- имеется воспалительный процесс в суставах со склонностью к нагноениям;
- тяжёлое общее состояние пациента: системные инфекционные заболевания;
- злокачественные опухоли.
Ограничением к проведению операции являются заболевания опорно-двигательного аппарата, которые быстро прогрессируют: остеопороз, остеомиелит, болезнь Педжета, остеопения.
Как проводится операция
Выбор методики зависит от сустава, на котором будет проводиться операция и от степени его поражения. За неделю до вмешательства пациент должен прекратить приём лекарств для разжижения крови (например, Варфарин), не принимать Аспирин и другие нестероидные противовоспалительные препараты. За сутки перед операцией больному можно принимать только лёгкую пищу, а в день проведения есть нельзя. Длительность процедуры составляет от 2 до 5 часов в общей сложности. Операцию проводят под анестезией — общей или спинальной, когда обезболивается только нижняя часть тела.
Операция длится в общей сложности от 2 до 5 часов в зависимости от применяемой методики
Для этого сустава может использоваться любой вид артродеза. Во время манипуляции удаляются все повреждённые ткани, окружающие сустав, обрезаются хрящи с головки бедренной кости и вертлужной впадины. Если головка бедренной кости поражена воспалительным процессом и неработоспособна, её тоже могут удалить. Очищенные от хрящевой ткани кости плотно фиксируют. Для более жёсткого сцепления могут использовать металлические крепления. Для того чтобы избежать сдвига костей, после операции больному накладывают большую гипсовую повязку — от груди до ступни прооперированной ноги и до половины здоровой ноги. Гипс накладывается на 3 месяца. Затем его снимают и делают контрольные рентгеновские снимки. Если сращивание костей происходит благополучно, больному накладывают новый гипс, захватывая тело от груди и больную ногу, без здоровой ноги, ещё на 3–4 месяца. Ходить прооперированный может только через полгода после вмешательства, при этом должен использовать специальное ортопедическое устройство до окончательного образования прочного анкилоза. В это время больному показана специальная лечебная гимнастика.
Артродез тазобедренного сустава с применением фиксатора Ткаченко
На колене операция проводится в большинстве случаев внутрисуставным методом. Сустав вскрывают, удаляют хрящевую ткань и совмещают кости, при этом ногу сгибают под углом. Между костей помещают надколенник для более эффективного сращивания. После операции накладывается гипс, который снимают через 4–5 месяцев. Если при операции на колене используют внесуставной метод, то применяют донорский костный материал или аутотрансплантат из собственной большеберцовой кости больного.
Артродез коленного сустава — фиксация костей при помощи стальных спиц
Применяют внесуставной, внутрисуставной или компрессионный артродез. При внесуставном методе для создания анкилоза используют аутотрансплантат из лопаточной или плечевой кости. Затем на отведённую под углом конечность накладывается гипс сроком на 3–4 месяца. При внутрисуставном методе вскрывают сустав, срезают хрящевые ткани и фрагменты плечевой кости, фиксируют в определённом положении. Могут использовать для более эффективного сращивания костей трансплантаты, специальные спицы или металлические винты. После послойного ушивания раны накладывают гипсовую повязку. Компрессионный артродез проводят с помощью аппарата Илизарова. Очищенные от хрящевых поверхностей кости скрепляются специальными спицами и сдавливаются.
Виды фиксации при внесуставном артродезе плечевого сустава
Применяют все виды операции. Удаляют хрящи и скрепляют кости металлическими спицами, пластинами, стальными стержнями или костными трансплантатами. В ходе операции может быть использован эндоскоп, который вводится в оперируемую область через небольшие разрезы. Артроскопический метод является более щадящим. Гипс накладывается на 3–4 месяца, после больному могут быть назначены физиотерапевтические процедуры и лечебная гимнастика.
Фиксация стальными стержнями при артродезе голеностопного сустава
В этом случае применяют внутрисуставный метод. Операция занимает мало времени — в среднем около 50 минут. Разрез делают со стороны подошвы, срезают хрящевые ткани с костей и плотно фиксируют их посредством стальных пластин или стержней. Прооперированную ногу помещают в специальную пластиковую шину и держат в приподнятом положении несколько дней. Период восстановления после такой операции — 2–3 месяца. В дальнейшем больному нужно носить специальную ортопедическую обувь.
Артродез плюснефалангового сустава проводится с применением стальных стержней для фиксации
Эффективнее всего малоинвазивный способ проведения операции. Через небольшие разрезы вводят бор, которым обрабатывают суставные поверхности пяточной и таранной костей. Затем между ними формируют полость, в которую вводят аутотрансплантат и фиксируют.
Один из методов артродез подтаранного сустава — применение внешних фиксаторов
Реабилитация после операции
В послеоперационный период больному могут назначить анальгетики, по необходимости — антибиотики для профилактики гнойных осложнений. Гипсовая повязка обычно снимается через 3–6 месяцев в зависимости от того, на каком суставе проводился артродез. В некоторых случаях гипс нужно носить до года (меняется каждые 3 месяца с проведением контрольной рентгенограммы). Если операция проводилась на нижних конечностях, ходить первые 3 месяца можно только с помощью костылей, затем можно понемногу опираться на ногу.
Гипсовая повязка после артродеза не снимается длительное время
В восстановительный период больному назначают массаж, ЛФК и физиотерапию:
- электрофорез;
- УВЧ;
- магнитотерапию;
- лазеротерапию.
Возможные осложнения и последствия артродеза
В некоторых случаях операция может осложняться:
- кровотечением;
- занесением инфекции и развитием остеомиелита;
- повреждением нервов и парестезией, когда конечность утрачивает чувствительность;
- тромбозом глубоких вен нижних конечностей.
Факторы риска, способствующие развитию осложнений:
- хронические заболевания;
- слабый иммунитет;
- табакокурение;
- приём гормональных препаратов.
Иногда больному необходимо проводить повторную операцию. Если проводился артродез суставов нижних конечностей, у пациента изменяется походка, он вынужден хромать. После операции на тазобедренном суставе в процессе ходьбы усиливается нагрузка на поясницу и колени. Подъём и спуск по лестнице серьёзно затрудняются, человек испытывает дискомфорт в положении сидя. Больного начинают беспокоить боли в спине из-за повышенной на неё нагрузки.
При значительных изменениях, когда человек теряет способность самостоятельно себя обслуживать, при потере работоспособности больной получает инвалидность, группа которой устанавливается индивидуально.
Восстановительный период после операции занимает много времени
Течение болезни разделяют на 4 стадии
Начальная стадия, при которой помутнение не затрагивает оптическую зону, то есть помутнение заметно только в периферийной части. При этой форме ухудшение зрения незначительное. Кошки плохо различают детали предметов.
Незрелая (набухающая) форма – помутнение отчётливо заметно и локализуется в центральной части хрусталика. Нарушается реакция зрачка на свет. Приводит к значительному снижению зрительной функции. Животные видят только очертания предметов, плохо ориентируются в сумерках и темноте. Развитие незрелой катаракты может происходить годами.
Зрелая стадия. Изменение прозрачности затрагивает всю область хрусталика. Кошки плохо ориентируются в пространстве.
Перезрелая форма катаракты. Вызывает разжижение и распад волокон хрусталика, который приобретает белёсо-синюшный оттенок. Животные практически слепнут, натыкаются на предметы, не ориентируются в пространстве.
- Первая стадия – начальная, патологический процесс только начинается, зрение у питомца обычно не страдает.
- Вторая стадия – незрелая катаракта глаза у кошек, хрусталик частично мутнеет, предметы становятся размытыми.
- Третья стадия – зрелая, помутнение по всей зоне хрусталика, животное различает только светлое и темное, силуэты пропадают.
- Четвертая стадия – презрелая, волокна хрусталика распадаются, теряется эластичность, животное не различает даже свет и тень.
ПОДРОБНЕЕ: Лечение катаракты медом акации Лечение катаракты ВОССТАНОВЛЕНИЕ ЗРЕНИЯ
Если говорить о предрасположенности к заболеванию, то на первом месте окажутся животные старше 8 лет, далее идут кошки персидской, британской и шотландской пород, а также экзоты. А вот особи беспородных кровей практически не болеют данным заболеванием.
Читайте также:


