Кости свода черепа не срастаются
Перелом черепа – это повреждение костной структуры черепной коробки.
Обычно подобным травмам подвержены спортсмены, автогонщики, скалолазы и другие люди, ведущие активный образ жизни. Другая категория лиц, поступающих с переломами черепа – асоциальные элементы (алкоголики, наркоманы, бездомные), которые получают переломы черепа во время драк, несчастных случаев.

Фото 1. Даже легкие травмы головы - тяжелое испытание для организма. Источник: Flickr (Patricia Snook).
Как происходит перелом черепа
Переломы костей черепа возникают из-за ударов тупыми или острыми предметами, падений. Нередко травма возникает из-за несчастных случаев на производстве и в быту, во время ДТП, вооруженных нападений.
Насколько опасен перелом
Перелом черепа – один из самых опасных видов травм. Потеря целостности черепа грозит повреждением мозга. Травма может вызвать потерю сознания, кому, параличи и другие неврологические нарушения, в самых сложных случаях – смерть мозга. При такой ЧМТ может быть задет ствол мозга, в результате чего угнетаются рефлексы, дыхательная деятельность.
Классификация и виды переломов черепа
Переломы черепа делятся на несколько типов в зависимости от механизма воздействия и характера повреждений. По механизму они делятся на прямые и непрямые. Первые возникают при воздействии силы на место повреждения кости (например, при ударе тупым предметом).
Непрямой перелом происходит, когда сила удара переходит из одного отдела черепа к другому: например, при падении вниз, когда удар приходится на таз или ноги, происходит передача силы удара через ствол позвоночника к голове, в результате чего происходит перелом черепа.
По характеру перелома костей различают:
- линейные переломы – наименее сложные, при которых наблюдается поверхностное повреждение в виде тонких линий;
- вдавленные – опасный вид травмы, т.к. части кости проникают в мозг, вызывая его повреждение;
- оскольчатые – частичное разрушение черепа, которое может повредить мозг, вызвав субдуральную гематому, ушиб или размозжение мозга;
- дырчатые переломы – возникают в результате пулевых или осколочных ранений.
При предварительной диагностике ЧМТ всегда подозревается перелом костей черепа. Точный диагноз ставится на основании симптоматики.
Симптомы и признаки перелома
Симптомы различаются в зависимости от тяжести ЧМТ. Если имеет место повреждение мозга, то могут наблюдаться неврологические симптомы, расстройства сознания, кома.
Основные признаки и симптомы перелома:
- сильная боль в месте удара;
- гематома или рана на лицевой части или коже головы;
- вдавленная поверхность кости на месте удара.
Это внешние признаки переломов, по которым врач может поставить предварительный диагноз. Кроме них могут наблюдаться различные неврологические и очаговые симптомы:
- снижение или потеря чувствительности кожи рук и ног;
- паралич верхних или нижних конечностей;
- парезы, судороги, конвульсии;
- отсутствие или неравномерная реакция зрачков;
- снижение или отсутствие рефлексов;
- непроизвольное мочеиспускание;
- тошнота и рвота;
- потеря сознания, кома, вегетативное состояние.
Обратите внимание! Нарушение целостности мозга нередко проявляется в виде истечения цереброспинального вещества из носа. Часто происходит кровоизлияние в клетчатку вокруг глаз (симптом очков).
Первая помощь при переломе черепа
При подозрении на перелом черепа требуется срочная госпитализация пострадавшего. Это важно в любом случае, особенно если больной находится в состоянии алкогольного опьянения (это затрудняет диагностику по неврологическим симптомам).
До приезда скорой помощи пострадавшего необходимо уложить на спину (в сознательном состоянии) или на бок (без сознания). Во втором случае это требуется, чтобы предотвратить попадание рвотных масс в легкие.
Голову желательно обездвижить, на рану необходимо наложить давящую повязку для остановки кровотечения.
Необходимо также проверить положение языка и проходимость дыхательных путей. При сильной боли пострадавшему дают обезболивающие препараты. Запрещено самостоятельно извлекать осколки костей из места перелома.
Это важно! Нередко при черепно-мозговых травмах, сопровождающихся переломом черепа, происходит скальпирование кожи головы. В ней содержится большое количество кровеносных сосудов, что вызывает сильное кровотечение и даже ведет к шоку и смерти. Поэтому нужно срочно доставить человека в больницу или оказать ему первую помощь.
Возможные осложнения, выживаемость
Осложнения и вероятность смерти зависит от тяжести травмы, а также правильных действий при оказании первой помощи.
Самые опасные переломы, которые обычно заканчиваются смертью или комой – огнестрельные и осколочные ранения головы. Не менее опасны вдавленные и осколочные переломы.
Обратите внимание! Летальность при переломах черепа составляет от 25% до 52% в зависимости от тяжести ЧМТ.
Диагностика
Диагностика перелома черепа производится на основании физикального и неврологического осмотра, опроса (если больной в сознании). Врач должен проверить рефлексы и двигательную возможность пострадавшего. Специалист проверяет реакцию зрачков, равномерность мимики, улыбки, пульс.
В стационаре производится аппаратное обследование головы:
- компьютерная томография;
- МРТ головного мозга;
- рентгенография.
На основании полученных данных обследования назначается консервативное или хирургическое лечение.
Лечение переломов черепа
В зависимости от типа перелома лечение бывает консервативным и хирургическим.
Срочная операция проводится при сложных переломах – оскольчатых и вдавленных. Показания к операции – визуально видимое нарушение структуры черепа, а также излияние ликвора из носа. Действия хирурга заключаются в извлечении из мозга осколков костей, удалении поврежденной части мозгового вещества, инородных тел, сгустков крови.
Консервативное лечение показано при небольшой тяжести перелома без травмы мозга. Обычно линейные переломы не требуют вмешательства нейрохирурга. Пострадавшему назначается постельный режим, антибиотики и обезболивающие препараты.
Если имеет место сотрясение мозга, используются также ноотропные и сосудорасширяющие лекарства для восстановления мозгового кровообращения.
Реабилитационный период
Перелом костей черепа – тяжелая травма, которая дает множество негативных последствий. В 50% случаев оно заканчивается инвалидностью или частичной потерей трудоспособности.
Перечень негативных последствий ЧМТ включает:
- параличи конечностей (полные, частичные, односторонние);
- потеря или снижение чувствительности конечностей;
- утрата или снижение слуха, зрения;
- речевые расстройства (заикание, заторможенность речи);
- хронические головные боли;
- нарушение рефлексов, потеря контроля над мочеиспусканием/дефекацией;
- развитие эпилепсии и тремора;
- полная или частичная амнезия, снижение умственных способностей;
- депрессия, психические расстройства.
Нет точных данных о длительности восстановительного периода после ЧМТ, т.к. каждый случай уникален. Например, в легких случаях линейного перелома, когда пострадавший потерял сознание, его держат в стационаре не менее 4 часов.
После отправки домой требуется наблюдение еще в течение 48 часов.
Кости черепа обычно срастаются самостоятельно.
Обратите внимание! При тяжелых переломах свода черепа с нарушением речевых, двигательных, когнитивных функций реабилитация может длиться несколько месяцев, но полное восстановление не гарантировано.
Медикаментозное лечение после переломов черепа заключается в использовании вазотропных и ноотропных препаратов, направленных на восстановление кровоснабжения головного мозга и предотвращение энцефалопатии.
Используются также обезболивающие препараты, антидепрессанты, нейролептики – их назначает нейрохирург или невропатолог в зависимости от последствий травмы.
В питании больного в период восстановления важную роль играют продукты, богатые витаминами группы В, которые важны для нормализации работы нервной системы. Богаты витаминами группы В такие продукты, как печень, орехи, яичный желток, молоко, рыба, цельнозерновой хлеб и другие.
Как правильно ухаживать за больным
В зависимости от тяжести перелома костей черепа и последствий ЧМТ больному может быть показан постельный режим, или наоборот – двигательная активность для восстановления участков головного мозга, ответственных за функцию движения – ЛФК, упражнения на мелкую моторику пальцев и т.п.
При консервативном лечении, если больной находится без сознания, требуется уход квалифицированной медицинской сестры, которая обеспечит профилактику развития осложнений: пневмонии, вторичного инфицирования легких, паротита, пролежней. Для этого требуется правильный уход за полостью рта, носа по несколько раз в день.
Для предупреждения появления пролежней важно проводить тщательный уход за кожей и использование противопролежневых матрасов, кругов из резины и т.д.

Фото 2. Лечение травмы черепа требуется проводить в условиях стационара. Источник: Flickr (Paulo Marrucho).
Профилактика и общие рекомендации
Профилактика осложнений после перелома костей черепа заключается в выполнении рекомендаций специалистов. Пострадавший не должен прерывать постельный режим до разрешения врача. Обычно пациентам после ЧМТ запрещены физические нагрузки в течение 6 месяцев.
Чтобы предотвратить травмы важно соблюдать правила личной безопасности: ношение защитных касок при травмоопасных видах деятельности. Соблюдение правил уличного движения и техники безопасности играют в предупреждении травм огромную роль.
Важно также обучение людей правильному оказанию первой помощи пострадавшим, от которой порой зависит не только здоровье, но и жизнь человека, получившего перелом черепа.
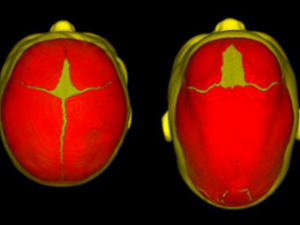
Краниосиностоз характеризуется преждевременным сращением одного или более черепных швов, что часто приводит к ненормальной форме головы. Это может быть результатом первичного неправильного окостенения (первичный краниосиностоз) или, что чаще встречается, нарушения роста головного мозга (вторичный краниосиностоз).
Заболевание зачастую возникает внутриутробно или в очень раннем возрасте. Оно поддается исключительно хирургическому лечению, хотя положительный исход возможен не во всех случаях.
- Классификация краниосиностоза и причины его развития
- Причины и последствия раннего краниосиностоза
- Симптомы краниосиностоза и методы диагностики
- Методики коррекции патологии, возможные осложнения и последствия
Классификация краниосиностоза и причины его развития
Нормальная оссификация свода черепа начинается в центральной области каждой кости черепной коробки и проходит наружу к черепным швам. Что показывает на норму?
- Когда венечный шов отделяет две лобные кости от теменных костей.
- Метопический шов отделяет лобные кости.
- Сагиттальный шов отделяет две теменные кости.
- Лямбдовидный шов отделяет затылочную кость от двух теменных костей.
Основным фактором, который сдерживает несвоевременное сращение костей черепа, считается продолжающийся рост мозга. Стоит подчеркнуть, что нормальный рост каждой черепной кости происходит перпендикулярно к каждому шву.
- Простой краниосиностоз — это термин, используемый в ситуациях, когда только один шов сращивается преждевременно.
- Термин комплексный, или соединительный краниосиностоз, используется для описания преждевременного сращения нескольких швов.
- Когда дети, показывающие симптомы краниосиностоза, также страдают другими уродствами тела, это называется синдромальным краниосиностозом.
При преждевременном сращении одного или более швов рост черепа может быть ограничен перпендикулярными швами. Если несколько швов сращиваются в то время, когда мозг все еще меняется в размерах, внутричерепное давление может увеличиться. И это часто заканчивается рядом сложнейшей симптоматики, вплоть до летального исхода.
Разновидности первичного краниосиностоза (преждевременного сращения)
- Скафоцефалия — стреловидный шов.
- Передняя плагиоцефалия — первый венечный шов.
- Брахицефалия — двусторонний венечный шов.
- Задняя плагиоцефалия — раннее закрытие одного ламбдовидного шва.
- Тригоноцефалия — преждевременное сращение метопического шва.
Чаще, чем при первичном типе, эта разновидность патологии может привести к раннему сращению швов по причине первичной недостаточности роста мозга. Поскольку рост мозга контролирует расстояние костных пластинок друг от друга, расстройство его роста является основной причиной преждевременного сращивания всех швов.
При этой разновидности патологии внутричерепное давление, как правило, нормальное, и тут редко бывает нужда в хирургии. Как правило, отсутствие роста мозга приводит к микроцефалии. Преждевременное закрытие шва, не создающее угрозу роста мозга, также не требует хирургического вмешательства.
Внутриматочные пространственные ограничения могут играть определенную роль в преждевременном сращении швов черепа плода. Это было продемонстрировано в наблюдениях при корональном краниосиностозе. Другие вторичные причины включают в себя системные расстройства, влияющие на костный метаболизм, такие как рахит и гиперкальциемия.
Причины и последствия раннего краниосиностоза
Несколько теорий были предложены для этиологии первичного краниосиностоза. Но наиболее широкое распространение получил вариант с этиологией первичного дефекта в мезенхимальных слоях костей черепа.
Вторичный краниосиностоз, как правило, развивается наряду с системными расстройствами
- Это — эндокринные нарушения (гипертиреоз, гипофосфатемия, дефицит витамина D, почечная остеодистрофия, гиперкальциемия и рахит).
- Гематологические заболевания, которые вызывают гиперплазию костного мозга, например, серповидно-клеточная болезнь, талассемия.
- Низкие темпы роста головного мозга, в том числе микроцефалия и ее основные причины, например, гидроцефалия.
Причины синдромального краниосиностоза заключаются в генетических мутациях, ответственных за рецепторы факторов роста фибробластов второго и третьего класса.
Другие важные факторы, которые стоит учитывать при изучении этиологии заболевания
- Дифференциация плагиоцефалии, что часто является результатом позиционного сращения (который не требует операции и достаточно часто встречается) от сращения лямбдовидного шва, является чрезвычайно важным аспектом.
- Наличие нескольких сращений наводит на мысль черепно-лицевого синдрома, который часто требует диагностической экспертизы в педиатрической генетике.
Симптомы краниосиностоза и методы диагностики
Краниосиностоз во всех случаях характеризуется неправильной формой черепа, которая у ребенка определяется по типу краниосиностоза.
- Жесткий костный хребет, хорошо пальпируемый по ходу патологичного шва.
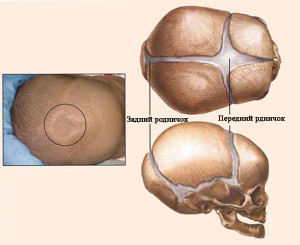
- Мягкое место (родничок) исчезает, голова ребенка меняет форму, чувствительность в этих областях, как правило, изменена.
- Голова ребенка не растет пропорционально с остальной частью тела.
- Повышенное внутричерепное давление.
В некоторых случаях, краниосиностоз не может быть заметен в течение нескольких месяцев после рождения.
Повышенное внутричерепное давление является частым признаком всех типов краниосиностозов, за исключением некоторых вторичных патологий. Когда только один шов сращивается преждевременно, повышенное внутричерепное давление встречается менее чем у 15 % детей. Тем не менее, при синдромальном краниосиностозе, где участвуют несколько швов, повышение давления может наблюдаться в 60 % случаев.
Если ребенок страдает легкой формой краниосиностоза, болезнь не может быть замечена, пока пациенты не начинают испытывать проблемы по причине увеличения внутричерепного давления. Это обычно происходит в возрасте от четырех до восьми лет.
Симптомы повышенного внутричерепного давления
- Начинаются со стойких головных болей, как правило, ухудшающихся утром и в ночное время.
- Проблем со зрением — двоением, помутнением зрения или нарушением цветного зрения.
- Необъяснимого снижения умственных способностей ребенка.
Если ребенок жалуется на любой из вышеперечисленных симптомов, следует обратиться к педиатру как можно скорее. В большинстве случаев эти симптомы не будут вызваны повышенным внутричерепным давлением, но их нужно непременно изучить.
- рвоту;
- раздражительность;
- вялость и отсутствие реакции;
- опухшие глаза или трудности в наблюдении за движущимся объектом.
- нарушения слуха;
- затрудненное дыхание.
При внимательном рассмотрении черепа становится ясно, что его форма не всегда подтверждает диагноз краниосиностоза. В таких случаях применяют ряд методов визуального исследования, например, рентгенограмма черепа.
Рентгенография выполняется в нескольких проекциях — передней, задней, боковой и сверху. Преждевременно сращенные швы легко идентифицировать по отсутствию связных линий и наличию костных гребней по линии шва. Сами швы либо не видны, либо их локализация показывает доказательства склероза.
Черепная компьютерная томография с трехмерной проекцией, как правило, не требуется большинству младенцев. Метод иногда выполняется, когда операция рассматривается в качестве следующего шага лечения или если результаты рентгенограммы неоднозначны.
Методики коррекции патологии, возможные осложнения и последствия
В последние 30 лет в современной медицине сложилось более глубокое понимание патофизиологии и лечения краниосиностоза. В настоящее время хирургия, как правило, остается основным типом лечения для коррекции деформации черепа у детей со сращениями 1-2 швов, приводящих к уродливой форме головы. Для детей с микроцефалией, что часто наблюдается при умеренном краниосиностозе, хирургия обычно не требуется.
При составлении терапевтической схемы, специалисты обязательно учитывают ряд моментов.
- У пациентов с микроцефалией должна быть изучена причина этого заболевания.
- При первом обращении измеряется окружность головы в продольном направлении и в дальнейшем проводится наблюдение за изменениями. Врач должен убедиться в нормальном росте мозга у пациентов с первичным краниосиностозом.
- Регулярно должны проводиться наблюдения за признаками и симптомами повышенного внутричерепного давления.
- Если есть подозрение о повышенном внутричерепном давлении, то тут весьма уместно нейрохирургическое консультирование.
- Для сохранения зрительных функций у пациентов с повышенным внутричерепным давлением следует провести дополнительные офтальмологические консультации.
Хирургическое лечение обычно планируется при повышенном внутричерепном давлении или для коррекции деформации черепа. Операция, как правило, выполняется в первый год жизни.
Условия для хирургического вмешательства
- Если форма головы не изменяется в лучшую сторону в возрасте двух месяцев, то аномалия вряд ли изменится с возрастом. Раннее вмешательство показано, если дети могут стать кандидатами для проведения минимально инвазивной хирургии. Стоит отметить, что деформация более заметна в грудном периоде, и она может становиться менее очевидной с возрастом.
- Когда ребенок растет, у него появляется больше волос, видимые проявления аномалии могут уменьшаться.
- Показания для хирургической коррекции краниосиностоза зависят от возраста, общего состояния ребенка и количества преждевременно сращенных швов.
- Хирургическое лечение черепной или черепно-лицевой деформации выполняется у детей в возрасте 3-6 месяцев, хотя среди хирургов варьируется разнообразие подходов.
Хирургическое вмешательство у младенцев может привести к относительно большим потерям объема крови. Соответственно, должны быть рассмотрены минимально инвазивные хирургические методы. Одним из перспективных является использование интраоперационной транексамовой кислоты. Пациентов с показаниями к хирургической коррекции краниосиностоза подвергали предварительной обработке эритропоэтином и транексамовой кислотой, что позволяло поддерживать более низкие объемы потери крови.
Другие особенности оперативного вмешательства
- Хирургическое лечение у младенцев в возрасте старше 8 месяцев может быть связано с замедлением роста черепа.
- Младенцы с диагностированным синдромальным краниосиностозом должны быть прооперированы как можно скорее.
- Результаты операции лучше, если она выполняется у грудных детей возрастом младше 6 месяцев.
- Пациентам с соответствующими дефектами лица, возможно, потребуется поэтапный подход — хирургическое лечение усилиями целой команды многопрофильных специалистов.
- В некоторых случаях могут потребоваться формовочные шлемы, которые применяются в особо тяжелых случаях.
Череп состоит из четырех основных костей, когда случается перелом основания черепа, происходит нарушение одной или нескольких костей. Перелом основы черепа является очень серьезным черепно-мозговым повреждением, довольно часто со смертельным исходом пострадавшего. Процент смертности от перелома любой кости черепа, довольно большой, ведь зачастую повреждаются и структуры самого мозга.
Выживаемость после этой травмы зависит от того, как быстро пострадавшему оказали доврачебную помощь, госпитализировали и провели медицинское вмешательство. При переломах черепа у человека развивается обильная кровопотеря, которая может стать причиной летального исхода через несколько часов после того, как он получил повреждение. Если травмированному человеку удается выжить, то последствия перелома основания черепа не очень хорошие. Скорее всего, человека ожидает кома. Особенно серьезной травма считается у детей. Нахождение в коматозном состоянии у них приводит к нарушению важных жизненных функций, умственных способностей и к инвалидности на всю жизнь. Если же возникла только трещина черепа, и нет смещения костных отломков, то в оперативном вмешательстве нет нужды, и у пациента есть хороший шанс на полноценное восстановление.

Причины
Повреждение основания черепа очень часто встречается:
- Во время падения;
- От сильного удара головой о твердую поверхность;
- В дорожно-транспортном происшествии;
- От ударов непосредственно по голове.

У грудничков повреждения черепной коробки наблюдаются намного реже, в отличие от взрослых, так как ребёнок имеет подвижные кости черепа до момента, пока не срастутся роднички. При ударе головой, черепные кости малыша накладываются друг на друга и сжимаются.
Механизм травмы
Когда случается перелом основания черепа, образуется отверстие в кости, ограждающей мозг ото рта, среднего уха, глазниц, носа и его придаточных пазух. Подобные повреждения целостности костей относятся к типу проникающих ранений. Спинномозговая жидкость начинает течь из носа, рта или ушей. В мозг проникают микробы, обитающие во внешней среде, инфицируя внутричерепное содержимое.
Для повреждения свода и основания черепа довольно часто характерно повреждение отделов мозга, которые несут ответственность за подвижность глазных яблок, за обоняние, а также повреждение зрительного нервного отростка. Перелом свода черепа с его основанием, когда костные осколки повреждают мозг на глубоких участках, приводит к возникновению амнезии, обморокам и личностным расстройствам.
Виды повреждений

Перелом основания черепа случается одного из следующих видов:
- Оскольчатый перелом основания. Кость раскалывается на несколько отломков, во время этого повреждается наружная оболочка мозга, серое вещество с кровеносными сосудами, вследствие чего на травмированном месте и в близлежащих тканях возникают темные кровоподтеки. Происходит ушиб мозга и его размозжение. Кость становится подвижной. Если при оскольчатой травме происходит нарушение места, в котором соединяются синусы, выживание пострадавшего равняется практически нулю.
- Линейный перелом черепа. Этот вид травмы является самым легким, при таком повреждении костные отломки не смещаются и травма может быть принята за сотрясение мозга. Линии перелома срастаются самостоятельно без медицинской помощи. Однако линейный перелом затылочной кости может вызывать симптомы, требующие некоторого лечения.
- Вдавленный перелом свода или основания. При подобном повреждении кость вдавливается в средину черепной коробки. Нередко при травме этого вида сдавливаются внутренние структуры, и повреждается наружная мозговая оболочка.
- Дырчатый перелом основания или свода черепа. Такие травмы происходят посредством огнестрельных ранений и практически всегда грозят летальным исходом. Пуля проходит сквозь голову, причиняя разрушение мозга, несовместимое с жизнью.
При любом виде перелома черепа последствия могут иметь необратимый характер, но в некоторых случаях докторам удается добиться полного выздоровления пациента.
Клиническая картина
Симптомы перелома основания черепа и их выраженность зависят от того, в каком месте локализован разлом и насколько повреждены мозговые структуры. Сразу же при получении повреждения человек теряет сознание. Исходя из того, насколько тяжелый уровень повреждения, потерпевший может быть в состоянии обморока несколько минут или впасть в продолжительное коматозное состояние.

Общие симптомы перелома следующие:
- головные боли с распирающим характером (возникает по причине отечности тканей мозга);
- кровоподтеки в окружности глаз;
- различный размер зрачков;
- отсутствие реакции на свет у зрачков;
- наличие рвоты;
- появление назальной или ушной ликвореи (вытекание спинномозговой жидкости) и кровотечения;
- недержание мочи;
- сбой сердечного ритма;
- перебои артериального давления (вверх и вниз);
- возникновение спутанности сознания;
- возбужденное или заторможенное поведение;
- нарушение дыхательной системы и системы кровообращения (если сдавлен мозговой ствол).
Перелом основания черепа в разных его местах может иметь разные признаки.

Разлом во время повреждения этой области может иметь продольный, поперечный, диагональный вид или сочетаться с отрывом верхушки. При поперечном переломе парализуются нервные отростки лица, нарушается вестибулярный аппарат, происходит полная утрата вкуса и слуха.
Во время продольного разлома возникают нарушения в канале нерва лица и в ушах. Слух при этом теряется частично, возникает перфорация в барабанной перепонке, из ушей течет кровь и спинномозговая жидкость. За ушами и на висках возникает гематома. Кровотечение усиливается, если пострадавший пытается двигать головой.
Симптоматика, типичная для такого повреждения — вытекание крови и ликвора из носа. Спустя пару дней начинают образовываться синяки в области вокруг глаз. Если разламываются ячейки, из которых состоит решетчатая кость, появляются пузыри под кожей — проявление подкожной эмфиземы.
Кровотечение и ликворея из ушей во время такого повреждения развивается только с одной стороны по причине того, что в одном ухе перфорируется барабанная перепонка. Слух может снижаться, или полностью исчезать. Гематома возникает на виске и в заушной области. Повреждается лицевой нерв, происходит нарушение вкусовых ощущений.
Переломы свода в этой области приводят к гематомам за ушами. Нарушается функциональность лицевого и слухового нервного отростка. Перелом основания свода черепа в этой области приводит к тому, что нарушается работа органов, необходимых для жизни. Если разрываются или ущемляются каудальные нервы, у пострадавшего парализует мышцы ротовой полости, языка и гортани.
Первая помощь
Первая помощь при переломе черепа всегда начинается с вызова бригады скорой помощи, так как на счету каждая минута. Далее пострадавший укладывается на жесткую поверхность. Положение потерпевшего должно быть на спине, с небольшим поворотом вбок. Голова при этом фиксируется в неподвижном состоянии. Фиксироваться должна и область грудной клетки. Под спину пострадавшего подкладывается небольшой валик, не дающий ему перекатываться обратно. Это необходимо, чтобы рвотные массы не пошли в дыхательные пути пострадавшего.

На место повреждения кожи следует наложить повязку с антисептическим раствором, к которой прикладывается холодный компресс. Холод помогает немного унять возникшие болезненные ощущения и отечность, а также предотвратит возникновение очень большой гематомы. С потерпевшего аккуратно снимается, либо расстегивается тесная одежда, если присутствуют, то снимаются очки, украшения, зубные протезы. При болевом синдроме, который невозможно терпеть, следует прибегнуть к приему обезболивающего препарата, если потерпевший не потерял сознание.
Человеку без сознания, запрещается давать любые средства для перорального приема.
При наличии острой дыхательной недостаточности, необходимо сделать процедуру искусственного дыхания, а также ввести препараты для нормализации работы сердца — глюкоза и лазикс. Если возникает сильная кровопотеря и резко падает артериальное давление, то вместо лазикса внутривенно вводится полиглюкин. Если присутствует сильное мышечное возбуждение, необходимо внутримышечное введение супрастина.
Обезболивающие средства должны применяться осторожно, так как они могут усилить кровопотерю. Наркотические обезболивающие препараты вводить нельзя, так как они приводят к нарушению дыхательной функции. Действовать следует без паники, помня, что от оказания первой помощи зависит жизнь пострадавшего.
Лечение
Во время лечения доктора делают всё, чтобы не допустить развития гнойных процессов внутри черепа. Пациенту назначается антибактериальная терапия, санируется полость среднего уха и носоглотки с помощью антибактериальных препаратов. Терапия осуществляется консервативным путем или с помощью хирургического вмешательства, в зависимости от степени тяжести травмы.

Прогноз
Дальнейшая жизнь больного зависит от того, насколько тяжелой была травма, какие после нее были осложнения, и как подействовало лечение. При развитии инфекционных осложнений, например, при возникновении менингита или энцефалита, может произойти энцефалопатия, постоянная гипертензия, хронические мигрени и эпилепсия.
Почти всегда во время травмы происходит сильная кровопотеря, что иногда становится причиной смерти, либо же комы, исход которой также не является благоприятным. Если кровотечение не очень большое, то возможно возникновение внутримозговых гематом.
Читайте также:


