Костную полость после операции
Атрофические явления в костной ткани обеих челюстей встречаются у каждого второго пациента, который желает восстановить зубной ряд с помощью установки дентальных имплантатов. Выполнение такой операции в условиях дефицита объема альвеолярного отростка становится невозможным. Проблема заключается в плохой фиксации конструкций, что приводит к усугублению атрофии и уничтожению результатов хирургического вмешательства.
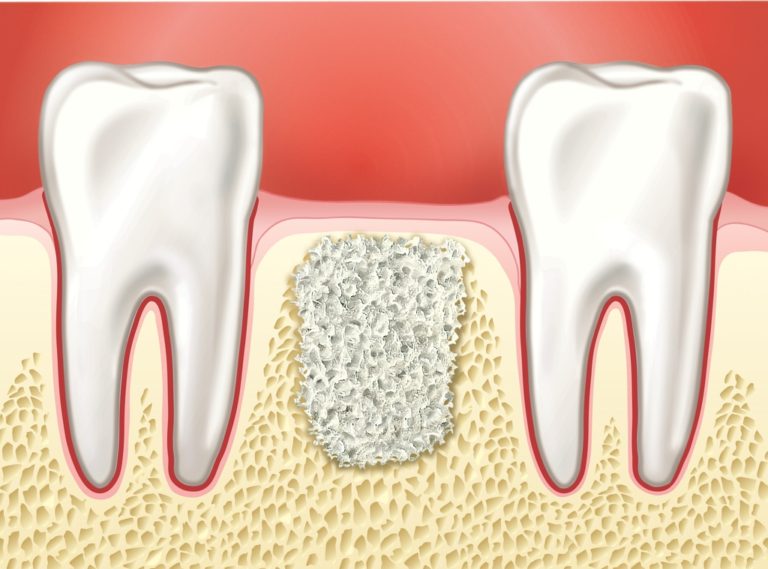
Недостаток костной ткани в челюстях может быть обусловлен следующими причинами:
- Хирургическое удаление зуба;
- Длительное игнорирование лечения при отсутствующем зубе;
- Воспалительные процессы ротовой полости, которые распространяются на костную ткань;
- Врожденные особенности строения челюстей;
- Системные патологии организма, затрагивающие восстановление костной ткани.
Бороться с рассасыванием альвеолярных отростков необходимо не только для возможности проведения дентальной имплантации, но и для восстановления красивых черт лица, которые изменяются в процессе значительной резорбции. Выходом из ситуации при наличии дефицита костной ткани является выполнение хирургического вмешательства – костной пластики.
Общие сведения о костной пластике
Костная пластика представляет собой широко распространенное оперативное вмешательство, в ходе которого пациенту восстанавливают недостаток альвеолярного отростка в необходимом для имплантации участке. Хирургическое вмешательство выполняется чаще под местной анестезией с добавлением седативных средств, но иногда применяется общий наркоз.
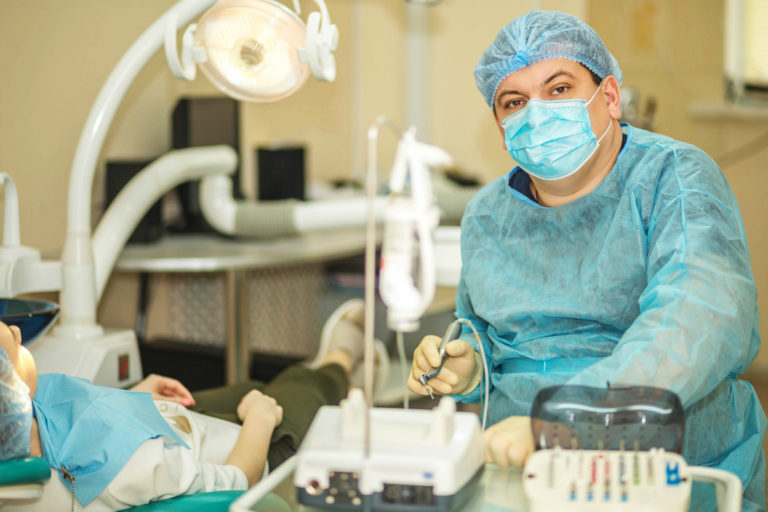
Всего существует 4 основных методики костной пластики, к каждой из которых есть свои показания. Врач сам определяет какая их техник коррекции дефицита кости подойдет пациенту лучше. В стоматологии применяются следующие виды костной пластики:
- НТР или направленная тканевая регенерация (методика подразумевает применение трансплантатов, которые покрываются специальными коллагеновыми мембранами, ускоряющими регенерацию собственных костных клеток);
- Синус лифтинг (хирургическое вмешательство на верхней челюсти под дном гайморовой пазухи, которое представляет собой его приподнимание и коррекцию высоты альвеолярного гребня);
- Расщепление альвеолярного отростка (установка трансплантата, по сути, внутрь кости, где имеются максимально благоприятные для приживления условия);
- Подсадка костного блока (методика подразумевает фиксацию трансплантата на собственной кости пациента, желательно применять аутогенный материал, так как условия приживления не самые лучшие).
Костная пластика назначается только после того, как будут исключены противопоказания к ней. В среднем операция длится около часа-двух, после чего пациент может быть отпущен домой. Однако перед этим стоматолог обязательно расписывает множество рекомендаций для восстановительного периода, которые позволят благополучно восстановить кость и в будущем выполнить дентальную имплантацию.
Общие рекомендации после костной пластики
Пациент после костной пластики не обязан находиться в стационаре, так как реабилитационный период не требует усиленного мониторинга врача. Однако человек должен быть предельно внимательным к собственному состоянию и при любых сомнительных симптомах обращаться к специалисту. Кроме того, важное значение имеет соблюдение рекомендаций стоматолога в реабилитационном периоде, которые направлены на предотвращение осложнений.

Среди общих рекомендаций после костной пластики выделяются следующие моменты:
- Запрещены серьезные физические нагрузки в течение нескольких недель после операции;
- Не рекомендуется длительное пребывание на солнце, а также следует отказаться от посещения соляриев;
- Запрещено ходить в сауны или бани;
- В течение пары недель после операции нельзя курить и употреблять алкоголь;
- Первые 2-3 дня рекомендуется есть только измельченную пищу, комнатной температуры;
- Запрещается пить через трубочку;
- Рекомендуется кашлять осторожно и с открытым ртом, чтобы не повышать давление в ротовой полости;
- Спать, пока не сойдет отек, лучше с хорошо поднятым изголовьем;
- В первые несколько недель после костной пластики следует воздержаться от перелетов;
- Запрещено заниматься дайвингом во время реабилитации.
Пациент должен соблюдать физический и эмоциональный покой. Первое время лучше воздержаться от жевания на прооперированной стороне. Стоматолог наблюдает за состоянием пациента, контролируя заживления во время назначенных визитов, а также корректирует поведение пациента с раной.
Уход за полостью рта после костной пластики
Важное значение в предотвращении осложнений и многих неблагоприятных исходов имеет правильная гигиена ротовой полости. В реабилитационном периоде после костной пластики уход за зубами и прооперированным участком должен быть тщательным и бережным. Основные нюансы обработки ротовой полости на восстановительном этапе:
- Для чистки зубов используется только мягкая зубная щетка, причем, во время очищения нельзя затрагивать прооперированную область хотя бы несколько недель;
- Запрещено полоскание ротовой полости антисептиками, но возможна обработка некоторых участков смоченными ватными тампонами (область хирургического доступа, иногда участок, откуда забирался костнопластический аутогенный трансплантат);
- Запрещены механические повреждения раневой поверхности и швов, что часто происходит из-за неаккуратной обработки участка;
- Чистка зубов рекомендована после каждого приема пищи в течение нескольких дней после оперативного вмешательства.

Очистка ротовой полости от остатков пищи должна быть тщательной, но осторожной. В первые дни после хирургического вмешательства достаточно просто спровоцировать кровотечение или поспособствовать расхождению швов.
Лекарства в реабилитационном периоде
Стоматолог всегда назначает ряд медикаментозных средств в периоде восстановления после костной пластики. Их прием позволяет снизить риск инфицирования и снять неприятные симптомы, которые беспокоят людей после хирургического вмешательства.

- Антибактериальные средства. Чаще всего используются группы пенициллинов, которые хорошо справляются с инфекциями ротовой полости и верхних дыхательных путей. Пациенту выписывается стандартный семидневный курс, который минимизирует риск возникновения воспалительного процесса. В этот период нельзя пить алкогольные напитки и принимать лекарства, угнетающие иммунитет, например, гормональные средства (преднизолон).
- Антигистаминные препараты. Лекарства помогают снять отек, который ярко выражен в первые дни после костной пластики и может доставлять серьезные неудобства пациенту. Как правило, используются таблетированные формы лекарства, которые употребляются в небольших дозировках.
- Антисептический раствор. В большинстве случаев применяют Хлоргексидин. С его помощью обрабатывают ротовую полость, но не полощут. Он помогает бороться с патогенными микроорганизмами в области раневой поверхности.
- Анальгетики. Обезболивающие препараты, которые помогают устранять достаточно выраженный болевой синдром в течение первых дней после костной пластики. Препараты пьются исключительно по схеме или назначениям врача. Например, самое популярное средство Кетанов – пьется по одной таблетке с перерывом между приемами не менее 4 часов.
- Заживляющая мазь. Еще одним средством местного применения является специальная мазь, которая ускоряет регенерацию тканей. Она используется для того, чтобы быстро зажил раневой участок, и пациент смог вернуться к полноценной жизни.
Самостоятельное применение лекарственных средств строго запрещается, так как пациент может значительно повысить риск развития осложнений или навредить организму в целом.
Норма и осложнения
Реабилитационный период после костной пластики сопровождается рядом неприятных симптомов, которые считаются физиологической нормой. Однако при определенных обстоятельствах они могут превращаться в признаки опасных осложнений. Так как пациент не находится под присмотром квалифицированного врача, он должен уметь различать патологию от нормы.
Кровянистые выделения в реабилитационном периоде могут отмечаться в течение 2-3 дней. Они должны быть достаточно скудными, то есть всего лишь немного подкрашивать слюну. Появление кровяных сгустков или выраженного кровотечения является поводом для немедленного посещения врача. Самостоятельно остановить кровь можно пальцевым прижатием раневой поверхность (кожа должна быть чистой, лучше обработанной антисептиком). Хорошо останавливает кровь влажный чайный пакетик.
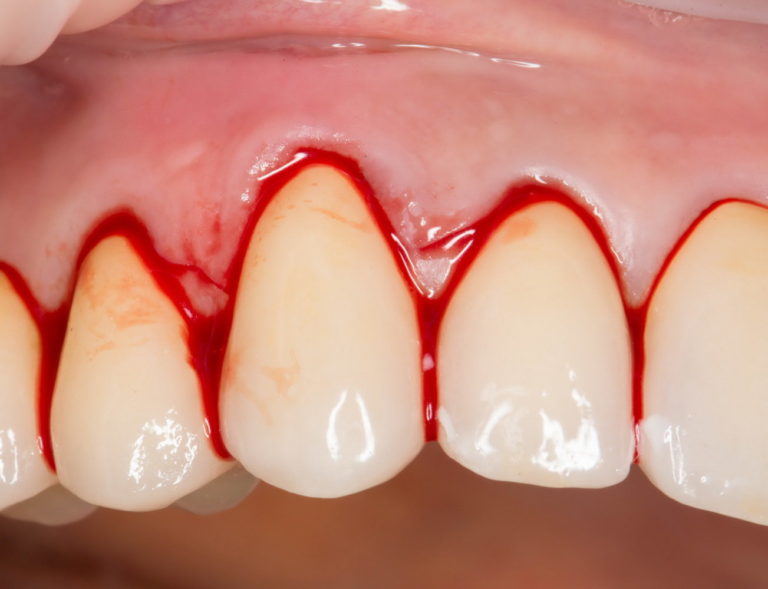
Избежать выраженных кровотечений поможет отказ от приема нестероидных противовоспалительных средств, в частности ацетилсалициловой кислоты. Некоторые пациенты по показаниям вынуждены пить антиагреганты и антикоагулянты. С ними следует быть максимально осторожными, но отказываться от приема без одобрения врачей тоже запрещено.
Болевые ощущения беспокоят всех пациентов, перенесших костную пластику. Они должны полностью уйти в течение первой недели после оперативного вмешательства. Болевой синдром постепенно уменьшается и не так сказывается на повседневной жизни человека. Если же отмечается усугубление болевых ощущений или отсутствие положительной динамики, то нужно обращаться к врачу и выяснять причину данного симптома.

Изначальная интенсивность болей может быть абсолютно разной. Здесь многое зависит не только от опыта хирурга, вида костной пластики, объема операции, но и от индивидуального болевого порога человека. В среднем боль достаточно интенсивная, но терпимая.
Внедрение чужеродных веществ, то есть костнопластического материала, а также повреждение тканей всегда приводит к развитию отечного синдрома. Более всего он выражен на 2-3 день после оперативного вмешательства, после чего быстро идет на убыль. Справляться с отеком можно прикладыванием ледяных компрессов и сном на большой подушке, чтобы голова была возвышена.

Отек сходит к концу первой недели после операции, в противном случае, говорят о патологическом процессе. Такой симптом может свидетельствовать о воспалении раневой поверхности или глубоколежащих структур.
Как бороться с осложнениями?
Среди осложнений, которые возникают в реабилитационном периоде, на первом месте всегда остается инфицирование раневого участка и внутренних тканей, например, гайморовой пазухи после синус лифтинга. В такой ситуации пациент отмечает:
- Сильную боль;
- Усугубление отека;
- Покраснение десны;
- Появление гнойных выделение;
- Повышение температуры.
Обращение к врачу должно быть немедленным. Стоматолог сразу санирует ротовую полость, иногда приходится снимать швы и очищать участок с костным материалом. Пациенту обязательно назначают курс сильных антибиотиков и противовоспалительных средств.
Еще одно неприятное осложнение – расхождение швов. В такой ситуации следует сразу ехать в клинику, где стоматолог выполнит новые хирургические швы. Как правило, никаких дополнительных действий не требуется, но в редких случаях возможно смещение трансплантата, что требует практически повторного хирургического вмешательства.
Осложнения, связанные с отторжением костнопластического материала или плохой фиксацией имплантатов, требуют проведения еще одной костной пластики. Такие неблагоприятные исходы могут быть связаны не только с врачебными ошибками, но и неправильным выполнением рекомендаций стоматолога. Поэтому пациент обязан прислушиваться к наставлениям доктора после костной пластики и четко следовать им.
Как избежать осложнений?
Развитие неблагоприятных исходов после костной пластики случается очень редко, так как современные технологии предусматривают и устраняют любые риски. Однако вероятность осложнений все же не нулевая, а потому следует отметить те факторы, которые позволяют избежать их:
- Тщательное комплексное обследование пациента на подготовительном этапе;
- Устранение корректируемых рисков;
- Планирование костной пластики на основании полученных данных о пациенте;
- Высокая квалификация и большой опыт стоматолога;
- Полное следование рекомендациям в периоде реабилитации;
- Использование безопасных препаратов для анестезии и инновационного оборудования в ходе операции.
Реабилитационный период чрезвычайно важен для получения хороших результатов хирургического вмешательства. Рекомендации после костной пластики должны выполняться безукоризненно, чтобы прогноз полностью совпал с реальностью.

Левин Дмитрий Валерьевич
Главный врач Центра Приватной Стоматологии "Доктор Левин", кандидат медицинских наук, врач высшей категории
- Задать вопрос
- Записаться на консультацию
Согласно действующему законодательства Российской Федерации, больничный лист, он же листок нетрудоспособности, выдается только застрахованным гражданам РФ и зарегистрированным лицам, проживающим…
В связи со сложностью манипуляции у пациентов нередко возникают вопросы: каковы ощущения после синус-лифтинга, что делать после операции в…
Наиболее распространенным осложнением является разрыв или перфорация внутренней шнейдеровской мембраны, но для предотвращения этого на вооружении у хирургов имеется специализированный…
Синус лифтинг является одним из видов остеопластики и на сегодня является самым распространенным методом лечения. Его разделяют на синус лифтинг…
Все права защищены. Без согласования с автором перепечатка и использование для контента веб-сайтов запрещены. 4 часть ГК РФ. Статья 1274. Цитирование в разумных пределах допускается с обязательным указанием имени автора и источника заимствования с обязательной Активной ссылкой. Imperitia pro culpa habetur (Незнание закона не является оправданием).
При утрате объема челюстных костей, а особенно перед имплантацией, нужно проведение специальной хирургической процедуры, которая носит название костная пластика или остеопластика.
В результате у человека наращивается костная ткань до необходимых размеров, чтобы контуры лица и улыбка выглядели эстетично, и чтобы можно было провести полноценную операцию по протезированию и установке импланта. В нашем стоматологическом центре Санкт-Петербурга подобные манипуляции успешно проводятся уже много лет.
Костная пластика в стоматологии
В стоматологии костную пластику осуществляют при возникновении следующих проблем с костями челюстей:
- переломы или другие травмы;
- огнестрельные ранения;
- поражения в результате онкологического заболевания;
- различные дефекты, возникшие в связи с возрастом или после удаления зубов;
- наращивание недостающей костной массы для установки имплантов.
Стоматологические клиники в основном проводят костную пластику для сохранения зубов пациента, а также процедуры перед имплантацией зубов. Остальные вопросы лежат в сфере деятельности челюстно-лицевой хирургии.
С возрастом во рту может происходить постепенное рассасывание костной ткани, поскольку после 40 лет в человеческом организме процессы разрушения идут более быстро, чем рост новых клеток. Кроме того, челюстные кости могут атрофироваться после удаления зубов, перенесенных инфекций или пародонтоза.
Чтобы восстановить костные ткани вокруг зубов и этим помочь сохранить их, стоматологи проводят лоскутную пластику или подсадку ткани. Если свои зубы отсутствуют, необходимо протезирование, а зачастую и установка импланта. Для того, чтобы искусственный зуб стоял надежно и полностью выполнял жевательную функцию, необходимо нарастить кость специальными материалами. Процедура нужна также для улучшения эстетики. Атрофия костной ткани вызывает следующие изменения во внешнем виде человека:
- изменение овала лица;
- появление морщин;
- неправильное положение губ;
- нарушения дикции;
- дефекты прикуса;
- нарушения функции жевания и, как следствие, проблемы с желудком.
Костная пластика в стоматологии помогает вернуть утраченные и восстановить нарушенные физиологические функции и привлекательный внешний вид.
Костная пластика при имплантации зубов
Чтобы провести имплантацию одного или нескольких зубов, необходимо, чтобы в челюсти было достаточно места и чтобы врач смог соблюсти установленные физиологические параметры, а именно:
- расстояние между имплантом и стенкой кости – не менее 2 мм;
- между вставными зубами – не менее 3 мм;
- расстояние между корнем собственного зуба и имплантом – минимум 2.5 мм.
Несоблюдение этих показателей вызовет нестабильность протеза, нарушение его функций и эстетические проблемы (опускание десны, оголение шейки импланта и т.д.).
Нарушение костной ткани (резорбция) может быть нескольких видов:
- горизонтальное (недостаток ширины альвеолярного отростка);
- вертикальное (уменьшение высоты альвеолярного отростка);
- разные сочетания нарушений ширины и высоты.
Методика костной пластики подбирается индивидуально, в зависимости от того, какие именно нарушения кости были установлены. В основном применяются две методики – связанные с горизонтальным наращиванием кости для расширения узкого альвеолярного отростка и связанные с вертикальным наращиванием для увеличения высоты альвеолярного отростка.
Виды наращивания ткани
Практика показывает, что потеря костной ткани в основном наблюдается в задних отделах верхней и нижней челюсти с люб. В соответствии с этим используют одну из наиболее подходящих методик костной пластики:
- только для верхней челюсти – синус-лифтинг;
- для нижней челюсти, иногда для верхней – расщепление альвеолярного отростка, пересадка костного блока или направленная регенерация кости (НТР или направленная тканевая регенерация).
Суть процедуры синус-лифтинга заключается в отодвигании дна гайморовой пазухи и наращивании кости до необходимых размеров. В результате операции объем кости на верхней челюсти увеличивается так, что становится возможным внедрить в кость зубной имплант. Синус-лифтинг может длиться от 1 до 5 часов, во время процедуры возможна установка импланта. Обычно костная пластика верхней челюсти выполняется в два этапа: сначала наращивается кость, а затем после ее приживления фиксируется имплант.
Расщепление альвеолярного отростка является наиболее популярной и недорогой процедурой, применяемой как для верхней, так и для нижней челюсти. Невысокая цена связана с тем, что при выполнении такого расширения не требуются дорогие костные материалы и мембраны.
Пересадка костного блока производится для достижения разных целей – увеличить ширину и/или высоту альвеолярного отростка. Костный блок берется у пациента (на других участках челюсти) либо используется материал от другого человека или животного (в основном это бычья кость).
Направленная тканевая регенерация (НТР) выполняется для увеличения как ширины, так и высоты альвеолярного отростка. По этой методике в процессе операции возможно одновременное вживление имплантов.
Любая стоматологическая операция костной пластики делается под местной или общей анестезией. Длительность процедуры, время заживления и восстановления и другие важные показатели зависят от состояния здоровья пациента, выбранной врачом методики, сложности хирургического вмешательства и вида применяемого костного материала и мембраны.
Как выбрать костный материал и мембрану
В качестве костного материала для пластики применяют различные материалы. Чаще всего стоматологи используют следующие виды:
Также можно встретить костные материалы, созданные на базе биополимеров, биостекла, различных химических соединений.
Костная пластика выполняется со специальной мембраной, которая нужна для изоляции костного материала от мягких тканей десны. Она укладывается сверху на приживляемый материал и создает ровный контур для формирования альвеолярного гребня. Стоматологи применяют мембраны двух видов:
- рассасывающиеся (резорбируемые), которые не требуют процедуры удаления;
- нерассасывающиеся (нерезорбируемые), изготовленные из титана с каркасной или бескаркасной основой, которые необходимо удалить из оболочки десны через 6-9 месяцев после установки.
Окончательный выбор материалов для костной пластики осуществляет лечащий врач.
После костной пластики – реабилитация
Длительность периода реабилитации после проведения костной пластики зависит от многих факторов. Это и индивидуальные особенности организма пациента, и использованный метод, и примененные материалы, и опыт врача, и степень сложности операции. В среднем заживление десны занимает от недели до 10 дней.
От правильного заживления зависит эффективность последующей имплантации зубов. Чтобы костная ткань окончательно прижилась, бывает необходимо несколько месяцев реабилитации. Только после этого врач будет устанавливать импланты.
Для того чтобы период реабилитации после костной пластики проходил быстрее и эффективнее, необходимо выполнять рекомендации стоматологов, в частности:
1. Необходимо
- приложить к щеке лед, который уменьшит отек;
- жевать пищу на той стороне челюсти, где не было вмешательства;
- аккуратно очищать полость рта.
2. Нельзя
- находиться в сауне, бане;
- курить;
- нырять в водоемах;
- пить газированные или алкогольные напитки, особенно через соломинку;
- применять ирригатор для чистки полости рта;
- спать на животе;
- заниматься упражнениями и физкультурой;
- надавливать на щеку, где было вмешательство.
Для реабилитационного периода характерны спокойное состояние без напряжения, резких наклонов и поворотов. Нельзя лететь на самолете, так как перепад давления во время взлета и посадки может спровоцировать расхождение швов. Пытаться рассмотреть, рассосались швы или нет, не стоит.
Реабилитация после костной пластики включает в себя не только обезболивающие средства, но и антигистаминные медикаменты, и антибиотики, а также местные обеззараживающие процедуры с антисептическими препаратами.
Стоматолог должен наблюдать за состоянием пациента, контролировать заживление во время назначенных визитов, а также корректировать обращение пациента с раной.
Правильная гигиена ротовой полости очень важна. Костная пластика возможна в случае послеоперационного бережного отношения к участку. Как обрабатывать ротовую полость после операции:
- для чистки зубов необходимо использовать только мягкую зубную щетку, а во время процедуры нельзя затрагивать прооперированную область до двух недель;
- нельзя полоскать ротовую полость антисептиками, но обработка некоторых участков смоченными ватными тампонами возможна;
- запрещены механические повреждения раневой поверхности и швов, а это часто случается из-за неаккуратной обработки участка;
- чистку зубов следует делать после каждого приема пищи хотя бы несколько дней подряд после костной пластики нижней челюсти или верхней.
Возможные осложнения
Любое отклонение от технологии операции может привести к отторжению пересаженной кости или неудачному вмешательству. Довольно многое зависит от качества мембраны, костного материала.
Любая методика операции может обнажить мембрану через линию швов, и это приводит к гнойному воспалению раны. Использование методики подсадки костного блока при недостаточной скорости васкуляризации может привести к отторжению участков костного блока или его целиком. При гнойном воспалении и отторжении потребуется обязательное удаление всех материалов из-под слизистой оболочки.
Если подобные осложнения были выявлены пациентом или врачом, необходимо провести ревизию проблемных участков и удалить все внесенные материалы. После вмешательства возможно кровотечение из раны, поэтому следует проводить антисептическую обработку ротовой полости. Особый прием пищи тоже важен. Те люди, которые носят съемные протезы, должны предохранять оперированные участки от чрезмерного давления и соблюдать правила ухода за полостью рта.
При нарушении щадящего режима возможно такое осложнение: края раны расходятся и наружу выходит внедренный трансплантант. Вероятность возникновения осложнений по результатам костной пластики невысокая – до 20 случаев из 100. Основная причина негативных последствий − невыполнение рекомендаций врача.
Костная пластика подразумевает возможные осложнения, которые возникают в реабилитационном периоде: на первом месте всегда остается инфицирование раны и внутренних тканей. В такой ситуации пациент может наблюдать:
- сильную боль;
- существенную отечность;
- покраснение десны;
- гнойные выделения;
- повышение температуры тела.
Обращение к врачу должно быть немедленным. Стоматолог сразу осматривает ротовую полость, иногда снимает швы и очищает участок с костным материалом. Пациенту обязательно назначают курс сильных антибиотиков и противовоспалительных средств.
Клиники сети не работают в рамках ОМС (обязательного медицинского страхования).
Использование материалов сайта в любом виде допускается только с письменного согласия владельцев и с обязательной ссылкой на dentideal.ru.
- О компании
- История
- Преимущества
- Партнеры
- Вакансии
- Документы
- Лицензии
- Новости
- Услуги
- Про брекет-системы
- Пациенты
- Цены
- Ортодонтия
- Терапевтическая стоматология
- Врачи
- Акции и скидки
- График консультаций
- Отзывы
- Клиники
- ДентИдеал Озерки (м.Озерки)
- ДентИдеал Люкс (м.Чернышевская)
- ДентИдеал XXI (м.Чернышевская)
- ДентИдеал Плюс (м.Чернышевская)
- ДентИдеал Центр (м.Звенигородская)
- ДентИдеал (м.Пушкинская)
Режим работы:
пн.-сб.: 9:00-20:00
Задать интересующие вопросы вы можете, позвонив по любому номеру телефона или написав на нашу электронную почту: dentideal@gmail.com.
Аннотация научной статьи по ветеринарным наукам, автор научной работы — Столяров Е. А., Батаков Е. А., Алексеев Д. Г., Батаков В. Е.
Описан восстановительный этап оперативного вмешательства в гнойно-некротическом очаге при лечении хронического остеомиелита. Представлены как достаточно известные и отработанные, так и оригинальные современные методики замещения остаточной костной полости, образующейся после некрсеквестрэктомии . Предпринята попытка классификации перечисленных методик.
Похожие темы научных работ по ветеринарным наукам , автор научной работы — Столяров Е. А., Батаков Е. А., Алексеев Д. Г., Батаков В. Е.
Filling residual bone cavities after necrosequestrectomy for chronic osteomyelitis
The authors describe a restorative stage of surgical intervention in the purulent-and-necrotic focus in the process of chronic osteomyelitis treatment. Rather known and perfected techniques along with modern original ones for filling a residual bone cavity, being formed after necrosequestrectomy , are demonstrated. The authors tried to classify the techniques mentioned.
Замещение остаточных костных полостей после некрсеквестрэктомии при хроническом остеомиелите
Е.А. Столяров, Е.А. Батаков, Д.Г. Алексеев, В.Е. Батаков
Filling residual bone cavities after necrosequestrectomy for chronic osteomyelitis
E.A. Stoliarov, E.A. Batakov, D.G. Alekseyev, V.E. Batakov
(ректор - академик РАМН, д.м.н., профессор Г.П. Котельников)
Описан восстановительный этап оперативного вмешательства в гнойно-некротическом очаге при лечении хронического остеомиелита. Представлены как достаточно известные и отработанные, так и оригинальные современные методики замещения остаточной костной полости, образующейся после некрсеквестрэктомии. Предпринята попытка классификации перечисленных методик.
Ключевые слова: хронический остеомиелит, замещение костной полости, некрсеквестрэктомия.
The authors describe a restorative stage of surgical intervention in the purulent-and-necrotic focus in the process of chronic osteomyelitis treatment. Rather known and perfected techniques along with modern original ones for filling a residual bone cavity, being formed after necrosequestrectomy, are demonstrated. The authors tried to classify the techniques mentioned. Keywords: chronic osteomyelitis, bone cavity filling, necrosequestrectomy.
Важнейшим элементом комплексного лечения хронического остеомиелита является хирургическое вмешательство в очаге воспаления. Операция складывается из двух этапов: санирующего и следующего за ним восстановительного. Широкое распространение среди способов радикальной хирургической санации остеомиелитического очага получила некрсеквестрэктомия (греч. nekros -мертвый + лат. seguestrum - омертвевший участок ткани, отделившийся от окружающей здоровой ткани организма + екоте иссечение, удаление). Сущность ее состоит в полном удалении всех па-
тологических элементов гнойно-некротического очага в пределах здоровых тканей в сочетании с максимальным органосохраняющим подходом. Тем не менее, даже после такой экономной санации в кости остаются дефекты - так называемые остаточные полости, которые не способны к самостоятельному закрытию (регенерации) и постоянно поддерживают воспаление. Решить данную проблему призван второй, восстановительный этап хирургического вмешательства, который заключается в замещении образовавшихся костных дефектов.
К ИСТОРИИ ВОПРОСА
В историческом аспекте, приоритет среди методов закрытия остаточных костных полостей принадлежит пломбировке. Под пломбами в медицине подразумевают вещества небиологического происхождения, вводимые в полости тканей с твердыми стенками (кости, зубы). Изначально в качестве материалов для пломбировки костных дефектов хирурги применяли вещества, совершенно чужеродные для организма: столярный клей, смесь сахара и хлорамина, расплавленный парафин, азотнокислый и сернокислый висмут, медную амальгаму, белую глину, древесные опилки, торф, морской песок, молотый кофе, гуттаперчу, древесный уголь и т.п. Каждый из хирургов, предлагая свой материал, предполагал наличие в нем свойств, предупреждающих возникновение
тел. Этим можно объяснить отрицательное отношение хирургов к использованию пломб при лечении хронического остеомиелита.
Другим направлением в устранении остаточной костной полости стало выполнение ее биологическими тканями, то есть проведение трансплантации - замещения отсутствующих или необратимо поврежденных патологическим процессом тканей или органов собственными тканями либо органами (тканями), взятыми от другого организма.
Таким образом, различают аутотранспланта-цию - пересадку органов и тканей в пределах одного организма; аллотрансплантацию - пересадку органов и тканей между двумя организмами одного и того же вида; ксенотранспланта-цию - пересадку органов и тканей между двумя организмами разных видов.
Попытки найти соответствующие биологические заменители для различных тканей человека предпринимались еще на заре развития медицины. Со времен Гиппократа врачи использовали мягкие ткани животных в качестве пластического материала. Опыты хирургов по пересадке костей были описаны уже в XVI веке. Так, в 1570 г. Меспп осуществил пластическую операцию по замене дефекта черепа человека костью, взятой у собаки. Три столетия спустя, в 1878 г., Loeier произвел замещение патологически измененной плечевой кости у 3-летнего ребенка костью, полученной после ампутации конечности. Однако эти и другие аналогичные операции носили эпизодический и эмпирический характер, ибо проводились в доасептиче-скую эру, а также без учета антигенной совместимости, что в большинстве случаев приводило к нагноению раны или отторжению и гибели пересаженной ткани. Новый, научный период в развитии восстановительной хирургии был связан с открытием роли микроорганизмов в гнойно-воспалительных реакциях (Л. Пастер), становлением учения об иммунитете (И.И. Мечников, П. Эрлих), совершенствованием методов асептики и антисептики. В XX веке получают распространение экспериментальные и клинические исследования по пересадке тканей от человека к человеку и от животного человеку. Однако для проведения подобных трансплантаций первоначально использовали только свежие ткани, что значительно усложняло и затрудняло их выполнение, так как забор материала у донора необходимо было совместить с одновременной пересадкой ткани реципиенту. Практические трудности соблюдения этих условий способствовали разработке способов длительного сохранения или консервирования тканей, таких как прокаливание, химическая консервация, деминерализация, депротеинизация, криокон-сервация, лиофилизация и т.д. Кроме того, возможное наличие трансмиссивных инфекций у
доноров (сифилис, ВИЧ, вирусные гепатиты В и С) и у животных (вирус губчатого энцефалита) побудили ученых внимательно подходить к выбору донора, а заготовленный материал подвергать обработке и стерилизации. С этой целью стали использовать обработку трансплантатов в растворах антисептиков, стерилизацию их гамма лучами в промышленных условиях и т.д.
Однако наилучшим пластическим материалом может быть только аутоткань, имеющая наименьшую антигенную активность. Пожалуй, этим объясняется появление кожной, мышечной, костной и прочих видов аутопластики для замещения костной полости. Прошло уже более 120 лет с тех пор, как в 1886 г. на XV конгрессе немецких хирургов Шеде (М. Schede) предложил выполнять остаточную костную полость после некрсеквестрэктомии кровяным сгустком. Этот способ в различных модификациях применяют и в настоящее время. Большое значение имели работы немецкого хирурга Люкке (A. Lucke), предложившего в 1889 году заполнять дефекты кости кожно-апоневротическим лоскутом; труды финского хирурга Шультена (М. Schulten), впервые применившего в 1897 году мышечную пластику костных полостей при лечении хронического остеомиелита; исследования болгарского хирурга С.Г. Попкирова, показавшего в 50-х годах прошлого столетия значительную эффективность замещения остаточных полостей методом костной аутопластики.
В целом, существующие на сегодняшний день способы замещения остаточных полостей в кости после некрсеквестрэктомии можно подразделить следующим образом.
С использованием небиологических материалов (пломбировка):
- по механизму действия различают:
1) нерезорбируемые пломбы;
2) резорбируемые или биодеградируемые пломбы;
- по составу различают пломбы:
1) простые (однокомпонентные);
2) сложные или композиционные (два и более компонента);
- по химическому строению различают пломбы:
Читайте также:


