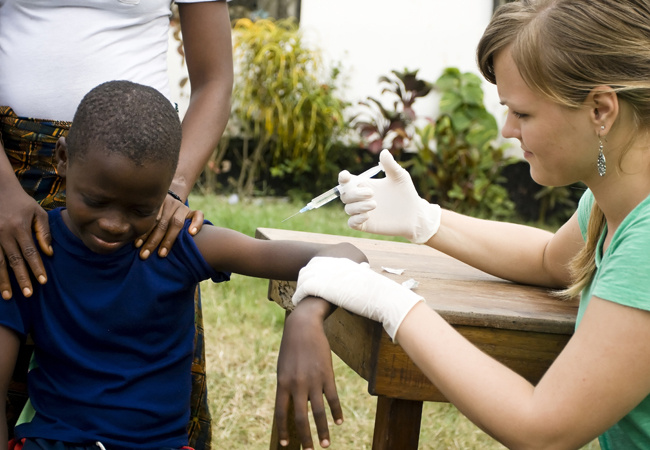
Костюм для лихорадки эбола
Как защититься от лихорадки Эбола.

В мире растет тревога по поводу роста числа случаев заражения смертельно опасной лихорадкой Эбола.
О механизмах распространения этого вируса теперь известно гораздо больше, чем всего несколько недель назад.
Задача, которая стоит перед эпидемиологами мира - разработка методов борьбы с распространением этого заболевания, которое приводит к летальному исходу примерно в половине случаев заражения.
К настоящему в Западной Африке зафиксировано более 7500 случаев заболевания лихорадкой Эбола.
Вот что известно сейчас об этом опаснейшем тропическом заболевании.
Лучше не прикасаться
Вирус Эболы распространяется в результате прямого контакта с выделениями в виде крови, рвоты и слюны.
Родственники больных и медицинский персонал, ухаживающий за ними, рискуют заразиться вирусом больше всех, но все, кто вступает в контакт с больным, также подвержены риску заражения.
По этой причине контакты с больным должны быть максимально ограничены и осуществляться специально обученными медицинскими работниками, вооруженными средствами биологической защиты.
Специальные костюмы биозащиты непроницаемы для вируса Эбола, но пока что такие костюмы широко не используются.
Больничный персонал, который работает в спецкостюмах, должен переодеваться каждые 40 минут для поддержания безопасного режима работы.
Температура внутри костюма биозащиты может достигать 40 градусов. Облачение в костюм занимает около пяти минут. Снятие костюма с помощью коллеги занимает около 15 минут.
Момент переодевания является самым опасным с точки зрения возможности заражения, и обычно в это время людей опрыскивают хлорным раствором.
Костюм биозащиты
1. Респиратор. Основная цель устройства состоит в защите от выделений в результате кашля больного. Респиратор должен одеваться сразу после комбинезона.
2. Медицинская маска. Защищает рот и дыхательные пути от попадания выделений больного. При использовании респиратора маска должна быть снята.
3. Хирургический костюм. Поглощает жидкости и легко отстирывается в обычных условиях. Надевается под специальный защитный комбинезон. Обычно его брюки заправляются в резиновые сапоги во избежание контакта с кожей.
4. Защитный комбинезон. Одевается поверх хирургического костюма. Мало чем отличается от костюмов химической и биологической защиты.
5. Сапоги. При работе с больными Эболой обычно используются резиновые сапоги. В случае их отсутствия применяется закрытая обувь.
6. Хирургический чепчик. Покрывает голову и шею. Предоставляет дополнительную защиту, предотвращая прикосновения к коже лица и головы.
7. Защитные очки. Они защищают глаза от брызг. На очки наносится специальная жидкость для предотвращения запотевания.
8. Фартук. Поверх комбинезона надевается водонепроницаемый фартук в качестве внешнего покрытия.
9. Двойные перчатки. Требуется не менее двух наборов перчаток, которые надеваются с покрытием рукавов комбинезона. Медицинские работники должны менять перчатки при осмотре каждого пациента, обрабатывая кожу рук гигиеническими средствами при смене. Особо прочные перчатки должны применяться при ликвидации зараженных отходов.
Берегите глаза
Если капля выделений зараженного организма попала на кожу, она должна быть немедленно удалена с помощью мыльного раствора или спиртосодержащего препарата.
Глаза нуждаются в особой защите, так как капля слюны или слизи, попавшая в результате чихания в глаз, может вызвать заражение вирусом.
Другими уязвимыми для заражения местами являются слизистые оболочки рта и носа, а также поврежденные участки кожи.
Дезинфекция
Одним из самых страшных симптомов Эболы является кровотечение. Зараженные вирусом пациенты истекают кровью, выделяющейся из глаз, носа, ушей, рта и анального отверстия. Понос и рвота также содержат выделения крови.
Особая опасность заражения связана с необходимостью ликвидации зараженных материалов. Они должны немедленно сжигаться в специальных установках. Хирургические инструменты, используемые многократно, должны подвергаться стерилизации.
Микроскопические капли, попавшие на поверхность, могут в теории представлять риск заражения. Остается неясным, в течение какого времени вирус сохраняет свою жизнеспособность. Вирус гриппа обычно сохраняет свою жизнеспособность при попадании на твердые поверхности столов, дверных ручек и столов в течение двух часов.
Испанская медсестра, которая недавно заразилась Эболой, дважды заходила в палату, где находился один из двоих заболевших. Она непосредственно участвовала в уходе за ним и затем, после его смерти, в дезинфекции палаты. В обоих случаях на ней был костюм биозащиты.
Известно, что водный раствор мыла или спиртосодержащие гели легко разрушают оболочку этого вируса, а дезинфекция с помощью хлорного раствора оказывается эффективной в любых условиях.
Презервативы
Обычно перенесшие лихорадку Эбола пациенты после выздоровления перестают быть носителями инфекции.
Однако вирус остается в сперме человека на срок до трех месяцев.
По этой причине такие пациенты должны воздерживаться от сексуальных связей или пользоваться презервативами в течение трех месяцев.
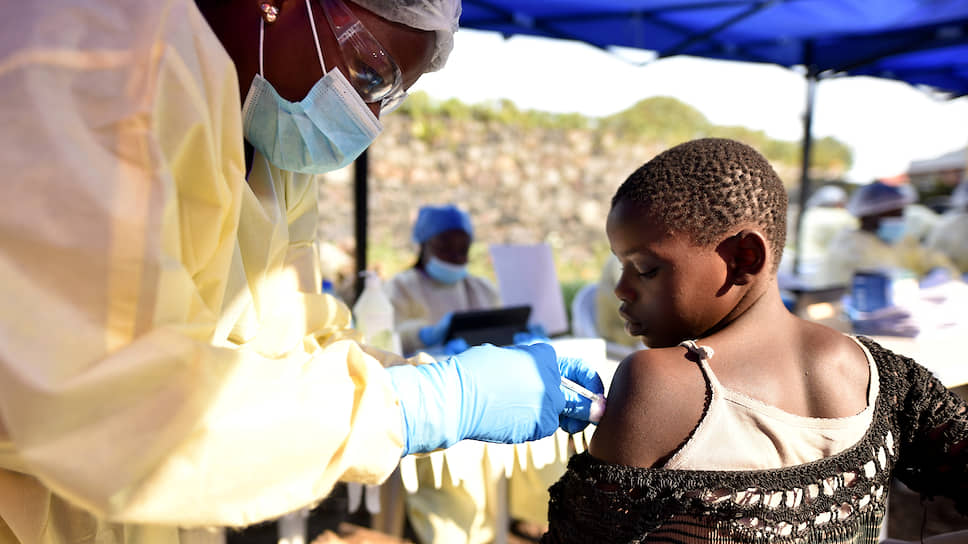
По данным Минздрава Демократической Республики Конго, на начало декабря этого года в стране зарегистрировано 3201 подтвержденных случаев заболевания лихорадкой Эбола, 2209 заболевших умерли.
Сергей Нетёсов, доктор биологических наук, профессор, заведующий лабораторией биотехнологии и вирусологии факультета естественных наук Новосибирского государственного университета, член-корреспондент РАН
Африканский вирус оказался более актуальным, чем российские
Возбудитель лихорадки — вирус Эбола — впервые был обнаружен в 1976 году во время вспышки болезни в районе реки Эбола, протекающей между тогдашним Заиром (ныне Демократическая Республика Конго) и Суданом.
Если рассмотреть хронику создания вакцины против вируса Эбола и современное состояние дел в этой области в мире и в России, то становится понятным, как это поможет всем нам.
Вирус Эбола был впервые идентифицирован в 1976 году во время крупной вспышки вызванного им заболевания в Судане и тогдашнем Заире (теперь Демократическая Республика Конго; ДРК). Поскольку такие вспышки позднее случались не каждый год и их охват в несколько последующих лет был намного меньше, то ученые ограничились в те времена лишь разработкой иммуноферментных диагностикумов на ее маркеры.
Правда, основные фундаментальные исследования были проведены, в том числе секвенирование генома этого возбудителя, причем российские ученые здесь были одними из первых, включая вашего покорного слугу.
В 1990-е, а особенно в 2000-е годы масштаб и число вспышек заметно увеличились, и некоторые лаборатории в США и Канаде начали разработки и вакцинных препаратов, и средств лечения, а также диагностикумов нового типа на основе полимеразной цепной реакции. Однако для проведения полного цикла доклинических испытаний вакцинных препаратов необходимы весьма значительные средства, а с учетом особой опасности этой инфекции значительную часть таких работ необходимо проводить в лабораториях высшего, четвертого уровня биобезопасности. Ввиду этих причин полного цикла доклинических исследований перспективных, кандидатных, как говорят специалисты, вакцин против Эбола-вирусной инфекции до 2014 года так и не было завершено ни в одной из лабораторий мира.
По самым последним данным, природным резервуаром вируса Эбола вернее всего являются фруктоядные летучие мыши. Три вида таких мышей (Hypsignathus monstrosus, Epomops franqueti и Myonycteris torquata) могут быть носителями вируса без признаков заболевания. Из 24 видов растений и 19 видов позвоночных, экспериментально зараженных вирусом Эбола, удалось заразить только летучих мышей. Причем они не заболели, а просто несли в себе вирус в течение долгого времени. В обследовании в 2002–2003 годах 1030 животных, включая 679 летучих мышей из Габона и Республики Конго, только 13 фруктоядных мышей несли этот вирус. Кроме того, фрагменты вируса Эбола выделяли из тканей некоторых умерших западноафриканских равнинных горилл и центральноафриканских шимпанзе, которые иногда питаются фруктоядными летучими мышами. Что еще более важно, фрагменты РНК вируса Эбола были выявлены у клинически здоровых летучих мышей разных видов. Это означало, что летучие мыши могут быть носителями вируса без признаков заболевания, то есть хроническими носителями. А это и есть главное условие поддержания циркуляции вируса Эбола в природе.
Неожиданная по размаху, месту возникновения и продолжительности вспышка этого заболевания 2014 года в Гвинее, Сьерра-Леоне и Либерии сдвинула ситуацию с места. И уже в конце 2015 года несколько лабораторий и научно-исследовательских институтов в США, Канаде и некоторых других странах объявили о завершении доклинических испытаний нескольких кандидатных, вакцинных препаратов.
О создании прототипной вакцины объявили и у нас в России. Первыми были публикации группы ученых из НИИ эпидемиологии и микробиологии им. Н. Ф. Гамалеи Министерства здравоохранения России о разработке живой вакцины на основе рекомбинантного аденовируса. Однако к этому времени и сама вспышка закончилась, так что испытывать эти вакцины в полевых условиях реальной эпидемии стало негде.
В том же 2018 году, и опять неожиданно, началась вспышка Эбола-вирусной инфекции в ДРК. Как оказалось, один из вакцинных препаратов, разработанный на основе рекомбинантного живого вируса везикулярного стоматита, прошел к этому времени ограниченные клинические испытания в США.
От человека к человеку вирус передается при попадании вируссодержащих жидкостей от больных людей или инфицированных животных на слизистые оболочки или на микротравмы на коже. У больных и умерших концентрация этого вируса в крови и на слизистых оболочках необычайно велика и достигает 10 млн вирусных частиц на 1 мл. Поэтому близкое общение с больным с большой вероятностью приводит к заражению. Наконец, уже выздоровевший человек может нести в себе вирус (в семени мужчин, в грудном молоке женщин) до одного года после выздоровления.
Фото: Артем Геодакян / ТАСС
Производит сейчас этот препарат под названием Ervebo всемирно известный фармгигант MSD (Merck, Sharp and Dohme). Вследствие этого Всемирная организация здравоохранения совместно с правительством ДРК приняли решение о начале клинических испытаний данной вакцины прямо в очаге инфекции.
В настоящее время выявлено пять таксономических видов вируса Эбола, которые отличаются друг от друга процентом летальности. Штаммы вида Заир, которые и циркулируют сейчас в Демократической Республике Конго, самые опасные — со смертностью до 80%.
К настоящему времени, по данным сайта promedmail.org, этой вакциной привито уже более 250 тыс. человек из числа контактных лиц. По имеющимся данным, ни один из вакцинированных не заболел. Однако вспышку пока остановить не удалось, поскольку она развивается в зоне военного межплеменного конфликта, и даже просто находиться там опасно: были случаи убийств местных и иностранных врачей, да и противодействие вакцинации части населения тоже имеет место.
Между тем американская же компания Johnson & Johnson довела до клинических испытаний другую, двухкомпонентную вакцину на основе рекомбинантных аденовируса и вируса осповакцины, производящих при инъекции в организм антигенно значимые белки вируса Эбола. И в середине ноября эта вакцина также была разрешена ВОЗ для проведения полевых испытаний в ДРК, которые в ноябре же и начались.
В России за последнее десятилетие не было ни одного больного эболавирусной инфекцией. В то же время за эти же годы у нас в стране были десятки тысяч больных другими, домашними вирусными инфекциями (ветряная оспа, ротавирус, респираторно-синцитиальный вирус, метапневмовирус, вирусы парагриппа и другие) и сотни умерших от них.
Может, пора вспомнить про эти патогены и начать, наконец, разработки и производство вакцин против них, гораздо более актуальных для России инфекций?
Врач высшей категории, руководитель медицинской экспертной комиссии группы компаний AP Companies Артем Миналян рассказал Woman's Day о том, как, отправляясь в путешествие по Африке, уберечь свое здоровье.
По сообщениям ВОЗ, число жертв вируса Эбола в странах Западной Африки превысило 2,4 тыс. человек. Подавляющее число людей, скончавшихся от вируса, от которого нет зарегистрированных вакцин или лекарств, приходится на три страны – Гвинею, Либерию и Сьерра-Леоне. Наиболее сложная ситуация в настоящий момент сложилась в Либерии, на которую приходится половина всех летальных исходов.
Конечно, зная это, лучше воздержаться от путешествий в эти страны. Но что делать, если поездка является вынужденной? На этот счет свои рекомендации дает врач высший категории Артем Миналян.
● Перед поездкой обязательно проконсультируйтесь с врачом-инфекционистом по вопросам, касающимся текущей заболеваемости лихорадкой Эбола в той стране, куда вы собираетесь.
● Будьте готовы к специальному медицинскому осмотру в аэропорту во время отлета из опасного региона.
● Избегайте скученных мест. Вирус Эбола передается при контакте с инфицированной кровью или любой другой биологической жидкостью зараженного человека.
● Не контактируйте с животными. Подтверждены случаи инфицирования людей в результате обращения с инфицированными шимпанзе, гориллами, плодоядными летучими мышами, обезьянами, лесными антилопами и дикобразами.
● При нахождении в опасной зоне используется такие средства индивидуальной защиты, как перчатки и маски. А еще лучше использовать их постоянно.
● Если у вас возникли симптомы общей интоксикации (лихорадка, миалгия, головная боль, тошнота, диарея), то не занимайтесь самолечением. Обратитесь в медицинское учреждение, так как всегда есть высокий риск заболеть опасным инфекционным заболеванием, находясь в тропической зоне.
Помните: окончательный диагноз вирусных инфекций Эбола может быть поставлен только в лабораторных условиях. До 90% случаев заболевания заканчиваются летальным исходом.
● Не покупайте еду в местах несанкционированной торговли. Учтите, что пища тоже может быть заражена.
● Помните, что инкубационный период геморрагической лихорадки Эбола составляет от двух дней до трех недель.
● При возникновении признаков заболевания в течение нескольких недель после возвращения на родину незамедлительно обратитесь за медицинской помощью в специализированное медицинское учреждение.
● Имейте в виду: вакцины и специфического лечения при геморрагической лихорадке Эбола не существует!
Справка:
Лихорадка Эбола – острое вирусное высоко контагиозное заболевание, характеризуется тяжелым течением, высокой летальностью и развитием геморрагического синдрома. Вирус Эбола относится к семейству Filoviridae (нитевидные вирусы). Ареал распространения – Центральная и Западная Африка. Выделено четыре различных подтипа: Заир, Судан, Кот-д'Ивуар и Рестон. Последний был выделен в Рестоне, штат Вирджиния, США, в 1989 году у лабораторных обезьян, привезенных из Филиппин.
Вирус Эбола передается при прямом контакте с кровью, выделениями, органами или другими жидкостями организма инфицированного человека. В Кот-д'Ивуаре, Республике Конго и Габоне документально подтверждены случаи инфицирования людей вирусом Эбола в результате обращения с инфицированными шимпанзе, гориллами и лесными антилопами, как мертвыми, так и живыми. Получены также сообщения о передаче штамма Эбола Рестон при обращении с обезьянами циномолгус.
Также заражение происходит контактным путем при уходе за больным, через руки и предметы, через медицинский инструментарий, а также воздушно-капельным и половым путем. Работники здравоохранения часто инфицируются вирусом Эбола во время обращения с пациентами в результате тесных контактов при отсутствии соответствующих мер инфекционного контроля и надлежащих барьерных методов ухода.
![]()
Губернатор расширил список организаций, которые возобновят работу с 13 апреля ![]()
Губернатор объяснил, как жителей будут штрафовать за нарушение самоизоляции ![]()
Как бизнес выживает в условиях пандемии. Опыт российских ритейлеров и food-агрегаторов Как сообщил генеральный директор аэропорта, Алексей Старостин, перед системой санитарно карантинного контроля сегодня стоит задача предотвращения проникновения на территорию республики высококонтагиозных вирусов.
Либерия, Сьерра-Леоне, Нигерия, Гвинея, Синегал - так выглядит рейтинг мест, где Эбола уже массово проявила себя. Также вовлечены США, Испания и Германия. За последний месяц летальный случай был в Мали. Впервые этот вирус был обнаружен еще в 1976 году в Заире и название получил по одноименной реке. Заболевание не носило длительный и массовый характер и коснулось порядка 200-300 человек. Тогда дело не дошло до разработки вакцины – легко справились. Случаи заражения в Африке были также в 1993, 1994 и 2004. Но вирус мутировал, и сейчас передается в ходе прямого контакта – при поцелуе, уходе за больным, соприкосновении с кровью, слюной, при использовании общими предметами бытового обихода (посуда). Из более 10000 пораженных 48% – это летальные исходы.
Лихорадка Эбола – сложное заболевание и схоже со многими инфекционными заболеваниями, например, поражает органы дыхания, (как ангина), присутствует боль в пояснице, обезвоживания, неукротимый стул, рвота, однако внимание должно привлечь кровотечения из глаз.
![]()
География перевоза Эболы
В России уже есть лаборатория, которая может идентифицировать вирус Эбола – находится в Москве, в течение 3 суток оттуда приходит ответ на отправленные анализы. Вакцина в стадии разработки, в нашей стране уже есть средства неспецифической профилактики - сыворотки, иммуноглобулин, позволяющий немного удлинить сроки жизни больных за счет уменьшения концентрации вируса в жидкостях организма.
- С уверенностью могу сказать, что прямых рейсов с Африки на территории РФ нет, на территории Татарстан – нет, - успокоил заместитель начальника отдела санитарной охраны территории Управления Роспотребнадзора по РТ, Линар Саляхиев.
- Тем не менее, существуют транзитные перевозки граждан, которые едут, в основном, через европейские государства (Испания, Франция, Великобритания, Германия), а также азиатские страны – Объединенные Арабские Эмираты, Турция, Египет. Сейчас стал модным экономичный рейс через Лаос.
Насколько сильно россиянам стоит ограничить въезд в Африку? На континенте расположилась страна, которую так часто выбирают наши туристы. Линар Саляхиев объяснил, как стоит себя вести в Египте.
- Египет является частью африканского континента, которая пока в процесс не вовлечена – это раз. Строгих ограничений по выезду туда нет. Мы работаем тесно с турагентствами. Единственное требование ко всем гражданам, приезжающим на отдых – это соблюдение всех правил, установленных туроператором, администрацией отелей, чтобы отдыхающие придерживались элементарного порядка: не ходить за пределы отеля, не есть с рынка, не пить воду откуда попало, не вступать в тесный контакт с местным населением.
Во всеоружии
На пресс-конференции продемонстрировали: двухступенчатую систему контроля уровня температуры пассажиров, систему контроля состояния пассажиров непосредственно в самолете, который приземлился, систему эвакуации пассажиров из самолета в случае подозрения и/или подтверждения информации о заболевании одного из пассажиров прилетевшего самолета. Сотрудники санитарно-карантинного пункта показали специальный защитный противовирусный костюм, который используется при контакте с больными, зараженными высококонтагиозными вирусами, в том числе, вирусом Эбола.
Многоразовый защитный костюм, который включает также маску и перчатки, защищает все части тела и позволяет работать непрерывно в течение 4 часов, но в жару сотрудники не используют такую экипировку более 2 часов. После работы в очаге костюм подлежит дезинфекции. Одноразовые противочумные костюмы 4-го типа не защищают от воздушно-капельных инфекций, но подходят для работы с лихорадкой Эбола.
Все прилетающие пассажиры теперь проходят специальную проверку на тепловизоре с точностью до десятой доли градуса. Портативный аппарат стоит около 2 миллионов рублей, его можно переносить как на борт судно, так и в помещение аэровокзала. В каждом зале прилета стоят стационарные тепловизоры со звуковой сигнализацией, направленные на входящих. Всего 4 стационарных и 4 переносных устройства, позволяющих бесконтактно измерить температуру.- Еще с Универсиады стационарные появились, года за 4 до этого был первый портативный, - рассказывает главный специалист-эксперт Роспотребнадзора Михаил Козлов, – тут есть лазерный целеуказатель, связь Bluetooth, много функций. Если человек больной – покажет красный, но мы ориентируемся на цифры, а не на цвет.
В случае, если температура будет выше 37 градусов – последует первичный осмотр пассажира и медицинский опрос. В изолятор временного содержания отправят только в случае подтверждения подозрения на наличие той или иной инфекции. В качестве примера журналистам показали действие тепловизора на пассажирах дневного рейса Анталия-Казань.
В республике были взволнованы, что на паломничество в хадж приезжают и лица из африканских республик (1377 паломников из России прошли через пункт пропуска в Казани), но благодаря правительству стран, где зафиксировали лихорадку, наложен запрет на выезд мусульман этих государств. За нашими паломниками установлено наблюдение.
Одноразовый защитный костюм:
![]()
Многоразовый защитный костюм:
![]()
Как действует Татарстан
В республиканской клинической инфекционной больнице предусмотрено боксированное отделение для одного больного - автономная вентиляция, медицинские манипуляции строго с соблюдением мер безопасности, например, в противочумных костюмах.
С начала апреля этого года федеральной службой по надзору в сфере защиты прав потребителей и благополучия человека были изданы методические рекомендации, в которых была изложена краткая характеристика лихорадки, описаны клинические проявления и обозначен комплекс противоэпидемических мероприятий. Рекомендация доведена до специалистов Министерства здравоохранения республики Татарстан.
Специалисты Роспотребнадзора перед началом учебного сезона уже связались с деканатами, где учатся граждане западноафриканских стран, чтобы те ежедневно информировали Роспотребнадзор и студенческую поликлинику о прибытии граждан, уезжавших на каникулы домой. Из 220 человек, находящихся в зоне риска, прибыло с каникул 56(но не все выезжали за пределы страны). Из 56 вызывали интерес 11 (5 из Нигерии и 6-Конго) – все они наблюдались, но при этом посещали занятия. Инкубационный период заболевания - 21-30 дней. Из них только у одного студента из Конго пока не истек срок наблюдения – осталось еще 3-4 дня.
В 20-й поликлинике уже прошли учения от обращения больного до транспортировки его в инфекционную больницу.
Один важный момент, который не отрицает специалист Роспотребнадзора - в период наблюдения, когда потенциальный больной находится дома, он вполне может заразить своих родных. Но юридический аспект не позволяет поступать иначе и изолировать человека раньше времени – нельзя ущемлять права гражданина, предусмотренные Конституцией.
Вспышка лихорадки Эбола в 2014 году стала самой крупной с момента обнаружения вируса в 1976 году. Всемирная организация здравоохранения объявила, что эпидемия представляет угрозу международного значения.
Что такое вирус Эбола, какие средства были потрачены на борьбу с эпидемией и как разрабатывалось уникальное российское лекарство - в спецпроекте ТАСС.
- Вспышки эпидемий
- Что такое Эбола
- Вспышки эпидемий
- Борьба с вирусом
- Прогнозы и последствия
- Вспышки эпидемий
- Что такое Эбола
- Вспышки эпидемий
- Борьба с вирусом
- Прогнозы и последствия
- Самые смертоносные вспышки
- Эпидемия 2014 года
- Появление в Европе и США
Самые смертоносные вспышки
Эпидемии до 2014 года
![]()
Впервые вирус зарегистрирован в 1976 году в Заире (с 1997 года Демократическая Республика Конго) в деревне Ямбуку. Первым заболевшим стал 44-летний школьный учитель. Симптомы заболевания напоминали симптомы малярии. Считается, что первоначально распространению вируса способствовало многократное использование игл для инъекций без стерилизации.
![]()
Одновременно произошла вспышка заболевания в Судане. Несмотря на относительную близость территорий, эти вспышки отличались по уровню летальности. В Судане из 284 инфицированных умер 151 человек (53%), в Заире заболели 318, а умерли 280 человек (88%).
Согласно статистике Всемирной организации здравоохранения, за последние 20 лет произошло несколько серьезных вспышек лихорадки Эбола. В 1995 году в Демократической Республике Конго эпидемия унесла жизни 254 человек из 315 заболевших. В 2007 году из 264 инфицированных жителей страны погибли 187. В Уганде в 2000 году из 425 заболевших скончались 224 человека. В 2003 году в Республике Конго были инфицированы 143 человека, из них погибли 128.
Всего, по данным ВОЗ, с 1976 года в странах Африки от геморрагической лихорадки Эбола скончались 5826 человек.
Эпидемия 2014 года
Самая масштабная вспышка за 40 лет
![]()
Это самая масштабная, суровая и самая сложная вспышка почти за четыре десятилетия существования этой болезни. Эпидемия развивается быстрее, чем мы можем контролировать ее — Маргарет Чэнь, гендиректор ВОЗ
Очередная вспышка лихорадки Эбола, признанная впоследствии самой масштабной, началась в конце 2013 года. Главным отличием от предыдущих эпидемий стало то, что вирус переместился в плотно населенные города. До этого он встречался лишь в слабо населенных регионах африканских джунглей.
Первый смертельный случай с симптомами заражения был зафиксирован 6 декабря 2013 года в Гвинее (Западная Африка) в деревне Мелианду (префектура Гекеду, регион Нзерекоре). Через три дня были зарегистрированы первые случаи заболевания лихорадкой в столице Гвинеи Конакри.
Детский фонд ООН (ЮНИСЕФ) вычислил так называемого "нулевого пациента" - человека, с кого началась эпидемия Эболы. Им оказался двухлетний мальчик из Гвинеи, скончавшийся 6 декабря 2013 года. Вслед за ним в течение месяца скончались его 4-летняя сестра и мать. Через четыре месяца число погибших в деревне достигло 14 человек.
25 марта 2014 года власти Гвинеи, опираясь на результаты исследований лаборатории французского Института Пастера в Лионе, подтвердили, что заболевание оказалось именно лихорадкой Эбола.
31 марта 2014 года , по сообщению Регионального бюро ВОЗ для стран Африки, были лабораторно подтверждены первые два случая заболевания в Либерии в округе Лофа на границе с Гвинеей. Одна из пациенток, 35-летняя женщина, умерла. В это же время были зафиксированы два летальных случая в Сьерра-Леоне.
За шесть месяцев вирус с юго-востока Гвинеи распространился на большую часть территории Либерии и Сьерра-Леоне.
В июле 2014 года вирус Эбола проник в Нигерию. Носителем вируса оказался нигерийский госслужащий, вернувшийся на родину из командировки в Либерию. 26 июля он скончался в больнице города Лагос. Нигерийским врачам удалось локализовать распространение вируса, установив карантин для всех контактировавших с погибшим нигерийских резидентов. Тем не менее 20 человек были инфицировано, восемь из них скончались.
По данным ВОЗ, в результате эпидемии в 2014-2016 годах число заразившихся превысило 28,6 тыс. человек, погибших - 11,3 тыс. Большинство жертв пришлось на три страны: Гвинею, Сьерра-Леоне и Либерию.
24 августа 2014 года вирус Эбола был зафиксирован и в Демократической Республике Конго. По заявлению врачей, конголезский очаг распространения вируса никак не связан со вспышкой болезни в Западной Африке. 15 ноября страна объявила себя свободной от вируса. За время трехмесячной вспышки погибли 49 человек.
29 августа 2014 года первый случай заболевания вирусом Эбола был зафиксирован в Сенегале у прибывшего в эту страну до закрытия границы студента из Гвинеи. Он был сразу же госпитализирован, и уже 10 сентября сенегальские врачи объявили о выздоровлении пациента.
24 октября 2014 года стало известно о смерти двухлетней девочки из Мали, у которой была выявлена вызванная вирусом Эбола болезнь. 12 ноября власти страны подтвердили второй случай. Речь идет о медсестре, которая оказывала помощь пациенту, прибывшему в Бамако из Гвинеи.
7 ноября 2015 года стало известно о полном прекращении передачи вируса в Сьерра-Леоне. 29 декабря 2015 года о победе над вирусом объявили власти Гвинеи. 14 января 2016 года ВОЗ заявила об окончании последней по времени вспышки Эбола в Либерии. По правилам ВОЗ, для объявления окончания вспышки заболевания Эболы в стране с момента обнаружения последнего заражения вирусом должно пройти 42 дня - срок, вдвое превышающий трехнедельный инкубационный период Эболы.
Появление в Европе и США
Как вирус вырвался за пределы Западной Африки
![]()
12 августа 2014 года в Испании скончался миссионер Мигель Пахарес, который заразился в Либерии и был доставлен на лечение на родину. 22 сентября в Испанию из Сьерра-Леоне был доставлен священник Мануэль Гарсия Вьехо, инфицированный вирусом Эбола. 25 сентября он также скончался. 6 октября стало известно о первом заражении на территории Испании. Болезнь, вызванную вирусом Эбола, диагностировали у медсестры Марии Терезы Ромеро Рамос, которая оказывала помощь Вьехо. Предполагалось, что во время контакта с больным ее защитный костюм был поврежден. Последний проведенный анализ показал, что медсестра вылечилась.
![]()
В США огромной популярностью стали пользоваться плюшевые игрушки в форме вируса Эбола, изготовленные компанией Giant Microbes (в переводе на русский "Гигантские микробы"). Компания выпускает увеличенные в миллионы раз копии возбудителей чумы, гриппа, ВИЧ и других болезней. Маленькая Эбола стоит $10, большая - $30. Игрушечную Эболу покупают крупные фармацевтические компании, а также ВОЗ и Красный Крест, использующие ее в демонстрационных целях.
28 сентября 2014 года был диагностирован первый случай заболевания лихорадкой Эбола на территории США. Больным оказался прилетевший 19 сентября в США гражданин Либерии Томас Данкан. 8 октября он скончался в Техасской пресвитерианской больнице в Далласе. Спустя несколько дней было подтверждено наличие вируса Эбола у двух медсестер больницы, ухаживавших за Данканом. Обе женщины смогли полностью вылечиться. Четвертым человеком, у которого болезнь была диагностирована на территории США, стал американский врач Крейг Спенсер, прибывший из Гвинеи. 11 ноября его выписали из больницы в Нью-Йорке. 17 ноября в медицинском центре города Омаха (штат Небраска) скончался хирург Мартин Сэлиа, заразившийся в Сьерра-Леоне и доставленный на лечение в США.
14 октября 2014 года в Лейпциге (Германия) от болезни, вызванной Эболой, скончался сотрудник ООН. 9 октября он был эвакуирован из Либерии и помещен в больницу, но лечение не помогло.
Великобритания, Франция, Норвегия и Швейцария также приняли на лечение несколько больных, заразившихся в Западной Африке. Пока на территории этих стран случаев заражения и летальных исходов не зафиксировано.
После появления первых погибших в Европе и США страны Запада увеличили финансовую помощь гуманитарным организациям и странам, наиболее пострадавшим от вируса, на борьбу с эпидемией.
В России за время эпидемии 2014 года не было зафиксировано ни одного случая заболевания Эболой.
По словам заместителя мэра Москвы по вопросам социального развития Леонида Печатникова, в Москве не выявлено случаев заболевания лихорадкой Эбола. "Во-первых, к нам не мигрируют в большом количестве люди из Африки. Во-вторых, всех студентов, приезжающих в Москву из стран Африки, мы проверяем в аэропорту", - сказал Печатников.
Печатников призвал москвичей не впадать в панику по поводу вируса Эбола. Чиновник отметил, что вирус Эбола не настолько контагиозен, как вирус гриппа. "У нас от гриппа в мире умирает гораздо больше людей, чем от Эболы", - добавил он.
Читайте также:
- Если есть инфекция то анализ мочи или крови
- Какая инфекция есть на туалетной бумаге
- Онихомикозы у пожилых людей
- Туристические услуги и инфекционные угрозы за рубежом
- Стрептококковые инфекции у птиц