Кожная инфекция у подростков
Свежий номер


Акне- это заболевание сальных желез и сальноволосяных фолликулов воспалительного характера.
Дебют заболевания обычно проявляется у девочек раньше, чем у мальчиков на 2-3 года, по причине более раннего полового созревания.
Важную роль в механизме образования угрей играют особенности строения и расположения сально-волосяных фолликулов.
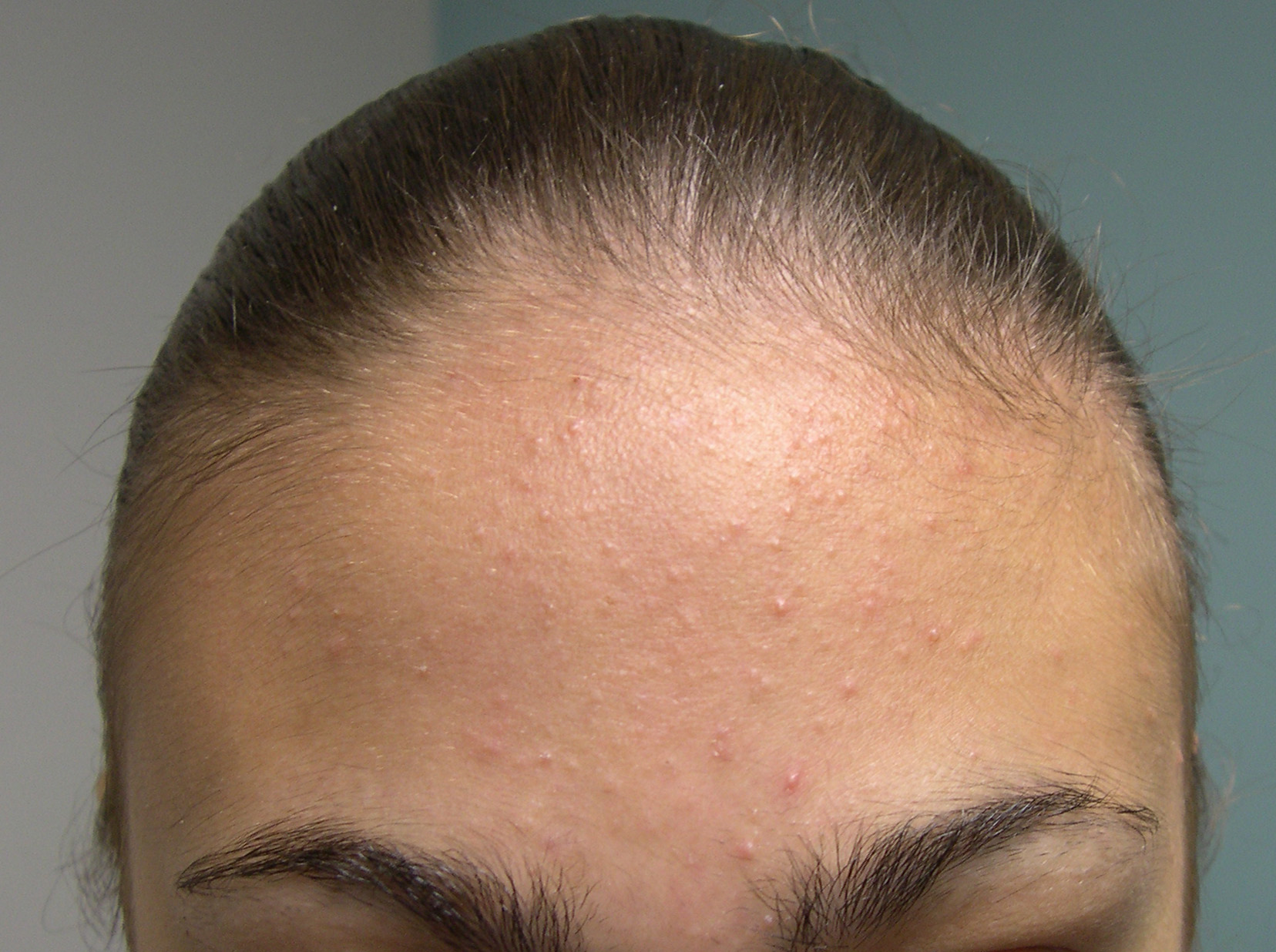
Секрет сальных желез (кожное сало) находится непосредственно под влиянием андрогенов, мужских половых гормонов, которые в разной степени вырабатываются как у мальчиков, так и у девочек. Половое созревание характеризуется увеличением секреции гормонов и приводит к увеличению выработки кожного жира. Таким образом, гиперсеборея является одним из обязательных условий для появления акне.
В результате повышенной секреции кожного сала может развиться закупорка фолликулярного канала, что приводит к поражениям - образованию открытых и закрытых комедонов.
В свою очередь, закупорка протоков приводит к полному прекращению доступа кислорода в их полость. Создавшиеся бескислородные условия являются оптимальными для населяющих сальноволосяной фолликул анаэробных бактерий Propionibacterium acnes. Микроорганизмы в таких условиях интенсивно размножаются и выделяют вещества, повреждающие стенку протоков и желез. Снижается прочность стенки фолликулов, что приводит к их разрыву, выходу содержимого в дерму и развитию воспаления.
Виды прыщей и угрей строго классифицированы по своим внешним признакам. В зависимости от типа угря может быть назначено более подходящее лечение.
В юношеской возрастной группе преобладают комедональные и папуло-пустулезные формы угрей. Комедональные угри - обычная форма начала заболевания в юношеском и детском возрасте, предшествующая папуло-пустулезным. Комедоны появляются раньше у девочек, чем у юношей, нередко в возрасте 8-10 лет, то есть на несколько лет раньше, чем наступает половое созревание. Жирность волос и кожи лица иногда предшествуют высыпаниям. Первые высыпания появляются на спинке и крыльях носа, затем распространяются на лоб, щеки и подбородок. Нередко поражаются также ушные раковины и заушные складки. Сначала можно увидеть только закрытые комедоны в виде мелких, едва заметных беловатых узелков. Затем закрытые комедоны превращаются в открытые. У некоторых пациентов в дальнейшем быстро развиваются воспалительные элементы (папулы, пустулы), у других долгое время остаются только комедоны.
ЗАПОМНИТЕ, давить самим ничего нельзя.
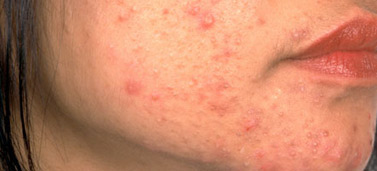
При легкой форме заболевания высыпания разрешаются без образования рубцов. При значительной выраженности воспаления и выдавливания возможно образование рубцов на месте воспалительных элементов.
Чаще всего юношеские угри разрешаются с возрастом и исчезают полностью к 25-30 годам. Тем не менее, от 20% до 25% взрослого населения, преимущественно женщин, продолжают страдать этим заболеванием. Поздние угри у женщин менее многочисленны, чем юношеские, располагаются преимущественно на лице, комедонов обычно мало, и они закрытые. Акне в подростковом возрасте легко подавляет уверенность в себе. Поражения кожи являются весьма заметными признаками того, что происходит половое созревание - это касается большинства подростков, особенно девочек. В отличие от мальчиков, девочки раньше вступают в фазу взросления, и появление даже нескольких воспалительных элементов на их лицах порой становится настоящей драмой. В этом возрасте подростки также могут становиться замкнутыми, что может значительно повлиять на их будущую жизнь.
Выбор тактики лечения зависит от конкретного больного.
Лечение акне, как правило, длительное, даже при достаточно легких формах и требует большого терпения как со стороны пациента ,так и со стороны врача. Практика показывает, что редко отмечается клиническое улучшение в первый месяц лечения, через 2 месяца - наблюдается улучшение на 20%, через 4 месяца - на 40%, через полгода – на 80%.
Кроме рациональной медикаментозной терапии, лечение должно включать адекватные косметические средства по уходу за кожей, а так же соблюдение рекомендаций по диете. Употребление таких продуктов, как свинина, сыр, красное вино, цитрусовые, кофе, пряности, часто бывают причиной ухудшения течения болезни, что может быть обусловлено реактивным расширением сосудов кожи, усилением секреции кожного сала и воспаления.
Избыточное употребление крахмала, соли, сахаров так же может отрицательно сказаться на течение процесса. Такие заболевание ЖКТ как дисбактериоз, синдром раздраженной кишки, хронические запоры, чаще других сопутствуют акне, особенно тяжелой форме с хроническим течением. Поэтому вопрос о назначении диеты решается индивидуально. К общим рекомендациям относят низкокаллорийное питание, ограничение продуктов и напитков, усиливающих секрецию кожного сала.
Особое внимание обращаем на косметический уход. При ежедневном уходе главное хорошо очищать кожу. При этом предпочтение отдается моющим средствам с нейтральным рН. Вода для умывания не должна превышать 38-40 градусов, следует избегать применение абразивных веществ, которые могут вызвать раздражение кожи и повреждение комедонов и папул. Не следует применять жирные кремы и мази, вызывающее образование комедонов. Не рекомендуется использовать спиртосодержащие тоники, т.к. они вызывают рефлекторное усиление секреции кожного сала. Крем для лица должен быть обязательно с солнцезащитным фактором! Помним, что солнце враг для кожи с акне, т.к. УФО обладает комедогенным действием, снижает местный иммунитет кожи, оно неблагоприятно взаимодействует с современными противоугревыми препаратами.
Составляя программу ухода за кожей лица, следует отдавать предпочтение средствам лечебно-профилактической косметики, предназначенной для ухода за проблемной кожей.
Эти препараты могут применяться в качестве монотерапии при легких формах физиологических акне, либо в сочетании с другими лечебными средствами как топического, так и системного характера. Бурное развитие косметологии в последние десятилетия способствует появлению новых эффективных анти-акне средств, а также усовершенствованию длительно существующих и хорошо себя зарекомендовавших средств.
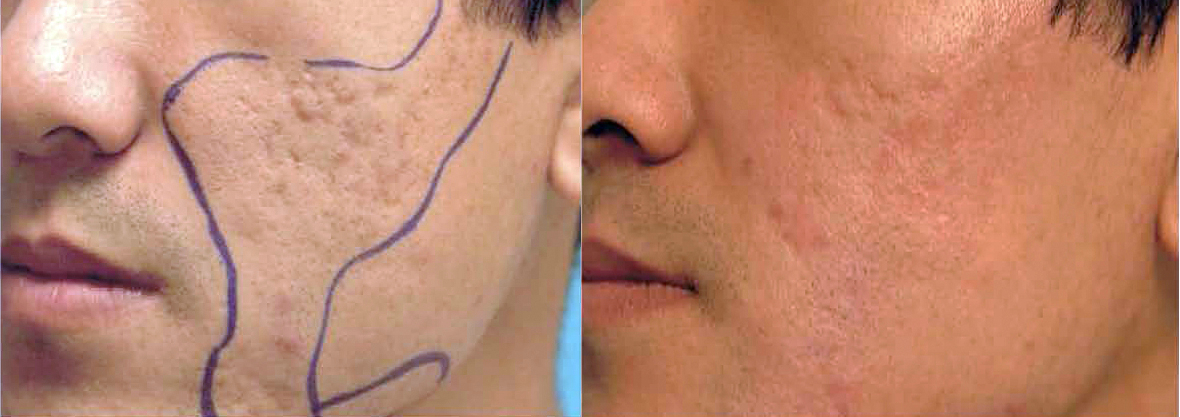
Современные профессиональные косметические средства дают возможность не только устранять последствия патологического процесса ( расширенные поры, жирный блеск, воспаления и т.д.), но и влиять на патогенетические механизмы развития акне - себорею, связанную с гормональной гиперстимуляцией сальной железы, фолликулярный гиперкератоз, вызывающий образованию комедонов; бактериальную гиперколонизацию и развитие воспаления.
Кожа, склонная к образованию угрей нуждается в постоянном профилактическом уходе, от которого будет зависеть внешний вид больного. Курсовое физиотерапевтическое лечение – микротоковая терапия, пластический массаж, ультразвуковая чистка кожи лица является эффективными методами профилактики акне. Пилинги гликолевой, фитиновой, миндальной и др. кислотами значительно увеличивают период ремиссии и улучшают качество жизни.
Таким образом, только при комплексном лечении можно достичь положительных результатов.
От редакции: Нашим читателям из Санкт-Петербурга повезло в том, что Лариса работает именно в этом городе и всегда готова оказать высококвалифицированную помощь.
Вы уже готовы записаться к ней на прием? Тогда жмите на ее имя и записывайтесь прямо сейчас.
Дети и подростки: особенности кожных заболеваний
В связи с анатомо-физиологическими особенностями детского организма кожные болезни детей и подростков отличаются клиническим своеобразием. Детская дерматология представляет собой пограничную область дерматологии и педиатрии.
Основной особенностью и отличием кожи детей от кожи взрослых является несовершенство ее защитных функций. Детская кожа легко подвергается механическим, термическим, химическим и другим поражениям; рН кожи детей и подростков имеет слабощелочную реакцию, такая среда не является бактерицидной и может создавать условия для возникновения инфекционных воспалений. Недостаточная активность меланоцитов приводит к неполноценной защите кожи от ультрафиолета.
Терморегуляция у детей младшего возраста весьма несовершенна. Процесс теплопродукции недостаточно активен, а теплоотдача за счет теплоизлучения, теплопроводности и потоотделения выражена интенсивно из-за большого количества поверхностно расположенных физиологически расширенных кровеносных сосудов.
Недостаточность иммунной функции кожи объясняется общей физиологической иммунной незрелостью, причем это касается как клеточных, так и гуморальных компонентов иммунитета.
Морфологической особенностью кожи детей раннего возраста и подростков является обилие и крупный размер сальных желез (особенно в области лица, волосистой части головы). Повышенная секреторная активность может спровоцировать проявления себорейного дерматита или даже себорейной экземы у детей до года, а также так называемые младенческие акне. По мере роста ребенка часть сальных желез атрофируется, функциональная активность оставшихся снижается. Сальные железы как бы "засыпают", чтобы проснуться в пубертатном возрасте.
Гидрофильность клеточных и волокнистых компонентов дермы и подкожной жировой клетчатки способствует задержанию воды и минеральных веществ, отсюда склонность детской кожи к быстрому формированию отека и экссудативным реакциям.
Высокая экскреторная (выделительная) активность кожи обеспечивается повышенной секрецией пота и кожного сала, а также физиологической дилатацией (расширением) сосудов дермы и высокой проницаемостью их эндотелия. С кожным салом и потом выводятся многие лекарственные препараты, в т. ч. и те, которые содержат бром, йод, серу, железо, салицила-ты и др. Это может спровоцировать так называемые медикаментозные сыпи. Вместе с потом у детей выделяются многие эндо- и экзотоксины, что обусловливает необходимость более частого гигиенического мытья (по сравнению со взрослыми) с использованием мягких моющих средств.
Высокая резорбтивная (всасывающая) активность кожи увеличивается при воспалительных заболеваниях и достигает максимума в складках кожи, на лице и волосистой части головы. Резорбция тех или иных химических соединений осуществляется в основном через сальные железы, поэтому хорошо поглощаются жирорастворимые вещества. В связи с этим к косметическим средствам для детей предъявляются повышенные требования по безопасности, и при их сертификации проводятся дополнительные испытания.
Какие заболевания их чаще беспокоят
Не секрет, что кожа является зеркалом, отражающим состояние и работу внутренних органов. И нередко она подает сигнал о неблагополучии и функциональных нарушениях в работе органов и систем еще до того, как в них разовьются органические изменения. Именно поэтому лечение болезней кожи почти никогда не ограничивается только средствами наружной терапии. Искусство и мастерство врача заключается в том, чтобы найти тот сбой в работе организма, который и определил появление той или иной кожной проблемы. В этом отношении интерес представляют новые подходы к лечению таких упорных вирусных заболеваний кожи, как плоские бородавки - заболевания давно известного и хорошо изученного. Вызывается оно вирусом папилломы человека 3, 10, 28, 29 типов на фоне нарушения барьерной и иммунной функций кожи. Определенную роль играет состояние центральной и вегетативной нервной системы (довольно часто заболевание сопровождается вегетососудистой дистонией).
Разбор клинических случаев с упорным, рецидивирующим течением показал, что только удаления плоских бородавок или их удаления на фоне иммунокоррекции может оказаться недостаточным. Следует анализировать расположение бородавок, имея в виду зоны проекции на кожу различных внутренних органов, и проводить терапию с обязательным предварительным обследованием "проецируемых" органов и систем.
Подростковые угри - самое распространенное заболевание кожи у детей и подростков. Дебют заболевания обычно проявляется у девочек в возрасте 12-14 лет, у мальчиков в 14-15 лет по причине более позднего полового созревания. В настоящее время миф о том, что развитие акне зависит от характера питания, гигиены возраста, сексуальной жизни, развенчан.
Акне - это заболевание сальных желез и волосяных фолликулов, функционирование которых связано с обменом половых гормонов. Общепризнано, что кожа представляет собой главное звено метаболизма половых стероидов, а основными мишенями для них являются клетки эпидермиса, волосяные фолликулы и сальные железы. Развитие и течение данного дерматоза зависят от следующих факторов: семейной (генетической) предрасположенности, клинической формы заболевания, типа и цвета кожи.
Уменьшение секреции сальных желез, уменьшение и снижение воспалительной реакции, значительное снижение колонизации кожи патогенными Propinbacterium acnes и другими микроорганизмами, нормализация митотической активности кератиноцитов и устранение закупорки сального протока - это основные принципы лечения акне. Выбор терапии определяется не только тяжестью акне, но и общим состоянием, психоэмоциональными особенностями пациента.
В настоящее время имеются рекомендации и алгоритм патогенетического лечения различных форм акне (XX Всемирный конгресс по дерматологии. Париж. 2002):
- предотвращение образования комедонов;
- удаление комедонов (акне-туалет, комедоэкстракция, использование лекарственных средств (ЛС));
- уменьшение продукции кожного сала (системное и наружное применение ретиноидов, гормональных антиандрогенов, эстрогенов);
- предотвращение вскрытия пустул и возникновения воспалительных явлений;
- комбинированная терапия системными антибиотиками и местными ретиноидами;
- предотвращение появления постакне - рубцов, гиперпигментаций.
Выбор метода лечения зависит от клинической формы заболевания, характера элементов акне, степени тяжести, глубины, локализации и распространенности процесса (см. табл.).
Алгоритм лечения акне

*** - После неудачной терапии препаратами первого выбора.
**** - Антиандрогены, оральные контрацептивы.
***** - При необходимости присоединение физических методов лечения.
Атопический дерматит (АД) встречается у 20-60% детей, обратившихся на прием к врачу-дерматологу. Согласно современным представлениям, атопия обусловлена генетически детерминированной реакцией, связанной с иммунной недостаточностью, дефицитом иммунокомпетентных клеток - Т-супрессоров - и гиперпродукцией иммуноглобулина Е. Она является выражением специфической конституции, обусловливающей возникновение выраженных реакций на различные алиментарные (пищевые) и ингаляционные аллергены.
Атопический синдром связан с нарушением общей реактивности и зависит от состояния адаптационных систем организма - гипоталамо-гипофизарно-надпочечниковой, иммунной, органов пищеварительного тракта и нервной системы. Если в раннем возрасте провоцирующее действие оказывают алиментарные факторы (нарушение гипоаллергенной диеты), то для подростков более существенными становятся ингаляционные раздражители: запахи пищевых продуктов, домашняя пыль, волокна шерсти, плесень, пыльца растений, шерсть и перхоть животных. С возрастом, особенно в период пубертата, возрастает роль психоэмоциональных стрессов и психогенных воздействий: имеет значение тон обращения, психические и физические перегрузки, напряженная атмосфера в семье или в школе, нередко избыточные развлечения и перевозбуждение. Порой мы забываем о ранимости подростков, а ведь именно психические травмы зачастую провоцируют обострение АД.

Атопический синдром представляет собой системное заболевание с вовлечением в процесс кожи и внутренних органов. Выделяют несколько нозологических форм:
- АД (в процесс вовлекается только кожа);
- атопический дермато-респираторный синдром (участвуют кожа и все структуры бронхиального дерева);
- атопический дермато-респираторно-интестициальный синдром (вовлечены кожа, легкие, желудочнокишечный тракт).
При АД характерна возрастная эволюция клинических проявлений, в связи с чем выделяют три периода течения заболевания:
- до 2 лет высыпания носят остро- и подостровоспалительный характер с тенденцией к экссудативным/экзематозным проявлениям;
- во втором возрастном периоде (с 2 до 12 лет) АД локализуется в складках и имеет лихеноидный характер (утолщение эпидермиса кожи с образованием большого количества складок, усилением кожного рисунка);
- в третьем возрастном периоде (пубертатный период и взрослые) отмечается изменение локализации поражений: они "уходят" из складок и сменяются диффузным поражением кожи лица, шеи, верхней трети груди, кистей. Меняется и характер высыпаний: практически не бывает островоспалительных, мокнущих проявлений, а отмечается глубокая инфильтрация, застойная гиперемия и выраженная лихенизация.
Как правило, в младенческом и раннем детском возрасте дети, страдающие АД, проходят курс лечения у педиатра и дерматолога. В более старшем, подростковом возрасте они обращаются к дерматологам уже не столько по вопросам лечения, сколько по вопросам ухода за кожей. Не менее важной причиной обращений становится преждевременное старение кожи, особенно в периорбитальной зоне.
Возможности современной косметологии, несмотря на всю серьезность заболевания, позволяют помочь таким пациентам. Без сомнения, постоянная "аллергическая готовность" атопической кожи заставляет быть крайне осторожными в применении различных масок и пилингов, тем более что реакция гиперчувствительности может проявиться не сразу, а на 2-5 процедуре.
Хорошие результаты отмечаются при проведении комбинированной терапии топическими стероидами и инъекциями кислорода, мезотерапевтическими коктейлями, курсами массажа. Уже после 2-3 комплексных процедур заметно улучшается цвет лица, повышается тонус кожи.
Кожа атопика сверхчувствительна, но сегодня имеется широкий ассортимент средств, предназначенных для такой кожи. Это средства, в состав которых входят ненасыщенные жирные кислоты (омега-3, омега-6), мочевина, церамиды, фосфолипиды.
При обострении заболевания пациенты или их родители довольно часто самостоятельно приобретают кортикостероиды местного действия. Однако они должны знать, что для лица, шеи и декольте не следует использовать фторсодержащие кремы и мази, поскольку при длительном использовании эти средства вызывают атрофию кожи вследствие стойкого (более 12 ч) спазма сосудов.
Необходимо помнить о том, что лечение АД длительное и обязательно должно быть комплексным, с привлечением педиатров, аллергологов, иммунологов, психотерапевтов, дерматологов. Общие усилия этих врачей и самого пациента являются залогом успеха в лечении АД.
Психологическая коррекция и поддержка
В период пубертата отношение к своей внешности у подростков особенно выражено, и, тем глубже становится психологическая травма, если заболевание кожи заметно для окружающих. Это приводит к снижению самооценки, замкнутости, проявлению депрессивных состояний, в отдельных случаях развивается синдром дисморфофобии - психического расстройства, которое выражается недовольством своей внешностью. Поэтому при ведении таких пациентов следует оказывать всестороннюю помощь, не только лечебную, но и психологическую.
Следует подробно объяснить пациенту, как нужно ежедневно ухаживать за кожей, какие действия предпринимать в период обострений, донести до него необходимость регулярного посещения кабинета дерматокосметолога.
С.Б. Котляревская, врач высшей категории, дерматовенеролог, ЗАО "МЦК", г.Москва
Детские кожные заболевания весьма разнообразны, однако многие из них имеют схожие симптомы, и иногда постановка правильного диагноза является сложной задачей даже для опытных специалистов. Именно поэтому нельзя полагаться на собственную интуицию и заниматься самолечением. Причины кожных заболеваний весьма разнообразны – проявления острых и хронических инфекционных болезней, аутоиммунные состояния, наследственность, изменения нервной системы, гипо- и гипервитаминозы, паразитарные поражения кожи и другие. Как лечить кожные заболевания? Это зависит от диагноза, точно определяющего вид кожной болезни, а иногда и совокупность нескольких дерматозов.
При попытке дать представление о многообразии и структуре заболеваний такого сложного и самого большого органа человека, как кожа, становится очевидным, что единой принятой классификации в современной дерматологии до сих пор не существует. Поэтому мы попытаемся систематизировали все детские дерматозы, разделив их на две большие группы: кожные поражения и высыпания инфекционного и неинфекционного характера. В каждой группе выделим ряд разделов в соответствии с доминирующей причиной того или иного кожного заболевания. Нижеприведенная классификация не претендует на полноту и построена в интересах данной статьи, при этом она призвана дать обзор ключевых детских дерматологических заболеваний.
Кожные высыпания и поражения инфекционного происхождения у детей
Выделим в этой группе несколько разделов:
- сыпь при острых вирусных и бактериальных инфекционных заболеваниях;
- пиодермии, или гнойничковые заболевания кожи при инфицировании стрептококками, стафилококками, псевдомонадами и другие;
- микозы, или поражения участков кожного покрова патогенными грибами;
- хронические инфекционные заболевания кожи, вызываемые микобактериями и боррелиями – туберкулез, клещевой бруцеллез (болезнь Лайма) и лепра.
На некоторых из них остановимся подробнее, другие рассматривать не будем по причине их редкости и специфичности.
Кожные высыпания, или сыпи, врачи именуют экзантемами (древнегр. exanthema). Итак, в дерматологии различают 6 инфекционных болезней детской кожи. Они классифицированы в медицине в соответствии с установленной нумерацией:
- Корь (РНК-вирус рода морбилливирусов);
- Скарлатина (бета-гемолитический стрептококк группы А);
- Краснуха (тогавирус);
- Ветряная оспа, инфекционный мононуклеоз (вирусы герпеса 3,4 типов), энтеровирусы Коксаки и ECHO;
- Инфекционная эритема (парвовирус В19);
- Детская розеола - внезапная экзантема, или трехдневная лихорадка (вирусы герпеса 6,7 типов).
Дифференциация указанных, так называемых, первичных экзантем – тех, которые появились не в результате предыдущих высыпаний на коже или ее повреждениях – представлена ниже в двух таблицах, где по картине сыпи можно предварительно склониться к тому или иному диагнозу заболевания:
Таблица 1. Клиническая картина инфекционных болезней с сыпью
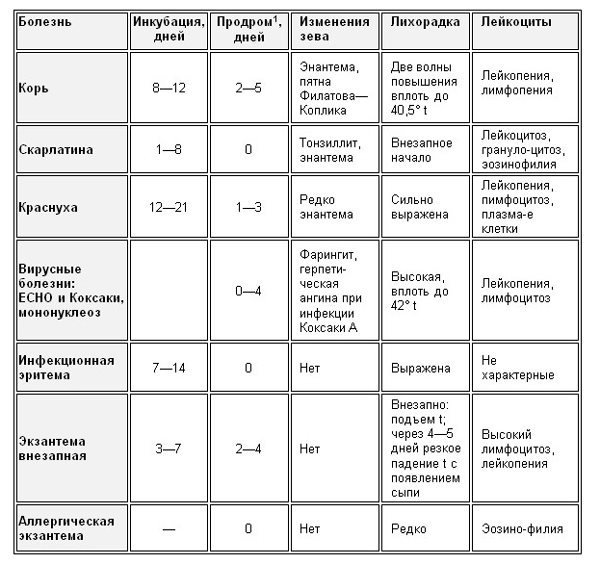
Примечание:
1 Продром – период заболевания между инкубацией инфекции и непосредственно самой болезнью.
Таблица 2. Картина экзантемы и ее локализация
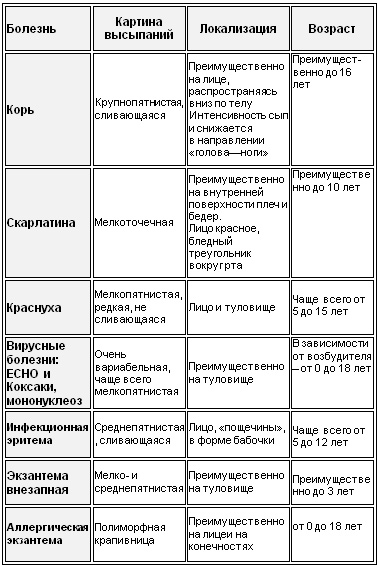
Хотя вышеперечисленные острые инфекционные заболевания сопровождаются экзантемами – сыпью – все же она может проявляться и при хронических инфекциях, и при неинфекционных заболеваниях кожи. При этом в случаях с разными инфекциями экзантемы проявляются по-разному: при одних (корь, ветрянка, скарлатина и т.д.) они присутствуют обязательно и выражено, при других (краснуха, мононуклеоз и др.) – проявляются не всегда.
Гнойничковые поражения кожного покрова у детей, или пиодермии, являются очень частым явлением в детской дерматологии. Почти все они вызываются стафилококками и стрептококками, сопутствующими жизнедеятельности детей практически повсюду – в воздухе, домашней пыли, речной воде, песочнице, на одежде и коже. Достаточно небольшого повреждения кожи – ссадины, царапины, микротравмы, трещины – и бактерии без труда проникают внутрь эпидермиса. Если у ребенка сильный иммунитет, то, вероятно, ничего не произойдет, но при гиповитаминозе, переохлаждении, переутомлении, нарушениях функционирования сальных и потовых желез, эндокринной системы следует ожидать тех или иных проявлений пиодермии, а именно:
- Фолликулита , гнойничкового воспаления волосяной воронки или всего фолликула;
- Фурункулеза , локального гнойно-некротического воспаления волосяного фолликула и окружающей ткани, которое может приобрести хронический характер;
- Карбункулеза , багрово-красного, горячего при прикосновении, гнойно-некротического воспаления целой группы волосяных фолликулов, с расположением в коже и подкожной клетчатке, имеющего несколько гнойно-некротических стержней;
- Гидраденита , гнойного воспаления потовых желез, часто в подмышечных впадинах;
- Импетиго , поверхностных, легко вскрывающихся пузырьково-гнойничковых высыпаний с воспалительным венчиком, локализованных преимущественно на лице и открытых участках конечностей;
- Сухой стрептодермии , поверхностных розоватых шелушащихся округлых пятен, покрывающихся мелкопластинчатыми чешуйками, проявляющихся чаще всего на лице, но также на коже спины, ягодиц, рук и ног, и оставляющих после себя временную депигментацию кожи;
- Эктимы , глубокого язвенного воспаления кожи размером до нескольких сантиметров с возвышающимися краями и гнойным мягким дном, покрытым сухой коркой.
При лечении вышеизложенных кожных заболеваний у детей помимо специфической антибактериальной терапии почти всегда показаны процедуры УВЧ и УФО, а также лазеротерапия. Гнойничковые заболевания кожи делят на три основные группы: стафилодермии, стрептодермии и стрептостафилодермии – в зависимости от возбудителя, которые в свою очередь подразделяются на поверхностные и глубокие формы.
Поражения участков кожного покрова патогенными грибами классифицируются на основе рода и вида грибов, а также по локализации – например, принадлежности к таким придаткам кожи, как ногти и волосы, и по глубине и широте поражения кожных тканей и их ответной реакции на патогенные грибки. Таким образом, в детской дерматологии различают:
- Кератомикозы , где центральное место занимает отрубевидный, или разноцветный, лишай, который вызывается грибом Рityrosporum orbicularis. Изначально он локализуется в сально-волосяных фолликулах в форме желтовато-бурых точек, которые вначале сливаются и образуют сантиметровые четко очерченные пятна, а затем пятна повторяют этап роста точек и превращаются в крупные очаги поражения кожи: размером с ладонь;
- Дерматофитии , в виде микозов стоп (Trichophyton mentagrophytes, Trichophyton rubrum), эпидермофитии (Epidermophyton floccosum), микроспории (Microsporum canis, Microsporum ferrugineum), трихофитии (Trichophyton violaceum, Trichophyton tonsurans, Trichophyton mentagrophytes, Trichophyton verrucosum), фавусов (Trichophyton schonleinii);
- Кандидоз , вызывается дрожжеподобными грибками Саndida albicans, чем и обусловлено данное название заболевания кожи и слизистых оболочек, часто проявляется в виде стоматита, воспалений углов рта, отечности губ. При слабой иммунной системе у детей может развиться в хроническую генерализованную форму с проявлением в виде гранулем в разных частях тела;
- Глубокие микозы , в виде бластомикозов (Blastomyces dermatitidis, Clenosporella loboi), споротрихозов (Sporotrichum schenckii) и хромомикозов (Hormodendron) – в России встречаются достаточно редко, но с учетом открытости границ и любви соотечественников к путешествиям, эти виды микозов имеют тенденцию к учащению;
- Псевдомикозы , в виде эритразмы (Corynebacterium minutissum) или актиномикоза (Actinomyces israeli), возбудителями которых являются и не грибы, и не бактерии, а микроорганизмы, занимающие промежуточное положение между ними, детская кожа поражается ими крайне редко.
Лечение каждого вида микоза основывается на тщательной диагностике и сугубо индивидуально, но, само собой, требует применения специфических противогрибковых препаратов.
Хотя некоторые острые вирусные заболевания, вызывающие кожные высыпания у детей, были рассмотрены выше, здесь кратко остановимся на некоторых наиболее частых проявлениях вирусов семейства Herpesviridae, то есть герпеса, разумеется, за исключением тех из них, которые не вызывают поражения центральной нервной системы:
- Простой герпес , вызывающий пузырьковые образования на слизистой и коже в области рта и носа, относится к первому из восьми типов герпеса (Herpes simplex virus 1, или HSV-1), хотя иногда поражения могут вызываться вирусом второго типа (HSV-2). Его рецидивирующая форма, называемая герпетиформной экземой Капоши, встречается у детей, больных атопическим дерматитом или экземой, и проявляется повышением температуры до 39-40 o С и высыпанием пузырьков в пораженных местах кожи;
- Бородавки , которые подразделяются на обычные, или вульгарные, подошвенные, плоские и остроконечные. Они вызываются вирусом папилломы человека (Human Papillomavirus, или HPV), у детей встречаются плоские (HPV-3), обычные (HPV-2,3) и реже – подошвенные бородавки (HPV-1,2,4). Заболевание передается прямым кожным контактом при наличии микротравм кожи, но только при сниженном клеточном иммунитете.
Иногда иммунитет справляется с этим вирусом самостоятельно и бородавки проходят, как и появились, иногда – требуется соответствующее квалифицированное лечение у дерматолога. В любом случае: заговорами у бабок и колдунов, прикладыванием жаб и лягушек этот вирус не вылечить. В ряде случаев может потребоваться комплексное длительное лечение или даже хирургическое вмешательство.
Поражения кожи неинфекционного происхождения у детей
В группе детских кожных заболеваний неинфекционного происхождения мы также выделим несколько разделов, это
- Поражения кожи паразитарного характера, вызываемые насекомыми и другими паразитами;
- Аллергодерматозы у детей на фоне пищевой, медикаментозной и другой непереносимости, сывороточной болезни, интоксикации, а также аллергия неустановленного происхождения;
- Кожные высыпания у детей на фоне изменений нервной системы;
- Болезни сальных и потовых желез у детей;
- Гипо- и гипервитаминозы;
- Поражения соединительной ткани у детей в результате системных заболеваний (дерматомиозита ювенального, красной волчанки, склеродермии линейной и др.);
- Наследственные заболевания кожи у детей (ихтиоз, кератодермия, буллезный эпидермолиз, болезнь Реклингхаузена).
Итак, рассмотрим заболевания избирательно и иллюстративно.
Поражения кожи детей паразитарного характера
Наиболее распространенные детские паразитарные заболевания кожного покрова вызываются вшами и клещами. Риск заболеваемости ими значительно повышается после поступления детей в детские дошкольные заведения, школы, спортивные секции, детские лагеря и другие, регулярно действующие крупные социальные группы.
Приведем некоторые заболевания в порядке частоты заболеваемости:
Лечение указанных видов поражений кожи паразитарного специфично и значительно разнится как по срокам, так и по характеру применения тех или иных лекарственных средств.
Аллергодерматозы различной природы встречаются в нашем обществе все чаще и чаще, этому способствует множество причин, среди которых:
- наследственность,
- инфекционные заболевания,
- патологически стерильные условия быта или разведение грязи и сырости в квартире,
- неправильное питание с множеством искусственных добавок,
- регулярный контакт с различными химическими соединениями: бытовой химией, косметикой, парфюмерией, выхлопными газами и пр.,
- постоянный радио- и электромагнитный фон: сотовые телефоны, бытовая электроника, высоковольтные линии и пр.,
- заболевания желудочно-кишечного тракта, печени, эндокринной, иммунной и нервной систем.
Приведем несколько наиболее распространенных причин возникновения аллергической сыпи у детей:
- Контактный дерматит , бывает химической (например, соприкосновение с бытовой химией), физической (перепады температур, механическое и лучевое воздействие и пр.) и биологической природы (фотодерматит, когда аллергены активируются под воздействием солнечного света). Если контакт с раздражителями не повторяется регулярно, то такие дерматиты либо проходят самостоятельно, либо после применения местных лекарственных средств;
- Атопический дерматит (АД) , сегодня проявление симптомов этого заболевания в возрастной период до 7 лет составляет 80%, конечно, это не означает, что 4 из 5 детей больны им в хронической форме. Наследственность играет в этом заболевании решающую роль: при обоюдном здоровье родителей – риск болезни ребенка составляет 20%, если этим заболеванием страдает один из родителей – до 50%, если оба – до 80%. В дерматологии выделяется три фазы развития заболевания: младенческая – до 3 лет, детская – до 7 лет, взрослая – от 8 лет. Клиническая картина в этих возрастных категориях несколько отличается, однако постоянным симптомом является приступообразный зуд. Лечение АД очень длительное;
- Токсидермия , ее отличием от контактного дерматита заключается в получении раздражителя не через кожу, а посредством вдоха, через желудочно-кишечный тракт или путем введения лекарственных средств. Лечение основано на удалении раздражителя из организма.
- Крапивница , характеризуется высыпанием зудящих и жгущих волдырей на поверхности кожи или слизистой оболочке, ее причинами могут выступать природные раздражители (растения, насекомые), а так же холод или солнечный свет, пищевые продукты или лекарства. Лечение направлено в первую очередь на устранение антигена.
- Синдром Лайелла , тяжелое токсическое заболевание с кожной аллергической реакцией на лекарственные препараты: на сульфаниламиды и антибиотики (преимущественно), противосудорожные, противовоспалительные и противотуберкулезные средства. Выражается образованием обширных пузырей, эрозий на коже и слизистых оболочках, в отслойке и некрозе эпидермиса. Лечится исключительно стационарно.
- Экзема , хроническое рецидивирующее заболевание сопровождающееся зудом, жжением, сыпью, причинами которого могут быть как разнообразные внешние, так и внутренние факторы. В развитии экземы ключевую роль играет генетическая расположенность к аллергии.
Неинфекционным заболеваниям кожи, как правило, характерно несколько разных причин возникновения, но в данной группе превалирует нейрогенная природа болезней.
Болезни сальных и потовых желез у детей
Среди заболеваний придатков кожи, к которым относятся сальные железы, волосы и ногти, особо следует выделить четыре:
- Себорея , или расстройство салообразования, которое заключается в изменении химического состава кожного сала и сопровождается усиленной или пониженной функцией сальных желез, обычно проявляется в период полового созревания, а так же при неправильном питании, гигиене, различных заболеваниях. При сухой себорее ее возбудителем может являться Pityrosporum ovale;
- Угри обыкновенные , или акне, чаще всего являются логическим развитием себореи и имеют хронический гнойно-воспалительный характер воспаления сальных желез. Механизм их возникновения заключается в закупорке протоков сальных желез в результате чего застоявшееся сало начинает разлагаться и питать различные, преимущественно кокковые бактерии, образуя багрово-синюшные узлы с черными точками. Несвоевременное лечение приводит после самопроизвольного вскрытия угрей к образованию рубцов;
- Потница , возникает при гиперфункции потовых желез, перегревании или при неправильной гигиене и проявляется в высыпании розово-красных миллиметровых узелков и пятен на шее, вверху грудной клетки, внизу живота и в естественных кожных складках. В целом, безобидное заболевание, вылечиваемое устранением дефектов гигиены при помощи марганцовки, талька с цинком, настоев лечебных трав, но при затяжном характере может служить благоприятной основой для стафилококковых и стрептококковых инфекций.
- Гипергидроз , в отличие от потницы не выражается высыпаниями и возникает на фоне эмоциональных нагрузок, системных заболеваний (туберкулез, ревматизм и т.д.), плоскостопия и пр., и обычно проявляется в виде ладонно-подошвенного и гипергидроза крупных складок. Один из методов лечения состоит в поочередном принятии горячих и холодных ванночек с отварами из буквицы лекарственной, листьев грецкого ореха, шалфея, череды, ромашки и дубовой коры, а также в присыпании пудрой с оксидом цинка, уротропином, тальком, жжеными квасцами и лимонной эссенцией.

Читайте также:


