Критерии каспар для псориатического артрита

Общие сведения
Псориатическим артритом (сокр. ПсА) называется хроническое воспалительное заболевание, сочетающиеся с псориазом и поражающее суставы, причем преимущественно мелкие — межфаланговые, позвоночные, крестцово-подвздошные и т.д. Код псориатического артрита по мкб-10: М07.0-М07.3 или L40.5.
От псориаза обычно страдает не более 2-3% населения, при этом артрит обнаруживается в 13-47% случаев вне зависимости от пола, у людей среднего возраста – 20-50 лет, у детей наблюдается крайне редко. Инвалидизация и наиболее тяжелое течение псориатической болезни характерно для мужчин молодого возраста. Патология может осложняться дополнительными висцеральными поражениями поджелудочной железы, лимфатической системы, почек, а также вызывать различные неврологические и психиатрические симптомы.
Псориатический артрит является серонегативным, так как у больных не обнаруживается ревматоидный фактор, то есть в сыворотке крови не невозможно найти антитела к Fс-фрагменту иммуноглобулина G, поэтому болезнь считается особой нозологической формой артрита, ассоциированной с псориазом.
Патогенез
В основе патологии лежит патологический процесс – синовит, проявляющийся в виде увеличения объема и скопления выпота (биологической жидкости) в полостях суставов. Суставной синдром представляет собой утолщение синовиальной оболочки суставов, увеличение периартикулярных межмышечных соединений и разрастание внутрисуставных жировых тканей.
Деструктивные изменения суставов обычно происходят под воздействием фактора некроза опухолей, внеклеточного белка ФНО-α, активирующего клетки эндотелия и стимулирующего пролиферацию фибробластов. При этом возникает экспрессия матриксной металлопротеиназы, стимуляция синтеза коллагеназы и простагландина PGЕ2, активация остеокластов и регуляция продукции некоторых хемокинов. Важную роль также играет формирование взаимодействия иммунокомпетентных клеток с кератиноцитами, клетками синовиальной оболочки, цитокинами, нарушения процессов иммунорегуляции, активизации индукторов воспаления и тканевой деструкции.
Артропатия и псориатическая болезнь в целом вызывают альтеративные изменения основного вещества стенок сосудов, деполимеризацию фибриллярных составляющих соединительной ткани, при этом происходит накопление периваскулярных клеточных инфильтратов, а также обратимые и необратимые изменения в нейронах.
Классификация
Псориазный артрит бывает тяжелым, обычным и злокачественным. В зависимости от места локализации пораженных суставов различают такие формы псориатической артропатии:
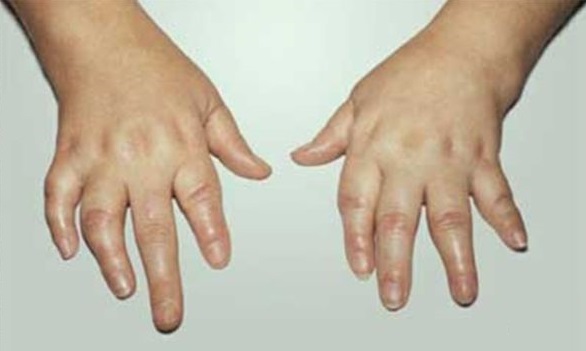
Телескопические деформации при мутилирующем артрите
Важно понимать, что классификации достаточно условны, ведь разные формы артритов нестабильны и имеют свойство переходить одна в другую.
Причины
Псориатиечский артрит на сегодняшний день рассматривается как клиническое проявление системного псориатического заболевания. Несмотря на то, что причина развития псориатического артрита до сих пор не выяснена, отмечается этиопатогенетическая гетерогенность. Исследователи считают этиологию многофакториальной и выделяют ряд факторов, способствующих возникновению и манифестации болезни:
- генетические;
- иммунологические;
- экологические (средовые).
Симптомы псориатического артрита
Симптомы периферического артрита включают боль, припухлость, ограниченность подвижности суставов. Чаще всего наблюдается асимметричное поражение суставов стоп, в дальнейшем трансформирующиеся в псориазный осевой полиартрит с признаками дактилита и сосискообразными деформациями пальцев на ногах и руках, которые приобретают багровый или багрово-синюшный цвет. Патологическая подвижность фаланг и других суставов, спондилит приводят к существенному нарушению функциональности конечностей, значительно снижают работоспособность, качество жизни и могут даже привести к функциональной недостаточности опорно-двигательного аппарата и как следствие — инвалидности.
Клиническая картина помимо проявлений периферического артрита включает триаду симптомов — дактилит, энтезит и спондилит, которая характеризуется:
- острым или хроническим воспалением тканей пальцев, сочетающихся с болевым синдромом, плотным отеком, цианозомкожных покровов пальцев, ограниченностью при сгибании, дактилит при псориатическом артрите приводит к деформации пальцев и одновременному поражению сгибателей и разгибателей перст, межфаланговых сочленений;
- болевым синдромом и припухлостью в области хода сухожилий (энтезит), а также ограниченностью функции сгибания пальцев свойственных теносиновиту;
- воспалительной болью возникающей при спондилите — в области спины и ограничивающей гибкость разных отделов позвоночника, его деформацию и как следствие — нарушение осанки.
Причем артропатия в 75% возникает через несколько лет после появления первых признаков псориаза, который представляет собой различные высыпания (вульгарные, пустулезные, папулезные) и возникновение обильно шелушащихся бляшек на различных участках кожи, чаще всего над суставами.
Течение заболевания упорное с хроническим характером, бывают небольшие и неполные клинические ремиссии, частые обострения, причем наблюдается параллелизм – распространение сыпи и образование бляшек происходит на фоне обострения суставного синдрома.
Злокачественная форма псориатического артрита достаточно часто сопровождается лихорадкой, нарушениями метаболизма, лимфаденопатией, амиотрофией, анемией, интоксикацией, органическим поражением внутренних органов (кардитом, гепатитом, циррозом печени, диффузным гломерулонефритом, неспецифическим уретритом, полиневритом, конъюнктивитом, иритом, энцефалопатией) и может даже стать причиной генерализованного амилоидоза и летального исхода.
Анализы и диагностика
Для постановки диагноза псориазный артрит необходимо соответствие критериям CASPAR, которые определяют наличие признаков воспалительных процессов в суставах — артрита, спондилита и энтезита. Для подтверждения опасений и исключения ревматоидного артрита, реактивного артрита, анкилозирующего спондилита, остеоартрита, микрокристалического артрита (подагры) достаточно выполнения 3 и более пунктов:
- наличие рентгенологических признаков краевого разрастания и пролиферации внесуставных костных структур кистей и/или стоп;
- жалобы в анамнезе или обнаружение в момент осмотра признаков осевого дактилита – припухания и боли в пальцах;
- отрицательный результат анализа на ревматоидный фактор, (исключение: латекс-тест);
- выявление точечных вдавливаний, онихолизиса, гиперкератоза и других признаков псориатической дистрофии ногтевых пластинок;
- обнаружение псориаза во время осмотра или сведений о данных в личном либо семейном анамнезе.
Лечение псориатического артрита
Лечение назначают обычно консервативное медикаментозное с применением таких препаратов как:
- НПВС – чаще всего используемыми нестероидными противовоспалительными препаратами является Диклофенак, Ацетилсалициловая кислота и Индометацин;
- глюкокортикоидные препараты короткими курсами, к примеру, Метилпреднизолон, β-метазон;
- противопсориатиечские средства – Неотигазон;
- базовые противовоспалительные препараты – чаще всего это Сульфасалазин или Метотрексат, среди таргетных синтетических – наиболее популярны Апремиласт и Тофацитиниб.
В связи с новыми данными об участии фактора некроза опухолей в патогенезе первой линией терапии могут быть препараты, ингибирующие его действие, конечно, если у пациентов нет противопоказаний к их применению, например, хронической сердечной недостаточности, тяжелых инфекционных заболеваний в анамнезе или повторяющихся инфекций, а также демиелинизирующих заболеваний.
Псориатический артрит требует комплексного длительного лечения с применением различных процедур и вспомогательных средств, например препаратов дегтя, производных мочевины, кератолитиков (салициловой кислоты, цинк пиритиона), молочной кислоты и т.д.
В борьбе с таким тяжелым хроническим заболеванием людям может понадобиться психологическая поддержка. Кроме того, достаточно действенными и популярными становятся сеансы групповой психотерапии, гипнотерапии и применение различных методов релаксации.
Псориаз является опасным заболеванием, полностью излечиться от которого не представляется возможным. Длительное течение болезни не только доставляет человеку массу неприятных ощущений, но и провоцирует развитие многих серьезных осложнений, в число которых входит псориатический артрит.
- Псориатическая артропатия: что это такое?
- Классификация
- Причины поражения суставов при псориазе
- Симптомы артропатии
- Чем страшна болезнь: последствия и осложнения
- К какому врачу обратиться?
- Диагностика
- Лечение артропатического псориаза
- Терапия лекарственными препаратами
- Диетотерапия
- Как лечить нарушение народными средствами?
- Как жить с псориатическим артритом: прогноз и рекомендации
- Видео по теме
Псориатическая артропатия: что это такое?

Псориатический артрит — это заболевание хронического характера, в ходе которого происходит поражение периферических, а в некоторых случаях и более крупных суставов.
Недуг развивается на фоне псориаза, а иногда является предвестником появления кожной сыпи. Болезни подвержены люди всех возрастных категорий. Количество больных женщин несущественно преобладает над пораженными недугом представителями сильного пола.
Нередко больные путают симптоматику псориатического артрита с признаками ревматоидного. На самом деле перечисленные заболевания проявляются немного по-разному. Симптоматика псориатического артрита в отличие от второго заболевания появляется достаточно быстро.
Он поражает межфалагновые суставы, а после — пястно-фаланговые. Поражения тканей, возникающие под воздействием псориаза, являются более тяжелыми, чем те, появление которых провоцирует ревматоидный артрит.
Классификация
Псориатический артрит может проявляться по-разному, поражая суставы разных зон. По этой причине для простоты диагностики и выбора предписаний специалисты разработали отдельную классификацию, включающую возможные варианты болезни.
В числе вариантов болезни выделяют следующие виды недуга:

- артрит дистальных межфаланговых суставов. В этом случае происходит поражение суставов, расположенных именно в этой зоне;
- олигоартрит и полиартрит. В первом случае происходит воспаление одного сустава, а во втором — недуг синхронно поражает более пяти суставов;
- спондилоартрит (спондилит). При таком виде болезни происходит воспаление и уменьшение подвижности позвоночника;
- мутилирующий суставной псориаз. Это заболевание сопровождается разрушением костной ткани, в результате чего происходит уменьшение длины пальцев;
- симметричный полиартрит. Симптоматика этого вида болезни очень похожа на признаки ревматоидного артрита.
Помимо перечисленных выше видов заболевания, основанных на особенностях развития болезни, различают три формы недуга: легкую, среднюю, тяжелую.

Также специалисты выделяют 4 стадии псориатического артрита:
- 1 стадия (работоспособность больного сохраняется);
- 2 стадия (происходит утрата работоспособности);
- 3 стадия (подвижность больного нарушается, в результате чего он не может ухаживать за собой);
- 4 стадия (практически полная утрата подвижности, которая сопровождается отмиранием мышечной ткани).
Из-за такого разнообразия вариантов недуга поставить пациенту точный диагноз может только специалист.
Причины поражения суставов при псориазе

Псориаз относится к числу аутоиммунных заболеваний, при котором происходит сбой в работе нервной системы и иммунитета. По сути, иммунная система выступает в роли защитного щита, способного обеспечить человека надежным барьером от всевозможных вредоносных агентов.
В идеале иммунитет уничтожает опасные для организма клетки, за счет чего мы сохраняем здоровье. При псориазе в работе этой системы происходит сбой, в результате чего организм начинает атаковать и уничтожать собственные клетки.
Итогом становятся не только очаги на кожных покровах, но и разрушенные суставы.
Описанный процесс могут усугублять следующие обстоятельства:
- чрезмерные физические нагрузки;
- постоянное ощущение стресса (вызывает сбои в работе иммунной системы);
- травма на ранней стадии развития болезни;
- генетическая предрасположенность;
- перенесенные инфекции различной природы.
Симптомы артропатии
Как правило, симптомы артрита проявляются уже тогда, когда на коже сформировались воспаленные пятна. Однако примерно у пятой части больных псориаз начинается именно с воспаленных суставов. Заболевание может проявляться остро или же развиваться постепенно.
Независимо от характера течения болезни патологические процессы сопровождаются следующими признаками:

- изменение контуров суставов и их деформация;
- появление болевых ощущений в суставах, которые проявляются преимущественно не во время движения, а в ночное время, когда больной спит;
- скованность больных суставов в утреннее время;
- окрашивание кожного покрова в месте воспаления в бордовый цвет;
- появление разнонаправленных вывихов (из-за нарушения эластичности и плотности связок);
- хруст колен;
- укорочение пальцев.
Распознать псориатический артрит и не перепутать его с похожими недугами, не имея медицинского образования, довольно сложно. Но в большинстве случаев пораженные участки выглядят одинаково.
Сустав имеет воспаленный вид, кожа в этой зоне приобретает бордовый или насыщенный розовый оттенок, температура кожных покровов в пораженной области поднимается.
Чем страшна болезнь: последствия и осложнения

Однако это происходит только в особо тяжелых случаях. Итак, помимо того, что болезнь разрушает суставы и провоцирует появление сильных болевых ощущений, некоторые ее виды также могут создавать пациенту дополнительные трудности.
Осложнением может быть дактилит (болезненное припухание пальцев кистей и стоп), боли в стопе из-за воспаления сухожилий, спондилит (воспаление суставов позвоночного столба).
Чтобы не усугубить и без того непростое состояние, рекомендуется постоянно поддерживать свой организм, проходя регулярные курсы профилактической терапии.
К какому врачу обратиться?
Диагностика
Обычно пациенты, страдающие характерной симптоматикой, получают направление на следующие виды обследования:

- рентген. Позволяет проверить ткани суставов на предмет наличия разрушений, характерных только для данной болезни;
- СОЭ (скорость оседания эритроцитов);
- ревматоидный фактор (РФ). Это антитело (белковое образование), присутствующее в крови при наличии псориатического артрита.
- анализ синовиальной жидкости. Жидкость берут при помощи длинной иглы из коленного сустава, после чего изучают ее состав в лаборатории. Если она содержит мочевую кислоту, значит, у пациента развивается подагра, а не артрит.
Также во время осмотра с целью максимальной точности диагноза специалистом используется таблица критериев КАСПАР (CASPAR), разработанная и утвержденная докторами в 2006 году. В данном случае врач будет оценивать некоторые внешние критерии (всего 5 пунктов): наличие псориаза в момент осмотра, дактилита и другие.
За соответствие каждому из пунктов пациент получает по 1 баллу. Чтобы больному был поставлен соответствующий диагноз, ему необходимо набрать от 3 до 5 баллов.
Лечение артропатического псориаза
К сожалению, данное заболевание довольно тяжело поддается лечению, а специальной терапии, способной навсегда избавить пациента от боли и прочих неудобств, не существует. Поэтому основной целью, которую преследуют специалисты, является устранение болевых ощущений. Для достижения максимального эффекта рекомендуется использовать комплексный подход к лечению.

В процессе лечения пациенту могут назначить:
- иммуносупрессивные препараты;
- глюкокортикоиды;
- НПВП;
- базисные препараты.
Выбор лекарств должен осуществлять только лечащий врач, принимая во внимание особенности течения болезни, наличие побочных эффектов и сопутствующих заболеваний.
Правильно построенный рацион является необходимостью для больных псориатическим артритом. Грамотно организованное меню позволяет существенно ослабить проявления болезни.

Во время обострения артрита следует в обязательном порядке включать в рацион:
- кисломолочные продукты;
- овощи, фрукты, ягоды, зелень;
- диетическое мясо (индейка, крольчатина, курица);
- яйца (куриные и перепелиные).
Жирные, острые, соленые блюда, а также алкогольные напитки, табачные изделия, бобовые, специи и прочие виды вредных продуктов из рациона лучше исключить.
Для усиления лечебного эффекта можно применять народные средства. Достаточно эффективными в борьбе с недугом являются компрессы из листьев одуванчика, отвар из цветков одуванчика, брусничный чай, настойка зверобоя, отвар из еловых веток и многие другие рецепты.

Залогом успешного применения народных советов является регулярное использование лекарственных средств.
Как жить с псориатическим артритом: прогноз и рекомендации
В большинстве случаев болезнь развивается постепенно и протекает вяло, с нерегулярными обострениями.

Если вы уже больны псориазом, с целью профилактики недуга в обязательном порядке старайтесь:
- избегать переохлаждения и простудных заболеваний;
- регулярно обеспечивать организм посильными физическими нагрузками;
- ни на шаг не отступать от предписанных доктором терапевтических рекомендаций.
Видео по теме
Что такое псориатический артрит? Ответ в видео:
Если вам поставили диагноз псориатический артрит, забудьте о самолечении. Назначать препараты и выбирать терапевтическую тактику должен только лечащий врач. В противном случае можно нанести собственному здоровью непоправимый вред.
ПсА псориатический артрит
1. 2013 Федеральные клинические рекомендации по ведению больных псориатическим артритом (Российское общество дерматологов-венерологов и косметологов).
Симптомы и признаки
Основные клинические проявления ПсА - периферический артрит, дактилит, спондилит, энтезит, теносиновит, а также псориатическое поражение кожи различной локализации.
Периферический артрит
Дактилит (син. - воспаление пальца)
Энтезит
Клинически проявляется болью, иногда припухлостью в точках энтезов. Локализация - верхний край надколенника, края (крылья) подвздошных костей, трохантеры, место прикрепления ахиллова сухожилия и подошвенного апоневроза к пяточной кости, латеральный надмыщелок плечевой кости, медиальный мыщелок бедренной кости. Энтезиты пяточных областей часто являются причиной снижения функциональных возможностей больных.
Теносиновит
Воспаление сухожилий сгибателей и/или разгибателей пальцев кистей и стоп. Клинически проявляется болью, припухлостью по ходу сухожилий, а также ограничением функции (сгибание пальцев).
Спондилит
Факторы неблагоприятного прогноза ПсА – полиартрит, эрозии суставов, потребность в активном лечении при первом визите к врачу, предшествующий прием глюкокортикостероидов, увеличение СОЭ/СРБ.
Дактилит - прогностически неблагоприятный фактор для развития эрозий суставов.
Алгоритм диагностики
Дифференциальная диагностика
Помимо ревматоидного артрита (РА), ПсА часто необходимо дифференцировать с подагрой, реактивным артритом (РеА), анкилозирующим спондилитом (АС), остеоартрозом (ОА), реже – с ревматической полимиалгией и системными заболеваниями соединительной ткани (например, системная склеродермия).
Методы исследования
Псориаз является независимым фактором риска для развития одного или двух аутоиммунных заболеваний, при этом дерматозе может развиться любое ревматическое заболевание (РЗ).
Диагноз ПсА устанавливают, в первую очередь, на основании выявления характерных клинических признаков заболевания, специфические лабораторные тесты отсутствуют, у 40-60% больных биомаркеры воспаления (СОЭ, СРБ) остаются нормальными. У трети пациентов выявляют HLA B27 антиген. Анализ синовиальной жидкости не дает специфических результатов, иногда выявляют высокий цитоз.
При ПсА в крови пациентов редко (12% и 15% случаев соответственно) обнаруживают РФ (ревматоидный фактор) и АЦЦП (антитела к циклическому цитруллинированному пептиду), главным образом, в низких титрах.
Инструментальная диагностика ПсА включает минимально обязательное стандартное рентгенографическое исследование кистей, стоп, таза (в прямой проекции) и переходного отдела позвоночника (нижне-грудного с захватом поясничного в боковой проекции). По показаниям следует выполнять рентгенографические исследования других суставов и других отделов позвоночника, вовлеченных в патологический процесс. Данные исследования проводятся не чаще, чем один раз в год.
Для ранней диагностики воспалительных изменений в позвоночнике (спондилит) и илеосакральных сочленениях (сакроилиит), сухожильно-связочного аппарата (энтезит, тендинит), периферического артрита (синовит) используют магнитнорезонасную томографию (МРТ), а также ультразвуковое исследование с энергетическим доплеровским картированием (ЭДК). В ряде случаев ранней диагностики рекомендуется проведение сцинтиграфии скелета.
Диагноз ПсА устанавливается на основании критериев CASPAR. Критерии ПсА CASPAR (ClASsification criteria for Psoriatic ARthritis, 2006).
Согласно критериям СASPAR, пациенты должны иметь признаки воспалительного заболевания суставов (артрит, спондилит или энтезит) и 3 или более баллов из следующих 5 категорий:
- псориаз в момент осмотра
- псориаз в анамнезе
- семейный анамнез псориаза
2. Псориатическая дистрофия ногтей: точечные вдавления, онихолизис, гиперкератоз
3. Отрицательный ревматоидный фактор (кроме метода латекс-теста)
- припухлость всего пальца в момент осмотра
- дактилит в анамнезе
5. Рентгенологические признаки внесуставной костной пролиферации по типу краевых разрастаний (кроме остеофитов) на рентгенограммах кистей и стоп
Диагноз спондилита при ПсА (син. - псориатический спондилит (ПсСп)) устанавливают на основании наличия двух из трех представленных ниже признаков:
- Наличие воспалительной боли в спине (ВБС) по критериям ASAS (2009) (Аssessment of SpondyloArthritis International Society - международное общество по изучению спондилоартритов), а также перемежающаяся боль в ягодицах;
- Ограничение подвижности в шейном, грудном или поясничном отделе позвоночника в сагиттальной и фронтальной плоскостях;
- Признаки одностороннего сакроилиита 2 стадии и более (по Kelgren) на обзорной рентгенограмме таза, синдесмофиты в позвоночнике;
- Выявление МРТ-активного сакроилиита (остеит/отек костной ткани в области илиосакральных сочленений в STIR–режиме или T1 с подавлением жира). Критерии ASAS для ВБС (2009): Боль в спине считается воспалительной, если у пациента с хронической болью, длительностью более 3-х месяцев присутствуют 4 из 5 нижеследующих признаков: - начало в возрасте до 40 лет; - постепенное начало; - улучшение после физических упражнений; - отсутствие улучшения после отдыха; - ночная боль (с улучшением после пробуждения).
При отсутствии своевременной диагностики и терапии ПсА у больных Пс возрастает риск прогрессирования болезни и развития функциональных нарушений. В исследовании Kane D. и соавт. у 47% больных ПсА обнаружили эрозии суставов через 2 года от начала болезни.
Все пациенты с Пс при наличии суставных жалоб должны быть осмотрены врачом-ревматологом с целью ранней диагностики ПсА, предупреждения развития деструкций суставов и функциональных нарушений.
Врачи-специалисты, осуществляющие лечение и наблюдение за больными с Пс должны помнить о возможности развития у данной категории больных ПсА.
Диагностика ПсА у больных Пс с признаками воспалительного заболевания суставов осуществляется на основе критериев CASPAR.
У больных ПсА отмечается повышенный риск развития коморбидных заболеваний: сахарный диабет 2 типа, гипертоническая болезнь, ишемическая болезнь сердца, ожирение, метаболический синдром, гиперлипидемия, воспалительные заболевания кишечника, ирит, увеит, эписклерит, депрессия, алкоголизм, лимфома.
Специалисты, осуществляющие лечение и наблюдение за больными c ПсА должны помнить о возможности развития у них коморбидных заболеваний и состояний, а при их возникновении своевременно направлять пациентов к профильными врачам-специалистами. При назначении терапии больным ПсА необходимо учитывать коморбидность.
Псориаз, ПсА являются факторами развития серьезных кардиоваскулярных нарушений у этой категории больных. Выявлено повышение значения стандартного показателя смертности больных ПсА по сравнению с популяционными показателями, при этом основными причинами летальных исходов (36,2%) являются сердечно-сосудистые расстройства. В исследованиях на крупных выборках больных ПсА (более 3000 человек) показано повышенное по сравнению с популяцией распространение атеросклероза – в 1,4 раза, ИБС – в 1,3 раза, заболеваний, связанных с нарушением периферического кровообращения – в 1,6 раза, сахарного диабета 2 типа – в 1,5 раза, гиперлипидемии – в 1,2 раза, артериальной гипертензии – в 1,3 раза. При ПсА и Пс у половины пациентов выявляют метаболический синдром, а также нарушения сердечной проводимости, признаки субклинического атеросклероза в виде утолщения комплекса интима-медиа сонных артерий, повышение артериальной ригидности, дисфункцию эндотелия магистральных артерий.
Не реже 1 раза в год у больных ПсА целесообразно контролировать индекс массы тела, липидный профиль, артериальное давление, выполнять электрокардиографическое исследование сердца и скрининг на наличие сахарного диабета.
Всем больным с ПсА необходимо придерживаться здорового образа жизни, который включает регулярные физические упражнения, контроль за индексом массы тела (в пределах 18,5-24,5), снижение потребления алкоголя и отказ от курения.
Оценивают число болезненных суставов (ЧБС) из 68 и число припухших суставов (ЧПС) из 66, дистальные межфаланговые суставы стоп не учитывают.
Оценивают височно-нижнечелюстные, грудино-ключичные, ключично-акромиальные, плечевые, локтевые, лучезапястные суставы, 1-5-е пястно-фаланговые, 1-е межфаланговые, 2-5-е проксимальные межфаланговые, 2-5-е дистальные межфаланговые суставы кистей, тазобедренные (оценивают только боль при пассивных движениях), коленные, голеностопные, суставы предплюсны, 1-5-е плюсне-фаланговые, 1-е межфаланговые, 2-5-е проксимальные межфаланговые.
Для оценки активности ПсА пациентом и врачом, а также выраженности боли используют Визуальную Аналоговую Шкалу (ВАШ, мм) или 5-балльную шкалу Likert, где:
Ответ на терапию оценивают по специально разработанному для ПсА критерию PsARC (Psoriatic Arthritis Response Criteria), а также EULAR
- уменьшение общей оценки активности ПсА пациент/врач на ≥ 1 пункт
- уменьшение ЧБС/ЧПС на ≥ 30%.
- увеличение общей оценки активности ПсА пациент/врач на ≥ 1 пункт
- увеличение ЧБС/ЧПС ≥ 30%.
- улучшение двух из четырех указанных критериев, причем один из них – ЧБС или ЧПС.
- не допускается ухудшение ни одного из показателей.
Оценка эффективности предпринятой терапии у пациентов с ПсА осуществляется в сроки, предусмотренные индивидуально для каждого лекарственного препарата (см. раздел «лечение ПсА).
Используется для оценки степени выраженности пальпаторной болезненности в 68 суставах, которые указанны выше. В тазобедренных суставах боль определяется при пассивных движениях. Выраженность болезненности оценивается по 4-х балльной системе: 0 – отсутствие болезненности, 1 - боль слабая - пациент констатирует боль, 2 - боль умеренная - пациент констатирует боль и морщится, 3 - боль выраженная - пациент отдергивает конечность. Данный индекс не используется самостоятельно, но входит в состав комплексного показателя активности заболевания DAS.
EULAR критерии эффективности терапии - динамика DAS (Disease Activity Score). Формулы DAS
DAS= 0,54 x √ (ИР) + 0,065 x (ЧПС) + 0,330 x ln (СОЭ) + 0,0072 x (ОЗП),
где ИР - индекс Ричи, ЧПС - число припухших суставов из 66, СОЭ - Скорость оседания эритроцитов (по Вестергрену), ОЗП - общая оценка активности ПсА пациентом, ВАШ, мм.
Пороговые значения DAS для определения активности ПсА: высокая активность - DAS>3,7, умеренная - DAS>2,4≤ 3,7, низкая - DAS≤2,4.
DAS28= 0,56 x (√ ЧБС) + 0,28 x (√ ЧПС) + 0,70 x ln (СОЭ) + 0,014 x (ОЗП),
где ЧБС - число болезненных суставов из 28, ЧПС - число припухших суставов из 28, СОЭ - скорость оседания эритроцитов, ОЗП - общая оценка заболевания пациентом, ВАШ, мм.
Для расчета DAS28 оценивают следующие суставы: плечевые, локтевые, лучезапястные, 1-5-е пястно-фаланговые, 1-е межфаланговые, 2-5-е проксимальные межфаланговые, коленные.
Пороговые значения DAS28: высокая активность ПсА - DAS>5,1, умеренная - DAS>3,2 ≤ 5,1, низкая - DAS≤3,2
Критерии ответа на терапию EULAR:
- Нет ответа - уменьшение DAS по сравнению с исходным на ≤ 0,6
- Удовлетворительный ответ - изменение DAS между от 0,6 до 1,2.
- Хороший ответ - уменьшение DAS на> 1,2.
PsARC используется для мониторинга эффективности терапии у больных ПсА с премущественным поражением периферических суставов.
Для оценки эффективности терапии определяют изменение числа пальцев с дактилитом в процессе наблюдения.
BASDAI> 4 без нарушения функции и BASDAI
BASDAI> 4 в сочетании с нарушением функции - соответствует высокой активности;
Уменьшение BASDAI на 50% (BASDAI 50) свидетельствует о наличии ответа на терапию.
BASDAI используется для мониторинга эффективности терапии у больных ПсА с активным поражением позвоночника.
Оценка функционального индекса качества жизни у больных ПсА проводится с помощью индекса HAQ.
Индивидуальная регистрационная карта для оценки активности ПсА и ответа на терапию представлена в Приложении 1.
Эффективность терапии при псориатическом поражении кожи определяют на основании динамики индекса тяжести и распространенности PASI (Psoriasis Area Severity Index) и общей площади поражения кожи псориазом - BSA (Body Surface Area,%). Терапию следует считать эффективной при уменьшении PASI по сравнению с исходным значением не менее чем на 50% (оптимально на 75% или 90%) – ответ PASI 50/75/90 или уменьшение BSA.
Индекс PASI до 10 баллов соответствует легкой степени заболевания, 11 и более баллов – средне-тяжелой и тяжелой степени псориаза.
Расчет BSA - 1 ладонь пациента до средних фаланг пальцев соответствует 1% площади тела. При распространенном псориазе (BSA≥10%), рассчитывают PASI (Psoriasis Area Severity Index).
Расчет PASI – композитная оценка эритемы (Э), инфильтрации (И), шелушения (Ш) и площади (S) псориатической бляшки.
Для расчета PASI тело условно разделяют на четыре области: голова (г), туловище (т), руки (р), ноги (н).
Для каждой из них оценивают:
- Площадь псориатического поражения кожи - (S) (определяют сначала в % из расчета - на голове 1 ладонь пациента соответствует 10%, на туловище - 3,3%, на руках - 5%, на ногах - 2,5%, а затем в баллах - 0 – нет псориаза, 1 - псориазом поражено меньше 10% площади любой из указанных частей тела, 2 – псориазом поражено от 10 до 29%, 3 – от 30 до 49%, 4 – от 50 до 69 %, 5 - от 70 до 89%, 6 – от 90 до 100%).
- Эритему, инфильтрацию и шелушение определяют в баллах: 0 – отсутствие псориаза, 1 - минимальная выраженность, 2 – умеренная, 3 – значительная, 4 – максимальная.
PASI= [0,1х(Эг+Иг+Шг)хS] + [0,2х(Эр+Ир+Шр)ХS] + [0,3х(Эт+Ит+Шт)хS]+ [0,4х(Эн.+Ин.+Шн)хS]
Диапазон изменений от 0 до 72 баллов.
Для оценки тяжести псориаза и ответа на терапию используют Дерматологический индекс качества жизни - DLQI - (Dermatology Life Quality Index - Finlay, 1994) в форме самооценки пациентов из 10 вопросов (таблица 3).
Таблица 3. Вопросы анкеты дерматологического индекса качества жизни (DLQI)
Насколько сильно Вас беспокоят зуд, боль, жжение, болезненность кожи за последнюю неделю?
Насколько неуверенно Вы чувствовали себя из-за состояния своей кожи за последнюю неделю?
Насколько сильно состояние Вашей кожи мешало Вам при совершении покупок, работе по хозяйству за последнюю неделю?
Насколько сильно состояние Вашей кожи влияло на выбор носимой Вами одежды за последнюю неделю?
Насколько сильно состояние Вашей кожи помешало Вашим контактам с окружающими, активному отдыху за последнюю неделю?
Насколько сильно состояние вашей кожи помешало Вам в занятиях физкультурой и спортом за последнюю неделю?
Помешало ли Вам состояние Вашей кожи в работе или учебе за последнюю неделю?
Влияло ли состояние Вашей кожи на отношения с друзьями, близкими, родственниками, партнерами за последнюю неделю?
Насколько сильно состояние вашей кожи затрудняло Вам интимные отношения за последнюю неделю?
Насколько сильно лечение Вашего заболевания изменило порядок Вашей жизни (например, Вы потеряли много времени, денег, уделяли меньше внимания работе, семье)?
Каждый вопрос оценивается по 3-бальной системе: очень сильно (очень часто) - 3 балла, сильно (часто) - 2 балла, несильно - 1 балл, совсем нет или затрудняюсь ответить - 0 баллов. На 7 вопрос при ответе да - 3 балла, при ответе нет - 0 баллов. Если без ответа остается более двух вопросов, анкета не засчитывается. Подсчет индекса осуществляется простым суммированием всех баллов: минимальное значение - 0 баллов, максимальное значение - 30 баллов. Чем больше показатель, тем более отрицательное воздействие оказывает заболевание на качество жизни.
PASI и DLQI используется для мониторинга эффективности терапии у больных ПсА с активным псориазом.
Читайте также:


