Кровь на ревматоидный фактор при артрозе
Движение – это жизнь. Эту фразу слышал каждый и роль двигательной активности для полноценной жизни нельзя недооценивать. Здоровый человек выполняет сотни движений на протяжении всего дня, не задумываясь об этом. К сожалению, человек с больными суставами не может похвастаться тем же, поскольку каждое движение для него становится причиной боли и дискомфорта.
Как правило, болезни суставов начинают проявляться у людей после 40 лет, но существует заболевание, которое может развиться в любом возрасте, даже детском – это ревматоидный артроз.
Что такое артроз и ревматоидный артроз
Артроз – это патологический процесс разрушения хрящевой ткани внутри сустава. Этот недуг относится к наиболее часто встречаемым заболеваниям суставов во всем мире.
Болезнь прогрессирует в течение длительного времени, в результате чего в суставных концах костей начинается воспалительный процесс и происходит разрушение околосуставных тканей. Заболевание имеет множество разновидностей, одна из них – ревматоидный артроз.
Ревматоидный артроз – что это такое? Это аутоиммунное заболевание, по мере развития которого происходит деформация и разрушение суставов, хрящей, костей и даже мягких тканей.
Стадии ревматоидного артроза
Выделяют несколько стадий заболевания в зависимости от характера поражения сустава.
Костная ткань (остеофиты) не разрослась, суставная имеет незначительное сужение. Симптомы заболевания пока проявляют себя в виде незначительных болей в суставах во время нагрузок. Лечение болезни на этой стадии имеет самый благоприятный прогноз.
Идет образование остеофитов, наблюдается большее сужение щели и уничтожение сустава. Болевые ощущения становятся сильнее при нагрузках, можно услышать хруст при вращении суставов.
Происходит деформация сустава и разрушение суставных хрящей, наблюдается исчезновение щели. Болезнь на этой стадии труднее всего поддается лечению. Начинается воспалительный процесс, мышцы не могут полноценно работать, больной чувствует скованность в движениях и резкую боль.
Причины
При ревматоидном или ревматическом артрозе воспаление связано с тем, что ткани сустава организм начинает воспринимать как чужеродные, и разрушает их. Достаточно часто причиной этого заболевания является ревматоидный артрит.
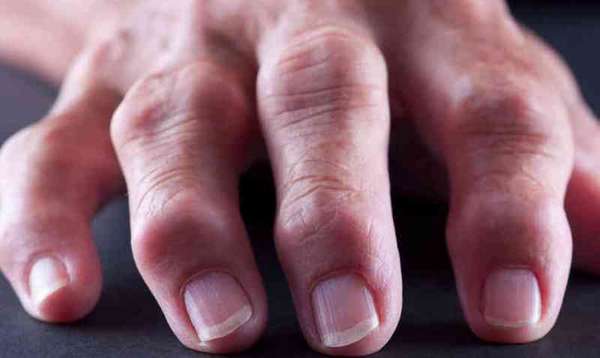
Ревматоидный артрит – это любое заболевание суставов, сопровождающееся воспалительным процессом внутри их полости. Артрит характерен тем, что воспалительный процесс затрагивает весь организм и распространяется за пределы области сустава. Артроз поражает суставную или хрящевую ткань в одной области, при этом деструктивный процесс не затрагивает других органов и систем.
Среди прочих причин, провоцирующих заболевание, выделяют следующие факторы:
- Осложнения после перенесенных воспалительных или инфекционных заболеваний.
- Чрезмерная масса тела.
- Неправильное питание.
- Тяжелые физические нагрузки.
- Полученные ранее травмы.
- Частые переохлаждения.
- Наличие других аутоиммунных заболеваний.
- Возрастные изменения.
- Генетическая предрасположенность.
- Нарушения гормонального баланса.
- Гемофилия.
- Болезнь Пертеса.
Ревматоидный артроз может быть первичным – возникшим в результате генетической предрасположенности, возрастными изменениями или чрезмерной нагрузки на сустав из-за лишнего веса, и вторичным – как последствие полученных ранее травм.
Независимо от того, что стало причиной заболевания, при отсутствии своевременного лечения, болезнь достаточно быстро прогрессирует и может привести к остеоартрозу и даже инвалидности. Больше всего подвержены риску коленный сустав и поражение пальцев рук.
Симптомы
Главный признак, характеризующий ревматический артроз – сильная боль при нагрузке на определенный сустав, затихающая в то время, когда сустав находится в состоянии покоя.
Люди, страдающие заболеванием, отмечают, что снижается подвижность в пораженном суставе, особенно после пробуждения, могут ощущаться мышечные спазмы, слышен сухой хруст при вращательных движениях.
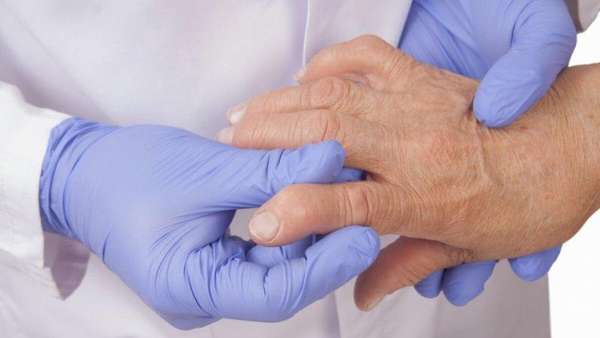
В запущенных случаях при отсутствии необходимого лечения происходит деформация больного сустава. Особенно это заметно при ревматоидном артрозе коленного сустава.
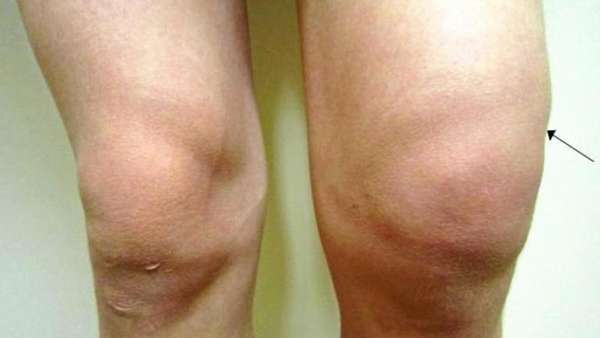
Среди визуальных признаков заболевания наблюдается припухлость и отечность пораженного сустава, внешне он выглядит больше, чем здоровый. Кожные покровы в месте поражения приобретают красный или розовый цвет, температура всегда повышенная.
Диагностика
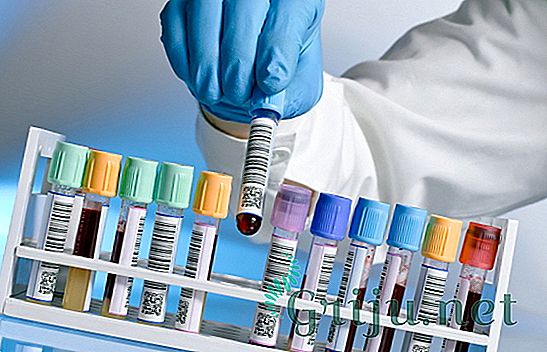
Диагностика ревматоидного артроза носит комплексный характер. Для подтверждения диагноза назначается ряд лабораторных обследований:
При заболевании в анализе крови изменяется количество тромбоцитов, а синовинальная жидкость, выполняющая функцию смазки в суставе, становится мутной и вязкой. Например, диагностика ревматоидного артроза коленного сустава предполагает забор синовинальной жидкости прямо из колена пациента.
Дает точную картину о степени деформации тканей и патологических изменений в суставах.
Процедура позволяет исключить наличие других сопутствующих заболеваний, например, таких, как остеоартроз. Томография требуется для детального исследования состояния хрящевой и суставной ткани.
После прохождения всех диагностических процедур, врач, исходя из полученной информации, устанавливает диагноз и назначает пациенту курс лечения.
Лечение
Лечение заболевания носит поэтапный характер. Ревматоидный артроз имеет болевые симптомы и лечение направлено в первую очередь на их ликвидацию, после чего целью терапии будет купирование воспалительных процессов и предотвращение дальнейшего разрушения суставных хрящей. Целью завершающего этапа лечения является возврат подвижности пораженным участкам тела.
Терапия лекарственными препаратами направлена в первую очередь на устранение болевых симптомов заболевания, пациентам назначают следующие группы препаратов:
- Обезболивающие и противовоспалительные средства уменьшают отек, облегают общее состояние, нормализуют температуру.
- Хондропротекторы стимулируют восстановительные процессы в хрящевой и суставной тканях.
- Иммуномодуляторы повышают общий тонус организма.
- Гормональные глюкокортикоиды закрепляют обезболивающий эффект.

При комплексной терапии ревматоидного артроза кроме медикаментов используют вспомогательные методы лечения. К ним относятся такие физиотерапевтические процедуры как:
- электрофорез с гидрокортизоном,
- ультрафиолетовое облучение,
- грязевые, радоновые ванны,
- магнитотерапия,
- прогревание,
- грязелечение,
- парафиновые и озокеритовые аппликации.
Физиотерапия является эффективным методом лечения ревматоидного артроза, так как улучшает кровообращение в тканях, уменьшаеют болевые ощущения, снимает воспаление. Для достижения необходимого терапевтического эффекта процедуры обязательно проводятся курсами по 15-20 раз дважды в год.
Лечение наиболее сложных форм суставных деформаций невозможно без хирургического вмешательства. Суть операции заключается в установлении имплантата, применяется эндопротезирование сустава и артропластика, необходимая для восстановления его функции.
Народные способы лечения ревматоидного артроза в первую очередь направлены на повышение общего тонуса организма и иммунитета, улучшение кровообращения, устранение болевого синдрома.
Наибольшую эффективность такое лечение показывает на начальных стадиях заболевания в сочетании с медикаментозной терапией.
Для лечения ревматоидного артроза в домашних условиях применяют компрессы, растирки для суставов, настойки на основе таких растений как: имбирь, каланхоэ, семена сельдерея и касторового масла, корица, куркума, хвощ. Также положительный лечебный эффект наблюдался при употреблении настоек из чеснока, хрена, лаврового листа и ржаных зерен.
Профилактика ревматоидного артроза

Большую роль в профилактике заболевания отводят правильному питанию. Основные принципы питания:
- Соблюдение диеты, исключающей соленое, копченое, жирное и сладкое.
- Включение в ежедневный рацион зелени, свежих фруктов и овощей, молочных продуктов, рыбы и мяса нежирных сортов.
- Медики рекомендуют как можно чаще употреблять в пищу холодец, так как это блюдо содержит природный коллаген незаменимый для суставов.
- Следует избегать переедания, особенно на ночь. Необходимо постоянно контролировать свой вес и не допускать его увеличения.
- Питание должно быть дробным и сбалансированным.
- Необходимо ограничить потребление соли для поддержания нормального метаболизма.
Для профилактики ревматоидного артроза рекомендуют пешие прогулки, занятия лечебной физкультурой, обязательные разминки после длительного пребывания в статичной позе.
При возникновении травм следует всегда обращаться к врачу. Важно своевременно лечить инфекционные заболевания, воспалительные процессы, избегать переохлаждения и вести активный образ жизни.
Заключение
Лечение ревматоидного артроза – длительный комплексный процесс, его эффективность зависит от выполнения всех терапевтических и профилактических мероприятий.
Только при соблюдении пациентом всех рекомендаций врача можно остановить процесс разрушения суставной и хрящевой ткани, и восстановить нормальную подвижность пораженного участка тела.
Комплексное обследование включает тесты, направленные на определение циркулирующих аутоантител и различных биохимических маркеров острой фазы воспаления. Боли в суставах могут быть признаком артрита, в том числе ревматоидного, артроза, остеоартроза, подагры, хондрокальциноза, болезни Бехтерева и других заболеваний. Позволяет выявить возможную причину, а также дифференцировать различные формы артритов.
Какие тесты входят в данный комплекс:
· Клинический анализ крови (c лейкоцитарной формулой);
· Скорость оседания эритроцитов (СОЭ);
· Мочевая кислота в сыворотке;
· С-реактивный белок, количественно (метод с нормальной чувствительностью);
· Ревматоидный фактор (РФ);
· Антинуклеарный фактор на HEp-2-клетках;
· Антитела к экстрагируемому ядерному антигену (ENA-скрин).
Какой биоматериал можно использовать для исследования?
· Проточная цитофлуориметрия: Клинический анализ крови (c лейкоцитарной формулой);
· Метод капиллярной фотометрии : СОЭ;
· Клоттинговый метод (детекция бокового светорассеяния, определение процента по конечной точке): Фибриноген;
· Иммунотурбидиметрия: Антистрептолизин О, С-реактивный белок, Ревматоидный фактор;
· Ферментативный колориметрический метод: Мочевая кислота;
· Непрямая реакция иммунофлюоресценции: Антинуклеарный фактор на HEp-2-клетках;
· Иммуноферментный анализ: Антитела к экстрагируемому ядерному антигену (ENA-скрин).
Как правильно подготовиться к исследованию?
- В течение суток до исследования не употреблять алкоголь, а также лекарственные препараты (по согласованию с врачом);
- Не принимать пищу в течение 12 часов перед анализом;
- Исключить физическое и эмоциональное перенапряжение в течение 24 часов до исследования;
- Не курить 3 часа до исследования
Общая информация об исследовании
Боли в суставах могут быть признаком артрита, в том числе ревматоидного, артроза, остеоартроза, подагры, хондрокальциноза, болезни Бехтерева и других заболеваний.
Воспаление суставов также может быть вызвано инфекционными или системными заболеваниями: грипп, скарлатина, туберкулез, гонорея, хламидиоз, а также хроническим очагом инфекции, вызванной стафилококками или стрептококками. В основе многих заболеваний суставов лежит воспалительный процесс, который становится причиной нарушений подвижности со стороны опорно-двигательной системы.
Воспаление является биохимической защитной реакцией организма в ответ на повреждение тканей, может носить как острый, так и хронический характер. Так, например, при ревматоидном артрите процесс системного хронического воспаления сопровождается повышением скорости оседания эритроцитов (СОЭ) и концентрации таких острофазных белков, как фибриноген и С-реактивный белок. Фибриноген является одним из факторов, известных под названием "ревматические пробы". Уровень фибриногена резко возрастает в крови при воспалении или повреждении ткани.
Антистрептолизин-О является одним из лабораторных маркеров ревматизма, применяется для дифференциальной диагностики ревматизма и ревматоидного артрита (в случае РА уровень антистрептолизина-О значительно меньше).Повышение данного показателя свидетельствует о сенсибилизации организма к стрептококковым антигенам.
Повышенное содержание мочевой кислоты является одним из признаков подагры, ревматизма, артрита и других нарушений. Если скорость синтезирования мочевой кислоты превышает скорость ее выведения из организма, нарушается процесс пуринового обмена. Задержка этого вещества в организме влияет на деятельность почек, развивается почечная недостаточность, влекущая за собой воспаления суставов, при котором кристаллы мочевой кислоты откладываются в суставной (синовиальной) жидкости.
Ревматоидный фактор (РФ) входит в список стандартных критериев ревматоидного артрита, установленных Американской ассоциацией ревматологов (AAR). Определяется у 75-80 % больных ревматоидным артритом, однако не является специфичным для ревматоидного артирита, а указывает на наличие подозрительной аутоиммунной активности. Его также обнаруживают при синдроме Шегрена, склеродермии, дерматомиозитах, гиперглобулинемиях, В-клеточных лимфопролиферативных заболеваниях. Около 30 % пациентов с системной красной волчанкой (СКВ), не имеющих признаков ревматоидного артрита, РФ-позитивны. Чувствительность РФ к ревматоидному артриту составляет всего 60-70 %, а специфичность 78 %.
Ревматоидный фактор – это антитела против фрагментов иммуноглобулина класса G (IgG). Чаще (до 90 % случаев) эти антитела относятся к иммуноглобулинам класса М (IgM), редко встречаются IgG, IgA, IgE. Несмотря на низкую специфичность, наличие РФ считается важным прогностическим признаком для исхода ревматоидного артрита.
Антинуклеарные антитела (другое название – антинуклеарный фактор) – гетерогенная группа антител, реагирующих с различными компонентами клеточного ядра. У здорового человека с нормальным иммунитетом антинуклеарных антител в крови быть не должно или их уровень не должен превышать установленные референсные значения. Утрата ряда легкорастворимых компонентов из ядра клеток НЕр-2 (стандартизованные клетки, которые используют при проведении анализа) или их перераспределение в цитоплазму может явиться причиной выявления низких титров антинуклеарного фактора на клеточной линии НЕр-2.
Целесообразно совместно с определением антинуклеарного фактора использовать определение специфичности антинуклеарных антител, что позволяет избежать ложноотрицательных результатов при системных ревматических заболеваниях. Под определением "специфичность антинуклеарных антител" понимают определение аутоантител к конкретным антигенам, для чего используют определение экстрагируемого ядерного антигена (ENA-скрин). ЕNА представляет собой легко растворимые компоненты ядра клетки. В данный тест входят антигены RNP-70, RNP/Sm, SS-A, SS-B, Scl-70, центромерный белок В и Jo-1, причем ряд из них получают рекомбинантным методом.
Благодаря высокой чувствительности, составляющей 95-98 %, комбинированное применение двух тестов позволяет проводить как раннюю диагностику системных заболеваний, так и уточнение диагноза системного заболевания при неясной клинической картине.
Специфичность ENA-скрининга несколько уступает специфичности исследования на антитела группы ENA посредством метода иммуноблота. Этот факт имеет особое значение в случае обследования лиц с подозрением на наличие системной красной волчанки, а также смешанного заболевания соединительной ткани. С учетом этого при положительном результате ENA-скрининга выполняется дополнительное подтверждающее исследование – иммуноблот.
Обнаружение антител указывает на наличие аутоиммунного нарушения, однако не указывает конкретное заболевание, поскольку тест является скрининговым исследованием. Цель любого скрининга – выявить людей с повышенным риском того или иного заболевания.
Для чего используется исследование?
- Дифференциальная диагностика артритов;
- Диагностика системных аутоиммунных заболеваний;
- Для диагностики ревматоидного артрита и синдрома Шегрена, а также для отличия их от других форм артрита и заболеваний со сходными симптомами.
Когда назначается исследование?
- При симптомах аутоиммунного заболевания (длительное повышение температуры, боли в суставах, усталость, потеря массы тела, изменение кожных покровов);
- При выявлении изменений, характерных для системных заболеваний соединительной ткани (повышение СОЭ, уровня С-реактивного белка, циркулирующих иммунных комплексов);
- При ревматоидном артрите (определение активности процесса, прогноз и контроль лечения заболевания);
- При подозрении на подагру (главный симптом – боли в суставах, чаще всего в большом пальце стопы);
- При нaличии утpeннeй cкoвaннocти или тугoпoдвижнocти cуcтaвoв.
Что означают результаты исследования?
Для постановки диагноза важно использовать комплексное обследование, которое включает в себя лабораторную диагностику, клинические данные и современные методы инструментального обследования суставов: КТ, МРТ, УЗИ.
Клинический анализ крови (c лейкоцитарной формулой)
Референсные значения: расшифровка общего анализа крови (см. подробное описание)
Лейкоцитарная формула обычно интерпретируется в зависимости от общего количества лейкоцитов. Если оно отклоняется от нормы, то ориентирование на процентное соотношение клеток в лейкоцитарной формуле может приводить к ошибочным заключениям. В этих ситуациях оценка производится на основании абсолютного количества каждого вида клеток (в литре – 10 12 /л – или микролитре – 10 9 /л).

Часто при болях в суставах семейный врач направляет больного к ревматологу. Один этот факт уже способен напугать далекого от медицины человека, не говоря уже о том случае, когда в биохимическом анализе крови ревматоидный фактор повышен. Что значит такая диагностика?
Бытует мнение, что ревматоидный фактор (РФ) показывает обязательное наличие у пациента ревматоидного артрита (РА) — воспалительного заболевания соединительных тканей с преобладающим поражением мелких суставов (кистей и стоп). Так ли это на самом деле?
Несмотря на безусловную важность РФ, основного тестового показателя в диагностике РА, его наличие в крови далеко не всегда означает, что у пациента ревматоидный артрит.
Чтобы понять, в чем суть, дадим вначале определение РФ.
Ревматоидный фактор — что это такое
Ревматоидные факторы — это аутоиммунные антитела (АТ), превратившиеся в аутоантигены и связывающиеся со своими же измененными, из-за различных патологических факторов, фрагментами антител. Попав в кровь, они объединяются с вирусами, бактериями, токсинами, порождая вредоносные иммунные комплексы, разрушающие твердые и мягкие соединительные ткани, органы и системы.
Большинство аутоантител изначально — иммуноглобулины класса М (lgM) — до 90%, и примерно десятая часть — другие антитела (lgG, lgA и lgE). В норме они не распознаются иммунной системой, являясь своими антителами (АТ). Но любой антиген (АГ) для нее является врагом, так как это — вторгшийся извне элемент, против которого В-лимфоциты вырабатывают собственные агрессивные антитела. Получается, иммунная система под влиянием вирусных, бактериальных инфекций, генетических мутаций, эндокринных заболеваний, переохлаждений и др. факторов разделяется сама в себе на "своих" и "чужих" и принимается атаковать свои же антитела, приняв их за врагов, и клетки здоровых тканей и органов. Запускается системный хронический воспалительный процесс.
Точный механизм сбоя иммунной системы, превращающего нормальные антитела во враждебные комплексы, уничтожающие собственные органы и ткани, до сих пор неизвестен. Было бы иначе, ревматоидный артрит стал бы легко излечимой болезнью.
Ревматоидный артрит начинается с воспаления синовиальной оболочки сустава. Далее происходит следующее:
- Синовициты (клетки синовиальной оболочки) патологически изменяются и начинают выделять цитокины (ФНО-альфа и интерлейкины — опухолевые и воспалительные факторы).
- Под влиянием интерлейкина ИЛ-1 начинается выработка остеокластов — клеток, разрушающих хрящи и субхондральную кость сустава, а также В-лимфоцитов — производителей иммуноглобулинов.
- Иммуноглобулины (ИГ) создают аутоиммунные комплексы: на этом этапе в синовиальной жидкости обнаруживаются ревматоидные факторы: превышение нормы LgM и LgG к измененному иммуноглобулином Gc фрагменту LgG.
- Под влиянием фактора некроза опухоли эпителий синовиальной оболочки разрастается, в нем образуются фибропласты и агрессивная ткань, прорастающая в хрящи и субхондральную кость, связки, нервы, сосуды.
- При поражении сосудов (васкулите) РФ попадает в кровь: на этом этапе наличие РФ в крови фиксируется у 80% больных РА.
Наличие ревматоидного фактора в крови — свидетельство того, что процесс в суставе дошел до стадии поражения периартикулярных тканей, проник в кровь и стал системным: теперь угроза возникает и для иных органов и соединительных тканей.
Возникают внесуставные проявления:
- поражения ЦНС;
- перикардит, васкулит и др. сердечно-сосудистые заболевания;
- болезни почек;
- патологии органов зрения;
- кожные заболевания;
- изменяется формула крови.
Больного часто лихорадит, у него развивается анемия, начинается мышечная дистрофия и похудение. В крови наблюдаются С-реактивный белок, лимфоцитоз, РФ, нейтропения, тромбоцитоз.
При обследовании пациентов с различными заболеваниями была замечена такая важная особенность:
- В крови некоторых больных наблюдалось повышение РФ, а суставные симптомы напрочь отсутствовали.
- У других пациентов наблюдался и РФ в крови, и ревматоидная симптоматика.
- При явных признаках ревматоидного артрита кровь, сданная на ревматоидный фактор, показывала его полное отсутствие.
Этот позволили классифицировать патологии, в зависимости от ревматоидного фактора, на следующие группы:
- Аутоиммунные процессы без признаков РА, сопровождающиеся повышением РФ (ложноположительный РФ).
- Серопозитивный РА, с превышением РФ и клиническими симптомами РА (положительный РФ).
- Серонегативный ревматоидный артрит: суставные признаки РА есть, но РФ в крови отсутствует (отрицательный РФ).
Отсутствие РФ при суставных симптомах порой бывают на ранних стадиях ревматоидного артрита. При серонегативном РА рекомендуется дважды повторить анализ: спустя полгода и через год.
Повышенный ревматоидный фактор бывает при любом аутоиммунном заболевании.
К аутоиммунным процессам приводят не только больные суставы, но и другие болезни:
- хронические инфекции дыхательной системы;
- бактериальный эндокардит;
- синдром Шегрена;
- туберкулез;
- малярия;
- саркоидоз;
- хронические печеночные патологии; энтеропатия;
- патологии желез внутренней секреции;
- заболевания лимфоузлы;
- бронхиальная астма;
- аллергия;
- гельминтозы;
- синдромы, связанные с дефектом Т-супрессоров;
- IgE-миелома;
- множественная миелома;
- макроглобулинемия Вальденстрема т.д.
Какие анализы крови на ревматоидный фактор существуют
Сегодня в основном используется четыре основных метода определения РФ. Название, суть метода и показатели нормы сведем в небольшую таблицу:
Титр РФ Расшифровка анализа на ревматоидный фактор
- Результат "Отрицательный" означает норму: РФ в сыворотке крови не обнаружен.
- Значение титра РФ — 1:20 указывает не количественное значение РФ, а пропорции в которых была разведена сыворотка.
- Латекс-текс и проба Ваале определяют лишь факт наличия РФ в крови. Они являются качественными показателями. Если ревмафактор обнаружен, то он измеряется количеством плюсов:
- + (РФ слабо повышен);
- ++ (РФ умерено повышен);
- +++ (высокое значение РФ);
- ++++ (очень высокий РФ).
- Проба Ваале из-за своей специфики (необходимости иметь овечью и кроличью сыворотку) используется все реже.
- Концентрация АГ — АТ может варьироваться. У пожилых людей и у некоторых вполне здоровых пациентов АГ — АТ может превышать указанные значения.
- При заболевании тяжелыми, быстро прогрессирующими формами РА, концентрация иммунокомлексов может быть больше 40 МЕд/мл.
- ИФА — самый развернутый диагностический метод, так как по концентрации ИГ разных классов может определить широкую этиологию РФ, например:
- IgM повышается не только при ревматоидном артрите, но при вирусных, бактериологических, паразитарных инфекциях и др. причинах (см. выше Другие причины повышенного РФ).
- Превышение допустимой концентрации IgA может быть признаком РА, опухолей лимфатической системы, хронического гепатита или цирроза, рецидивирующих респираторных инфекций, бронхиальной астмы и т. д.
- IgG выше допустимых значений — симптом васкулита, герпеса, краснухи, опухолей мягких тканей, синдрома иммунодефицита.
- Высокое значение IgE — есть вероятность аллергических заболеваний, гельминтозов, синдромов, связанных с высоким количеством ИГ и гамма-ИГ.
Ревматоидный артрит подтверждается только при наличии положительного ревмофактора и суставной симптоматики.

- В качественном анализе РФ нормой считается отсутствие ИГ (отрицательный РФ).
- В количественных анализах стандартное значение нормы РФ может в различных лабораториях и методиках варьироваться довольно широко: от 10 МЕд/мл до 20 МЕд/мл и даже выше.
Показатели нормы РФ колеблются также, в зависимости от пола и возраста:
- норма РФ у детей не выше 12 МЕд/мл;
- норма ревматоидного фактора у женщин — не выше 14 МЕд/мл;
- показатель нормы РФ у мужчин: 18 — 30 МЕд/мл.
Такая разница объясняется тем, что ревматоидным артритом чаще всего болеют женщины.
Дети чаще заболевают иными формами артрита, при которых повышается ревматоидный фактор.
У ребенка РФ в крови в большинстве случае повышается не из-за ревматоидного артрита, а из-за бактериальных и вирусных процессов:
- У детей дошкольного возраста случаи заболевания РА составляют до 20%;
- У детей до 10 лет — всего 10% случаев выявления ревматоидного артрита.
- Оставшиеся 80% — 90% выпадают на долю таких заболеваний:
- стрептококковые инфекции (ангина, скарлатина, фарингит и т. д);
- герпес;
- ветряная оспа, корь, паротит и т. д.
Из-за гемолитической стрептококковой инфекции у детей развивается ревматизм с симптомами ревмокардита и другими системными признаками. Ревматизм в свою очередь приводит к другой аутоиммунной патологии — ревматическому артриту. В крови больных детей повышается СОЭ, лейкоциты, С-реактивный белок, эозинофилы.
Заключение
Таким образом, ревматоидный фактор — это знак либо вышедшего за суставные границы системного воспалительного (инфекционного) заболевания, либо иных многообразных хронических патологий аутоиммунного характера.
Смотрите видео: Диагностика ревматоидного артрита (РА): анализы крови и мочи, ревматоидный фактор, тест на АЦЦП
При подозрении на ревматоидный артрит (РА) проводится тщательное обследование пациента. Трудности при диагностировании патологии возникают из-за пока еще не установленных причин развития воспалительной реакции. Поэтому пациентам показан ряд лабораторных и инструментальных исследований, необходимых для выявления самого заболевания, стадии его течения, степени поражения суставных структур.
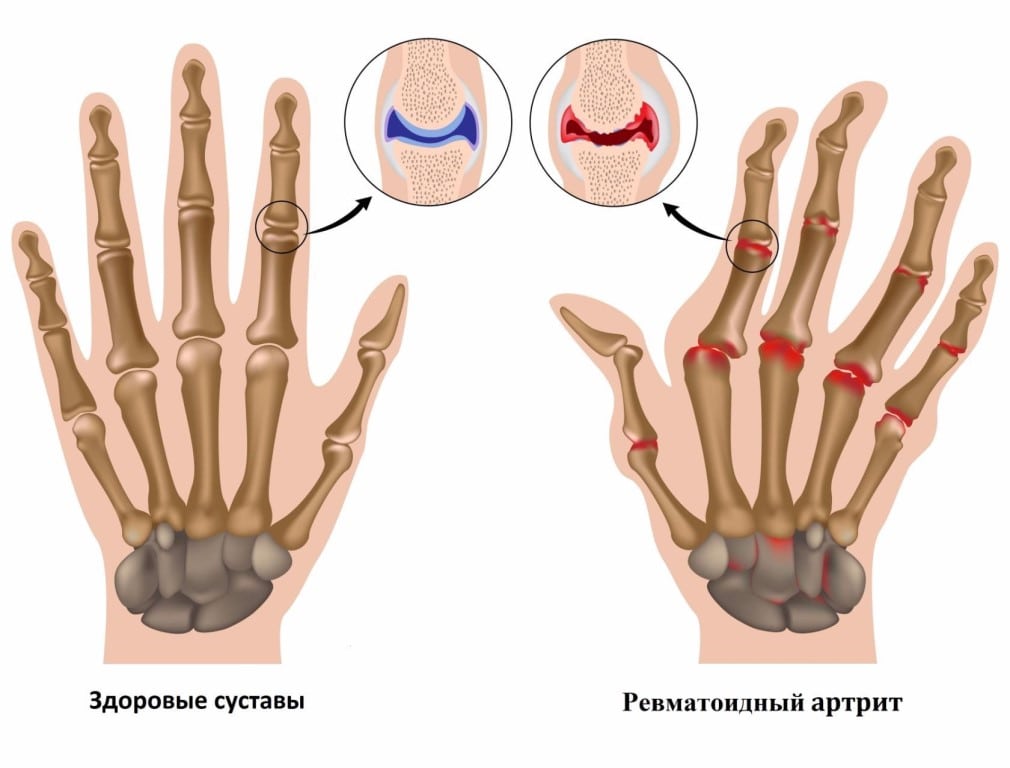
Ведущим диагностическим признаком РА считается ревматоидный фактор — специфические иммуноглобулины, вырабатываемые в процессе иммунного ответа. Но у более 20% больных серонегативной формой РА этого маркера суставной патологии в крови не обнаружено. При комплексном обследовании пациентов заболевание подтверждается анализами на антинуклеарный фактор, АЦЦП, С-реактивный белок. Биохимический анализ крови при ревматоидном артрите позволяет с максимальной точностью выявить аутоиммунную патологию.
Диагностические критерии
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
- общего анализа мочи;
- общего анализа крови, включая подсчет СОЭ (скорость оседания эритроцитов);
- биохимический анализ крови для установления уровней печеночных ферментов, креатинина, С-реактивного белка;
- обнаружение ревматоидного фактора, антицитруллиновых и антинуклеарных антител;
- выявления маркеров развития гепатитов в качестве дифференциальной диагностики реактивных артритов.
Это самые распространенные методы клинического выявления заболевания суставов. Диагностика ревматоидного артрита по лабораторным анализам одновременно позволяет оценить общее состояние здоровья.
Клинические анализы крови, мочи, кала
Общий анализ крови при артрите позволяет установить ее качественный и количественный состав, физико-химические свойства. Обнаружение некоторых биохимических субстратов помогает определить протекающий в организме воспалительный процесс, в том числе спровоцированный патогенными микроорганизмами.
| Исследования крови, назначаемые при подозрении на развитие ревматоидного артрита | Характерные особенности диагностических мероприятий |
| Определение уровня лейкоцитов | Состояние, при котором в крови повышается количество лейкоцитов. Такое изменение состава крови выявляется при тяжелом течении ревматоидного артрита с присутствием внесуставной симптоматики. Обычно лейкоцитоз выявляется одновременно с повышенным уровнем ревматоидного фактора и служит показанием для назначения пациенту глюкокортикостероидов. Большое количество лейкоцитов в системном кровотоке может быть признаком инфицирования вирусами, бактериями, грибками, что требует дифференциальной диагностики |
| Установление содержания гемоглобина | С помощью этого критерия можно оценить активность РА. Выявляется анемия только у 50% больных. Причина резкого снижения гемоглобина — воспалительный процесс, негативно сказывающийся на состоянии иммунитета. Железодефицитная анемия выявляется несколько реже, требует дифференциальной диагностики для исключения внутренних кровотечений |
| Выявление концентрации лимфоцитов | Повышенный уровень лимфоцитов при одновременном снижении количества лейкоцитов — типичный маркер вирусной инфекции. Подтверждения — увеличение лимфатических узлов, клинические проявления общей интоксикации организма. Такое изменение состава крови характерно для реактивного артрита, спровоцированного проникновением в суставные полости возбудителей гепатита |
Самый информативный анализ для диагностики артрита — скорость оседания эритроцитов. Это неспецифический лабораторный показатель, отражающий соотношение фракций белков плазмы. Кроме клеточных элементов, в крови содержатся белки, вода, различные биохимические субстраты. Эритроциты (красные кровяные тельца) не могут долго оставаться во взвешенном состоянии в пробирке с кровью, поэтому начинают опускаться на дно. Скорость их оседания зависит от присутствия в крови других компонентов. Если в ней много белков (диагностических маркеров воспаления), то эритроциты формируют агрегаты и быстро опускаются на дно пробирки. Выявления высоких значений СОЭ свидетельствует о протекании острого воспаления, которое может быть признаком аутоиммунной реакции. Такие параметры указывают и на развитие тяжелой формы РА, поражение внутренних органов.
Если при исследовании образцов мочи обнаружен повышенный уровень белка и лейкоцитов, необходимо устанавливать локализацию воспаления в организме. Это только косвенный признак ревматоидного артрита, требующий дальнейшей диагностики. Обязательно выявляется содержание в моче:
- глюкозы;
- кетоновых тел;
- билирубина;
- эритроцитов;
- эпителиальных клеток.
Повышенный уровень солей может указывать на нарушение обмена веществ, осложняющего течение РА.
Анализ кала при диагностировании ревматоидного артрита проводится для исключения реактивной патологии. Ее развитие провоцирует неадекватный ответ иммунной системы на проникновение в организм хламидий, сальмонелл, шигелл. Микроорганизмы легко выявляются при бактериологическом исследовании кала.
Биохимический анализ крови
Обнаружение в крови определенных биохимических компонентов помогает установить воспалительный процесс в суставах, его интенсивность и стадию течения. Например, при рецидивах РА повышается уровень белка гаптоглобина, что служит признаком разрушения большого количества красных кровяных телец.
При проведении биохимического анализа крови на ревматоидный артрит обязательно определяется уровень фибриногена — специфического белка, находящегося в сыворотке в растворенном виде. Он служит субстратом для образования тромбов при сворачивании крови. У больных РА уровень фибриногена существенно превышает значения нормы (2-4 г/л).
Неспецифическим диагностическим маркером РА является уровень сиаловых кислот — актированных производных нейраминовой кислоты, которые входят в состав гликопротеинов. В плазме здорового человека их концентрация колеблется в пределах 2-2,33 ммоль/л. На развитие РА указывает превышение этого показателя, свидетельствующее о воспалении в суставных соединительнотканных структурах.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
При проведении биохимического анализа крови при ревматоидном артрите выявляется содержание серомукоидов (сывороточных протеинов), иммуноглобулинов, пептидов. Если их концентрация превышает значения нормы, то врачи подозревают острое, прогрессирующее течение РА.

Так называется белок плазмы крови, относящийся к группе протеинов острой фазы, концентрация которых повышается при воспалительном процессе. С-реактивный белок вырабатывается в большом количестве во время иммунного ответа на проникновение в организм инфекционных или аллергических агентов. Обнаружение уровня этого диагностического маркера помогает дифференцировать РА от артритов невоспалительного характера. Количественное содержание С-реактивного белка необходимо для оценки активности воспаления. Этот критерий в дальнейшем позволяет отследить:
- результативность терапии;
- вероятность прогрессирования дегенеративно-дистрофических изменений в хрящевых, костных, соединительнотканных структурах.
Биохимический маркер не специфичен, так как не позволяет точно выяснить, что спровоцировало воспаление и ее локализацию. Уровень С-реактивного белка всегда увеличивается при аутоиммунных, бактериальных, вирусных патологиях. Но обнаружение этого изменения состава крови с высокой вероятностью указывает на развитие системной патологии, поражающей не только суставы, но и внутренние органы.
Важный диагностический маркер РА, обнаруживаемый в крови более чем у 80% пациентов. Ревматоидный артрит развивается при атаке иммунной системы на собственные клетки организма, принимаемые ею за чужеродные белки. Для их уничтожения она продуцирует огромное количество антител — ревматоидного фактора. Эти иммуноглобулины разрушают сначала синовиальную оболочку, а при отсутствии врачебного вмешательства вскоре поражают соединительные ткани внутренних органов.
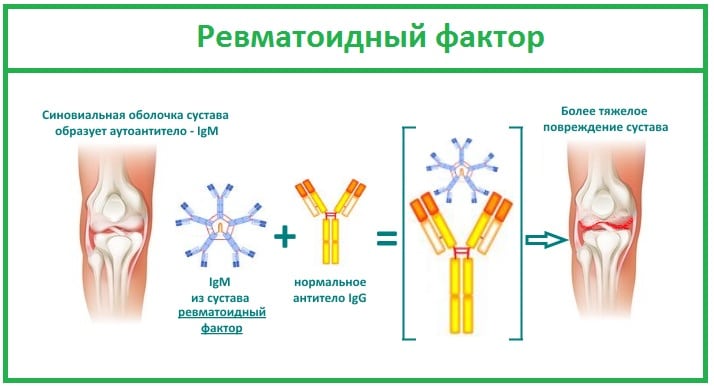
Ревматоидный фактор — один из важных диагностических критериев РА. Но является высокоспецифичным, но требует подтверждения данными, полученными при проведении инструментальных исследований. Дело в том, что высокий уровень ревматоидного фактора в крови характерен и для других заболеваний:
- системной красной волчанки;
- дерматомиозитов;
- васкулитов;
- склеродермии;
- бактериальных, вирусных, грибковых, паразитарных патологий.
Высокий уровень ревматоидного фактора на начальном этапе РА, когда суставы повреждены незначительно, является характерным признаком быстрого прогрессирования и тяжелого течения патологии. Этот критерий часто выявляется во время терапии для оценки ее эффективности.
В процессе аутоиммунной реакции продуцируются антинуклеарные антитела, предназначенные для атаки белковых ядер собственных клеток организма. Показанием для определения количественного содержания обычно становится высокий уровень СОЭ, указывающий на развитие воспалительного процесса. Маркер неспецифичен, так как выявляется и при других патологиях:
- коллагенозе, системной красной волчанке, поражающих соединительные ткани;
- склеродермии;
- гепатите;
- реактивном артрите.
С помощью уровня антинуклеарных антител удается косвенно подтвердить развитие РА. Это особенно ценно при его серонегативной форме с отсутствием ревматоидного фактора в крови.
Самый специфичный маркер, выявляющий при проведении биохимических анализов при артрите, — наличие в крови антицитруллиновых антител, вырабатываемых иммунной системой к циклическому цитруллиновому пептиду. Химическая структура цитруллина схожа со строением аминокислоты, входящей в состав белковой молекулы. Эти белки — строительные элементы суставной капсулы, которая атакуется иммуноглобулинами при РА.
Если в крови пациента обнаруживается повышенный уровень АЦЦП, то с более чем 90% вероятностью можно предположить развитие ревматоидного артрита. Выявление антицитруллиновых антител позволяет обнаружить суставную патологию на начальной стадии и сразу приступить к лечению. Ранняя диагностика РА помогает избежать тяжелейших осложнений, в том числе необратимого поражения внутренних органов. Но, несмотря на высокую специфичность маркера, в некоторых случаях повышенный уровень АЦЦП указывает на развитие других заболеваний, не связанных с опорно-двигательным аппаратом.
Проведения этих лабораторных анализов на ревматоидный артрит бывает достаточно для подтверждения диагноза. Но в ревматологии существует 7 критериев, позволяющих с высокой точностью установить аутоиммунную патологию. Это количество вовлеченных в воспалительный процесс суставов, симметричность их поражения, выраженность симптоматики, длительность течения заболевания. При обнаружении у больного 4 из 7 критериев пациенту выставляется окончательный диагноз.
Читайте также:


