Кто лучшия хирург по операциям на суставах
.jpg)
— Как столичная травматологическая служба поменялась в последние годы?
— У нас за последние годы произошел даже не скачок, а большой прыжок. Я в московских больницах работаю 41 год, и мне есть с чем сравнивать. Если посмотреть на то, что у нас есть сейчас, и на то, что когда-то было, — это несравнимые вещи. Когда в 1991 году я возвращался с форума Международного общества травматологов и ортопедов в Давосе (а это травматологическая Мекка, травматологи и ортопеды со всего мира съезжаются туда учиться), я чуть не плакал. Мне было так обидно, что мы еще неизвестно когда до этого всего дойдем. Я себе представить не мог, что пройдет 10–15 лет, и мы, российские врачи, начнем читать лекции в Давосе.
У нас роскошное оснащение, и шаг за шагом мы выходим на количество операций, принятое в других странах
На прошлой неделе у нас прошел курс, который раньше проводили только в Давосе, а теперь он проходит и в России. В нем участвовали и венгры, и голландцы. И если в 1990-х годах у нас на курсе было 80 процентов иностранных преподавателей и 20 процентов из России, то теперь — наоборот, потому что наш уровень очень поднялся.
Сейчас у нас роскошное оснащение, шаг за шагом мы выходим на количество операций, которое принято в других странах. Когда я начинаю рассказывать, что у нас за государственный счет ставят протезы, пластинки или стержни такого класса, наши коллеги за границей удивляются.

Мы думать не думали, например, что у нас будет столько качественных стоек для артроскопии, такое количество компьютерных томографий (КТ) и магнитно-резонансных томографий (МРТ). Когда мы в Москве говорим, что доктор назначил КТ или МРТ и оно будет сделано через четыре-пять дней, потому что нет спешки и можно распределить больных так, чтобы было удобно всем, это правда. У меня есть приятель в Лос-Анджелесе, у которого проблема с коленом. Он состоятельный человек с хорошей страховкой, но ему приходится ждать приема ортопеда три недели, еще три недели — КТ или МРТ.
— Как сейчас в Москве работает система реабилитации после травм?
— Как у нас раньше было? Пациент лежал в отделении, допустим, 14 дней до снятия швов. Если честно, с третьего дня ему хирург не нужен был. А хирургу приходилось учить больного ходить, заниматься с ним лечебной физкультурой, вместо того чтобы идти в операционную.
Теперь мы делаем по-другому. Больных прооперировали, на четвертый-пятый день их переводят в отделение реабилитации, где они проводят все те же 14 дней после операции. Но эти две недели ими занимаются специалисты по лечебной физкультуре, массажисты, физиотерапевты. И в результате в травматолого-ортопедическом отделении больные находятся не 14 дней, а пять. Это значит, что мы можем в три раза больше операций провести.

— Город предлагает мониторить нагрузку врачей, чтобы избавить их от хронических переработок. Что, на ваш взгляд, можно сделать, чтобы у доктора не было избыточной нагрузки?
— Можно сделать так, чтобы у врача была рациональная нагрузка. Каждый должен заниматься своим делом: хирург — оперировать, а реабилитолог — реабилитировать. Когда будет создана логистика управления и оснащения, тогда врачам будет легче.
Формирование госпитальных информационных систем сильно разгрузит нас. Сейчас город развивает систему информатизации здравоохранения. И когда появится городская база всех радиографических снимков, к которой можно обратиться за две минуты, а не бежать в офис организационно-методического отдела включать негатоскоп, конечно, доктору будет легче. Такая система создается.
Зарплаты выросли не только у врачей, но и у медсестер
Более рациональная система управления подразумевает и высокую зарплату. А московские зарплаты реально начали расти. И сегодня они совершенно не сравнимы с зарплатами не только региональных, но и федеральных учреждений. Часть докторов у нас получают зарплату из системы ВМП (высокотехнологичная медицинская помощь. — Прим. mos.ru), часть — за счет тех пациентов, которые обращаются за платными услугами. Причем зарплаты выросли не только у врачей, они и у медсестер увеличиваются. Зарплата операционных сестер приближается к 60–70 тысячам рублей в месяц. Поэтому все очень неплохо, с моей точки зрения.
У нас доктора не уходят почти. Травматологи, ортопеды — чрезвычайно востребованные специалисты. Люди месяцами, иногда годами ищут места. Я много видел хирургов, которые пришли в травматологию, но не видел ни одного травматолога, который бы ушел из травматологии-ортопедии в хирургию.

Московский врач должен знать, как устроена система здравоохранения в целом
Московский врач должен знать, есть ли у его пациента еще какие-то другие заболевания, понимать, как решить проблему с этим заболеванием совместно с иным специалистом. Обязан уметь общаться и находить доступ к мозгу и сердцу всех жителей мегаполиса.
Тестирование — это только первый этап. Потом врачи сдавали практическую часть, то есть им надо было на муляжах показать, как правильно выполнять то или иное действие или операцию по своей специальности. Потом — собеседование. Все этапы прошли 17 процентов врачей.
— Клинической базой кафедры общей и специализированной хирургии факультета фундаментальной медицины МГУ имени М.В. Ломоносова, которой вы заведуете, являются в том числе и отделения больницы № 29 имени Н.Э. Баумана. В ней создают неформальный центр хирургии верхней конечности. Почему он появляется именно в этом учреждении?
— Нельзя быть хорошим доктором во всем. Есть операции, к которым у тебя большая склонность. Например, мы выяснили, что в больнице имени С.С. Юдина есть люди, которые блестяще проводят сложные операции на стопах. Нельзя все больницы сделать ориентированными на стопу, но почему бы не сделать такую, которая стала бы экспертной?
То есть мы не станем для каждой из больниц покупать дорогостоящее оборудование, которое будет использоваться раз в году. Мы лучше соберем больных там, где есть хорошо наученные врачи-эксперты, доктора, правильное оснащение, и все это будет высококлассным. Неформальный центр стопы в больнице имени С.С. Юдина, куда мы направляем наиболее сложных больных, проводит 400 высокотехнологичных операций в год только на стопе.
Вот такой же центр хирургии верхней конечности мы создаем в больнице № 29 имени Н.Э. Баумана. В этой больнице есть отделение хирургии кисти. Пусть здесь врачи занимаются повреждениями и заболеваниями этой относительно небольшой области, но они будут в этом лучшими.
А рядом расположенное травматолого-ортопедическое отделение будет заниматься предплечьем, плечом, локтем. В центре будут применяться все самые современные технологии — от артроскопии и эндопротезирования до микрохирургии. А если поступит больной с каким-либо осложнением, помощь ему можно будет оказать в отделении гнойной хирургии, имеющем специализированный опыт работы именно с верхней конечностью.
В нашей профессии я почти не знаю операций, которые мы не могли бы сделать
— Смогут ли в ГКБ № 29 выполнять операции, которые раньше делали только за границей?

— Новое оборудование, которое получит больница, позволит сократить сроки пребывания в больнице?
— Безусловно, эти сроки сокращают новые технологии. Кто сейчас будет оперировать коленный сустав без артроскопии? Сейчас уже существуют комплексы для артроскопии и лучезапястного, и плечевого, и локтевого суставов. Кто 10 лет назад думал, что перелом лучевой кости в типичном месте нужно оперировать? Классическая схема — это 8–10 недель в гипсовой повязке, потом реабилитация. А мы сейчас такие переломы оперируем. Например, мой приятель получил перелом дистального метаэпифиза лучевой кости. Мы его прооперировали, и он сам стал проводить операции уже на шестой день после нашего вмешательства.
Никто не хочет долго лежать в больнице, поэтому в московских клиниках созданы стационары кратковременного пребывания, чтобы пациент мог находиться в больнице буквально один день.
История больницы № 29 имени Н.Э. Баумана началась в 1864 году с небольшой общины сестер милосердия. Сегодня это современная многопрофильная высокотехнологичная клиника, где в год лечат больше 30 тысяч пациентов
— У вас есть несколько патентов на изобретения. Что это за работы?
— Их, по-моему, 11. Я горжусь тем, что моя первая печатная работа была авторским свидетельством. То есть я не статью успел написать, а получил авторское свидетельство на способ диагностики забрюшинной гематомы у больных с переломами таза, основанный на степени смещения мочевого пузыря.
— Вы врач в пятом поколении, профессор и хирург — в четвертом. Вы сразу решили идти в эту профессию?
— Я оканчивал химико-математическую школу, поэтому у меня были какие-то сомнения, но довольно быстро они развеялись.
— Почему именно травматология?
— С одной стороны, если следовать почти официальной версии, мой дед (профессор Яков Григорьевич Дубров. — Прим. mos.ru.) — один из создателей этой специальности, отец (профессор Эрик Яковлевич Дубров. — Прим. mos.ru.) докторскую защищал как травматолог-ортопед. С другой стороны, темперамент. Я всю жизнь шутил: сделав операцию на органах брюшной полости, потом всю жизнь можете мучиться неизвестностью: чем все это закончится. А здесь все проще: ты сшил сухожилия и видишь, что пациент на следующий день после операции может двигать пальцем.
Но это шутки, а на самом деле в этой работе много разнообразия. Я всю жизнь интересовался сочетанной травмой. И травмы, и пациенты разные. Нам удалось выстроить систему помощи больным, которые одновременно нуждаются в знаниях нейрохирургов, хирургов, травматологов-ортопедов, терапевтов. И нередко травматолог-ортопед должен стоять во главе этой команды.
Ортопедия – медицинская дисциплина, в основу которой положено изучение, лечение, профилактика различных функциональных нарушений и анатомических дефектов костно-мышечного аппарата, являющихся врожденными аномалиями, осложнениями травм или последствиями патологий. Ортопедических диагнозов, как и людей, страдающих от них, сегодня просто невообразимое количество. Это – обширная группа весьма коварных заболеваний, поражающих кости и суставы конечностей, связки, мышцы, сухожилия, позвоночник. Под их удар попадают те наиважнейшие структурные единицы организма, которые отвечают за самые важные функции – опорные и двигательные способности человека. По части лечения заболеваний опорно-двигательного аппарата (ОДА) специализируются ортопеды, ортопеды-травматологи.
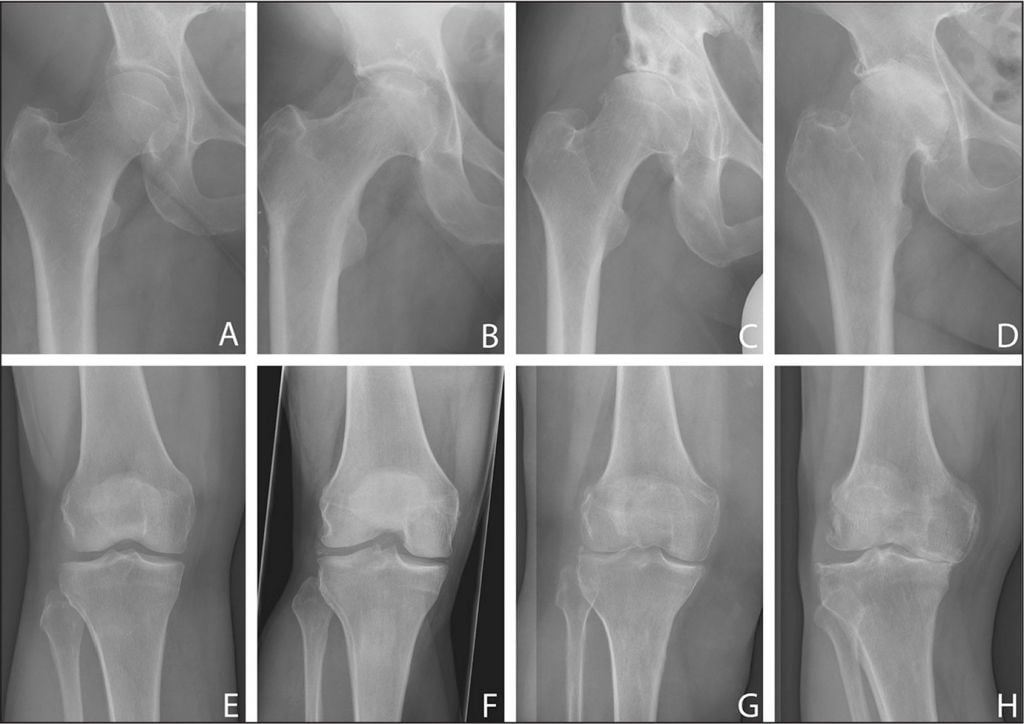
Динамика возрастных изменений крупных суставов нижних конечностей.
Статистика свидетельствует, что патологиями костно-мышечной системы разного характера и степени тяжести страдает до 80% населения планеты. При этом основная возрастная категория лиц с подобными проблемами – трудоспособная часть населения, возрастом 30-50 лет. Достаточно распространены заболевания, в частности артрозы и остеопороз, и среди пожилых людей. Основная опасность травматических, дегенеративных, системных поражений скелета и мышц состоит в том, что они сопряжены высокими рисками инвалидизации.


У вас есть цель попасть к одному из лучших ортопедов России или зарубежных стран, но вы не владеете информацией о них? Мы специально составили для вас рейтинги ведущих врачей мира. Люди, о которых мы расскажем, – избранные врачи-ортопеды, которые не просто имеют высокую квалификацию в дипломе и награды, украшающие стены кабинетов, а подтверждают владение своей профессией на деле.
- Они известны в кругах мировой ортопедии, из года в год показывают блестящие результаты на профессиональном поприще. Многие из них являются победителями в официально проводимых областных, государственных и международных специализированных конкурсах. Они собирали и продолжают собирать вокруг себя максимальную аудиторию благодарных пациентов.
- Специалисты обладают такими редкими качествами, как всесторонне и многогранно мыслить, находить и продуктивно реализовывать неординарные решения в диагностике и терапии ортопедической болезни.
- Они активно вносят вклад в развитие и совершенствование ортопедотравматологической отрасли, являются авторами множества изобретений, рационализаторских предложений, организаторами и участниками клинических исследований.
- В одном лице каждого из указанных в рейтинге ортопедов присутствует одновременно и мегаталантливый врач, и, в некотором роде инженер, шахматист-гроссмейстер, конструктор, что для данной области медицины представляет огромную ценность.
Итак, знакомимся с именами, досье, координатами образцовых докторов, через которых прошли и благополучно восстановились, значительно улучшили качество жизни, обрели счастье и здоровье тысячи пациентов.
Рейтинг российских врачей
Рейтинг зарубежных специалистов
Особого уважения заслуживают доктора, специализирующиеся в ортопедии, отдельных зарубежных стран. Мы осуществили выборку врачей из стран с наилучшим развитием ортопедотравматологического направления медицины и наивысшим уровнем оказания подобной помощи больным. Поэтому рейтинги будут формироваться по странам с указанием в них ведущих специалистов.
Вы только вернулись из травмпункта. Вы или ваш ребенок подвернули ногу и почувствовали щелчок. Обратиться в травмпункт, если вы не можете нормально ходить, вполне нормальное решение. Там вам сказали, что это может быть повреждение связок или разрыв передней крестообразной связки (ПКС). Наверняка у вас появится много вопросов.
- Насколько это неотложная ситуация?
- Нужна ли операция?
- Какая нужна операция?
- Что нужно делать, чтоб быстрей вернуться в строй?
- Как это повлияет на дальнейшую жизнь?
В подобной ситуации среди ваших друзей, которые далеки от медицины, может оказаться много экспертов в этих вопросах. И каждый вам обязательно посоветует, что делать.
Вы обратитесь и к интернету, и вскоре вопросов станет еще больше, чем тогда, когда вы только начали свое онлайн-расследование. К сожалению практичные, простые для понимания и подкрепленные доказательствами ответы не всегда можно найти в Google.
Риск разрыва ПКС наиболее велик при неконтактных спортивных травмах, например, в результате резкого подворачивания коленного сустава, изменения направления движения. Если спортсмен при этом ощущает щелчок, колено начинает отекать, появляется ощущение нестабильности, вероятность разрыва еще выше. Если в результате травмы у вас появилась боль, отек, вы не можете ходить, наиболее вероятно, что у вас одно из трех следующих повреждений:
Бывают и другие травмы, но именно эти три чаще всего встречаются в описанных обстоятельствах.
Разрывы ПКС сегодня встречаются все чаще. Причиной увеличения частоты разрывов ПКС у взрослых является тот факт, что все больше людей продолжают заниматься спортом уже в зрелом возрасте. У детей частота разрывов ПКС также растет ввиду наличия определенных проблем в занятии одиночными видами спорта, отсутствия сезонности в занятиях и отсутствия адекватных программ профилактики.
Так, если ваш маленький спортсмен круглый год играет в футбол или работает с тренером, не пропуская ни одного сезона или не меняя характера нагрузок, чтобы дать организму восстановиться, риск разрыва ПКС значительно возрастает. Как мышцам после тяжелой работы, так и связкам требуется определенное время для восстановления.
Если вы получили серьезную травму коленного сустава, рекомендуем как можно скорее обратиться в травмпункт. Если нет возможности сделать это сразу, можно это сделать на следующий день. Фиксация коленного сустава не обязательна, если вы пользуетесь костылями, однако с зафиксированным коленным суставом вам может быть легче. Атрофия и слабость четырехглавой мышцы развиваются достаточно быстро. Поэтому начинать движения в коленном суставе и тренировать четырехглавую мышцу нужно как можно раньше. Физиотерапия сразу после травмы является очень важным компонентом лечения. Контрактура после травмы ПКС является весьма значимой проблемой, поэтому мы не рекомендует фиксировать коленный сустав слишком долго.
НЕТ. Не все разрывы ПКС требуют операции. Многие пациенты с поврежденной ПКС не испытывают вообще никаких проблем. Когда к нам впервые обращается пациент с разрывом ПКС, мы обсуждаем с ним целый ряд вопросом, чтобы понять, будет ли в его случае эффект от операции или можно обойтись без нее. Важными с этой точки зрения вопросами являются:
- Ваш возраст
- Ваша физическая активность
- Вид спорта, которым вы занимаетесь
- Ваши цели и ожидания
- Испытываете ли вы ощущение нестабильности в коленном суставе
- Результаты вашего обследования
Если вы смотрели Зимние олимпийский игры 2017 года, то может быть видели выступление одной горнолыжницы, у которой разорвана ПКС. Многие из нас не будут испытывать проблем, если сохранена стабильность коленного сустава. Консервативное лечение включает интенсивную программу физиотерапии, направленную на восстановление силы мышц, стабильности коленного сустава, ну и, если так можно сказать, веры с себя. Пациентам, работающим на высоте, скалолазам и т.д. возможно лучше будет рекомендовать операцию, поскольку даже единственный эпизод нестабильности коленного сустава у этих людей может привести к катастрофическим последствиям.
Большинство пациентов, получающих консервативное лечение, возвращаются к нормальному активному образу жизни. Вы сможете бегать, кататься на велосипеде, плавать, играть в парный теннис, может быть кататься на лыжах, играть с детьми. Вам можно практически все, если вы чувствуете, что ваше колено стабильно.
Если мы выбираем консервативное лечение, будут ли у вас какие-либо ограничения? Возможно. Может быть вы не сможете заниматься такими видами спорта, как горные лыжи, футбол или баскетбол.
Существует несколько типов операций при разрывах ПКС. Ранние результаты шовного восстановления ПКС весьма многообещающи, однако окончательного мнения в этом вопросе пока нет. Золотым стандартом на сегодня остается реконструкция ПКС. Чтобы сформировать новую связку, мы используем трансплантат.
Число имеет значение. Чем больше хирург делает таких операций, тем меньше у него осложнений. Хирург должен делать эти операции постоянно, а не от случая к случаю.
Долгая! Намного дольше, чем вы думаете. Большинство спортсменов возвращаются к тренировкам только по истечении 8-9 месяцев после операции или даже дольше. Может случиться так, что к занятиям спортом вы сможете вернуться только через год. Если позволить спортсмену вернуться к тренировкам слишком рано, риск разрыва новой ПКС крайне высок. Большинство детей и их родителей слишком рано начинают считать, что они уже готовы вернуться к занятиям спортом. Однако необходимо потерпеть еще немного, ведь слишком много крови, пота и слез вы вложили в эту реабилитацию. Если вы начнете заниматься слишком рано, все усилия могут оказаться напрасными.
Если вам ответят, через полгода или раньше, значит вы не в том месте.
Есть четкие критерии, когда можно вернуться к тренировкам. Если вы соответствуете всем этим критериям, значит риск повторной травмы минимален. Если нет, то риск можно оценить, как 50/50, и это неправильно.
Как и любая другая операция, реконструкция ПКС не лишена рисков. Риски эти невысоки, но и не равны нулю. Есть риск, что результат операции будет не таким, как ожидается. Есть риск инфекции. Некоторые инфекционные осложнения требуют удаления новой ПКС. Есть риск тромбоза. С тем, чтобы минимизировать этот риск, многие из нас назначают в послеоперационном периоде антикоагулянты. Многие хирурги перед имплантацией обрабатывают трансплантат ПКС раствором антибиотика. У детей существует риск повреждений ростковой зоны кости. Всегда существует риск развития остеоартроза, и операция нисколько не уменьшает этот риск.
Инфекция, контрактура, несостоятельность связки, сохранение ощущения нестабильности, риск повторного повреждения, тромбоз глубоких вен.
Я надеюсь, что теперь вы владеете некоторой исходной информацией о повреждениях ПКС, и понимаете, что вас должно интересовать при беседе с хирургом. Эти вопросы можно даже записать и затем обсудить со своим хирургом. Это немаловажный пункт.
В нашей клинике мы широко применяем артроскопию и другие малоинвазивные методы лечения патологии коленного сустава. Операции проводятся на ультрасовременном медицинском оборудовании с использованием качественных и зарекомендовавших себя расходных материалов и имплантов от крупных мировых производителей.
Однако результат операции зависит не только от оборудования и качества имплантов, но и от навыка и опыта хирурга. Специалисты нашей клиники имеют большой опыт лечения травм и заболеваний данной локализации в течении многих лет.
A post shared by Ортопед-травматолог,к.м.н.🎓 (@dr.bessarab) on Aug 28, 2017 at 12:46pm PDT
Возможно лечение по квотам!
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Артроскопическая реконструкция передней крестообразной связки коленного сустава — 89500 рублей
- Пребывание в клинике (стационар)
- Анестезия (эпидуральная)
- Артроскопическая операция
- Расходные материалы
- Импланты (биодеградируемые винты или пуговицы) от ведущих зарубежных производителей
* Анализы для госпитализиации и послеоперационный ортез в стоимость не входят
PRP-терапия, плазмолифтинг при заболевании и травмах коленного сустава — 4000 рублей (одна инъекция)
- Консультация специалиста, к.м.н.
- Взятие крови
- Приготовление обогащенной тромбоцитами плазмы в специальной пробирке
- Введение обогащенной тромбоцитами плазмы в пораженную область
Внутрисуставное введение препарата гиалуроновой кислоты (без стоимости препарата Дьюралан) — 1000 рублей
- Местная анестезия
- Введение препарата гиалуроновой кислоты Дьюралан
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Пункция коленного сустава
- Внутрисуставное введение препарата гиалуроновой кислоты (при необходимости)
- Снятие послеоперационных швов
История отчаявшейся пациентки
вчера в 19:42, просмотров: 2871
Врач-травматолог Глумаков Артур Ярославович из "Открытой клиники" на проспекте Мира рассказал о примечательном случае из своей практики. "В первую очередь ко мне обращаются пациенты, которых беспокоят суставные боли. Нередко травматологические проблемы пересекаются с неврологическими, поэтому, если болит сустав, люди идут либо к травматологу, либо к неврологу. Как-то раз ко мне на прием пришла женщина около 50 лет с жалобами на боли в области тазобедренного сустава, которые мучили ее на протяжении пяти лет.

Ее беспокоили постоянные боли ноющего характера, которые докучали и днем, и ночью, во время сна. У нее была долгая история обращений к разным врачам.
Начала она со своей районной поликлиники, где прием вел ревматолог. Доктор назначил ей биохимический анализ крови, который показал небольшое превышение уровня мочевой кислоты. На основании данных всего лишь этого анализа врач поликлиники поставил ей диагноз ревматоидный артрит. Соответственно, ей назначили лечение от этого серьезного аутоиммунного заболевания шаблонными и малоэффективными препаратами.
Повторяю, полноценную лабораторную диагностику ей не провели. Полноценных инструментальных исследований, УЗИ или рентгена, не выполнили. Точнее, ей сделали рентгеновский снимок только области сустава, который в этой ситуации малоинформативен, а не обзорную рентгенографию бедра, позволяющую оценить обе стороны и состояние костей. К сожалению, даже многие травматологи ограничиваются снимком головки сустава, и не видят впадины, не смотрят сочленения и гребни, откуда могут происходить боли.
В общем, долгое время она по назначению врача принимала алопуринол без эффекта, боли снимала нестероидными противовоспалительными средствами. Спустя год она привыкла к болям и уже почти решила, что надо терпеть. Но все-таки периодически она обращалась за консультациями в частные центры, где занимаются и оперативной, и консервативной деятельностью. Где-то ее посылали к мануальщику; где-то переадресовывали к физиотерапевту.
А хирурги не мелочились и рекомендовали сразу замену сустава, хотя по снимку не было ни изменений ткани, ни костных разрастаний, словом, не было оснований для хирургического лечения. Она отказывалась: она работала, а поэтому не могла себе позволить период реабилитации после такой операции на 3-6 месяцев. Все это время она была бы не ходячей.
И вот она случайно попала ко мне на прием. Начали мы с банального осмотра, им в данном случае и закончили. У женщины оказалось обычное функциональное (приобретенное) укорочение нижней конечности.
Случается, что люди рождаются с такой атомической особенностью, но это был не ее случай. В результате физических нагрузок бедро сместилось, что вылилось в укорочение тазобедренного сустава на 2 сантиметра.
При такой патологии пациенту подбирается ортопедическое изделие: или стельки, или ортопедическая обувь. Я порекомендовал ей правильную обувь, закрытую, с подъемом пятки более двух сантиметров, и стельки. В течение двух недель мы добавили мануальные техники и привели в порядок мышцы, окружающие таз. И в течение месяца мы вернулись к той же длине ноги.
К сожалению, за эти годы у пациентки развилось истощение хряща, и для восстановления мы проделали уколы плазмы и гилауроновой кислоты. И пока раз в год-полтора делаем инъекции гилаурона. Воспаления активного, к счастью, не было, что позволяет лечить таких пациентов по упрощенной схеме и достигать длительного эффекта.
Не удивляйтесь, такие случаи происходят очень часто. В практике травматолога – буквально через одного. Укорочение может быть невыраженным, полсантиметра, сантиметр. И эта проблема довольно легко решается. При стойком спазмировании тазобедренного сустава укорочение может достигать и 2 сантиметров, как у этой женщины.
Но сегодня многие врачи даже не раздевают пациента, посмотрят рентгеновский снимок – и все. А я в своей практике не раз убеждался, что знакомиться нужно не с диагнозом пациента и не с его анализами, а с его телом. По осмотру сразу можно понять, физическим трудом занимается человек или умственным, подвержен ли гиподинамии или нет.
Доктор должен уметь читать язык тела. Всех студентов медвузов ведь учат – надо смотреть пациента. Но сейчас есть и МРТ, и КТ, и многие врачи сводят осмотры к тому, что оценивают снимки и лабораторные исследования, считается, что это нормально. А полноценный осмотр никто не отменял. Ведь пациентка, о которой я рассказываю, побывала у двух или трех неврологов. Некоторые неврологи говорили, что это остеохондроз с поражением седалищного нерва. И ей делали блокады в поясницу и ягодицу, думая, что это симптом грушевидной мышцы. А надо было убрать спазм - и проблема решилась бы.
При болях в области поясницы и тазобедренного сустава всегда нужно обращаться и к неврологу, и к травматологу. И самое важное – пациенты должны обращать внимание, как с ними общаются. Консультация не должна сводиться только к тому, чтобы с ними поговорили или посмотрели только их снимки. Вас должны осмотреть! Вы должны раздеться до нижнего белья, и доктор должен правильно оценить соотношение частей вашего тела. Это называется пропедевтика.
Все старые клиницисты считают, что это - 90% осмотра. Но сегодня этому уделяют все меньше внимания. В поликлинике ведь отведено 8 минут на консультацию, а нужно минут сорок. Я стараюсь уделять как можно больше времени на осмотр. Если доктор на вас не смотрит, а говорит, что знает все по снимкам, маловероятно, что ваша проблема решится в полной мере. Снять симптом - это проще простого. А вот убрать причину заболевания - это нужно постараться".
Опубликован в газете "Московский комсомолец" №28293 от 23 июня 2020 Тэги: Клиники, Анализы
Читайте также:


