Лактационный мастит это что за инфекция

Что такое лактационный мастит?
Лактационный мастит – инфекционное заболевание молочных желез, обусловленное процессом лактации у женщин в послеродовой период. Симптоматические проявления всегда явные, сопровождаются болезненными узловыми уплотнениями в груди, отечностью, покраснением, интоксикационным синдромом.

Лактационный мастит – серьезное осложнение во время грудного вскармливания
Возникновение воспаления имеет определенный механизм. Основным фактором является лактостаз – застой молока в млечных протоках любого генеза. На фоне лактостаза возникают размножение бактериальной микрофлоры и инфекционный процесс. Воспаление представлено двумя фазами – повреждения и восстановления протоков.
При отсутствии адекватной терапии инфекция быстро охватывает соседние ткани. Патогенные среды провоцируют брожение в млечных протоках, интоксикацию организма, еще большее свертывание молока. В результате грудь женщины распухает, отекает, возникает болезненность и покраснение кожных покровов.
Причины
Основная причина инфекции – жизнедеятельность патогенной бактериальной микрофлоры. Возбудителями воспаления чаще становятся золотистый стафилококк, синегнойная палочка, клебсиелла. Реже воспаление провоцируют протей, кишечная палочка и иные кокковые микроорганизмы. Предрасполагающими к развитию лактационного мастита у женщин факторами являются:
- лактостаз;
- повреждения сосков и ареол;
- анатомия сосков и области ареол (втянутые, обширные, выпуклые);
- инфекционные очаги любой другой локализации;
- нарушение техники лактации, неправильное сцеживание;
- неадекватное экстренное прекращение лактации сразу после родов (перетяжка тугим бинтом, редкие сцеживания);
- отсутствие нормальной гигиены молочных желез.
Ключевую роль в формировании лактационного мастита имеют инфекции мочеполовой системы и урогенитальных путей, обострение почечной недостаточности с воспалением почек, почечных структур.
Повлиять на патологический процесс способны стрессовые факторы, простудные заболевания, отягощенная беременность и необходимость сцеживания при помощи специальных приспособлений.
Симптомы
Учитывая, что пусковым механизмом к развитию лактационного мастита становится лактостаз, можно выделить ряд ранних признаков:
- болезненное набухание молочных желез;
- появление узловых новообразований в области млечных протоков (очаги закупорки);
- тяжесть в груди.
Сложность диагностики на самой ранней стадии заключается в схожести ощущений при набухании груди и неправильном сцеживании. При игнорировании ситуации очень быстро формируется мастит со следующими симптомами:
- тяжесть и пульсирующая боль в груди;
- повышение температуры тела, общее недомогание, тошнота, рвота;
- увеличение объемов молочной железы;
- покраснение кожных покровов в очаге инфильтрации.
При любом контакте с молочной железой женщина ощущает сильную боль, сцеживание не приносит облегчения, несмотря на уменьшение объемов молока. Воспалительный процесс активно развивается, приводя к гнойному маститу.
Гнойный мастит
Острая форма при активности гноеродных бактерий на фоне грудного вскармливания характеризуется формированием узлового уплотнения. При прощупывании новообразование имеет четкие очертания. Структура и распространенность инфильтративных очагов изменяются в зависимости от стадий патологического процесса.

Лечение неосложненного мастита консервативное, гнойного и тяжелых форм – оперативное.
При гнойной форме отечность и покраснение кожных покровов железы не усиливаются, болезненность сохраняется, иногда даже ослабевает. Существует ряд следующих симптоматических проявлений:
- резкое ухудшение самочувствия;
- озноб, высокая температура;
- повышенная потливость;
- изменение оттенка молока (от сероватого до зеленого, иногда с примесью крови);
- ухудшение аппетита, сна.
Гнойный мастит развивается спустя несколько суток с момента острой фазы заболевания. При отсутствии терапии патологическое состояние приводит к абсцессу, сепсису, гангрене, вплоть до летального исхода.
На период гнойного поражения млечных протоков кормление грудью важно прекратить. Послеродовой мастит без симптоматических проявлений и неинфекционной природы может пройти самопроизвольно.
Диагностика
Лактационный мастит – показание для посещения маммолога, хирурга, инфекциониста, онколога. При необходимости требуется консультация анестезиолога-реаниматолога. Взаимосвязь с лактацией и постродовым периодом упрощает диагностику мастита.
В последнее время отмечаются случаи поздних, субклинических, латентных и стертых форм мастита, поэтому необходимо проведение дифференциальной диагностики. Существует ряд следующих методов:
- анализы крови (важны показатели СОЭ, лейкоцитов, нейтрофилов);
- анализ мочи (белок, лейкоциты, эритроциты, примеси, плотность);
- УЗИ молочных желез;
- анализ грудного молока на бактериологический посев;
- пункция.
Пункционная биопсия назначается в крайнем случае, когда диагноз сомнителен, а симптомы указывают на течение иного патологического процесса, включая злокачественные новообразования.
Лактационный мастит всегда дифференцируют от лактостаза, воспаления кисты, маститоподобного рака, атеромы, иных доброкачественных и злокачественных новообразований. В сложных случаях прибегают к магнитно-резонансной томографии, КТ-диагностике.
Лечение
На время лечения кормление младенца прекращают. О полном прекращении лактации говорят при присоединении серьезных осложнений, быстрой прогрессии патологического процесса, гангрене, постоперационной устойчивости патогенных сред к антибактериальной терапии, нарушении функции внутренних органов и систем.

Острый лактационный мастит всегда имеет яркую симптоматическую картину, что позволяет быстро начать своевременное лечение
Схема лечения включает в себя назначение следующих препаратов:
- антибиотики для подавления активности патогенной микрофлоры (фторхинолы, цефалоспорины, пенициллины);
- противогрибковые средства для профилактики дисбактериоза и кандидоза;
- антигистаминные препараты для предупреждения аллергических реакций на фоне приема следующих препаратов;
- иммуномодуляторы для усиления системного иммунитета.
Инфузионная терапия требуется при осложненном послеродовом мастите, подразумевает введение коллоидных растворов и составов на основе белка, декстранов, гормонов. Острый мастит нередко требует хирургического вмешательства с последующей санацией и дренированием очага нагноения.
Своевременное хирургическое вмешательство обеспечивает хороший эстетический результат, исключает дальнейшее распространение инфекции. При этом сохраняется целостность паренхиматозной ткани молочной железы. Клинические рекомендации включают в себя охранительный режим, прием медикаментозных препаратов, налаживание техники сцеживания.
Прогноз при лактационном мастите при условии своевременной терапии благоприятный. Во многих случаях удается сохранить грудное вскармливание. В противном случае повышаются риски инфекционно-токсического шока, вовлечения в патологический процесс внутренних органов и систем женщины, заражения ребенка. Отдаленные постоперационные последствия выражаются в формировании кальцинатов и рисков образования опухолей. Профилактика заключается в адекватной технике сцеживания, исключении провоцирующих воспаление факторов.
Лактационный мастит – это воспалительное заболевание молочной железы, которое возникает после родов.
Чаще всего появляется в первые 2 недели кормления ребенка, реже - в более поздние сроки. Развивается, примерно, у 5-8% женщин после рождения ребенка, из которых около 80% - первородящие женщины и 25 - 36% - женщины, ставшие мамами повторно.
Почему развивается мастит?
Патологические состояния ребёнка (короткая уздечка языка, врожденные аномалии, недоношенные);
Выделяют несколько стадий развития лактационного мастита, каждая из которых имеет свои особенности:
1) Наполнение груди - молоко легко вытекает, температура тела не повышена.
На этой стадии необходимо своевременное и правильное прикладывание ребенка.
2) Нагрубание – выделение молока из молочной железы затруднено, появляются эпизоды повышения температуры тела до 37,5 С.
На этой стадии необходимо:
- частое и правильное прикладывание ребенка с чередованием поз для кормления;
- применение способов, облегчающих выделение молока: теплый душ, прикладывание теплого влажного полотенца к груди на 2-3 мин, легкий массаж спины и шеи, выпить тёплый вкусный напиток;
- ограничить влияние стрессовых факторов.
Эти меры направлены на увеличение выработки окситоцина в организме женщины, что становится достижимым, если мама испытывает положительные эмоции.
3) Лактостаз - грудь на ощупь горячая, кожа лоснящаяся, определяются плотные участки. Стадия может длится около суток.
На этой стадии вышеперечисленные меры дополняют:
- размягчение плотных участков массажными движениями до и во время активного сцеживания/кормления;
- если такое состояние длится более 12 ч., то после кормления к молочным железам прикладывают прохладное полотенце на 3-5 мин.;
- прикладывание ребенка к груди таким образом, чтобы его подбородок смотрел в сторону уплотненного участка;
- приём витаминов группы В и С.
4) Неинфекционный мастит. Развивается через 24 -36 ч., если не удалось справиться с процессом на стадии нагрубания. Температура тела повышается до 38-39С. Гриппоподобное состояние.
На этой стадии применимы все вышеперечисленные меры.
5) Инфекционный мастит. Развивается через 48-72ч. Часто возбудителем является золотистый стафилококк. Эта стадия протекает с повышением температуры тела не ниже 39 С, ознобом, слабостью, грудь болезненна по всей поверхности, сцеживание не приносит облегчения, кожа красного цвета.
На этой стадии необходимо вышеперечисленные меры дополнить лекарственным лечением:
- антибиотики пенициллинового ряда (т.к. не требуют прерывания грудного вскармливания).
6) Абсцесс, флегмона. Обследование и лечение этого осложнения проходит в условиях хирургического отделения.
Что делать если появились трудности с лактацией:
На первых этапах появления трудностей с грудным вскармливанием обратитесь за квалифицированной помощью к врачу-маммологу. Своевременная медицинская помощь предупреждает развитие более тяжелых состояний. Специалист проведет осмотр и пальпацию молочных желёз, УЗИ молочных желёз и регионарных лимфоузлов (рис.1). При подозрении на инфекционный процесс врач назначает общий анализ крови, бактериологический посев молока. При абсцессе может понадобиться пункция.
Рис.1. Ультразвуковая картина абсцесса молочной железы
Профилактика:
· Ношение специального белья для кормящих женщин.
· Регулярное правильное прикладывание ребенка.
· Не сцеживать дополнительно грудь после кормления.
· После каждого кормления - воздушные ванны по 5-7 минут.
· При возникновении трещин и инфицирования сосков - своевременное лечение.
Лактационный мастит – это воспаление молочной железы, которое возникает в период после родов на фоне кормления грудью. Статистика указывает на то, что заболевание развивается у 0,5-6% женщин, родивших ребенка.
Более чем у 57% пациенток патологический процесс манифестирует в первые 3 недели после родоразрешения. Причем около 78% от всех заболевших – это первородящие мамы или женщины, которые впервые прикладывают ребенка к груди.
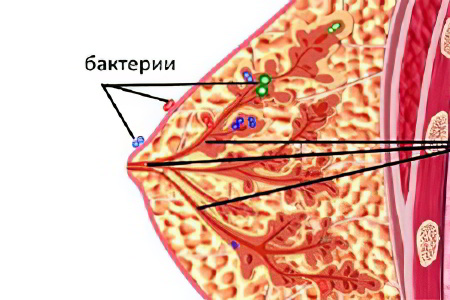
Лактационный мастит чаще всего провоцирует золотистый стафилококк, он высеивается у 90,8% пациенток. Лишь у 2,5% женщин заболевание ассоциируется с иными микроорганизмами.
Причины лактационного мастита

Особенности анатомии молочной железы и значительное повышение ее функциональной активности в период после появления ребенка на свет, а также ухудшение иммунных сил приводит к тому, что риск развития мастита возрастает.
Молочная железа состоит из долек, в ней присутствует жировая ткань, имеется множество полостей, протоков и лимфатических сосудов. Поэтому процесс воспаления довольно быстро распространяется по тканям груди, а серозное содержимое и скопившийся инфильтрат в кратчайшие сроки становится гнойным. В этом случае заболевание принимает затяжное течение, а также повышается риск развития сепсиса.
Установлено, что в 85,8% случаев маститу предшествует лактостаз, а если у женщины воспаление имеет гнойное течение, то застой молока до его развития наблюдался всегда.
Как было сказано, основными микроорганизмами, которые провоцируют развитие мастита, выступают стафилококки. Однако не исключено попадание бактерий в ткани железы с током крови. В этом случае мастит может быть вызван, например, кишечной палочкой или бета-гемолитическим стрептококком.
Кроме застоя молока, спровоцировать лактационный мастит могут трещины сосков, через которые проникает инфекция. Поэтому профилактика подобных повреждений является важным фактором предупреждения заболевания. Основная причина появления трещин – это неправильное прикладывание ребенка к груди, когда малыш не полностью захватывает сосок губами. Усилить трещины может некачественный уход за грудью, а также вынужденное сцеживание молока с неполным опорожнением.
Местные анатомические дефекты молочной железы также способствуют развитию мастита.
Среди таких дефектов выделяют:
Плоский, втянутый и дольчатый сосок.
Наличие грубых рубцовых изменений тканей соска из-за перенесенных хирургических операций на груди в прошлом.
При нормальном течении беременности происходит угнетение иммунологической системы женщины, что является вполне закономерным процессом и объясняется длительным сосуществованием двух организмов. Спустя неделю после перенесенных родов все показатели иммунитета должны прийти в норму. Однако на практике у 84,4% женщин беременность или роды протекают с теми или иными осложнениями. Чем тяжелее эти осложнения, тем больше страдает иммунитет, соответственно, тем тяжелее будет течение воспаления.
Поэтому не стоит исключать такие факторы риска развития лактационного мастита, как:
Угроза прерывания беременности.
Выраженные кровопотери во время родов.
Ручное отделение плаценты, травмы во время родовой деятельности.
Послеродовые осложнения (кровотечение, лихорадка, обострение имеющихся заболеваний).
Все эти состояния сказываются на работе иммунной системы и создают благоприятные условия для развития воспаления.
Если рассматривать возможных носителей золотистого стафилококка, то ими могут быть взрослые люди, например, сотрудники родильного дома, соседки по палате, родственники женщины. Причем они могут не иметь выраженных симптомов, указывающих на присутствие стафилококковой инфекции в организме. Как показывает практика, от 20 до 30% людей являются носителями золотистого стафилококка.
Новорожденный тоже иногда выступает источником инфекции. У него могут наблюдаться воспалительные процессы в ротовой полости, в области зева, в носоглотке, что представляет опасность для здоровья малыша и матери.
Симптомы мастита

Так как именно лактостаз является пусковым механизмом, провоцирующим мастит, то следует знать его основные симптомы. На него указывают следующие признаки: увеличение груди в объеме, уплотнение долек, незначительное повышение температуры тела. Если не устранить застой молока за трое суток, то количество микробов в молочной железе возрастет то высоких значений, что, в конечном счете, приведет к развитию мастита.
Симптомы развития мастита можно выделить следующие:
Острое начало болезни с появлением ощущения тяжести в области молочной железы и болью. Эти симптомы возникают в первые несколько часов от манифестации заболевания.
Самочувствие женщины ухудшается, температура тела повышается до 37,5-38 градусов.
Возникает общая слабость.
Молочная железа увеличивается в размерах, кожа на ней краснеет. Гиперемия может быть умеренной, либо едва заметной.
Во время прикосновения к груди женщина чувствует боль.
Кормление ребенка доставляет дискомфортные ощущения.
Сцеживание молока не приносит облегчения, хотя его объемы уменьшаются. Во время сцеживания женщина испытывает боль.
Если женщина не получает своевременного лечения, то в молочной железе начинает формироваться болезненное уплотнение – инфильтрат. При пальпации прощупываются его четкие границы. При этом кожа молочной железы не становится более гиперемированной, отечность не развивается.
Спустя 3-4 дня манифестирует гнойный мастит.
Он характеризуется следующими симптомами:
Значительное ухудшение самочувствия;
Повышение температуры тела до 39-40 °C;
Бледность кожных покровов;
Появление сильных болей в груди;
Сильное покраснение кожи груди;
Увеличение инфильтрата в размерах;
Появление трудностей со сцеживанием молока;
Присутствие гноя в молоке.
Если гнойный мастит не лечить, то он будет быстро прогрессировать и приведет к абсцессу и гангрене тканей молочной железы.
Различают острый послеродовой мастит, который развивается на фоне отсутствия симптомов застоя молока. Если он имеет неинфекционную природу, то возможно самопроизвольное выздоровление. Уплотнение рассасывается, боль стихает.
Негнойный мастит имеет две формы: серозный и инфильтративный. Серозная стадия характеризуется застоем молока, появлением тяжести в груди. При этом общее состояние женщины не нарушается, температура тела не повышается.
Инфильтративная форма характеризуется появлением болезненного уплотнения. Если не избавиться от мастита на этом этапе, то болезнь перейдет в гнойную форму (деструктивную фазу).
Различают следующие формы гнойного мастита:
Абсцедирующий мастит. В тканях молочной железы формируются полости, заполненные гноем. При пальпации инфильтрата ощущается переливание жидкости.
Флегмонозный. Грудь сильно отекает, увеличивается в размерах, становится болезненной. Кожа молочной железы краснеет, возможно втягивание соска.
Инфильтративно-абсцедирующий мастит. В груди формируется плотный инфильтрат с мелкими зонами абсцесса различной величины. Эта форма мастита имеет тяжелое течение.
Гангренозный мастит. Состояние женщины резко ухудшается, температура тела повышается до высоких отметок. Грудь становится болезненной, отекает, на коже появляются некротизированные участки и пузырьки, наполненные геморрагическим экссудатом. Отек не фиксируется на ограниченном участке груди, а распространяется по всей ее поверхности.
Диагностика лактационного мастита

Диагностика лактационного мастита не вызывает затруднений. Очаг воспаления в молочной железе, как правило, хорошо пальпируется. Сама грудь увеличивается в размерах, становится болезненной, возможно набухание регионарных лимфатических узлов. Флюктуация – это симптом, который проверят врач при подозрении на гнойный процесс. Еще флюктуацию называют симптомом зыбления. С помощью надавливания на грудь и толчкообразных движений руки доктор определяет колебания жидкости в груди.
Подтвердить диагноз в ряде случае помогает бактериологический анализ молока из пораженной железы. На инфекционный мастит указывает уровень бактерий в молоке, превышающий показатель 10 в 3 степени на мл жидкости.
Иные анализы, дающие возможность уточнить диагноз:
Общий анализ мочи;
Цитологическое исследование молока с подсчетом в нем количества эритроцитов;
Измерение уровня ph молока;
Определение степени активности редуктазы и пр.
Сомнительные результаты УЗИ требуют проведения тонкоигольной аспирационной биопсии молочной железы под контролем УЗИ. Как правило, пункцию применяют при флегмонозной и абсцедирующей форме лактационного мастита.
Лечение лактационного мастита
Консервативная терапия эффективна на ранних стадиях развития мастита.
Условия для ее проведения:
Длительность заболевания – не более 3 суток;
Удовлетворительное состояние пациентки;
Нормальная или незначительно повышенная температура тела;
Размеры инфильтрата, не превышающие одного квадранта молочной железы;
Отсутствие признаков нагноения;
Неизмененные показатели анализа крови и мочи.
Лечение консервативными методами складывается из следующих пунктов:
Регулярное сцеживание молока из здоровой и воспаленной молочной железы (каждые 3 часа).
Внутримышечные инъекции Дротаверина (2 мл, 3 раза в день) на протяжении 3 суток. Уколы делают за четверть часа до начала сцеживания молока.
Постановка ретромаммарной новокаиновой блокады 1 раз в сутки с добавлением антибиотиков.
Внутримышечное введение антибиотиков широкого спектра действия. Препаратами выбора являются: Амоксициллин, Аугментин, Цефалексин.
Проведение десенсибилизирующей терапии с внутримышечным введением 1 мл раствора Дифенгидрамина 3 раза в сутки.
Прием витаминов группы В, и витамина С.
Наложение компрессов на молочную железу, содержащих полуспиртовую пропитку.
Если состояние женщины спустя сутки от начала проведения лечения улучшается, то ей назначают такие местные процедуры, как УЗ-терапия или УВЧ-терапия.
При избыточной лактации назначают препараты для ее подавления.
Согревающие мазевые компрессы и местное наложение холодовых компрессов запрещено. Как правило, серозный мастит проходит за 2-3 дня от начала лечения, а инфильтрат рассасывается за неделю.
Если положительная динамика от проведения консервативной терапии отсутствует на протяжении 2 суток, то необходимо оперативное вмешательство. Гнойная форма мастита всегда требует хирургического лечения. Очаг вскрывают и дренируют.
Прогрессирующая форма заболевания, назначение антибиотиков, гнойный мастит – все это является противопоказанием к дальнейшему грудному вскармливанию, так как молоко оказывается инфицировано или испорчено препаратами. Это может привести к дисбактериозу у младенца, нарушению работы органов его пищеварительной системы.
Однако если врачи считают возможным продолжать кормить ребенка грудью, то лактацию нужно сохранять всеми силами.
Профилактика мастита

Чем раньше женщина обратится за помощью к специалисту, тем меньше риск осложнения мастита и необходимости оперативного вмешательства.
Основными мерами профилактики лактационного мастита выступают:
Ношение качественного и удобного белья для кормящих женщин.
Налаживание грудного вскармливания по требованию младенца.
Сцеживание молока при его избыточном поступлении.
Правильное прикладывание ребенка к груди с полным захватом соска губами.
Во время ночного отдыха нужно ложиться на бок или на спину.
Следует оберегать грудь от различного рода травм и переохлаждения.
Нельзя делать больших перерывов в кормлении.
Малейшие трещины сосков требуют качественного лечения.
Гигиенические мероприятия, призванные следить за чистотой груди, должны соблюдаться в полном объеме.

Автор статьи: Лапикова Валентина Владимировна | Гинеколог, репродуктолог
Лактационный мастит или воспалительное заболевание паренхимы молочных желез, — патология, развивающаяся в период выработки и выделения из сосков молока. Это происходит во время ГВ (грудного вскармливания) или отказа от кормления.
Воспаление тканей МЖ в постродовом периоде — одно из самых распространенных заболеваний. Давайте рассмотрим причины болезни, факторы ее провоцирующие, а также методы борьбы и профилактики этого неприятного состояния.
Все о мастите кормящих

Устаревшее название воспаления МЖ (молочной железы) — грудница. Чаще всего от мастита в период лактации страдают первородящие молодые женщины (около 77%). У половины пациенток воспаление молочных желез развивается в течение первых 21 суток после рождения ребенка.
Согласн о протоколу ведения послеродового мастита код по мкб 10 этого заболевания O91 (инфекционные заболевания МЖ, связанные с деторождением). Традиционно указываемый код N61 относится к непослеродовым формам болезни.
| По характеру воспаления молочной железы ( стадии мастита) | По месту расположения воспалительного очага | |
| Негнойный — развивается в течение 3 дней. Затем стадия инфильтрации переходит в гнойную. | Инфильтративный (неинфекционный) | Галактофорит (локализованный внутрипротоковый мастит) |
| Серозный ( инфекционный, начинающийся) | Подкожный (развивается под кожей). Легкая форма болезни | |
| Гнойный (инфекционный) - срок заболевания более 3 суток, процесс острый с высокой температурой и гнойным расплавлением пораженных тканей. | Флегмонозный (гнойно-некротический) | Субареолярный — гнойный очаг формируется под кожей области САК (соска и ареолы). Протекают относительно легко, не затрагивая железистые ткани. |
| Абсцедирующий (фурункулез ареолы, абсцессы различной локализации) | ||
| Гангренозный | ||
| Инфильтративно-абсцедирующий: | ||
- сотоподобный (инфильтрат состоит из множества мелких полостей, заполненных гноем);
- апостематозный.
В 98% случаев причиной гнойного воспаления паренхимы МЖ является золотистый стафилококк Staphylococcus aureus и в 2% другая условно-патогенная микрофлора, в норме обитающая на коже человека.
К провоцирующим факторам относят:
- образование в области САК входных ворот для микроорганизмов (трещины, микротравмы, нанесенные деснами ребенка);
- переохлаждение;
- травмы молочных желез;
- нарушение гигиены МЖ;
- задержки кормления или пропуски (без сцеживания);
- ослабление иммунитета, в связи с физическим (переутомление, недосыпание) или психологическим стрессом, обострением хронических болезней и ОРВИ;
- застой молока в протоках (лактостаз), связанный с неправильным прикладыванием ребенка к груди или болезнями малыша, препятствующими максимально полному опорожнению протоков МЖ;
- структурные изменения тканей железы (рубцы, кисты, другие опухоли).
Наличие микротравм для развития мастита необязательно. В протоках условно-патогенная микрофлора присутствует даже у некормящих женщин. Для развития болезни достаточно сочетания 2 факторов (застоя молока+повышения активности внутрипротоковых бактерий). Такой мастит развивается более чем у 80% пациенток.
Серозный, инфильтративный и гнойный мастит считают последовательными стадиями воспаления молочной железы. Это острый процесс, который обычно начинается с боли (масталгии), усиливающейся при кормлении или сцеживании и резкого повышения температуры тела до 38 о С и выше. Озноба при этом может и не быть.
Кроме указанных симптомов для мастита в период ГВ характерно:
- ухудшение общего состояния (усталость, головные боли, слабость, сонливость);
- увеличение железы в объеме за счет застоя молока и отека тканей;
- наличие уплотнений в МЖ;
- изменение окраски кожного покрова (гиперемия/покраснение);
- увеличение лимфоузлов в подмышечной впадине со стороны поражения;
- затрудненное сцеживание молока (молоко удается сцедить лишь мелкими порциями, иногда в нем заметен гной).
Боль в молочной железе при остром мастите в стадии гнойного расплавления тканей острая, дергающая. При пальпации заметная флюктуация (не всегда!).
Внимание: не лечитесь самостоятельно, особенно антибиотиками. На вопрос, что делать , если развивается мастит, ответ однозначен — идти в больницу! Помните, если у вас началось нагноение, антибактериальная терапия может стать причиной стертой формы болезни (без острой боли и высокой температуры). Образовавшийся в тканях МЖ гной не рассосется, его нужно удалять оперативно!
Диагностика
Обычно диагностика мастита не представляет трудностей и врачу достаточно осмотра и пальпации, чтобы определиться с диагнозом и лечением .
Протоколом ведения пациенток с постродовым маститом рекомендуются следующие диагностические процедуры:
В сомнительных случаях врач может рекомендовать биопсию.
Лечение
Лечение гнойного мастита — оперативное. Консервативная терапия возможна до гнойного расплавления тканей на стадии начинающегося (доинфекционного) мастита! В домашних условия вы можете лечить:
Чем лечат болезнь дома? Повязками с камфорным и вазелиновым маслом, компрессами с линиментом бальзамическим по Вишневскому, полуспиртовыми компрессами. Отличные результаты дает ультразвук и облучение ультрафиолетом, но для назначения такого лечения нужно посетить врача.

Многие мамы спрашивают можно ли кормить ребенка при мастите ? Вы наверняка догадываетесь, что при нагноении и выделении гноя в молоко кормить малыша категорически запрещено! Возможно, вы не знаете, что кормление при мастите следует прекратить независимо от формы болезни и ее стадии!
При серозном и инфильтративном мастите во время лечения антибиотиками и противовоспалительными средствами грудное вскармливание тоже нужно временно прекратить, чтобы метаболиты лекарственных препаратов не попали в молоко. Не кормят ребенка как больной, так и здоровой грудью!
На стадии лактостаза пациентке вводят спазмолитики, при острой боли делают блокаду новокаином. Перед сцеживанием можно сделать укол окситоцина (0,5 мл). Если сцеживание не принесло результатов, вероятно речь идет о серозном мастите.
На стадии гнойного процесса врачи могут рекомендовать прекратить синтез молока медикаментозно ( Бромокриптин , Перголид). На этом этапе нужно пить жидкость в нормальном количестве и сцеживаться (ни в коем случае не бинтуйте железы для прекращения лактации!).
При нагноении показана операция и последующая антибактериальная терапия (Амоксициллин, Линкомицин, Цефазолин). Антибиотики вводятся внутримышечно, затем при необходимости пациентку переводят на таблетированную форму лекарства.
Кроме антибиотиков, пациентке могут быть назначены лекарства:
- дезинтоксикационные;
- десенсибилизирующие;
- общеукрепляющие;
- иммуностимулирующие;
- антигрибковые (для профилактики кандидоза).
В тяжелых случаях мастит лечится в стационаре с применением инфузионной терапии (внутривенных вливаний) антибиотиков и детоксикантов.
После хирургического лечения показана физиотерапия: слабоэритемные дозы ультрафиолета и субтепловые дозы УВЧ.
Осложнения
В целом при грамотном лечении прогноз благоприятный. При нелеченном мастите у пациентки могут развиться осложнения :
- сепсис;
- септический шок;
- рецидивирующий мастит;
- тромбоз вен.
К отдаленным последствиям относят развитие мастопатии и других опухолевых заболеваний МЖ. При сильной деструкции молочной железы и отсутствии надлежащего ухода и лечения возможен летальный исход.
Профилактика
К мерам профилактики относят соблюдение мер личной гигиены женщиной, грамотное прикладывание ребенка к груди, кормление по требованию (при необходимости рекомендуется сцеживание).
На этом мы прощаемся с вами. Заходите на наш сайт снова и приглашайте друзей через соцсети.
Читайте также:


