Лечение артроза в синяках
Главная причина появления гематомы в колене – это травма, полученная в результате падения. Во время удара о твердые предметы поверхность кровяных и лимфатических сосудов повреждается, что приводит к кровоизлияниям различной степени. При этом все колено распухает, появляются синяки. Чем сильнее будет удар, тем обширнее будет нарушение целостности сосудов.
Причины и симптомы
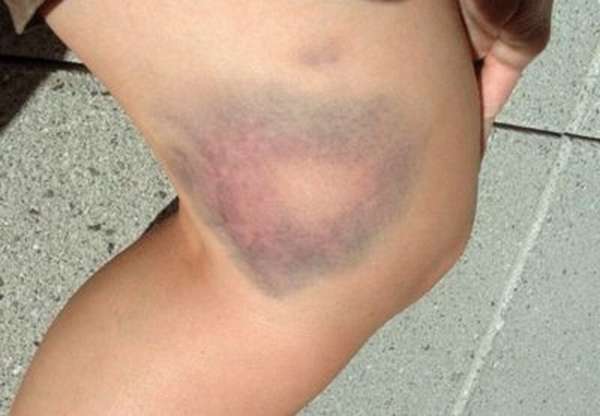
При физических нагрузках и различных травмах могут возникать гематомы на колене. Данная патология заключается в кровоизлиянии в суставную сумку коленного сустава. Реже гематомы возникают на других суставах, например, лучезапястном или лучевом. Некоторые хронические болезни могут стать причиной появления кровоизлияния. В группе риска находятся люди в возрасте 25-45 лет, так как в этот период наиболее часто возникают травмы нижних конечностей.
А также гематому в колене могут вызвать такие факторы, как:
- подвывихи или вывихи колена,
- разрывы капсул или их полный отрыв от сустава,
- переломы и трещины костей,
- нарушение целостности мениска,
- повреждение сосудистой сетки,
- разрыв или растяжение связок,
- ушиб мышечных тканей.
Наиболее часто таким травмам подвержены спортсмены (хоккеисты, футболисты, лыжники и т.д.) и физически активные люди. Статистика указывает на наличие частых бытовых травм, которые вызывают появление гематомы на колене. Частота обращений с подобными жалобами возрастает в зимнее время.
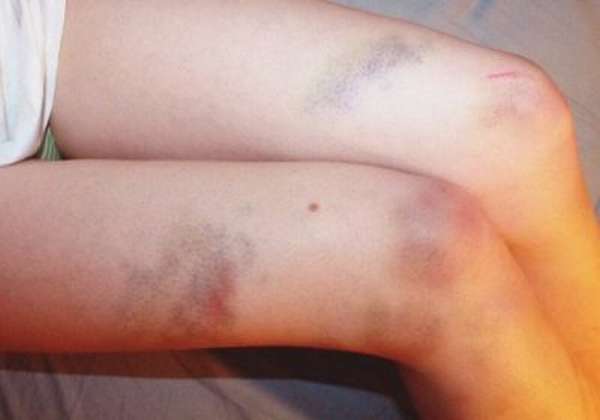
Гематома на колене характеризуется следующими симптомами:
- выраженной болезненностью в области травмы,
- появлением синяка,
- возникновением отечности,
- воспалительным процессом в мягких тканях,
- высокой температурой,
- потерей гибкости,
- плохим самочувствием.
Если у человека появились некоторые из вышеперечисленных симптомов, рекомендуется в срочном порядке обратиться к врачу и пройти обследование. Такие действия помогут избежать осложнений и ускорят лечение.
Интересно почитать ушиб коленного сустава.
Диагностика
Диагностирование патологии коленного сустава выполняется с помощью такого метода, как МРТ, позволяющего с максимальной точностью проверить наличие повреждений в связочном аппарате и мягких тканях, а также оценить степень патологических изменений. Если по каким-либо причинам проведение МРТ невозможно, диагностика проводится при помощи ультразвука.

При необходимости врач может назначить дополнительное обследование, например, рентгенографию коленного суглоба с нескольких ракурсов, чтобы исключить или подтвердить все признаки патологии.
Если в процессе обследования было обнаружено, что в суставной сумке есть кровяные сгустки, их выкачивают при помощи укола, так как они не позволят рассмотреть на рентгеновских снимках повреждения костной или хрящевой ткани. Если лабораторные анализы пункции суставной жидкости показывают в ней наличие жировых клеток, можно с уверенностью ставить диагноз перелом. А также извлеченную жидкость из колена проверяют на наличие различных инфекций.
Если в жидкости обнаружились осколки костей, больного направляют на артроскопию для выявления точной причины заболевания.
Первая помощь
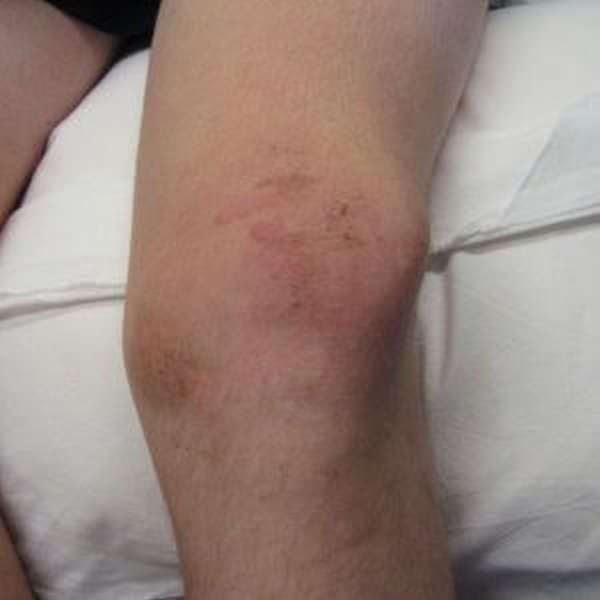
Если гематома возникла после травмы, в первую очередь нужно обеспечить нижней конечности полный покой. Чтобы обездвижить область коленной чашечки, можно применить наложение шины или гипсовой повязки. А также рекомендуется на место травмы наложить холодный компресс, чтобы снизить кровоизлияние и уменьшить отек. Нужно безотлагательно доставить пострадавшего в ближайшее медицинское учреждение.
Лечение
Лечить гематому на коленном суставе должен врач после проведения диагностики. Самостоятельная постановка диагноза и самолечение могут привести к различным осложнениям. К основным терапевтическим техникам можно отнести метод прижигания стенок поврежденных сосудов, для которого применяется электрический ток. Для снятия болезненных симптомов и снижения количества жидкости в суставной сумке выполняется откачка с помощью укола. Чтобы избежать инфицирования, врач назначает антибиотические препараты в виде внутримышечных уколов.
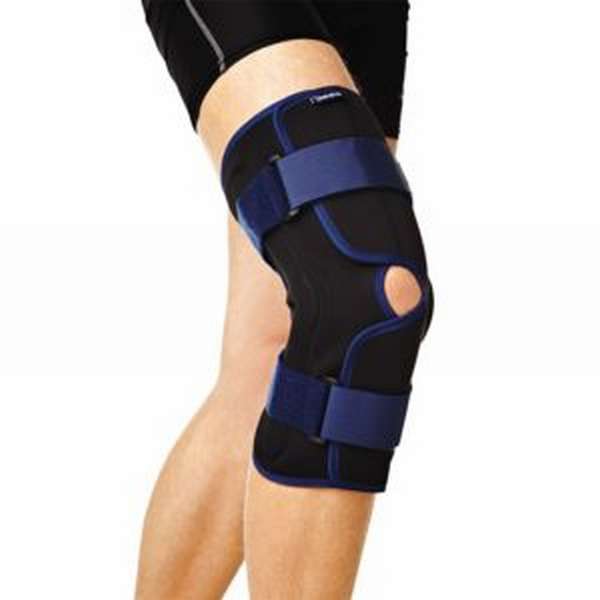
При необходимости на колено накладывают бандаж или гипс. Во время лечения запрещается давать на больной суглоб какие-либо физические нагрузки, поэтому врачи рекомендуют в таких случаях пользоваться костылями.
А также для лечения часто используются мази против воспаления, которые обладают также обезболивающим эффектом. Если диагностирован хронический гемартроз, лечение требует выполнения хирургической операции и установки эндопротеза.

При болезнях часто применяются народные методы лечения, при гематоме колена в том числе. Однако следует учитывать, что такой способ терапии необходимо обсудить с врачом, так как от неумелого применения лекарственных средств может возникнуть ухудшение состояния. Существует множество домашних рецептов для приготовления лекарственных настоев, отваров и других смесей для избавления от гематомы.
Противовоспалительный травяной настой, с помощью которого лечат воспаление сустава, можно приготовить из крапивы, душицы и тысячелистника. Надо взять по 1 столовой ложке измельченных трав и залить 700 мл кипятка. Настаивать на протяжении часа. Пить трижды в день по 50 грамм за 15 минут до принятия пищи.
Против опухоли колена и для быстрого сведения отеков и кровоизлияний можно приготовить компресс из арники. Для этого листья лекарственного растения заливают кипятком и настаивают 15 минут. Далее листья процеживают, выкладывают на чистую марлю или ткань, остужают и прикладывают в теплом виде на поврежденное колено. Компресс фиксируют при помощи ткани. Терапевтический курс с помощью данной примочки продолжают 7 дней.

Чтобы снять болезненные симптомы, готовят мазь из 100 мл меда, 0,5 ст. ложки нашатырного спирта и 2 столовых ложек медицинской желчи. Все тщательно смешивают, наносят на кожу поврежденного участка не втирая. Через час смесь надо аккуратно снять ватным тампоном и промыть колено теплой водой.
Артроз — хроническое дегенеративно-дистрофическое изменение суставного хряща, которое неизбежно ведет к деформации костной ткани. Синонимами артроза, согласно последней Международной классификации болезней 1989 года, являются термины: остеоартроз, остеоартрит, деформирующий артроз, деформирующий остеоартроз (ДОА), артрозо-артрит. Рассмотрим симптомы и возможные методы лечения заболевания.
По факту артроз отличается от артрита также тем, что заболевание охватывает сустав целиком (суставную сумку (капсулу) и расположенную внутри синовиальную оболочку, субхондральную кость, связки и периартикулярные мышцы), а не только суставный хрящ.
Симптомы артроза
Остеоартроз первым делом поражает коленные суставы, затем по распространенности идут тазобедренные суставы и суставы большого пальца на нижних конечностях. Реже от артроза страдают голеностопные и дистальные межфаланговые суставы, расположенные на окончаниях пальцев рук. Другие суставы поражаются остеоартрозом крайне редко.
Существует четыре основных общих симптома артроза, это:
Основное отличие артрозных болей от болей при артрите заключается в том, что в первом случае боли возникают при движении и в основном днем, а во втором — не зависят от движения и появляются обычно ночью. Артритные боли более острые и интенсивные.
В медицине принято различать три степени (стадии) остеоартроза:
- Первая стадия артроза протекает почти бессимптомно и только иногда сопровождается незначительными болями при движении и других нагрузках на пораженные суставы. Происходят патологические изменения в синовиальной оболочке и жидкости, состав которой меняется. Мышцы ослабляются, но не видоизменяются.
- Вторая стадия артроза знаменуется началом разрушения сустава, появляются первые остеофиты. Боль становится терпимой, но ярко выраженной. Отчетливо слышен хруст в пораженных суставах. Происходит нарушение мышечных функций в виду нарушения рефлекторной нейротрофической регуляции.
- Третья стадия артроза является самой тяжелой, при ней происходят патологические деформации опорных площадок пораженных суставов, изменяющих оси конечностей. Суставная сумка огрубляется, связки укорачиваются, что приводит к хроническим воспалениям и болям, и в результате — к существенному сокращению двигательной функции пораженного сустава, невозможности выполнять естественные движения. Происходит изменение нормальных точек соединения мышечно-сухожильного комплекса, деформация мышц по типу растяжения или сокращения. Снижается способность мышц полноценно сжиматься. Постепенно трофические нарушения распространяются от мышц и связок сустава ко всем тканям конечностей.
В конце третьей стадии артроза происходит полное разрушение сустава, сопровождающееся его полной неподвижностью или частичной противоестественной подвижностью — неоартрозом. Обычно на этом рубеже врачи выносят вердикт об эндопротезировании поврежденного сустава. Например, артроз тазобедренного сустава заканчивается срастанием костных поверхностей — анкилозированием, или замыканием сустава, причем это происходит в неестественном положении, что нарушает биомеханику опорно-двигательной системы.
Существует несколько принципов лечения артроза, среди них:
- ограничение нагрузок на поврежденные суставы;
- ортопедический режим;
- лечебная физкультура (кинезиология);
- физиотерапия: хивамат-терапия и ударно-волновая терапия, ультразвуковая, электромагнитная импульсная и магнитотерапия;
- декомпрессия метаэпифиза и внутрисуставные блокады;
- фармакотерапия;
- тромбоцитарно обогащенная плазма (PRP-терапия);
- правильное питание;
- санаторно-курортное лечение.
Вышеприведенная схема является классической при лечении артрозов, остановимся также на фармакотерапии и лечебной диете.
Строгой диеты, как при подагре, во время лечения остеоартроза не существует, например нет ни малейшей необходимости отказываться от мяса и субпродуктов. Особенно важны те продукты, в которых доминируют витамины группы В и С. Обильный прием жидкости приветствуется, а вот прием алкоголя — категорически противопоказан.
Здоровье суставов — залог благополучного долголетия. Поэтому следует внимательно относиться к режиму питания, не злоупотреблять алкоголем и не забывать про физическую активность. И конечно, при первых признаках артроза стоит обратиться к специалисту.
Одно из важных достижений традиционной китайской медицины — это возможность обойтись без операции там, где, казалось бы, она неизбежна. В этом могут помочь различные процедуры, которые входят в перечень услуг нашего медицинского центра, например фитотерапия, иглорефлексотерапия, разные виды массажа и многое другое.
Лицензия на оказание медицинских услуг № ЛО-77-01-000911 от 30.12.2008 г. выдана Департаментом здравоохранения г. Москвы.
Синяк на коленке или под ней может появиться по разным причинам. Чаще всего он возникает после сильного ушиба, который провоцирует разрыв мелких капилляров. Это приводит к кровоизлиянию в подкожную клетчатку. Кожа поверх травмированного участка становится багрово-синей. Со временем палитра гематомы меняется. У женщин синяки на коленках появляются чаще, чем у мужчин. Это объясняется тем, что капилляры артерий у них расположены очень близко к коже. Если на поверхности покрова появляются синюшные пятна без травм, это сигнал о развитии системной патологии.
Основные физические факторы появления синяков на коленях
Чаще всего синяки на коленях появляются в силу воздействия высоких физических нагрузок. Болезненных ощущений они не приносят, оказание правильной помощи помогает избавляться от неприглядного косметического дефекта за пару-тройку дней.
При падении любой из нас старается приземлиться именно на колено. Прямой удар приводит к разрыву мелких капилляров. Кровь из них вливается в окружающие ткани. Как результат – появление синего пятна на коже.
Существует патологическая хрупкость сосудов. В этом случае маленькие гематомы появляются везде, не только на коленях. Большие синяки могут возникать в обозначенной области после серьезной травмы, приводящей к повреждению структур коленного сустава.
Если синяки на коленях появляются без воздействия физических факторов, это повод обратиться к врачу и пройти полное обследование.
Патологические причины
Проще всего объяснить появление синяков на коленях нехваткой витаминов. Некоторые из них отвечают за упругость сосудистых стенок, другие за качественное состояние крови. При обнаружении у себя характерных дефектов кожи медики рекомендуют изменить рацион и включить в него больше продуктов, в которых содержатся следующие микроэлементы.

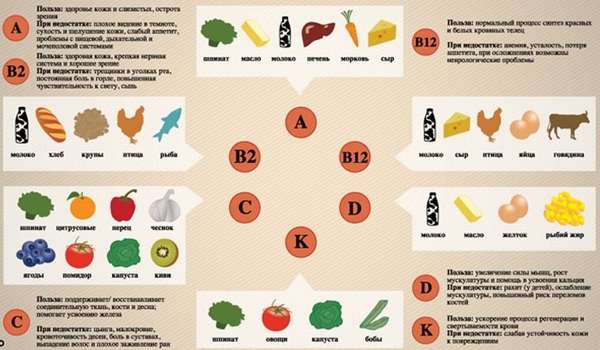
У женщин частой причиной появления синяков под коленями становится именно варикоз.
Распознать его симптомы самостоятельно несложно:
- Сначала на коже появляется характерная сосудистая сеточка. Она возникает, когда мелкие капилляры из-за застоя венозной крови начинают воспаляться.
- Кожа поверх поражения становится сухой, она шелушится и сильно зудит.
- Больные ощущают сильную пульсацию вен под коленом, их беспокоит чувство жжения.
- В состоянии покоя нижние конечности могут пронизывать судороги.
- При ходьбе ноги быстро устают.
- Распухшие воспаленные вены склонны к закручиванию.
- Нарушение нормального кровотока приводит к формированию отечности ног ниже коленей.
- Стенки вен теряют свою эластичность, возникают кровотечения, которые приводят к образованию больших гематом.
- Процесс ощупывания пораженных участков вызывает выраженную болезненность. Она усиливается при любом движении.
По характеру боли опытный врач может определить тяжесть заболевания. Если она приобретает беспрерывный характер, нужно обращаться за помощью к флебрологу. Наличие такого симптома свидетельствует о тромбообразовании.
Лечение варикоза начинается с выявления причины его развития и устранения фактора-провокатора патологии. Дать толчок нарушению кровотока могут разные пусковые механизмы. Среди них есть и генетическая предрасположенность, и продолжительный сидячий образ жизни, и работа, требующая постоянного стояния. Часто варикоз развивается у беременных, у людей с большим весом или с гормональными нарушениями.
Устранять симптоматику можно, применяя компрессионный трикотаж, используя лекарственные средства, помогающие устранять боль, снимать отечность и воспалительный процесс, повышать тонус стенок вен, разжижать кровь и растворять уплотнения. В запущенных случаях становится оправданным выбор малоинвазивных и хирургических методов устранения поврежденных участков вен.
Чаще всего им болеют дети в раннем возрасте. Патология относится к разряду сосудистых заболеваний, которые развиваются после перенесенных инфекций. Нередко в качестве осложнения возникает воспаление стенок капилляров, венол, вен и артерий. У больного поднимается температура тела, его беспокоит сильный озноб, тошнота, рвота, боли в животе. На коже нижних конечностей появляются мелкие синяки. Лечение с применением гормональных препаратов помогает быстро купировать клинические проявления и предотвратить появление нежелательных осложнений.
Синяки на коленях, появляющиеся без травм и ушибов, могут свидетельствовать о прогрессировании злокачественного заболевания крови (лейкемии). Его течение вызывает снижение всех составных элементов биологической жидкости. Недостаток тромбоцитов приводит к тому, что кровь перестает сворачиваться. Любое незначительное повреждение кожного покрова приводит к появлению кровоизлияний. Синяки в этом случае появляются не только на коленях, но и на других частях тела.
У лейкемии есть другие косвенные симптомы. У больного всегда присутствует незначительное повышение температуры тела (до 37,5 градусов), он постоянно чувствует усталость, жалуется на общее недомогание. Очень часто его мучают инфекционные заболевания. Клинические лабораторные анализы и стернальная пункция позволяют подтверждать диагноз. Лечение онкологи крови осуществляется при помощи химиотерапии.
Здоровая печень вырабатывает вещества, влияющие на свертываемость крови. Любые воспалительные процессы в этом органе ухудшает процесс, поэтому становится возможным появление на ногах мелких гематом. Заметить неполадки в работе печени можно по определенным симптомам: кожа приобретает желтушный оттенок и начинает нестерпимо чесаться. Подтвердить опасения помогает биохимический анализ крови и УЗИ. Лечатся заболевания печени, вызывающие развитие воспалительных реакций, гепатопротекторами и ограничительной диетой. Больному рекомендуют отказываться от жаренных, соленых, острых блюд, от алкоголя и курения.
Подобные патологии относятся к системным болезням. У нее много форм проявления. В основе каждой могут лежать реакции воспалительного характера или аутоиммунные сбои, а также избыточное фиброзообразование.
К подобным недугам относится:
- красная волчанка,
- склеродермия,
- фасциит диффузный,
- дерматомиозит,
- Синдром Шегрена,
- Болезнь Шарпа,
- полихондрит рецидивирующий,
- полимиалгия ревматическая,
- ревматоидный артрит,
- системные васкулиты.
Каждая патология может стать причиной появления синяков на коленях. Этиология симптома выявляется при помощи инструментальных и лабораторных анализов. Их расшифровка позволяет разработать и эффективную тактику лечения.
Первая помощь при гематомах на коленях
К свежему синяку нужно прикладывать холод. Это может быть пищевой лед, завернутый в тряпку, кусок мороженого мяса или бутылка замерзшей воды. Холод спровоцирует спазм сосудов, остановит кровотечение и поспособствует усилению свертываемости крови.
Тактика лечения синяков
Применение некоторых медикаментозных препаратов помогает значительно сокращать время заживления синих пятен. Для терапии нужно использовать местные препараты, оказывающие разогревающее и раздражающее действие. Они будут стимулировать кровообращение и регенерацию тканей, снижать вязкость крови и препятствовать уплотнению гематом.
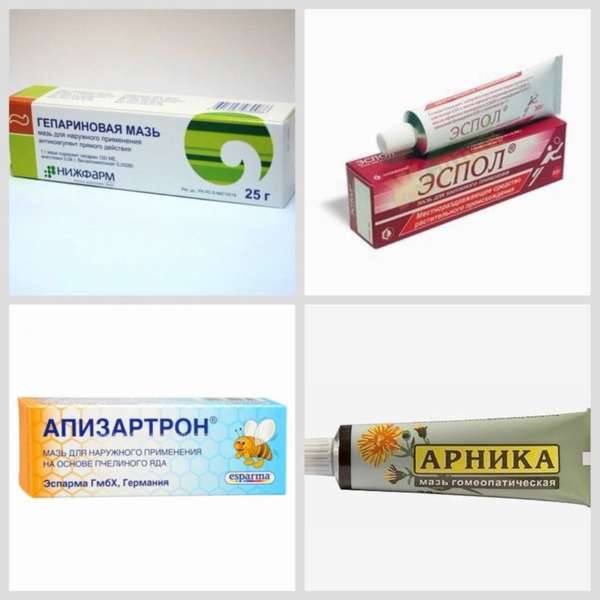
Подобным эффектом обладает:
- Гепариновая мазь. Недорогой антикоагулянт эффективно рассасывает внешние проявления кровоподтеков.
- Эспол. Мазь раздражающего действия, ускоряет кровоток, улучшает лимфатический ток, снимает боль и купирует воспаление.
- Апизатрон. В основе содержится пчелиный яд. Его воздействие на кожу помогает усиливать кровоток.
- Арника. Содержит экстракт арники – горного растения, действие которого значительно улучшает свойства крови.
Выбор препарата зависит от характеристики синяка. Если на коленке появилось небольшое пятнышко, которое не болит, стоит ограничиваться средствами на основе гепарина. Когда появление синяка вызывает острый болевой синдром и сильный отек, лучше использовать мази и кремы с противовоспалительным эффектом. Препараты на растительной основе демонстрируют высокую эффективность, но их применение противопоказано людям, у которых в анамнезе есть аллергический статус.
Когда под рукой нет аптечного средства, врачи рекомендуют применять средства народной медицины.
Быстро рассасывать синяки помогает компресс из капустного листа. Его предварительно нужно простучать молоточком для отбивки мяса, а потом прикладывать к коленке. Полезно делать это на ночь и фиксировать капустный лист целлофаном и бинтовой повязкой.
Если синяк держится уже два-три дня, врачи рекомендуют накладывать на него йодную сетку. Она простимулирует кровообращение в ушибленном участке.
Большие по площади гематомы нужно лечить при помощи бодяги. Эта морская водоросль, в составе которой много полезных витаминов и микроэлементов.
Для лечения варикоза подколенной области выбираются другие рецепты.
Хорошо помогают справляться с проблемой:
- Мазь, приготовленная из плодов конского каштана. Их нужно предварительно высушить и растереть в порошок. К нему добавить ложку свежих цветков каштана, предварительно измельченных ножом, и стакан масла. Смесь греется на водяной бане в течение часа, потом процеживается, после добавляется любой жир животного происхождения. Втирание мази в пораженный участок помогает снимать отечность, купировать боль и снижать интенсивность зуда.
- Настойка, приготовленная из листьев каланхоэ. Листья растения предварительно измельчаются ножом, потом заливаются водкой и настаиваются в течение двух недель. Использовать средство можно только в том случае, если нет повреждений целостности кожного покрова.
- Компрессы с яблочным уксусом. Наибольший терапевтический эффект наблюдается, если эссенция готовится из свежего яблочного сока, а не из кожурок.
- Мумие. Применяется по большей части на начальных этапах болезни. На его основе готовится мазь (смола размешивается с любым детским кремом, обладающим противовоспалительным действием). Средство толстым слоем накладывается на синюю кожу и прикрывается марлевой салфеткой, укутывается целлофаном. Добавление любого эфирного масла позволяет устранять неприятный запах компресса и усиливать целебное действие основного компонента. Через час компресс необходимо снять, кожу протереть влажным полотенцем.
Геморрагический диатез тоже можно лечить домашними мазями. Хороший эффект демонстрирует средство, приготовленное из пахучей пихты и сливочного масла. Первый ингредиент предварительно измельчается при помощи мясорубки, затем смешивается со вторым в пропорциях 1х5. После чего выдерживается в прохладном месте в течение двух недель, а потом используется для обработки пораженных участков кожи. Благотворным действием обладают пасты на основе лагохилуса.
Для компрессов отлично подходят травяные отвары, приготовленные из цветов черной бузины, обыкновенного хвоща, лекарственного тысячелистника, перечной мяты, календулы и почек тополя. Все ингредиенты смешиваются в пропорциях, заливаются кипятком, две минуты провариваются на медленном огне, а потом настаиваются два часа. После чего средство становится готовым к применению.
В целях уменьшения отечности и местных воспалительных реакций, очищения кишечника и нормализации обменных процессов специалисты рекомендуют принимать внутрь настои из черной бузины, измельченного корня солодки, листьев и ягод брусники.
Если на коленке обнаруживается застарелая гематома, которая уже успела инкапсулироваться, избавляться от нее нужно только при помощи хирурга. Он под местным обезболиванием произведет операцию, которая позволит рассечь кожу, извлечь капсулу гематомы и промыть образовавшуюся полость.
В заключение необходимо еще раз отметить, что синяки в области коленей могут образовываться по разным причинам. Если они не являются следствием ушибов, стоит показаться врачу и пройти полное обследование.
- 15 летний опыт лечения заболеваний суставов и позвоночника
- Все в 1 день - осмотр врача, диагностика и лечение
- Прием врача 0 руб! до 30 июня! при лечении у нас
- Причины
- Симптомы
- Диагностика
- Лечение
- Цены
- Отзывы
Содержание
- Причины и факторы риска
- Симптомы заболевания
- Стадии развития болезни
- Методы диагностики
- Методы лечения
- Мнение эксперта
- Кто проводит лечение?
- Почему обращаются к нам?
- Отзывы наших пациентов
- Запись на лечение
Заболевание известно также как гонартроз (от лат. genu - колено), остеоартроз и остеоартрит (отражает механизм развития и современное представление о болезни). Деформирующий остеоартроз коленного сустава имеет хроническое течение и развивается на протяжении нескольких лет. Преобладают пациенты в возрасте старше 50 лет. В 2\3 случаев обращений преобладают женщины.
Механизм развития
Под воздействием внешних и внутренних факторов происходит нарушение кровоснабжения и питания тканей, развивается дегенеративно-дистрофическое поражение суставного хряща, с последующим вовлечением в воспалительный процесс подлежащей кости. Разрушение суставных поверхностей ведет к утрате функции сустава, ограничивает движения и нарушает качество жизни пациента.
Причины и факторы риска
Основные причины развития остеоартрита:
Тяжелый физический труд. Постоянные нагрузки на ноги приводят к микротравмам хряща, развитию воспалительного процесса. В группе риска находятся грузчики, монтажники, шахтеры, работники карьеров. Часто деформирующий остеоартроз поражает профессиональных спортсменов (штангисты, велогонщики, теннисисты, футболисты, баскетболисты, хоккеисты и др.).
Травмы. Повреждение связок, сухожилий, менисков, ушибы и переломы приводят к нарушению биомеханики сустава. При неправильном лечении это ведет к развитию посттравматического артроза.
Операции. Хирургические вмешательства на колене, тяжело переносятся организмом, поэтому следует соблюдать все рекомендации (принимать лекарства, обеспечивать покой, выполнять назначенные процедуры) иначе это приведет к развитию патологии.
Избыточный вес. Ожирение связано с постоянными нагрузками на ноги. До 80% всех остеоартритов вызвано этой причиной.
Пожилой возраст. У людей старше 50-60 лет замедляются регенеративные процессы, уменьшается выработка коллагена, страдает гормональный фон. Что приводит к развитию патологии.
Гормональные изменения у женщин. В период менопаузы уменьшается выработка эстрогенов, что нарушает процесс усвоения кальция, ведет к ослаблению опорно-двигательного аппарата, делает кости хрупкими. Возрастает риск развития остеопороза.
Проблемы с щитовидной железой. Гормоны щитовидной железы участвуют в обменных процессах кальция и фосфора в организме. Их недостаток или избыток может спровоцировать артроз коленки.
Генетическая предрасположенность. Мутация коллагена может вызвать нарушения в элементах соединительной ткани, что приводит к ухудшению амортизационной функции суставного хряща.
Наследственность. Высокая вероятность развития болезни, если в семье пациента имеются родственники с диагнозом гонартроз, преимущественно по женской линии.
Воспалительные заболевания. При прогрессировании инфекционных артритов, бурситов, синовитов вызванных бактериальным или вирусным поражением, всегда есть риски осложнения и перехода в гонартроз.
Заболевания сосудов.Ткани не получают должного питания, кровоснабжение нарушено, что приводит к развитию ишемии и дегенеративно-дистрофическим изменениям суставного хряща.
Неправильное питание и нарушения обмена веществ. Употребление еды с большим содержанием пуринов (белков) способствует отложению солей в колене, например - подагрический артрит.
Специфические болезни гонорея, туберкулез, сифилис, хламидиоз, грипп способны вызывать серьезные поражения сустава.
Интоксикация организма различными химическими веществами, в том числе и некоторыми лекарственными препаратами.
Аутоиммунные нарушения связаны с нарушением иммунной защиты организма, когда антитела вырабатываются против своих же клеток.
Симптомы
Основные симптомы гонартроза:
Боль в суставе, ноющего характера, иногда ночная, в случае обострения сильная колющая;
Хруст и щелчки при движении вызваны нарушением конгруэнтности суставных поверхностей, наличием остеофитов и дефектов хряща;
Отечность и припухлость связаны с развитием воспалительного процесса в суставе и окружающих мягких тканях;
Деформация суставной щели и оси конечности свидетельствует о прогрессировании заболевания;
Атрофия и слабость мышц бедра, в первую очередь в объеме теряет четырехглавая и двуглавая мышцы;
Ограничение подвижности в суставе вызвано болью, развитием спаечного процесса, появлению остеофитов (костных шипов).
Первые признаки остеоартрита, на которые следует обратить внимание - боли при нагрузке или после нее. Боли проходит после отдыха и не требуют приема лекарств. Утренняя скованность в колене, стартовые боли, прежде чем встать и пойти после сна, требуется некоторое время для разработки сустава.
Признаки обострения
С развитием патологии симптомы артроза становятся ярче: колени болят в покое и в ночное время, во время сгибания и разгибания сустава появляются посторонние звуки – треск, хруст, щелчки. Развивается хромота, скованность движений, появляется отек мягких тканей.
О прогрессировании болезни говорят следующие факты:
появление деформации оси конечности в виде О-образных ног,
постоянный характер боли, ночные боли и при смене погоды (метеочувствительность)
дальнейшее ухудшение подвижности сустава, с развитием сгибательной контрактуры
слабость и атрофия мышц бедра.
Виды и формы заболевания
Первичный. Развивается как самостоятельная болезнь. Чаще такой гонартроз колена связывают с возрастными изменениями и наследственностью.
Вторичный. Возникает на фоне некоторых заболеваний или травм, например постравматический остеоартрит.
В зависимости от причин, различают следующие виды артроза:
Ишемический, связан с проблемами кровоснабжения тканей и сосудистыми нарушениями;
Постинфекционный обусловлен инфекциями, вирусами, аутоиммунными процессами;
Идиопатический природа развития патологии остается невыясненной;
Метаболический связан с нарушением обмена веществ - подагра, гемохроматоз, хондрокальциноз;
Инволюционный, как результат возрастных изменений организма;
Посттравматический, перенесенные травмы в анамнезе;
Дисгормональный - следствие гормональных сбоев в организме.
Стадии развития
I. Артроз 1 степени , начальная стадия связана с ухудшением качества и количества синовиальной жидкости (суставная жидкость, обеспечивает питание хрящей, обладает амортизирующими свойствами, способствует скольжению суставных поверхностей). Нарушение питания ведет к износу и деградации хрящевой ткани, появлению первых признаков воспаления. На начальной стадии движения не нарушены. Пациенты испытывают небольшую боль, покалывание, иногда суставы могут хрустеть при движении. Симптомы беспокоят при физической нагрузке и после нее. Внешне колено выглядит вполне здоровым.
II. Остеоартроз 2 степени приводит к истончению хряща до 1,5 -2,0 мм (норма 2,5-3,0 мм), наблюдается сужение суставной щели, появляются небольшие единичные костные наросты (остеофиты). Воспалительный процесс носит волнообразный характер, чередуется фазами ремиссии и обострения. Гонартроз 1-2 степени сопровождается отеком и слабостью мышц бедра. Боль беспокоит в покое, при смене погоды, после ходьбы чувствуется усталость. Движения становятся более жесткими, появляется утренняя скованность, хруст в суставе. Именно на этой стадии пациенты чаще всего обращаются к врачу.
III. Гонартроз 3 степени проявляется внешней деформацией сустава, искривлением оси конечности. Хрящевая ткань сильно повреждена, истончена до 1-1,5 мм, в некоторых местах видна обнаженная кость. Костные наросты легко прощупываются под кожей, амплитуда движения существенно снижена. На 2-3 степени остеоартроза происходит сужение суставной щели, суставы не могут сгибаться и разгибаться, все движения сопровождаются болью и хрустом, утренняя скованность усиливается. Развивается характерная контрактура сустава. Беспокоят резкие боли в колене, даже в состоянии покоя. Пациенты часто страдают бессонницей из-за того, что не могут принять удобную позу, которая бы не вызывала боли, чувствуют погодные изменения.
IV. 4 степень гонартроза характеризуется полным разрушением суставных поверхностей, видна обнаженная кость, хрящ представлен редкими "островками". Суставная щель почти не прослеживается. Заметна выраженная О-образная деформация нижних конечностей, отечность. Подвижность практически полностью утрачена. Лечение безоперационными методами на этой стадии малоэффективно, показана замена сустава эндопротезом.
Диагностика
- УЗИ-диагностика
Поможет определить заболевание на ранней стадии. Позволяет измерить толщину хрящевого слоя, рельеф сустава, наличие суставной жидкости, размер остеофитов и оссификатов.
Рентгенография
Проводят для оценки степени поражения, состояния костной и хрящевой ткани. Покажет наличие остеофитов, сужение суставной щели, деформацию сустава. На начальных стадиях болезни обследование не информативно.
Анализы
Общие анализы крови и мочи, биохимия крови показывают признаки воспаления, наличие инфекции, нарушения в костной и хрящевой тканях. Позволяют оценить общее состояние организма, определить причины вызвавшие заболевание гонартроз, исключить патологию со схожей симптоматикой.
МРТ
Магнитно-резонансная томография Высокоточный метод диагностики, помогает визуализировать самые незначительные изменения. Поможет в постановке диагноза как на ранней стадии, так и в сложных случаях перед хирургическим лечением.
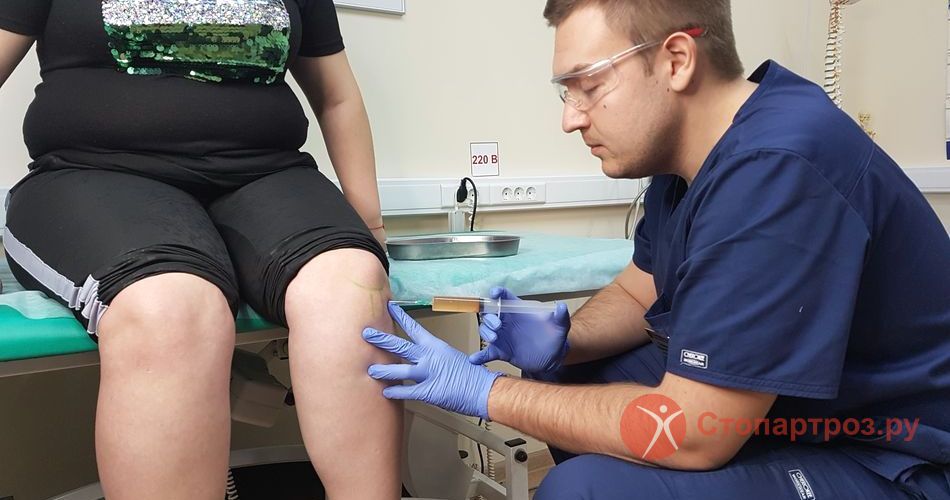 |
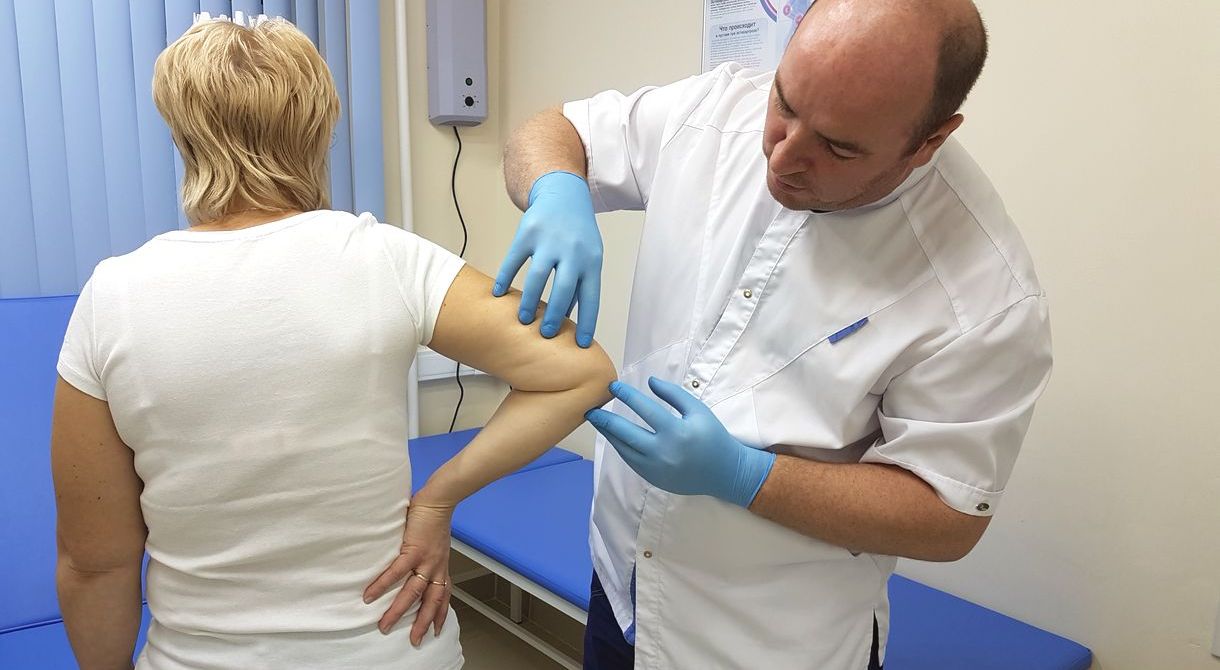
| Врач ортопед делает внутрисуставной укол в коленный сустав при остеоартрите |
Какой врач лечит?
Лечением гонартроза колена занимается следующие специалисты:
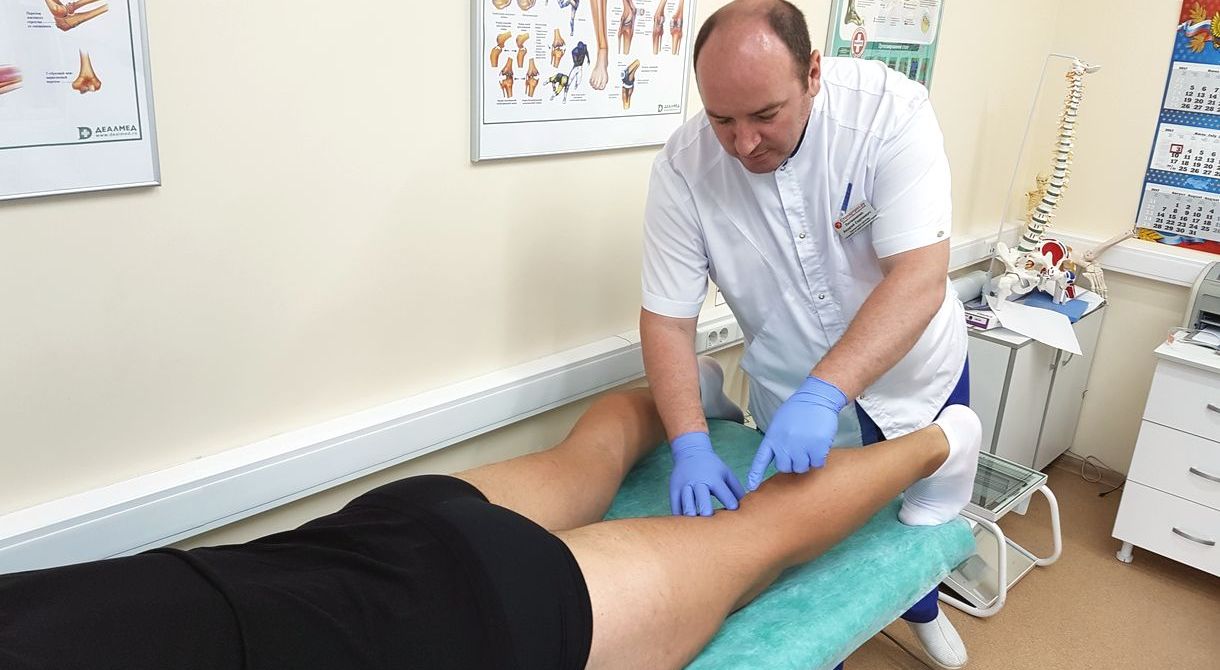
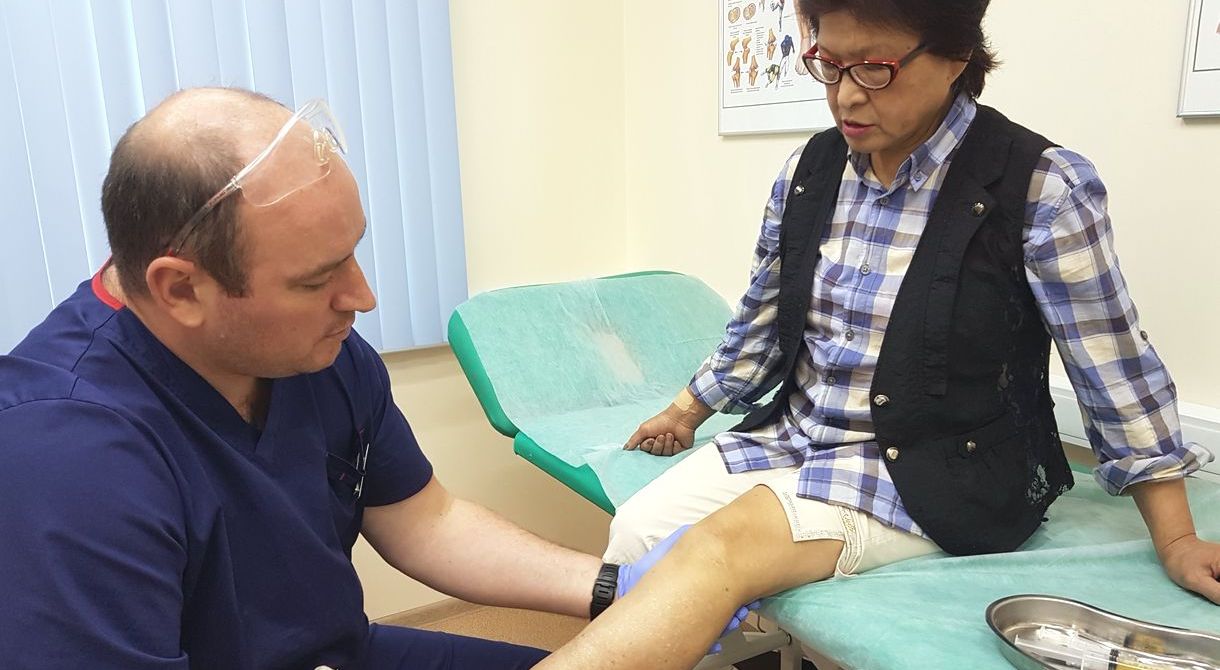
Врач ортопед - проводит диагностику заболевания, внутрисуставные уколы, плазмотерапию , оказывает высокотехнологичную помощь, хирургическое лечение.
Физиотерапевт - отвечает за аппаратное физиотерапевтическое лечение.
Ревматолог - поможет если болезнь связана с аутоиммунными нарушениями.
Спортивный врач - потребуется в случае спортивного анамнеза болезни.
Диетолог - нужен при наличии избыточного веса у пациента.
На восстановительном этапе, лечащий врач может привлекать и других специалистов:
Массажист - проводит массаж нижних конечностей, восстанавливает мышечный тонус, тем самым стимулирует кровоснабжение и помогает вернуть подвижность сустава.
Врач лечебной физкультуры - занимается подбором специальных упражнений, контролирует их выполнение.
Реабилитолог - помогает с социальной адаптацией пациента, особенно специалист востребован после тяжелых реконструктивных операция на колене.
Какое лечение артроза коленей назначают?
Чем раньше выявлено заболевание и начато лечение симптомов остеоартроза тем больше шансов на восстановление. В противном случае болезнь может привести к необратимым последствиям и существенно ухудшить качество жизни.
Так лечение артроза коленного сустава 1-2 степени имеет хорошие шансы на полное восстановление функции коленного сустава. К сожалению, не всегда пациенты обращаются за медицинской помощью на начальных стадиях.

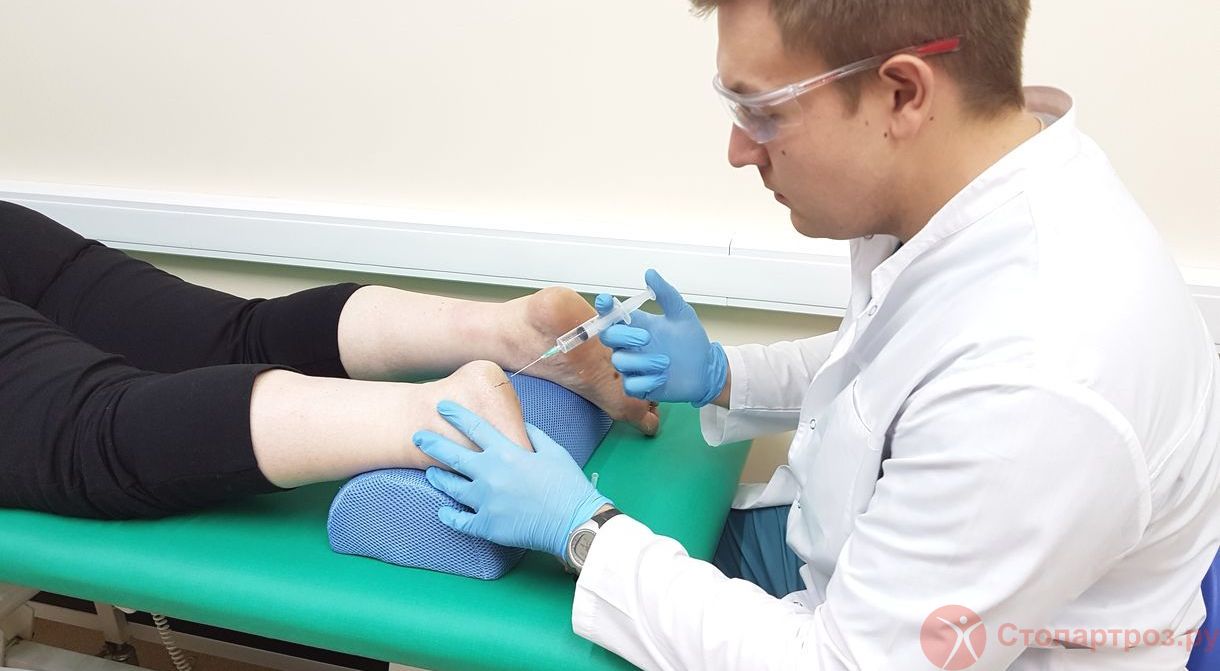
Забор жировой ткани для SVF-терапии остеоартрита коленного сустава
Чем снять боль и чем лечить?
В первую очередь необходимо устранить боль и воспаление. Назначают:
Нестероидные противовоспалительные средства (НПВС) и обезболивающие. Препараты позволяют достаточно оперативно убрать воспаление при артрозе, способствуют уменьшению болей и отека.
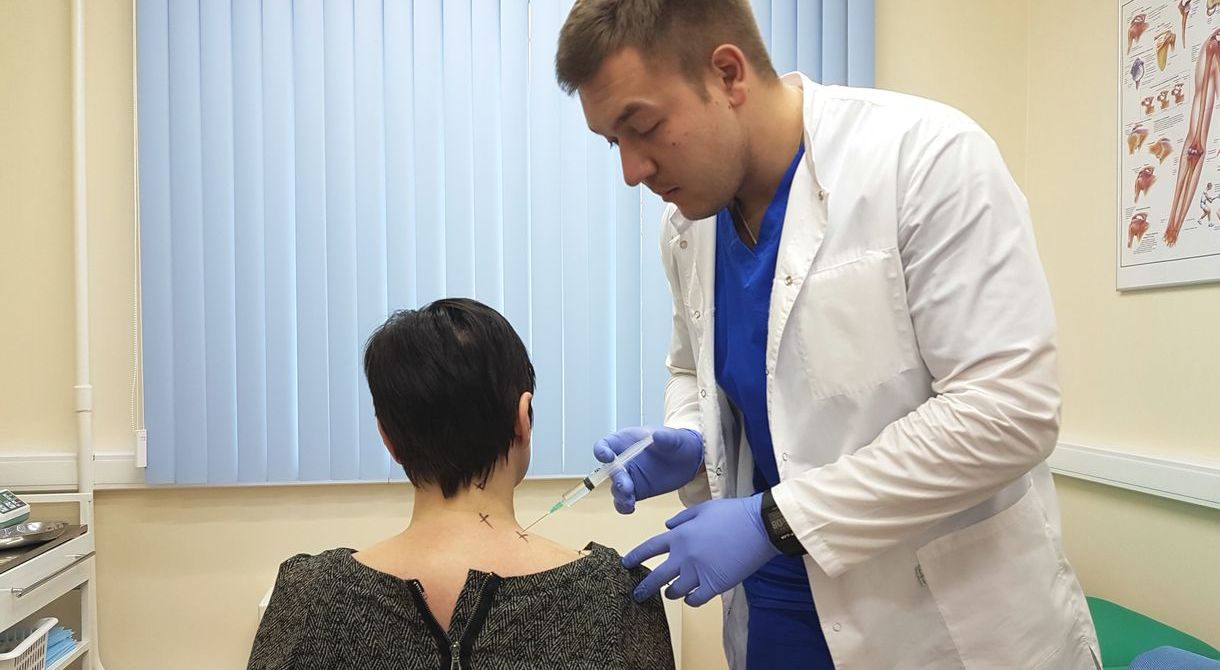
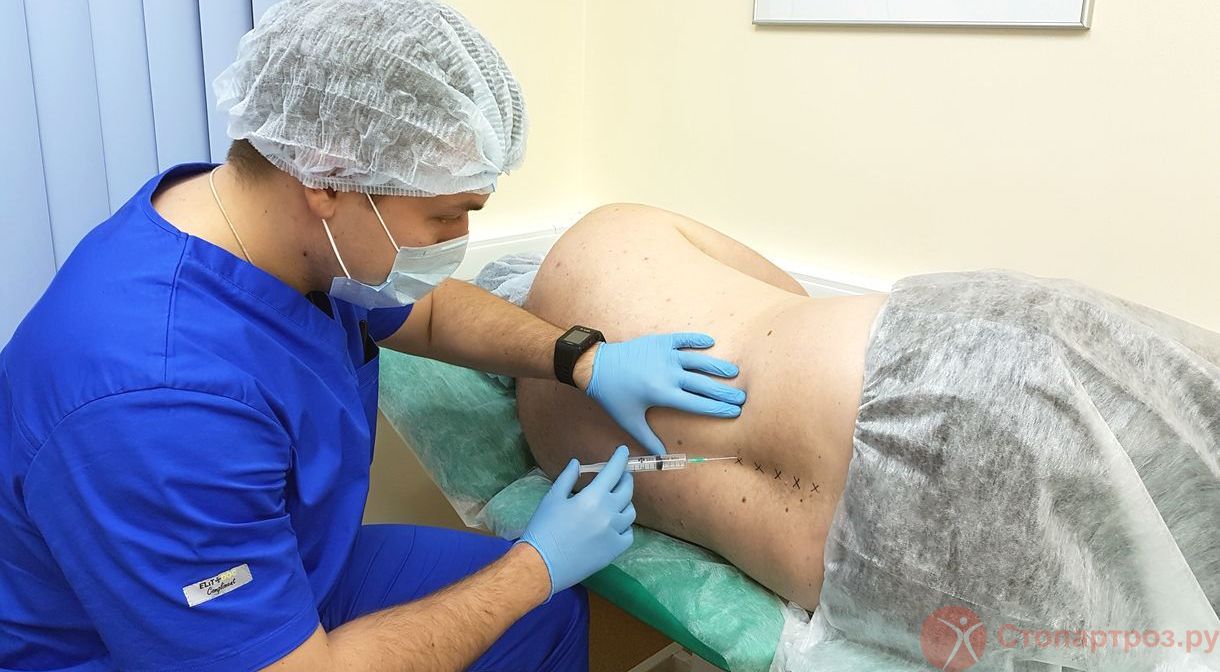
Кортикостероиды используют, когда НПВС и анальгетики не помогают, например при лечении артроза коленного сустава 3-4 степени. Пациенту делают медикаментозную блокаду - препараты вводят непосредственно в полость сустава. это помогает снять боль и добиться облегчения уже через несколько минут после укола.
Специальные мази и обезболивающие пластыри.
Препараты укрепляющие костную и хрящевую ткань:
Хондропротекторы на основе хондроитина и глюкозамина, являются питательной основой хондроцитов.
Производные гиалуроновой кислоты, служат аналогами синовиальной жидкости.
Препараты улучшающие микроциркуляцию и кровоснабжение суставного хряща.
Препараты кальция и витамина Д укрепляют кости образующие коленный сустав.
Внутрисуставные инъекции препаратов гиалуроновой кислоты, представляет искусственный аналог синовиальной жидкости, помогает смазать суставные поверхности.
Лекарственные блокады помогают быстро снять отек, боль и воспаление. Как правило, эффект заметен уже на следующий день.
Лечение остеоартроза коленного сустава также включает физиопроцедуры:
Электрофорез. С помощью электрического тока лекарство проникает к пораженному участку. Электрофорез используют для лечения боли в колене при гонартрозе.
Фонофорез. Лекарство поступает в зону воспаления под воздействием звуковых волн. Дополнительное преимущество метода при лечении деформирующего гонартроза, это тепловой эффект.
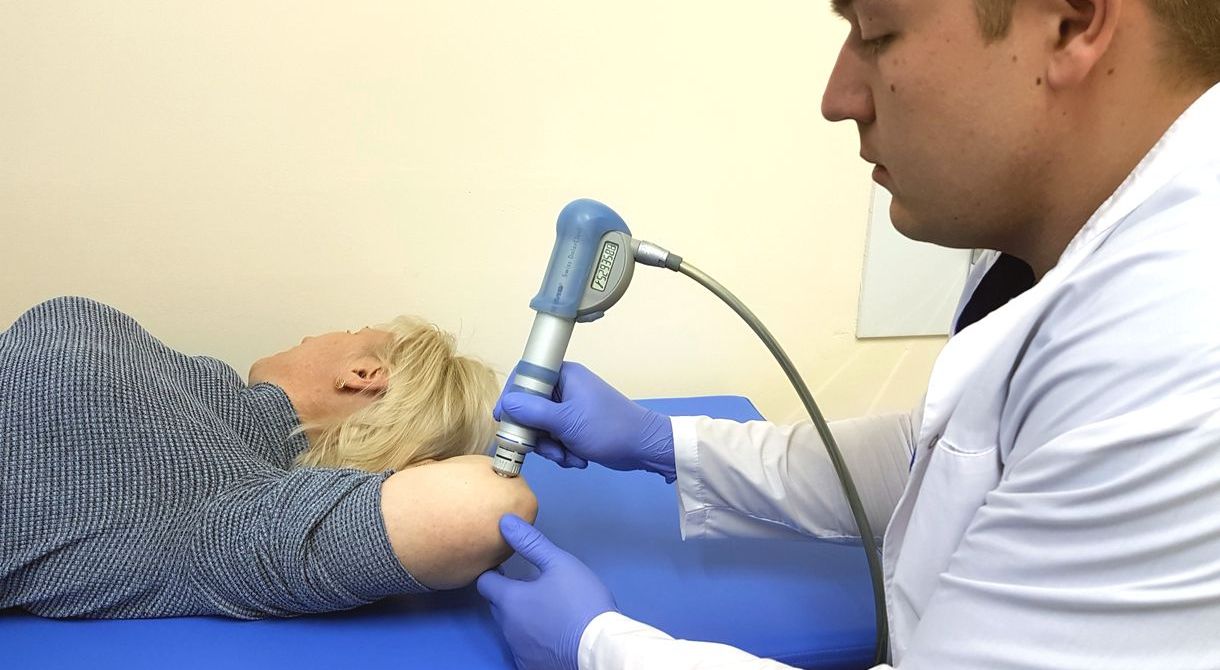
Ударно-волновая терапия. Процедура позволяет улучшить кровообращение, стимулирует питание тканей, используют для разрушения остеофитов и рубцовой ткани.
Тракционная терапия (вытяжение сустава) - помогает разгрузить суставную щель, растянуть ее на несколько миллиметров, тем самым уменьшить взаимодавление суставных поверхностей.
Электромиостимуляция - стимулирует кровоток и работу мышц с помощью электрического тока, восстанавливает мышечный тонус.
Механотерапия - помогает разрабатывать движения в суставе, бороться с контрактурой на специальных роботизированных тренажерах.
Лазеротерапия, создает глубокий нагрев тканей, уменьшает воспалительную реакцию.
Магнитотерапия. Лечебный эффект основан на свойствах магнитного поля уменьшать болевой синдром, воспалительный процесс, отечность тканей.
Методы ортобиологии направлены на стимулирование регенерации и замещение дефектов хрящевой ткани:
Плазмолифтинг - препарат на основе плазмы, изготавливают из собственной крови пациента, запускает процессы регенерации, содержит факторы роста.
PRP-терапия - в качестве препарата используют плазму получаемую из крови пациента. Обогащенная тромбоцитами плазма стимулирует регенерацию хондроцитов, увешает воспалительный процесс.
SVF-терапия - основана на применении клеток стромально-васкулярной фракции, получаемых из собственной жировой ткани пациента.
SVF-терапия + PRP-терапия - одновременное применение концентрированной плазмы и клеток-предшественников позволяет достичь наилучших результатов.
Лечение стволовыми клетками. Метод основан на применении клеток костного мозга, в настоящее время находится в разработке.
Каждый случай индивидуален и требует разработки отдельной реабилитационной программы лечения заболевания артроза коленного сустава.
Читайте также: