Лечение болезнь педжета что это такое

Болезнь Педжета – деформирующее заболевание костей, при котором нарушены процессы ремоделирования и восстановления их ткани. Синонимами болезни являются деформирующий остоз, деформирующая остеопатия.
Об истории болезни Педжета
В конце 19 века Джеймс Педжет описал несколько случаев заболеваний костей воспалительной природы. Как оказалось, до него подобные случаи тоже встречались, но считались казуистикой. Характерные для болезни Педжета изменения костей были обнаружены даже при раскопках в скелетах древних людей.
Педжет предположил, что в основе заболевания лежит хроническая воспалительная реакция, вызванная вирусами. Спустя годы эта теория стала одной из ведущих в учении о болезни Педжета, хотя до сих пор ученые не могут сойтись на едином мнении о происхождении заболевания.
На микроскопическом уровне в костной ткани при подобном поражении обнаруживаются участки склероза, сменяющиеся остеопорозом, разрастание кровеносных сосудов в месте поражения. Нижние конечности страдают и деформируются сильнее, так как на пораженную кость влияет и весовая нагрузка всего тела.
Сейчас есть факты, подтверждающие наследование семейной предрасположенности к болезни Педжета. Мужчины болеют чаще женщин, возраст пациентов на момент обнаружения заболевания почти всегда старше 40 – 50 лет, юношеские формы встречаются редко. Чем моложе заболевший человек, тем быстрее развивается и злокачественней прогрессирует болезнь.
Чаще всего болезнь Педжета встречается в Великобритании, а вот в Японии и Индии не зарегистрировано ни одного случая.
Симптомы болезни Педжета
При данной болезни поражается костная ткань. Выделяют формы болезни Педжета с поражением одной или нескольких костей. Первоначальные проявления незначительны и неспецифичны. Болезнь Педжета поражает кости:
- Нижних конечностей;
- Черепа;
- Плечевого пояса;
- Ребер.
Кости становятся слабыми, перерастягиваются и искривляются. По степени разрушения костной ткани в течении заболевания выделяют 3 стадии.
Основными симптомами болезни Педжета являются:
- Нарушение функций пораженных конечностей, тазового и плечевого пояса, позвоночника;
- Ноющие боли в костях;
- Костные деформации.
Боли начинают беспокоить человека в среднем на 5 лет раньше, чем можно будет обнаружить патологический процесс в костях с помощью рентгеновских лучей. Пациент испытывает более выраженную боль при поражении костей таза, ног и позвоночника.
При данном заболевании изменяется форма мозговой части черепа, он увеличивается в размерах, ноги приобретают X- или О-образную форму. Одним из симптомов болезни Педжета является снижение слуха. Происходит это потому, что перестройка височной кости вызывает сдавление проходящих в ней слуховых нервов.
Считается, что за 1 год болезни пораженным оказывается около 1 см костной ткани.
Диагностика болезни Педжета

Кроме анамнеза и жалоб пациента заболевание можно подтвердить объективными методами.
Рентгенологические признаки болезни Педжета:
- Поражаются, в основном, кости мозгового черепа, позвонки грудного отдела позвоночника, ребер и конечностей;
- Очаги остеопороза (разрежения костной ткани) чередуются с очагами уплотнения кости;
- Утолщение костей черепа в 2 раза;
- Наружная пластинка костей черепа с нечеткими очертаниями;
- Внутренняя пластинка костей черепа резко уплотнена;
- Позвонки выглядят деформированными, уплощенными, увеличиваются в окружности;
- Сужаются суставные щели нижних конечностей.
Из-за того, что на рентгене область поражения выглядит сильно измененной, требуется дифференцировать болезнь Педжета с опухолевыми метастазами и гемангиомой. Сцинтиграфия костей помогает установить точное место поражения.
Из лабораторных методов диагностики могут быть полезными показатели, свидетельствующие об активизации минерального обмена – щелочная фосфатаза и остеокальцин, а также уровни кальция, фосфора и магния.
Осложнения болезни Педжета
Из-за нерегулируемой перестройки костной ткани очаги поражения при болезни Педжета могут перерождаться в злокачественные костные опухоли. Чаще всего на фоне заболевания развиваются фибросаркома, остеогенная саркома и гигантоклеточная опухоль.
Навести на мысль о злокачественном перерождении могут такие симптомы болезни Педжета, как постепенное усиление болей, которые становятся продолжительнее и не реагируют на терапию дифосфонатами. Усиливается деформация костей, в них могут появляться мягкие очаги и патологические переломы.
Лечение болезни Педжета
Терапия обязательно должна проходить под контролем травматолога-ортопеда. В качестве медикаментозного лечения болезни Педжета, с целью повлиять на минеральный обмен в костях, применяют средства на основе тиреокальцитонина. Курс лечения этими препаратами в среднем длится 28 – 30 дней, в течение года требуется повторение его 2 – 3 раза.
В процессе лечения тиреокальцитонином необходим контроль показателей минерального обмена (костной фракции щелочной фосфатазы, кальция и фосфора в крови и моче, гидроксипролина мочи). При передозировке тиреокальцитонина бывает гипокальциемия (в крови снижается уровень кальция).
Препарат ксидифон (группа бифосфонатов) нельзя применять при остеомаляции. Он снижает в крови уровень кальция. Дозу подбирают индивидуально, с учетом динамики процесса.
С болевым синдромом болезни Педжета борются посредством нестероидных противовоспалительных средств (например, принимая парацетамол). Больные с таким заболеванием нуждаются в достаточном количестве витамина D и кальция.
При переломах и артритах может понадобиться помощь хирургов и травматологов, эндопротезирование, при нарушении способности слышать – специальные слуховые аппараты.
Хирургическая помощь может стать необходимой для устранения переломов костей или лечения артрита заменой сустава (эндопротезированием). При снижении слуха используют слуховые аппараты.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Существуют очень любопытные медицинские синдромы, например, навязчивое заглатывание предметов. В желудке одной пациентки, страдающей от этой мании, было обнаружено 2500 инородных предметов.
Образованный человек меньше подвержен заболеваниям мозга. Интеллектуальная активность способствует образованию дополнительной ткани, компенсирующей заболевшую.
Для того чтобы сказать даже самые короткие и простые слова, мы задействуем 72 мышцы.
Большинство женщин способно получать больше удовольствия от созерцания своего красивого тела в зеркале, чем от секса. Так что, женщины, стремитесь к стройности.
Вес человеческого мозга составляет около 2% от всей массы тела, однако потребляет он около 20% кислорода, поступающего в кровь. Этот факт делает человеческий мозг чрезвычайно восприимчивым к повреждениям, вызванным нехваткой кислорода.
Ученые из Оксфордского университета провели ряд исследований, в ходе которых пришли к выводу, что вегетарианство может быть вредно для человеческого мозга, так как приводит к снижению его массы. Поэтому ученые рекомендуют не исключать полностью из своего рациона рыбу и мясо.
Согласно исследованиям ВОЗ ежедневный получасовой разговор по мобильному телефону увеличивает вероятность развития опухоли мозга на 40%.
Человек, принимающий антидепрессанты, в большинстве случаев снова будет страдать депрессией. Если же человек справился с подавленностью своими силами, он имеет все шансы навсегда забыть про это состояние.
Во время работы наш мозг затрачивает количество энергии, равное лампочке мощностью в 10 Ватт. Так что образ лампочки над головой в момент возникновения интересной мысли не так уж далек от истины.
Упав с осла, вы с большей вероятностью свернете себе шею, чем упав с лошади. Только не пытайтесь опровергнуть это утверждение.
Кариес – это самое распространенное инфекционное заболевание в мире, соперничать с которым не может даже грипп.
Самое редкое заболевание – болезнь Куру. Болеют ей только представители племени фор в Новой Гвинее. Больной умирает от смеха. Считается, что причиной возникновения болезни является поедание человеческого мозга.
Стоматологи появились относительно недавно. Еще в 19 веке вырывать больные зубы входило в обязанности обычного парикмахера.
Восстановительный период после любого хирургического вмешательства требует от пациента крайне бережного отношения к своему здоровью. Но что делать, если нужно с.
Болезнь Педжета (остеодистрофия или деформирующий остеит) представляет собой заболевание, связанное с нарушением нормального восстановления костной ткани после различных воздействий (внешних и внутренних).
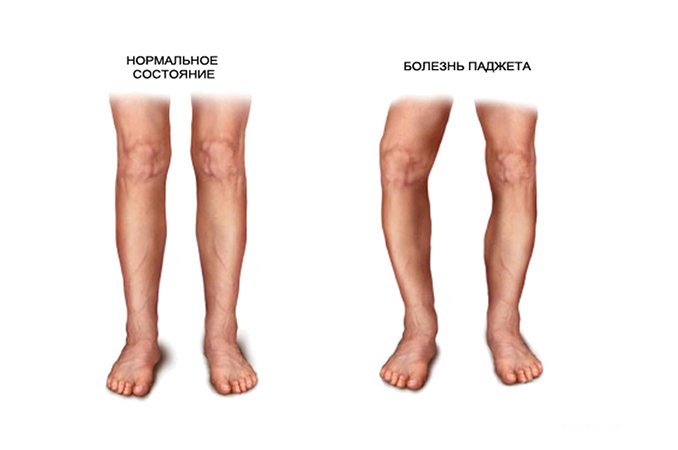
При данном заболевании остеокласты (клетки, которые разрушают старую костную ткань) и остеобласты (клетки, которые формируют новую костную ткань) становятся избыточно активными на определенных участках кости, что ведет к ее разрастанию и нарушению строения (она становится более хрупкой).
Чаще всего болезнь поражает кости таза, голени, бедра, ключицы, черепа, плечевые кости, позвоночник.
Заболевание в большей мере распространено в Германии, Великобритании. В Азии и Африке практически не встречается.
Лечение болезни Педжета направлено на замедление патологических процессов в костной ткани и устранение симптомов заболевания.
Причины болезни Педжета
До настоящего времени точные причины возникновения болезни Педжета не установлены.
Наиболее распространенным является предположение о том, что данное заболевание имеет вирусное происхождение. Болезнь Педжета, как правило, связывают с вирусом кори, носителем которого человек может быть на протяжении длительного времени. В качестве доказательства этой теории ученые выдвигают тот факт, что при остеодистрофии в остеокластах больного человека обнаруживаются включения, похожие на транскрипты вируса кори и парамиксовирусы. Но данная теория происхождения заболевания еще не полностью подтверждена.
Существует также мнение, что болезнь Педжета может быть обусловлена действием фактора наследственности, хотя ген, ответственный за это, до сих пор не установлен. Но тем не менее братьям, сестрам и детям больных деформирующим остеитом рекомендуется периодически сдавать биохимический анализ крови с целью контроля показателя щелочной фосфатазы.
Не исключено, что развитие заболевания вызывается действием двух названных выше факторов одновременно.
Симптомы болезни Педжета
При данном заболевании поражаться могут самые различные кости. Патологический процесс в половине случаев локализуется в позвоночнике, у 46% пациентов – в бедренной кости, у 38% – в костях черепа, у 22% – в тазу.
Болезнь может затрагивать одну кость (монооссальная форма) или несколько (полиоссальная форма). Для остеодистрофии не характерно наличие генерализованных поражений (этим она отличается от других подобных заболеваний).
Симптомы болезни Педжета чаще всего никак не проявляются, и заболевание обнаруживается случайно при рентгенографии или сдаче биохимического анализа крови.
Но при остеодистрофии также могут возникать тупые, ноющие, непрерывные боли в поврежденной кости, усиливающиеся в покое. После отдыха может наблюдаться ограничение подвижности, скованность в расположенных рядом и поврежденных суставах.
Кости при болезни Педжета утолщаются и становятся хрупкими, что приводит к частым переломам даже при несильных травмах.
При осмотре больного можно заметить сутулость, искривление нижних конечностей. Кроме того, обращает на себя внимание выпуклый лоб и крупный череп пациента.
Симптомом болезни Педжета также является повышение в крови уровня щелочной фосфатазы с одновременным повышением и других маркеров костного метаболизма.
Осложнения болезни Педжета
При данном заболевании возможно развитие осложнений со стороны сердца, суставов, нервной системы.
У больных с поражением более половины костей скелета может развиться сердечная недостаточность по причине резкого увеличения притока крови к костям, в которых произошли патологические изменения.
Остеодистрофии довольно часто сопутствует заболевание остеоартритом. В пожилом возрасте остеоартрит может возникать сам по себе, но может быть и следствием болезни Педжета.
Заболевания также может приводить к поражению периферических нервов, головного и спинного мозга. При поражениях костей черепа почти в половине случаев развивается глухота. Если поражаются позвонки спинного мозга, то может развиться стеноз позвоночного канала.
Наиболее серьезным осложнением болезни Педжета является остеосаркома, которая развивается на пораженной кости и проявляется еще большим усилением боли, отеком мягких тканей, повышением уровня щелочной фосфатазы.
Диагностика болезни Педжета
Диагноз болезни Педжета ставится на основании результатов лабораторного исследования крови с определением уровней магния, кальция, фосфора, щелочной фосфатазы; рентгенографии пораженных костей; сцинтиграфии костей.

Лечение болезни Педжета
Целью лечения болезни Педжета является контролирование развития заболевания, предотвращение его осложнений и устранение симптомов.
Для снятия болей применяются нестероидные противовоспалительные средства (ибупрофен, парацетамол, диклофенак, кетопрофен). При деформации костей одной ноги, пациенту рекомендуется носить ортопедическую обувь для облегчения ходьбы. При глубоком поражении сустава или сильном сдавлении нервов может потребоваться операция. При постоянных переломах может быть показана установка специальных конструкций для поддержания кости или протезирование суставов. Для коррекции слуха используются слуховые аппараты либо выполняется протезирование.
Для замедления развития заболевания используют кальцитонин, бисфосфонаты, ингибирующие резорбцию кости.
Кальцитонин вводится внутримышечно или подкожно до достижения стихания симптомов болезни Педжета.
До недавнего времени для лечения болезни Педжета использовали двунатриевиевую соль этидроновой кислоты. Но высокие дозы этого препарата вызывали у пациентов усиление болей и препятствовали минерализации костной ткани. В настоящее время применяются такие бисфосфонаты, как алендронат, тилудронат, памидронат и ризедронат, которые являются более активными средствами и меньше нарушают процесс минерализации.
Применение алендроната позволяет добиться снижения уровня щелочной фосфатазы почти на 80% на период до одного года.
Эффективны также такие пероральные средства, как тилудронат и ризедронат. В случае непереносимости пероральных бисфосфонатов пациентам назначают внутривенное введение памидроната.
Также была доказана эффективность применения золедроновой кислоты (внутривенно), которая приводит к стойкой и длительной ремиссии заболевания.
Прием данных препаратов существенно снижает активность заболевания на длительное время. Лечебные курсы, как правило, длятся порядка шести месяцев. При рецидивах заболевания курс лечения повторяется.
Таким образом, болезнь Педжета представляет собой серьезное неизлечимое заболевание костной ткани, поскольку возможности современной медицины позволяют лишь уменьшить его симптомы и замедлить развитие болезни.
Искривление костей черепа, ног, рук, таза и позвоночного столба, мучительные боли, потеря слуха, зрения – как противостоять этим тягостным последствиям и сохранить трудоспособность?
Особенности
Существует еще два медицинских термина, определяющих болезнь Педжета, — остеодистрофия или деформирующий остеит.

Деформирующий остеит — что это такое? Это состояние, для которого характерны хаотично протекающие процессы рассасывания и восстановления кости. Старая костная ткань при болезни Педжета разрушается раньше, чем должно быть в норме, а новая образуется аномально быстро. Такие не регулируемые процессы ведут к формированию рыхлой и мягкой кости, легко подвергающейся переломам, искривлениям и дистрофическим изменениям.
У 30% больных поражения обнаруживают в одной кости, но в среднем болезнь затрагивает 2 парные или сразу 3 кости. При болезни Педжета наиболее часто дегенеративные процессы наблюдают в костях конечностей, таза, позвоночного столба и черепа.

Причины
Точная причина, приводящая к остеодистрофии пока не установлена, но существует ряд обоснованных медицинских гипотез.
Причинными факторами, провоцирующими костные деформации при болезни Педжета считают:
- Долговременную скрытую активность в организме вирусов кори, собачьей чумы;
- Аномальные изменения в обменных процессах фосфора и кальция;
- Генетические мутации.
В 2 раза чаще заболевают мужчины старше 40 – 43 лет в Британии, Греции, Европе.
Симптомы
Клинические признаки определяются видом больной кости и тяжестью процесса. При медленном и скрытом течении патологии пациенты не испытывают болей и других признаков аномального процесса.
Если симптомы болезни Педжета возникают, то развиваются постепенно. К распространенным проявлениям остеодистрофии относятся:

Осложнения
Прогрессирование дистрофических процессов при болезни Педжета приводят к серьезным осложнениям:
- Спонтанные переломы, возникающие при незначительном давлении;
- Остеоартрит и остеоартроз;
- Сдавливание нервных узлов деформированными костями черепа и позвонков, что ведет к сильным болям, ухудшению зрения, слуха вплоть до потери функций (нейрогенная глухота или отосклероз);
- Сердечная недостаточность;
- Кровотечения в ходе эндопротезирования на костях с выраженными сосудистыми разрастаниями;
- Снижение или аномальное повышение в крови кальция.
Диагностика
При подозрении на болезнь Педжета костей предусмотрены следующие диагностические методы:
- Рентгенография. На снимках просматривается разрастание кости, рыхлая грубоволокнистая структура, деформации, очаги разрушения, микропереломы;
- Исследование крови на содержание щелочной фосфатазы (повышено), С- и N-телопептидов (повышено), кальция и фосфата;
- Анализ мочи. При болезни Педжета повышен уровень основных белков коллагена — пиридинолина, оксипролина, дезоксипиридинолина;
- Остеосцинтиграфия для точной локализации участков поражения, динамического наблюдения пациентов и оценки результативности терапии болезни Педжета;
- КТ и МРТ (томография) при подозрении на злокачественное перерождение деформированных участков.

Лечение
Лечение деформирующего остеита нацелено:
- На подавление активности остеокластов, растворяющих минеральный состав костной ткани;
- Уменьшение болей и другой тягостной симптоматики;
- Замедление патологических процессов, ведущих к новым спонтанным переломам, дистрофии, потере слуха, неврологическим расстройствам.
Медикаментозная терапия
Терапия лекарственными средствами показана:
- Если уровень фермента сывороточной щелочной фосфатазы превышает норму в 2 раза даже при отсутствии признаков болезни;
- Если у больного наблюдаются признаки дистрофических изменений в черепных и позвоночных костях;
- Для предупреждения или замедления развития осложнений, особенно в тех случаях, когда хирургическое лечение невозможно или нежелательно;
- Для уменьшения болей при костных деформациях.
Лекарства, назначаемые в первую очередь, — это азотсодержащие бисфосфонаты. Часть препаратов пациент принимает внутрь — в таблетках, а часть получает в форме капельных внутривенных инфузий.

Фрагменты бисфосфонатов встраиваются в кость, связываются с кальцием, накапливаются и повышают сопротивляемость ткани к разрушающему действию остеокластов. Связанное с костной тканью активное вещество много лет находится в ней, продолжая замедлять аномальные процессы — например, время распада бисфосфоната алендроната составляет примерно 20 лет.
- Ризедронат (Актонель);
- Альдендронат (Фосамакс);
- Памидронат;
- Ибандронат;
- Золедроновая кислота.
Золедронат (Акласта), содержащий две молекулы азота, действует более эффективно и длительно. В отличие от других, внутривенная инъекция Золедроната делается только раз в 12 месяцев.
Выпускают одно- и двухкомпонентные бисфосфонаты, имеющие в составе кальций или витамин D.
- Бисфосфонаты в таблетках хорошо переносятся пациентами, но могут раздражать желудок и пищевод, вызывать изжогу, тошноту, диарею, боли в суставах. Чтобы избежать подобных реакций и почти на 50% усилить действие лекарства, таблетки пьют утром за 2 часа до завтрака, запивая 1 – 2 стаканами воды. После приема таблетки 30 — 40 минут нельзя ложиться горизонтально.
- Лекарством второй линии, которое назначают при непереносимости или неэффективности бисфосфонатов, является синтетический кальцитонин лосося. Препарат тормозит процесс рассасывания кости, стимулирует минерализацию, способствуя формированию полноценной костной ткани.
- Длительное получение бисфосфонатов при остеодистрофии может привести к уменьшению количества кальция в крови (гипокальциемии), поэтому в терапию обязательно включают средства с кальцием и витамином D. Промежуток между приемом бисфосфоната и кальция (или витамина D) должен составлять не меньше 2 часов.
- Чтобы снизить выраженность болей в суставах и костях при остеодистрофии врач назначает болеутоляющие препараты в таблетках и инъекциях с противовоспалительным действием: Темпалгин, Баралгин, Диклофенак, Лорносикам, Ксефокам, Кетонал.



Правильно проводимая терапия полностью не излечивает болезнь, но обеспечивает длительный период снижения активности всех аномальных процессов.
Немедикаментозная терапия
Костные деформации нижних конечностей при болезни Педжета, приводящие к двигательным нарушениям, компенсируют с помощью ношения ортезов — ортопедических приспособлений. Ортезы разгружают позвоночник или больную ногу, уменьшают боли и сдерживают прогрессирование дегенеративного процесса.
Индивидуально подобранная ортопедом программа упражнений необходима пациенту даже при постельном режиме.
Оперативное лечение
При появлении признаков осложнений болезни Педжета в виде аномальных переломов, очагов дистрофии, сильных искривлений, нередко требуется госпитализация и хирургическое лечение.
Применяют следующие техники:
Болезнь Педжета (рак Педжета) — относительно редкое злокачественное новообразование кожи, которое возникает в клетках апокринных желез. Это заболевание делится на две разновидности, которые различаются по методам лечения (мамиллярная и экстрамамиллярная формы). Общей чертой данных видов рака является наличие на пораженных участках характерных опухолевых клеток — так называемых клеток Педжета.
Разновидности и локализация рака Педжета
Болезнь Педжета молочной железы (мамиллярная форма) является особой формой рака соска. Она встречается в 1-3% всех случаев рака молочной железы. Пациентами могут быть как мужчины, так и женщины в возрасте от 50 лет. Представительницы слабого пола чаще болеют раком Педжета, хотя у мужчин этот недуг протекает сложнее. Данная разновидность характеризуется кожными изменениями в области сосков и ареол.
Болезнь Педжета: мамиллярная форма
Важно знать! Почти в 70% мамиллярная форма сосуществует с другими типами рака молочной железы, расположенными глубже в груди.
Экстрамамиллярная форма болезни Педжета обычно локализуется вокруг ануса и половых органов женщин и мужчин (реже – в области подмышек, пупка и пр.). Она поражает апокринные железы и дерму. В 25% случаев этот недуг сосуществует с другими типами рака кожи, расположенными в более глубоких слоях.
Болезнь Педжета: экстрамамиллярная форма
Механизм появления рака Педжета
Каждая клетка в человеческом организме имеет свой жизненный цикл. Информация о нем закодирована в ДНК и присутствует в ядре каждой клетки. Этот жизненный цикл состоит из формирования, роста, деления, старения и смерти. Программируемая гибель клеток называется апоптозом.
Злокачественные новообразования — это не что иное, как совокупность поврежденных клеток, у которых отсутствует программа смерти. Такие объекты не способны к апоптозу – они становятся бессмертными и начинают размножаться до бесконечности.
В случае рака Педжета наблюдается патология в клетках, которые формируют апокринные железы кожи. Их функция состоит в производстве потовых желез и сальных выделений, которые предотвращают высыхание эпидермиса. Апокринные железы расположены по всему телу, но особенно их много в области сосков, половых органов и подмышек.
Причины рака Педжета
Болезнь Педжета молочной железы обычно сопровождается другими онкологическими изменениями в груди. В связи с этим у врачей появилась теория, что причина этой патологии кроется в миграции раковых клеток из молочной железы к соскам. Вторая теория предполагает, что механизм развития недуга кроется в мутации клеток кератиноцитов и апокринных желез непосредственно на соске.
Экстрамамиллярная форма болезни Педжета развивается вследствие роста патологических клеток в эпидермисе с последующим их распространением на соседние эпителиальные волосяные фолликулы и потовые железы.
Факторы, которые могут инициировать развитие новообразования:
- наследственная предрасположенность;
- проживание в экологически загрязненных районах;
- курение и алкоголизм;
- возраст старше 35 лет (пик заболеваемости приходится на возраст от 50 до 70 лет);
- раннее менархе, поздняя менопауза;
- позднее материнство;
- длительное применение заместительной гормональной терапии и оральных контрацептивов;
- ожирение;
- диета, богатая животными жирами;
- воздействие ионизирующей радиации;
- контакт с опасными химикатами и канцерогенами;
- частое пребывание на солнце;
- другие дерматологические заболевания (экзема, псориаз, пузырчатка).
Симптомы рака Педжета
Рак Педжета молочной железы дает такие симптомы:
- воспалительные изменения кожи соска и ареолы эритематозно-чешуйчатого характера (эти изменения четко очерчены и со временем растут);
- гнойные или водянистые выделения из соска;
- зуд;
- жгучая боль;
- незаживающие трещины сосков;
- изъязвления в пораженной зоне.
В запущенной стадии сосок может полностью втянуться внутрь или разрушиться. У каждой третьей пациентки во время исследования обнаруживается также уплотнение в груди.
Первичные изменения на соске
Экстрамиллярная форма заболевания на первом этапе вызывает эритематозные пятна, которые вызывают зуд и жжение. Из этих новообразований может сочиться жидкость. В продвинутой стадии появляются кровоточащие эрозии.
Изменения, как правило, локализуются в области наружных половых органов (вульвы, ануса, полового члена и мошонки) — вокруг зон, богатых апокринными железами. Реже опухоль появляется не верхней части бедер, ягодицах и в пупке. Известны случаи расположение онкологических изменений на участках кожи, лишенных апокринных желез (например, на веках, ушах и в мочеиспускательном канале).
Если вы заметили какой-либо из перечисленных выше симптомов, немедленно обращайтесь к дерматологу!
Диагностика рака Педжета
Основной метод диагностики мамиллярной формы недуга – это гистологический анализ соскоба из больного соска. В лабораторных условиях специалисты должны выявить во взятом образце характерные раковые клетки, называемые клетками Педжета. Если изменения в соске сопровождаются опухолью в груди, дополнительно назначается томография (маммография, УЗИ молочных желез) и биопсия груди.
К сожалению, эта патология часто диагностируется на продвинутой стадии развития, потому что врачи ошибочно принимают ее за другие дерматологические заболевания. Специалист назначает стероидные мази, которые приводят к временному облегчению, но не вылечивают проблему.
Для диагностики экстрамамиллярной формы изымается фрагмент кожного поражения (биопсия) на гистопатологическое исследование. Наличие клеток Педжета подтвердит диагноз.
Врач должен исключить другие заболевания, которые могут привести к вышеописанным симптомам — псориаз, болезнь Боуэна, атопический дерматит, себорейный дерматит, контактный дерматит, экзема, меланома, гистиоцитоз, микоз.
Лечение рака Педжета
Методика лечения рака Педжета молочной железы зависит от стадии заболевания и наличия (или отсутствия) другого вида новообразования в груди.
Радикальная операция (мастэктомия) — включает в себя удаление всей молочной железы вместе с подмышечными лимфатическими узлами. Она выполняется в случае, если болезнь Педжета сопровождается другими опухолями в груди. Иногда, когда метастазы прорастают в мышцы, расположенные под грудью, проводится радикальная мастэктомия по методике Хальстеда – удаляется грудь, подмышечные ткани с лимфатическими узлами, а также грудные мышцы. После хирургического вмешательства проводится химиотерапия или гормональная терапия.
Если болезнь Педжета не сопровождается другими злокачественными новообразованиями, после мастэктомии нет необходимости в дополнительной химиотерапии или гормональной терапии.
В редких случаях (когда поражен только сосок) делается операция с сохранением груди. Она включает в себя иссечение пораженной кожи с запасом здоровой ткани.
Способ лечения экстрамамиллярной формы Педжета также зависит от тяжести заболевания и наличия/отсутствия других видов рака кожи. На ранних стадиях можно ограничиться применением кремов, содержащих один или несколько цитостатиков (препаратов, уничтожающих быстро делящиеся патологические клетки): 5-фторурацил, имиквимод, паклитаксел, трастузумаб. Эти кремы наносятся на пораженные зоны.
Запущенные стадии требуют хирургического удаления измененной кожи с запасом здоровых окружающих тканей.
Помимо соблюдения медицинских рекомендаций, регулярного использования лекарственных средств и обследования у врача, пациенту стоит перейти на хорошо сбалансированную диету, содержащую все необходимые питательные вещества. Ежедневный рацион должен также содержать достаточное количество калорий, и быть богатым белком.
Лечение народными средствами
Лечение злокачественных опухолей по-прежнему является проблемой для медицины, ученые не перестают искать новые, более эффективные препараты. В качестве дополнения к традиционным методам пациенты могут использовать натуральные препараты, которые укрепляют организм после химиотерапии, стимулируют гибель и оказывают иммуномодулирующее действие.
Рекомендуем принимать фитопрепараты под наблюдением врача, чтобы предотвратить возможные осложнения.
Плаун булавовидный
Данное растение является ядовитым (оказывает легкий токсический эффект на организм). За счет этого раковые клетки гибнут, а здоровые остаются неповрежденными.
Из плауна булавовидного готовят чай. Столовую ложку измельченного сырья заливают стаканом кипятка и настаивают 20 минут, после чего напиток необходимо процедить. На первых этапах лечения выпивайте за день один стакан снадобья (утром, за полчаса до завтрака, принимайте полстакана чая, остальную порцию пейте по глотку в течение дня). Через 2-3 недели увеличьте дозировку до 2-х стаканов в сутки. Прием лекарства необходимо продолжать до полного исцеления.
Мальва незамеченная
При злокачественных заболеваниях рекомендуется также пить холодный чай из мальвы незамеченной. Готовится он так: 1 столовую ложку сухой травы или 2 столовые ложки свежего растения поместите в банку и залейте 1/4 литра холодной воды. Оставьте смесь настаиваться на ночь, а утром процедите и пейте по 50 мл 3-4 раза в день.
Мазь
При раковых язвах хорошо помогает мазь, которая готовится по следующему рецепту:
- 2 столовых ложки измельченной травы подмаренника настоящего;
- 2 столовых ложки измельченной травы чистотела;
- 2 столовых ложки цветков календулы;
- 2 стакана несоленого свиного сала.
Растопите на водяной бане свиное сало и бросьте в него растения, проварите смесь на среднем огне 1 час, затем остудите и пропустите через капроновую ткань. Мазь храните в холодном месте. Смазывайте ею больные места как можно чаще.
Соки растений
Соками некоторых растений (чистотел, каланхоэ, герань луговая, кислица обыкновенная) рекомендуется смазывать раковые изменения на теле. Делать это нужно как можно чаще, не менее 5 раз в день. На зиму средство можно законсервировать со спиртом (в соотношении 1 часть спирта на 2 части сока) или глицерином (в соотношении 50:50). Дополнительно пейте внутрь настой из чистотела (не менее 2 литров в день).
Болтушка из трав и масел
Обрабатывайте злокачественные язвы болтушкой, приготовленной по такому рецепту:
- Сок одуванчика – 1 столовая ложка;
- Сок кипрея – 1 столовая ложка;
- Сок чистотела – 1 столовая ложка;
- Масло зверобоя – 1 столовая ложка;
- Облепиховое масло – 1 столовая ложка;
- Эфирное масло чайного дерева – 10 капель.
Все тщательно смешайте и храните в холодильнике в стеклянной бутылке из темного стекла. Перед применением тщательно встряхивайте болтушку, чтобы масла смешалось с жидкостью. Наносите средство на больные зоны два раза в день.
Прогноз рака Педжета
Прогноз для пациентов с болезнью Педжета груди зависит от того, есть ли дополнительные злокачественные изменения в молочной железы. Если да, то уровень выживаемости составляет 60 процентов. В случаях, когда новообразование ограничено только тканями соска, прогноз более оптимистичен: выздоравливают 75-90 процентов пациентов.
На ранних стадиях экстрамиллиарная болезнь Педжета успешно вылечивается (более 97% выживших пациентов). Если опухоль дала метастазы, и была проведена операция, то, в зависимости от точности работы хирурга, риск рецидива составляет от 8 до 50%.
Профилактика рака Педжета
Методы предотвращения болезни Паджета должны включать в себя следующие мероприятия:
- здоровый образ жизни;
- избегание факторов риска;
- выполнение регулярных осмотров у специалиста.
Здоровый образ жизни подразумевает регулярные физические упражнения (подобранные в соответствии с возрастом и состоянием здоровья человека) и правильную, сбалансированную диету. Было доказано, что использование в рационе полиненасыщенных жирных кислот, фруктов, овощей, хлеба из цельной пшеницы и молочных продуктов значительно снижает риск развития злокачественных опухолей.
Также вы должны проводить осмотры:
- самостоятельное ежемесячное обследование груди;
- регулярные (каждые 12 месяцев) визиты к врачу для обследования молочных желез;
- регулярное прохождение маммографии;
- самостоятельное обследование кожи на предмет появления изменений (пятен, язв, шелушений);
- ежегодный профилактический визит к дерматологу.
Сочетание указанных выше способов снижает риск развития данного недуга и увеличивает вероятность его обнаружения на ранней стадии, когда есть высокий процент успешного лечения.
Читайте также:


