Лечение гонартроз в стационаре
Войти через uID
Стандарты лечения ДОА
Протоколы лечения ДОА
Стандарты лечения остеоартроза, коксартроза, гонартроза
Протоколы лечения остеоартроза, коксартроза, гонартроза
Остеоартроз (полиартроз, коксартроз, гонартроз)
Профиль: хирургический.
Этап: стационар.
Цель этапа: уменьшение функциональной недостаточности суставов, коррекция терапии
Длительность лечения (дней): 16.
Коды МКБ:
M15 Полиартроз
M16 Коксартроз (артроз тазобедренного сустава)
M17 Гонартроз (артроз коленного сустава)
M19 Другие артрозы.
Определение: Остеоартроз (ОА) — хроническое прогрессирующее дегенеративное заболевание суставов, характеризующееся деградацией суставного хряща с последующими изменениями в субхондральной кости и развитием краевых остеофитов, приводящее к потере хряща и сопутствующему поражению других компонентов сустава (синовиальная оболочка, связки).
Классификация: (классификация Насонова В.А., Астапенко М.Г., 1989 г.)
I Патогенетические варианты:
1. первичный (идиопатический)
2. вторичный
II Клинические формы:
1. полиартроз
2. олигоартроз
3. моноартроз
4. в сочетании с ОА позвоночника, спондилоартрозом
III Преимущественная локализация:
1. межфаланговые суставы (узелки Гебердена, Бушара)
2. тазобедренные суставы (коксартроз)
3. коленные суставы (гонартроз)
4. другие суставы
IV Рентгенологическая стадия (по kellgren J.H., Lawrence J.S.): I, II, III, IV, V.
Синовит:
1. имеется
2. отсутствует
Факторы риска: наследственная предрасположенность, механические повреждения, физиологическая перегрузка, нарушения обмена и кровообращения, эндокринный дисбаланс, нарушение питания хряща, возрастная инволюция хряща, пожилой возраст, избыточная масса тела, нарушение развития или приобретенные заболевания суставов и костей, профессиональные особенности и физические нагрузки, связанные с работой.
Поступление: плановое.
Показания к госпитализации: выраженный болевой синдром, отсутствие эффекта амбулаторной терапии, синовит сустава.
Необходимый объем обследований перед плановой госпитализацией:
1. Рентгенография пораженного сегмента и симметричного сустава в 2 проекциях
2. общий анализ крови (6 параметров)
3. общий анализ мочи
4. определение С-реактивного белка
5. реакция Райта, Хеддельсона при совместной постановке
6. ЭКГ
7. исследование кала на яйца глист
8. микрореакция.
Критерии диагностики:
1. Боли при физической нагрузке и/или в покое, по ночам, при пальпации сустава.
2. Скованность в пораженном суставе по утрам или возникающая после любого отдыха, не превышающая 30 мин.
3. Ограничение подвижности сустава или ощущение нестабильности в нем.
4. Болезненные точки в местах прикрепления сухожилий к суставным сумкам, крепитация и потрескивание в суставе при движении.
5. рентгенологическая картина поражения суставов, подтверждающая диагноз.
Клинические особенности отдельных форм ДОА
ДОА тазобедренного сустава (коксартроз). ДОА тазобедренного сустава – один из наиболее распространенных вариантов болезни. ОА развивается с одинаковой частотой у мужчин и женщин, но у женщин протекает гораздо тяжелей. Отмечено, что если коксартроз развивается в возрасте до 40 лет, это обычно связано с дисплазией сустава (врожденная дисплазия вертлужной впадины). Основными симптомами ОА являются боли механического характера в области сустава, рано присоединяется нарушение походки (прихрамывание).
В ряде случаев в начале боли появляются в коленном суставе, паху, ягодице, бедре, пояснице.
Болевой синдром появляется при ходьбе и стихает в покое. Первые клинические симптомы (боль, ограничение объема движений) появляются при отсутствии рентгенологических изменений сустава, они обусловлены мышечным спазмом. Постепенно нарастает ограничение объема движений в суставе, у ряда больных возникает симптом "блокады" сустава (заклинивание при малейшем движении в суставе).
При обследовании больного отмечается болезненность при пальпации в области сустава, без экссудативных проявлений, при длительном течении заболевания появляется атрофия мышц бедра. Конечность принимает вынужденное положение – небольшое сгибание в тазобедренном суставе с нарушением ротации и отведения, и возникает компенсаторный поясничный лордоз, наклон таза в сторону пораженного сустава и сколиоз.
Все это обусловливает появление болей в спине, ущемление бедренного, седалищного и запирательного нервов. Коксартроз приводит к изменению походки – вначале прихрамывание, затем укорочение конечности и хромоте.
При двустороннем поражении у больных коксартрозом формируется "утиная походка".
ДОА коленного сустава (гонартроз). Коленный сустав – вторая по частоте локализация деформирующего ОА. Гонартрозом обычно страдают женщины, чему способствуют
ожирение и нарушение кровообращения в нижних конечностях. Первые симптомы обычно появляются в 40–50 лет.
Наиболее частыми этиологическими факторами развития болезни являются нарушение осанки, частая травматизация. Как правило, гонартроз бывает двусторонним, но больной долгое время жалуется на боли в одном суставе. Основным симптомом гонартроза является боль механического типа. Боль возникает при ходьбе, особенно по лестнице. Боль возникает при долгом стоянии, длительной физической нагрузке,
иногда ночью. Локализация болей: в передней или внутренних частях сустава, с иррадиацией в голень. У больных появляется ощущение "подкашивания ног".
Движения в коленных суставах уменьшаются в основном при сгибании, с течением болезни сгибание ограничивается. Больные не могут выполнить полное сгибание из-за боли, но полностью сгибание не блокируется. Ограничение движений в коленных суставах возрастает при длительном течении болезни. При пальпации отмечаются болезненность, хруст.
Постепенно нарастает деформация сустава за счет образования остеофитов, перестройки суставных поверхностей с последующим подвывихом в суставе, нарастает атрофия мышц нижней конечности. Почти у половины больных обнаруживается девиация коленного сустава (genu varum и genu valgum), за счет ослабления боковых и крестообразных связок появляется нестабильность сустава при латеральных движениях в суставе, или симптом "выдвижного ящика". В начале заболевания чаще возникает пателлофеморальный артроз, что вызывает боль при разгибании в передней части сустава, особенно при движениях по лестнице, и поколачивании по надколеннику. При присоединении поражения коленного сустава появляются боли при пальпации суставной щели, варусные или вальгусные отклонения, гиперподвижность. ОА коленных суставов очень часто осложняется вторичным синовитом.
При длительно протекающем гонартрозе может периодически возникать "блокада" сустава, связанная с появлением в суставной полости "суставной мыши". Поражение коленного сустава может осложниться остеонекрозом мыщелка бедра, это наблюдается при варусной девивации.
Перечень основных диагностических мероприятий:
1. Рентгенологическое исследование сустава
2. Компьютерная томография суставов
3. Ядерно-магнитный резонанс суставов
4. УЗИ внутренних органов.
Тактика лечения:
Алгоритм лечения остеоартроза
I этап
• Устранение механических факторов (ношение ортопедической обуви, корсета или поддерживающего пояса, использование трости);
• Снижение массы тела;
• Разгрузка пораженного сустава;
• Физиотерапия (тепловые процедуры, водолечение);
• Лечебная физкультура (основная задача – уменьшить нагрузку на сустав и укрепить мышцы): коррекция осанки и длины нижних конечностей, упражнения с изометрической нагрузкой, упражнения для отдельных мышечных групп;
• Локальные анальгетики и НПВП (мазь, гель, крем).
II этап
• Системные НПВП при возникновении признаков манифестного остеартроза и при появлении признаков воспаления;
• Пероральные и ректальные НПВП: ибупрофен, диклофенак, кетопрофен, лорноксикам, прироксикам, целекоксиб;
• Хондропротекторы;
• При стойком синовите – внутрисуставное введение глюкокортикоидов.
III этап
• При неэффективности консервативного лечения – ортопедические операции: эндопротезирование тазобедренного или коленного сустава, артроскопия с абразивной хондропластикой.
Анальгетическая и противовоспалительная терапия:
• Локальные анальгетики (препараты с раздражающим и отвлекающим действием): финалгон.
• Локальные НПВП: диклофенак, ибупрофен, кетопрофен, пироксикам.
• Системные НПВП: диклофенак (100–150 мг/сут), ибупрофен (1200–2400 мг/сут), кетопрофен (200–300 мг/сут), напроксен (500–100 мг/сут), пироксикам (20 мг/сут), лорноксикам (8–16 мг/сут).
• Специфические ингибиторы ЦОГ-2: целекоксиб (200–400 мг/сут).
Хондропротекторы:
• Хондроитин сульфат (500 мг 2 раза в сутки).
• Дериваты гиалуроновой кислоты для внутрисуставного введения (3 еженедельные внутрисуставные инъекции).
Для улучшения обменных процессов назначают метаболическую терапию.
Фосфаден внутрь по 0,05 г 3 раза в день в течение 4 недель, в/м 2-4 мл 2% р-ра 2-3р в день в течение 2-4 недель.
Для улучшения микроциркуляции применяют антикоагулянты.
Пентоксифиллин улучшает микроциркуляцию в зонах нарушенного кровообращения. Назначают по 5 мл в 250мл 0,9% р-ра натрия хлорида в/в капельно. Таблетки по 0,1 г 3раза в день в течение месяца.
Перечень основных медикаментов:
1. Ибупрофен 200 мг, 400 мг табл
2. Диклофенак натрия 25 мг, 100 мг, 150 мг табл
3. Кетопрофен раствор для инъекций 100мг/2 мл, амп
4. Лорноксикам 4 мг, 8 мг табл
5. Целекоксиб 100 мг, 200 мг капс
6. Напроксен 250 мг табл
7. Пироксикам 10 мг табл
8. Хондроитин сульфат мазь 30 г
9. Фосфаден 0,05 г табл, 2% раствор для инъекций, амп
10. Пентоксифиллин 100 мг, драже, раствор для инъекций 100 мг/5 мл амп
Критерии перевода на следующий этап: уменьшение функциональной недостаточности суставов.
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2015
Общая информация
Название протокола: Гонартроз.
Код протокола:
Код (коды) поМКБ-10:
М 15 Полиартроз
М17 Гонартроз [артроз коленного сустава]
М17.0 Первичный гонартроз двусторонний
Ml7.1 Другой первичный гонартроз
М17.2 Посттравматический гонартроз двусторонний
М17.3 Другие посттравматические гонартрозы
М17.4 Другие вторичные гонартрозы двусторонние
М17.5 Другие вторичные гонартрозы
М17.9 Гонартроз неуточненный
Сокращения, используемые в протоколе:
АЛТ – аланинаминотрансфераза
АСТ – аспартатаминотрансфераза
ГК – глюкокортикостероиды
ЗППП – заболевания передающиеся половым путем
КТ – компьютерная томография
МРТ – магнитно-резонансная томография
НПВП – нестероидные противовоспалительные препараты
ОА – остеоартроз
ОАК – общий анализ крови
ОАМ – общий анализ мочи
СОЭ – скорость оседания эритроцитов
СРБ – С- реактивный белок
УЗИ – ультразвуковое исследование
ЦОГ – циклооксигеназа
ЭКГ – электрокардиограмма
ЯМРТ ФН – ядерно-магнитная резонансная томография
функциональная недостаточность
Дата разработки протокола : 2015 год.
Категория пациентов: больные с остеоартрозом коленных суставов.
Пользователи протокола : ревматологи, терапевты, врачи общей практики, врачи ортопеды.
Примечание: в данном протоколе используются следующие классы рекомендаций и уровни доказательств:
Классы рекомендаций:
Класс I – польза и эффективность диагностического метода или лечебного воздействия доказана и/или общепризнаны
Класс II – противоречивые данные и/или расхождение мнений по поводу пользы/эффективности лечения
Класс IIа – имеющиеся данные свидетельствуют о пользе/эффективности лечебного воздействия
Класс IIb – польза/эффективность менее убедительны
Класс III – имеющиеся данные или общее мнение свидетельствует о том, что лечение неполезно/неэффективно и в некоторых случаях может быть вредным
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |


Классификация
Клиническая классификация:
I. Первичный (идиопатический)
II. Вторичный
· посттравматический;
· врожденные;
· приобретенные;
· эндемические заболевания;
· метаболические болезни;
· эндокринопатии;
· болезнь отложения кальция (фосфат кальция, гидроксиапатит);
· невропатии;
· другие заболевания (аваскулярный некроз, ревматоидный артрит, болезнь Педжета и др.).
Классификация ОА (Насонова В.А., Астапенко М.Г., 1989):
I. Патогенетические варианты
· первичный (идиопатический);
· вторичный (обусловлен дисплазией, травмами, нарушениями статики, гипермобильностью суставов, артритами и др.).
II. Клинические формы
· полиостеоартроз;
· олигоостеоартроз (поражение двух и более суставов, но не более двух групп суставов).
· моноартроз;
· в сочетании с ОА позвоночника, спондилоартрозом.
III. Преимущественная локализация
· межфаланговые суставы (узелки Гебердена, Бушара);
· тазобедренные суставы (коксартроз);
· коленные суставы (гонартроз);
· другие суставы.
IV. Рентгенологическая стадия (по KellgrenJ.H. и LawrenceJ.S.) :
I ,II, III, IV
V. Синовит
· имеется;
· отсутствует.
VI.Функциональная способность суставов
· функциональная способность ограничена (ФН*-1);
· трудоспособность утрачена (ФН-2);
· нуждается в постореннем уходе (ФН-3).
Факторы риска: ОА возникает вследствие взаимодействия множества генетических и средовых факторов (таб.1). Именно анализ факторов риска развития ОА различных локализаций способствовал возникновению концепции о гетерогенности заболевания.
Таблица 1 -Факторы риска возникновения ОА (CraemerP.,HochbergMC., 1997)
| Генетические | · пол (женский) · унаследованная патология гена коллагена II типа · мутация гена коллагена II типа · другие наследованные заболевания костей и суставов · расовое/этническое происхождение |
| Негенетические | · пожилой возраст · избыточная масса тела · снижение уровня женских половых гормонов (например, период менопаузы) · пороки развития костей и суставов · операции на суставах в анамнезе (например, менискэктомия) |
| Экзогенные | · профессиональная деятельность · травма суставов · занятия спортом · курение |
Клиническая картина гоноартроза: боль в коленном суставе при движении, усиливается при движении по лестнице (сильнее при спуске, чем при подъёме), хруст в коленных суставах при движении, синовит легко выявляется при обследовании, ограничение движений, вначале разгибания, затем и сгибания, деформация сустава, чаще варусная девиация.
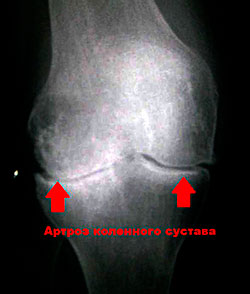
Рентгенологическая классификация [Келлгрена и Лоуренса] (1957):
0 – изменения отсутствуют;
1 – сомнительные рентгенологические признаки;
2 – минимальные изменения (небольшое сужение суставной щели, единичные остеофиты);
3 – умеренные проявления (умеренное сужение суставной щели, множественные остеофиты);
4 – выраженные изменения (суставная щель почти не прослеживается, выявляют грубые остеофиты).
Наличие реактивного синовита:
· с реактивным синовитом;
· с часто рецидивирующем синовитом;
Степень нарушения функции
Диагностика
Перечень основных и дополнительных диагностических мероприятий:
Основные диагностические обследования, проводимые на амбулаторном уровне:
· ОАК;
· ОАМ;
· биохимические анализ крови: активность печеночных ферментов (АЛТ, АСТ), СРБ, РФ, АСЛ-О, креатинин, мочевая кислота, общий белок, глюкоза.
· Рентгенография коленных суставов
Дополнительные диагностические обследования, проводимые на амбулаторном уровне (по показаниям):
· УЗИ коленных суставов (при наличии выраженного экссудативного компонента – киста Беккера).
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне:
· R-графия коленных суставов (при отстутствии, истечении срока давности или неинформативности прежних рентгенограмм);
Дополнительные диагностические обследования, проводимые на стационарном уровне:
· R-графия других суставов (при коморбидных состояниях);
· анализ синовиальной жидкости, при синовите сустава (с целью верификации процесса и генеза).
· МРТ суставов при подозрении на травматическое повреждение (по показаниям, с целью исключения повреждений структурных элементов сустава).
· Денситометрия, при наличие признаков остеопороза (по показаниям).
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: не проводится.
Диагностические критерии:
Для постановки диагноза гонартроза врач должен использовать критерии Американской коллегии ревматологов (по Altmanet al.,1991) таблица 3.
Таблица 3 Классификационные критерии остеоартроза (Альтман и др. 1991г)
| Клинические критерии | Клинические критерии, лабораторные, диагностические критерии. |
| Коленные суставы | |
| 1.боль и 2а.крепитация 2б.Утренняя скованность /=38лет или 3а. крепитация 3б.Утренняя скованность | 1.Боль и 2.Остеофиты или 3а.синовиальная жидкость, характерная для ОА (или возраст >/=40лет 3б.Утренняя скованность |
Жалобы на:
Ведущий клинический признак гонартроза:
· боль в области пораженного коленного сустава (суставов);
· усиление боли в положении стоя или при нагрузке;
· утренняя скованность длится менее 30 минут;
· присоединение воспалительного компонента приводит к удлинению утренней скованности.
Анамнез:
· среди наиболее распространенных причин являются: конституциональные (пол, возраст, ожирение, наследственность, репродуктивные особенности) также неблагоприятные местные факторы (травмы, профессиональные и бытовые факторы, осанка);
· генетические факторы для гонартроза (индекс наследования 0,39-0,65). Необходимо собрать сведения о сопутствующей патологии, предшествующей терапии, наличие вредных привычек.
Инструментальные исследования:
· рентгенологическое исследование суставов: зависит от стадии поражения коленного сустава – минимальные изменения (небольшое сужение суставной щели, единичные остеофиты), умеренные проявления показывает (умеренное сужение суставной щели, множественные остеофиты); выраженные изменения (суставная щель почти не прослеживается, выявляют грубые остеофиты).
· для подтверждения диагноза ОА, стадии и оценки прогрессирования дегенеративных изменений в суставах, стадию заболевания определяют преимущественно по классификации Kellgren-Lawrence.
· МРТ: позволяет выявить ранние изменения хрящевой ткани, повреждения менисков и связок коленного сустава.
· УЗИ суставов: наличие выпота, бурсита, изменения хрящевой ткани, менископатия, остеофиты применяют для изучения характера поражения всех составляющих сустава, но не для оценки эффективности лечения.
Показания для консультации специалистов:
· ревматолог: при поражении коленного сустава для исключения воспалительного характера ревматических заболеваний (ревматоидного артрита, спондилоартропатии: реактивного артрита, ОРЛ, заболевания соединительной ткани, туберкулез коленного сустава (при поражении одного коленного сустава с воспалительным процессом, в анамнезе легочный туберкулез)).
· невропатолог: при поражении межпозвонковых суставов;
· онколог: с целью исключения опухолевых заболеваний, метастазов в кости позвоночника и таза (множественная миелома, опухоли простаты, гипернефрома и т.д.).
Дифференциальный диагноз
Лечение
Цели лечения:
· замедление прогрессирования процесса;
· уменьшение выраженности боли и воспаления;
· достижение стойкой ремиссии заболевания;
· улучшение качество жизни и предотвращение инвалидизации.
Тактика лечения пациентов с гонартрозом:
Согласно базовым принципам и методам, в соответствии существующими Международными рекомендациями и руководствами предлагается 4 этапа лечения.
При этом рекомендуется использовать несколько методов лечения, включая нефармакологическую и фармакологическую терапию.
1 этап – фоновое лечение, которое включает парацетамол, хондропротекторы, тепловые процедуры, иглоукалывание, мануальная терапия.
2 этап – расширение фармакологического лечения у пациентов с сохраняющейся симптоматикой (пероральные НПВС, внутрисуставное введение гиалуроната, кортикостероидов, местные НПВС).
3 этап – включает слабые опиоиды короткого действия, к проводимой медикаментозной терапии.
4 этап – хирургическое лечение (артроскопия, корригирующая остеотомия, эндопротезирование).
Немедикаментозное лечение:
Не фармакологические методы:
· обучение (A)
· упражнения аэробные нагрузки (1В)
· снижение веса (В)
· защита сустава (B)
· Лечебная гимнастика при гонартрозе способствуют снижению боли и сохранению функциональной активности суставов, является эффективным методом в снижении болевого синдрома и нетрудоспособности. Принципы лечебной гимнастики: частота – не менее трех тренировок в неделю на протяжении более 8 недель, интенсивность занятий умеренная, тип упражнений – аэробные с сопротивлением, продолжительность – минимум 30 минут. Кроме того, лечебная гимнастика необходима больным с точки зрения профилактики сердечно-сосудистых заболеваний.
· Диета. Повышенная масса тела относится к фактору риска прогрессирования остеоартроза, как в нагружаемых суставах (коленный, тазобедренный суставы), так и в ненагружаемых (суставы кисти). Снижение массы тела на 5 кг приводит к существенному снижению риска развития остеоартроза. Очень важно иметь специальную программу по снижению веса, разработанную с участием диетолога.
· Ортопедическая коррекция. Использование специальных ортезов коленного сустава, ортопедических стелек может помочь разгрузить стрессовые отделы сустава и тем самым привести к снижению болевого синдрома и улучшению функции сустава.
Медикаментозное лечение:
Таблица 1. Лекарственные средства, применяемые при гоноартрозе:
Артроз коленного сустава
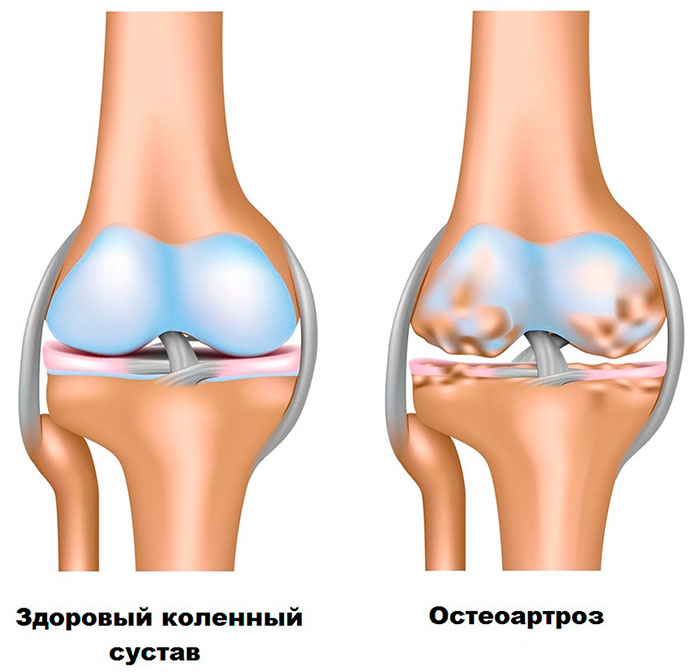
Остеоартроз — это целая группа заболеваний, которые вызывают разрушение суставов. Артроз может быть последствием ранее перенесенных травм.
Поверхность костей, образующих суставы выстилает специальный очень гладкий хрящ, в связи с чем движения в суставе плавные и безболезненные.
Артроз проявляется истончением хряща, образованием сколов и трещин и в конечном итоге приводит к полной потере хряща. Стоит отметить, что при артрозе поражается не только суставные хрящи, но и окружающие мышцы, связки и кости.
Несмотря на годы исследований, никто не знает точный ответ на этот вопрос.
Вероятнее всего, целая комбинация факторов запускает процесс прогрессирующего разрушения сустава.
К основным известным факторам риска развития остеоартроза можно отнести: наследственность, избыточный вес, чрезмерные нагрузки при занятиях профессиональным спортом, тяжелая физическая работа, а также травмы суставов.
Текущие исследования показывают, что гены, унаследованные от родителей, могут сделать человека более склонным к развитию остеоартроза.
Например, артроз суставов пальцев часто передается по наследству по женской линии.
Исследования показывают, что лишний вес может увеличить шансы на повреждение суставов и усилить симптомы артроза. При избыточной массе тела чаще повреждаются коленные и тазобедренные суставы.
Существует прямая доказанная связь между развитием и прогрессированием артроза и ранее перенесенными внутрисуставными переломами костей, и повреждением связок суставов.
Люди, чьи суставы подвержены постоянному напряжению и деформации подвергаются повышенному риску развития артроза. Например, у операторов отбойных молотков артрозу подвержены суставы верхних конечностей, а артисты балета страдают от артрозов тазобедренных и коленных суставов. Несмотря на это, отсутствие физических нагрузок также губительно для суставов. Физические упражнения укрепляют мышцы и связки, тем самым усиливая стабильность суставов.
Дефекты и аномалии развития такие, как дисплазии и подвывихи суставов также приводят к артрозу. Обычно артроз тазобедренного сустава (коксартроз) связан с подобными патологиями.
Артрозу подвержены представители обеих полов, однако женщины к артрозу предрасположены больше. Артроз как правило развивается после 45 лет.
В зависимости от того какой сустав пострадал, могут возникать различные специфические симптомы, однако общими для всех являются:
- боль
- ограничение движений
- скованность
- припухлость
Повседневная деятельность, такая, как подъем по лестнице или открывание банки, становится выполнять сложнее.
Остеоартроз поражает прежде всего наиболее нагруженные суставы такие как коленный и тазобедренный.
Боль при артрозе часто проявляется глубоко внутри или вблизи пораженного сустава и часто сочетается с ограничением движений. Большинство людей испытывают боль в течение всего дня, в то время как другие отмечают ее появление наоборот по утрам или через непродолжительное время после нагрузки.
В тяжелых случаях боль беспокоит больного уже и по ночам и даже в покое. Иногда боль при артрозе локализуется не в поврежденных суставах, а в смежных. Например: остеоартроз тазобедренного сустава вызывает болевые ощущения в ягодице, колене или бедре.
Еще одним симптомов является скованность. Скованность характеризуется тем, что после длительного бездействия (например, сна или длительного сидения) человек испытывает значительные затруднения в движении пораженного сустава. Обычно подобные симптомы проходят в течение 30 минут после начала аккуратных движений.
Артроз может приводить к образованию остеофитов (костных образований по краям суставов). Такие образования болезненны и увеличивают припухлость. Из-за постоянного раздражения сустава внутри образовывается повышенное количество жидкости, которая собирается внутри полости сустава и также усиливает припухлость.
Остеоартроз диагностируют и лечат врачи ревматологи и травматологи-ортопеды. Врач знакомится с анамнезом жизни пациента, осматривает суставы и окружающие их мышцы и связки, проводит специальные клинические тесты. Большое значение имеет опрос пациента, уточнение жалоб, сведения о перенесенных заболеваниях и травмах, а также операциях.
Рентгеновское исследование помогает выявить структурные изменения в суставах, что может указывать на причину остеоартроза и степень повреждения сустава. К еще одному сравнительно безвредному и неинвазивному методу диагностики можно отнести МРТ исследование. Также к одному из молодых, но наиболее ценных в диагностическом плане методов можно отнести артроскопию суставов. Артроскопия достигает не только диагностические цели, но также позволяет выполнять лечебные процедуры внутри сустава.
План лечения остеоартроза разрабатывается для каждого пациента индивидуально.
Следуя этому плану лечения Вы можете: сократить болевые ощущения; увеличить объем движений в суставе; снизить повреждающее воздействие на сустав, замедлить прогрессирование артроза.

Артроз сустава может быть не всегда болезненным, но когда боль присутствует, она может варьироваться по интенсивности. У некоторых людей тяжелый артроз может быть безболезненным, в то же время как в других даже незначительные изменения сустава вызывают крайне болезненные ощущения. Болевой ответ организма при артрозе крайне разнообразен и варьируется в широких пределах.
В связи с этим, важно разработать индивидуальный план лечения для каждого пациента. То, что работает для одного больного, не обязательно подходит для другого, даже если оба имеют артроз одинаковых суставов.
Лечение артроза включает: контроль веса; реабилитация; медикаментозная терапия; внутрисуставные инъекции; хирургическое лечение; нетрадиционные методы лечения.
Важно понимать, что только комплексное лечение может быть эффективным.
Стероиды — это препараты, которые способствуют смягчению воспаления, отека и боли в суставе.
Эти препараты не лечат остеоартроз, однако очень часто используются в поликлиниках для снятия его симптомов. К сожалению, стероиды вызывают многие нежелательные побочные эффекты в дальнейшем. Использовать стероиды, особенно у молодых пациентов следует только в редких случаях и по строгим показаниям. Эффективность подобного лечения у разных людей неодинакова.
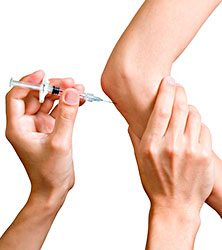
Также в полость сустава вводят препараты гиалуроновой кислоты, которые продаются под торговыми марками Синвиск, Ферматрон и.т.д. Гиалуроновая кислота является смазочным веществом, которое находится в нормальной суставной жидкости. При артрозе коленного сустава воспаление вызывает разрушение гиалуроновой кислоты, смазка теряется. Гиалуроновая кислота вводится один раз в 7 дней в течение 3-5 недель. Инъекции могут обеспечить облегчение до 12 месяцев. Уколы в сустав в целом переносятся хорошо пациентами, побочные реакции крайне редки.
Хотя последние достижения в области хирургии суставов улучшили жизнь миллионов людей по всему миру, операция не основной метод лечения артроза. Хирургическое лечение показано пациентам, у которых боль невозможно купировать не одним из других методов, а также значительно нарушается подвижность в суставах, что мешает повседневной деятельности.
Перед операцией должны быть испробованы все методы консервативного лечения. Хирургическое лечение может варьироваться от малоинвазивных методик, таких как артроскопия, до наиболее радикального — тотальная замена сустава (эндопротезирование).
Также в лечении артроза используются такие виды операций как остеотомия и артродез.
Остеотомия — эта операция, в которой хирург пересекает кость ниже пораженного сустава и фиксирует ее в ином более выгодном положении, так что нагрузка на поврежденный хрящ сустава уменьшается.
После операции разрушенные участки сустава меньше соприкасаются друг с другом, тем самым облегчается боль. Эта операция может выполняться более молодым пациентам, предотвращает дальнейшее повреждение сустава и откладывает необходимость полной тотальной замены сустава (эндопротезирования). Примером может служить остеотомия большеберцовой кости, когда после операции нагрузка равномерно перераспределяется с внутреннего мыщелка на наружный.
При артродезе — суставные поверхности костей удаляются, а кости сращиваются между собой в наиболее функционально выгодном положении.
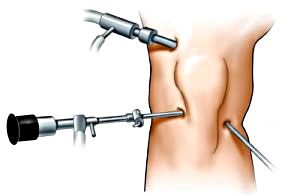
К малоинвазивным методам относится артроскопия суставов. При помощи этого метода можно осмотреть внутренние части сустава с применением крошечной видеокамеры. Операция производится через проколы кожи. Также с помощью микрохирургических инструментов можно обработать поврежденные хрящи, удалить свободные фрагменты и промыть сустава. Данная процедура может уменьшить болевые ощущения в суставе от 6 до 12 месяцев.
Тотальное эндопротезирование включает в себя полное удаление поврежденного сустава, который заменяется на искусственный. Искусственный сустав может быть изготовлен из комбинации материалов, в том числе и стали, титана, полиэтилена высокой плотности. Наибольшие успехи достигнуты при эндопротезировании коленного, плечевого и тазобедренного сустава.
Голеностопный и локтевой сустав замещается гораздо реже. Более 90 процентов людей освобождаются от боли и восстанавливают подвижность в суставах после операции. Эндопротезирование показано тем пациентам, у которых боли не снимаются ни одним из доступных способов, а также резко ухудшается способность выполнять повседневную деятельность.
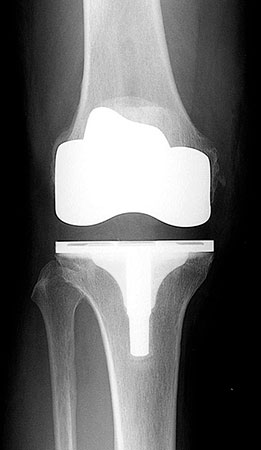
Важно знать, что даже после постановки диагноза остеоартроз, люди могут продолжать полноценную и активную жизнь.
Читайте также:


