Лечение остеоартроза при заболеваниях печени
Содержание
- Причины возникновения артроза
- Механизм развития болезни
- Профилактика и рекомендации
Люди, страдающие деформирующим остеоартрозом, не догадываются, какая тесная взаимосвязь наблюдается у человеческих органов. Например, печень и артроз имеют гораздо больше общего, чем принято думать.
Причины возникновения артроза
Не следует объяснять, что одна из причин возникновения заболевания артроз — это травмы суставов, так как они носят преимущественно случайный характер. Лучше уж обратить внимание именно на патогенез артроза, который можно предотвратить, если вовремя приступить к лечению. Что значит патогенез? Прежде всего это совокупность определенных процессов, отвечающих за возникновение и протекание болезни.

Артроз еще может вызывать психосоматика. Как утверждают ученые, психосоматика — это отдельное направление в медицине, которое изучает, как определенные психологические факторы влияют на возникновение и протекание телесных заболеваний. При артрозе человек начинает ненавидеть окружающий мир, болезнь влияет на его мироощущение. Психосоматика проявляется в том, что больной обвиняет окружающих в том, что ему больно, а вот если он начнет относиться к другим с большей любовью, то это может повлиять на протекание его болезни положительным образом.
Механизм развития болезни

Когда возникает почечная недостаточность или болезнь печени, суставы первые узнают об этом и начинают посылать тревожные сигналы. Если человек чувствует неприятные боли в позвоночнике или суставах, значит у него есть какие-то серьезные проблемы. Это связано с тем, что их положение оказывается в критической точке, а тут еще начинает поступать неочищенная кровь. В результате человек испытывает боль и хрящ начинает быстро разрушаться. Помимо этого, патогенез может быть вызван курением, употреблением алкоголя, смогом, консервантами и еще рядом негативных факторов. Побочные эффекты от больной печени заключаются в избыточном весе и повышении сахара в крови.
Данные факты необходимы, чтобы понять, почему начинается артроз. Во-первых, из-за того, что избыточный вес постоянно давит на хрящ. Во-вторых, когда начинается сахарный диабет, в крови повышается уровень кислот, которые быстро разрушают ткани. Здесь уже человек становится обладателем других болезней, например ХПН (хроническая почечная недостаточность), или же почки начинают совсем отказывать.
Профилактика и рекомендации
Спондило артроз является одной из разновидностей артроза, сейчас это заболевание наблюдается у 80% пожилых людей. Суть болезни в том же: хрящ начинает деформироваться, истончаться и терять свою эластичность, в результате появляются шиповидные наросты на костях. Спондило артроз вызывается несколькими причинами. Это может быть врожденный дефект позвоночника, его травма, искривление, нарушение обмена веществ, перегрузки позвоночника или хроническая микротравма. Также болезнь может появляться от длительного занятия тяжелыми видами спорта. Спондило артроз вызывает нарушение походки.
Проявляется эта болезнь обычно следующим образом: сначала появляются боли в позвоночнике, затем становится трудно двигаться или совершать определенные движения. Существует спондило артроз поясницы, шеи и груди. Первый вид самый распространенный. При нем появляются боли в пояснице, они могут отдавать в область ягодиц и бедер. При резких движениях или поворотах боль становится сильнее. Симптомом болезни является скованность в области поясницы, которую можно устранить лишь разминкой. При шейном спондилоартрозе человека беспокоят боли в шейной части, отдающиеся в лопатки, надплечья, затылок. Третий вид спондилоартроза возникает крайне редко.
Когда артроз достигает апогея, следует приступить к улучшению своего состояния, а именно:
- Принимать продукты, стимулирующие обмен веществ в хряще, их можно купить в специализированных спортивных магазинах и аптеках. Но следует ознакомиться с рекомендациями на этикетке, так как, если у человека хроническая почечная недостаточность, некоторые препараты ему будут противопоказаны.
- Улучшить работу печени, прекратить есть вредные продукты, перегружающие ее (например, продукты с избытком сахара или жиров). Это поможет снизить количество сахара в крови и уменьшит давление на хрящ.
- Больше двигаться, желательно каждый день совершать определенную разминку.
- Пить много воды.
Если диагностирован артроз, гомеопатия может стать хорошим методом лечения, но на ранней стадии болезни. Если необходимо только поддерживать мышечный тонус, избавиться от лишнего веса, стимулировать обмен веществ, то это именно то, что надо. Конечно, гомеопатия не поможет полностью восстановить разрушенные и пораженные суставы, но зато облегчить боль ей вполне под силу.
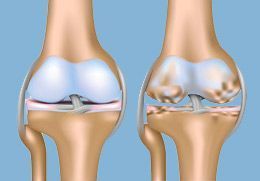
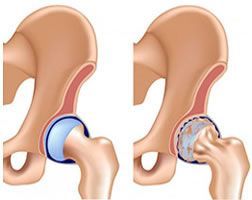
Остеоартроз — хроническое невоспалительное заболевание суставов неизвестной этиологии, характеризующееся прогрессирующей дегенерацией суставного хряща, структурными изменениями субхондральной кости и сопутствующим реактивным синовитом
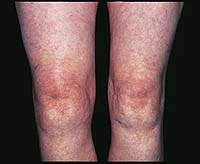 |
| Рисунок 1. Синовит (припухлость, гиперемия, локальное повышение температуры) правого коленного сустава при ОА |
При прогрессировании ОА в результате происходящих дегенеративных процессов хрящ размягчается, разрыхляется. В нем появляются трещины, простирающиеся до кости.
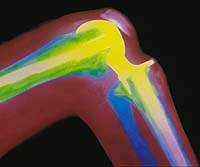 |
| Рисунок 2. Эндопротез коленного сустава. Рентгенограмма |
Особая роль в патогенезе ОА отводится синовиту, морфологически характеризующемуся умеренно выраженными пролиферативными и экссудативными реакциями (гиперплазией синовиальной оболочки и ее мононуклеарной инфильтрацией), наиболее выраженными в местах прикрепления синовии к хрящу с последующим исходом в склероз и липоматоз. В субхондральной кости выявляются микропереломы, утолщение костных трабекул и остеофитоз. Экссудативно-пролиферативные реакции как в субхондральной кости, так и в синовиальной оболочке протекают на фоне нарушений региональной гемодинамики и микроциркуляции с развитием тканевой гипоксии. В последующем прогрессирование болезни принимает, по сути, необратимый характер.
Боль, деформация и тугоподвижность сустава являются основными клиническими проявлениями ОА.
Боль в суставе — наиболее частый и выраженный симптом при ОА, носит неоднородный характер. Причинами ее могут быть деструктивные процессы в хрящевых и субхондральных структурах, нарушения микроциркуляции, особенно при затруднении венозного кровотока в спонгиозной части кости, фиброз капсулы сустава, воспалительный процесс в мягких околосуставных тканях, спазм близлежащих мышц и реактивный синовит.
В целом для заболевания характерен механический ритм болей — возникновение боли под влиянием дневной физической нагрузки и стихание за период ночного отдыха, что связано со снижением амортизационных способностей хряща и костных подхрящевых структур к нагрузкам. При этом происходит прогибание костных балок в сторону спонгиозной кости.
Возможны непрерывные тупые ночные боли, связанные с венозным стазом в субхондральной спонгиозной части кости и повышением внутрикостного давления.
Рефлекторный спазм близлежащих мышц, а также развитие реактивного синовита вызывают постоянные боли.
Реактивный синовит и воспалительный отек параартикулярных тканей усугубляют клиническую картину. При наличии синовита, помимо боли в суставе как при движении, так и в покое, характерны утреннняя скованность, припухлость сустава, локальное повышение кожной температуры. С прогрессированием заболевания рецидивы синовита учащаются.
Обычно ОА развивается медленно и начинается как моноартикулярное заболевание, но через некоторое время в патологический процесс включаются и другие суставы, чаще всего те, которые компенсаторно брали на себя повышенную механическую нагрузку, чтобы разгрузить первоначально заболевший сустав.
Клинически значимыми и инвалидизирующими формами ОА являются гонартроз и коксартроз. Клиническая картина ОА определяется конкретным суставом и группой суставов, вовлеченных в патологический процесс.
Среди неинвазивных методов диагностики гонартроза ведущее место по информативности занимает ультразвуковое двумерное сканирование коленных суставов, которое используют для объективизации и детализации характеристики вторичного синовита, являющегося прогностически неблагоприятным фактором, усугубляющим процессы дегенерации хряща. Наряду с диагностикой наличия синовиальной жидкости можно определить ее характер, особенно над bursa suprapatellaris и появлением жидкости над мыщелками бедренной кости, толщину и характер синовиальной оболочки; при этом ее утолщение при 0,4 см и более, а также контуры суставных поверхностей с учетом однородности контуров хряща на мыщелках бедренной кости и толщину хряща принимают за патологию. Ультразвуковое исследование суставов позволяет также уточнить характер и степень воспалительного процесса для выработки адекватного лечения.
Артроскопия в артрологии для диагностики воспалительных и дегенеративных заболеваний суставов, к сожалению, применяется недостаточно широко и, более того, не выявляет качественных отличий от воспаления синовии при других артритах. Существенно расширяет диагностические возможности артроскопии использование прицельной биопсии, а визуальный контроль позволяет получить фрагмент синовиальной ткани или хряща, наиболее адекватно отражающих развивающийся в суставе патологический процесс, но при этом данная процедура редко показывает распространенность патологического процесса. Артроскопия используется и с лечебной целью — с целью промывания полоски коленного сустава, при которой удаляется хрящевой детрит, а также фрагменты мениска, утолщенной и воспалительной синовии; выполняется аброзивная артропластика при гонартрозе. При коксартрозе ультразвуковое исследование отмечает, наряду с наличием и характером синовиальной жидкости, эхоуплотнение капсулы синовиальной оболочки, хрящевой губы, остеофиты. Однако следует сказать, что как ультразвуковые, так и эндоскопические признаки не могут считаться специфическими при гонартрозе и коксартрозе, поскольку они встречаются и при других заболеваниях суставов, как воспалительного, так и дегенеративного характера.
Основными целями терапии ОА являются: замедление прогрессирования дегенерации хряща и максимально возможное сохранение функции сустава. Терапевтическая тактика при ОА состоит из трех компонентов:
- механическая разгрузка пораженных суставов;
- купирование синовита;
- предотвращение прогрессирования заболевания.
Задачи, которые ставятся при составлении комплекса лечебных мероприятий, можно решать с учетом следующей шкалы приоритетов: болевой синдром, синовит, нарушение трофики суставов и местного кровотока, гипотрофия и гипотония мышц, контрактура.
Режим. Механическая разгрузка сустава является определяющим фактором как в уменьшении болевого синдрома, так и в лечении ОА в целом. Сюда входят рекомендации по исключению длительного пребывания в фиксированной позе, долгого стояния на ногах, длительной ходьбы, повторяющихся стереотипных движений, переноса больших тяжестей, ведущих к механической перегрузке определенных зон суставов. В далеко зашедших стадиях заболевания пациенту полезно ходить с тростью, костылями. При выраженных болях в фазу обострения может быть назначен полупостельный режим.
Диета. Четких патогенетических рекомендаций по диете ОА на настоящий момент не существует. Важным условием в лечении ОА коленных суставов является снижение избыточной массы тела. В последнее время рекомендуются пищевые добавки (глюкозамин, хондроитин и др.), но эффективность их требует клинических подтверждений.
В терапии ОА наиболее часто применяются обезболивающие препараты, нестероидные противовоспалительные препараты (НПВП) и средства с хондропротективными свойствами.
В терапии ОА, который сопровождается болевым и воспалительным синдромами, широко применяются НПВП. В настоящее время известно около 100 НПВП различных классов, но поиск новых лекарственных средств этой группы продолжается. Это связано с потребностью в медикаменте, имеющем оптимальное соотношение обезболивающего и противовоспалительного действия и характеризующемся высокой степенью безопасности. В этом плане большой интерес представляет появившийся на российском рынке препарат ксефокам.
Ксефокам — новый НПВП класса оксикамов.
Подобно другим НПВП, ксефокам обладает обезболивающей и противовоспалительной активностью, связанной с подавлением синтеза простагландинов посредством ингибирования циклооксигеназы (ЦОГ).
Так как большинство НПВП подавляют, как правило, и ЦОГ-1 и ЦОГ-2, то развитие гастропатий, а также нарушение функции почек и агрегации тромбоцитов являются запрограммированным фармакологическим эффектом этих препаратов.
Существует достоверная связь между приемом НПВП и развитием патологии верхних отделов ЖКТ: геморрагий, эрозий, язв в желудке (гастропатий), а также эзофагопатий и дуоденопатий, что проявляется болями или чувством тяжести в эпигастральной области, тошнотой, иногда рвотой, изжогой, дисфагией, метеоризмом, диареей и др. Возможно бессимптомное течение гастропатий, в связи с чем увеличивается риск развития таких серьезных осложнений, как кровотечение и перфорация, нередко ведущих к летальному исходу. Кроме того, длительный прием НПВП вызывает энтеропатии и колонопатии с последующим развитием железодефицитной анемии и гипоальбуминемии.
К образованию эрозий и язв приводит подавление НПВП синтеза простагландинов слизистой ЖКТ, что вызывает:
- уменьшение секреции слизистого геля;
- снижение секреции бикарбонатов;
- ухудшение кровотока в слизистой ЖКТ.
Высокий риск возникновения язв ЖКТ отмечается при продолжительной терапии НПВП, но максимален в первый месяц приема препарата. Снижение риска в дальнейшем объясняется, по-видимому, адаптационными механизмами, благодаря которым гастродуоденальная слизистая приобретает способность противостоять повреждающему действию НПВП.
Полагают, что при приеме НПВП нарушается репарация хряща и субхондральной кости за счет угнетения синтеза простагландинов, в частности в зонах микропереломов, с образованием очагов деструкции и кист. При этом, купируя болевой синдром и явления синовита, НПВП не задерживают дегенеративно-дистрофических изменений в суставных тканях пациента.
Установлено, что селективное ингибирование ЦОГ-2 оказывает незначительный эффект при острой боли. В то же время при острой боли концентрация ЦОГ-1 увеличивается в три-четыре раза, поэтому для анальгетического эффекта может иметь значение ингибирование именно этого изофермента. Таким образом, оптимальным сочетанием анальгетического и противовоспалительного эффекта обладают препараты, ингибирующие как ЦОГ-1, так и ЦОГ-2. Ксефокам является наиболее мощным ингибитором обоих изоферментов. Эта способность ксефокама в 100-200 раз превышает таковую у эталонных НПВП, например у диклофенака и пироксикама. При этом соотношение ингибиторной активности ксефокама в отношении ЦОГ-1 и ЦОГ-2 (мера селективности) занимает срединное положение по сравнению с аналогичными показателями других НПВП, что и обеспечивает баланс анальгетической и противовоспалительной активности ксефокама.
Ксефокам угнетает высвобождение свободных радикалов кислорода из активированных лейкоцитов, что усиливает его анальгетическую и противовоспалительную активность.
Обезболивающий эффект ксефокама отчасти связан с его влиянием на центральную нервную систему. Это подтверждается тем, что внутривенное введение лорноксикама (ксефокама) больным с болями в пояснице повышало уровень эндогенных морфинов при одновременном улучшении состояния. Активация системы нейропептидных опиоидов может быть одним из путей реализации анальгетического эффекта ксефокама. По анальгетическому эффекту ксефокам приравнивается к 20 мг морфина, при этом он не оказывает опиатоподобного действия на ЦНС и не вызывает лекарственной зависимости.
Исследования показали, что в терапевтических дозах ксефокам стимулирует синтез протеогликанов, предотвращая дегенерацию суставного хряща. Эта важная особенность ксефокама делает его препаратом выбора при ОА, поскольку известно, что многие НПВП, напротив, отрицательно влияют на хрящ.
Ксефокам практически весь (на 99%) связывается с белками плазмы, тем не менее он активно проникает в суставные полости, где длительное время (10-12 часов) сохраняется в достаточной терапевтической концентрации — даже когда в плазме его концентрация снижается. Это позволяет принимать препарат всего лишь два раза в день. Благодаря короткому периоду полувыведения из плазмы крови (примерно 4 часа) прием ксефокама сопровождается меньшей выраженностью побочных эффектов, так как в период между введениями доз возможно восстановление протекторных физиологических уровней простагландинов, необходимых для защиты слизистой желудка и поддержания нормального кровотока в почках.
Ксефокам полностью метаболизируется в печени, при этом одна треть его неактивных метаболитов выводится почками, а две трети — печенью и кишечником. Такой двойной путь экскреции снижает нагрузку на данные органы и улучшает переносимость ксефокама. После многократного введения ксефокама не наблюдается его кумуляция в плазме, что снижает риск побочных эффектов по сравнению с НПВП, имеющими более длительный период полувыведения. Фармакокинетика ксефокама примерно одинакова у пожилых людей и лиц молодого или зрелого возраста, поэтому не требуется какой-либо коррекции дозы препарата у пожилых.
Клинические испытания подтвердили высокую эффективность и хорошую переносимость ксефокама у больных ОА. В результате месячного приема лекарства в суточной дозе 16 мг уменьшались боль, длительность утренней скованности, улучшалась функция суставов.
К средствам, модифицирующим течение ОА, относятся препараты, в основе действия которых лежат:
- активация анаболических процессов в матриксе хряща
- подавление активности лизосомальных ферментов
- стимуляция синтетических функций хондроцитов.
Традиционно для лечения ОА использовались парентеральные гликозаминогликаны, однако в последнее время предпочтение отдается пероральным препаратам, а именно глюкозаминсульфату и хондроитинсульфату.
При некупируемом реактивном синовите показана пункция сустава, удаление синовиальной жидкости и внутрисуставное введение глюкокортикоидов, которые ингибируют синтез интерлейкина-1 и фактора некроза опухоли-α, участвующих в воспалении и деградации хряща. Широко используются при этом гидрокортизон, метипред, кеналог и дипроспан. Последние препараты характеризуются более выраженным и пролонгированным лечебным действием. Вместе с глюкокортикоидами возможно введение анестетиков (новокаина, лидокаина), действие которых при этом потенцируется. Введение ингибиторов медиаторов воспаления — контрикала (трасилола) или гордокса — благотворно влияет на метаболизм хряща.
В настоящее время рассматривается вопрос о широком внедрении в практику для подавления локального воспаления внутрисуставного введения ксефокама.
Широко применяемые для восстановительного лечения ОА физиотерапевтические методы уменьшают болевой синдром, а также воспалительные процессы и мышечный спазм, улучшают микроциркуляцию, благоприятно воздействуют на метаболические процессы в тканях сустава. При этом используются ультрафиолетовое облучение, электрические токи, переменные магнитные поля, электрофорез и фонофорез лекарственных средств на суставы. При пролиферативных явлениях, вазотрофических расстройствах и контрактурах показаны тепловые процедуры, включая аппликации парафина, озокерита, иловой и торфяной грязи. При отсутствии синовита эффективны морские, радоновые, сульфидные, бишофитные и йодобромные ванны. Для укрепления мышц рекомендуется применение электромиостимуляции.
При выполнении лечебного массажа больным ОА следует избегать механического раздражения суставной капсулы, обращая особое внимание на работу с прилегающими к суставу мышцами. Тогда снижается болевой мышечный спазм, повышается тонус ослабленных групп мышц, усиливается трофика пораженных суставов и улучшаются функциональные способности больного.
При выраженном длительном болевом синдроме, не купируемом традиционными средствами, а также при значительных нарушениях функции сустава применяется хирургическое лечение чаще всего на коленных и тазобедренных суставах. Кардинальной операцией является эндопротезирование сустава. Хорошо зарекомендовали себя эндопротезы, в которых узел скольжения состоит из пары металл–полиэтилен.
Важную роль в профилактике ОА играет выявление и своевременная ортопедическая коррекция врожденных аномалий: вывиха бедра, варусной и вальгусной установки голеней, плоскостопия и др. В профессиональной деятельности необходимо исключить длительные статические и стереотипные механические перегрузки суставов. Существенным условием профилактики ОА коленных суставов является нормализация избыточной массы тела.
- Избавим от боли за 1-2 сеанса
- Лечение остеоартроза без таблеток и побочных эффектов
- Первичная консультация врача БЕСПЛАТНО
Остеоартроз – это разрушение хрящевой ткани сустава. В восточной медицине за здоровье суставов отвечает регулирующая система Бад-кан, включающая эндокринную, иммунную и лимфатическую системы.
Это определяет причины и характер остеоартроза, подход к которому в восточной медицине отличается от привычного для нас западного:
1. Остеоартроз – гормональное заболевание.
Это значит, что если не в порядке гормоны или иммунитет, или плохо работает лимфатическая система, это обязательно скажется на суставах.
2. Остеоартроз - заболевание печени и почек.
Почки относятся к системе Бад-кан, от которой зависит состояние суставов. Кроме того, через почки в больших объемах проходит кровь. Эти органы отвечают за кровоснабжение нижней части тела, включая коленные, тазобедренные, голеностопные и другие суставы ног.
Печень активно участвует в синтезе коллагена – строительного материалах суставных хрящей. Если она работает плохо, коллагена не хватает, и хрящевые ткани не успевают восстанавливаться.
3. Остеоартроз - признак плохого пищеварения.
Прежде чем начать лечение, мы проводим диагностику, которая начинается с опроса: когда и при каких обстоятельствах возникло заболевание, как долго оно продолжается, когда его симптомы усиливаются, а когда уменьшаются.
Поскольку восточная медицина относит остеоартроз к комплексным заболеваниям, мы выявляем наличие сопутствующих нарушений, которые нужно лечить – гормональных (возможно вследствие гормонального терапии), хронических заболеваний дыхательных путей, желудочно-кишечного тракта. Имеют значение такие симптомы как зябкость, сонливость, вялость, ощущение тяжести в теле и голове.
Далее врач проводит внешний осмотр суставов, языка, склер глаз и оценивает работу внутренних органов (печени, поджелудочной железы, почек) по биоактивным точкам (меридианная диагностика) и пульсу – эта часть называется пульсовой диагностикой.
Первые сеансы лечения остеоартроза направлены главным образом на облегчение боли и воспаления в суставе. Для этого используется иглоукалывание, моксотерапия, массаж. Никакие анальгетики, нестероидные (НПВС) или гормональные обезболивающие и противовоспалительные средства не требуются.
Тонкие как волосок стерильные медицинские иглы вводятся в особые биоактивные точки, используемые при болезнях суставов – это облегчает боль и воспаление. Далее используются массажные техники и (при необходимости) лечение мягкой мануальной терапией для того чтобы разгрузить больной сустав и правильно перераспределить нагрузку на него. Обычно за 1-3 сеанса достигается значительное облегчение симптомов, уменьшаются боли и признаки воспаления, улучшается подвижность сустава.
Сразу же назначается лечение тибетскими фитопрепаратами (хондропротекторного и противовоспалительного действия) и индивидуальная коррекция питания.
Прогревание биоактивных точек при остеоартрозе выполняется с помощью полынных или угольных сигар и конусов. Этот метод лечения применяется как на область пораженного сустава, так и по отдаленным биоактивным точкам меридианов тела. В первом случае он хорошо активизирует кровообращение и питание суставных тканей. Кроме того, точечное прогревание стимулирует процессы заживления и восстановления хрящевых тканей.
Во втором случае моксотерапия используется по биоактивным точкам печени, почек и поджелудочной железы, чтобы улучшить работу этих органов, а также обмен веществ в целом. В результате суставы получают строительный материал для восстановления хрящевых тканей. С этой же целью применяются иглоукалывание и точечный массаж – чем лучше работают печень и почки, тем быстрее происходит лечение суставов.
Для того чтобы лечебные компоненты фитопрепаратов беспрепятственно поступали в сустав, необходимо улучшить его кровоснабжение. Это же необходимо для нормального питания суставных тканей. Эта задача решается главным образом с помощью точечного массажа.
Третья составляющая лечения – восстановление баланса системы Бад-кан в целом с помощью фитопрепаратов, моксотерапии и других методов. Это необходимо не только для повышения уровня тепла в организме, но и для восстановления нормального количества и качества синовиальной жидкости. Эта жидкость заполняет полость сустава и выполняет роль смазки. При плохом пищеварении, холоде в организме, ее количество становится недостаточным, а качество ухудшается. В результате возникает трение, которое приводит к разрушению сустава.
То же происходит и вследствие расстройства регулирующей системы Рлунг, то есть нервной системы. Поэтому лечение суставов включает точечный массаж, иглоукалывание, фитотерапию и другие методы лечения нервной системы, повышения стрессоустойчивости, восстановления эмоционального стабильности и устранения последствий стрессов. Это необходимо и для нормализации гормонального состояния, особенно у женщин (в женском организме системы Рлунг и Бад-кан взаимосвязаны напрямую).
После 7-10 сеансов и курса фитотерапии в большинстве случаев состояние суставов значительно улучшается. Симптомы остеоартроза уменьшаются или сходят на нет, в большинстве случаев достигается ремиссия. Эти результаты необходимо закрепить, а для этого нужно упрочить равновесное состояние в организме.
Лечение остеоартроза в нашей клинике проводится с учетом всех факторов его развития. Например, при лечении суставов ног большое значение имеет нормализация веса. В большинстве случаев этой болезни суставов имеют место избыточный вес и ожирение. Эти проблемы нужно лечить с помощью аурикулотерапии, коррекции питания и тибетских фитопрепаратов для снижения веса.
Почему мы?
- Лечение остеоартроза в клинике Тибет проводят более 30 врачей с высшим медицинским образованием, в совершенстве владеющих методами восточной медицины.
Наши специалисты.
Виды остеоартроза
Лечение остеоартроза различных суставов в большей степени зависит от индивидуальных особенностей организма, и в меньшей степени от локализации процесса.
Лечение коленного сустава требует повышенного внимания к возможным последствиям травм и микротравм, работе почек, пояснично-крестцовому отделу позвоночника, индексу массы тела.
Лечение остеоартроза тазобедренного сустава проводится с учетом состояния почек, поясничного отдела позвоночника (остеохондроза, протрузий, межпозвоночных грыж). Это заболевание нередко сопровождается расстройствами со стороны мочеполовой сферы, которые мы устраняем методами восточной медицины.
Лечение остеоартроза голеностопного сустава нередко требует противовоспалительной терапии, устранения последствия множественных микротравм.
При остеоартрозе 1-й и 2-й степени более чем в 90% случаев удается достичь стойких, значительных результатов (вплоть до ремиссии или выздоровления):
- уменьшить или полностью устранить боли в суставе,
- улучшить подвижность сустава,
- повысить физическую работоспособность.
- Лечение остеоартроза суставов в клинике Тибет
от 2800 руб 2520 руб
Методы лечебного воздействия при остеортрозе
Эти методы дают комплексный эффект:
- улучшают кровоснабжение сустава,
- ускоряют заживление и восстановление хрящевой ткани,
- дают дополнительное поступление коллагена,
- нормализуют нагрузки на сустав,
- восполняют количество смазки сустава (синовиальной жидкости) и восстанавливают ее свойства,
- снимают воспаление и препятствуют его распространению на окружающие ткани,
- улучшают работу печени, почек, поджелудочной железы, желудочно-кишечного тракта и пищеварения в целом,
- восстанавливают баланс обменных процессов, улучшают состояние нервной системы, гормональный фон (в том числе устраняют последствия гормональной терапии).
2. Дополнительные средства лечения: коррекция питания, лечебная физкультура.
Курс лечебной физкультуры при остеоартрозе назначается индивидуально и проводится под наблюдением лечащего врача.
Кроме того, лечение при остеоартрозе может включать ударно-волновую терапию (УВТ), аппликации (прогревания), магнитно-вакуумную терапию, гирудотерапию. Эти методы служат максимальному общему эффекту лечебного курса. Случай из практики
В результате 11 комплексных сеансов, фитотерапии и коррекции питания болевой синдром значительно уменьшен, разрушение суставов остановлено. Контрольный снимок через 6 месяцев после окончания курса показал что ситуация стабилизировалась.
1. Восстановление функций сустава.
Лечение сустава делает его более здоровым, а устранение симптомов (боли, воспаления, тугоподвижности) достигается не искусственными средствами, а в результате восстановления естественного, нормального состояния тканей.
2. Комплексное оздоровление.
3. Отсутствие побочных эффектов.
- Москва: ул. Садовническая, д. 11, стр. 2
- Санкт-Петербург: ул. Фуршатская, д. 12
1. Чем остеоартроз отличается от артроза?
Отличие остеоартроза от обычного артроза состоит в том, что процесс разрушения распространяется с хрящевых тканей на кости (остео - кость (греч.) + артроз).
2. Как часто артроз переходит в остеоартроз?
Если артроз не лечить, это происходит в 60-70% случаев заболевания.
3. Почему остеоартроз называется деформирующим?
Процесс разрушения сустава приводит к его деформации, отсюда диагноз – деформирующий остеоартроз.
4. Почему так важно нормальное кровоснабжение суставов?
Плохое, недостаточное кровоснабжение суставов приводит к нарушению метаболизма. В результате обновление хрящевых тканей отстает от их износа. Суставные хрящи разрушаются, и возникает артроз, переходящий в остеоартроз.
5. Остеоартроз – болезнь холода. Что это значит и в чем их причина?
В западной медицине такие процессы называются дегенеративно-дистрофическими (в отличие от острых воспалительных). Главная причина таких заболеваний – обменные нарушения, а обмен веществ напрямую зависит от пищеварения. Если пищеварение плохое, организм не получает достаточного количества тепла, и развиваются болезни холода, которые нужно лечить.
Читайте также: