Лечение плазмаферезом геморрагического васкулита
Геморрагический васкулит – это системное заболевание, которое характеризуется воспалением стенок кровеносных сосудов. Болезнь чаще встречается в детском возрасте, до 14 лет, но заболеть могут лица всех возрастных групп, в том числе и взрослые. Синонимами геморрагического васкулита являются – синдром Шенлейна-Геноха, капилляротоксикоз, аллергическая или геморрагическая пурпура. Пик заболеваемости приходится на поздний осенне-зимний и ранний весенний периоды.
Причины геморрагического васкулита
До конца причина заболевания геморрагическим васкулитом не установлена. Болезнь Шенлейна-Геноха представляет собой неестественную реакцию иммунной системы организма, когда иммунная система поражает кровеносные сосуды в ответ на бактериальную или вирусную инфекцию. К наиболее частым предрасполагающим факторам относят стрептококковые ангина, вызванные β-гемолитическим стрептококком группы А, обострение хронического тонзиллита, отиты, цитомегаловирусные инфекции, кариес зубов и др.). Провоцирующими факторами развития заболевания могут быть переохлаждение, аллергия (пищевая, холодовая), вакцинация (особенно на фоне обострения хронического очага инфекции), укусы насекомых, паразитарные инвазии и многое другое.
Геморрагический васкулит может также появиться на фоне приема лекарственных препаратов, в основном антибиотиков (эритромицин, цефазолин, цефабол) в результате токсического действия больших доз лекарств, принимаемых длительное время, либо в результате повышенной чувствительности организма к определенному препарату. Но в большинстве случаев причину возникновения аллергической пурпуры врачам выяснить не удается.
Для развития данного заболевания обычно требуется наследственная предрасположенность, склонность к аллергиям, частые инфекционные заболевания и применение различных лекарственных препаратов.
Геморрагический васкулит в Международной классификации болезней мкб обозначается D69.0 - Аллергическая пурпура.
Геморрагический васкулит – фото
Геморрагический васкулит – фото (по клику фотография будет увеличена).
Симптомы геморрагического васкулита
В половине случаев геморрагический васкулит начинается с симптомов умеренной или выраженной интоксикации: головной боли, слабости, недомогания, повышения температуры тела до субфебрильных или фебрильных цифр, однако возможно отсутствие подъема температуры. Болями в области голеностопных и коленных суставов и высыпаниями на ногах.
Сыпь имеет геморрагический характер, то есть возникает в результате кровоизлияний в кожу, так как циркулирующие иммунные комплексы (ЦИК) повреждают микрососуды, в сосудистой стенке возникают асептическое (то есть без участия микробов) воспаление, деструкция (разрушение), тромбирование микрососудов и разрыв капилляров.
Частота основных клинических проявлений геморрагического васкулита:
- пятнистые высыпания на коже (кожная геморрагическая сыпь) — 100%;
- суставной синдром (боль в голеностопных суставах) — 75%;
- абдоминальный синдром (боли в животе) — 65%;
- поражение почек — 35-40%.
При геморрагическом васкулите могут поражаться сосуды любой области, в том числе почек, легких, глаз, мозга. Геморрагический васкулит без поражения внутренних органов - самое благоприятно протекающее из всей этой группы заболевание.
Диагноз геморрагического васкулита
Диагноз геморрагического васкулита в ряде случаев может представить затруднение, если первыми симптомами заболевания становятся боли в суставах и боли в животе. Поражение кожи (наличие сыпи на ногах и ягодицах) наблюдается у всех больных геморрагическим васкулитом и является обязательным критерием для диагностики. Без двусторонних кожных геморрагических высыпаний на нижних конечностях диагноз геморрагический васкулит НЕ ставится.
В крови наблюдается повышенное СОЭ, повышенная концентрация С-реактивного белка и фибриногена, тромбоцитоз (увеличение количества тромбоцитов).
Лечение геморрагического васкулита у детей
Всех детей с геморрагическим васкулитои (любой формы) и вне зависимости от степени тяжести госпитализируют в гематологическое отделение.
Специфической терапии васкулита не существует, в первую очередь лечение направленно на купирование развившихся клинических симптомов, на достижение ремиссии, на профилактику обострений. Лечение зависит от степени тяжести и характера течения заболевания. Пациентам с признаками геморрагического васкулита в острой фазе необходимо строго соблюдать постельный режим, гипоаллергенную диету. Им назначается антикоагулянтная терапии.
Антикоагулянтная терапия. При геморрагическом васкулите назначают препараты, препятствующие свертыванию крови, так называемые антикоагулянты. Основной препарат — гепарин, который детям вводят подкожно в область живота. Доза и длительность применения препарата определяются врачом исходя из клинической формой болезни.
Антиагреганты - препараты уменьшающие тромбообразование, такие как курантил (дипиридамол) или трентал (пентоксифиллин).
Гормоны используются в наиболее тяжелых случаях с поражением почек. Показаниями к назначению глюкокортикоидов (гормонов), таких как преднизолон являются упорное волнообразное появление кожной сыпи, непроходящие боли в животе, нефрит.
Сосудоукрепляющие средства. Часто назначаются препараты, такие как аскорутин, для укрепления сосудистой стенки, хотя убедительных доказательств их эффективности пока нет.
Антигистаминные препараты показаны детям-аллергикам, имеющим пищевую, лекарственную или бытовую аллергию в анамнезе.
Антибиотики. Антибактериальная терапия показана в начале заболевания, если в развитии геморрагического васкулита имел значение инфекционный фактор, либо при рецидивирующем течении болезни, обусловленном обострением очагов хронической инфекции (хронический тонзиллит, аденоиды, отит и т.д.);
Плазмаферез (плазмофорез) показан при тяжелом течении геморрагического васкулита, непрерывном или волнообразном рецидивировании симптомов. Плазмаферез назначают для очищения крови от иммунных комплексов, токсинов, бактерий, которые разрушают стенки кровеносных сосудов, способствует нормализации свойств крови, снимает спазм сосудов, улучшает микроциркуляцию.
В качестве симптоматического лечения проводят санацию очагов хронической инфекции, лечение сопутствующих заболеваний, дегельминтизацию (очищение организма от глистов, лечение лямблиоза, кариеса зубов и т.п.
Геморрагический васкулит – диета
Соблюдение диеты при геморрагическом васкулите является обязательным условием лечения. При резко выраженных болях в животе (абдоминальном синдроме с расстройством стула, кишечным кровотечением) на несколько дней назначают стол № 1 с последующим переводом ребенка на стол №5. При нефротическом варианте детям назначают бессолевую диету с ограничением белка – стол №7.
Диета после перенесенного геморрагического васкулита у детей заключается в исключении из рациона определенных продуктов питания. Блюда рекомендуется готовить в отварном, запеченном, тушеном, но не жареном виде. Подавать еду следует в жидком или кашицеобразном состоянии. Потребление поваренной соли необходимо сократить.
После достижения ремиссии ребенок, переболевший васкулитом, в течение года должен соблюдать гипоаллергенную диету. Затем, с разрешения врача-гематолога ребенку начинают постепенно расширять меню, вводя в рацион по одному исключенному ранее из рациона продукту. Следующий пищевой продукт вводится не раньше, чем через пять-семь дней после предыдущего.
Исключается: цитрусовые, хурма, смородина всех сортов, клубника, земляника, красные яблоки, ананасы, манго, абрикосы, персики, гранаты, красный виноград.
Разрешается: яблоки зеленых сортов (Семиренко, Антоновка, Гренни Смит) в первое время только запеченные, бананы, груши.
Исключается: перец красный, свёкла, морковь, томаты, зимние огурцы/
Разрешается: капуста (тушенная, отварная, на пару), перец зеленый, картофель, кабачки, цветная капуста.
Исключается: яйца в любом виде и их содержащие продукты (макароны, изделия из теста с большим содержанием яиц), майонез.
Исключается: молоко, сгущенное молоко, йогурты с добавками, глазированные сырки, творожная масса, любые молочные продукты с добавками, мороженное, все виды сыра, брынза.
Разрешается: каши варить на воде с добавлением в конце сливок, йогурты без добавок, творог в виде запеканки, кефир, простокваша, ряженка.
Исключается: курица, свинина, крепкие мясные бульоны, колбасные изделия, ветчина, сосиски, все морепродукты (креветки, крабы, раки, мидии и т.п.), любая рыба, икра.
Разрешается: индейка, кролик, говядина нежирная, баранина.
Исключается: конфеты любые, шоколад, торт, пирожные, пряники, мёд.
Разрешается: вафли сухие без начинки (для торта), сухари, бублики, баранки без добавок и ароматизаторов, хлебцы (не витаминизированные).
Исключается: кофе, какао, крепкий чай с добавками и ароматизаторами, газированные сладкие напитки, соки, морсы, кисели промышленного изготовления
Разрешается: некрепкий чай, компот из сухофруктов (груши, яблоки), щелочные дегазированные минеральные воды, то есть без газа: Ессентуки-4, Славяновская, Минская, Боржоми, Нарзан.
Также при геморрагическом васкулите исключаются из рациона все виды грибов, все виды орехов, пряности (перец, уксус, ваниль), копчености, консервы, пресервы, продукты, содержащие красители, пищевые консерванты и ароматизаторы.
Кулинарная, в том числе тепловая обработка пищи, может в большинстве случаев снизить аллергенность пищевых продуктов (двойное вываривание мяса, замачивание круп, овощей и т.д).
Геморрагический васкулит – профилактика
В профилактике обострения геморрагического васкулита важную роль играют устранение очагов инфекции (своевременное лечение кариозных зубов, профилактика хронического тонзиллита и т.д.), отказ от необоснованного применения антибиотиков без веских показаний к их назначению, индивидуальный подбор продуктов питания, укрепление защитных сил организма (закаливание, прогулки на свежем воздухе, здоровое питание с достаточным содержанием овощей и фруктов и др.).
Детям, переболевшим васкулитом, противопоказаны переохлаждения, контакты с инфекционными больными, ароматическими веществами, прочими аллергенами (такие как животные, растения, мыло и шампуни с отдушками, зубная паста с ароматизаторами и т.п.).
Если геморрагический васкулит возник в ответ на инфекционное заболевание (ангина, отит, корь, т.п.), от он может бесследно пройти. Но во многих случаях васкулиту свойственно хроническое течение, тогда он может беспокоить не один год, в этом случае задача врачей - перевести болезнь в состояние ремиссии, когда проявления болезни исчезают.
Диспансерное наблюдение детей, перенесших геморрагический васкулит
Диспансерное наблюдение направлено на профилактику рецидива геморрагического васкулита и осуществляется 1 раз в 3 месяца на первом году диспансеризации и раз в полгода в последующем. Дети не реже раза в полгода должны осматриваться врачом терапевтом, 1 раз в 3-4 месяца посещать стоматолога и отоларинголога для раннего выявления и санации патологических состояний носоглотки и зубов. Рекомендуется сдавать анализ мочи общий 1 раз в 2 недели, анализ мочи по Ничипоренко - 1 раз в месяц.
Оформляется медицинский отвод от профилактических прививок на 2-3 года при условии наступления полной ремиссии. Детям, перенесшим геморрагический васкулит противопоказаны пробы с бактериальными антигенами – туберкулиновые (проба Манту), диаскинтест, поскольку они могут вызвать рецидивы болезни.
Плазмаферез
В ревматологии плазмаферез начали использовать с 70-х годов XX века [J.V.Jones et а1., 1976].
Его механизмы действия связывают с улучшением функциональной активности ретикулоэндотелиальной системы, удалением аутоантител, циркулирующих иммунных комплексов и воспалительных медиаторов из кровяного русла.
Общие рекомендации по применению плазмафереза при ревматических заболеваниях, включая системные васкулиты, суммированы в таблице 6.6.
Таблица 6.6. Рекомендации по применению плазмафереза
| 1. Следует удалять не менее 40 мл/кг/сутки плазмы 3 раза в неделю в течение 3 недель или 60 мл/кг/сутки в течение 6 дней. |
| 2. Во всех случаях, за исключением тромботической тромбоцитопенической пурпуры, для замещения потери жидкости следует использовать 4—5%-ный раствор альбумина. |
| 3. Следует сочетать плазмаферез с интенсивной глюкокортикоидной и цитотоксической терапией. В день проведения процедуры плазмафереза прием глюкокортикоидов (ГК) и цитотоксиков следует осуществлять после нее. |
Полагают, что проведение сеансов плазмафереза при системной красной волчанке (СКВ) наиболее оправдано у больных с криоглобулинемией, повышением вязкости крови, тромботической тромбоцитопенической пурпурой, тяжелым васкулитом [Y.Tatner et al., 1987], с резистентными к ГК и цитостатикам формами пролиферативного нефрита, а также аутоиммунной гемолитической анемией, антифосфолипидным синдромом (АФС) [S.Kobayashi et al., 1992] и геморрагическим волчаночным пневмонитом [R.W.Erikson & W.Emlen, 1994].
При системных васкулитах плазмаферез в сочетании с глюкокортикоидами применяют для лечения узелкового полиартериита (УП), ассоциированного с вирусом гепатита В, эссенциального криоглобулинемического васкулита, гранулематоза Вегенера [Е.Н.Семенкова и О.Г.Кривошеев, 1995; R.A.Luqmani et al., 1996].
Однако, по данным L.Guillevin и соавт. (1992), частота обострений и 7-летняя выживаемость у больных УП и синдромом Чарга—Стросса, получавших ГК изолированно или в сочетании с процедурами плазмафереза, были одинаковы. По мнению авторов, показанием к применению плазмафереза при системных васкулитах является острое, прогрессирующее течение заболевания, проявляющееся быстропрогрес-сирующим нефритом и тяжелым васкулитом.
Сообщается об эффективности повторных процедур малообъемного (750—1000 мл/сутки) плазмафереза при артериите Такаясу [T.Zhdanova et al., 1995].
Общая частота осложнений при проведении плазмафереза колеблется от 4,5 до 25%. Наиболее часто встречаются кардиогенный шок, анафилактические и цитратные реакции. При корректном проведении процедур плазмафереза инфекционные осложнения встречаются крайне редко [M.A.Pohl et al., 1991].
Иммунотерапия
При васкулитах иммунотерапевтические методы лечения должны быть в первую очередь направлены на раннее селективное подавление активации Т-лимфоцитов, макрофагов и эндотелиальных клеток (ЭК), снижение синтеза или инактивацию провоспалительных цитокинов.
Частично эти задачи решаются назначением глюкокортикоидов, цитостатиков, внутривенного иммуноглобулина (ВВИГ) и плазмафереза. Однако в настоящее время разрабатываются новые подходы к иммунотерапии этих заболеваний. Они связаны с использованием моноклон ал ьных антител к широкому спектру мембранных антигенов мононуклеарных клеток и эндотелия, цитокинам, естественным лигандам цитокиновых рецепторов и растворимых антагонистов цитокинов или химических веществ, обладающих иммуномодулирующей активностью.
Предполагается, что введение антител может не только вызывать элиминацию соответствующих клеток-мишеней, но и вести к изменению их функциональной активности [H.Waldman, 1989].
При ревматоидном артрите (РА) после введения моноклональных анти-СD4+ антител в некоторых случаях наблюдается положительная динамика со стороны внесуставных (язвы голени) проявлений заболевания [G.R.Burmester & F.Emmrich, 1991].
По данным Mathieson и соавт. (1990), использование антител к CDw52 (САМРАТН-1Н) позволяет достигнуть длительной ремиссии у больных с тяжелым ревматоидным васкулитом. При гранулематозе Вегенера также отмечен положительный клинический эффект от применения этих антител.
При системных васкулитах, по-видимому, наибольшее значение будет иметь введение антител к ФНО-а и молекулам адгезии (VCAM-l/VLA-4) [J.M.Clements et al., 1996].
В последнее время в клинической практике широко применяются иммунокорректоры животного происхождения, а именно препараты тимуса и их синтетические аналоги.
В нашей стране при васкулитах апробирован препарат тимуса — тактивин, который оказался гетерогенным по функциональным свойствам. Тактивин восстанавливает число Т-лимфоцитов у больных со сниженным их содержанием, повышает киллерную активность, в зависимости от дозы влияет на функции естественных киллерных клеток, в низких дозах стимулирует продукцию ИФ-а.
Однако его применение в качестве монотерапии при васкулитах неэффективно. Наиболее обосновано назначение этого препарата в сочетании с ГК и циклофосфаном (ЦФ) [А.Г.Бородин, 1994].
В целом новые направления иммунотерапии системных васкулитов связаны с применением биотехнологических препаратов, позволяющих селективно влиять на функциональную активность иммунокомпетентных клеток, синтез цитокинов, экспрессию молекул адгезии и др. (табл. 6.9) [Е.Л.Насонов и А.А.Баранов, 1999].
Таблица 6.9. Варианты иммунотерапии системных васкулитов
| Тип терапии | Метод терапии |
| Пассивная: селективная неселективная | Аналоговые пептиды Моноклональные антитела к идиотипам, экспрессирующимся на аутореактивных T- и В-лимфоцитах Моноклональные антитела к пептидспецифическим участкам Т-клеточных рецепторов а/В Моноклональные антитела к Т-клеточным рецепторам Моноклональные антитела к антигенспецифическим участкам молекул класса II главного комплекса гистосовместимости (ГКГ) Моноклональные антитела к CD4 молекулам лимфоцитов Моноклональные антитела к цитокинам Моноклональные антитела к CD4 молекулам лимфоцитов и цитокинам (комбинированная терапия) Иммуноадгезины |
| Активная | Моноклональные антитела, несущие внутреннее отображение антигенов ГКГ класса 11 Моноклональные антитела, несущие внутреннее отображение CD4 |
Диета
Местное лечение
В ряде случаев при язвенных поражениях кожи важное значение имеет местное лечение, которое должно быть этапным [О.Л.Иванов, 1999]. Возможно наложение примочек или мазей с протеолитическими ферментами.
Для местного лечения целесообразно использовать и препарат аргосульфан (Jelfa), который представляет собой крем с 2%-ной серебряной солью сульфатиазола. Он оказывает выраженное местное антимикробное и болеутоляющее действие. По нашим данным, он эффективен для лечения трофических язв голеней различного генеза.
Так, мы наблюдали 14 больных (четверо мужчин и 10 женщин, в возрасте от 27 до 72 лет), из которых 8 страдали посттромботической болезнью глубоких вен нижних конечностей, 1 — кожным васкулитом, 1 — артериитом Такаясу, 2 — первичным антифосфолипидным синдромом, 1 — РА и 1 — сахарным диабетом.
У всех больных на момент обследования имели место трофические язвы нижних конечностей, преимущественно голеней, с выраженным болевым синдромом. Давность появления язвенных дефектов кожи колебалась от 1 до 12 месяцев.
Препарат аргосульфан (Jelfa) наносили на язвы кожи тонким слоем, один раз в сутки. Эффективность терапии оценивали на 3-й и 10-е сутки от момента ее начала.
У 13 (92,8%) из 14 больных уже на второй-третий день после начала лечения отмечалось значительное уменьшение болевого синдрома. У 1 больной с кожным васкулитом он уменьшился на 8—9-е сутки Средние значения болевого синдрома, выраженные в баллах по визуальной аналоговой шкале, достоверно снижались (рис. 6.5)

Рис. 6.5. Динамика болевого синдрома на фоне применения аргосульфана (Jelfa)
При этом у всех больных наблюдалось уменьшение отека кожи вокруг язв,, появление грануляций. У 5 из 14-и пациентов отмечалось уменьшение размеров язв.
Препарат аргосульфан (Jelfa) хорошо переносился больными, только в одном (7,1%) случае имело место незначительное увеличение размера язвы, без каких-либо местных аллергических реакций. Таким образом, препарат аргосульфан (Jelfa) необходимо включать для местного лечения язвенных дефектов кожи, разбивающихся на фоне различной сосудистой патологии, в том числе системных васкулитов.
Другие аспекты лечения васкулитов
Другие аспекты ведения больных с васкулитами связаны с привлечением для их лечения у социалистов различного профиля. Развитие осложнений при этих заболеваниях, как правило, требует согласованных действий терапевтов, нефрологов, отоларингологов, невропатологов; хирургов, окулистов и др. В этих ситуациях особенно важен единый подход к лечению васкулитов.
Насонов Е.Л., Баранов А.А., Шилкина Н.П.
Геморрагический васкулит (болезнь Шенлейна-Геноха, капилляротоксикоз) ― системное воспаление мелких кровеносных сосудов с преимущественными поражением кожи, суставов, пищеварительного тракта и почек. Патология встречается в любом возрасте, чаще у детей 5-12 лет. Васкулит сопровождается появлением геморрагической сыпи и может привести к развитию летальных осложнений. Своевременное лечение и диспансерное наблюдение позволяют предупредить развитие хронической рецидивирующей формы заболевания.
p, blockquote 1,0,0,0,0 -->
- Патогенез (механизм развития)
- Причины
- Классификация
- Клинические проявления
- Простая форма
- Кожно-суставная форма
- Кожно-абдоминальная форма
- Почечная форма
- Осложнения
- Диагностика
- Лечебная тактика
- Перечень препаратов для любой формы
- При поражении кожи
- При воспалении суставов
- При абдоминальной форме
- При поражении почек
- Диета
- Особенности течения болезни у детей
- Это интересно!
- Вопросы пациентов
- Профилактика
- Прогноз
- Что надо запомнить
Патогенез (механизм развития)
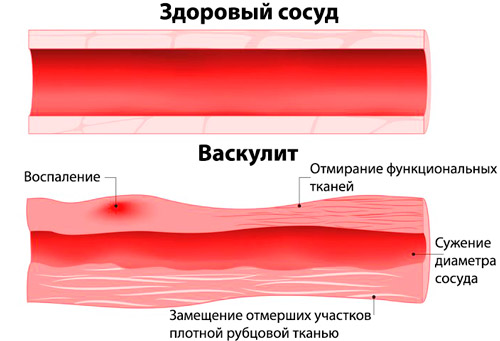
В основе заболевания лежит аутоиммунный механизм воспаления стенок мелких кровеносных сосудов (артериол, венул, капилляров) . Микроциркуляторное русло поражается сначала в коже, затем затрагиваются другие функциональные системы организма. Воздействие неблагоприятных факторов приводит к нарушению в работе иммунной системы, которая начинает воспринимать сосуды, как чужеродные ткани. В результате вырабатываются циркулирующие иммунные комплексы (ЦИК) и иммуноглобулины класса А, которые оседают на эндотелии (внутренней стенке) капилляров, увеличивают их проницаемость, способствуют образованию тромбов.
p, blockquote 2,0,0,0,0 -->
Аутоиммунный конфликт приводит к геморрагическому синдрому и нарушению кровообращения в тканях. В первом случае на коже возникает характерная пятнистая и пятнисто-папулезная сыпь (кровоизлияния различной интенсивности и локализации), во втором ― нарушается поступление кислорода и питательных веществ к органам. Совокупность патологических процессов вызывает клинические признаки геморрагического васкулита, которые зависят от степени тяжести, локализации сосудов, возраста пациента.
Причины
Заболевание развивается под действием неблагоприятных факторов, запускающих аутоиммунные процессы в микроциркуляторном русле. В некоторых случаях причина болезни остается неустановленной. Возникновение такого васкулита врачи объясняют генетической предрасположенностью к гиперчувствительности иммунитета, при которой патология развивается на фоне общего благополучия.
p, blockquote 4,0,0,0,0 -->
p, blockquote 5,0,0,0,0 -->
- Инфекции. Заражение бактериями и вирусами может привести к сбою в работе иммунной системы. Вырабатываются антитела против патогенов и мелких сосудов. К триггерным (пусковым) болезням относят ангину, тонзиллит, скарлатину, ветряную оспу, ОРВИ, гепатит В и С.
- Аллергия. Непереносимость пищи, бытовой химии, косметики, поллинозы повышают чувствительность иммунитета. Сюда можно отнести укусы насекомых, солнечную и холодовую аллергию.
- Вакцинация. Индивидуальная непереносимость прививок. Нарушение сроков и правил вакцинации (во время ОРЗ и других инфекций).
- Прием лекарственных препаратов. Чаще аутоиммунный конфликт развивается на фоне длительного и/или бесконтрольного приема высоких доз антибиотиков. Реже васкулит вызывают негормональные противовоспалительные средства (НПВС), антиаритмические препараты, контрацептивы и др.
- Травмы и ожоги. Повреждение костей, мягких тканей, кожи приводит к активации иммунной системы. При условии генетической предрасположенности в аутоиммунный процесс вовлекаются кровеносные сосуды.
- Паразиты. Инвазия гельминтов способствует аллергизации организма, что приводит к перенапряжению иммунитета.
- Беременность. Перестройка гормонального фона в период вынашивания плода способствует напряженной работе всех органов и функциональных систем.
У детей геморрагический васкулит чаще возникает в связи с инфекциями, пищевой аллергией и вакцинацией. Более частое развитие болезни у маленьких пациентов связано с несовершенством иммунной системы .
p, blockquote 6,0,0,0,0 -->
Классификация
p, blockquote 7,0,0,0,0 -->
В зависимости от преобладания клинических признаков выделяют следующие формы:
p, blockquote 8,0,0,0,0 -->
- кожную (простую) ― характерно появление геморрагической сыпи;
- суставную ― идет поражение крупных сочленений нижних, реже верхних конечностей и туловища;
- абдоминальную ― нарушение функции кишечника;
- почечную ― изменение клубочковой фильтрации органа;
- смешанную ― сочетание поражения нескольких систем, чаще встречается кожно-суставной синдром.
В зависимости от тяжести течения выделяют такие формы:
p, blockquote 9,0,0,0,0 -->
- легкая ― общее состояние удовлетворительное, единичные элементы сыпи, боли в суставах (артралгии);
- средняя ― лихорадка, распространенные высыпания на теле и слизистых, воспалительные изменения в суставах (отек, покраснение, увеличение локальной температуры), микрогематурия (эритроциты в моче), боли в животе;
- тяжелая ― неудовлетворительное состояние, лихорадка, сливные крупные участки геморрагической сыпи с некрозом (отмиранием) тканей, кровь в моче, отеки, интенсивные боли в животе, кишечные кровотечения, острая недостаточность почек.
p, blockquote 10,0,0,0,0 -->
По характеру течения выделяют следующие формы:
p, blockquote 11,0,0,0,0 -->
- молниеносная ― развивается в течение нескольких дней, сопровождается развитием осложнений;
- острая ― симптомы нарастают в течение 3-4 недель;
- подострая ― характеризуется медленным течением более 2 месяцев;
- рецидивирующая ― частые обострения (2-3 в год);
- хроническая ― симптомы сохраняются более года, в последующем заболевание может снова переходить в активную форму.
Классификация помогает врачу систематизировать патологию и правильно сформулировать окончательный диагноз. Она включает важные стороны болезни, которые учитываются при выборе тактики лечения и определении прогноза.
p, blockquote 12,0,0,0,0 -->
Клинические проявления
Дебют васкулита проходит остро или с медленно нарастающими симптомами. Заболевание характеризуется поражением кожи и внутренних органов. Геморрагическая сыпь всегда появляется первой, затем присоединяются другие патологические синдромы. В редких случаях клинические признаки со стороны суставов или кишечника опережают поражение кожи, что приводит к затруднению диагностики.
p, blockquote 13,0,0,0,0 -->
Аутоиммунное воспаление вызывает интоксикационный синдром: лихорадку (до 39 ℃), ломоту в теле, ознобы, быструю утомляемость, боли в мышцах, головные боли, нарушение трудоспособности.
p, blockquote 14,0,0,0,0 -->
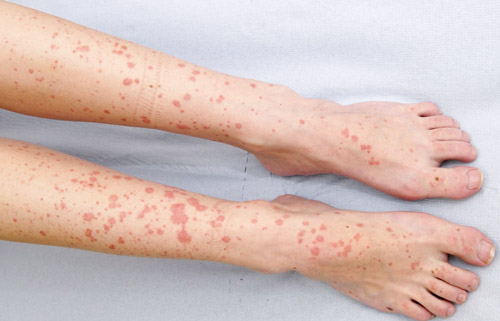
Поражение кожных покровов начинается с геморрагической сыпи (как мелкоточечные или сливающиеся участки подкожных кровоизлияний), которая имеет вид пятен и папул. Образования имеют мелкие размеры, при неблагоприятном течении болезни могут сливаться в крупные конгломераты. При пальпации сыпь ощущается под пальцами, при надавливании не исчезает. Характерная локализация пятнисто-папулезных элементов ― разгибательные поверхности голеней, бедер, вокруг голеностопного и коленного суставов, реже на руках и туловище. После рассасывания сыпи остается гиперпигментация.
p, blockquote 15,0,0,0,0 -->
Тяжелые формы геморрагического васкулита приводят к некрозу кожи. Вследствие этого на месте высыпаний образуются глубокие эрозии и язвы. Отторжение тканей вызывает интенсивные боли, повышение температуры тела, присоединение вторичной инфекции и нагноение. Распространенность по всему телу и крупные размеры сыпи указывают на тяжесть течения заболевания, которое имеет неблагоприятный прогноз для выздоровления.
p, blockquote 16,0,1,0,0 -->
Поражение опорно-двигательной системы встречается в 70% случаев. Поражаются голеностопные, коленные, локтевые суставы. При легком течении отмечают только боли (артралгии) без внешних изменений. Характерен летучий характер болевого синдрома: дискомфорт в суставе быстро появляется и исчезает, меняет свою локализацию. Тяжелые формы сопровождаются формированием артрита с характерными признаками воспаления. Сустав увеличивается в размере за счет отека, кожа над ним приобретает красный цвет, повышается локальная температура, нарушается двигательная активность.
p, blockquote 17,0,0,0,0 -->
Артралгии и геморрагический артрит обычно сохраняются в течение 5-10 дней. Характерная черта поражения суставов ― отсутствие стойкой деформации. Воспалительные изменения проходят бесследно. Это отличает суставную форму васкулита от других аутоиммунных артритов (ревматоидных, псориатических, реактивных), которые часто осложняются разрушением хрящей.
p, blockquote 18,0,0,0,0 -->
Поражение желудочно-кишечного тракта связано с кровоизлияниями на слизистой оболочке. Абдоминальная форма обычно появляется после высыпаний на теле . В редких случаях может развиваться одновременно или предшествовать геморрагической сыпи. Заболевание чаще имеет тяжелое течение и сопровождается появлением осложнений.
p, blockquote 19,0,0,0,0 -->
Характерны схваткообразные (спастические) боли в области пупка, подреберной или правой подвздошной области. Появляется метеоризм, кишечные колики, склонность к поносам. Тошнота и рвота приводят к ухудшению аппетита и снижению массы тела. В кале и рвотных массах присутствуют примеси крови.
p, blockquote 20,0,0,0,0 -->
p, blockquote 21,0,0,0,0 -->
p, blockquote 22,0,0,0,0 -->
Поражение мочевыделительной системы свидетельствует о прогрессировании болезни и имеет неблагоприятный прогноз для выздоровления. Встречается в 30% клинических случаев. Аутоиммунное воспаление развивается в клубочках почек, что приводит к гломерулонефриту Шенлейна-Геноха. Быстро снижается фильтрационная функция органа (образование первичной и вторичной мочи). Характерно развитие острой или хронической почечной недостаточности.
p, blockquote 23,0,0,0,0 -->
p, blockquote 24,0,0,0,0 -->
Характерны боли в поясничной области ноющего характера, быстрая утомляемость, головокружения, тошнота и снижение аппетита вследствие отравления организма продуктами метаболизма. Появляются скачки температуры до 37,5-38 ℃, что приводит к чрезмерной потливости, ознобам, сухости во рту.
p, blockquote 25,0,0,0,0 -->
Осложнения
Нежелательные последствия обычно развиваются при молниеносной форме геморрагического васкулита. В некоторых случаях изменения в организме настолько серьезные, что сопряжены с риском смертельного исхода.
p, blockquote 26,0,0,0,0 -->
p, blockquote 27,0,0,0,0 -->
- желудочное и кишечное кровотечение;
- некроз сосудов брыжейки;
- острый панкреатит;
- перитонит;
- кровоизлияние в головной мозг (геморрагический инсульт);
- поражение коронарных сосудов (инфаркт миокарда);
- острая и хроническая почечная недостаточность;
- ДВС-синдром (нарушение в свертывающей системе крови, которое приводит к массивным кровотечениям).
p, blockquote 28,0,0,0,0 -->
Диагностика
Выявление геморрагического васкулита основано на клинических признаках со стороны внутренних органов, характерной сыпи, выявлении неблагоприятных факторов развития болезни. Для подтверждения диагноза назначают лабораторные и инструментальные методы обследования. При необходимости пациента направляют на консультацию к узким специалистам.
p, blockquote 29,0,0,0,0 -->
С целью правильного подбора методов обследования и лечения врачи применяют специальные протоколы, учитывающие все варианты развития болезни.
p, blockquote 30,0,0,0,0 -->
Таблица — Диагностика геморрагического васкулита
Читайте также:


