Лечение при воспалении портняжной мышцы
Мышцы бедра объемнее остальных мускулов в организме, а портняжная (Мusculus sartorius) наиболее продолжительная из всех. Мышцы бедра делят на три группы:
- передняя, которая способствует разгибанию конечности в колене, сгибанию в тазобедренном суставе;
- медиальная — отводит ногу в сторону;
- задняя, отвечающая за сгибание в коленном суставе и разгибание в тазобедренном.
Бедренные волокна также участвуют во вращении колена.
Расположение, связь с другими мышцами
Мышца бедра портняжная пролегает от верхней передней подвздошной ости под углом, спускаясь по поверхности бедра к внутренней стороне, огибает сзади медиальный надмыщелок и доходит до передней части голени. Она крепится сухожилием к большеберцовой кости, а несколько волокон продолжаются в оболочке верха голеностопа. Прикрепление с сухожилием осуществляется тремя подсухожильными сумками, отделяющими ее от других мускулов (тонкой и полусухожильной мышцы бедра).

Кровоснабжение Мusculus sartorius производится артериями:
- бедренной;
- латеральной;
- нисходящей коленной.
Роль портняжной мышцы
Является самым длинным мускульным элементом бедра.
Функции портняжной мышцы заключаются в следующем:
- Позволяет осуществлять скрещивание ног благодаря возможности вращать конечность в суставе таза и колена.
- Принимает участие в поднимании бедренной части наружу. Стоит отметить, что она не отвечает за движения ноги внутрь.
- Осуществляет сгибание бедра и голени.
- Активна при хождении, прыжках.
Выявлено, что рассматриваемый мускул левой конечности активнее при любых манипуляциях противоположной руки, т.е. правой.
Иннервация портняжной мышцы
Снабжена бедренным нервом, состоящим из 2-4 пучков, что обеспечивает связь с ЦНС. Отростки подходят к коже внутренней стороны бедра и медиальной части голени до пятки. Нарушения нервной системы бедра могут привести к параличу, уменьшению тонуса, притуплению рефлексов. При долгом парезе начинается атрофия, а затем снижение двигательной функции суставов, что может повлечь за собой неправильное смещение конечности.
Нарушения чувствительности могут проявиться в следующих формах:
- Снижение:
- парестезия;
- гипостезия;
- полная анестезия.
- Повышение:
- гиперпатия — острая боль не прекращается даже после приема обезболивающих.
Патология иннервации проявляется нарушением походки вследствие затруднения движения в суставе или ограничения естественного поднимания конечности.

Симптомы и лечение повреждений портняжной мышцы
Травма мышцы бедра сопровождается симптомами:
- сильная боль;
- ощущение удара;
- припухлость в пораженной области;
- уменьшение подвижности в тазобедренном и коленном суставах.
Существует риск проявления нейропатии (патологии мышечных сокращений). Она может развиться, если:
- ранее происходило хирургическое вмешательство при лечении органов таза;
- идет воспалительный процесс;
- растяжение (в анамнезе);
- есть сахарный диабет.
При диагностике нейропатии невролог назначает рентген, чтобы удостовериться, что причиной симптомов не является повреждение кости. Для постановки точного диагноза делается магнитно-резонансная томография.
При нарушении портняжной мышцы бедра применяется медикаментозное лечение. Терапия тесно связана с разрабатыванием поврежденных мускулов:
- воздействие на место поражения волокон;
- растягивание;
- расслабление;
- устранение контрактур;
- обезболивание;
- полный покой, длительность которого зависит от степени повреждения мышцы.
Тренировка

Важно поддерживать двигательные функции, разминать и растягивать мышцы, периодически меняя состояние: напряжение — расслабление. Растягивание делать вдвое меньше максимально возможного.
Начинать занятия спортом необходимо с разминки всех суставов, начиная с круговых движений шеи и заканчивая вращением стопы. Затем для ног можно перейти на приседания и выпады. Правильное положение при первом элементе гимнастики покажет тренер: некорректное распределение веса приведет к травме суставов.
Упражнение на сгибатель бедра с утяжелителем на конце конечности производится на скамейке в положении лежа вниз лицом. При выполнении колени не должны упираться в спортивный снаряд. Сгибать ноги в коленном суставе нужно, не достигая прямого угла между бедром и голенью, а разгибать – не выпрямляя конечность полностью, чтобы нагрузка не была направлена на колено. Делать по 12-15 раз 3-4 подхода.
После тренировки рекомендуется произвести массаж и растягивание мышц, чтобы исключить сильные боли на следующий день.
Профилактика травм
С возрастом прошлые повреждения могут напоминать о себе, поэтому необходимо:
- избегать перенапряжения мышц;
- принимать общеукрепляющие витамины;
- питаться здоровой пищей;
- контролировать вес;
- подбирать амортизирующую обувь.
Часто организм не получает в полной мере витамины, т.к. в употребляемой пище недостаточно полезных веществ. Выше перечисленные советы подойдут людям любого возраста.
Не стоит забывать о технике безопасности при выполнении работы, а также давать большие нагрузки на неподготовленное тело.
При острых болезненных ощущениях мышц бедра нужно незамедлительно обратиться к врачу. Чтобы снизить боль, можно воспользоваться местными обезболивающими или принять анальгетики. Необходимо следить за состоянием здоровья и принимать профилактические меры, которые полезны для функционирования не только портняжной мышцы, но и систем всего организма.
Растяжение мышц бедра — нарушение целостности мышечной ткани из-за внешнего удара или травмы. Потянуть связки можно во время спортивных тренировок и в повседневной жизни при неудачном движении. Деформация сопровождается резкой болью, при повреждении суставов возникает гематома. Нарушение нужно лечить под контролем врача.
Виды растяжения
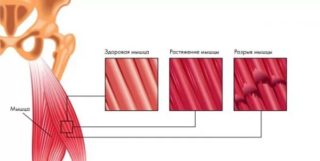
Бедро человека состоит из передних, задних и медиальных мышц. У каждой своя функция. Если волокна недостаточно разогреты и не готовы к повышенным нагрузкам, происходит надрыв или растяжение. Повреждение может также произойти при падении или прямом ударе.
Фронтальные мышцы называют разгибательными. Волокна соединяют голень и внешнюю сторону бедра. Сухожилие формируют следующие группы тканей:
- портняжная;
- четырёхглавая;
- промежуточная;
- латеральная;
- медиальная;
- прямая.
Самой большой мышцей считается четырехглавая. Сухожилие объединяет 4 группы тканей. Деформация волокон на этом участке происходит из-за ушиба или направленного удара. С проблемой сталкиваются каратисты, хоккеисты и футболисты.
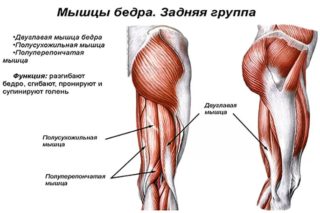
Группу тканей задней части бедра называют сгибательной. Функция связок: приводить ногу в действие в колене и разгибать в тазобедренном суставе. Сухожилие состоит из мышц:
- двуглавой;
- полуперепончатой;
- полусухожильной.
При движении нога сгибается, в это время подготовленные мышцы сокращаются. Если сразу приступить к тяжёлым физическим нагрузкам, не исключена деформация связок.
Мышечные ткани готовы к активной работе, когда достигают определённой температуры. Вот почему так важно разогревать их с помощью разминки. Травмы также часто случаются при чрезмерных нагрузках.
Группа тканей: гребенчатая и тонкая мышца. Располагаются в передней части ноги. Сухожилие соединяет таз и голень. Функция связок — сгибание в коленном и тазобедренном суставе. При растяжении медиальной или приводящей мышцы бедра травмируются внутренние ткани.
Повреждение может вызвать удар, неудачный прыжок или попытка сесть на шпагат. Нарушение сопровождается острой болью в области паха.
Симптомы травмы
Растяжение или надрыв бедренной мышцы диагностируют по характерным признакам, помогающим определить место локации нарушения. Повреждение связок сопровождается следующими проявлениями:
- Щелчок. Происходит при надрыве мышечных тканей. Симптом отчётливо прослушивается у детей и при тяжёлых формах повреждений у взрослых.
- Боль. При пальпации ощущается максимально сильно и указывает на источник нарушений.
- Болевой шок. Человек не способен пошевелиться. Признак проявляется при надрыве бедренных суставов, так как здесь расположены нервные окончания.
Интенсивность симптомов зависит от локации растяжения и серьезности травмы. Уязвимым местом считается связка сухожилий и мышц.
Диагностика степени тяжести растяжения
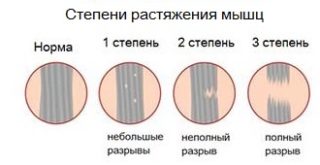
Деформация мышечных волокон, помимо анатомического разделения, классифицируется по степени тяжести. Отмечают 3 формы растяжения:
- 1 степень. Характеризуются единичным разрывом волокон, несколько дней человек испытывает дискомфорт при движении.
- 2 степень. Происходит повреждение большей части связок. В течение 2 дней ощущается боль при ходьбе и физических упражнениях, а через неделю появляется кровоподтёк.
- 3 степень. Подразумевает полный разрыв связок. Пострадавший не в силах самостоятельно передвигаться из-за острой боли. Тяжёлое состояние сопровождается воспалением и повреждением сосудов.
Диагностика случая и степени нарушений начинается с опроса больного. Врач составляет анамнез, исходя из описанных симптомов, обстоятельств получения травмы и осмотра повреждённого участка.
Первая помощь
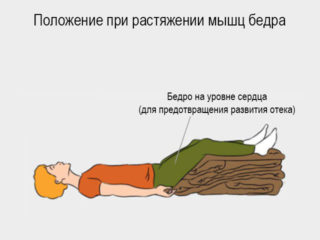
Вне зависимости от случая растяжения пострадавшему требуется экстренная помощь. Алгоритм действий:
- Положить больного на спину и поместить под колено валик. Это исключит дополнительное натяжение тканей. Состояние покоя соблюдают и последующие несколько дней.
- Приложить к поражённому месту холод: мокрое полотенце или лёд в пакетах. Действие выполняют по 15 мин. каждые 4 часа в течение 2 дней. Способ снимает боль, препятствует распространению гематомы и отёка.
- Наложить длинный жгут или эластичный бинт, чтобы избежать отёчности тканей. Повязка должна быть тугой, но не сдавливать ногу, иначе произойдёт нарушение кровообращения.
Пострадавшего доставляют в лежачем положении в клинику для диагностики и назначения терапии. При сильных болях используются анальгетики.
Важно не воздействовать теплом на поражённое место первые дни. Высокая температура вызовет обильный кровоподтёк.
Терапия при растяжении
Травматолог осматривает ногу пострадавшего, проверяет функционирование связок и мускулатуры. Выслушав предысторию травмы и симптомы, назначает лечение, если факт растяжения мышц бедра подтверждается. Когда есть вероятность перелома или вывиха, делают рентгенографию.
При 1 и 2 степени требуется полный покой, ногу держат выше туловища. Пока присутствует болевой синдром, прикладывают холодные компрессы и перевязывают повреждённую поверхность.
При 3 степени растяжения постельного режима будет недостаточно. Нужна операция для восстановления мышечных тканей. После хирургических манипуляций пациент 2–6 недель передвигается на костылях. Для снятия болевых симптомов травматолог выписывает медикаментозные препараты.
Помимо экстренных мер, врач назначает аптечные средства для снятия симптомов травмы. К ним относятся обезболивающие таблетки, анестезирующие спреи, охлаждающие гели и мази при растяжении мышц бедра.
Препараты консервативной терапии:
- Спазмолитики: Но-Шпа, Мидокалм, Дротаверин. Средства снимают боль и спазмы тканей. Данную группу не рекомендуется использовать чаще 3 дней.
- Местные обезболивающие препараты: Вольтарен, Перклузон, Кетонал. Локальные мази оказывают охлаждающий и анальгезирующий эффект, а также купируют отёк. Состав наносят массажными движениями на поражённое место перед перевязкой.
- Противовоспалительные средства: Кетопрофен, Долобене, Диклофенак. Мази и гели используют для лечения воспаления, устранения отёка и боли. Средство наносят 2-3 раза в день перед наложением повязки. Если через 2 недели симптомы не спадают, для консультации обращаются к врачу.
Не используйте разогревающие средства при наличии отёка. Такие мази применяют после восстановления тканей, чтобы предупредить повторное растяжение.
Пациенту часто назначают курс уколов с новокоином. Медикаментозное лечение подбирается индивидуально в зависимости от клинического случая и состояния здоровья. Некоторые препараты имеют противопоказания, поэтому не рекомендуется использовать их без назначения врача.
Домашняя терапия ускорит выздоровление. В комплексе с аптечными препаратами используют народные средства для снятия симптомов повреждения мышечных тканей.
Эффективные способы по мнению пострадавших:
- Луковый компресс. Применяется при воспалительных процессах. Овощ мелко нарезают и смешивают с 1 ст. л. сахара. Затем заворачивают в марлю и прикладывают к поражённой поверхности на 1 час. Процедуру выполняют 1 раз в 3 дня.
- Терапия голубой глиной. Обезболивает и снимает воспаление. Порошок соединяют с водой до получения кремообразной консистенции. Массу помещают в холодильник для затвердения. Застывший кусок прикладывают к поражённому участку каждые 4–5 часов в первые дни после травмы.
- Сосновый отвар. Настой успокаивает и восстанавливает ткани. Хвойные ветки заливают водой и кипятят 30 мин. Раствор используют в виде тёплой ванночки для регенерации волокон при отсутствии воспалительных процессов.
Средства альтернативной медицины не заменяют основную терапию и применяются как дополнение. Народные способы важно согласовывать с врачом, самолечение может только навредить.
Реабилитационные меры травматолог назначает после угасания симптомов нарушений. Не рекомендуется начинать какие-либо упражнения без одобрения врача. Активность спровоцирует повторную травму в тяжёлой форме.
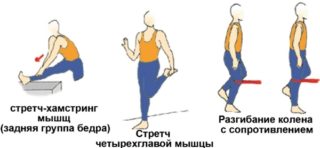
Основные способы восстановления мышц:
- Инфракрасное излучение. Микроволны проникают в ткани, оказывают обезболивающее действие и расширяют сосуды.
- Ультразвук. Тепло используют для улучшения кровообращения, восстановления волокон и функционирования связок.
- Электрофорез. На повреждённый участок прикладывают специальные электроды, проводящие слабый ток. Процедура стимулирует сокращение мышц и регенерирует ткани.
- Лечебная физкультура. Врач индивидуально подбирает комплекс ЛФК с плавно нарастающими нагрузками.
- Терапевтический массаж. Процедура возвращает мышцам тонус и эластичность, а также устраняет лишнюю жидкость после отёка.
Курс мероприятий назначает врач, в среднем требуется 2 недели. Реабилитационный срок зависит от степени тяжести травмы. Полное восстановление в первом случае наступает через 3–4 недели, во втором — через 2 месяца, при 3 степени уходит до полугода.
Растяжение мышц бедра подлежит полному излечению. Для того чтобы избежать осложнений, важно предпринять экстренные меры и обратиться к травматологу. Правильное лечение и домашний уход ускорят выздоровление. Перед возвращением к прежним нагрузкам проводят восстанавливающие процедуры. Начинать физическую активность нужно постепенно, чтобы избежать повторного растяжения. Если выполнять рекомендации врача, травма пройдёт без последствий.
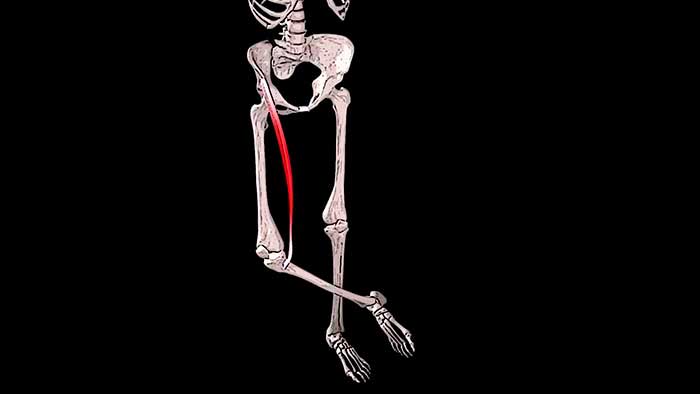
В этой публикации поговорим про виновницу поверхностной режущей и колющей боли по внутренней поверхности бедра и коленного сустава — про портняжную мышцу.
Портняжная мышца (на латыни musculus sartorius) — самая длинная мышца туловища.
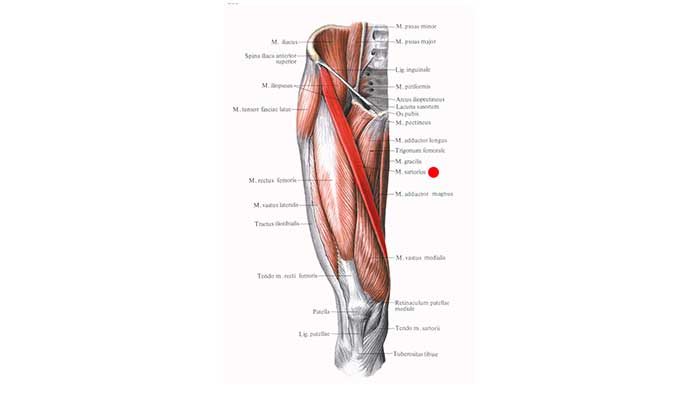
Средняя длина её волокон составляет 43,5 сантиметра. Вверху она прикрепляется к передней верхней подвздошной ости, опускается вниз наискось по передней поверхности бедра, переходя на внутреннюю и прикрепляется снизу сухожилием к бугристости большеберцовой кости спереди от мест прикрепления сухожилий тонкой и полусухожильной мышц.
Портняжная мышца вместе с подвздошно-поясничной мышцей и напрягателем широкой фасции участвует в сгибании тазобедренного сустава.
При фиксированных бёдрах портняжная мышца способствует наклону таза вперёд.
Вместе с короткой головкой двуглавой мышцы бедра портняжная мышца выполняет сгибание в коленном суставе.
Портняжная мышца принимает участие в отведении бедра.
Вместе с медиальной широкой мышцей бедр, тонкой и полусухожильной мышцами, портняжная мышца стабилизирует колено в медиальном (внутреннем направлении), предотвращая вальгусный наклон, например, при выполнении балансов на одной ноге.
Портняжная мышца принимает участие во вращении бедра наружу и голени внутрь.
Агонистами по сгибанию бедра (т.е. помощниками по выполнению функции) для портняжной мышцы являются подвздошно-поясничная мышца, прямая мышца бедра, грушевидная мышца и напрягатель широкой фасции.
Агонистами в отведении бедра для портняжной мышцы являются средняя ягодичная и малая ягодичные мышцы, грушевидная мышца и напрягатель широкой фасции.
Боль, исходящая из триггерных точек портняжной мышцы распространяется вверх и вниз по внутренней поверхности бедра и колена, но не во внутрь коленного сустава.
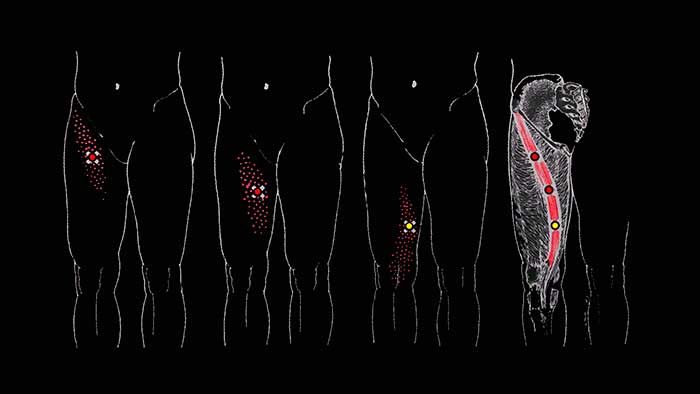
Кроме отражённой боли, напряжённая мышца может провоцировать ущемление латерального кожного нерва в месте своего верхнего прикрепления, что может сопровождаться жгучей болью по ходу нерва, уходящей вниз по передне-наружной поверхности бедра вплоть до коленного сустава.
Боль, отражённую от нижних триггерных точек можно спутать с болью, исходящей из триггеров в медиальной широкой мышце бедра, однако болевые ощущения, отражённые от портняжной мышцы носят более поверхностный характер, чем глубокие боли в области коленного сустава, провоцируемые медиальной широкой мышцей.
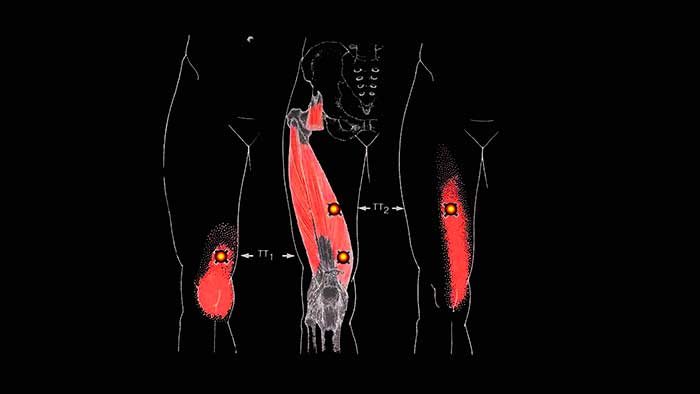
Триггерные точки в портняжной мышце практически не встречаются как изолированный синдром единичной мышцы и чаще всего сочетаются с поражением подвздошно-поясничной мышцы, прямой мышцы бедра, грушевидной мышцы, напрягателя широкой фасции, малой и средней ягодичных мышц. Также триггеры могут образоваться в мышцах-антагонистах, то есть в приводящей группе мышц бедра.
Длительное существование триггерных точек в портняжной мышце может провоцировать избыточная пронация стопы, которая характерна для структурной деформации стопы Morton.
Возникновению триггеров также могут способствовать острые и хронические перегрузки мышцы.
Портняжная мышца чрезвычайно активна во время езды на велосипеде, прыжков, игры в волейбол, баскетбол. Переутомление мышцы в этих и иных формах активности могут спровоцировать описанные выше болевые ощущения.
Для устранения триггерных точек примите положение лёжа и выполните в течение нескольких минут прокатывание внутренней поверхности бедра на массажном ролле без вибрации или с вибрацией.

Затем возьмите большой массажный мяч, найдите уплотнённую и болезненную область триггерной точки и воздействуйте на неё от 20 секунд до 1-2 минут. Затем повторите в течение нескольких минут прокатку внутренней поверхности бедра на массажном ролле. После этого мышцу нужно протянуть.
Т.к. основными функциями портняжной мышцы является сгибание тазобедренного сустава, отведение бедра и его вращение наружу, то упражнения, при которых будет происходить разгибание в тазобедренном суставе, приведение бедра и внутренняя ротация буду способствовать вытяжению musculus sartorius.

Выполните доступное для вас на сегодня упражнение и зафиксируйте его в течение 1-2 минут, осуществляя вытяжение портняжной мышцы.
Миозитом называют воспаление мышц. Это состояние может быть вызвано разными причинами: инфекционным процессом, травмами, аутоиммунными процессами, побочными эффектами лекарств. Наиболее распространенные проявления заболевания – боли, припухлость и ослабление пораженных мышц. Лечение зависит от причины.
Отдельные разновидности миозитов
Существуют две специфические разновидности миозита, которые вызываются особыми причинами – дерматомиозит и полимиозит.
Дерматомиозит – идиопатическое (чаще всего возникает самопроизвольно, причина не известна) воспалительное заболевание, которое характеризуется поражением кожи и мышц. Также в более редких случаях патологический процесс может поражать суставы, легкие, пищевод. Болеют дети и взрослые.
Полимиозит – довольно редкое воспалительное заболевание, при котором страдают мышцы пояса верхних и нижних конечностей, шеи. Симптомы нарастают постепенно, больному становится сложно подниматься по лестнице, вставать из положения сидя, поднимать руками предметы, особенно выше головы. Чаще всего болеют люди в возрасте 30-50 лет.
Каждый пациент требует индивидуального подхода. Для того чтобы получить наиболее эффективное лечение, необходимо обратиться к врачу-неврологу.
Лечение миозита мышц
Лечение заболевания зависит от его причин.
Для борьбы с воспалительным процессом в мышцах применяют нестероидные противовоспалительные средства (НПВС), обычно в виде мазей. Чаще всего используют препараты диклофенак и кетопрофен. При необходимости врач назначает более мощные препараты, подавляющие иммунную систему: глюкокортикостероиды (препараты гормонов коры надпочечников), метотрексат.
Для борьбы с мышечными болями используют обезболивающие препараты.
Инфекционные миозиты чаще всего бывают вызваны вирусами. В этом случае специального лечения, как правило, не требуется. Значительно реже встречаются бактериальные инфекции, в этом случае врач назначает антибактериальные препараты.
Помимо лекарственных препаратов, невролог может назначить вам физиотерапию, специальные физические упражнения, тепловые процедуры.
Если воспаление в мышцах возникло в качестве побочного эффекта при приеме некоторых лекарственных препаратов, их отменяют. Обычно спустя некоторое время симптомы заболевания стихают.
Можно ли вылечить миозит?
Это зависит от причины заболевания. В большинстве случаев прогноз благоприятный. Для отдельных форм заболевания, таких как полимиозит, не существует эффективного лечения. Однако, правильно назначенная медикаментозная терапия и физиотерапия могут улучшить работу мышц.
В редких случаях миозит приводит к рабдомиолизу – разрушению мышечной ткани. Продукты распада поступают в кровь, в результате возникает острая почечная недостаточность. В этом случае необходима госпитализация в стационар и инфузионная терапия.
Врачи клиники неврологии нашего медицинского центра имеют богатый опыт лечения миозитов разного происхождения. Вы можете записаться на консультацию к специалисту по телефону +7 (495) 230-00-01.
Основной признак миозита – мышечная слабость. Она бывает выражена в разной степени, иногда сильно заметна и мешает выполнять повседневные дела, а иногда её можно обнаружить только при помощи специальных тестов. Также пациента могут беспокоить боли в мышцах, но они возникают не всегда.
Симптомы миозита при разных формах заболевания
При дерматомиозите, полимиозите и других системных воспалительных заболеваниях симптомы нарастают, как правило, в течение длительного времени, нескольких недель или месяцев. Поражение охватывает большие группы мышц, например, плечевого, тазового пояса, шеи, спины, бедер. Обычно поражаются мышцы с обеих сторон тела.
- Мышечная слабость. Из-за нее нарушается походка. Человек часто падает, испытывает сложности, когда нужно встать из положения сидя.
- Повышенная утомляемость, чувство усталости.
- Высыпания на коже.
- Утолщение, огрубение кожи на руках.
- Затрудненное дыхание.
- Затрудненное глотание.
При вирусных миозитах симптомы, сопутствующие слабости и болям в мышцах, отличаются. Повышается температура тела, возникает общее недомогание, кашель, насморк, либо рвота, диарея. Признаки воспаления в мышцах могут возникнуть спустя несколько дней или даже недель после того, как пройдет вирусная инфекция.
Некоторых, но далеко не всех, людей, страдающих миозитом, беспокоят болевые ощущения. Зачастую мышечные боли бывают вызваны острой травмой или являются одним из симптомов вирусных заболеваний. В этом случае их называют миалгиями, к истинному миозиту они не имеют отношения.
Если вас стала беспокоить слабость, боль в мышцах, и они долго не проходят, обратитесь к врачу. Наши высококвалифицированные неврологи готовы вас проконсультировать.
Как лечение миозита зависит от симптомов болезни?
Тактика лечения во многом определяется симптоматикой и причинами заболевания. При системных воспалительных заболеваниях симптомы миозита зачастую постоянно прогрессируют, иногда купируются с большим трудом. Поэтому лечение миозита длительное. Применяют сильные препараты, подавляющие активность иммунной системы. Для улучшения функций пораженных мышц врач назначает физиотерапию.
При вирусных инфекциях специального лечения не требуется, меры направлены на борьбу с проявлениями заболевания. Но если выясняется, что воспаление вызвано бактериями (что бывает редко), врач назначает антибиотики.
Если воспалительный процесс возникает в результате рабдомиолиза (распада мышц), к симптомам миозита могут присоединиться признаки острой почечной недостаточности. Это опасное состояние, которое требует госпитализации в стационар.
В одних случаях воспалительный процесс в мышцах носит временный характер и быстро проходит, а в других заболевание протекает в хронической форме, симптомы прогрессируют со временем, состояние больного ухудшается. Для того чтобы не допустить тяжелых осложнений, лучше вовремя обратиться к врачу. Чтобы записаться к врачу в нашей неврологической клинике в удобное для вас время, свяжитесь с нами по телефону: +7 (495) 230-00-01.
Оставьте свой номер телефона
Заболевание миозит может быть вызвано любыми причинами, которые приводят к воспалительному процессу в мышцах. Их условно делят на следующие группы: системные воспалительные процессы в организме (нередко они носят аутоиммунный характер), инфекции, травмы, побочные эффекты лекарств, рабдомиолиз (разрушение мышечной ткани).
Основные группы причин миозита
Системные воспалительные процессы в организме.
В основе многих этих болезней лежит аутоиммунный процесс. Иммунитет начинает атаковать ткани собственного тела, как будто они являются чужеродными. Развивается воспаление.
Заболевания, которые способны приводить к развитию миозита:
- Дерматомиозит. Тяжелая прогрессирующая патология, которая, как правило, возникает сама по себе, её причины обнаружить не удается. Могут поражаться разные органы, чаще всего – кожа и мышцы.
- Полимиозит – системное заболевание, при котором, как правило, симптомы усиливаются постепенно, страдают преимущественно мышцы плечевого и тазового пояса, шеи. Эффективного лечения не существует.
- Миозит с включениями – заболевание, которое относится к группе воспалительных миопатий. Характеризуется мышечной слабостью. Эффективного лечения не существует, препараты, подавляющие иммунитет, не приводят к улучшению состояния.
- Системная красная волчанка – аутоиммунное поражение соединительной ткани. Может сопровождаться воспалением в мышечной ткани.
- Склеродермия – аутоиммунная патология, при которой происходит повреждение соединительной ткани. При этом поражается кожа, опорно-двигательный аппарат, сосуды, сердце, почки, органы пищеварения, легкие.
- Ревматоидный артрит – системное заболевание соединительной ткани, при котором главным образом страдают мелкие суставы, но может развиваться и воспаление в мышцах.
Перечисленные причины являются наиболее серьезными. Они требуют длительного лечения.
Чаще всего миозит вызывают вирусные инфекции (например, грипп, ОРЗ, ВИЧ). Болезнетворные бактерии и грибки являются причиной значительно реже. Возбудитель может непосредственно проникать в мышцы или выделять токсины, которые приводят к развитию воспалительного процесса.
После интенсивных физических упражнений могут беспокоить мышечные боли, отечность, слабость. Эти симптомы связаны с развитием воспаления в результате травмы от чрезмерных нагрузок и обычно проходят самостоятельно в течение нескольких часов или дней. Специального лечения не требуется, достаточно отдыха.
Прием многих лекарственных препаратов может приводить к временному повреждению мышц. Симптомы могут возникать сразу после приема препарата или после того, как человек принимает его в течение достаточно длительного времени. Иногда к патологии приводит взаимодействие между разными лекарствами. Препараты, способные вызывать миозит:
- колхицин;
- статины;
- альфа-интерферон;
- гидроксихлорохин;
- алкоголь;
- кокаин.
Как правило, симптомы носят временный характер и проходят после того, как прекращен прием вызвавшего их препарата.
Состояние, которое характеризуется разрушением мышечной ткани, может быть вызвано разными причинами. Оно представляет опасность, так как продукты распада мышц поступают в кровоток и могут вызывать острую почечную недостаточность.
Острый и хронический миозит
Интенсивность воспаления в мышцах и симптомы могут нарастать с разной скоростью, в зависимости от этого выделяют две формы заболевания:
- Острый миозит. Проявления нарастают в течение короткого времени. Такая картина наиболее характерна для травм, острых инфекционных заболеваний.
- Хронический миозит. Проявления нарастают медленно, в течение недель, месяцев. Так часто происходит, если патологические изменения в мышцах связаны с системными воспалительными заболеваниями.
Только четкое понимание причины миозита позволяет назначить наиболее эффективное лечение. Посетите врача и пройдите обследование. Записаться на прием к доктору в нашем центре неврологии "Медицина 24/7" можно по телефону: +7 (495) 230-00-01
Некоторые разновидности миозита довольно быстро проходят самостоятельно и даже не требуют специального лечения. Другие бывают вызваны серьезными причинами, прогрессируют со временем, с их симптомами не всегда удается справиться, даже применяя сильные медикаментозные препараты.
Кроме того, под клиникой миозита могут скрываться другие заболевания, иногда более серьезные. Поэтому для врача важно разобраться, чем обусловлены жалобы пациента, который пришел к нему на прием. Это помогает назначить наиболее эффективное лечение миозита.
Беседа и осмотр в кабинете врача
Во время беседы врач может задать вам следующие вопросы:
- Что вас беспокоит? Есть ли у вас другие жалобы, помимо болей в мышцах и нарушения движений?
- Когда появились первые симптомы?
- Была ли незадолго до этого у вас травма? Инфекционное заболевание?
- Чем вы болели в течение жизни? Есть ли у вас хронические заболевания?
Это поможет доктору получить необходимую информацию. Постарайтесь отвечать максимально подробно.
Затем врач проводит осмотр. Он осматривает область мышц, в которых пациента беспокоят боли, ощупывает их, определяет болезненность. Также может быть проведен неврологический осмотр, во время которого проверяют тонус и движения мышц, чувствительность кожи, рефлексы, чувство равновесия, координацию движений.
Диагностика миозита на основе инструментальных исследований и лабораторных анализов
Врач может установить правильный диагноз на основе осмотра и оценки клиники миозита. Но для того чтобы лучше разобраться в его причинах и оценить степень поражения мышц, зачастую необходимо дополнительное обследование, которое может включать следующие методы:
- Анализы крови. О наличии воспаления в мышечной ткани будет свидетельствовать повышение уровня некоторых ферментов, таких как креатинкиназа. Другие анализы помогают обнаружить аномальные антитела, что свидетельствует об аутоиммунном состоянии.
- Магнитно-резонансная томография. При помощи МРТ можно создать трехмерное изображение или послойные срезы мышц. Это помогает оценить патологические изменения, вызванные воспалительным процессом.
- Электромиография. В мышцы погружают специальные игольчатые электроды и проверяют, как они реагируют на электрические импульсы, которые поступают от нервов.
- Биопсия мышцы. Это наиболее точный метод диагностики, который бывает необходим в некоторых случаях. Врач делает надрез, получает небольшой фрагмент мышечной ткани и отправляет на анализ в лабораторию. Обычно это помогает установить окончательный диагноз.
Иногда правильный диагноз удается установить сразу, а в других случаях процесс диагностики миозита долгий и сложный.
Читайте также:






