Лечение респираторных инфекций клинические рекомендации
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.

Читайте в новом номере
Острая респираторная вирусная инфекция (ОРВИ) (риниты, синуcиты, фарингиты и пр.) может быть вызвана более чем 200 типами вирусов, однако наиболее распространенными возбудителями являются риновирус, коронавирус, респираторно-синцитиальный вирус или метапневмовирус. Вирус, повреждая эпителиальную выстилку, создает условия для активации микробной флоры (пневмококк, гемофильная палочка и др.), возникают вирусно-бактериальные ассоциации.
Лечение острой респираторной инфекции зависит от стадии заболевания и включает этиотропную терапию (борьбу с вирусом), симптоматическую терапию и мероприятия, направленные на предупреждение и лечение бактериальных осложнений. Средством для профилактики бактериального воспаления в полости носа и глотки является препарат, содержащий коллоидное серебро (Сиалор ® ), оказывающий вяжущее, антисептическое и противовоспалительное действие.
Протеинат серебра диссоциирует с образованием ионов серебра, которые препятствуют размножению бактерий, связываясь с их ДНК. В основе противовоспалительного механизма действия коллоидного раствора серебра на поврежденную слизистую оболочку лежит способность к образованию защитной альбуминатной пленки, уменьшающей проницаемость слизистой оболочки для бактерий и обеспечивающей нормальное функциональное состояние клеток, способствуя быстрому восстановлению слизистой оболочки. Все это особенно важно для профилактики вторичной бактериальной инфекции при ОРВИ.
Ключевые слова: острая респираторная вирусная инфекция (ОРВИ), лечение, профилактика бактериальных осложнений, серебра протеинат, Сиалор.
Для цитирования: Крюков А.И., Туровский А.Б., Колбанова И.Г., Мусаев К.М., Карасов А.Б. Основные принципы лечения острой респираторной вирусной инфекции. РМЖ. 2019;8(I):46-50.
Guidelines for the acute respiratory viral infection treatment
A.I. Kryukov 1,2 , A.B. Turovskii 1,3 , I.G. Kolbanova 1 , K.M. Musaev 1 , A.B. Karasov 1
1 Sverzhevskiy Otorhinolaryngology Healthcare Research Institute, Moscow
2 Pirogov Russian National Research Medical University, Moscow
3 City Clinical Hospital named after V.V. Versaev, Moscow
Acute respiratory viral infection (ARVI) (rhinitis, sinusitis, pharyngitis, etc.) can be caused by more than 200 types of viruses, and the most common are rhinovirus, coronavirus, respiratory syncytial virus, or metapneumovirus. The virus, damaging the epithelial lining, creates the conditions for the microbial flora activation (pneumococcus, hemophilic bacillus, etc.), so that virus-bacterial associations arise. Acute respiratory infection treatment depends on the disease stage and can pursue 3 goals: causal therapy (virus control); symptomatic therapy; measures aimed at preventing and treating bacterial complications. A drug (Sialor ® ) for the bacterial inflammation prevention in the nasal cavity and pharynx contains colloidal silver, which has an astringent, antiseptic and anti-inflammatory effect. Silver proteinate dissociates to form silver ions, which inhibit the bacteria growth by binding to their DNA. The anti-inflammatory action mechanism of the colloidal silver solution on the damaged mucous membrane is based on the ability to form a protective albuminate film, which reduces the mucous membrane permeability for bacteria and ensures the normal functional state of cells, contributing to the rapid restoration of the mucous membrane. All this is especially important for secondary bacterial infection prevention in acute respiratory viral infections.
Keywords: acute respiratory viral infection (ARVI), treatment, bacterial complications prevention, silver proteinate, Sialor.
For citation: Kryukov A.I., Turovskii A.B., Kolbanova I.G. et al. Guidelines for the acute respiratory viral infection treatment. RMJ. 2019;8(I):46–50.
В статье рассмотрены основные принципы лечения острой респираторной вирусной инфекции, акцент сделан на возможности профилактики вторичной бактериальной инфекции.
Введение
В России основная нагрузка в лечении острой респираторной вирусной инфекции (ОРВИ) (ринитов, синуситов, фарингитов и пр.) ложится на врачей общего профиля — врачей общей практики, терапевтов и педиатров. У взрослых простуда встречается от 4 до 6 раз в год, у детей — от 6 до 8 раз в год; острая респираторная инфекция является причиной 40% случаев временной нетрудоспособности, в 30% случаев — причиной пропуска школьных занятий.
Простуда может быть вызвана более чем 200 типами вирусов, однако наиболее распространенными возбудителями являются риновирус, коронавирус, респираторно-синцитиальный вирус или метапневмовирус. Именно вирус, повреждая эпителиальную выстилку, создает условия для активации микробной флоры (пневмококк, гемофильная палочка и др.), возникают вирусно-бактериальные ассоциации.
Передача инфекции происходит главным образом контактным путем — через прикосновение к зараженным поверхностям с последующим попаданием в респираторный тракт, а не воздушно-капельным путем, как это было принято считать ранее. Иногда передача возбудителя инфекции возможна через предметы обихода, игрушки, белье или посуду.
Инкубационный период большинства вирусных инфекций — от 2 до 7 дней. Выделение вирусов больным максимально на 3-и сут после заражения, резко снижается к 5-м сут; неинтенсивное выделение вируса может сохраняться до 2 нед. Симптомы, вызванные простудными заболеваниями, обычно длятся от 1 до 2 нед., и большинство пациентов чувствуют себя лучше уже после 1-й нед. заболевания. Подавляющее большинство случаев простуды разрешается спонтанно. Осложнения встречаются крайне редко и, как правило, возникают у младенцев, очень пожилых людей с ослабленным иммунитетом и больных с хроническими заболеваниями.
Симптомы ОРВИ являются результатом не столько повреждающего влияния вируса, сколько реакции системы врожденного иммунитета. Пораженные клетки эпителия выделяют цитокины, в т. ч. интерлейкины, количество которых коррелирует как со степенью привлечения фагоцитов в подслизистый слой и эпителий, так и с выраженностью симптомов. Увеличение назальной секреции связано с повышением проницаемости сосудов, количество лейкоцитов в секрете может повышаться многократно, меняя его цвет с прозрачного на бело-желтый или зеленоватый, однако это не является признаком бактериального воспаления.
Принципы лечения ОРВИ
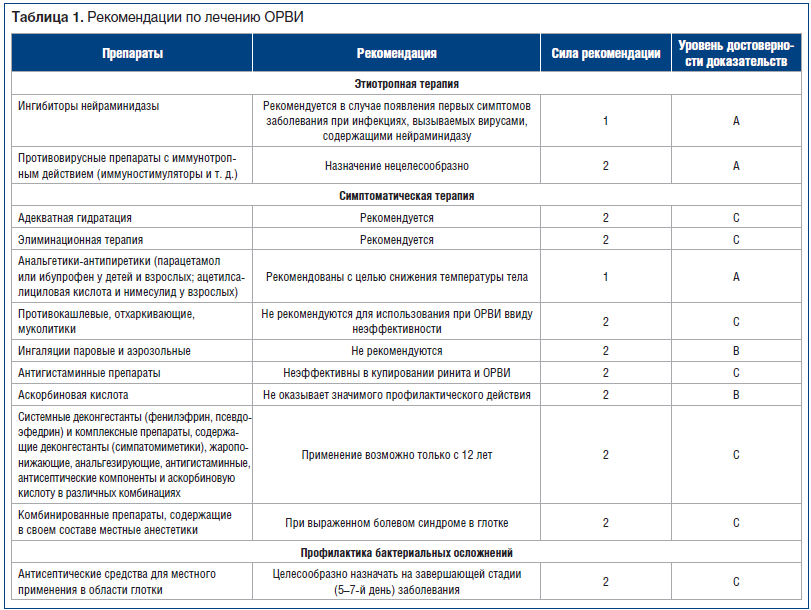
Лечение острой респираторной инфекции зависит от стадии заболевания и включает этиотропную терапию (борьбу с вирусом), симптоматическую терапию и мероприятия, направленные на предупреждение и лечение бактериальных осложнений (табл. 1).
Для профилактики бактериального воспаления также используют местные антибактериальные средства для введения в полость носа в виде мазей, капель, спреев. Эти препараты должны воздействовать на основные патогены и быть безопасными для слизистой оболочки.
Особенности этиотропной терапии ОРВИ
Этиотропная терапия рекомендована при гриппе А (в т. ч. H1N1) и В в первые 24–48 ч болезни [3]. Эффективны ингибиторы нейраминидазы: осельтамивир (с возраста 1 год) по 4 мг/кг/сут, занамивир ингаляционно (всего 10 мг) 2 р./сут, 5 дней [3]. Однако следует помнить, что для достижения оптимального эффекта лечение должно быть начато при появлении первых симптомов заболевания, кроме того, на вирусы, не содержащие нейраминидазы, данные препараты не действуют.
Противовирусные препараты с иммунотропным действием (иммуностимуляторы и т. д.) не обладают значимым клиническим эффектом, их назначение нецелесообразно [5, 6]. Достоверность результатов исследований эффективности использования иммуномодуляторов при респираторных инфекциях невысока.
Симптоматическое лечение ОРВИ
Ведущая роль в лечении респираторной инфекции принадлежит симптоматической терапии.
Адекватная гидратация способствует разжижению секрета и облегчает его отхождение.
Рекомендуется проводить элиминационную терапию, т. к. она эффективна и безопасна. Введение в нос физиологического раствора 2–3 р./сут обеспечивает удаление слизи и восстановление работы мерцательного эпителия [2, 6]. Рекомендуется назначение сосудосуживающих капель в нос (деконгестанты) коротким курсом — не более 5 дней. Данные препараты не укорачивают длительность насморка, но могут облегчить симптомы заложенности носа, а также восстановить функцию слуховой трубы.
С целью снижения температуры тела у детей рекомендуют применять парацетамол до 60 мг/кг/сут или ибупрофен до 30 мг/кг/сут [4, 7, 14]. У взрослых также можно применять ацетилсалициловую кислоту и нимесулид.
Противокашлевые, отхаркивающие, муколитики, в т. ч. многочисленные патентованные препараты с различными растительными средствами, не рекомендуются для использования при ОРВИ ввиду неэффективности [7, 8].
Ингаляции паровые и аэрозольные не рекомендованы к использованию, т. к. не показали эффекта в рандомизированных исследованиях, а также не рекомендованы Всемирной организацией здравоохранения (ВОЗ) для лечения ОРВИ [9, 10].
Антигистаминные препараты не показали эффективности в уменьшении симптомов ринита и ОРВИ [11].
Витамин C не оказывает значимого профилактического действия на среднестатистическое население, однако указанный эффект наблюдается у людей, находящихся в условиях стресса, например спортсменов [12].
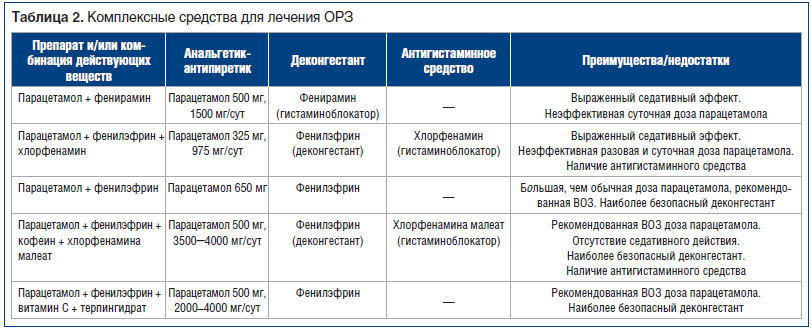
В последнее время широкое распространение получили системные деконгестанты (фенилэфрин, псевдоэфедрин) и комплексные препараты, содержащие деконгестанты (симпатомиметики), жаропонижающие, анальгезирующие, антигистаминные, антисептические компоненты и аскорбиновую кислоту в различных комбинациях. Данные препараты удобны в использовании и показывают сравнимую с другими препаратами своих групп эффективность, однако их применение возможно только с возраста 12 лет (табл. 2).
Для устранения сухости, саднения и болезненности в глотке лечение в основном местное и состоит в исключении раздражающей пищи, назначении полосканий теплыми щелочными и антибактериальными растворами, применении других местных симптоматических средств. Особый интерес представляют комбинированные препараты, например 2,4-дихлорбензиловый спирт и амилметакрезол в сочетании с различными биодобавками, для устранения клинических проявлений заболевания, способные снимать неприятные ощущения в горле, обладающие выраженным антибактериальным действием. При выраженном болевом синдроме в глотке системные анальгетики часто оказываются малоэффективными и применяются лишь в качестве антипиретиков. В этих случаях также применяются комбинированные препараты, содержащие в своем составе местные анестетики. В основном они представлены препаратами в виде аэрозолей и леденцов для рассасывания.
В состав аэрозолей обычно входят антибактериальные (хлоробутанолгидрат, фурациллин, сульфаниламид, сульфатиазол, хлоргексидин) компоненты, ментол, камфора, масла эвкалиптовое, вазелиновое, камфорное, касторовое, оливковое, мяты перечной, анисовое. Они обладают местноанестезирующим, антисептическим, противовоспалительным действием. Леденцы имеют сходный состав (антибактериальный компонент, ментол, масла), уменьшают болевые ощущения в горле и обладают дезодорирующим действием.
Профилактика бактериальных осложнений
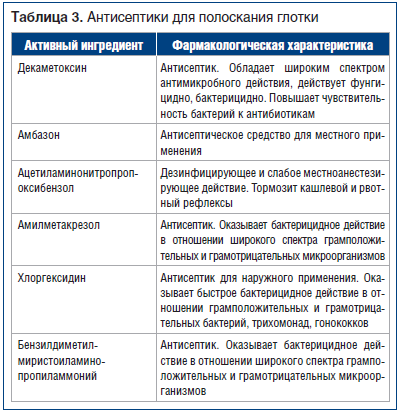
Препараты для профилактики бактериального воспаления при ОРВИ назначаются преимущественно местно, их целесообразно начинать использовать на завершающей стадии (5–7-й день) заболевания. Для этих целей используются полоскания растворами антисептиков (табл. 3).
Для профилактики бактериального воспаления в полости носа целесообразно использовать местные антибактериальные средства, такие как антибактериальные мази, содержащие мупироцин, возможно использование капель и спреев с антибиотиками.
Особняком среди препаратов для профилактики бактериального воспаления в полости носа и глотки стоит препарат, содержащий коллоидное серебро, — серебра протеинат (Сиалор ® ). Этот препарат оказывает вяжущее, антисептическое и противовоспалительное действие. В России традиционно 1–2% раствор протеината серебра использовали для местного лечения бактериальных инфекций верхних дыхательных путей, глаз, органов мочеполовой системы, в Советском Союзе протеинат серебра выпускался с 1964 г. в форме 2% раствора.
Протеинат серебра диссоциирует с образованием ионов серебра, которые препятствуют размножению бактерий, связываясь с их ДНК, таким образом, Сиалор ® обладает бактерицидным и бактериостатическим действием на большинство грамположительных и грамотрицательных бактерий, таких как Streptococcus pneumoniae, Staphylococcus aureus, Moraxella catarrhalis, грибковую флору и др.
В основе противовоспалительного механизма действия коллоидного раствора серебра на поврежденную слизистую оболочку лежит способность к образованию защитной альбуминатной пленки, возникающей за счет осаждения белков. Данная пленка уменьшает проницаемость слизистой оболочки для бактерий и обеспечивает нормальное функциональное состояние клеток, способствуя быстрому восстановлению слизистой оболочки. Все это особенно важно для профилактики вторичной бактериальной инфекции при ОРВИ.
Благодаря широкому антибактериальному спектру действия и уникальной способности к образованию защитной пленки на поверхности слизистой оболочки Сиалор ® обладает крайне широкими показаниями к применению. Этот препарат активно используется в повседневной практике не только для лечения, но и для профилактики инфекций полости носа и носоглотки в осенне-зимний период. Хорошие результаты дает терапия препаратом и при таких неинфекционных воспалительных заболеваниях, как аллергический и вазомоторный риниты.
Раствор готовят непосредственно перед применением (200 мг препарата растворяют в 10 мл воды для инъекций), хранят при комнатной температуре, можно использовать в течение 30 дней после приготовления. В очищенные носовые ходы вводят 1–2 капли 3 р./сут детям 3–6 лет,
2–3 капли (1–2 орошения для форм выпуска с насадкой-
распылителем) 3 р./сут детям старше 6 лет и взрослым
в каждый носовой ход. Длительность курса лечения составляет 5–7 дней [15].
Заключение
Правильная дифференциальная диагностика, оценка состояния пациента и своевременнное лечение ОРВИ с учетом стадии заболевания и грамотным подбором препаратов позволяют быстро купировать симптомы, значительно сократить сроки заболевания и время нетрудоспособности пациентов. Таким образом, при должном патогенетическом подходе, используя 1–2 лекарственных препарата, можно не только эффективно бороться со всем симптомокомплексом респираторных инфекций, но и предупредить развитие их осложнений.
Только для зарегистрированных пользователей
[youtube.player]УТВЕРЖДАЮ
Министр здравоохранения Российской Федерации
УТВЕРЖДАЮ
Руководитель Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека
М.А. Мурашко
А.Ю. Попова
Временные методические рекомендации
ПРОФИЛАКТИКА, ДИАГНОСТИКА И ЛЕЧЕНИЕ НОВОЙ КОРОНАВИРУСНОЙ ИНФЕКЦИИ (2019-nCoV)
Версия 1 (29.01.2020)
Введение
1. Этиология и патогенез…. . 2
2. Эпидемиологическая характеристика…. 4
3. Диагностика коронавирусной инфекции . 6
3.1. Алгоритм обследования пациента с подозрением на новую
коронавирусную инфекцию, вызванную 2019-nCoV…. 6
3.2. Клинические особенности коронавирусной инфекции . 9
3.3. Лабораторная диагностика коронавирусной инфекции . 10
4. Лечение коронавирусной инфекции . 12
4.1. Этиотропная терапия…. 12
4.2. Патогенетическая терапия…. 14
4.3. Симптоматическая терапия . 17
4.4. Особенности клинических проявлений и лечения заболевания у
детей…. 17
4.4.1. Особенности клинических проявлений…. 17
4.4.2. Особенности лечения…. 20
4.5. Терапия неотложных состояний при коронавирусной инфекции…. 24
4.5.1. Интенсивная терапия острой дыхательной недостаточности….
4.5.1.1 Проведение неинвазивной и искусственной вентиляции легких….
4.5.1.2 Проведение экстракорпоральной мембранной оксигенации….
4.5.2. Лечение пациентов с септическим шоком…. 26
5. Профилактика коронавирусной инфекции…. 27
5.1. Специфическая профилактика коронавирусной инфекции…. 27
5.2. Неспецифическая профилактика коронавирусной инфекции…. 28
5.3. Медикаментозная профилактика коронавирусной инфекции…. 30
6. Маршрутизация пациентов и особенности эвакуационных мероприятий больных или лиц с подозрением на новую коронавирусную инфекцию, вызванную 2019-nCoV…. 30
6.1. Маршрутизация пациентов и лиц с подозрением на новую коронавирусную инфекцию, вызванную 2019-nCoV…. 30
6.2. Особенности эвакуационных мероприятий больных или лиц с подозрением на новой коронавирусную инфекцию, вызванную 2019— nCoV, и общие принципы госпитализации больного, подозрительного на заболевание коронавирусной инфекцией . 34
Приложение 1-4. 44
1
ВВЕДЕНИЕ
Появление в декабре 2019 г. заболеваний, вызванных новым коронавирусом (2019-nCoV), поставило перед специалистами в области охраны здравоохранения и врачами трудные задачи, связанные с быстрой диагностикой и клиническим ведением больных c этой инфекцией. В настоящее время сведения об эпидемиологии, клинических особенностях, профилактике и лечении этого заболевания ограничены. Известно, что наиболее распространенным клиническим проявлением нового варианта коронавирусной инфекции является пневмония, у значительного числа пациентов зарегистрировано развитие острого респираторного дистресс— синдрома (ОРДС).
Рекомендации, представленные в документе, в значительной степени базируются на фактических данных, опубликованных специалистами ВОЗ, китайского и американского центра по контролю за заболеваемостью, а также Европейского Центра по контролю за заболеваемостью в материалах по лечению и профилактике этой инфекции.
Методические рекомендации предназначены для врачей лечебно— профилактических учреждений инфекционного профиля, а также врачей— реаниматологов отделений интенсивной терапии инфекционного стационара.
1. ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Коронавирусы (Coronaviridae) – это большое семейство РНК— содержащих вирусов, способных инфицировать человека и некоторых животных. У людей коронавирусы могут вызвать целый ряд заболеваний – от легких форм острой респираторной инфекции до тяжелого острого респираторного синдрома (ТОРС). В настоящее время известно о циркуляции среди населения четырех коронавирусов (HCoV-229E, -OC43, -NL63 и —
HKU1), которые круглогодично присутствуют в структуре ОРВИ, и, как правило, вызывают поражение верхних дыхательных путей легкой и средней тяжести.
По результатам серологического и филогенетического анализа коронавирусы разделяются на три рода: Alphacoronavirus, Betacoronavirus и Gammacoronavirus. Естественными хозяевами большинства из известных в настоящее время коронавирусов являются млекопитающие.
До 2002 года коронавирусы рассматривались в качестве агентов, вызывающих нетяжелые заболевания верхних дыхательных путей (с крайне редкими летальными исходами). В конце 2002 года появился коронавирус (SARS-CoV), возбудитель атипичной пневмонии, который вызывал ТОРС у людей. Данный вирус относится к роду Betacoronavirus. Природным резервуаром SARS-CoV служат летучие мыши, промежуточные хозяева – верблюды и гималайские циветты. Всего за период эпидемии в 37 странах по миру зарегистрировано более 8000 случаев, из них 774 со смертельным исходом. С 2004 года новых случаев атипичной пневмонии, вызванной SARS-CoV, не зарегистрировано.
В 2012 году мир столкнулся с новым коронавирусом MERS (MERS— CoV), возбудителем ближневосточного респираторного синдрома, также принадлежащему к роду Betacoronavirus. Основным природным резервуаром коронавирусов MERS-CoV являются верблюды. С 2012 года зарегистрировано 2494 случая коронавирусной инфекции, вызванной вирусом MERS-CoV, из которых 858 закончились летальным исходом. Все случаи заболевания географически ассоциированы с Аравийским полуостровом (82% случаев зарегистрированы в Саудовской Аравии). В настоящий момент MERS-CoV продолжает циркулировать и вызывать новые случаи заболевания.
Новый коронавирус 2019-nCoV (временное название, присвоенное Всемирной организацией здравоохранения 12 января 2020 года) представляет собой одноцепочечный РНК-содержащий вирус, относится к семейству Coronaviridae, относится к линии Beta-CoV B. Вирус отнесен ко II группе патогенности, как и некоторые другие представители этого семейства (вирус SARS-CoV, MERS-CoV).
Коронавирус 2019-nCoV предположительно является рекомбинантным вирусом между коронавирусом летучих мышей и неизвестным по происхождению коронавирусом. Генетическая последовательность 2019— nCoV сходна с последовательностью SARS-CoV по меньшей мере на 70%.
Патогенез новой коронавирусной инфекции изучен недостаточно. Данные о длительности и напряженности иммунитета в отношении 2019— nCoV в настоящее время отсутствуют. Иммунитет при инфекциях, вызванных другими представителями семейства коронавирусов, не стойкий и возможно повторное заражение.
2. ЭПИДЕМИОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА
Пути передачи инфекции: воздушно-капельный (при кашле, чихании, разговоре), воздушно-пылевой и контактный. Факторы передачи: воздух, пищевые продукты и предметы обихода, контаминированные 2019-nCoV.
Установлена роль инфекции, вызванной2019-nCoV, как инфекции, связанной с оказанием медицинской помощи. По состоянию на 23.01.2020 в одной из больниц г. Ухань выявлено 15 подтвержденных случаев заболевания среди врачей, контактировавших с больными 2019-nCoV.
Стандартное определение случая заболевания новой коронавирусной инфекции 2019-nCoV
Подозрительный на инфекцию, вызванную 2019-nCoV, случай:
— наличие клинических проявлений острой респираторной инфекции, бронхита, пневмонии в сочетании со следующими данными эпидемиологического анамнеза:
— посещение за последние 14 дней до появления симптомов эпидемиологически неблагополучных по 2019-nCoV стран и регионов (главным образом г. Ухань, Китай);
— наличие тесных контактов за последние 14 дней с лицами, находящимися под наблюдением по инфекции, вызванной новым коронавирусом2019-nCoV, которые в последующем заболели;
— наличие тесных контактов за последние 14 дней с лицами, у которых лабораторно подтвержден диагноз 2019-nCoV.
Вероятный случай инфекции, вызванной 2019-nCoV:
— наличие клинических проявлений тяжелой пневмонии, ОРДС, сепсиса в сочетании с данными эпидемиологического анамнеза (см. выше).
Подтвержденный случай инфекции, вызванной 2019-nCoV:
1.Наличие клинических проявлений острой респираторной инфекции, бронхита, пневмонии в сочетании с данными эпидемиологического анамнеза (см. выше).
2. Положительные результаты лабораторных тестов на наличие РНК 2019-nCoV методом ПЦР.
3. ДИАГНОСТИКА КОРОНАВИРУСНОЙ ИНФЕКЦИИ
3.1. АЛГОРИТМ ОБСЛЕДОВАНИЯ ПАЦИЕНТА С ПОДОЗРЕНИЕМ НА НОВУЮ КОРОНАВИРУСНУЮ ИНФЕКЦИЮ, ВЫЗВАННУЮ 2019-NCOV
Диагноз устанавливается на основании клинического обследования,
данных эпидемиологических анамнеза и результатов лабораторных исследований.
1. Подробная оценка всех жалоб, анамнеза заболевания,
эпидемиологического анамнеза. При сборе эпидемиологического анамнеза обращается внимание на посещение в течение 14 дней до первых симптомов, эпидемически неблагополучных по 2019-nCoV стран и регионов (в первую очередь г. Ухань, Китай), наличие тесных контактов за последние 14 дней с лицами, подозрительными на инфицирование2019-nCoV, или лицами, у которых диагноз подтвержден лабораторно.
2. Физикальное обследование, обязательно включающее:
— оценку видимых слизистых оболочек верхних дыхательных путей,
— аускультацию и перкуссию легких,
— пальпацию лимфатических узлов,
— исследование органов брюшной полости с определением размеров печени и селезенки,
— термометрию,
с установлением степени тяжести состояния больного.
3. Лабораторная диагностика общая:
-выполнение общего (клинического) анализа крови с определением уровня эритроцитов, гематокрита, лейкоцитов, тромбоцитов, лейкоцитарной формулы;
-биохимический анализ крови (мочевина, креатинин, электролиты, печеночные ферменты, билирубин, глюкоза, альбумин). Биохимический анализ крови не дает какой-либо специфической информации, но обнаруживаемые отклонения могут указывать на наличие органной дисфункции, декомпенсацию сопутствующих заболеваний и развитие осложнений, имеют определенное прогностическое значение, оказывают влияние на выбор лекарственных средств и/или режим их дозирования;
-исследование уровня С-реактивного белка (СРБ) в сыворотке крови. Уровень СРБ коррелирует с тяжестью течения, распространенностью воспалительной инфильтрации и прогнозом при пневмонии;
— пульсоксиметрия с измерением SpO2 для выявления дыхательной недостаточности и оценки выраженности гипоксемии. Пульсоксиметрия является простым и надежным скрининговым методом, позволяющим выявлять пациентов с гипоксемией, нуждающихся в респираторной поддержке и оценивать ее эффективность;
— пациентам с признаками острой дыхательной недостаточности (ОДН) (SрO2 менее 90% по данным пульсоксиметрии) рекомендуется исследование газов артериальной крови с определением PaO2, PaCO2, pH, бикарбонатов, лактата;
— пациентам с признаками ОДН рекомендуется выполнение коагулограммы с определением протромбинового времени, международного нормализованного отношения и активированного частичного тромбопластинового времени.
4. Лабораторная диагностика специфическая:
4. ЛЕЧЕНИЕ КОРОНАВИРУСНОЙ ИНФЕКЦИИ
[youtube.player]Острые респираторные вирусные инфекции — наиболее распространенная причина заболеваний у детей и взрослых. Их клинические симптомы — лихорадка, насморк и кашель — самый частый повод к вызову участковых врачей и скорой помощи, особенно у детей. По современ
Acute respiratory viral infections is the most common cause of illness in children and adults. Their clinical symptoms are fever, running nose and cough, which is the most common cause for calling out doctors and ambulance, especially in children. According to modern recommendations, prescription of symptomatic drugs (mucolytics, expectorants, vasoconstrictors, antihistamines, etc.) has severe limitations, especially in children 6–12 years.
Во всем мире одна из главных причин обращений к педиатру — дети с респираторными заболеваниями, у которых основные жалобы — кашель и повышение температуры. Острые респираторные вирусные заболевания (ОРВИ) — группа заболеваний преимущественно верхних дыхательных путей вирусной этиологии. Наиболее распространенной причиной ОРВИ являются риновирусы (25–40% всех случаев), коронавирусы и вирусы парагриппа; респираторно-синцитиальный вирус чаще всего вызывает острые респираторные инфекции у новорожденных и детей младшего возраста и является частой причиной их госпитализаций, а также детей с хроническими заболеваниями легких и врожденными пороками сердца [1–3].
Вирусные инфекции респираторного тракта, и особенно острый бронхиолит, играют ключевую роль также в развитии бронхиальной астмы у детей. Так, по данным L. Petrarca и соавт. у 88,7% детей с бронхиолитом был обнаружен вирус (чаще всего респираторно-синцитиальный вирус), а у 11,3% — несколько вирусов, причем при сочетанной инфекции вероятность развития астмы и степень тяжести ее течения увеличивались вдвое [2]. По последним данным вирусы (в частности, риновирус), а также бактерии, в том числе атипичные (Haemophilus influenzae, Streptococcus pneumoniae, Mycoplasma pneumoniae) являются ведущей причиной обострений бронхиальной астмы у детей и взрослых [4, 5].
Иммунопатофизиологическая реакция, которая развивается после репликации вируса в организме, вызвана повреждением эпителиальных клеток дыхательных путей, активацией дендритных клеток и индукцией Тh2-ответа в слизистой оболочке всего респираторного тракта. Индуцированная респираторными вирусами продукция ИЛ-4, ИЛ-5, ИЛ-13, а также лейкотриенов и других медиаторов воспаления может стать основным инициатором аллергических реакций в дыхательных путях [4, 5].
Из-за высокой распространенности и риска развития серьезных осложнений респираторных вирусных инфекций создают значительную нагрузку на систему здравоохранения во всем мире.
Как часто дети могут болеть ОРВИ? И каковы основные причины длительного кашля у них?
В 2008 г. немецкие ученые опубликовали статью, в которой попытались ответить на вопрос: сколько эпизодов респираторных заболеваний можно ожидать у ребенка? [1]. В проспективном когортном исследовании они проанализировали частоту респираторных инфекций у 1314 детей, родившихся в 1990 г., на протяжении 12 лет (760 детей). Заключение исследователей: в течение года могут возникать до 11 эпизодов респираторных вирусных инфекций у младенцев, 8 эпизодов — у детей дошкольного возраста и 4 эпизода — в школьном возрасте, и такая частота ОРВИ не должна вызывать необоснованного беспокойства у родителей или каких-то вмешательств из-за подозрения на иммунодефицит со стороны врачей.
В то же время частые повторные эпизоды ОРВИ, особенно нижних дыхательных путей, могут привести к формированию хронических очагов в легких и бронхоэктатической болезни.
Насморк, субфебрильная температура, чихание, кашель и недомогание — наиболее типичные клинические признаки и симптомы вирусных заболеваний (табл.) [3, 6]. В большинстве случаев они появляются в течение первых 3 дней и исчезают к концу недели, хотя кашель может сохраняться несколько недель. Как правило, этиологическим фактором выступают вирусы, тогда как бактерии обнаруживают менее чем в 10% случаев [6].
Что касается длительности сохранения кашля, то общепринятого определения подострого или хронического кашля у детей и взрослых нет. Обычно в 50% случаев кашель разрешается на 10-й день болезни, а продолжение кашля до 4 недель следует рассматривать как острый кашель (этиологически наиболее часто он как раз связан с вирусной инфекцией дыхательных путей) [6]. Если кашель продолжается от 4 до 8 недель, то по определению — это затяжной кашель, и основной причиной его могут быть инфекции (вызванные Mycoplasma pneumoniae, Bordetella pertussis, аденовирусами). Так, при коклюше кашель в среднем может длиться 118 дней (от 82 до 154 дней), а при микоплазменной пневмонии до 40 дней. При продолжении кашля более 8 недель следует исключать такие заболевания, как бронхиальная астма, риносинусит, затяжной бактериальный бронхит, желудочно-пищеводный рефлюкс [6–9]. Известно, что воздействие экологических факторов (например, сырости и особенно табачного дыма и т. п.) связано с более частыми эпизодами кашля у детей. Длительно кашляющий ребенок школьного возраста может иметь психогенный кашель (такие случаи описаны и у взрослых пациентов) [6, 10]. Начало кашля у ребенка неонатального возраста, а также наличие в семье заболеваний дыхательных путей требуют исключения аспирации инородного тела, первичного иммунодефицита, врожденных пороков развития, муковисцидоза, туберкулеза, а также других причин (связанных с гастроэзофагеальной рефлюксной болезнью, нервно-мышечными или неврологическими заболеваниями) [6–10].
В недавно опубликованном руководстве Бельгии по длительному кашлю у детей, эксперты рекомендуют назначать рентгенографию органов грудной клетки и спирометрию (детям старше 6 лет) всем, кто кашляет более 8 недель (класс 2С) [6]. Это позволит исключить инфекцию, аспирацию инородного тела или структурные аномалии дыхательных путей и определить необходимость проведения дополнительных методов обследования (гибкая бронхоскопия, компьютерная томография грудной клетки, аллергологические тесты). Кроме того, хронический кашель связан с длительной бактериальной инфекцией в бронхиальном дереве и развитием таких осложнений, как бронхоэктатическая болезнь (в таких случаях аускультативно обнаруживают асимметричные изменения в легких) (класс 1С) и затяжной бактериальный бронхит (класс 1В) [6].
Клинически затяжной бактериальный бронхит определяют на основании трех критериев: 1) наличия изолированного хронического (> 4 недель) влажного кашля, 2) разрешения кашля после антибиотикотерапии (2-недельного курса амоксициллина/клавулановой кислоты) и 3) отсутствие специфических причин кашля (не связанных со специфическим заболеванием) [6, 11]. В исследовании D. Wurzel и соавт. вирусы были обнаружены в носоглоточном аспирате у 85% пациентов с затяжным бактериальным бронхитом [12].
У взрослых пациентов наиболее распространенными причинами хронического кашля (> 8 недель) были риносинусит, бронхиальная астма, гастроэзофагеальная рефлюксная болезнь, неастматический эозинофильный бронхит или комбинация всех этих четырех заболеваний [9].
Кашель (чаще влажный при ОРВИ) при присоединении бактериальных патогенов (Chlamydophila pneumoniae, Mycoplasma pneumoniae) имеет свои особенности. Так, при атипичном возбудителе — Mycoplasma pneumoniae пациента беспокоит длительный кашель (до 4–6 недель) на фоне общей слабости и потливости, а при респираторном хламидиозе — постоянный кашель с отхождением слизистой мокроты, субфебрильная лихорадка, першение в горле. При коклюше после следующих друг за другом серий кашлевых толчков может возникать рвота с отхождением мокроты.
Другая особенность респираторно-вирусных инфекций состоит в том, что на сегодняшний день именно они являются наиболее распространенной причиной лихорадки у детей первых лет жизни и, соответственно, самым распространенным поводом к вызову врача-педиатра (8 из 10 вызовов, а врача скорой медицинской помощи — до 30%) [6, 13, 14].
Лихорадка как физиологическая реакция организма на инфекции сопровождает большинство ОРВИ у детей в течение первого года жизни, которые чаще всего протекают без осложнений [6]. Напротив, эпизоды лихорадки у пациентов с первичным иммунодефицитом сначала появляются в младенческом возрасте (примерно в 20% случаев его диагностируют в зрелом возрасте) и часто сопровождаются тяжелыми инфекциями (нередко вызванными условно-патогенными микроорганизмами) [6, 13, 14]. Циклическая нейтропения и синдром PFAPA (periodic fever, aphthous stomatitis, pharyngitis and adenitis syndrome — периодическая лихорадка, афтозный стоматит, фарингит и аденит) впервые проявляются также в раннем возрасте, бессимптомный период (почти) всегда одинаковой длины (каждые 3–4 недели), а температура длится в среднем 4 дня [6].
Основная проблема лечения ОРВИ — отсутствие эффективных этиотропных противовирусных препаратов. Последние рекомендации по симптоматическому лечению ОРВИ, которые предлагают зарубежные эксперты, для российских врачей в какой-то степени могут быть неожиданными. Особенно, если учесть Руководство Бельгии по длительному кашлю у детей, в котором эксперты напоминают врачам (с учетом классов рекомендаций в доказательной медицине):
- В соответствии с решением Федерального агентства по лекарственным средствам и медицинской продукции (Federal agency for medicines and health products, FAMHP) ацетилцистеин противопоказан в возрасте до 2 лет, поскольку он может вызвать парадоксальную бронхорею. Другие побочные эффекты препарата: тошнота, рвота, диарея.
- Недавно Европейское медицинское агентство (European Medicines Agency, EMA) повторно оценило терапевтический индекс (соотношение польза/риск) бромгексина и его метаболита амброксола в педиатрии и предупредило о развитии на них возможной реакции гиперчувствительности и кожных проявлений (редко, но иногда в тяжелой форме). Кроме того, эффективность этих препаратов ограничена.
- Все противокашлевые средства противопоказаны у детей в возрасте до 6 лет, поскольку их польза/риск является неблагоприятным (класс 1В).
- Их использование также не рекомендуется у детей в возрасте 6–12 лет (класс 2В).
- Все муколитики и отхаркивающие средства противопоказаны детям до 2 лет (а гвайфенезин противопоказан детям в возрасте младше 6 лет (класс 1В).
- Детям в возрасте 6–12 лет не рекомендуется назначать муколитики и отхаркивающие средства (класс 2С).
- Антибиотики рекомендуется назначать при длительном влажном кашле (> 8 недель), если у пациента врач подозревает затяжной бактериальный бронхит (после исключения других причин) (класс 1В).
- Производные терпена противопоказаны детям в возрасте до 30 месяцев, при фебрильных судорогах или поражении аноректальной области (класс 1В).
- В случае длительного кашля следует избежать контакта с ирритантами (табачный дым, плесень и т. д.) (класс 1С) [6].
Если нет признаков основного заболевания, детям с изолированным неспецифическим кашлем не рекомендуется назначать эмпирическую антиастматическую или анти-рефлюксную терапию или лечение аллергического ринита [6].
Также на основании данных обсервационных и клинических исследований бельгийские эксперты напоминают врачам о пользе и безопасности других препаратов. Побочные действия ароматических органических производных (эфирные масла сосны, чабрец, эвкалипт, камфора, ментол, терпин и терпинеол) включают: местные проявления, неврологические (судороги), ларингоспазм (ментол и эвкалипт), а прием 15 мл эфирного масла эвкалипта может быть даже смертельным. Кодеин и его производные (дигидрокодеин, этилморфин) имеют такие побочные эффекты, как сонливость, угнетение дыхания, запоры, тошнота, отек и зуд кожи. Кодеин частично метаболизируется в морфин и может вызвать зависимость, если назначают длительно. Антигистаминные препараты вызывают сонливость, желудочно-кишечные расстройства, а у маленьких детей спутанность сознания и/или кардиореспираторную недостаточность. Побочные эффекты сосудосуживающих препаратов: неврологические, психические и сердечно-сосудистые (при местном применении) и повышение кровяного давления, беспокойство или заторможенность (при приеме перорально) [6]. С учетом данных литературы роль гастроэзофагеального рефлюкса в происхождении кашля является спорной, а прием антацидов не оказывал никакого эффекта на кашель у детей раннего возраста, имеющих рефлюкс. Диагноз бронхиальной астмы также требует уточнения. Физиотерапия может быть полезна в случае продолжительного влажного кашля. Назначение меда при кашле может быть эффективным и безопасным, но его следует использовать с осторожностью для детей младше 1-го года из-за незрелости слизистой оболочки кишечника и восприимчивости к спорам ботулизма, которые могут содержаться в меде [6, 15].
Лишь для иммунопрофилактики гриппа имеется трехвалентная (за рубежом четырехвалентная) вакцина, содержащая только один вариант вируса типа В. В связи с этим у вакцинированных лиц остается риск заражения невакцинной линией вируса гриппа В [16]. Пациенты, привитые пневмококковой конъюгированной вакциной, имели меньший риск развития затяжного бактериального бронхита [17].
В последнее время появилось новое поколение препаратов от кашля, ингибирующих медиаторы воспаления, к числу которых относится фенспирид (Эриспирус). Доказано, что фенспирид уменьшает проявления бронхоспазма, тормозит продукцию медиаторов воспаления (цитокинов, ФНО-α, производных арахидоновой кислоты, лейкотриенов, гистамина и т. п.) [7–14]. Вместе с тем фенспирид не относится к группе гормональных или нестероидных противовоспалительных препаратов. В соответствии с утвержденными МЗ РФ стандартами фенспирид (сироп в дозировке по 1 ст. ложке 2 раза в сутки после еды) назначают детям в возрасте старше 2 лет: при остром назофарингите; остром ларингите; остром трахеите; ОРВИ легкой степени тяжести; гриппе средней и тяжелой степени тяжести. Показания для назначения фенспирида взрослым те же. Пациентам после 18 лет фенспирид назначают по 1 таблетке (80 мг) 2 раза в день, доза может быть увеличена до 1 таблетки 3 раза в день (240 мг/сут).
Многочисленные публикации в отечественной литературе подтверждают высокую эффективность фенспирида в лечении ЛОР-патологии и кашля у детей и взрослых, что обусловлено оригинальным противовоспалительным механизмом действия препарата, который не является муколитиком или гормоном [17–23]. Появление на фармацевтическом рынке фенспирида важно и с той точки зрения, что польза от лечения антибиотиками острого кашля не подтверждена [24].
Таким образом, учитывая тот факт, что показания для назначения антибиотиков должны быть строгими, особенно при ОРВИ, остром бронхите, а также из-за того, что назначение муколитиков и отхаркивающих препаратов имеет строгие ограничения в детской практике, фенспирид, благодаря его оригинальному механизму действия, следует использовать при лечении ЛОР-патологии и вирусных инфекций верхних и нижних дыхательных путей у детей и взрослых. Высокая эффективность препарата состоит в уменьшении длительности проявления респираторных симптомов, что, в сочетании с отсутствием серьезных нежелательных лекарственных реакций, позволяет фенспириду занять одно из главенствующих мест в лечении острого и хронического кашля у детей и взрослых.
Литература
Д. Ш. Мачарадзе* , 1 , доктор медицинских наук, профессор
Х. А. Янаева**
В. И. Пешкин*, кандидат медицинских наук
ОРВИ. Особенности лечения/ Д. Ш. Мачарадзе, Х. А. Янаева, В. И. Пешкин
Для цитирования: Лечащий врач № 1/2018; Номера страниц в выпуске: 38-41
Теги: дыхательные пути, бронхит, противовоспалительное действие
[youtube.player]Читайте также:


