Лечение ревматоидного артрита ритуксимабом
- Ритуксимаб в лечении ревматических болезней
- Первый опыт применения моноклональных антител к В-лимфоцитам (ритуксимаб) при ревматоидном артрите в России
- Качество жизни больных ревматоидным артритом, получающих ритуксимаб
- Лабораторное обеспечение регистра пациентов, получающих препарат ритуксимаб (Мабтеру)
- Ритуксимаб: новые перспективы лечения больных СКВ
- Анти-В клеточная терапия синдрома и болезни Шёгрена
- Применение ритуксимаба у больных ревматоидным артритом: опыт работы центра антицитокиновой терапии
- Первый опыт применения Мабтеры (ритуксимаба) при ревматоидном артрите в Рязанском регионе
- Опыт применения ритуксимаба для лечения ревматоидного артрита в республике Тыва
- Первый опыт применения Мабтеры у больных с тяжелым течением ревматоидного артрита
- Опыт применения препарата ритуксимаб ("Мабтера") у больных ревматоидным артритом
- Опыт применения препарата Мабтера у больной ревматоидным артритом
Е.Л. Насонов
ГУ Институт ревматологии РАМН
Аутоиммунные заболевания включают более 80 нозологических форм, относятся к числу наиболее распространенных и тяжелых болезней человека. Частота аутоиммунных заболеваний в популяции достигает 8%. Аутоиммуннитет составляет основу широкого спектра ревматических болезней, включая ревматоидный артрит (РА), системную красную волчанку (СКВ), системную склеродермию, системные васкулиты и др. Для лечения аутоиммунных заболеваний в целом, и ревматических болезней в частности используется широкий спектр препаратов, обладающих противовоспалительной (глюкокортикоиды - ГК), цитотоксической или иммуносупрессивной (в низких дозах) активностью, большая часть из которых создавались для лечения злокачественных новообразований или подавления отторжения трансплантата. Рациональное применение этих препаратов в сочетании с экстракорпоральными методами очищения крови в период обострения, позволило существенно улучшить непосредственный и отдаленный прогноз, однако во многих случаях не позволяет контролировать прогрессирование заболевания, развития угрожающих для жизни осложнений или ассоциируется с тяжелыми побочными эффектами.
Ревматоидный артрит (РА) - наиболее частое аутоиммунное ревматическое заболевание, распространенность которого в популяции достигает 1,0%, а экономические потери для общества сопоставимы с ишемической болезнью сердца. Хотя в конце 20 века в лечении РА достигнут существенный прогресс, фармакотерапия этого заболевания, по-прежнему, остается одной из наиболее сложных проблем клинической медицины [1].
В настоящее время "золотым" стандартом фармакотерапии РА является метотрексат (МТ) и лефлуномид, эффективность и безопасность которых соответствует современным критериям "медицины, основанной на доказательствах". Однако, терапия "стандартными" БПВП (в первую очередь МТ) в максимально эффективных и переносимых дозах, начиная с самого раннего периода болезни, действительно позволила улучшить непосредственный (подавление боли и воспаления суставов) и даже отдаленный (снижение риска инвалидности) прогноз у многих пациентов, тем не менее в целом результаты лечения РА до недавнего времени не внушали оптимизма. Примерно у половины больных БПВП недостаточно эффективно контролируют клинические проявления РА и прогрессирование деструктивного процесса в суставах, часто вызывают побочные реакции, ограничивающие возможность применения этих препаратов в дозах, необходимых для достижения стойкого клинического эффекта.
Бурный прогресс биологии и медицины в конце 20 века нашел свое яркое практическое отражение в расширении возможностей фармакотерапии РА и других воспалительных ревматических заболеваний. С помощью методов биотехнологии были созданы принципиально новые противовоспалительные препараты, объединяющиеся общим термином "генно-инженерные биологические агенты" ("bio-logics"), применение которых, благодаря расшифровке ключевых механизмов иммунопатогенеза этого заболевания, теоретически хорошо обосновано и позволило существенно повысить эффективность фармакотерапии РА [1]. Среди широкого спектра "провоспалительных" медиаторов, принимающих участие в развитии РА, особое внимание привлечено к фактору некроза опухоли (ФНО)-а, который рассматривается как основной цитокин, определяющий развитие синовиального воспаления и остеокласт-опосредованной костной деструкции при артритах. Не удивительно, что именно ФНО-а в настоящее время является важнейшей "мишенью" для так называемой "антицитокиновой" терапии РА и других воспалительных заболеваний суставов, таких как анкилозирующий спондилит и псориатический артрит. Это послужило основанием для разработки группы препаратов - так называемых ингибиторов ФНО-а, блокирующих биологическую активность этого цитокина в циркуляции и на клеточном уровне 4.
Самый значительный клинический опыт накоплен в отношении препарата Инфликсимаб (Ремикейд) - химерных моноклональных антител к ФНО-а. Другим представителем класса ингибиторов ФНО-а является адалимумаб (Хумира) -первый и пока единственный препарат, представляющий собой полностью человеческие рекомбинантные моноклональные антитела к ФНО-а. Результаты проведенного анализа, соответствующие критериям "медицины, основанной на доказательствах", свидетельствуют о том, что инфликсимаб и адалимумаб являются эффективным препаратами для лечения РА, резистентного к терапии "стандартными" БПВП, включая МТ (рис. 1). Учитывая современную концепцию фармакотерапии РА, основанную на необходимости ранней агрессивной терапии, анализ результатов применения инфликсимаба и адалимумаба в качестве "первых" БПВП (в сочетании с МТ) при "раннем" РА, представляют особый интерес. Установлено, что у больных с "ранним" РА на фоне комбинированной терапии инфликсимабом и МТ или адалимумабом и МТ у большего числа пациентов удается достичь состоянии "ремиссии", и добиться существенного замедления прогрессирования деструкции суставов, чем на фоне монотерапии МТ.
Рис. 1.
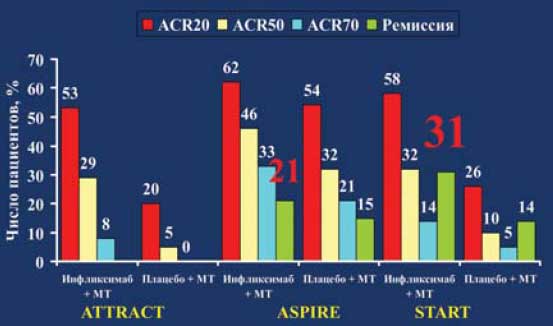
Однако, несмотря на то, что ингибиторы ФНО продемонстрировали чрезвычайно высокую эффективность при РА в процессе контролируемых исследований, в реальной клинической практике около 30-40% пациентов "рефрактерны" к терапии этими препаратами, менее, чем у половины - удается достичь полной или частичной ремиссии, а около трети вынуждены прекращать лечение из-за развития вторичной неэффективности или побочных эффектов через 2-3 года терапии (рис. 2). Необходимо принимать во внимание, что лечение ингибиторами ФНО может сопровождаться развитием инфекционных осложнений, в первую очередь туберкулезной инфекции [5] (рис. 3).
Рис. 2. Длительность применения инфликсимаба при РА
Мы рассмотрели исследования, опубликованные по январь 2014 года, по эффективности ритуксимаба у людей с ревматоидным артритом. Из восьми исследований, оценивших 2720 людей с ревматоидным артритом, мы обнаружили, что ритуксимаб вероятно:
- уменьшает боль и другие симптомы, улучшает функцию;
- снижает активность заболевания;
- уменьшает повреждение суставов, видимое на рентгенограмме.
Мы часто не имеем точной информации о побочных эффектах и осложнениях. Особенно это касается редких, но серьезных побочных эффектов. Возможными побочными эффектами являются инфузионные реакции, сосудистые расстройства, а также инфекции.
Что такое ревматоидный артрит и что такое ритуксимаб?
Если у вас ревматоидный артрит, ваша иммунная система, которая обычно борется с инфекцией, атакует поверхность ваших суставов. Из-за этого ваши суставы становятся опухшими, тугоподвижными (скованными) и болезненными. В настоящее время ревматоидный артрит считают неизлечимым заболеванием, поэтому лечение направлено на уменьшение боли и улучшение способности двигаться.
Ритуксимаб действует, уменьшая/истощая количество В-клеток (один из типов иммунных клеток в организме), которые приводят к отеку и повреждению суставов у людей с ревматоидным артритом. Ритуксимаб вводят внутривенно. Ритуксимаб представляет большой интерес для пациентов с ревматоидным артритом, который основан на уменьшении выраженности симптомов и прогрессирования рентгенологических изменений, и низкой частоте краткосрочных побочных эффектов.
Что происходит с людьми с ревматоидным артритом, которые получают ритуксимаб в сочетании с метотрексатом?
Критерии ACR 50 [суммарное улучшение клинико-лабораторных показателей на 50% по критериям Американской коллегии ревматологов] (число болезненных или опухших суставов, боль и ограничение трудоспособности/инвалидность)
- на 21 человека больше из 100 отмечали улучшение (уменьшение выраженности симптомов) после 6 месяцев лечения ритуксимабом в сочетании с метотрексатом, по сравнению с теми, кто получал только метотрексат (21%-е абсолютное улучшение)*.
- у 29 человек из 100 было улучшение при лечении ритуксимабом в сочетании с метотрексатом, по сравнению с 9 людьми из 100, которые получали только метотрексат.
Активность болезни
- на 11 человек больше из 100 достигли ремиссии заболевания [ревматоидного артрита] через 1 год лечения ритуксимабом в сочетании с метотрексатом, по сравнению с теми, кто получал только метотрексат (11%-е абсолютное улучшение).
- 22 человека из 100, получавших ритуксимаб в сочетании с метотрексатом, достигли ремиссии, по сравнению с 11 людьми из 100, которые получали только метотрексат.
Физическая функция
- на 24 человека больше из 100 достигли значимого улучшения их физической функции через 2 года лечения ритуксимабом в сочетании с метотрексатом, по сравнению с теми, кто получал только метотрексат (24%-е абсолютное улучшение).
- 85 человек из 100, получавших ритуксимаб в сочетании с метотрексатом, достигли значимого улучшения их физической функции по сравнению с 61 человеком из 100, которые получали только метотрексат.
Рентгенологическая картина суставов
-на 19 человек больше из 100 не имели рентгенологических признаков повреждения суставов через 2 года лечения ритуксимабом в сочетании с метотрексатом, по сравнению с теми, кто получал только метотрексат (19%-е абсолютное улучшение)*.
- у 57 человек из 100, получавших ритуксимаб в сочетании метотрексатом, не было рентгенологических признаков повреждения суставов, по сравнению с 39 людьми из 100, которые получали только метотрексат.
Качество жизни - физическая составляющая (общее состояние здоровья, боль, и способность к выполнению физических нагрузок)
- на 34 человека больше из 100 воспринимали/оценивали свое общее состояние здоровья, боль и способность выполнять физические нагрузки лучше после 6-12 месяцев лечения ритуксимабом в сочетании с метотрексатом, по сравнению с теми, кто получал только метотрексат (34%-е абсолютное улучшение)*
- 70 человек из 100, которые получали ритуксимаб вместе с метотрексатом, воспринимали/оценивали свое общее состояние здоровья, боль и способность выполнять физические нагрузки лучше, по сравнению с 36 людьми из 100, которые получали только метотрексат.
Качество жизни - психическая составляющая
- на 13 человек больше из 100 воспринимали/оценивали свое психическое самочувствие лучше после 6-12 месяцев лечения ритуксимабом в сочетании метотрексатом, по сравнению с теми, кто получал только метотрексат (13%-е абсолютное улучшение).
- 48 человек из 100, которые получали ритуксимаб вместе с метотрексатом, воспринимали/оценивали свое психическое состояние лучше, по сравнению с 35 людьми из 100, которые получали только метотрексат.
Прекращение лечения из-за неблагоприятных событий
- на 2 человека меньше из 100 прекратили лечение ритуксимабом и метотрексатом из-за побочных эффектов после 2 лет лечения, по сравнению с теми, кто получал только метотрексат (-2%-е абсолютное выбывание/прекращение лечения).
- 3 человека из 100, которые получали ритуксимаб вместе с метотрексатом, прекратили лечение метотрексатом из-за побочных эффектов, по сравнению с 5 людьми из 100, которые получали плацебо.
Серьезные неблагоприятные события
- на 4 человека меньше из 100 имели серьезные побочные эффекты после 2 лет лечения ритуксимабом в сочетании с метотрексатом, по сравнению с теми, кто получал только метотрексат (-4%-й абсолютный вред).
- у 13 человек из 100, получавших ритуксимаб в сочетании с метотрексатом, были побочные эффекты, по сравнению с 17 людьми из 100, которые получали только метотрексат.
Ревматоидный артрит (РА) представляет собой хроническое воспалительное заболевание, характеризующееся прогрессирующим синовитом, также повреждением суставных хрящей и краевых зон кости. Наиболее часто РА имеет неуклонно прогрессирующее, рецидивирующее течение с резким снижением качества жизни и ранней инвалидизацией.
Патогенез заболевания весьма сложен и не до конца изучен. Хроническое воспаление, характерное для ревматических заболеваний, связано с активацией и пролиферацией иммунокомпетентных клеток (макрофагов, Т- и В-лимфоцитов), что сопровождается выделением клеточных медиаторов — цитокинов, факторов роста, а также синтезом аутоантител (например, антицитруллиновых антител) и формированием иммунных комплексов (ревматоидные факторы).
Для лечения РА используется широкий спектр препаратов, обладающих симптоматическим эффектом, либо влияющих на отдельные звенья патогенеза заболевания (болезнь-модифицирующая терапия). Раннее начало и продолжительность базисной терапии относят к благоприятным признакам прогноза при РА. Рациональное применение этих препаратов на ранних этапах болезни существенно улучшает непосредственный, отдаленный функциональный и даже жизненный прогноз. Однако во многих случаях их использование не позволяет контролировать прогрессирование заболевания, развитие угрожающих для жизни осложнений или ассоциируется с тяжелыми побочными эффектами.
При РА происходит нарушение баланса между продукцией провоспалительных и антивоспалительных цитокинов в пользу провоспалительных, среди которых ключевая роль принадлежит фактору некроза опухоли (ФНО). В связи с этим блокирование ФНО является одним из наиболее важных объектов для биологических препаратов. Первым ингибитором ФНО, использованным в клинической практике, является инфликсимаб — препарат химерных моноклональных антител к ФНО, состоящий из консервативного фрагмента молекулы человеческого IgGI и вариабельных антигенсвязывающих участков мышиных моноклональных антител к ФНО человека. Этот препарат зарекомендовал себя как высоко эффективный, улучшающий прогноз у больных РА.
До недавнего времени считалось, что антителопродуцирующие В-клекти играют вторичную роль при РА, вырабатывая IgM, IgG, IgA ревматоидного фактора. Сегодня несомненна роль В-клеток как антигенпрезентирующих клеток. Дифференцированно захватывая антиген с помощью иммуноглобулина на клеточной поверхности В-клетка представляет его Т-лимфоциту. Показано, что В-клетки играют ключевую роль в активации Т-лимфоцитов и могут захватывать соответствующие антигены при РА. Показателем ключевой роли В-клеток в поддержании воспалительного процесса является 2-кратное сокращение CD20+ В-клеток, коррелирующее со снижением провоспалительных цитокинов в полости сустава у мышей-моделей.
Первым и пока единственным анти-В-клеточным препаратом, разрешенным к применению в клинической практике, является ритуксимаб — химерные моноклональные антитела к CD20 антигену В-лимфоцитов. Полагают, что действие ритуксимаба заключается в удалении В-лимфоцитов за счет комбинации нескольких механизмов — комплемент-зависимая клеточная цитотоксичность, антитело-зависимая клеточная цитотоксичность и индукция апоптоза В-клеток.
Официальное показание для ритуксимаба при РА — это активный РА, резистентный к методам предшествующей биологической терапии.
Ритуксимаб существенно снижает активность заболевания; значимое улучшение отмечено в отношении всех критериев АСR; отмечено значительное снижение маркеров воспаления. Показателем эффективности препарата является исчезновение В-лимфоцитов.
Важно отметить, что ритуксимаб не влияет на стволовые клетки и проВ-лимфоциты, и таким образом сохраняется возможность адекватного иммунного ответа, что позволяет достаточно успешно бороться с инфекцией в случае ее возникновения, и это существенное его преимущество в сравнении, например, с антиФНО- препаратами.
В рамках создания национального регистра было проведено исследование эффективности и переносимости ритуксимаба у больных РА Республики Татарстан.
Материал и методы
В регистр были включены 6 пациентов с РА, получившие курс лечения ритуксимабом. Все пациенты имели достоверный диагноз РА по критериям Американской коллегии ревматологов (АКР) 1987 года. Характеристика больных представлена в таблице 1.
Характеристика больных
Химические свойства
Ритуксимаб – синтетические, химерные моноклональные, выведенные с помощью генной инженерии антитела мыши/человека. Вещество по своему структурному строению относится к иммуноглобулину IgG1 каппа. Основа молекулы – постоянный человеческий сегмент, на который нарастили вариабельные фрагменты тяжелых и легких цепей мышиных антител.
Средство состоит из 2 тяжелых (451 аминокислота) и 2 легких (213 аминокислот) цепей, его молекулярная масса = 145 кД.
Фармакологическое действие
Фармакодинамика и фармакокинетика
Вещество специфически связывается с антигеном CD20, который расположен на поверхности зрелых и пре-В-лимфоцитов. Такого рода антиген отсутствует на про-В-клетках, здоровых клетках различных тканей, стволовых гемопоэтических и нормальных плазматических клетках. DC20 активно участвует во всех стадиях созревания В-лимфоцитов, является регулятором тока ионов кальция через полунепроницаемую клеточную мембрану. После того, как молекула антигена связалась с действующим веществом, образовавшееся соединение не сбрасывается во внеклеточное пространство, не существует в крови в свободном виде и не интернелизуется.
Антинеопластическое действие соединения основано на его способности связываться с антигеном CD-20 на поверхности лимфоцитов и индуцировать иммунологические реакции, которые приводят к лизису В-клеток. Клеточный лизис происходит по двум механизмам: АЗЦТ и КЗЦТ. Дополнительно Ритуксимаб приводит к апоптозу клеток человеческой В-клеточной лимфомы на линии DHL-4.
Вещество оказывает влияние на лимфоидные клетки тимуса, периферической крови, селезенки (белая пульпа), лимфатические узлы.
Медиана числа В-клеток восстанавливается до первоначального уровня через год, после отмены лекарственного средства. Антихимерные антитела человека обнаружили у 1% пациентов, проходивших лечение Ритуксимабом. У 3 из 356 человек можно было пронаблюдать объективный клинический ответ на терапию.
После внутривенной инфузии лекарственного средства наблюдается пропорциональный рост максимальной концентрации и периода полувыведения от дозировки. Отмечается отрицательная корреляция сывороточных уровней соединения с величиной опухоли. Ритуксимаб накапливается в организме, его можно обнаружить в организме в течение 3-6 месяцев после того, как была введена последняя доза.
Были проведены клинические исследования, в которых участвовали пациенты с различной степенью тяжести неходжкинской лимфомы и использовались разные схемы лечения.
При проведении начальной терапии, по 4 инъекции в неделю у 42 % пациентов наступила частичная ремиссия, у 6% — полная. Организм начинал отвечать на лечение в среднем на 50 день, после начала использования препарата. Заболевание начинало прогрессировать через 11,2 месяца. У 23% больных в начале эксперимента присутствовали признаки и симптомы заболевания, и у 64% их них они исчезали.
При начальной терапии и использовании схемы лечения на 8 уколов каждую неделю, наблюдались следующие показатели: частичная ремиссия – 43%, полная ремиссия – 14%, прогрессирование болезни – через 13,4 месяца. Однако, если опухолевая масса была размером более 10 см или проводилось повторное лечение, то данные показатели были несколько ниже.
У пациентов, находящихся в преклонном возрасте не наблюдалось каких либо изменений в частоте и тяжести проявления побочных эффектов, частоте возникновения ремиссии и рецидива.
Показания к применению
- для лечения фолликулярных илинизкой степени злокачественностиВ-клеточных неходжиновских лимфом;
- при рецидивирующей или химиоустойчивой В-клеточной лимфоме;
- для лечения прочих видов лимфомыв составе комплексной терапии;
- в активной форме ревматоидного артрита, если другие методы лечения оказались недостаточно эффективными.
Противопоказания
Лекарственное средство не рекомендуется использовать у пациентов с аллергией на Ритуксимаб или белок мыши.
Побочные действия
В промежутке времени от 12 часов до суток после первой инфузии препарата могут развиться симптомы, характерные для синдрома лизиса опухоли: гиперкалиемия, гиперурикемия, сбои в работе почек, гипокальциемия, гиперфосфатемия.
Также во время лечения веществом наблюдались тяжелые реакции со стороны слизистых оболочек и кожи: перанеопластическая пузырчатка, дерматиты, синдром Стивенса-Джонсона, токсический эпидермальный некролиз.
Есть сообщения о развитии фатальных инфузионных реакций во время введения первой инъекции. Летальный исход был инициирован гипоксией, инфильтрацией легких, острым респираторным дистресс-синдромом, кардиогенным шоком и инфарктом миокарда. Большинство фатальных реакций происходили после первой инфузии.
Также сообщалось о случаях развития острой почечной недостаточности, которая требовала проведения диализа, нередко побочные реакции такого рода приводили к смерти пациента.
Ритуксимаб не рекомендуется сочетать с цисплатином. При такой комбинации лекарств значительно повышается риск развития тяжелой почечной недостаточности.
Могут проявиться следующие побочные реакции (наблюдались во время проведения монотерапии препаратом):
- лихорадка, развитие вторичных инфекций, головная боль, боли в спине, озноб, астения;
- приливы крови, повышение или понижение АД;
- рвота, запор,диарея, тошнота;
- анемия, лейкопения, тромбоцитопения;
- нейтропения, лимфопения, гипергликемия;
- отеки по периферии, артралгия, миалгия;
- тревожность, головокружение, ринит и кашель;
- диспноэ, потливость, крапивница, зуд на коже;
- ангиодэма, бронхоспазм, повышение активности ферментов печени.
Доказано, что введение 8 доз лекарства в неделю повышает вероятность возникновения побочных реакций.
Во время первой инъекции чаще всего возникают:
- лихорадка, озноб,дрожь по телу;
- зуд, тошнота, астения, головная боль, снижение АД;
- першение в горле, насморк, рвота, гипертензия, крапивница.
Перечисленные выше симптомы наблюдаются уже через 30 минут – 2 часа после внутривенного введения и проходят после прерывания инфузии. В тяжелых случаях показано проведение симптоматической терапии, внутривенное введение физ. раствора, парацетамола и дифенгидрамина.
Во время проведения монотерапии могут также возникнуть гематологические нежелательные явления: гипоплазия костного мозга, поздняя нейтропения, пролонгированная панцитопения.
Лекарственное средство приводит к снижению иммунитета, истощению В-клеток, уменьшению уровня иммуноглобулина, лимфопении. У 31% пациентов лечение препаратом вызвало развитие бактериальных инфекций, грибковых и вирусных заболеваний.
У лиц, склонных к возникновению аритмий или со стенокардией во время введения препарата следует внимательно следить за работой сердечной мышцы.
Сообщалось в развитии увеита, зрительного нефрита, системного васкулита, плеврита, сывороточной болезни, артрита.
Во время постмаркетингового исследования был зарегистрирован случай возникновения прогрессирующей мультифокальной лейкоэнцефалопатии.
Ритуксимаб, инструкция по применению (Способ и дозировка)
Схему лечения назначает лечащий врач в зависимости от стадии заболевания и вида опухоли.
Препарат вводят внутривенно, капельно.
Перед использованием вещества его необходимо развести в инфузионном пакете или флаконе р-ом хлорида натрия 9% или водным 5% р-ом глюкозы до концентрации от 1 до 4 мг на один мл.
Вводят лекарственное средство капельно из расчета 375 мг на квадратный метр поверхности тела. Раствор можно вводить от 1 до 8 раз в неделю. При проведении одной инфузии в 7 дней курс лечения составляет один месяц.
Скорость инфузии – 50 мг в час при первом введении. Затем скорость можно постепенно увеличивать на 50 мг в час, каждые 30 минут. Максимальная скорость – 400 мг в час. При после дующих инфузиях начальная скорость введения = 100 мг в час.
Передозировка
В клинических условиях передозировка средством не наблюдалась. Максимальное количество вещества, которое вводили пациенту за один раз, не превышало 500 мг на квадратный метр поверхности тела.
Взаимодействие
Препарат Ритуксимаб нельзя сочетать с другими моноклональными антителами, это может вызвать тяжелые аллергические реакции.
Лекарства, угнетающие функцию кроветворения костного мозга, увеличивают риск развития миелосупрессии.
Условия продажи
Условия хранения
Вещество хранят в защищенном от доступа прямых солнечных лучей месте, с температурным режимом от 2 до 8 градусов Цельсия. Нельзя допускать замораживания препарата.
Срок годности
Особые указания
Эффективность и последствия проведения иммунизации во время проведения терапии Ритуксимабом не изучались.
Инфузии следует производить в условиях стационара под наблюдением гематологов или онкологов, которые ранее имели опыт обращения с данным средством. Во время проведения терапии, особенно при первом введении, необходимо держать оборудования для реанимации. За 12 часов до начала проведения терапии следует прекратить прием антигипертензивных препаратов.
За пол часа перед инъекцией показана премедикация: обезболивающие, жаропонижающие, антигистаминные средства, кортикостероиды по показаниям.
Лекарство нельзя вводить внутривенно струйно или болюсно.
Если во время введения вещества наблюдаются легкие или умеренные побочные реакции, то скорость введения необходимо снизить.
Если размер опухоли превышает 10 см или число циркулирующих злокачественных клеток более 25000 на мм3, то во время лечения следует соблюдать особую осторожность, может возникнуть синдром лизиса опухоли. Синдром может привести к летальному исходу. В качестве мер осторожности рекомендуется тщательно наблюдать за состоянием больного, проводить лабораторный мониторинг, контроль функции почек и уровня электролитов в крови.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Ритуксимаб - химерные моноклональные антитела к СD20-антигену В-клеток (ритуксимаб, мабтера). Ритуксимаб применяют с 1997 года для лечения В-клеточных неходжкинских лимфом, а также других лимфом, резистентных к стандартной терапии.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14]
Показания к применению и дозировки
- Неадекватный ответ на ингибиторы ФНО-а.
- Непереносимость ингибиторов ФНО-а.
- Неадекватный ответ на БПВП.
Режим дозирования: 2 инфузии по 1000 мг (1-й и 15-й дни), применение препарата в дозе 500 мг также значительно эффективнее плацебо у пациентов, резистентных к терапии стандартными БПВП. Для уменьшения выраженности инфузионных реакций до введения ритуксимаба рекомендуют проводить премедикацию (введение 100 мг метилпреднизолона внутривенно, а при необходимости антигистаминных препаратов и парацетамола). Для усиления эффекта рекомендуют одновременно назначать метотрексат. При необходимости повторный курс лечения проводят через 24 недели.
По мнению Эдвардса, имеющего большой опыт длительного применении ритуксимаба, пока показаниями к повторному введению препарата служат выраженные признаки обострения или увеличенная концентрация СРБ на 50% от исходного (а также титров IgМ РФ) плюс усиление интенсивности утренней скованности и болей в суставах.
Показания к проведению повторных курсов терапии ритуксимабом:
- остаточная активность: DAS 28 больше 3,2;
- реактивация заболевания при низкой активности; увеличение DAS 28 до 3,2.
Механизм действия ритуксимаба
В патогенезе СКВ особое значение имеет нарушение механизмов супрессии аутоиммунного ответа. На фоне лечения ритуксимабом оценивали изменение количества СD4/СD25 Т-регуляторных клеток и их супрессорной функции, способных подавлять пролиферацию аутореактивных лимфоцитов. Количество СD4/СD25 Т регуляторных клеток значительно увеличилось, а их супрессорная активность возросла на 30-й и 90-й дни после лечения ритуксимабом. При неэффективной терапии ритуксимабом количество СD4/СD25 Т-регуляторных клеток незначительно увеличилось, а их функция оставалась неизменной. Отмечено повышение уровня БохРЗ (специфического маркёра Т-регуляторных клеток) у больных, находящихся в ремиссии после лечения ритуксимабом. Развитие ремиссии сопровождалось уменьшением активации Т-хелперов и титров АНФ. Достижение частичной ремиссии волчаночного нефрита развивалось на фоне подавления клеточной экспрессии СD40L на СD4 Т-лимфоцитах, экспрессии СD699 и НLА-DR. У больных с поражением ЦНС установлена корреляция между наступлением клинического эффекта ритуксимаба и подавлением экспрессии СD40 и СD80, участвующих в ко стимуляции Т-клеток. На фоне лечения ритуксимабом отмечено снижение уровней антител (к нуклеосомам и к ДНК), принимающих участие в иммунопатогенезе СКВ.
Фармакокинетика
Фармакокинетические параметры ритуксимаба (Сmax, AUC, Т1/2, Тmax, клиренс, объём распределения в стабильном состоянии) не зависели от того, как назначали препарат отдельно или в комбинации с циклофосфаном или метотрексатом.
У мужчин по сравнению с женщинами объём распределения больше и лекарственное средство выводится быстрее.
На фоне введения ритуксимаба в дозе 1000 мг х 2 отмечали быстрое, почти полное исчезновение В-клеток (CD191). У большинства пациентов через 6 мое после лечения ритуксимабом популяция В-клеток начинала восстанавливаться; лишь у небольшой части пациентов уменьшение числа периферических В-клеток принимало затяжной характер (через 2 года после однократного курса лечения количество В-клеток оставалось низким). Прямой зависимости между степенью истощения пула В-клеток и эффективностью лечения или обострением заболевания не установлено.
Противопоказания
- Гиперчувствительность к препарату или белкам мыши.
- Острые тяжёлые инфекции.
- Сердечная недостаточность (IV ФК NYHA).

[15], [16], [17], [18], [19], [20], [21]
Побочные эффекты
Лечение ритуксимабом хорошо переносится и редко приводит к развитию побочных эффектов, требующих прерывания терапии.
Распространенный побочный эффект - инфузионные реакции (30-35% после первой инфузии при использовании глюкокортикостероидов в качестве премедикации). Частота данного осложнения значительно уменьшается при использовании инфузомата и повторном введении лекарственного средства. Интенсивность инфузионных реакций умеренная, лишь иногда необходимы дополнительные терапевтические вмешательства (назначение антигистаминных лекарственных средств, бронходилататоров, ГК). Тяжёлые реакции развиваются крайне редко и, как правило, не требуют прерывать лечение. Поскольку ритуксимаб представляет собой химерные антитела, его инфузия приводит к синтезу антихимерных антител (около 10%). Продукция антихимерных антител может увеличивать риск аллергических реакций и снижать эффективность истощения пула В-клеток.
Риск инфекционных осложнений у пациентов, получавших ритуксимаб, немного выше такового по сравнению с пациентами, получавшими плацебо. Увеличения риска оппортунистических инфекций (в том числе туберкулёза), реактивации вирусных инфекций, а также возникновения онкологических заболеваний не отмечено.
Анализ результатов длительного применения ритуксимаба (до 7 повторных курсов) свидетельствует о высокой безопасности терапии данным лекарственным средством.
Отмечено сокращение общей частоты побочных эффектов и инфузионных реакций. Хотя частота инфекционных осложнений несколько возрастала (что и определённой степени коррелировало со снижением концентрации иммуноглобулинов IgG и IgM), частота серьёзных инфекций не увеличивалась.
Безопасность применения ритуксимаба у больных ревматоидным артритом носителей вирусов гепатита В и С не известна. Ритуксимаб успешно применяли у носителей вируса гепатита С - больных с лимфомой без противовирусной профилактики и гепатита В па фоне ламивудина. Однако у носителей гепатита В, получавших ритуксимаб, описано развитие фульминантного гепатита. Не отмечено увеличения риска инфекционных осложнений у ВИЧ-инфицированных больных с лимфомами. У пациентов, получающих ритуксимаб, эффективность вакцинации меньше, поэтому её необходимо проводить до назначения ритуксимаба.
Ревматоидный артрит и ритуксимаб
Результаты исследования эффективности и безопасности ритуксимаба послужили основанием для регистрации препарата для лечения ревматоидного артрита в США, странах Западной Европы и России.
Установлено, что ритуксимаб эффективен при тяжелом, резистентном к стандартным БПВП и ингибиторам ФНО-а ревматоидном артрите как в монотерапии, так и в комбинации с метотрексатом. Эффективность монотерапии несколько ниже, чем эффективность комбинированной терапии. При назначении ритуксимаба быстро различается клиническое улучшение (в течение первых 3 недель после курса терапии), достигающее максимума и течение 16 недель и сохраняющееся 6-12 месяцев.
По рентгенологическим данным, комбинированная терапия ритуксимабом и метотрексатом подавляет прогрессирование деструкции суставов у пациентов с неадекватным ответом на стандартные БПВП и ингибиторы ФНО-а (по критериям Американской коллегии ревматологов и Европейской антиревматической лиги). Замедление деструкции суставов не зависит от клинического эффекта.
Данные о связи между эффективностью ритуксимаба и серопозитивностью по РФ, а также анти-ЦЦП противоречивы. В одних исследованиях было показано, что ритуксимаб в равной степени эффективен как при серопозитивном, так и при серонегативном по РФ ревматоидном артрите, в то время как в других — эффект отмечали преимущественно у серопозитивных больных. Однако у серонегативных по РФ и/или анти-ЦЦП больных, получавших ритуксимаб, эффективность лечения (хороший или умеренный ответ по критериям Европейской антиревматической лиги) была выше, чем в группе, получавшей плацебо.
У пациентов с неэффективностью ингибиторов ФНО-а ритуксимаб в большей степени подавляет активность воспаления суставов (уменьшение DAS28), чем замена одного ингибитора ФНО на другой (р=0,01). Эффективность ритуксимаба при ревматоидном артрите выше у пациентов с неадекватным ответом на один ингибитор ФНО, чем на несколько ингибиторов ФНО, поэтому целесообразно более раннее назначение ритуксимаба.
Исследований, изучавших, насколько эффективен повторный курс ритуксимаба у больных с отсутствием или недостаточным ответом на первый курс лечения, не проводили. Назначать ингибиторы ФНО-а не рекомендовано при неэффективности терапии ритуксимабом, так как это связано с высоким риском инфекционных осложнений, особенно при снижении уровня В-клеток в периферической крови.
Оценка эффективности лечения
Эффективность лечения оценивают с помощью стандартизованных критериев (индекс DAS). Лечение считают эффективным при снижении DAS 28 более 1.2 от исходного и достижения DAS 28 менее 3,2.

[22], [23], [24], [25], [26], [27], [28], [29], [30], [31], [32], [33], [34]
К настоящему времени ритуксимаб применяли более чем у 200 пациентов с СКВ (как у взрослых, так и у детей). У подавляющего большинства больных наблюдали тяжёлое течение заболевания (у половины - пролиферативный волчаночный нефрит), рефрактерное к стандартной терапии. Около половины пациентов получали ритуксимаб по протоколу, разработанному для лечения лимфом (4 инфузии и неделю к дозе 375 мг/м 2 ), 30% больных ритуксимаб назначали в сочетании с циклофосфамидом. Длительность наблюдения колебалась от 3 до 46 (в среднем 12) мес. Более чем у 80% пациентов, получавших ритуксимаб, отмечено достоверное уменьшение активности заболевания. По данным повторных биопсий, через год после терапии ритуксимибом отмечена положительная динамика морфологических изменений в клубочках почки. Наряду с подавлением активности волчаночного нефрита отмечена положительная динамика экстраренальных проявлений СКВ (поражения кожи и ЦНС, артрит, тромбоцитопения, гемолитическая анемия) Ритуксимаб применяли по жизненным показаниям у пациентов с тяжёлым поражением ЦНС (потеря сознания, судороги, дезориентация, атаксия, сенсорная нейропатия) и с цитопеническим кризом (анемия, тромбоцитопения, лейкопения). Во всех случаях назначение ритуксимаба привело к быстрому улучшению, резвившемуся в течение нескольких дней от начала лечения. Нарастание положительной динамики, переходящее в стабильное улучшение, наблюдали в течение 6-7 месяцев.
Всем больным за этот период времени удалось значительно снизить дозу преднизолона. Ритуксимаб эффективен также при катастрофическом АФС.
Bсе это свидетельствует о перспективах применения ритуксимаба при развитии критических состояний СКВ, угрожающих жизни пациентов.
Высокоэффективны повторные курсы лечения ритуксимабом (7 пациентов - всего 18 курсов, в среднем 3 курса на пациента) в поддержании ремиссии от 6 до 12 мес.
Лечение полимиозита и дерматомиозита в большей степени эмпирическое и обычно состоит из сочетания ГК и иммунодепрессантов. Для многих пациентов данная терапия недостаточно эффективна, поэтому применение ритуксимаба при ИВМ представляет несомненный интерес. Проведено исследование эффективности ритуксимаба у семи пациентов с дерматомиозитом (шесть из них были резистентны к ряду иммуносупрессивных препаратов). Пациенты получали по одной инфузии ритуксимаба в неделю в течение месяца без дальнейшего лечения этим лекарственным средством. Наблюдение проводили на протяжении 1 года. В результате у всех пациентов отмечено клинико-лабораторное улучшение. Максимальный эффект был достигнут через 12 недель после первой инъекции и коррелировал с уменьшением CD20 В-клеток. В дальнейшем у четырёх больных развилось обострение болезни (до окончания 52-недельного наблюдения), что совпало с повышением количества CD20 В-клеток в крови. Отмечено уменьшение таких проявлений заболевания, как кожная сыпь, алопеция, увеличение форсированной жизненной ёмкости легких. Переносимость препарата была хорошей. Другие авторы применяли ритуксимаб (2 инфузии по 1000 мг два раза с промежутком 14 дней) у трёх пациентов с рефрактерным дерматомиозитом. На фоне лечения наблюдали нормализацию КФК (в среднем через 4,6 месяца), нарастание мышечной силы; в результате терапии удалось снизить дозу ГК и метотрексата. По данным клинических наблюдений, ритуксимаб успешно применяли у пациентов с антисинтетазным синдромом, с интерстициальным лёгочным фиброзом. На фоне лечения ритуксимабом (375 мг/м 2 , четыре инъекции в месяц) отмечено улучшение диффузионной способности лёгких (через 4 месяца от начала лечения), что позволило снизить дозу глюкокортикостероидов.
В настоящее время проведены три пилотных проспективных исследования (всего 28 пациентов) и четыре ретроспективных наблюдения (35 пациентов), свидетельствующих об эффективности ритуксимаба при системных васкулитах, ассоциированных с антителами к цитоплазме нейтрофилов (АНЦА). Эффективность ритуксимаба высока и достигает 90%. У 83% пациентов была достигнута полная ремиссия, сохранявшаяся при отсутствии терапии или на фоне приёма небольших доз глюкокортикостероидов. У 14 пациентов развилось обострение (через 9-21 месяцев), успешно купированное повторным назначением ритуксимаба. Лечение ритуксимабом проводили как на фоне цитотоксической терапии, так и в виде монотерапии (в сочетании с небольшими дозами глюкокортикостероидов). Следует подчеркнуть, что потенциальным ограничением для применения ритуксимаба в виде монотерапии бывает развитие полного клинического ответа через 3 месяца после завершения лечения, что неприемлемо для пациентов с быстрым прогрессированием поражения внутренних органов.
Предварительные результаты исследований по применению ритуксимаба при ранних проявлениях первичного синдрома Шегрена и синдроме Шегрена, ассоциированном с MALT (mucosa-associated lymphoid tissue)-лимфомой (всего 37 пациентов), свидетельствуют о высокой эффективности лекарственного средства в отношении системных проявлений заболевания. Также отмечено субъективное уменьшение симптомов сухости и улучшение функции слюнных желез. Эти данные позволили сформулировать показании к назначению ритуксимаба при синдроме Шегрена. К ним относят артрит, периферическую невропатию, гломерулонефрит, криоглобулинемическнй васкулит, рефрактерный склерит, тяжёлую цитопению, В-клеточные лимфомы. Следует обратить внимание, что у пациентов с синдромом Шегрена частота инфузионных реакций (связанных с синтезом антихимерных антител), выше, чем при других заболеваниях. При синдроме Шегрена ритуксимаб предпочтительнее назначать не в виде монотерапии, а в комбинации с глюкокортикостероидами и другими иммуносупрессивными препаратами.
Читайте также:


