Лейкоплакия голосовых связок и лечение
Лейкоплакия гортани – это относительно редкое заболевание, которое выражается в ороговении пораженного участка слизистой, а точнее – ее эпителия. Данный недуг является довольно-таки опасным, так как нередко становится предвестником рака, перерастая в злокачественную опухоль.
В среднем, каждый 10-й случай лейкоплакии гортани влечет за собой онкологию. Подробней о том, как не допустить столь серьезных осложнений, вовремя выявить заболевание и лечить его, поговорим в приведенной ниже статье.
Причины и симптомы недуга

Лейкоплакия – заболевание, которое поражает слизистые оболочки и вызывает ороговение покровного эпителия
Как было упомянуто выше, лейкоплакия гортани – это поражение ее слизистой. Выражается патология в ороговении многослойного эпителия, который по своей структуре очень тонок и при некоторых факторах предрасположен к патологическим процессам. Отметим, что лейкоплакия способна поражать абсолютно любой участок тела, имеющий слизистую оболочку. На гортань, по статистике, приходится каждый 7-й случай недуга.
В связи с тем, что лейкоплакия гортани сопровождается ороговением пораженных тканей, ее по праву относят к классу дискератозамов. Как правило, данными патологиями страдают люди среднего и пожилого возраста, реже – молодые лица и дети. Полноценный механизм развития лейкоплакии до сих пор не выяснен.
Зачастую в процессе формирования данного недуга участвует сразу несколько неблагоприятных факторов.
Основными из них принято считать:
- первичные и несерьезные поражения слизистой гортани (инфекция, ожог и т.п.)
- систематическое неблагоприятное воздействие на ЛОР-органы (работа в пыльных, химически загрязненных местах)
- вредные привычки (в основном – курение)
- хронические заболевания организма
- слабый иммунитет
- наследственная предрасположенность
Признаки лейкоплакии гортани представлены следующими проявлениями:
- появление единичных или множественных белесоватых или бело-серых очагов поражений на слизистой
- легкий дискомфорт в носоглотке
- развитие периодических воспалений пораженной слизистой
- общее падение иммунитета
Важно понимать, что лейкоплакия часто развивается практически бессимптомно, поэтому даже к незначительному проявлению одного из описанных выше признаков следует отнестись с должным уровнем ответственности. В противном случае недуг можно запустить, что чревато серьезными и опасными для здоровья последствиями.

Патология относится к предраковым заболеваниям
В плане медицинской классификации, лейкоплакия гортани – крайне примитивный недуг. По сути, подразделяется он исключительно по особенности своего проявления.
В этом плане выделяют три вида лейкоплакии:
- Плоскую – слабо проявляемую как внешне, так и по симптомам.
- Веррукозную (бородавчатую) – выражающуюся в разрастании, увеличении ороговевших областей слизистой.
- Эрозивную – являющуюся предраковым проявлением с соответствующей симптоматикой.
Отметим, что каждая форма лейкоплакии гортани проявляется постепенно в описанном выше порядке. В большинстве случаев диагностируется заболевание в тот момент, когда оно перетекает в веррукозный тип течения.
Реже люди диагностируют недуг либо на ранних этапах (в плоской форме), либо на уже запущенных (в эрозивной формации). По иным признакам, например – этиологическому фактору, скорости развития и тому подобное, лейкоплакия гортани не классифицируется.
Вначале было упомянуто, что лейкоплакические поражения слизистой опасны рисками своего перерождения в злокачественные образования. Естественно, сама по себе лейкоплакия – не рак, а мутация эпителия слизистой.
В начальных стадиях своего проявления и развития недуг способен спровоцировать такие осложнения как:
- падение местного и общего иммунитета
- формирование необратимых поражений в тканях гортани
- усиление имеющихся патологий организма
- учащение развития ЛОР-недугов
Подобная онкология нередко поддается терапии, но допускать ее развития крайне нежелательно. Не забывайте, что рак в любом проявлении очень опасен, поэтому лечить лейкоплакию следует, не допуская серьезных осложнений.
Диагностика заболевания

Цитологические исследования очень важные в диагностике лейкоплакии
Диагностические процедуры при подозрениях на лейкоплакические поражения гортани представлены довольно-таки обширным перечнем обследований.
В типовом варианте диагностика недуга включает: осмотр и лабораторные и инструментальные методы обследования
Осмотр и беседу с пациентом. На данном этапе обследования доктор осматривает пораженные участки тела пациента, определяет риски наличия именно лейкоплакии, изучает историю болезней лица и беседует с ним по поводу проявляемых симптомов.
Как правило, уже на осмотре и в процессе беседы профессиональный врач может точно сказать – имеет место лейкоплакия или нет.
Проведение инструментальных видов диагностики. В их перечень обязательно входят:
По итогу комплексной диагностики лечащим специалистом формируется диагностическая карта, которая содержит:
- точный диагноз больного и данные о последнем
- особенности клинического случая
- характер и степень тяжести имеющегося поражения
Используя именно эти данные, доктора будут лечить пациента в дальнейшем. Зачастую без качественной и комплексной диагностики терапию лейкоплакии не организуют, так как подобный подход к лечению заметно снижает его эффективность и повышает риски развития осложнений.
Методы лечения и его прогноз

Лечение комплексное и зависит от формы заболевания
После проведения диагностики в течение короткого времени организуется лечение лейкоплакии. В зависимости от того, какие особенности имеет клинический случай конкретного пациента, определяется и вектор дальнейшей терапии.
Как правило, лечение данного недуга организуется в три основных этапа:
- Нейтрализация первопричины поражения или их комплекса.
- Организация курса противовоспалительной и противоинфекционной терапии, реже – удаление ороговевших новообразований.
- Проведение восстановительного курса.
Естественно, при организации каждого этапа лечения огромную роль играют проведенные ранее диагностические процедуры. Особенно сложны к осуществлению терапевтические меры, направленные на борьбу с первопричиной недуга.
В большинстве случаев она выражена в наличии у пациента:
- хронических поражений ЛОР-характера
- вредных привычек
- слабого иммунитета
Перед тем как организовать борьбу с самим лейкоплатическим поражением, доктора первочередно стараются устранить или максимально минимизировать первопричины заболевания. И только после этого целесообразно прибегнуть к медикаментозному или хирургическому устранению лейкоплакии.
В среднем, операции требуются в каждом 4-ом случае недуга.
Основные методики удаления сводятся либо к криозаморозке с последующим отторжением пораженных тканей, либо к воздействию на пораженные области слизистой лазером. Период восстановления после таких операций составляет не более 2-4 недель.
В остальных случаях, когда лейкоплакия протекает терпимо и сильно не запущена, реализуется терапия медикаментами. Типовые препараты, используемые при таком лечении, включают в себя противовоспалительные и противоинфекционные средства.
Больше информации о лейкоплакии полости рта можно узнать из видео:
Что такое лейкоплакия голосовых связок и рак гортани?
Рак гортани (карцинома гортани)
Рак гортани относится к наиболее частым злокачественным опухолям в области ЛОР-органов и чаще встречается у мужчин, чем у женщин. Возрастной пик - от 55 до 65 лет.
Карциномы гортани подразделяют на три группы на основании их локализации.
- Карцинома голосовой щели (карцинома поверхности голосовых складок) 60%
- Надскладочная карцинома (карцинома выше поверхности голосовых складок) 40%
- Подскладочная карцинома (карцинома ниже поверхности голосовых складок) 1%
Среди карцином гортани карцинома голосовой щели, ограничивающаяся, главным образом, поверхностью голосовых складок, составляет 60%.
Так как доктор Вольт проводит операции при раке гортани только в области голосовых складок, ниже будет представлена исключительно карцинома голосовых складок, т.е. связочный рак гортани.
Плоскоклеточная карцинома голосовой складки
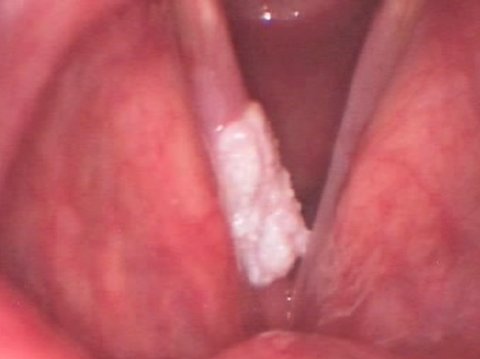
Лейкоплакия голосовых связок
Лейкоплакия представляет собой белесоватое изменение ткани в области поверхности голосовых складок, которое может иметь как локальную, так и диффузную формы распространения.
Из лейкоплакии голосовых складок может развиться рак голосовых связок, однако по внешнему виду с уверенностью определить доброкачественность или злокачественность данного поражения не представляется возможным. Поэтому здесь необходимо гистологическое исследование, проводимое врачом-специалистом.
Лейкоплакия голосовых связок
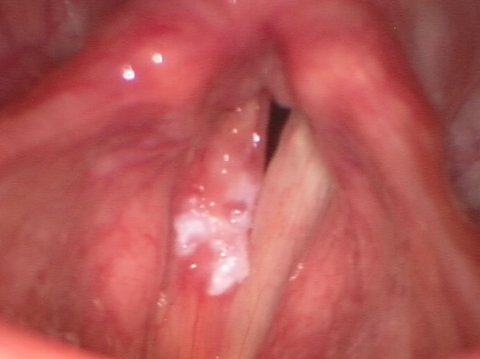
Как возникает лейкоплакия голосовых связок – рак гортани?
К наиболее частым причинам, благоприятствующим возникновению лейкоплакии голосовых складок и рака гортани, относятся курение и злоупотребление алкоголем. История болезни пациентов с этим заболеванием обнаруживает многочисленные однозначные свидетельства наличия как минимум одного из вышеназванных факторов риска. Кроме того, гортанно-глоточный рефлюкс кислого желудочного сока в область гортани и глотки вполне может способствовать стимуляции развития лейкоплакии голосовых складок и рака гортани.
Кроме того, лейкоплакия в области голосовой связки может возникнуть в результате хронического воспаления гортани, т.е. хронического ларингита. У пациентов с многолетним хроническим ларингитом, возникшим, возможно, на основании хронического употребления табака, из первичной лейкоплакии может развиться рак голосовых связок.
Какие жалобы могут возникнуть в результате лейкоплакии голосовых связок – рака гортани?
Лейкоплакия голосовых связок, которая рассматривается как т.н. предрак рака гортани, в зависимости от своего размера вызывает, чаще всего, охриплость в большей или меньшей степени. Охриплость является первым ярко выраженным симптомом при заболеваниях слизистой оболочки голосовых складок. При значительном увеличении размера могут дополнительно появиться постоянное чувство инородного тела в горле и затрудненное глотание.
Здесь необходимо указать на то, что на основании одного лишь симптома охриплости невозможно сделать вывод о доброкачественном или злокачественном процессе в голосовых складках. Поэтому длящаяся больше двух-трех недель охриплость должна в обязательном порядке быть обследована врачом-специалистом в рамках ларингоскопии.
Какие существуют возможности лечения?
- Фонохирургия
При первом появлении впервые ограниченного белесоватого налета:
- медикаментозная терапия
- ингаляции
Лейкоплакия голосовых связок, как возможная предстадия рака гортани, должна быть в обязательном порядке исследована гистологически в целях исключения возможной злокачественности. Поэтому фонохирургическое вмешательство является первоочередным методом лечения.
Лишь при возникновении впервые ограниченных белесоватых налетов допустимо приблизительно 10-дневное интенсивное лечение медикаментами и ингаляциями.
Если данное лечение не оказало никакого эффекта на налеты, необходимо немедленное хирургическое вмешательство.
Пример фонохирургического лечения лейкоплакия голосовых связок.
Лейкоплакия голосовых связок до операции
Лейкоплакия голосовых связок после операции
Пример фонохирургического лечения карциномы голосовых связок
Карцинома голосовых связок до операции
Карцинома голосовых связок после операции
Правда и мифы о лейкоплакии голосовых связок
Понятие лейкоплакии голосовых связок представяет собой прекарциному, т.е. возможную предстадию рака гортани. Однако, на основании этого аспекта злокачественность не может быть исключена, как и не может быть определена доброкачественность. Поэтому при отсутствии реакции организма на медикаментозное или соответственно ингаляционное лечение, пациенту настоятельно рекомендуется фонохирургические вмешательство. Здесь неизбежен забор пробы ткани для гистологического исследования.
Если в этом случае подтвердится злокачественность, необходимо обсудить дальнейшие терапевтические меры. Здесь могут быть приняты во внимание как фонохирургия, облучение, так и химиотерапия.
С другой стороны, также следует указать на тот факт, что белесоватые изменения голосовых складок зачастую очень хорошо реагируют на противовоспалительные медикаменты и могут рассосаться на фоне этого лечения.
Лейкоплакия голосовых связок. Пример из практики
52-летний музыкант обратил внимание на увеличившуюся за последние несколько месяцев охриплость. Он рассказал, что голос поначалу стал немного глухим и сиплым, через несколько месяцев установилась значительная охриплость. Кроме того, голос становился ниже. Петь на уроках музыки стало все труднее и труднее, а с недавних пор он больше не в состоянии брать высокие ноты.
Пациент сообщил, что курит приблизительно 10 сигарет в день. Алкоголь употребляет крайне редко. Около полугода назад у него возник ларингит, мучивший его в течение нескольких месяцев. Пациент считает, что это было началом его охриплости.
Видеостробоскопия, проведенная врачом-специалистом, показала в средней трети правой голосовой складки выраженное лейкоплакическое изменение. Изменение больше не ограничено в плоскости и обнаруживает т.н. экзофитный рост, т.е. диффузную формацию ткани на поверхности голосовой складки. Правая голосовая складка по сравнению с левой заметно покрасневшая, однако, дыхательная подвижность нормальная. Вибрационная способность правой стороны по сравнению с левой также ограничена. Звучание голоса хриплое, средний регистр голоса заметно понижен. Певческий голос практически исчез.
Пациенту была срочно рекомендована фонохирургическая операция. При этом применялся метод пластической реконструкции. В ходе операции наблюдался лейкоплакический участок, распространившийся поверхностно на половину тела голосовой складки.
В связи с этим был выбран метод аккуратной декортикации. При этом удаляется поверхностная слизистая оболочка, однако нижние участки собственной пластинки (lamina propria) остаются, так что после операции можно рассчитывать в значительной степени на хороший голос.
В результате гистологического исследования была установлена предстадия рака гортани. Речь идет о т.н. преинвазивной карциноме (carcinoma in situ). Это следует расценивать как предрак, из которого мог бы развиться рак гортани.
После 14-дневного щадящего голосового режима и поддерживающей медикаментозной терапии пациенту был возвращен голос. Он стал густым и ясным. Пациент сообщает, что средний регистр голоса снова звучит, как до развития охриплости. Он ощущает, что голос снова стал приятным и способным выдерживать нагрузки.
Через полгода пациент явился на повторный контроль. Он продолжает свою профессиональную деятельность в качестве учителя музыки, его голос в порядке. Видеостробоскопия показала ровное состояние голосовых складок без признаков воспаления и хорошую вибрационную способность обеих складок. Прооперированная голосовая складка обнаруживала по отношению к непрооперированной лишь незначительное ограничение при сдвиге прикраевых участков слизистой оболочки голосовых складок.
Лейкоплакия – это поражение слизистых оболочек, характеризующееся очаговым ороговением покровного эпителия разной степени выраженности. Поражаются только выстланные многослойным плоским или переходным эпителием слизистые оболочки. Патологический процесс может развиваться в ротовой полости, респираторном тракте, мочеполовых органах, в области анального отверстия.
Белый или серовато-белый цвет очагов лейкоплакии обусловлен содержанием кератина в ороговевшем эпителии. Лейкоплакия способна к злокачественному перерождению (в 3–20% случаев), в связи с чем относится к предраковым состояниям. Чаще всего она диагностируется у лиц среднего и преклонного возраста. Так, лейкоплакия шейки матки чаще встречается у женщин старше 40 лет и достигает 6% от всех патологий шейки матки.
На фоне лейкоплакии слизистой оболочки шейки матки может развиваться бесплодие.
Чаще всего лейкоплакия диагностируется у лиц мужского пола, дети и подростки подвержены ей меньше взрослых.
Причины и факторы риска
Механизм формирования лейкоплакии до конца не выяснен. Установлено, что важную роль играет воздействие на слизистые оболочки неблагоприятных внешних факторов (механическое, термическое, химическое раздражение и их сочетания).
К факторам риска относятся:
- генетическая предрасположенность;
- заболевания желудочно-кишечного тракта (определяются примерно в 90% случаев);
- воспалительные и нейродистрофические изменения слизистых оболочек;
- иммунодефицитные состояния;
- нарушение обмена или дефицит витамина А;
- изменения гормонального фона;
- диатермокоагуляция в анамнезе;
- наличие профессиональных вредностей (работа с каменноугольной смолой, пеком и т. д.);
- плохо подогнанные пломбы, зубные протезы, а также зубные протезы из разных металлов (механическое травмирование слизистой оболочки и воздействие гальванических токов);
- вредные привычки (особенно опасно сочетание термического и химического воздействия при курении);
- чрезмерная инсоляция;
- неблагоприятная экологическая обстановка;
- употребление некачественных продуктов питания и питьевой воды.
Формы заболевания
В зависимости от морфологических особенностей выделяют следующие формы:
- простая лейкоплакия (плоская);
- веррукозная лейкоплакия (бородавчатая);
- эрозивная лейкоплакия;
- лейкоплакия курильщиков.

Нетипичной разновидностью патологии является волосатая лейкоплакия, которая развивается только у пациентов с тяжелым иммунодефицитом, в частности, у лиц со СПИД-ассоциированным симптомокомплексом, а также длительно принимающих препараты иммуносупрессивного действия.
Условием эффективного лечения лейкоплакии является устранение травмирующего фактора, послужившего причиной ее развития.
Симптомы лейкоплакии
Чаще всего патологический процесс развивается на слизистой оболочке внутренней поверхности щек, нижней губы, в уголках рта. Реже поражаются боковая поверхность и спинка языка, область дна ротовой полости, альвеолярный отросток, влагалище, вульва, клитор, головка полового члена, анальное отверстие, мочевой пузырь. Лейкоплакия слизистой оболочки респираторного тракта чаще возникает в области надгортанника и голосовых связок, реже очаг поражения локализуется в нижнем отделе гортани.
При плоской лейкоплакии отмечается резко отграниченное сплошное помутнение слизистой оболочки, которое напоминает пленку, не снимается при поскабливании шпателем, безболезненно, сопровождается ощущением стягивания. Цвет пораженного участка варьирует в зависимости от интенсивности ороговения от бледно-серого до белого, может опалесцировать, поверхность зоны поражения сухая и шероховатая (иногда принимает морщинистый или складчатый вид). Очаг лейкоплакии нередко имеет зубчатые очертания, при этом уплотнение в основании ороговения отсутствует. На периферии пораженного участка может наблюдаться незначительная гиперемия.
При веррукозной форме лейкоплакии на слизистой оболочке обычно возникают гладкие бляшки молочно-белого цвета, возвышающиеся над поверхностью слизистой оболочки (в переводе с латинского verruca – бородавка). Формирование бляшек происходит на протяжении нескольких недель или месяцев. Очаги поражения обычно безболезненны, однако могут быть чувствительными при пальпации, реагировать на горячую, острую пищу или другие химические, термические и механические раздражители. В ряде случаев наблюдаются бугристые бородавчатые разрастания серовато-белого цвета.
Белый или серовато-белый цвет очагов лейкоплакии обусловлен содержанием кератина в ороговевшем эпителии.
Эрозивная лейкоплакия характеризуется образованием трещин и эрозий разной формы и величины на пораженных слизистых оболочках, что сопровождается болевыми ощущениями.
На фоне существующей плоской лейкоплакии могут развиваться веррукозная и эрозивная. При этом на начальном этапе патологического процесса обычно возникает незначительное воспаление, затем происходит ороговение эпителия воспаленного участка, очаг поражения уплотняется, приподнимается над поверхностью слизистой оболочки и изъязвляется.
В случае лейкоплакии курильщиков наблюдается сплошное ороговение твердого неба и прилегающих к нему участков мягкого неба. Пораженные слизистые оболочки приобретают серовато-белый оттенок, на фоне которого заметны красные точки (зияющие устья выводных протоков мелких слюнных желез).
Симптомами лейкоплакии гортани служат сухой кашель, охриплость, дискомфорт во время разговора.
Лейкоплакия мочевого пузыря проявляется тупой болью в нижней части живота и промежности, зудом, резью, дискомфортом при мочеиспускании. При лейкоплакии ладьевидной ямки мочеиспускательного канала появляются затруднения мочеиспускания.
Все формы склонны к малигнизации, при этом чаще всего наблюдается озлокачествление лейкоплакии языка. К признакам злокачественного перерождения плоской лейкоплакии относятся внезапное возникновение эрозий или уплотнений в очаге лейкоплакии, а также неравномерное уплотнение с одной стороны очага. О злокачественном перерождении эрозивной лейкоплакии может свидетельствовать уплотнение в центре эрозии, резкое увеличение эрозии в размерах, изъязвление поверхности очага поражения, сосочковые разрастания.
Диагностика
Диагностика лейкоплакии основывается на данных, полученных в ходе объективного осмотра. Нередко патология является случайной находкой при стоматологическом или гинекологическом осмотре, кольпоскопии и пр.
Лейкоплакия шейки матки чаще встречается у женщин старше 40 лет и достигает 6% от всех патологий шейки матки.
Для подтверждения диагноза проводится биопсия с последующим цитологическим и гистологическим исследованием материала в лаборатории. Цитологическое исследование дает возможность обнаружить клеточную атипию, которая характерна для предраков. В очаге поражения выявляется большое количество эпителиальных клеток с признаками ороговения, также могут обнаруживаться атипичные клетки из расположенных ниже слоев. В ходе гистологического анализа обнаруживается ороговевающий эпителий, не имеющий поверхностного функционального слоя (верхние слои эпителия находятся в состоянии пара- или гиперкератоза). О риске злокачественного перерождения свидетельствует атипия базальных клеток разной степени и базальноклеточная гиперактивность. При наличии выраженной атипии пациент направляется на консультацию к онкологу.
В ходе диагностики лейкоплакии также проводятся общий анализ мочи, бактериологическое исследование мочи, общий и биохимический анализ крови, иммунограмма, исследование на наличие инфекций, передающихся половым путем (бакпосев соскоба, ПЦР и т. д.).
При подозрении на лейкоплакию гортани показана ларингоскопия, в случае лейкоплакии мочеиспускательного канала или мочевого пузыря – уретроскопия и цистоскопия соответственно. Для подтверждения диагноза могут понадобиться ультразвуковое исследование матки и придатков, мочевого пузыря.
Дифференциальная диагностика проводится с красным плоским лишаем, кандидозом, болезнью Дарье, вторичным сифилисом, болезнью Кейра, болезнью Боуэна, ороговевающим плоскоклеточным раком кожи.
Лечение лейкоплакии
Условием эффективного лечения лейкоплакии является устранение травмирующего фактора, послужившего причиной ее развития.
Нетипичной разновидностью патологии является волосатая лейкоплакия, которая развивается только у пациентов с тяжелым иммунодефицитом.
Простая лейкоплакия без признаков клеточной атипии обычно не требует радикальных лечебных мероприятий, достаточно устранения травмирующего фактора (лечение или удаление разрушенных зубов, замена или подгонка пломб и протезов и т. п.) и выжидательной тактики.
Наличие клеточной атипии и базальноклеточной гиперактивности является показанием к удалению очага лейкоплакии.
Удаление пораженных участков слизистой оболочки может осуществляться при помощи лазера, диатермокоагуляции, электроэксцизии, радиоволновым методом. Коагуляция очагов лейкоплакии жидким азотом оставляет грубые рубцы, поэтому криодеструкция при лейкоплакии имеет ограниченное применение.
При лейкоплакии гортани прибегают к малоинвазивной эндоскопической операции. Лейкоплакия мочевого пузыря также лечится хирургически – при помощи цистоскопии. Кроме того, удаление очага поражения в мочевом пузыре может осуществляться путем введения в мочевой пузырь газообразного озона, озонированного масла или жидкости.
В ряде случаев требуется хирургическое иссечение не только слизистой оболочки, но и всего пораженного участка (частичная резекция мочеиспускательного канала, мочевого пузыря, влагалища).
Медикаментозная терапия заключается в приеме противовоспалительных (как правило, стероидных) лекарственных средств, витаминов (витамин А). При присоединении вторичной инфекции назначаются противоинфекционные (антибактериальные, антимикотические) препараты.
Лейкоплакия способна к злокачественному перерождению (в 3–20% случаев), в связи с чем относится к предраковым состояниям.
Возможные осложнения и последствия
Опасным осложнением лейкоплакии является ее злокачественное перерождение. Наибольший потенциал к малигнизации имеют веррукозная и эрозивная формы.
На фоне лейкоплакии слизистой оболочки шейки матки может развиваться бесплодие. Отсутствие своевременного адекватного лечения лейкоплакии слизистых оболочек гортани приводит к формированию необратимых изменений тканей гортани, а также более частому возникновению у пациента ЛОР-патологии.
Лейкоплакия мочевого пузыря в отсутствие лечения значительно снижает качество жизни, служа источником постоянного дискомфорта.
Прогноз
При своевременном лечении прогноз благоприятный, однако пациентам показано диспансерное наблюдение во избежание рецидивов патологии. При развитии осложнений прогноз ухудшается.
Профилактика
С целью профилактики лейкоплакии рекомендуется:
- своевременное лечение стоматологических заболеваний, плановая санация полости рта, качественное протезирование, быстрое устранение травмирующих слизистую оболочку факторов;
- отказ от вредных привычек;
- рациональное питание;
- избегание перегрева, переохлаждения и другого неблагоприятного воздействия на организм факторов внешней среды;
- избегание профессиональных вредностей.
Видео с YouTube по теме статьи:
Лейкоплакия — заболевание, при котором поражается кожа, слизистая оболочка рта и половых органов. В результате утолщения и усиления степени ороговения эпителия, появляются бляшки и налет белого цвета.
Точные причины возникновения лейкоплакии неизвестны, но отмечается влияние на вероятность возникновения заболевания ряда внешних и внутренних факторов.
Внешние факторы возникновения лейкоплакии:
- Некачественные пищевые продукты;
- Сильное загрязнение окружающей среды;
- Отсутствие чистой питьевой воды;
- Появление новых штаммов вирусов и бактерий.
Спровоцировать появление лейкоплакии могут также различные повреждения кожного покрова и слизистой оболочки:
- Термический или химический ожог;
- Механические повреждения (потертости, порезы, ушибы, ссадины и т.д.);
- Обморожение;
- Гальваническая травма — удар электрическим током.
Кроме того, лейкоплакия часто наблюдается на фоне гормональных сбоев.
К группе риска относятся пациенты старше 30 лет, у детей и людей пожилого возраста лейкоплакия встречается крайне редко.
Что такое лейкоплакия
При осмотре пораженные участки можно отличить по характерному для отмерших клеток бледно-розовому или беловато-серому цвету. При этом края пятен четкие, легко различимые. Пораженный участок может быть любых размеров и иметь разные формы.
Абсолютное большинство пациентов, у которых было диагностировано данное заболевание, узнали о нем лишь на приеме у врача, куда пришли совершенно по иному поводу. Лейкоплакия обычно не доставляет дискомфорта, а потому заболевшие не спешат обращаться с подозрительными симптомами к доктору, либо же вообще не подозревают о своем недуге.
Врачи-клиницисты относят лейкоплакию к предраковым заболеваниям, в связи с тем, что при воздействии негативных факторов, может начаться процесс злокачественного перерождения пораженных лейкоплакией тканей. Это явление наблюдается в практически 20% диагностированных случаев. Поэтому чрезвычайно важно вовремя поставить диагноз и начать лечение.
Признаки возможного перерождения лейкоплакии в рак:
- Очаг поражения резко уплотнился или внезапно появились эрозии;
- Появились изменения в плотности пятна — оно становится неравномерным на ощупь;
- Появляются сосочковые разрастания;
- Резкое увеличение размера пятна.
Виды лейкоплакии
По формам развития и внешним признакам лейкоплакию делят на 4 вида:
- плоская или простая;
- веррукозная (бородавчатая);
- эрозивная;
- волосатая.
Плоскую лейкоплакию иначе еще называют простой. Внешне она похожа на мутную пленку с четкими краями, которую невозможно удалить механически. Пораженный участок приобретает беловато-серый цвет и имеет сухую и шероховатую поверхность.
Простая лейкоплакия на причиняет больному существенного дискомфорта, однако некоторые пациенты отмечают ощущение стянутости в месте поражения. Если болезнь локализована в уголках рта, то вокруг очага возникновения можно наблюдать гиперемию — покраснение тканей, вызванное переполнением сосудов кровью.
Для веррукозной формы характерно наличие небольших белых бляшек или бородавчатых поражений. Цвет очага отличается серовато-белым оттенком.
Эрозивная лейкоплакия причиняет пациенту некоторые неудобства и боль. Внешне она представляет собой серовато-белый участок с четкими краями. В центре поражения можно заметить трещинки и изъязвления — эрозии.
При волосатой форме лейкоплакии, пораженный участок покрыт ворсинками. Возникает эта форма обычно на фоне иммунодепрессивного состояния организма, поэтому заболевание часто диагностируется у людей, страдающих от вируса иммунодефицита человека (ВИЧ).
Все формы представляют собой последовательные стадии заболевания.
Характерные места возникновения лейкоплакии:
- шейка матки;
- мочевой пузырь и уретра;
- полость рта;
- пищевод и горло;
- вульва.
Наиболее распространенным местом возникновения лейкоплакии является шейка матки. Заболевание обычно обнаруживается при осмотре врачом-гинекологом. Однако женщина и сама может замечать некоторые симптомы, но не связывать их с таким заболеванием, так как лейкоплакия - малоизвестное заболевание. Симптомами могут стать: боль, неприятные ощущения при половом акте или выделения, имеющие неприятный запах.
Диагностика лейкоплакии

Диагностика лейкоплакии включает такие методы исследования
- цитограмма;
- проба Шиллера - исследование, при котором пораженный участок обрабатывают йодсодержащим раствором, чтобы обнаружить все очаги поражения и уточнить их границы;
- биопсия с гистологическим исследованием пораженного участка ткани;
- иммунограмма;
- УЗИ органов малого таза.
Также проводится диагностика ЗППП, если таковые имеются, врач назначает антибактериальную терапию.
Хирургические методы лечения лейкоплакии
Этот метод считается достаточно эффективным — в 70% следует полное излечение, однако он довольно болезненный. Кроме того, его нельзя применять у нерожавших женщин, так как в последствии возможно заращение цервикального канала. К недостаткам этого метода относятся: возможность кровотечения и довольно длительный реабилитационный период.
Из плюсов можно отметить только невысокую стоимость и возможность проведения процедуры у любого гинеколога — необходимый аппарат имеется практически в каждой больнице.
Криодеструкция - это лечение при помощи жидкого азота. В результате, в поврежденных клетках формируются кристаллы, которые полностью разрушают их структуру.
Длительность процедуры не превышает 10 минут. Лечение эффективно в 94% случаев. Пациентки, прошедшие через криотерапию, отмечают безболезненность и бескровность процедуры. Кроме того, после криодеструкции нет рубцов, поэтому этим способом можно лечить лейкоплакию у нерожавших женщин.
В частных клиниках набирает популярность процедура лечения лейкоплакии при помощи специального лазера.
Лазерная терапия - бесконтактный метод воздействия на пораженные участки. В результате воздействия лазера, больные клетки иссушиваются, из них испаряется вся влага, что ведет к их полному разрушению. В ходе проведения лазеротерапии пациентки не испытывают боли, нет кровотечений и рубцов. Полное восстановление составляет от 2 до 3 недель. Этот метод подходит как рожавшим, так и нерожавшим женщинам.
Один из самых передовых и популярных методов лечения лейкоплакии шейки матки — воздействие радиоволнами, под воздействием которых происходит испарение внутриклеточной жидкостью. Процедура безболезненна и бескровна. Период восстановления короткий, характеризуется быстрым заживлением и отсутствием рубцов..
При лечении любым из вышеприведенных методов в послеоперационный период врачи рекомендуют соблюдать половой покой не менее 1,5 месяцев, не принимать горячие ванны, не посещать сауны и бани, а также не поднимать тяжести.
В течение 10 дней после проведения манипуляции, возможно появление выделений из влагалища.
Для профилактики лейкоплакии шейки матки в первую очередь нужно тщательно соблюдать личную гигиену, рекомендуется использовать барьерный тип контрацепции, чтобы избежать ЗППП, регулярно проходить консультации врача.
Лейкоплакия мочевого пузыря и уретры
Лейкоплакия мочевого пузыря обычно проходит бессимптомно. Лишь в редких случаях пациенты отмечают, что испытывают неприятные ощущения внизу живота или при мочеиспускании.
Для лечения лейкоплакии мочевого пузыря или уретры обычно применяют радиоволновой или лазерный методы хирургического лечения. Однако, в случае обнаружения перерождения пораженных клеток в злокачественные, врач может назначить радикальную операцию, в ходе которой очаги с лейкоплакией и раковыми клетками будут полностью иссечены.
Лейкоплакия полости рта
Полость рта — это еще одна наиболее подверженная лейкоплакии область. Ввиду самой частой травматизации, ко врачам чаще всего обращаются больные с локализацией патологии именно в этой части. Для детей и людей, страдающих от нервного расстройства, характерно частое прикусывание губ, языка и внутренних поверхностей щек. В итоге на травмированной слизистой ротовой полости может начаться воспаление и запуститься процесс отмирания эпителия — образование лейкоплакии.
Патология языка внешне в простой форме похожа на мутную пленку. В более сложной форме, из-за ороговения участков слизистой оболочки полости рта, могут образоваться складки или пятна белого цвета.
Также часто лейкоплакия образовывается на деснах — при неправильном уходе, в ротовой полости именно на деснах скапливается большинство бактерий, которые приводят к развитию воспалений и заболеваний.
В полости рта лейкоплакию также лечат при помощи лазера или радиоволнового метода — эти способы хорошо зарекомендовали себя и дают в этом случае хорошие результаты.
Лейкоплакия горла или пищевода

В абсолютном большинстве случаев, когда обнаруживалась лейкоплакия горла или пищевода, причиной ее возникновения становились вредные привычки пациента, например, курение и алкоголь.
В отдельную категорию была выделена лейкоплакия Таппейнера. Это форма заболевания, которая является последствием табакокурения. Вредные вещества, такие как смолы, никотин, кадмий, мышьяк вызывают патологические изменения слизистой оболочки. Еще один фактор риска при курении это термические ожоги полости рта и гортани.
Лейкоплакию, сформировавшуюся в пищеводе и горле также лечат при помощи лазерного или радиоволнового метода. Только в случаях, когда уже обнаружена рак, врачи прибегают к радикальным мерам — хирургической операции.
К сожалению, многие пациенты, имеющие лейкоплакию Таппейнера, в дальнейшем не отказываются от вредных привычек, что вызывает рецидивы заболевания. В тех же немногих случаях, когда пациенты смогли побороть вредную привычку, болезнь полностью излечивается.
Лейкоплакия вульвы
Лейкоплакия вульвы — заболевание, которое в основном поражает женщин в период менопаузы. Это связано с резкими и серьезными гормональными изменениями в организме. По сути, это дистрофическое заболевание, которое сопровождается гиперплазией (увеличением количества клеток) многослойного плоского эпителия. Симптомом лейкоплакии вульвы может стать зуд, который усиливается при движении, мочеиспускании, по ночам или при половых актах.
Проявление симптомов не обязательно, часто о своем состоянии женщина узнает лишь на приеме у врача. Лечение также проводится посредством иссечения патологических участков при помощи радионожа, лазера или жидкого азота.
Читайте также:


