Лейкоплакия инфекция или нет
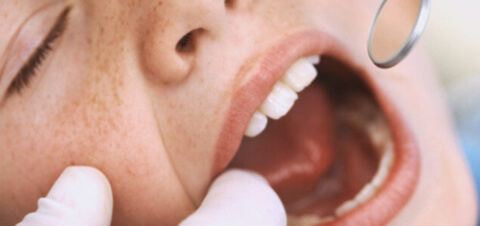
Лейкоплакия — заболевание, при котором поражается кожа, слизистая оболочка рта и половых органов. В результате утолщения и усиления степени ороговения эпителия, появляются бляшки и налет белого цвета.
Точные причины возникновения лейкоплакии неизвестны, но отмечается влияние на вероятность возникновения заболевания ряда внешних и внутренних факторов.
Внешние факторы возникновения лейкоплакии:
- Некачественные пищевые продукты;
- Сильное загрязнение окружающей среды;
- Отсутствие чистой питьевой воды;
- Появление новых штаммов вирусов и бактерий.
Спровоцировать появление лейкоплакии могут также различные повреждения кожного покрова и слизистой оболочки:
- Термический или химический ожог;
- Механические повреждения (потертости, порезы, ушибы, ссадины и т.д.);
- Обморожение;
- Гальваническая травма — удар электрическим током.
Кроме того, лейкоплакия часто наблюдается на фоне гормональных сбоев.
К группе риска относятся пациенты старше 30 лет, у детей и людей пожилого возраста лейкоплакия встречается крайне редко.
Что такое лейкоплакия
При осмотре пораженные участки можно отличить по характерному для отмерших клеток бледно-розовому или беловато-серому цвету. При этом края пятен четкие, легко различимые. Пораженный участок может быть любых размеров и иметь разные формы.
Абсолютное большинство пациентов, у которых было диагностировано данное заболевание, узнали о нем лишь на приеме у врача, куда пришли совершенно по иному поводу. Лейкоплакия обычно не доставляет дискомфорта, а потому заболевшие не спешат обращаться с подозрительными симптомами к доктору, либо же вообще не подозревают о своем недуге.
Врачи-клиницисты относят лейкоплакию к предраковым заболеваниям, в связи с тем, что при воздействии негативных факторов, может начаться процесс злокачественного перерождения пораженных лейкоплакией тканей. Это явление наблюдается в практически 20% диагностированных случаев. Поэтому чрезвычайно важно вовремя поставить диагноз и начать лечение.
Признаки возможного перерождения лейкоплакии в рак:
- Очаг поражения резко уплотнился или внезапно появились эрозии;
- Появились изменения в плотности пятна — оно становится неравномерным на ощупь;
- Появляются сосочковые разрастания;
- Резкое увеличение размера пятна.
Виды лейкоплакии
По формам развития и внешним признакам лейкоплакию делят на 4 вида:
- плоская или простая;
- веррукозная (бородавчатая);
- эрозивная;
- волосатая.
Плоскую лейкоплакию иначе еще называют простой. Внешне она похожа на мутную пленку с четкими краями, которую невозможно удалить механически. Пораженный участок приобретает беловато-серый цвет и имеет сухую и шероховатую поверхность.
Простая лейкоплакия на причиняет больному существенного дискомфорта, однако некоторые пациенты отмечают ощущение стянутости в месте поражения. Если болезнь локализована в уголках рта, то вокруг очага возникновения можно наблюдать гиперемию — покраснение тканей, вызванное переполнением сосудов кровью.
Для веррукозной формы характерно наличие небольших белых бляшек или бородавчатых поражений. Цвет очага отличается серовато-белым оттенком.
Эрозивная лейкоплакия причиняет пациенту некоторые неудобства и боль. Внешне она представляет собой серовато-белый участок с четкими краями. В центре поражения можно заметить трещинки и изъязвления — эрозии.
При волосатой форме лейкоплакии, пораженный участок покрыт ворсинками. Возникает эта форма обычно на фоне иммунодепрессивного состояния организма, поэтому заболевание часто диагностируется у людей, страдающих от вируса иммунодефицита человека (ВИЧ).
Все формы представляют собой последовательные стадии заболевания.
Характерные места возникновения лейкоплакии:
- шейка матки;
- мочевой пузырь и уретра;
- полость рта;
- пищевод и горло;
- вульва.
Наиболее распространенным местом возникновения лейкоплакии является шейка матки. Заболевание обычно обнаруживается при осмотре врачом-гинекологом. Однако женщина и сама может замечать некоторые симптомы, но не связывать их с таким заболеванием, так как лейкоплакия - малоизвестное заболевание. Симптомами могут стать: боль, неприятные ощущения при половом акте или выделения, имеющие неприятный запах.
Диагностика лейкоплакии

Диагностика лейкоплакии включает такие методы исследования
- цитограмма;
- проба Шиллера - исследование, при котором пораженный участок обрабатывают йодсодержащим раствором, чтобы обнаружить все очаги поражения и уточнить их границы;
- биопсия с гистологическим исследованием пораженного участка ткани;
- иммунограмма;
- УЗИ органов малого таза.
Также проводится диагностика ЗППП, если таковые имеются, врач назначает антибактериальную терапию.
Хирургические методы лечения лейкоплакии
Этот метод считается достаточно эффективным — в 70% следует полное излечение, однако он довольно болезненный. Кроме того, его нельзя применять у нерожавших женщин, так как в последствии возможно заращение цервикального канала. К недостаткам этого метода относятся: возможность кровотечения и довольно длительный реабилитационный период.
Из плюсов можно отметить только невысокую стоимость и возможность проведения процедуры у любого гинеколога — необходимый аппарат имеется практически в каждой больнице.
Криодеструкция - это лечение при помощи жидкого азота. В результате, в поврежденных клетках формируются кристаллы, которые полностью разрушают их структуру.
Длительность процедуры не превышает 10 минут. Лечение эффективно в 94% случаев. Пациентки, прошедшие через криотерапию, отмечают безболезненность и бескровность процедуры. Кроме того, после криодеструкции нет рубцов, поэтому этим способом можно лечить лейкоплакию у нерожавших женщин.
В частных клиниках набирает популярность процедура лечения лейкоплакии при помощи специального лазера.
Лазерная терапия - бесконтактный метод воздействия на пораженные участки. В результате воздействия лазера, больные клетки иссушиваются, из них испаряется вся влага, что ведет к их полному разрушению. В ходе проведения лазеротерапии пациентки не испытывают боли, нет кровотечений и рубцов. Полное восстановление составляет от 2 до 3 недель. Этот метод подходит как рожавшим, так и нерожавшим женщинам.
Один из самых передовых и популярных методов лечения лейкоплакии шейки матки — воздействие радиоволнами, под воздействием которых происходит испарение внутриклеточной жидкостью. Процедура безболезненна и бескровна. Период восстановления короткий, характеризуется быстрым заживлением и отсутствием рубцов..
При лечении любым из вышеприведенных методов в послеоперационный период врачи рекомендуют соблюдать половой покой не менее 1,5 месяцев, не принимать горячие ванны, не посещать сауны и бани, а также не поднимать тяжести.
В течение 10 дней после проведения манипуляции, возможно появление выделений из влагалища.
Для профилактики лейкоплакии шейки матки в первую очередь нужно тщательно соблюдать личную гигиену, рекомендуется использовать барьерный тип контрацепции, чтобы избежать ЗППП, регулярно проходить консультации врача.
Лейкоплакия мочевого пузыря и уретры
Лейкоплакия мочевого пузыря обычно проходит бессимптомно. Лишь в редких случаях пациенты отмечают, что испытывают неприятные ощущения внизу живота или при мочеиспускании.
Для лечения лейкоплакии мочевого пузыря или уретры обычно применяют радиоволновой или лазерный методы хирургического лечения. Однако, в случае обнаружения перерождения пораженных клеток в злокачественные, врач может назначить радикальную операцию, в ходе которой очаги с лейкоплакией и раковыми клетками будут полностью иссечены.
Лейкоплакия полости рта
Полость рта — это еще одна наиболее подверженная лейкоплакии область. Ввиду самой частой травматизации, ко врачам чаще всего обращаются больные с локализацией патологии именно в этой части. Для детей и людей, страдающих от нервного расстройства, характерно частое прикусывание губ, языка и внутренних поверхностей щек. В итоге на травмированной слизистой ротовой полости может начаться воспаление и запуститься процесс отмирания эпителия — образование лейкоплакии.
Патология языка внешне в простой форме похожа на мутную пленку. В более сложной форме, из-за ороговения участков слизистой оболочки полости рта, могут образоваться складки или пятна белого цвета.
Также часто лейкоплакия образовывается на деснах — при неправильном уходе, в ротовой полости именно на деснах скапливается большинство бактерий, которые приводят к развитию воспалений и заболеваний.
В полости рта лейкоплакию также лечат при помощи лазера или радиоволнового метода — эти способы хорошо зарекомендовали себя и дают в этом случае хорошие результаты.
Лейкоплакия горла или пищевода

В абсолютном большинстве случаев, когда обнаруживалась лейкоплакия горла или пищевода, причиной ее возникновения становились вредные привычки пациента, например, курение и алкоголь.
В отдельную категорию была выделена лейкоплакия Таппейнера. Это форма заболевания, которая является последствием табакокурения. Вредные вещества, такие как смолы, никотин, кадмий, мышьяк вызывают патологические изменения слизистой оболочки. Еще один фактор риска при курении это термические ожоги полости рта и гортани.
Лейкоплакию, сформировавшуюся в пищеводе и горле также лечат при помощи лазерного или радиоволнового метода. Только в случаях, когда уже обнаружена рак, врачи прибегают к радикальным мерам — хирургической операции.
К сожалению, многие пациенты, имеющие лейкоплакию Таппейнера, в дальнейшем не отказываются от вредных привычек, что вызывает рецидивы заболевания. В тех же немногих случаях, когда пациенты смогли побороть вредную привычку, болезнь полностью излечивается.
Лейкоплакия вульвы
Лейкоплакия вульвы — заболевание, которое в основном поражает женщин в период менопаузы. Это связано с резкими и серьезными гормональными изменениями в организме. По сути, это дистрофическое заболевание, которое сопровождается гиперплазией (увеличением количества клеток) многослойного плоского эпителия. Симптомом лейкоплакии вульвы может стать зуд, который усиливается при движении, мочеиспускании, по ночам или при половых актах.
Проявление симптомов не обязательно, часто о своем состоянии женщина узнает лишь на приеме у врача. Лечение также проводится посредством иссечения патологических участков при помощи радионожа, лазера или жидкого азота.
Сегодня многие женщины сталкиваются с таким диагнозом, как лейкоплакия. Что это такое в гинекологии? Почему возникает подобное заболевание? Насколько опасным оно может быть? Какие средства лечения предлагает современная медицина? Ответы на эти вопросы ищут многие читатели.
Лейкоплакия — что это такое в гинекологии?

Данное заболевание сопровождается утолщением и последующим ороговением слизистой оболочки репродуктивных органов. Чаще всего врачами в современной медицинской практике регистрируется лекоплакия шейки матки, при которой поражается и цервикальный канал. Кроме того, изменение покровов нередко наблюдается во влагалищной части матки. Реже диагностируется лейкоплакия влагалища и вульвы.
Данная проблема не считается слишком распространенной — по результатам статистических исследований, около 5-6% женщин сталкиваются с подобным заболеванием. Тем не менее игнорировать его ни в кое случае нельзя. Дело в том, что это заболевание значительно повышает вероятность злокачественного перерождения тканей и развития рака в будущем.
Основные причины развития болезни
Есть некоторые факторы, под воздействием которых может развиваться столь неприятная и опасная болезнь, как лейкоплакия. Что это такое в гинекологии? Для начала стоит сказать, что причиной изменения тканей может быть воздействие как внешней, так и внутренней среды.

К внутренним причинам относятся сбои в работе эндокринной системы. Нарушение гормонального фона может приводить к ановуляции, гиперэстрогении, резкому снижению уровня прогестерона, в результате чего наблюдаются гиперпластические процессы в тканях.
Довольно часто лейкоплакия матки является результатом инфекционно-воспалительного процесса. В частности, факторами риска являются ранее перенесенные аднекситы, эндометриты, нарушения нормального менструального цикла. Кроме того, изменение тканей может развиваться на фоне инфекций, включая герпес, уреаплазмоз, цитомегаловирусную и папилломавирусную инфекцию, микоплазмоз, хламидиоз и т. д. Неспецифические инфекционные заболевания (например, цервицит, кольпит) также могут быть опасными.
Химические и травматические повреждения тканей матки, полученные в результате прерывания беременности, диагностических или лечебных процедур (выскабливание, прижигание эрозий) также способствуют развитию болезни. К факторам риска относят снижение активности иммунной системы, беспорядочную половую жизнь.
Разновидности лейкоплакии

Есть несколько форм заболевания под названием лейкоплакия. Гинекология выделяет три основные, хотя на самом деле есть несколько схем классификации. Тем не менее, в зависимости от особенностей течения болезни, у женщины могут обнаружиться следующие виды патологии::
- Простая форма лейкоплакии. Считается одним из фоновых изменений. Подобный процесс характеризуется утолщением и постепенным ороговением поверхностных слоев эпителия — при этом базальные и парабазальные слои данному расстройству не подвержены.
- Пролиферативные формы заболевания. Сопровождаются нарушением нормальной дифференцировки тканей, в результате чего наблюдается изменение всех слоев клеток и постепенное формирование атипичных структур. Подобная форма болезни расценивается как предраковое состояние.
В зависимости от течения заболевания выделяют плоскую (на поверхности эпителия образуются белесые пленки), чешуйчатую (можно заметить ороговевшие участки), эрозивную (изменение клеток сопровождается образование эрозий), бородавчатую и некоторые другие формы лекоплакии.
Какими симптомами сопровождается болезнь?

Многие женщины интересуются вопросами о том, какими признаками сопровождается лейкоплакия. Отзывы врачей и пациенток, а также данные статистических опросов доказывают, что чаще всего это заболевание протекает без каких-либо симптомов. Чаще всего патологическое изменение и ороговение клеток обнаруживает врач на плановом гинекологическом осмотре.
Лишь изредка лейкоплакия вызывает некоторые видимые нарушения — чаще всего лишь в том случае, если протекает на фоне воспаления. Женщины с подобными проблемами жалуются на появление небольшого количества белей с нехарактерным цветом и запахом. Иногда наблюдается зуд наружных половых органов. Некоторые пациентки жалуются на болезненные менструации и боль во время полового акта.
Как выглядит процесс диагностики?
Довольно многие пациентки сегодня интересуются вопросами о том, что представляет собой лейкоплакия. Симптомы и лечение данного заболевания, осложнения, которые с ним сопряжены, также интересуют женщин. Но не менее важной информацией является и процесс диагностики.
Как уже упоминалось, заподозрить наличие лейкоплакии врач может во время обычного осмотра шейки с помощью зеркал. При наличии белесых участков и ороговевших тканей проводится соскоб тканей (кстати, эти участки могут быть как одиночными, так и множественными).
Во время лабораторного исследования специалист может заметить присутствие клеток с паракератозом и гиперкератозом. В некоторых случаях дополнительно проводится ножевая биопсия и гистологическое исследование тканей экзоцервикса — это дает возможность определить наличие глубинной пролиферации и атипии клеток.

В дальнейшем проводится расширенная кольпоскопия, в процессе которой врачу удается хорошо рассмотреть образованные на тканях бляшки. Кроме того, крайне важно определить причину развития заболевания, поэтому нередко пациенткам назначают гормональные, бактериологические, иммунологические исследования и некоторые другие тесты. Иногда дополнительно требуется консультация эндокринолога и онколога.
Медикаментозное лечение лейкоплакии
Медикаментозное лечение целесообразно в том случае, если лейкоплакия шейки сопряжена с инфекцией или воспалением. В таких случаях пациенткам назначают противовоспалительные, антибактериальные или противовирусные средства. При наличии проблем с иммунной системой необходим прием иммуномодуляторов, витаминных комплексов и т. д. Если заболевание возникло на фоне сбоя в эндокринной системе, то может понадобиться лечение с помощью гормональных препаратов.
Терапия, как правило, длится около двух месяцев. В этот период женщина должна тщательно соблюдать все рекомендации врача. Кстати, на время лечения нужно прекратить все половые контакты — это ускорит процесс восстановления нормального эпителия.
Другие методы лечения лейкоплакии

На сегодняшний день существует множество методов удаления очагов ороговения и утолщения тканей. Но еще раз стоит сказать, что сначала крайне важно выяснить и устранить причину заболевания, и лишь потом приступать к удалению участков поражения. На сегодняшний день существует несколько популярных методик:
Лейкоплакия и беременность

У некоторых женщин лейкоплакию обнаруживают уже во время беременности. Сразу же стоит сказать, что заболевание не является прямой угрозой ребенку. Конечно же, существует риск преждевременных родов, поэтому пациентка должна находиться под постоянным наблюдением врача.
Тем не менее лейкоплакия во время беременности — это риск для женщины. Дело в том, что колебания гормонального фона и изменения в работу иммунной системы могут вызывать злокачественное перерождение. Именно поэтому так важно диагностировать и устранить болезнь еще во время планирования беременности.
Профилактические мероприятия
К сожалению, не существует лекарства, способного навсегда обезопасить от подобного заболевания. Поэтому профилактика лейкоплакии сводится к регулярным профилактическим осмотрам у гинеколога. Рекомендуется использовать средства защиты во время половых контактов, своевременно делать анализы и мазки на различные инфекции и воспалительные заболевания, а при их обнаружении вовремя проходить курс лечения. Естественно, приветствует укрепление иммунной системы, а также правильное питание, умеренно активный образ жизни и прочие оздоровительные мероприятия.
Прогнозы для пациенток
При отсутствии злокачественного перерождения тканей лечение возможно — здесь крайне важно определить и устранить причину лейкоплакии и только после этого проводить удаление измененных участков. Подобная терапия, как правило, заканчивается полным выздоровлением. Первые два года после проведения лечения пациентка обязана каждые шесть месяцев проходить кольпоскопию — это дает возможность обнаружить рецидив на ранней стадии. К сожалению, если первопричина заболевания не была устранена, то высока вероятность того, что болезнь перейдет в цервикальный рак.
Лейкоплакия (лечение): отзывы врачей и пациенток
Сегодня многие женщины проходят через процесс лечения этого заболевания. Как быстро проходит восстановление организма после того, как была выявлена лейкоплакия шейки матки? Отзывы свидетельствуют о том, что удаление ороговевших участков — это самая быстрая и легкая часть терапии. Гораздо больше времени и сил забирает процесс выявления и устранения причин заболевания (гормональная терапия, коррекция иммунитета, лечение воспалительных заболеваний и инфекций). Согласности статистике, большинству женщин удается полностью справиться с заболеванием, особенно если процесс изменения тканей был выявлен на ранних этапах. После излечения пациентки чаще всего могут рассчитывать на оплодотворение, нормальную беременность и полноценную половую жизнь.
Среди недугов, поражающих слизистые оболочки, особое место занимает лейкоплакия. Недуг поражает органы дыхания, ротовую полость, мочеполовые структуры, анус и другие органы. По статистике заболевание распространено среди лиц среднего и пожилого возраста. В 5-25% случаев пораженные участки слизистых оболочек превращаются в злокачественные новообразования, поэтому лейкоплакия рассматривается как предраковое состояние. Лейкоплакия у детей встречается в легкой форме, тяжелые случаи заболевания встречаются редко.
Что такое лейкоплакия
Заболевание, при котором кератином поражаются слизистые оболочки различных органов, называется лейкоплакией. В результате происходит ороговение эпителиальных тканей. Очаги заболевания имеют вид пятен беловатого или сероватого цвета. В процессе развития патологии они могут увеличиваться или уменьшаться в размерах. У половины пациентов с патологиями слизистых развиваются серьезные осложнения, среди которых доброкачественные и злокачественные новообразования. Часто встречается лейкоплакия гортани, это 30% случаев диагностированного заболевания.
Причины лейкоплакии
Причины возникновения патологии до конца не выяснены. С уверенностью можно утверждать лишь то, что лейкоплакия развивается под действием раздражающих факторов:
Самую большую опасность представляет сочетание нескольких провоцирующих факторов. Почему возникают поражения слизистых оболочек органов:
- Использование протезов, изготовленных из разных металлов, провоцирует возникновение гальванического тока, который оказывает разрушающее действие на эпителий ротовой полости. При протезировании имеют место травмы слизистой оболочки. У людей с никотиновой зависимостью повреждения оболочек происходит под термическим и химическим воздействием сигаретного дыма.
- Патология шейки матки развивается как следствие проведенной диатермокоагуляции (прижигание высокочастотным током пораженных участков органа).
- Патологию вызывают воспаления и нейродистрофические изменения эпителиального слоя слизистых оболочек. Оно является следствием частых стоматитов, циститов, вагинитов. Опасны хронические формы этих заболеваний.
- Одна из причин недуга – наследственность. Статистические данные подтверждают высокий процесс пациентов с лейкоплакией, у которых врожденный дискератоз (нарушение ороговения эпителия).
- Общее состояние здоровья играет не последнюю роль в развития патологии. Гормональные сбои, гиповитаминоз или авитаминоз А, инволюционная перестройка органов мочеполовой системы (преобразование, обратное естественному состоянию), гастроэнтерологические заболевания, низкий иммунный статус относятся к факторам риска.
- Нельзя не учитывать вредные условия работы, заболевания с ними связанные.

Формы лейкоплакии
Морфологический критерий лежит в основе классификации видов заболевания. В зависимости от внешнего вида пораженных участков выделяют следующие формы патологии:
Симптомы лейкоплакии
Патологические поражения слизистой оболочки возникают на разных органах, поэтому симптомы заболевания зависят от локализации очага. Начинается лейкоплакия с появления небольшого воспаления на слизистой оболочке. Ее ороговение происходит постепенно, не вызывая дискомфорта. Не редки случаи случайного обнаружения заболевания. Например, на приеме у стоматолога или при проведении кольпоскопии (современный метод исследования женских половых органов).
Далее воспаленный участок покрывается налетом и формируется очаг заболевания, характерный для плоской формы. Веррукозная лейкоплакия – следующий этап развития заболевания. Очаг воспаления растет, на нем появляются эрозии, болезненные трещины, язвы. На этом этапе велика вероятность злокачественной трансформации болезни. Успех лечения зависит от своевременного диагностирования патологии эпителия слизистых оболочек
Очаги воспаления локализуются на эпителии пищевода, заболевание сопровождается поражением слизистой ротовой полости. Постепенно налет трансформируется в бляшки. Они разрастаются и становятся плотными. При отсутствии лечения развивается стеноз пищевода (стойкое сужение просвета). Характерные симптомы заболевания:
- хриплый, осипший голос;
- хронический кашель;
- постоянное першение в горле;
- при появлении язв, трещин имеют место болезненные ощущения.
Локализация участков происходит в ротовой полости в местах, которые подвержены травматизации зубами, пломбами, протезами. Бело-серый налет на слизистых – начальный признак заболевания. Он постепенно превращается в покров из мелких чешуек, на котором развиваются язвы и эрозии. Другой вид заболевания, когда воспаленные участки возникают в уголках рта и на нижней губе. Патологический процесс начинается с небольшого покраснения. Далее пятна превращаются в плотные бляшки, ороговевшие участки становятся хорошо выраженными.
В ротовой полости очаги поражения могут локализоваться на деснах. На начальных стадиях проявляется плоская лейкоплакия в виде небольших белых пятен. Патологии в большей степени подвержены курильщики. Очаги воспаления превращаются в уплотнения, имеющие характерный перламутровый оттенок. При отсутствии лечения на воспаленных участках возникают трещины и язвы.
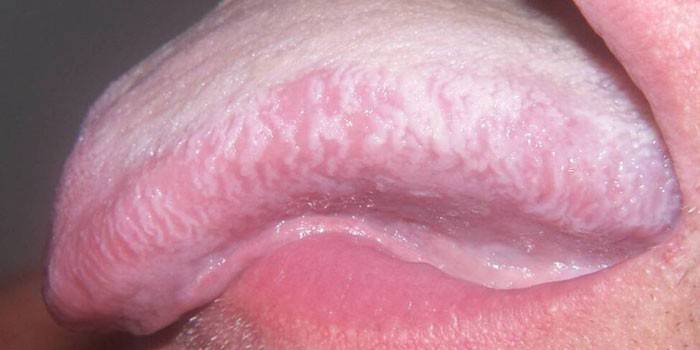
На начальных этапах простая лейкоплакия шейки матки проходит бессимптомно, поэтому женщины не обращаются за врачебной помощью. По мере развития воспаления возникает дискомфорт в половых органах. Диагностировать патологию можно во время гинекологического осмотра. На шейке матки будут заметны белесые пятна или специфические узелки. При запущенной форме – язвы, эрозии.
При локализации очагов поражения на слизистых вульвы заболевание диагностируют на ранних стадиях. Недуг имеет выраженные симптомы:
- сухость слизистых оболочек влагалища;
- лейкоплакия половых губ с наличием микротрещин;
- появление шелушащихся бородавок, трещин, язвочек, эрозий на внешних половых органах;
- ощущение стянутости, раздражения.
Патологии слизистых мочевого пузыря возникают редко, симптомы заболевания схожи с таковыми при цистите. Для точной диагностики при рецидиве проводится расширенное обследование. К признакам поражения эпителия мочевого пузыря относятся:
- постоянные болевые ощущения;
- проблемное мочеиспускание;
- зуд и дискомфорт;
- общая слабость;
- повышение температуры.
Диагностика лейкоплакии
При локализации очагов поражения в доступных местах (ротовая полость, клитор, половой член) диагностика не представляет сложности. Для подтверждения наличия заболевания делают биопсию воспаленной ткани. Отправляют ее на гистологию, проводят цитологическое исследование. Полученные данные и клинический анализ крови позволяют выявить клеточную атипию, характерную для раковых новообразований.
С помощью кольпоскопии выявляют лейкоплакию шейки матки. Подозрительные участки определяют с помощью теста Шиллера (йодная проба). Атипические клетки эпителия шейки матки не окрашиваются. В этих зонах делают биопсию, проводят выскабливание цервикального канала (инструментальное удаление верхнего слоя эпителиальной ткани). Цель этих процедур – исключить предраковые и раковые изменения тканей.
Ларингоскопия проводится при поражениях эпителия гортани. Метод выявляет участки, покрытые белым налетом. Дополнительно проводится биопсическое исследование. Лейкоплакия уретры у мужчин и женщин, мочевого пузыря диагностируется с помощью уретроскопии и цистоскопии. Исследования ткани, взятой с пораженных участков, проводится дополнительно.
Лечение лейкоплакии
Независимо от формы и локализации лейкоплакии требуются комплексные терапевтические мероприятия. Начинать лечение следует с устранения провоцирующих факторов:
- из полости рта удаляются травмирующие протезы;
- следует прекратить курение;
- устранить недостаток витамина А;
- проводится лечение патологий органов желудочно-кишечного тракта, эндокринных и соматических заболеваний;
- обязательна противовоспалительная и противоинфекционная терапия.
Простая форма заболевания, при которой не выявлено атипических клеток, не требует радикального лечения. В данном случае эффективны методы нетрадиционной медицины:
- Травяные сборы. Для лечения половых органов используют календулу и зверобой. Травы смешивают в равных частях, заваривают, настаивают 20 минут, процеживают. Ежедневно проводят обмывание пораженных участков. Зверобой заживляет слизистую, календула снимает зуд и воспаление. Из лечебных трав (зверобой, календула, ромашка, спорыш, хвощ, эвкалипт, тысячелистник) делают настои и проводят спринцевания для лечения пораженных тканей вульвы и шейки матки.
- Подсолнечное масло. Смазывание пораженных участков, тампоны с рафинированным маслом семян подсолнечника снимают воспаление, безболезненно помогают бороться с недугом, способствуют регенерации (восстановлению) поврежденных тканей.
- Свечи. Применяются для лечения поражений шейки матки. Их готовят на основе масла какао. 100 г средства растопить на водяной бане. Добавить по 2-3 капли эфирного масла можжевельника и чайного дерева, 10 капель витамина А. Влить по 0,5 столовой ложки настоек прополиса и календулы. Лечебный состав тщательно перемешать, разлить в специальные формочки, дать застыть в холодильнике. Свечи ставить перед сном в течение 8-10 дней. При необходимости через 7 дней повторить лечебный курс.

Хирургическое вмешательство широко практикуется для лечения лейкоплакии. Его цель – удалить пораженные участки ткани. К оперативным методам лечения относятся:
- Диатермокоагуляция. При высокой эффективности метода высока вероятность развития осложнений – кровотечения, нарушение репродуктивной функции и другие.
- Криодеструкция. Действенный и безопасный метод, основанный на прижигании жидкими газами пораженных участков. Минусом этого метода являются грубые рубцы, которые остаются после процедуры.
- Лазерная коагуляция (или радиоволновой метод). Простой способ, исключен риск возникновения кровотечений и повреждения здоровой ткани, не требует обезболивания. Операция проводится в условиях амбулатории. Безболезненность и бескровность – неоспоримые плюсы этого метода. Длительность заживления зависит от степени поражения слизистых оболочек. В некоторых случаях проводится хирургическое иссечение воспаленной ткани вместе с участком пораженного органа, что влечет проведение восстановительной пластической операции.
Читайте также:


