Лептоспироз инфекционные болезни клинические рекомендации
Что такое лептоспироз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 12 лет.

Определение болезни. Причины заболевания
Лептоспироз (болезнь Васильева — Вейля, водная лихорадка, нанукаями) — острое инфекционное заболевание, вызываемое патогенными бактериями рода Leptospira, поражающими печень, почки, мышцы, лёгкие, центральную нервную системы (ЦНС), селезёнку и другие органы.
Клинически характеризуется синдромом общей инфекционной интоксикации, увеличением печени и селезёнки, распадом мышечной ткани и почечными синдромами. Летальность составляет (даже в случае своевременно начатого лечения) до 40%.
Виды — L. interrogans (около 200 серотипов) и L. biflexa (сапрофит)
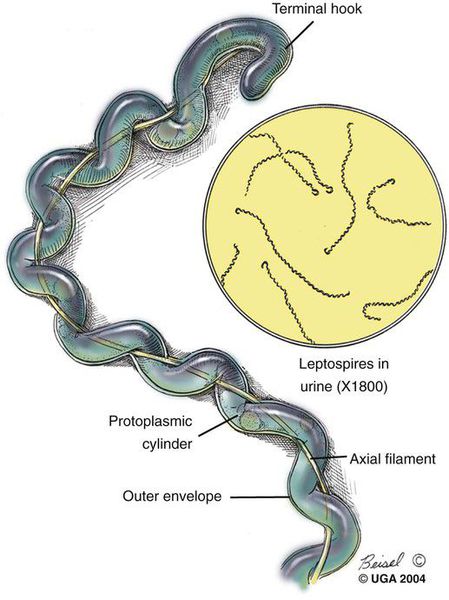
Представляют грамм-отрицательную бактерию-спирохету, имеет спиралевидную форму, концы закручены в виде крючков, количество завитков зависит от длины (в среднем 20). Обладают многообразной подвижностью (тип движения — вращательно-поступательный), с которой связана их высокая инвазионная способность (внедрение в организм через клеточные и тканевые барьеры). Способны быстро перемещаться в направлении более вязкой среды.
Углеводы не ферментируют. Имеется эндотоксин, а также некоторые факторы патогенности: гиалуронидаза, фибринолизин, гемолизин и другие.
Содержит антигены: белковый соматический (определяет видовую специфичность) и поверхностный полисахаридный (определяет группы и серовары).
Выращиваются на средах, включающих сыворотку крови. Строгие аэробы, то есть существуют только в условиях кислородной среды. Являются гидрофилами: важное условие для жизни — повышенная влажность окружающей среды. Растут медленно (5-8 дней). При серебрении приобретают коричневый или чёрный цвет, по Романовскому — Гимзе окрашиваются в розовый или красноватый цвет.
Относительно неустойчивы во внешней среде, при кипячении или подсушивании погибают мгновенно, под воздействием дезинфектантов — в течении 10 минут. При низких температурах, например, в замороженном мясе сохраняются до 10 суток, летом в пресноводных водоёмах — до одного месяца, во влажной почве — до 270 суток, в молоке — до одного дня, в почках животных при разделке и охлаждении (0-4°C) — до одного месяца. [2] [3]
Зоонозное заболевание. Очень распространён (убиквитарен).
Источник инфекции — дикие грызуны и насекомоядные животные (инфекция протекает бессимптомно), лисицы, домашние животные (коровы, овцы, козы, собаки, лошади, свиньи, являющиеся антропургическими очагами, у которых инфекция может протекать в различных клинических формах, в том числе носительства), выделяющие лептоспир при мочеиспускании в природную среду. Больной человек теоретически может быть заразен.
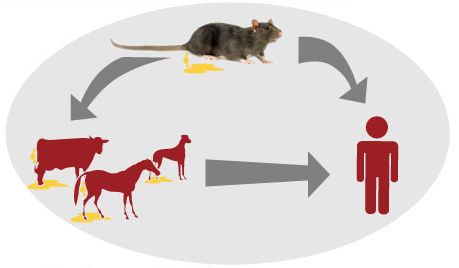
Механизм передачи: фекально-оральный (алиментарный, водный, контактно-бытовой) и контактный (разделка мяса, купание, хождение босиком по влажной почве).
Водная лихорадка имеет профессиональный характер, болеют преимущественно дератизаторы (специалисты по уничтожению грызунов), доярки, фермеры, пастухи, лесники, охотники, ветеринары, шахтёры, а также купальщики в лесных и луговых водоёмах.
Характерна летне-осенняя сезонность.
Иммунитет стойкий, типоспецифический. [1] [3]
Симптомы лептоспироза
Инкубационный период — от 4 до 14 дней. Начало острое.
- синдром общей инфекционной интоксикации (с лихорадкой постоянного типа);
- гепатолиенальный синдром (увеличение печени и селезёнки);
- синдром рабдомиолиза (разрушение и гибель клеток скелетной мышечной ткани);
- синдром поражения почек (ведущий синдром заболевания);
- менингеальный синдром (вовлечение в патологический процесс мозговых оболочек);
- синдром нарушения пигментного обмена (желтуха) — с его появлением состояние ухудшается;
- геморрагический (в том числе с лёгочным кровотечением);
- экзантемы (кожные высыпания);
- поражения дыхательной системы (пневмония);
- поражения сердечно-сосудистой системы (миокардит).
Начало заболевания характеризуется внезапным повышением температуры тела до 39-40°C (продолжительность до 10 дней), сопровождающееся потрясающим ознобом, нарастающей головной болью, бессоницей, нарушением аппетита, тошнотой и выраженной жаждой. Появляются боли в мышцах (преимущественно в икроножных), позже присоединяется желтушность кожи и слизистых оболочек, высыпания на коже различного характера.
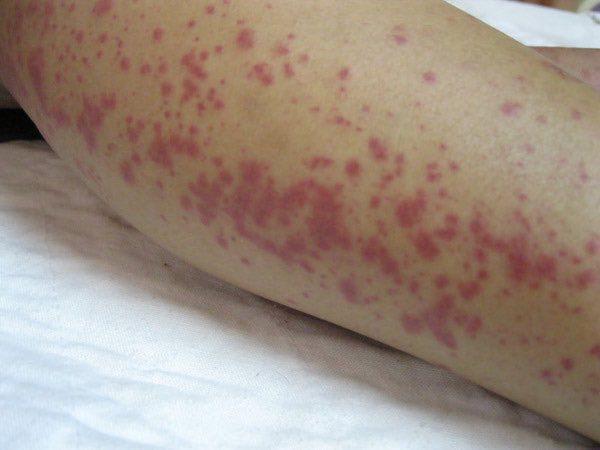
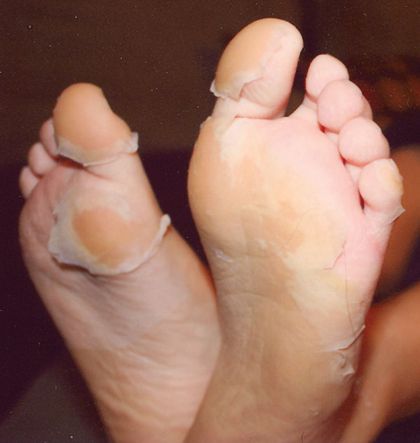
На 3-6 сутки появляются высыпания на туловище и конечностях (сыпь различного характера – пятнисто-папулёзная, мелкопятнистая, мелкоточечная, петехиальная, эритематозная с тенденцией к слиянию; после разрешения оставляет шелушение).
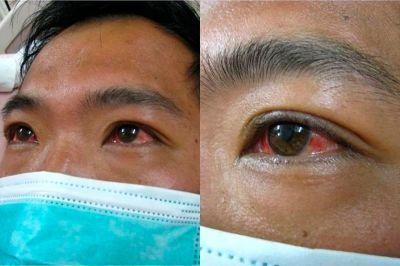
При развитии желтухи на 3-5 день появляется желтушное окрашивание кожи различной интенсивности, иктеричность (желтушность) склер, темнеет моча.
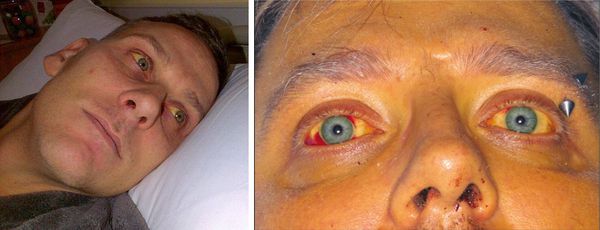
Характерным признаком является выраженная болезненность икроножных мышц, особенно при надавливании на них, а также ограничение подвижности больного из-за боли. Периферические лимфоузлы не изменяются. Со стороны сердечно-сосудистой системы наблюдается тахикардия, понижение артериального давления, глухость сердечных тонов. Возможно развитие ринофарингита и пневмонии.
К 3-4 дню увеличиваются размеры печени и селезёнки, из-за кровоизлияний появляются боли в животе. При фарингоскопии наблюдается умеренная гиперемия слизистой оболочки ротоглотки, иногда энантема (сыпь на слизистых оболочках), язык сухой, покрыт жёлто-коричневым налётом. Характерна олигоанурия (снижение количества выделяемой мочи), тёмная моча, болезненность при поколачивании по поясничной области.
Для заболевания при отсутствии адекватного лечения характеры рецидивы (через 2-7 дней нормальной температуры тела возобновление клинических проявлений) и обострения (на фоне течения заболевания усиление клинической симптоматики).
После болезни характерна длительная астения (нервно-психическая истощённость), мышечная слабость (резидуальные явления), возможно формирование хронической почечной недостаточности.
Лептоспироз у беременных протекает крайне тяжело: возникает высокий риск выкидыша, острой почечной недостаточности, ДВС-синдрома и смертельного исхода. [1] [2] [4]
Патогенез лептоспироза
Входные ворота — кожа с нарушением её целостности, слизистые оболочки ЛОР-органов, глаз, желудочно-кишечного тракта. В месте внедрения изменений не наблюдается (без первичного аффекта). Лимфогенно возбудитель пробирается в регионарные лимфатические узлы (опять же без воспалительных изменений) и далее гематогенно (через кровь) разносится во все органы и ткани, где наблюдается развитие и накопление лептоспир. Это время соответствует инкубационному периоду (то есть нет никакой симптоматики).
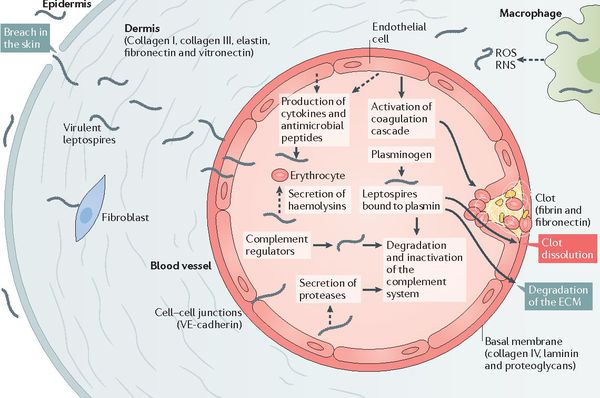
После мнимого благополучия происходит вторичный выброс лептоспир и их токсинов в кровь (при разрушении первичным звеном иммунной системы), что обуславливает начало клинических проявлений заболевания. Яды и продукты жизнедеятельности лептоспир воздействуют на стенку капилляров, что повышает их проницаемость и нарушает функционирование. Глобальный капилляротоксикоз ведёт к возникновению геморрагического синдрома (избыточной кровоточивости). Возникают кровоизлияния в надпочечники, что ведёт к острой надпочечниковой недостаточности.
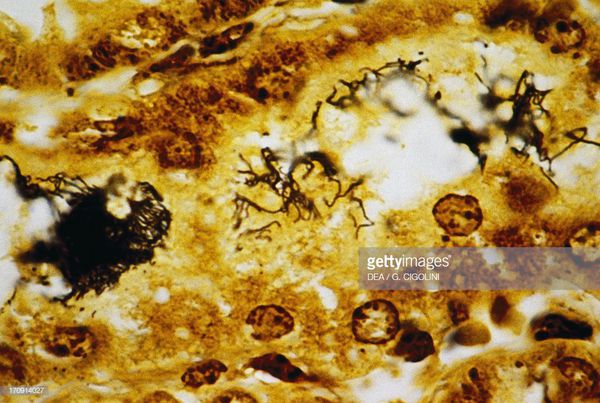
Появление желтухи обусловлено отёком, деструктивно-некротическими поражениями паренхимы (ткани печени) и распадом эритроцитов посредством гемолизинов. В почках повреждается эпителий почечных канальцев и всех структурных слоёв, что проявляется нарушением образования и экскреции мочи, доходя до стадии острой почечной недостаточности. Иногда происходит проникновение лептоспир через гематоэнцефалический барьер и развитие бактериального поражения оболочек мозга (формирование менингита). Поражаются скелетные мышцы (рабдомиолизис), особенно икроножные. Через 4-6 недель при благоприятном течении формируется иммунная защита и происходит элиминация (устранение) возбудителя. Хронизация инфекции не характерна. [2] [4]
Классификация и стадии развития лептоспироза
По степени тяжести:
- тяжелый (выраженная желтушное окрашивание кожи, тромбогеморрагический синдром, острая почечная и надпочечниковая недостаточность, менингит, часто так называемый синдром Вайля — лептоспироз с сильной лихорадкой, выраженным синдромом общей инфекционной интоксикации, снижением гемоглобина и синдромом нарушения пигментного обмена);
- средней тяжести;
- лёгкой степени тяжести.
По клинической форме:
- типичная;
- геморрагическая;
- желтушная;
- ренальная (почечная);
- менингеальная;
- смешанная.
Классификация по МКБ-10:
- А27.0 Лептоспироз желтушно-геморрагический;
- А27.8 Другие формы лептоспироза;
- А27.9 Лептоспироз неуточнённый.
По наличию осложнений:
- без осложнений;
- с осложнениями (инфекционно-токсический шок, острая почечная недостаточность, острая надпочечниковая недостаточность, ДВС-синдром и другие). [1][5]
Осложнения лептоспироза
- острая почечная недостаточность (олигоурия, анурия, рост уровня креатинина);
- менингит, менингоэнцефалит, полиневрит;
- миокардит;
- пневмония;
- ирит, увеит, иридоциклит (глазные осложнения);
- отит (воспаление уха);
- у детей может наблюдаться повышение артериального давления, холецистит и панкреатит;
- синдром Кавасаки (развитие миокардита, сопровождающегося водянкой желчного пузыря, экзантемой, покраснением и припухлостью ладоней и подошв с последующей десквамацией кожи). [1][2]
Диагностика лептоспироза
- клинический анализ крови (нейтрофильный лейкоцитоз со сдвигом влево, лимфопения, анэозинофилия, повышение СОЭ, анемия, тромбоцитопения);
- общий анализ мочи (анурия, протеинурия, цилиндрурия, лейкоцитурия, эритроцитурия);
- биохимический анализ крови (билирубинемия преимущественно за счёт непрямой фракции, снижение протромбинового индекса, повышение АЛТ, АСТ, КФК-ММ, ЛДГ общ, ЩФ, креатинина, СРБ);
- люмбальная пункция при менингите (цитоз до 500 кл в 1 мкл, нейтрофильный плеоцитоз, повышение белка);
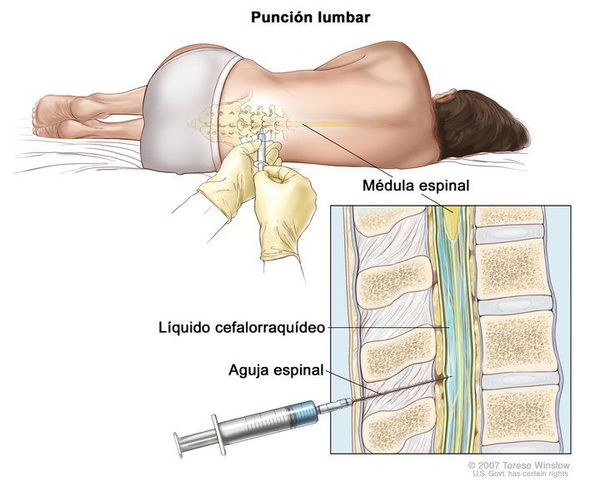
- бактериальный посев на листерии (материал — кровь, моча, ликвор на среды с добавлением 5 мл воды и 0,5 мл сыворотки кролика — среда Терского);
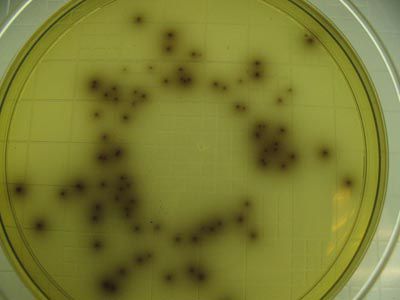
- пассажи на животных;
- серологические иммунологические реакции (РСК, РНГА, РНИФ, РМА, ИФА и другие);
- ПЦР диагностика;
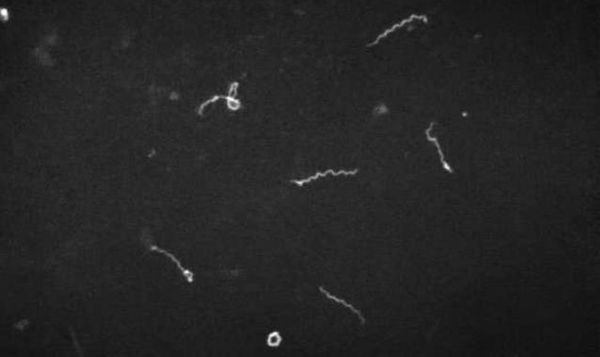
- микроскопия в тёмном поле (материал — кровь, ликвор, моча);
- биопсия икроножных мышц с последующим серебрением биоптата;
- ЭКГ (диффузные поражения). [2][4]
Лечение лептоспироза
Место лечения — инфекционное отделение больницы, отделение реанимации и интенсивной терапии (ОРИТ).
Режим — палатный, постельный.
Диета № 7 или № 2 по Певзнеру (с ограниченим Na+ и контролем жидкости).
В виду выраженной аллергизации, полиорганного характера патологии незамедлительно показано введение стандартных доз глюкокортикоидов и последующая незамедлительная антибиотикотерапия (наиболее эффективна в первые трое суток заболевания). Могут быть применены препараты пенициллина, тетрациклиновая группа, фторхинолоны. Этиотропное лечение вначале должно проводиться под непрерывным контролем медицинского персонала, так как возможно развитие реакции Яриша — Герксгеймера (массивный бактериолизис и, как следствие, инфекционно-токсический шок).
При отсутствии антибиотиков возможно введение специфического гамма-глобулина на фоне десенсибилизации.
Патогенетически обосновано назначение глюкокортикостероидов, переливание плазмы, гепаринотерапия (при развитии ДВС-синдрома), сердечных гликозидов, вазопрессоров, гипербарической оксигенации, мочегонных энтеросорбентов. При ухудшении состояния больной переводится в ОРИТ, проводиться перитонеальный диализ.
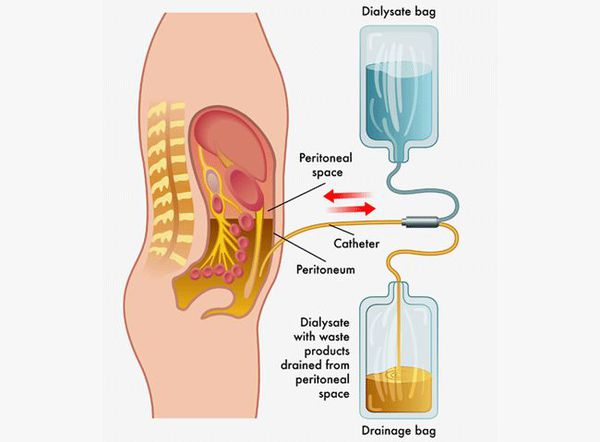
Выписка из стационара осуществляется после нормализации температуры тела, клинического состояния и лабораторных показателей. За реконвалесцентами осуществляется динамическое наблюдение в течении шести месяцев с периодическими (раз в два месяца) осмотрами врачом-инфекционистом и лабораторным обследованием. [1] [3]
Прогноз. Профилактика
Прогноз при своевременно начатой терапии в случаях средней и лёгкой степени тяжести относительно благоприятный, при развитии тяжёлого течения заболевания и осложнений возможен летальный исход.
Меры профилактики и противоэпидемические мероприятия:
- проведение борьбы с грызунами (дератизация);
- вакцинация восприимчивых домашних животных, спец. работников;
- соблюдение рекомендаций по купанию, использование защитной одежды;
- контроль за объектами централизованного водоснабжения;
- санитарно-гигиеническое просвещение населения. [1][4]
, MD, FACP, Charles E. Schmidt College of Medicine, Florida Atlantic University;
, MD, Wellington Regional Medical Center, West Palm Beach
Last full review/revision February 2017 by Larry M. Bush, MD, FACP; Maria T. Perez, MD
Порядок бактерий Spirochaetales отличается спиральной формой микроорганизмов. Они слишком тонкие, чтобы их разглядеть, используя обычный микроскоп, но их можно рассмотреть, используя микроскопию темного поля. Есть 3 рода: Treponema, Leptospira, а также Borrelia.
Лептоспироз – зооноз, характерный для многих домашних и диких животных, может вызвать бессимптомную болезнь или серьезное, даже смертельное заболевание. В США заражения людей регистрируются редко.
Животные-носители с хронической почечной инфекцией, – как правило крысы, собаки, крупный рогатый скот, лошади, овцы, козы и свиньи, – являются постоянным резервуаром Leptospira в природе. Эти животные могут выделять лептоспиры с мочой в течение многих лет. Собаки и крысы, вероятно, являются распространенными источниками инфицирования человека.
Человек инфицируется при прямом контакте с зараженной мочой или тканью или косвенно контактом с загрязненной водой или почвой. Кожа со ссадинами и открытые слизистые оболочки (конъюнктивальная, носовая, ротовой полости) являются обычными путями заражения. Лептоспироз может быть производственным заболеванием (например, для фермеров или работников канализационных систем и скотобоен), но в США большинство пациентов заражаются случайно данным заболеванием во время активного отдыха (например, плавая в загрязненной пресной воде). За пределами США вспышки этого заболевания регистрировались после сильных дождей или наводнений.
О случаях лептоспироза необходимо сообщать в ЦКЗ. Известно, что от 40 до 100 случаев заражения в год происходит в США главным образом поздним летом и ранней осенью. Поскольку отличительных клинических симптомов не хватает, вероятно, гораздо больше случаев не диагностируется и не регистрируется.
Клинические проявления
Инкубационный период колеблется от 2 до 20 (обычно 7–13) дней.
Лептоспироз является двухфазным заболеванием.
Септическая фаза начинается резко с возникновением головной боли, с выраженной болью в мышцах, ознобом, лихорадкой, кашлем, фарингитом, болью в груди и, у некоторых пациентов кровохарканьем. На 3-й или 4-й день обычно появляется выраженная инъекция сосудов конъюнктивы. Спленомегалия и гепатомегалия нехарактерны. Эта фаза длится 4–9 дней, с повторяющимся ознобом и жаром, который часто бывает > 39 ° C. Затем температура спадает.
2-я или иммунная фаза происходит между 6-м и 12-м днем болезни, коррелирует с появлением антител в сыворотке. Лихорадка и более ранние признаки возвращаются, и может развиться менингит. Иридоциклит, неврит зрительного нерва и периферическая невропатия развиваются редко.
Приобретенный во время беременности лептоспироз даже во время периода выздоровления может вызвать задержку развития плода.
Синдром Вейла (желтушный лептоспироз) является тяжелой формой болезни с желтухой и, обычно с азотемией, анемией, нарушением сознания и продолжающейся лихорадкой. Начало похоже на менее тяжелые формы. Однако затем развиваются геморрагические проявления, которые происходят из-за повреждения капилляров и включают носовое кровотечение, петехии, пурпуру и кровоизлияния, но редко прогрессируют до субарахноидального кровоизлияния, кровоизлияния в надпочечники или кишечного кровотечения. Может наблюдаться тромбоцитопения. Признаки гепатоцеллюлярной и почечной дисфункции появляются с 3-го по 6-й день. Почечные нарушения включают протеинурию, пиурию, гематурию и азотемию. Гепатоцеллюлярное поражение минимально и восстановление полное.
При безжелтушных формах летальных исходов не наблюдается. Смертность при желтухе составляет 5–10%; она выше у пациентов > 60 лет.
Диагностика
Подобные симптомы могут быть причиной вирусного менингоэнцефалита, гемолитической лихорадки с почечным синдромом хантавирусной природы, других инфекций, вызванных спирохетами, гриппа и гепатита. Наличие двухфазной болезни может помочь дифференцировать лептоспироз.
Лептоспироз нужно подозревать у любого пациента с лихорадкой неизвестного происхождения, если он мог попасть в очаг лептоспироза.
У пациентов с подозрением на лептоспироз должны быть проведены анализы на гемокультуры, титры антител острой фазы и периода выздоровления (3–4 нед), общий анализ крови, биохимия сыворотки и тесты функции печени.
Менингеальные проявления определяют необходимость люмбальной пункции; количество клеток в ЦСЖ составляет 10–1 000/мкл (обычно 500/мкл), с преобладанием мононуклеарных клеток. Глюкоза ЦСЖ в норме; белок 100 мг/дл. Уровни билирубина ЦСЖ выше, чем уровни билирубина сыворотки.
У большинства пациентов количество лейкоцитов периферической крови в норме или немного повышено, но у тяжелобольных пациентов с желтухой может достигнуть 50 000/мкл. Присутствие > 70% нейтрофилов помогает дифференцировать лептоспироз от вирусных болезней. Билирубин сыворотки повышен пропорционально к увеличению в сыворотке аминотрансферазы. У пациентов с желтухой уровни билирубина обычно 20 мг/дл ( 342 ммоль/л), но могут достигать 40 мг/дл (684 ммоль/л) при тяжелой инфекции.
Лептоспироз подтверждается, если лептоспиры выделяются из клинических образцов или наблюдаются в жидкостях или тканях. Результаты посевов крови и СМЖ, скорее всего, будут положительными в течение первой недели инфекции, когда лептоспиры уже могут там присутствовать и еще до того, как будут обнаружены антитела; результаты посевов образцов мочи, вероятно, будут положительными в течение 1–3 недель после начала болезни. Лаборатория должна быть уведомлена о подозрении на лептоспироз, поскольку в этом случае необходимы специальные среды и пролонгированная инкубация культуры.
Лептоспироз также можно подтвердить с помощью одного из следующих исследований:
Титр специфических антител к Leptospira в реакциях агглютинации увеличивается более чем в 4 раза (реакция микроагглютинации парных сывороток, взятых с промежутком ≥ 2 недели).
Когда доступен только один образец, титр ≥ 1:800 у больных с типичными симптомами и признаками (или ≥ 1:400 или даже ≥ 1:100 в тех регионах, где распространенность лептоспироза низкая).
Молекулярные исследования, такие как метод ПЦР, также могут быстро подтвердить диагноз на ранней стадии болезни. Иммуноферментный анализ (ИФА) антител IgM позволяет обнаружить инфекцию в пределах 3-5 дней, но положительные результаты должны быть подтверждены окончательным тестированием (культивирование, реакция микроагглютинации, ПЦР).
[youtube.player]ВОЗ – Всемирная организация здравоохранения
ЖКТ – желудочно-кишечный тракт
МЗ РФ – Министерство здравоохранения Российской Федерации
МКБ-10 – Международная классификация болезней, травм и состояний, влияющих на здоровье 10-го пересмотра
ОКОНХ – Общероссийский классификатор отраслей народного хозяйства
ОАК – общий анализ крови
ОАМ – общий анализ мочи
ОМС – обязательное медицинское страхование граждан
ПМУ – простая медицинская услуга
ПЦР – полимеразная цепная реакция
РМА – реакция микроагглюцинации
РНИФ – реакция непрямой иммунофлюоресценции
РСК – реакция связывания комплемента
ФЗ – Федеральный закон
ЦНС – центральная нервная система
IgM, IgG – иммуноглобулины класс М, иммуноглобулины класс G
Алгоритм лечения
Лечение детей больных лептоспирозом проводится только в условиях стационара. Госпитализации в инфекционные отделения медицинских организаций, оказывающих медицинскую помощь детям с инфекционными заболеваниями, подлежат дети, переносящие заболевание в клинически манифестной форме, с подозрением на лептоспироз, а также с осложнениями болезни.
Принципы лечения больных с лептоспирозом предусматривают одновременное решение нескольких задач:
- Предупреждение дальнейшего развития патологического процесса, обусловленного заболеванием;
- Предупреждение развития и купирование патологических процессов осложнений;
- Предупреждение формирования остаточных явлений, рецидивирующего и хронического течения.
На выбор тактики лечения оказывают влияние следующие факторы:
- Период болезни;
- Тяжесть заболевания;
- Возраст больного;
- Наличие и характер осложнений и сопутствующих заболеваний;
- Доступность и возможность выполнения лечения в соответствии с необходимым видом и условиями оказания медицинской помощи.
Медикаментозная терапия
- Ранняя госпитализация больного (до 3-4 дня болезни);
- Стационарное лечение при всех формах лептоспироза;
- Режим – строгий постельный режим при симптомах поражения почек и печени (до конца периода полиурии или желтухи), далее полупостельный на весь период заболевания);
- Диета – щадящая, стол 5 по Певзнеру, в период олигоанурии исключаются продукты, богатые белком (мясо, рыба, бобовые) и калием (овощи, фрукты).
Этиотропная терапия:
- Рекомендовано всем больным лептоспирозом проведение антибактериальной терапии внутримышечно. Наиболее эффективными в настоящее время остаются препараты пенициллинового ряда.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1++)
Детям больным лептоспирозом назначается бензилпенициллин в в дозе 50-100 тыс. ЕД/кг с интервалом 4-6 часов, при лептоспирозном менингите дозу увеличивают в 2 раза, длительность курса 10-14 дней (в течение всего лихорадочного периода и 2-3 дней нормальной температуры).
Взрослым препарат назначается в зависимости от степени тяжести от 4 до 12 млн. ЕД в сутки, а при менингиальных формах до 16-20 млн. ЕД/сутки. При тяжелой степени тяжести заболевания возможен и более длительный курс. Есть данные и об эффективности полисинтетических пенициллинов (аугментина).
Через 4–6 ч после начала пенициллинотерапии может развиться реакция Яриша–Герксгеймера (повышение температуры, озноб, снижение АД, тахикардия, тошнота, головная боль, боль в мышцах) за счет быстрого высвобождения антигенов, эндотокинов при массивной гибели возбудителя. Это приводит к неконтролируемому иммунному ответу, не является аллергической реакцией и свидетельствует об эффективной инактивации возбудителя. Благоприятнее для выздоровления, если антибактериальная терапия будет начата в первые четверо суток от начала заболевания, в противном случае эффективность лечения ниже.
- Рекомендовано при непереносимости пенициллина применение препаратов тетрациклинового ряда, цефалоспоринов 3 поколения, левомицетина, амикацина внутримышечно.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1+)
Дозы препаратов зависят от возраста и степени тяжести:
- левомицетина сукцинат используют в дозе 30-50 мг/кг в сутки в течение 7 дней (при лептоспирозном менингите);
- препараты тетрациклинового ряда (доксициклин) применяются у детей старше 12 лет и взрослых в дозе 0,1 г 2 раза в сутки курсом 10 дней. Длительность курса 10-14 дней;
- цефалоспорины 3 поколения (цефриаксон) детям до 12 лет в дозе 20-80 мг/кг/сутки в 2 приема (не более 2 г/сутки), старше 12 лет - 1-2 г 2 раза в сутки. Эта группа препаратов является предпочтительной при необходимости проведения повторного курса антитактериальной терапии.
- Рекомендуется при тяжелой степени тяжести лептоспироза у детей старше 8 лет и взрослых ввoдить противолептоспирозный гетерогенный иммуноглобулин после предварительной десенсибилизации.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1+)
В первый день вводят 0,1 мл разведенного (1:10) иммуноглобулина под кожу, через 30 мин. под кожу вводят 0,7 мл разведенного (1:10) иммуноглобулина и еще через 30 мин. — 10 мл неразведенного иммуноглобулина внутримышечно. На 2–3-й день лечения вводят по 5–10 мл (в зависимости от тяжести болезни) иммуноглобулина внутримышечно.
Патогенетическая терапия
- Рекомендовано всем больным лептоспирозом в начальном лихорадочном периоде проводить дезинтоксикационную терапию с использованием препаратов различных лекарственных групп, выбор препаратов и объем данной терапии зависит от степени тяжести заболевания.
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2+)
Введение излишней жидкости парентерально чревато опасностью развития отека легких и мозга. Общее количество жидкости, вводимой парентерально рассчитывается из расчета физ. потребностей + патологические потери (с учетом лихорадки, одышки, рвот, жидкого стула и др.) и с особенной осторожностью при развитии почечной недостаточности.
Инфузионно-дезинтоксикационная терапия проводится с использованием внутривенно капельно кристаллоидных растворов (5% декстрозы, 1,5% меглюмина натрия сукцината, 0,9% натрия хлорида) в дозе 10 мл/кг, электролитов (калия хлорид, кальция хлорид), способствующих восстановлению гомеостаза, длительность курса 5-10 дней.
- Рекомендовано в олигоанурическом периоде продолжение дезинтоксикационной терапии, борьба с азотемией, коррекция водно-электролитного баланса и кислотно-щелочного состояния (КЩС) крови, коррекция ДВС-синдрома, предупреждение и лечение осложнений (отек мозга, отек легких, разрыв капсулы почек, кровоизлияния в жизненно важные органы, бактериальные).
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 3)
- Рекомендовано с целью коррекции уремической интоксикации осторожное промывание желудка и кишечника 2% содовым раствором; внутривенные инфузии 10% глюкозы с инсулином, 0,9% раствора хлорида натрия, аскорбиновой кислоты, при тяжелых формах - 10-20% раствора альбумина; прием энтеросорбентов (смекта, полифепан, энтеросгель); для снижения белкового катаболизма ингибиторы протеаз, парентеральное питание (интралипид, нефрамин).
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 3)
В период олигоурии не вводятся коллоидные растворы декстрана (реополиглюкин, полиглюкин, реоглюман), с осторожностью вводят растворы гидрооксиэтилкрахмала (ГЭК) при выраженной тромбоцитопении, ГКС (кроме случаев коллапса, отека мозга и легких).
- Рекомендовано при выраженных нарушениях функции печени проведение метаболической терапии, направленной на улучшение тканевого обмена, стабилизацию клеточных мембран и снижение цитолиза гепатоцитов путем использования одного из перечисленных антигипоксантов и гепатопротекторов (Инозин - 200 мг внутривенно капельно 1 раз в день, курс 5-7 дней, Глицирризиновая кислота+фосфолипиды – детям старше 12 лет 1 тб 2-3 раза в сутки, Витамин Е – 200 г 2 раза в сутки, Тиоктовая кислота – детям старше 6 лет 12-24 мг 2-3 раза в сутки), а также растительных гепатопротекторов (экстракт плодов расторопши пятнистой - 0,2 г 2-3 раза в сутки, экстракт листьев артишока 0,2 г 2-3 раза в сутки). Длительность курса пероральных препаратов с гепатопротекторным и антиоксидантным действием 3-4 недели.
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2+)
Использование препаратов этой группы возможно при отсутствии выраженного синдрома холестаза.
- Рекомендовано больным с желтушной формой лептоспироза проведение терапии, направленной на нормализацию функции желчеобразования и желчевыведения с использованием спазмолитиков и желчегонных препаратов внутрь (Дротаверин - 10-20 мг в зависимости от возраста 1-2 раза в сутки, Папаверин 5-20 мг в зависимости от возраста 2-3 раза в сутки, Артишока листьев экстракт - 0,2 г 3 раза в сутки, Урсодезоксихолевая кислота - 10 мг/кг/сут 1 раз в сутки, Холагол - 15 мг 3 раза в сутки). Длительность курса 2-3 недели.
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2+)
- Рекомендуется при отсутствии эффекта от внутривенной инфузионной терапии, с целью борьбы с ИТШ назначение глюкокортикостероидов в эквивалентных преднизолону дозах – 10-30 мг/кг/сутки парентерально.
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2+)
Пациенты с признаками ИТШ подлежат лечению в условиях отделения реанимационно-интенсивной терапии, которое должно быть начато своевременно и проводиться в соответствии со стандартами по интенсивной терапии инфекционных больных. С целью восстановления ОЦК вводят глюкозо-солевые растворы и коллоиды (желатиноль, СЗП, альбумин) в изоволемическом режиме (3:1); для оптимизации гемодинамики глюкокортикостероиды (преднизолон) в разовой дозе от 2-3 до 6 мг/кг массы, при отсутствии эффекта или при шоке III ст. - допамин (0,5% или 4% по 5 мл), для коррекции КЩС буферные солевые растворы и 4% раствор гидрокарбоната натрия, для купирования ДВС-синдрома показаны ингибиторы протеаз и фибринолиза (5% раствор эпсилон - аминокапроновой кислоты по 250 мг два раза в сутки, этамзилат 250 мг/сутки; апротинин 1-2-5 тыс. ЕД/сутки, введение каждые 3-4 часа.), кислородотерапия, подключение ИВЛ. Мочегонные препараты рекомендуются только после нормализации гемодинамики, предпочтение отдают петлевым диуретикам (фуросемид 0,5-1 мг/кг). Купирование психомоторного возбуждения проводят седативными препаратами: оксибутират натрия 100 мг/кг в/м или в/в в 30-50,0 мл раствора 5% глюкозы медленно, возможно в сочетании с диазепамом 10-20 мг внутримышечно 2-3 раза в сутки. Купирование гипокалиемического алколоза проводят внутривенным капельным введением препаратов калия (до 6 г калия хлорида/сут при отсутствии энтерального поступления.
- Рекомендовано при неэффективности консервативных мероприятий проведение экстракорпорального гемодиализа, необходимость в котором может возникнуть на 8-12 день болезни.
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2)
Показаниями к гемодиализу являются олигоанурия более 3-4 дней или анурия в течение суток, токсическая энцефалопатия с явлениями начинающегося отека мозга и судорожным синдромом, начинающийся отек легких на фоне олигоанурии. Также учитываются лабораторные показатели: азотемия – мочевина более 26-30 ммоль/л, креатинин более 700-800 мкмоль/л; гиперкалиемия – 6,0 ммоль/л и выше; ацидоз с ВЕ – 6 ммоль/л и выше, рН 7,25 и ниже. Определяющими показаниями являются клинические признаки уремии, т.к. даже при выраженной азотемии, но умеренной интоксикации и олигурии, лечение больных с ОПН возможно без гемодиализа. Противопоказаниями к гемодиализу являются ИТШ декомпенсированный, геморрагический инсульт, геморрагический инфаркт аденогипофиза, массивное кровотечение, спонтанный разрыв почки.
Симптоматическая терапия
- Рекомендовано при выраженной лихорадке применение жаропонижающих средств – Ибупрофена, Парацетамола в дозе 0,2-0,25 г 2-3 раза в сутки до нормализации температуры
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2+)
- Рекомендовано при развитии любых аллергических проявлений назначение десенсибилизирующих средств - Кальция глюконат 2 г 3 раза в сутки, Дифенгидрамин 5-15 мг 2 раза в сутки, Цетиризин 2,5-10 мг 1-2 раза в сутки, Лоратадин 5-10 мг 1 раз в сутки. Длительность курса 7-14 дней.
Уровень убедительности рекомендаций А (уровень достоверности доказательств - 1)
- Рекомендовано при развитии различных дисфукций ЖКТ проведение терапии, направленной на ее нормализацию (борьбу с поносом, профилактику запоров,). В зависимости от клинической симптоматики используются как препараты стимулирующие моторику ЖКТ, слабительные (Домперидон 10-15 мг 2 раза в сутки внутрь, Метоклопрамид детям 2-6 лет в дозе 0,5-1 мг/кг/сут, старше 6 лет - 5-10 мг 1-3 раза в сутки внутримышечно, Лактулоза 10-30 мл/сутки внутрь), так и энтеросорбенты (активированный уголь 1-3 г, смектит диоктаэдрический, лигнин гидролизный – 0,5-0,7 г 1-2 раза в сутки). Длительность курса 3-5 дней.
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2+)
- Рекомендовано назначение ферментов поджелудочной железы и биопрепаратов, учитывая курс проводимой антибактериальной терапии (панкреатин, 0,2-0,3 г внутрь 3 раза в сутки, во время еды, длительность курса 10-15 дней; Бифидобактерии бифидум 5 доз 3 раза в день, а также другие препараты продуцирующие молочную кислоту, длительность курса 2-3 недели).
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2+)
В зависимости от выраженности симптомов и синдромов могут быть использованы и другие медикаментозные средства, симптоматической терапии (отхаркивающие и т.д.).
Иммуномодулирующая и иммунокорригирующая терапия
- Рекомендовано, учитывая развитие выраженного постинфекционного астенического синдрома, вторичного иммунодефицита, назначение иммунокорригирующей терапии, направленной на активацию Т-клеточного иммунитета и активацию интерфероногенеза - аскорбиновой кислоты, меглюмина акридонацетат детям старше 4 лет в дозе 6мг/кг внутримышечно с интервалом между инъекциями 24-48 часов №5-10, тилорон детям старше 7 лет в дозе 0,06 г внутрь 1 раз в день с интервалом 24-48 часов № 5.
Уровень убедительности рекомендаций C (уровень достоверности доказательств - 3)
Назначение иммуномодулирующих препаратов целесообразно при затянувшемся синдроме цитолиза и выявлении выраженных нарушений иммунограммы, в том числе и Т-клеточном дефиците.
Перечень лекарственных препаратов для медицинского применения, зарегистрированных на территории Российской Федерации, используемых для лечения детей больных лептоспирозом
Лекарственная группа
Лекарственные средства
Показания
Уровень* доказательности
Клинические проявления лептоспироза у пациентов старше 8 лет
Пенициллины, чувствительные к бета-лактамазам
Клинические проявления лептоспироза
Амоксициклин в комбинации с ингибиторами ферментов клавулановая кислота
Клинические проявления лептоспироза
Клинические проявления лептоспироза
Клинические проявления лептоспироза
Иммуноглобулин гетерогенный противолептоспирозный
Иммуноглобулин гетерогенный противолептоспирозный
Клинические проявления тяжелой формы лептоспироза у пациентов старше 8 лет
Клинические проявления тяжелой формы лептоспироза
Растворы, влияющие на водно-электролитный баланс
С целью дезинтоксикации при тяжелой форме токсокароза с осложнениями
С целью дезинтоксикации при тяжелой форме токсокароза с осложнениями
С целью дезинтоксикации при тяжелой форме токсокароза а с осложнениями
С целью дезинтоксикации при тяжелой форме токсокароза с осложнениями
Другие ирригационные растворы
С целью дезинтоксикации при тяжелой форме токсокароза с осложнениями
Восполнение электролитных нарушений
Восполнение электролитных нарушений
Аскорбиновая кислота+ Рутозид
Укрепление сосудистой стенки, уменьшение ломкости и проницаемости капилляров
Дисбиоз кишечника с развитием диспепсических проявлений на фоне лептоспироза
Адсорбирующие кишечные препараты
С целью дезинтоксикации и как антидиарейное и цитопротективное средство
С целью дезинтоксикации и как антидиарейное и цитопротективное средство
Производные
пропионовой
кислоты
Читайте также:


