Левофлоксацин при дисбактериозе кишечника
Больше всего я не люблю писать отзывы о лекарствах. Но когда жизнь вынуждает их принимать, почему бы и не написать?! Тем более, что эта информация может оказаться полезной кому-то ещё!

Впервые о "Левофлоксацине" я услышала на приёме у терапевта в частной медицинской клинике ОСНОВА. Мне диагнозцировали острый бронхит с подозрением на внебольничную пневмонию!
Доктор отправил меня на рентген, дабы подтвердить или опровергнуть диагноз (внебольничная пневмония) и сказал, что в случае подтверждения назначит ещё один антибиотик (тогда я уже пила "Зиннат") - "Левофлоксацин".

Но в тот день с "Левофлоксацином" мы так и не познакомились - из "Основы" я ушла с увеличенной дозировкой "Зинната", а также внушительным списком дополнительных препаратов, которые мне надлежало принимать!

Однако спустя восемь дней после приема "Зинната" моё состояние не улучшилось, а наоборот стало ухудшаться!
Попасть на приём к своему терапевту в "Основе" я не смогла - всё время было занято, а потому в срочном порядке я отправилась в клинику "21 век", где меня принял другой специалист.

Послушав мои лёгкие и посмотрев на тот большой список лекарств, которые я принимала, доктор вздохнул.
Поставить мне диагноз "пневмония" без нового рентгена он не решился, но сказал, что всё же очень похоже на пневмонию!
Далее врач высказал предположение, что в день, когда мне делали рентген, у меня был так называемый "период окна", когда пневмония уже есть, но на снимке её ещё не видно.
Впрочем, это не стало для меня новостью - тоже самое говорил мне и терапевт из "Основы", который посмотрев заключение и снимки, всё же не решился исключить пневмонию и написал в диагнозе помимо "острого бронхита" ещё и "внебольничную пневмонию" под вопросом!

"Так, отменяем "Зиннат", - сказал врач из "21 века" с большой долей уверенности в голосе, - и начинаем пить другой антибиотик!".
"Какой?" - печально спросила я.
И тут же услышала знакомое название: "Левофлоксацин!".

Тот факт, что два абсолютно разных специалиста, не совещаясь между собой, назначили мне один и тот же антибиотик, меня порадовал!

Но на этом мои радости закончились. ;(
Итак, я начала приём "Левофлоксацина"!
О том, по какой схеме я принимала "Левофлоксацин" и в каких дозировках, я писать не буду, дабы мои читатели не стали заниматься самолечением. Скажу только, что дозировки были максимально высокими! А вместе с ними пришли и побочные эффекты.

Вообще говоря о побочных эффектах, стоит отметить, что их у "Левофлоксацина" очень много и затрагивают они самые разные системы жизнедеятельности организма!

У меня была довольно сильная интоксикация - возможно, конечно, дело было не только в "Левофлоксацине", а во всем "коктейле" препаратов, которые я принимала.
Но всё же я грешу именно на "Левофлоксацин", так как "ломать" меня начинало примерно через час после его приёма, а другие препараты я употребяла уже позже и после них такой реакции не было!
Я даже думала снизить дозировку, но врач сказал, что этого делать нельзя: ему очень не нравились мои лёгкие и он полагал, что уменьшение дозировки могло воспрепятствовать появлению должного эффекта и сбить курс на выздоровление!
Впрочем, мне был предложен вариант облегчения ситуации - вызвать скорую и отправиться в Боткинскую больницу (г. Санкт-Петербург), где помимо лечения антибиотиками мне ставили бы капельницы для снятия интоксикации. Но от этого варианта я была вынуждена отказаться, так как дома меня ждала маленькая дочка, которую совершенно не с кем было оставить!
Впрочем, по мере уменьшения дозировки препарата (7 дней я принимала "Левофлоксацин" в максимально допустимой дозировке, 3 дня в уменьшенной), улучшилось и моё самочувствие: из "зомби" я начала превращаться в человека! :)
Да, тем, кому волей судьбы придется принимать "Левофлоксацин" хочу дать дельный совет: пейте его только на сытый желудок и запивайте большим количеством жидкости!
Проверено на себе - когда принимаешь "Левофлоксацин" после плотного завтрака или ужина, то чувствуешь себя лучше (желудок меньше болит, кости не так сильно ломит, общее состояние более бодрое), нежели когда поешь совсем чуть-чуть.

Почки! Это ещё один момент, на котором мне бы хотелось заострить внимание. Поскольку "Левофлоксацин" выводится из организма именно почками, то людям, страдающим заболеваниями почек, нужен особый режим дозирования!
И это принципиально важно!
Касательно меня - я поделюсь своей личной историей. За день до начала приёма "Левофлоксацина" я сдавала анализ крови (среди прочих показателей был и креатинин).
Креатинин (один из главных показателей, отображающих работу почек) на тот момент у меня был в норме!

Однако спустя 10 дней приема данного препарата креатинин резко подскочил - до 100; при этом верхнее референсное значение (для женщин) согласно нормам лаборатории, в которой был выполнен анализ, составяло 88!
При этом я хочу заметить, что я - человек, у которого, слава Богу, нет существенных проблем с почками; конечно, за исключением нефроптоза, но этот диагноз означает опущение почки (или почек), а не говорит о её (их) функционировании.
Людям, у которых есть заболевания именно самих почек (например, отклонения в работе чашечно-лоханочной системы) и которые, возможно, живут с диагнозом "почечная недостаточность", нужно быть очень аккуратными с "Левофлоксацином"!
Впрочем, я не могу удержаться от ещё одного маленького комментария: терапевт из "Основы", который лечил этим препаратом мою пневмонию, упомянул, что урологи тоже любят "Левофлоксацин" и используют его при лечении пиелонефрита! Но опять же, смотрим на дозировки - при пиелонефрите дозировка одна, а при пневмонии совершенно другая. И потом где пиелонефрит, а где, например, почечная недостаточность!

Печень. Хотелось бы и на этом органе сделать акцент! Поскольку "Левофлоксацин", увы, "бьёт" и по печени, то обычно вместе с ним назначают препараты для поддержания функции печени. Мне выписали два препарата на выбор - "Гептор" или "Гептрал". Первый препарат был дешевле, второй значительно дороже! В общем, я принимала "Гептор", поскольку в аптеке и так пришлось оставить существенную сумму! :(

Желудочно-кишечный тракт. И о нём я не могу не сказать! ;(
Сначала про желудок. Как только врач из "Основы" услышал про мой хронический гастродуоденит, он тут же назначил мне поддерживающий препарат для желудка. Им стал "Париет"; лекарство очень дорогое, но лично меня другие уже "не берут"! Потому я экономлю на чём только можно, но не на "Париете".

Теперь пришла очередь кишечника. Поскольку "Левофлоксацин" убивает бактерии, то во избежании дисбактериоза заселять организм новыми колониями бактерий надлежит самостоятельно, а точнее при помощи соответствующих препаратов! Мне прописали "Баксет", аргументировав это тем, что он наиболее эффективный. А вообще раньше параллельно с приемом антибиотиков я всегда пила "Линекс"!

В завершении хотелось бы сделать три ремарки!
Первая - знакомый фармаколог сказал, что "Левофлоксацин" это не совсем антибиотик! Поскольку я не врач, то воспроизвести всё то количество терминов, которое я услышала, я, увы, не смогу. Но суть я, тем не менее, уловила: "Левофлоксацин" является синтетическим препаратом, в то время как антибиотики имеют животное происхождение.

Вторая ремарка: и врач из "Основы", и врач из "21 века", говоря о "Левофлоксацине", употребляли ещё одно название - "Таваник". Также и в назначении у меня было написано: "Левофлоксацин (Таваник)". Как я поняла, у этих препаратов одно действующее вещество, но "Таваник" считается оригиналом, а "Левофлоксацин" аналогом.
"Лучше, конечно, купить "Таваник"!" - сказал мне доктор из "Основы", но в аптеке мне почему-то продали "Левофлоксацин", сославшись на то, что "Таваника" нет и "это одно и тоже".

И третья, завершающая, ремарка: в одной научно-медицинской статье, посвященной сравнению препаратов, которыми лечили внебольничную пневмонию, именно "Левофлоксацин" был признан наиболее эффективным!
В исследовательском фокусе в той статье были пациенты, пневмонию которых не получилось вылечить в домашних условиях. Так вот, те из них, которые принимали "Левофлоксацин", имели лучшие показатели, чем те, которые употребляли другие препараты.
Друзья мои, на этом всё!
Я очень надеюсь, что этот мой отзыв окажется для Вас бесполезным и любые болезни обойдут Вас стороной.
А тем, кому уже назначили "Левофлоксацин" и кто хочет узнать об этом препарате побольше, мой отзыв, надеюсь, пригодится! ;)
Желаю всем крепкого здоровья!
Не болейте, друзья!
Благодарю за внимание! :)
P. S. В аптеке (г. Санкт-Петербург), где я покупала "Левофлоксацин", на него требовали рецепт! Без рецепта, как я поняла, его не продают. Потому вооружитесь рецептом на "Левофлоксацин", если Вам всё же придется идти за ним в аптеку!

На данном этапе развития медицины широко используются таблетированные и инъекционные формы антибактериальных средств для лечения инфекционных заболеваний тонкого и толстого кишечника.
Тонкий кишечник состоит из 3-х отделов:
- двенадцатиперстная кишка;
- тонкая кишка;
- тощая кишка.
Инфекционное воспаление тонкого кишечника называется энтерит.
Толстый кишечник состоит из 6-ти отделов:
- слепая кишка с червеобразным отростком (аппендикс);
- восходящая ободочная кишка;
- поперечная ободочная кишка;
- нисходящая ободочная кишка;
- сигмовидная кишка;
- прямая кишка.
Инфекционное воспаление толстого кишечника называется колит.
Антибактериальное лечение применяется при остром инфекционном воспалении вышеперечисленных отделов кишечника.
Возбудителями энтерита и/или колита могут выступать такие микроорганизмы как:
- Бактерии:
- Escherichia coli (кишечная палочка);
- Campylobacter (кампилобактер);
- Clostridium difficile (клостридии);
- Yersinia enterocolitica (иерсинии);
- Shigella dysenteriae, Shigella boydii, Shigella flexneri, Shigella sonnei (шигелла);
- Salmonella (сальмонелла);
- Proteus (протей);
- Klebsiella (клебсиелла);
- Morganella (морганелла);
- Helicobacter pylori;
- paratyphi A, B, C (парагрипп).
- Вирусы:
- аденовирус;
- Rotavirus (ротовирус).
- Простейшие
- Lamblia (лямблии);
- histolytica (дизентерийная амеба).
Лечение антибиотиками
Лечение антибактериальными препаратами кишечных инфекции уже с первых дней дает положительный эффект. Для лечения данных заболеваний пользуются антибиотиками широкого спектра действия или антибиотиками с повышенной чувствительностью к грам-отрицательной флоре, которая и является в большинстве случаев причиной инфекционного колита или энтерита.
К антибиотикам выбора при кишечной инфекции относят:
- Бета-лактамы:
- аминопенициллины:
- ампициллин или амоксициллин таблетки по 0,5 – 0,1 г 2 раза в сутки;
- защищенные пенициллины (амоксициллин + клавулановая кислота) – аугментин или амоксиклав таблетки по 625 – 1250 мг 2 раза в сутки;
- карбапенемы:
- имипинем по 0,25 – 1 г на 1 кг массы тела внутривенно 3 раза в сутки или по 500 – 750 мг внутримышечно 2 раза в сутки (данное лекарственное средство является антибиотиком резерва – назначается либо при отсутствии эффекта от лечения другими антибактериальными препаратами, либо при крайне тяжелой форме кишечной инфекции);
- меропенем по 0,5 – 1г внутривенно 3 раза в сутки (антибиотик резерва);
- цефалоспорины:
- цефамезин по 0,5 г внутривенно или внутримышечно 2 раза в сутки;
- цефтриаксон по 1 – 2 г внутривенно или внутримышечно 1 – 2 раза в сутки;
- цефепим по 0,5 – 1 г внутривенно или внутримышечно 2 раза в сутки. Антибиотик резерва.
- монобактамы:
- азтреонам по 0,5 – 2 г внутривенно или внутримышечно 2 раза в сутки. Антибиотик резерва.
- Макролиды:
- азитромицин таблетки по 0,5 г 1 – 2 раза в сутки.
- кларитромицин таблетки по 0,5 г 2 раза в сутки.
- Аминогликозиды:
- Тетрациклин таблетки по 0,25 – 0,5 г 4 раза в сутки.
- Нитрофураны:
- нифуроксазид таблетки по 0,2 г 4 раза в сутки.
- Фторхинолоны
- ципрофлоксацин таблетки по 0,25 – 0,5 г 2 – 3 раза в сутки, внутривенно капельно по 200 мг 1 – 2 раза в сутки;
- левофлоксацин таблетки по 0,25 – 0,5 г 1 – 2 раза в сутки, внутривенно капельно по 0,25 – 0,75 г 1 раз в сутки;
- гатифлоксацин таблетки по 0,4 г 1 раз в сутки. Антибиотик резерва.
- Гликопептиды:
- ванкомицин в таблетках или внутривенно по 0,5 – 1 г 2 раза в сутки. Антибиотик резерва.
- Метронидазол таблетки по 0,5 г 3 – 4 раза в сутки.
Кратность приема, доза препарата и длительность лечения определяется в индивидуальном порядке Вашим лечащим врачом!

Антибактериальное лечение назначают после определения возбудителя кишечной инфекции путем посева на питательную среду рвотных масс или кала.
| Возбудитель инфекции | Наиболее чувствительная группа антибактериальных средств |
| Кишечная палочка | Фторхинолоны Макролиды Метронидазол |
| Кампилобактер | Макролиды Фторхинолоны |
| Клостридии | Пенициллины Фторхинолоны Аминогликозиды Гликопептиды |
| Иерсинии | Цефалоспорины Карбапенемы Монобактамы |
| Шигелла | Фторхинолоны Карбапенемы Монобактамы Тетрациклины |
| Сальмонелла | Фторхинолоны Цефалоспорины Нитрофураны |
| Протей | Метронидазол Цефалоспорины Фторхинолоны Гликопептиды |
| Клебсиелла | Карбапенемы Монобактамы Аминогликозиды Тетрациклин |
| Mорганелла | Метронидазол Монобактамы Макролиды Нитрофураны |
| Хеликобактерная инфекция | Пенициллины Метронидазол |
| Парагрипп | Цефалоспорины Макролиды |
| Аденовирус | Пенициллины Карбапенемы Тетрациклины Фторхинолоны |
| Ротовирус | Нитрофураны Пенициллины Макролиды |
| Лямблии | Метронидазол Карбапенемы Цефалоспорины |
| Дизентерийная амеба | Метронидазол Макролиды Гликопептиды Аминогликозиды |

Антибиотики для детей
- Амоксициллин таблетки по 500 мг 2 раза в сутки.
- Меропенем по 10 – 40 мг на 1 килограмм массы тела ребенка в сутки внутривенно или внутримышечно.
- Цефамезин по 10 – 20 мг на 1 килограмм массы тела ребенка в сутки внутривенно или внутримышечно.
- Цефтриаксон по 20 – 80 мг на 1 килограмм массы тела ребенка в сутки внутривенно или внутримышечно.
- Цефепим по 50 мг на 1 килограмм массы тела ребенка в сутки внутривенно или внутримышечно.
- Азтреонам по 50 мг на 1 килограмм массы тела ребенка в сутки внутривенно или внутримышечно.
- Азитромицин таблетки по 0,125 – 0,25 г 1 раз в сутки.
- Кларитромицин таблетки по 0,25 г 2 раза в сутки.
- Гентамицин по 5 мг на 1 килограмм массы тела ребенка в сутки внутривенно или внутримышечно. Данный антибактериальный препарат назначается детям только по строгим медицинским показаниям.
- Амикацин по 5 мг на 1 килограмм массы тела ребенка в сутки внутривенно или внутримышечно.
- Нифуроксазид суспензия по 220 – 660 мг (1 – 3 мерных ложечки) 2 – 4 раза в сутки.
- Левофлоксацин таблетки по 0,25 г 2 раза в сутки, внутривенно капельно по 250 мг 1 раз в сутки.
- Ванкомицин по 50 мг на 1 килограмм массы тела ребенка внутривенно 2 раза в сутки.
- Метронидазол таблетки по 0,125 – 0,25 г 2 раза в сутки.
Кратность приема, доза препарата и длительность лечения определяется в индивидуальном порядке Вашим лечащим врачом.
Антибиотики и алкоголь

Во время курс антибактериальной терапии прием алкогольных напитков крайне не желателен. Алкоголь снижает активность антибиотиков, и проводимое лечение остается не эффективным.
Так же идет дополнительная нагрузка на печень и почки, которые выводят лекарственные вещества и алкоголь из организма, вследствие чего может нарушиться их нормальное функционирование.
Антибиотики и микрофлора кишечника
При лечении антибактериальными препаратами кишечных инфекций наряду с патогенной флорой гибнет и микрофлора кишечника. Чтобы предотвратить развитие дисбактериоза с антибиотиками одновременно назначают пробиотики – препараты, которые содержат микроорганизмы микрофлоры кишечника.
Лактив по 1 пакетику, растворенному в ½ стакана теплой воды 2 раза в сутки через 1 час после приема пищи.
Линекс по 1 капсуле 4 раза в сутки между приемами пищи.
Совместно с препаратами кишечной микрофлоры назначают лактулозу – вещество, которое стимулирует развитие необходимой среды в толстом кишечнике, способствующей заселению ее микроорганизмами.
Нормазе, Лактив или Дуфалак по 25 мл утром натощак 1 раз в сутки.
При возникновении тошноты, рвоты, диареи, слабости часто возникает подозрение на отравление или кишечную инфекцию. Это группа заболеваний, объединённых этиологическими, патогенетическими и симптоматическими особенностями.
Патогенные микроорганизмы, вызывающие эту инфекцию, по своему происхождению бывают:
Кишечные инфекции бактериальной и вирусной этиологии занимают больший удельный вес в структуре всех инфекций в кишечнике. На устранение первопричин – возбудителей заболеваний – и направлена терапия.
В зависимости от вида микроорганизма, назначают лечение. Если заболевание бактериальной этиологии, назначается антибактериальный препарат.
Антибиотик при отравлениях и кишечных инфекциях назначают после диагностики заболевания и определения вида возбудителя. Так как большинство микроорганизмов приобрели лекарственную устойчивость, при диагностике вида возбудителя делают тест на определение чувствительности патогенов к антибиотикам.
Врач скажет, какие антибиотики пить при кишечной инфекции в вашей ситуации.
Антибиотики для лечения
Нередки случаи, когда нет возможности вызвать врача. Как определить, какой антибиотик при кишечной инфекции подходит именно вам, мы расскажем и опишем, какие антибактериальные препараты существуют.
В схему лечения входит антибиотик широкого спектра действия:
Большинство антибиотиков применяется для лечения инфекционных заболеваний. Пенициллинами и аминогликозидами лечат ЛОР-органы, ларингиты, трахеиты, бронхиты, плевриты (наличие жидкости в лёгких) и т.д.
А от кишечной инфекции назначают антибиотики из групп цефалоспоринов и фторхинолонов, сульфаниламидов. Редко назначают тетрациклин: в основном только по жизненным показаниям.
В случае возникновения острой инфекции антибактериальный препарат назначают в 100% случаев, в форме инъекций. Современные дозировки препаратов предполагают курс: один укол в день за 7 дней. Антибиотики от кишечной инфекции у взрослых используются все.
Они приобретают все большую популярность. Это препараты, которые уничтожают патогенную флору кишечника, не оказывая влияния на нормофлору.
Антисептики подавляют рост условно-патогенной микрофлоры – стафилококка, протея и других. Назначаются в педиатрической практике или когда есть противопоказания к антибактериальным препаратам:
Антибиотики для детей при кишечной инфекции
Что назначают детям при кишечной инфекции, спрашивает каждая мама. Лечение малышей назначается с большой осторожностью. На первое место встаёт критерий безопасности, затем эффективности.
Для детей производят препараты, действующие в кишечнике, с минимумом побочных явлений. Антибактериальная терапия не оказывают системного влияния.
Список разрешённых к применению препаратов:
При заболеваниях лёгкой степени ребёнок излечивается после применения кишечных антисептиков.
Плюсы и минусы применения антибиотиков при кишечной инфекции
С приёмом лекарств присоединяются побочные заболевания. Молочница у женщин (кандидоз слизистых), дисбактериоз, ассоциированная приёмом антибиотиков диарея (ААД), дисфункция кишечника и другие.
- влияние на причину заболевания;
- быстрое излечение, если подобран эффективный антибиотик;
- подавление влияния токсических веществ на организм;
- уничтожение патогенной микрофлоры.
- наличие противопоказаний;
- влияние на работу организма человека;
- невозможность применения у детей, беременных и кормящих женщин;
- возникновение заболеваний на фоне приёма антибиотиков.
Как правильно пить препараты
Необходимо соблюдать дозировку применения, пропить антибиотики полным курсом. Принимают их не менее 5 дней при кишечной инфекции у детей и не менее 7 дней у взрослых, чтобы не сформировалась устойчивая к антибактериальным препаратам патогенная флора.
- применение через равные промежутки времени или в определённое время;
- применение антибиотиков совместно с пробиотиками.
Отзывы о лечении кишечной инфекции
Антибактериальные препараты как профилактика
Есть не зависящие от человека факторы, порождающие тифы, холеру, дизентерию. Но существуют и гигиенические навыки, соблюдая которые, можно избежать неприятной болезни.
Применяя противомикробные средства – кишечные антисептики – в поездках, путешествиях, можно исключить развитие кишечной инфекции.
Давать антибиотик или нет, особенно ребёнку, зависит от вашего решения. В выборе антибактериального препарата необходимо довериться советам специалистов.
Что понимают под дисбактериозом? Какие методы диагностики являются современными и достоверными? Какие лекарственные препараты применяются при дисбактериозе? Вкишечнике человека находится свыше 500 различных видов микробов, общее количество которых
Вкишечнике человека находится свыше 500 различных видов микробов, общее количество которых достигает 10 14 , что на порядок выше общей численности клеточного состава человеческого организма. Количество микроорганизмов увеличивается в дистальном направлении, и в толстой кишке в 1 г кала содержится 10 11 бактерий, что составляет 30% сухого остатка кишечного содержимого.
В тощей кишке здоровых людей находится до 10 5 бактерий в 1 мл кишечного содержимого. Основную массу этих бактерий составляют стрептококки, стафилококки, молочнокислые палочки, другие грамположительные аэробные бактерии и грибы. В дистальном отделе подвздошной кишки количество микробов увеличивается до 10 7 –10 8 , в первую очередь за счет энтерококков, кишечной палочки, бактероидов и анаэробных бактерий. Недавно нами было установлено, что концентрация пристеночной микрофлоры тощей кишки на 6 порядков выше, чем в ее полости, и составляет 10 11 кл/мл. Около 50% биомассы пристеночной микрофлоры составляют актиномицеты, примерно 25% — аэробные кокки (стафилококки, стрептококки, энтерококки и коринеформные бактерии), от 20 до 30% приходится на бифидобактерии и лактобациллы.
Количество анаэробов (пептострептококки, бактероиды, клостридии, пропионобактерии) составляет около 10% в тонкой и до 20% в толстой кишке. На долю энтеробактерий приходится 1% от суммарной микрофлоры слизистой оболочки.
До 90-95% микробов в толстой кишке составляют анаэробы (бифидобактерии и бактероиды), и только 5-10% всех бактерий приходится на строгую аэробную и факультативную флору (молочнокислые и кишечные палочки, энтерококки, стафилококки, грибы, протей).
Кишечные палочки, энтерококки, бифидобактерии и ацидофильные палочки обладают выраженными антагонистическими свойствами. В условиях нормально функционирующего кишечника они способны подавлять рост несвойственных нормальной микрофлоре микроорганизмов.
Площадь внутренней поверхности кишечника составляет около 200 м 2 . Она надежно защищена от проникновения пищевых антигенов, микробов и вирусов. Важную роль в организации этой защиты играет иммунная система организма. Около 85% лимфатической ткани человека сосредоточено в стенке кишечника, где продуцируется секреторный IgA. Кишечная микрофлора стимулирует иммунную защиту. Кишечные антигены и токсины кишечных микробов значительно увеличивают секрецию IgA в просвет кишки.
Расщепление непереваренных пищевых веществ в толстой кишке осуществляется ферментами бактерий, при этом образуются разнообразные амины, фенолы, органические кислоты и другие соединения. Токсические продукты микробного метаболизма (кадаверин, гистамин и другие амины) выводятся с мочой и в норме не оказывают влияния на организм. При утилизации микробами неперевариваемых углеводов (клетчатки) образуются короткоцепочечные жирные кислоты. Они обеспечивают клетки кишки энергоносителями и, следовательно, улучшают трофику слизистой оболочки. При дефиците клетчатки может нарушаться проницаемость кишечного барьера вследствие дефицита короткоцепочечных жирных кислот. В результате кишечные микробы могут проникать в кровь.
Под влиянием микробных ферментов в дистальных отделах подвздошной кишки происходит деконъюгация желчных кислот и преобразование первичных желчных кислот во вторичные. В физиологических условиях от 80 до 95% желчных кислот реабсорбируется, остальные выделяются с фекалиями в виде бактериальных метаболитов. Последние способствуют нормальному формированию каловых масс: тормозят всасывание воды и тем самым препятствуют излишней дегидратации кала.
В понятие дисбактериоза кишечника входит избыточное микробное обсеменение тонкой кишки и изменение микробного состава толстой кишки. Нарушение микробиоценоза происходит в той или иной степени у большинства больных с патологией кишечника и других органов пищеварения. Следовательно, дисбактериоз является бактериологическим понятием. Он может рассматриваться как одно из проявлений или осложнение заболевания, но не самостоятельная нозологическая форма.
Крайней степенью дисбактериоза кишечника является появление бактерий желудочно-кишечного тракта в крови (бактериемия) или даже развитие сепсиса.
Состав микрофлоры кишечника нарушается при болезнях кишечника и других органов пищеварения, лечении антибиотиками и иммунодепрессантами, воздействиях вредных факторов внешней среды.
Клинические проявления дисбактериоза зависят от локализации дисбиотических изменений.
При дисбактериозе тонкой кишки численность одних микробов в слизистой оболочке тонкой кишки увеличена, а других уменьшена. Отмечается увеличение Eubacterium (в 30 раз), α-стрептококков (в 25 раз), энтерококков (в 10 раз), кандид (в 15 раз), появление бактерий рода Acinetobacter и вирусов герпеса. Уменьшается от 2 до 30 раз количество большинства анаэробов, актиномицетов, клебсиелл и других микроорганизмов, являющихся естественными обитателями кишечника.
Причиной дисбактериоза могут быть: а) избыточное поступление микроорганизмов в тонкую кишку при ахилии и нарушении функции илеоцекального клапана; б) благоприятные условия для развития патологических микроорганизмов в случаях нарушения кишечного пищеварения и всасывания, развития иммунодефицита и нарушений проходимости кишечника.
Повышенная пролиферация микробов в тонкой кишке приводит к преждевременной деконъюгации желчных кислот и потере их с калом. Избыток желчных кислот усиливает моторику толстой кишки и вызывает диарею и стеаторею, а дефицит желчных кислот приводит к нарушению всасывания жирорастворимых витаминов и развитию желчнокаменной болезни.
Бактериальные токсины и метаболиты, например фенолы и биогенные амины, могут связывать витамин В12.
Некоторые микроорганизмы обладают цитотоксическим действием и повреждают эпителий тонкой кишки. Это ведет к уменьшению высоты ворсинок и углублению крипт. При электронной микроскопии выявляется дегенерация микроворсинок, митохондрий и эндоплазматической сети.
Состав микрофлоры толстой кишки может меняться под влиянием различных факторов и неблагоприятных воздействий, ослабляющих защитные механизмы организма (экстремальные климатогеографические условия, загрязнение биосферы промышленными отходами и различными химическими веществами, инфекционные заболевания, болезни органов пищеварения, неполноценное питание, ионизирующая радиация).
В развитии дисбактериоза толстой кишки большую роль играют ятрогенные факторы: применение антибиотиков и сульфаниламидов, иммунодепрессантов, стероидных гормонов, рентгенотерапия, хирургические вмешательства. Антибактериальные препараты значительно подавляют не только патогенную микробную флору, но и рост нормальной микрофлоры в толстой кишке. В результате размножаются микробы, попавшие извне, или эндогенные виды, устойчивые к лекарственным препаратам (стафилококки, протей, дрожжевые грибы, энтерококки, синегнойная палочка).
Клинические проявления чрезмерного роста микроорганизмов в тонкой кишке могут полностью отсутствовать, выступать в качестве одного из патогенетических факторов хронической рецидивирующей диареи, а при некоторых болезнях, например, дивертикулезе тонкой кишки, частичной кишечной непроходимости или после хирургических операций на желудке и кишечнике, приводить к тяжелой диарее, стеаторее и В 12 -дефицитной анемии.
Особенностей клинического течения заболевания у больных с различными вариантами дисбактериоза толстой кишки, по данным бактериологических анализов кала, в большинстве случаев установить не удается. Можно отметить, что больные хроническими заболеваниями кишечника чаще инфицируются острыми кишечными инфекциями по сравнению со здоровыми. Вероятно, это связано со снижением у них антагонистических свойств нормальной микрофлоры кишечника и, прежде всего, частым отсутствием бифидобактерий.
Особенно большую опасность представляет псевдомембранозный колит, развивающийся у некоторых больных, длительно лечившихся антибиотиками широкого спектра действия. Этот тяжелый вариант дисбактериоза вызывается токсинами, выделяемыми синегнойной палочкой Clostridium difficile, которая размножается в кишечнике при угнетении нормальной микробной флоры.
Очень редко наблюдается молниеносное течение псевдомембранозного колита, напоминающее холеру. Обезвоживание развивается в течение нескольких часов и заканчивается летальным исходом.
Таким образом, оценка клинической значимости дисбиотических изменений должна основываться прежде всего на клинических проявлениях, а не только на результатах исследования микрофлоры кала.
Диагностика дисбактериоза представляет собой сложную и трудоемкую задачу. Для диагностики дисбактериоза тонкой кишки применяют посев сока тонкой кишки, полученного с помощью стерильного зонда. Дисбактериоз толстой кишки выявляют с помощью бактериологических исследований кала.
Микробная флора образует большое количество газов, в том числе водорода. Это явление используют для диагностики дисбактериоза. Концентрация водорода в выдыхаемом воздухе натощак находится в прямой зависимости от выраженности бактериального обсеменения тонкой кишки. У больных с заболеваниями кишечника, протекающими с хронической рецидивирующей диареей и бактериальным обсеменением тонкой кишки, концентрация водорода в выдыхаемом воздухе значительно превышает 15 ppm.
Для диагностики дисбактериоза применяют также нагрузку лактулозой. В норме лактулоза не расщепляется в тонкой кишке и метаболизируется микробной флорой толстой кишки. В результате количество водорода в выдыхаемом воздухе повышается (рис. 1).
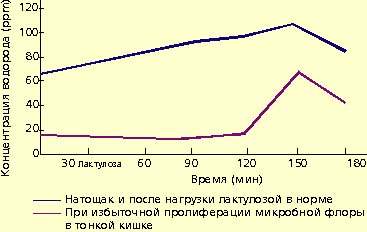 |
| Рисунок 1. Концентрация водорода в выдыхаемом воздухе |
Наиболее частыми бактериологическими признаками дисбактериоза толстой кишки являются отсутствие основных бактериальных симбионтов — бифидобактерий и уменьшение количества молочнокислых палочек. Увеличивается количество кишечных палочек, энтерококков, клостридий, стафилококков, дрожжеподобных грибов и протея. У отдельных бактериальных симбионтов появляются патологические формы. К ним относятся гемолизирующая флора, кишечные палочки со слабо выраженными ферментативными свойствами, энтеропатогенные кишечные палочки и т. д.
Углубленное изучение микробиоценоза показало, что традиционные методы не позволяют получить истинную информацию о состоянии микрофлоры кишечника. Из 500 известных видов микробов в целях диагностики обычно изучаются лишь 10-20 микроорганизмов. Важно, в каком отделе — в тощей, подвздошной или толстой кишках — исследуется микробный состав. Поэтому перспективы разработки клинических проблем дисбактериоза в настоящее время связывают с применением химических методов дифференциации микроорганизмов, позволяющих получить универсальную информацию о состоянии микробиоценоза. Наиболее широко для этих целей используются газовая хроматография (ГХ) и газовая хроматография в сочетании с масс-спектрометрией (ГХ-МС). Этот метод позволяет получить уникальную информацию о составе мономерных химических компонентов микробной клетки и метаболитов. Маркеры такого рода могут быть определены и использованы для детектирования микроорганизмов. Главным преимуществом и принципиальным отличием этого метода от бактериологических является возможность количественного определения более 170 таксонов клинически значимых микроорганизмов в различных средах организма. При этом результаты исследования могут быть получены в течение нескольких часов.
Проведенные нами исследования микробиоценоза в крови и биоптатов слизистой оболочки тонкой и толстой кишок у больных с синдромом раздраженного кишечника позволили обнаружить отклонения от нормы до 30-кратного увеличения или уменьшения многих компонентов. Существует возможность оценки изменений микрофлоры кишечника на основании данных анализа крови методом ГХ-МС-микробных маркеров.
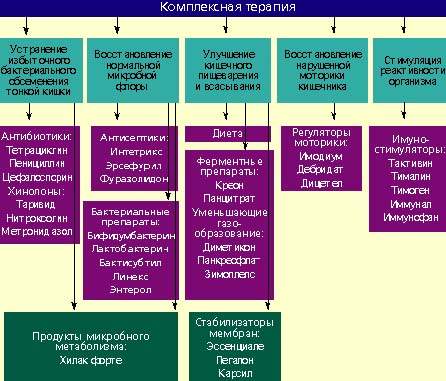 |
Лечение дисбактериоза должно быть комплексным (схема) и включать в себя следующие мероприятия:
- устранение избыточного бактериального обсеменения тонкой кишки;
- восстановление нормальной микробной флоры толстой кишки;
- улучшение кишечного пищеварения и всасывания;
- восстановление нарушенной моторики кишечника;
- стимулирование реактивности организма.
Антибактериальные препараты необходимы в первую очередь для подавления избыточного роста микробной флоры в тонкой кишке. Наиболее широко применяются антибиотики из группы тетрациклинов, пенициллинов, цефалоспорины, хинолоны (таривид, нитроксолин) и метронидазол.
Однако антибиотики широкого спектра действия в значительной степени нарушают эубиоз в толстой кишке. Поэтому они должны применяться только при заболеваниях, сопровождающихся нарушениями всасывания и моторики кишечника, при которых, как правило, отмечается выраженный рост микробной флоры в просвете тонкой кишки.
Антибиотики назначают внутрь в обычных дозах в течение 7–10 дней.
При заболеваниях, сопровождающихся дисбактериозом толстой кишки, лечение лучше проводить препаратами, которые оказывают минимальное влияние на симбионтную микробную флору и подавляют рост протея, стафилококков, дрожжевых грибов и других агрессивных штаммов микробов. К ним относятся антисептики: интетрикс, эрсефурил, нитроксолин, фуразолидон и др.
При тяжелых формах стафилококкового дисбактериоза применяют антибиотики: таривид, палин, метронидазол (трихопол), а также бисептол-480, невиграмон.
Антибактериальные препараты назначают в течение 10–14 дней. В случае появления в кале или кишечном соке грибов показано применение нистатина или леворина.
У всех больных с диареей, ассоциированной с антибиотиками, протекающей с интоксикацией и лейкоцитозом, возникновение острой диареи следует связывать с Cl. difficile.
В этом случае срочно делают посев кала на Cl. difficile и назначают ванкомицин по 125 мг внутрь 4 раза в сутки; при необходимости доза может быть увеличена до 500 мг 4 раза в день. Лечение продолжают в течение 7-10 суток. Эффективен также метронидазол в дозе 500 мг внутрь 2 раза в сутки, бацитрацин по 25 000 МЕ внутрь 4 раза в сутки. Бацитрацин почти не всасывается, в связи с чем в толстой кишке можно создать более высокую концентрацию препарата. При обезвоживании применяют адекватную инфузионную терапию для коррекции водно-электролитного баланса. Для связывания токсина Cl. difficile используют холестирамин (квестран).
Живые культуры нормальной микробной флоры выживают в кишечнике человека от 1 до 10% от общей дозы и способны в какой-то мере выполнять физиологическую функцию нормальной микробной флоры. Бактериальные препараты можно назначать без предварительной антибактериальной терапии или после нее. Применяют бифидумбактерин, бификол, лактобактерин, бактисубтил, линекс, энтерол и др. Курс лечения длится 1-2 месяца.
Возможен еще один способ устранения дисбактериоза — воздействие на патогенную микробную флору продуктами метаболизма нормальных микроорганизмов. К таким препаратам относится хилак форте. Он создан 50 лет назад и до настоящего времени применяется для лечения больных с патологией кишечника. Хилак форте представляет собой стерильный концентрат продуктов обмена веществ нормальной микрофлоры кишечника: молочной кислоты, лактозы, аминокислот и жирных кислот. Эти вещества способствуют восстановлению в кишечнике биологической среды, необходимой для существования нормальной микрофлоры, и подавляют рост патогенных бактерий. Возможно, продукты метаболизма улучшают трофику и функцию эпителиоцитов и колоноцитов. 1 мл препарата соответствует биосинтетическим активным веществам 100 млрд. нормальных микроорганизмов. Хилак форте назначают по 40–60 капель 3 раза в день на срок до 4 недель в сочетании с препаратами антибактериального действия или после их применения.
Совсем недавно появились сообщения о возможности лечения острой диареи, ассоциированной с антибактериальной терапией и Cl. difficile, большими дозами пре- и пробиотиков.
У больных с нарушением полостного пищеварения применяют креон, панцитрат и другие панкреатические ферменты. С целью улучшения функции всасывания назначают эссенциале, легалон или карсил, т. к. они стабилизируют мембраны кишечного эпителия. Пропульсивную функцию кишечника улучшают имодиум (лоперамид) и тримебутин (дебридат).
Для повышения реактивности организма ослабленным больным целесообразно применять тактивин, тималин, тимоген, иммунал, иммунофан и другие иммуностимулирующие средства. Курс лечения должен составлять в среднем 4 недели. Одновременно назначаются витамины.
Первичная профилактика дисбактериоза представляет очень сложную задачу. Ее решение связано с общими профилактическими проблемами: улучшением экологии, рациональным питанием, улучшением благосостояния и прочими многочисленными факторами внешней и внутренней среды.
Вторичная профилактика предполагает рациональное применение антибиотиков и других медикаментов, нарушающих эубиоз, своевременное и оптимальное лечение болезней органов пищеварения, сопровождающихся нарушением микробиоценоза.
Читайте также:


