Лихорадка чикунгунья во франции
Комары - чертовски надоедливые создания, после укуса которых остаются болезненные зудящие волдыри и даже рубцы. Если вы хоть раз не могли уснуть из-за их писка, или из-за противных укусов был разрушен приятный вечер у костра, вы знаете, насколько комары неприятное событие.
Многие люди знают, что эти насекомые могут переносить заболевания. О малярии знают многие россияне, однако, есть множество других болезней, переносимых комарами, например, туляремия, лихорадка Денге, сердечный червь, Чикунгунья и т.д. Разумеется, не все такие болезни распространены в России, но с развитием международного туризма никто не застрахован от заражения.

Что такое Чикунгунья?
Чикунгунья - это вирусная инфекция, поражающая людей при укусе комара. Если точнее, этот вирус обычно переносят комары вида Aedes aegypti и Aedes albopictus. Эти виды обитают практически по всему миру, особенно там, где тепло, например в Азии, Африке, в центральной и южной Америке. В России они тоже начали встречаться на юге страны. И Aedes aegypti, и Aedes albopictus отличаются тем, что по всему их телу расположены белые полоски.
Почему Чикунгунья так странно называется?
Лихорадка Чикунгунья была впервые описана в Танзании в 1952 году. Слово "Чикунгунья" на языке маконде (народ в южной Танзании) означает "скрюченный от боли" или "согнутый". По этому названию сразу становится ясно, насколько сильно инфицированные страдают от боли.
Чикунгунья заразна?
Да, эта лихорадка заразна. Она распространяется с укусами комаров. В первую неделю после инфицирования вирус уже можно найти в крови. Если в эту неделю заражённого укусит здоровый комар, последний сможет передать вирус Чикунгуньи здоровым.
Есть два пути появления Чикунгуньи в России:
- Привозные случаи. Так случается, когда житель нашей страны отправляется в страну, где случаются эпидемии Чикунгуньи, заражается там и возвращается домой больным. В России такие случаи пока единичные, но при несоблюдении защитных мер в путешествиях это число может значительно возрасти.
- Местная передача. Такое может случиться, если инфицированного туриста, который вернулся домой, укусит местный комар вида Aedes aegypti или Aedes albopictus. Потом этот комар может передать этот вирус другим здоровым людям. К счастью, в России практически нет климатических условий для развития вируса в комарах. Такое возможно только в южных регионах, например, в Краснодарском крае, однако климат постепенно меняется и есть вероятность, что вскоре таких случаев может стать больше.
Местная передача - это очень опасный путь распространения вируса, так как она может вызвать местную эпидемию. В Америке, например, такой путь передачи уже представляет большую опасность. Но для России важнее привозные случаи, которые потенциально могут привести, в итоге, к местным заражениям. Самое опасное - люди могут не подозревать, что уже заражены, так как инкубационный период длиться несколько дней, да и симптомы бывают похожими на простуду.
Если вирус попадают в новую страну, есть риск его передачи комарами здоровым людям, так как врачи могут не смочь диагностировать Чикунгунью. Путешественник с внезапным жаром обратится к местным врачам, которые в жизни не видели эту болезнь. У таких инфицированных возникнут трудности в получении своевременного и правильного лечения, также они могут стать источниками распространения вируса.
В теории, Чикунгунья может передаваться через переливание крови, хотя такие случаи ещё не были зарегистрированы. Также есть небольшой риск передачи вируса от матери ребёнку во время родов, хотя это случается крайне редко. Чикунгунья не передаётся через слюну, поцелуи, кормление грудью, еду или физический контакт. Практически все случаи заражения случаются при укусе комара.
Где встречается Чикунгунья?
Теоретически эпидемия Чикунгуньи может случиться в любой стране, где есть комары. В прошлом случались вспышки в Европе, в области Индийского океана, в Азии, Африке и в области Тихого океана. В 2013 году появились случаи на Карибских островах, позже были описаны случаи по всем штатам США. В России пока бывают лишь единичные завозные случаи, так как природные условия у нас не подходят для жизнедеятельности вируса, но сейчас климат меняется, поэтому не следует пренебрегать защитой от комаров.
В Америке, например, уже есть комары-носители Чикунгуньи и вспышка этой болезни может потенциально случиться практически в любом штате. В России такая вероятность пока есть только на юге и то редко.
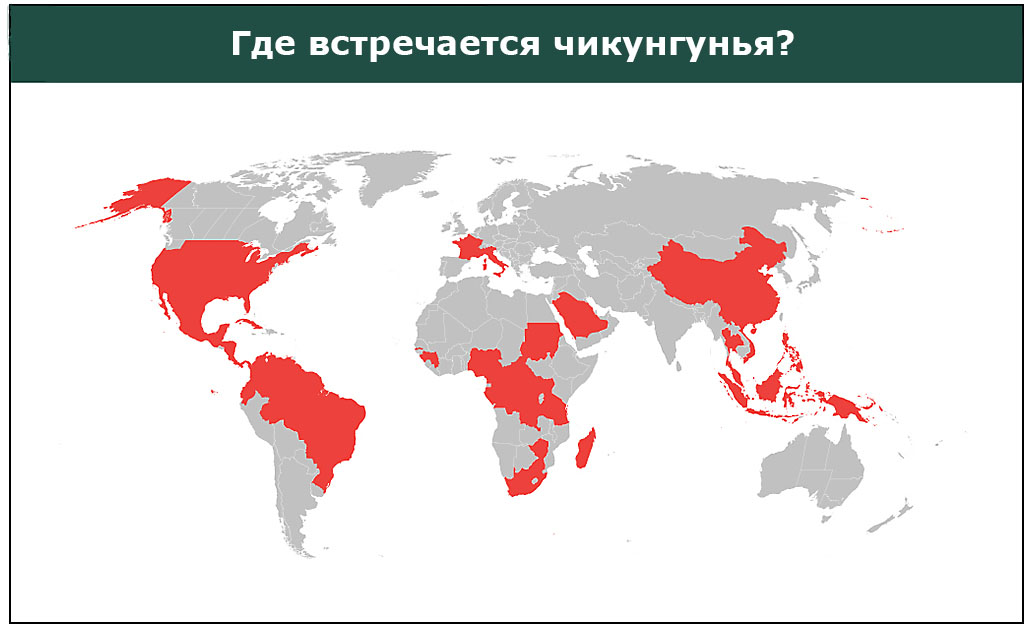
Так как в России регистрируются лишь привозные случаи, важно аккуратно выбирать страну для путешествия. Выше есть карта мира, где указаны страны, где случаются эпидемии Чикунгуньи. При планировании путешествия в эти страны, нужно узнать эпидемическую обстановку. Желательно ехать в такое время года, когда комары наименее активны, а по приезду в саму страну принимать меры по защите от комаров.
У Чикунгуньи довольно высокая заболеваемость. По данным Роспотребнадзора, в 2016 году было 250 тыс. инфицированных, 138 из которых погибли. Важно помнить, что какие бы цифры заболеваемости ни указывались, вряд ли они будут точными, так как у многих инфицированных лихорадка проходит очень легко, и они не обращаются к врачу.
Куда бы ни отправились путешественники, они могут привезти вирус домой, что может привести к тому, что вспышка Чикунгуньи может случиться там, где раньше она никогда не встречалась, а в новом месте эта инфекция может поразить от 38% до 63% жителей.
Вирус Чикунгуньи может размножаться в любой тёплой стране, где обитают комары вида Aedes aegypti и Aedes albopictus. Когда эти виды комаров мигрируют в новые страны, с ними может распространиться и вирус. Ко всему прочему, зараженного, вернувшийся с территории, где распространена Чикунгунья, может укусить комар одного из этих видов и распространить болезнь дальше. В России такое возможно только на самом юге, однако есть данные, что эти виды комаров могут начать мигрировать вглубь страны из-за изменения климата.
Симптомы Чикунгуньи
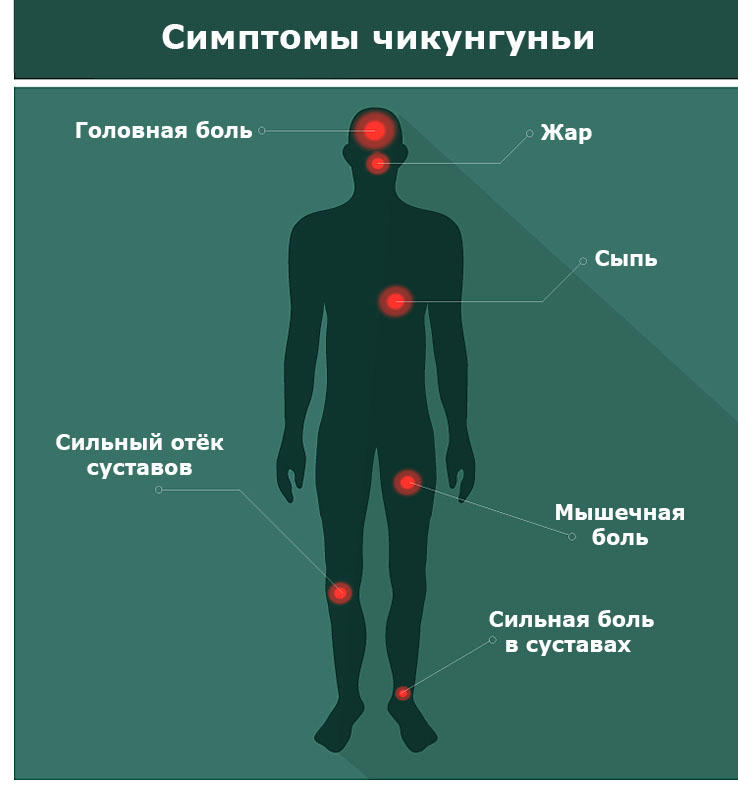
Симптомы Чикунгуньи у разных людей могут отличаться, но включают в себя:
- Жар
- Сильная боль в суставах
- Сыпь
- Сильный отёк суставов
- Боль в мышцах
- Головная боль
Симптомы обычно появляются через 3-7 дней после укуса комара. В большинстве случаев пациенты выздоравливают в течение недели, хотя выздоровление может занять месяцы и годы.
Если у вас есть подозрение, что вы заразились Чикунгуньей, срочно обратитесь к врачу, опишите симптомы и обязательно скажите, что путешествовали в страну, где случаются вспышки Чикунгуньи. В больнице вам помогут справиться с симптомами болезни и предупредить развитие осложнений.
Если вы вернулись из эпидемически неблагоприятной страны, и у вас появился жар, следует отправиться к врачу, даже если вы не уверены, что могли заразиться. Врачи проведут анализы крови, чтобы исключить опасные трансмиссивные инфекции, включая Чикунгунью.
Чикунгунья смертельна?
В большинстве случаев эта инфекция не смертельна, и инфицированные чаще всего выздоравливают самостоятельно. Также тот, кто однажды переболел Чикунгуньей вряд ли заразится повторно.
Несмотря на то, что Чикунгунья обычно не смертельна, она вызывает болезненные и изнурительные симптомы. Некоторые пациенты испытывают невыносимую боль в суставах в течение многих месяцев и даже лет после инфицирования. В некоторых случаях боль и отёк может привести к потере трудоспособности.
Дети, пожилые и люди с сопутствующими заболеваниями (например, гипетензия или болезни сердца) наиболее подвержены инфекции. Если Чикунгунья поражает такого уязвимого человека, она может привести к потенциально опасным для жизни осложнениям.
Лечение Чикунгуньи
Большинству здоровых взрослых, инфицированных этим вирусом, не требуется госпитализация. Но боль во время болезни может быть настолько сильной, что пациентам приходится лежать дома в постели на протяжении недели или даже нескольких недель. Для уменьшения болей и понижения жара врачи выписывают парацетамол, ибупрофен, напроксен или ацетаминофен. Вдобавок, пациентам нужно пить достаточное количество жидкости, иначе жар может привести к обезвоживанию. Часто инфицированным советуют спать, будучи окружёнными москитной сеткой, и использовать другие меры по профилактики распространения болезни.

Инфицированным нужен тщательный уход. Интенсивные боли и сильный жар могут привести к слабости, обезвоживанию, а иногда и к другим осложнениям, особенно, если у пациента есть сопутствующие заболевания. Пожилым людям и индивидам с серьёзными проблемами со здоровьем особенно важно находиться под присмотром врачей, так как у них могут развиться проблемы с дыханием или другие осложнения, вызванные жаром и болью.
Профилактика и лечение Чикунгуньи
Профилактика Чикунгуньи начинается с предотвращения укусов комаров. Это можно сделать следующими путями:
- Во время "сезона комаров" и при путешествии в эпидемически неблагоприятные страны пользуйтесь различными репеллентами, включая продукцию с ДЭТА, пара-метан-диолом, пикаридином, IR3535 и маслом лимонного эвкалипта. Всё вышеназванное может быть достаточно эффективным, но обязательно нужно чётко следовать инструкции на упаковке.
- В поездках старайтесь выбирать жильё с москитными сетками на окнах или с кондиционером. Для дополнительной защиты можно самостоятельно установить москитные сетки на окнах, дверях и над кроватью.
- Носите одежду с длинными рукавами и штанинами. Если кожа будет максимально закрыта одеждой, вы будете менее привлекательными для комаров, ко всему прочему, через одежду их хоботок проходит с трудом, если вообще проходит.
- Перед путешествием прочитайте о Чикунгунье в советах для путешественников. Узнайте заранее, когда следует принять дополнительные меры предосторожности. На сайте центра контроля и профилактики болезней вы можете узнать больше о том, где встречается эта инфекция и о её эпидемиях.
- Если вы отправляетесь туда, где распространена Чикунгунья, пользуйтесь дополнительными методами профилактики комариных укусов. Например, убедитесь, что в отеле будут установлены москитные сетки или кондиционеры, а также приобретите побольше качественных репеллентов. Если вы собираетесь проводить время на улице, пользуйтесь спиралями, спреями, репеллентами, свечами с цитронеллой и ловушками для комаров. Пользуйтесь сразу всеми возможными методами защиты, одного всегда будет мало.
- Будьте особенно бдительны во время дневной активности. Aedes aegypti и Aedes albopictus - это два вида комаров, которые чаще всего распространяют Чикунгунью, а они наиболее активны днём.
Существует ли прививка от Чикунгуньи?
Такой вакцины пока что не существует, также нет специфического лечения. Однако посетить врача при первых симптомах, похожих на Чикунгунью. В больнице вам помогут справиться с симптомами.
Одним из наиболее эффективных путей профилактики этой инфекции - уменьшить количество комаров и, соответственно, их укусов. Для этого можно сделать следующее:
- Уничтожьте стоячую воду. Мелкие бассейны, лужи и вёдра - прекрасные месте для размножения комаров. Если вода собралась в цветочном горшке или даже в крышечке от бутылки, лучше её вылить, чтобы не дать комарам ни шанса на размножение.
- Уменьшите количество воды рядом с вашим домом. У вас есть птичьи поилки или бассейн? Движущаяся вода в фонтанах не привлекает комаров, вода в бассейнах тоже, если правильно и регулярно его чистить. А вот птичьи полки, дождевые бочки и миски для животных могут вызвать проблемы. Чтобы комарам не захотелось отложить яйца в эти места, следует регулярно менять воду в поилках, а дождевые бочки накрывать так, чтобы насекомые не могли туда пробраться.
- Пользуйтесь ловушками для комаров. Краеугольный камень в борьбе с Чикунгуньей - уменьшение количества комаров и их укусов. Один из вариантов такой борьбы - ловушки для комаров. Все ловушки работают по-разному. Уничтожители комаров от компании Mosquito Magnet, например, привлекают кровососущих насекомых с помощью выделения нагретого и увлажнённого углекислого газа, а затем всасывают кровососов в сетку внутри себя, где последние высыхают и умирают. Ловушки созданы для имитации человеческого дыхания, именно на него и летят самки комаров. Чем больше самок будет уничтожено, тем меньше кровососов будут способны размножаться, и количество комаров на участке значительно снизится, особенно, если ваш двор окружён достаточно высоким непроницаемым забором. В отличие от спреев и репеллентов, ловушки могут эффективно работать в любых погодных условиях 24/7.
Чикунгунья - серьёзное заболевание, которое может влиять на здоровье человека на протяжении дней, месяцев или даже лет. Боль, приходящая с этим вирусом, может быть настолько интенсивной, что может привести к серьёзным состояниям, которые могут быть опасными для жизни. Перед путешествиями узнавайте подробнее об эпидемиях Чикунгуньи и вовремя принимайте меры по её профилактике.
Единственный по-настоящему эффективный метод защиты от Чикунгуньи и других болезней, переносимых комарами, - это уменьшить количество комаров рядом с вашим домом. Один из вариантов решения этой проблемы - ловушки для комаров от Mosquito Magnet.
Защитите свою семью, домашних животных и гостей от болезней, переносимых комарами с ловушкой Mosquito Magnet - длительное, научно доказанное решение.
Аннотация научной статьи по клинической медицине, автор научной работы — Маркин Владимир Александрович
Лихорадка чикунгунья тяжелое природно-очаговое вирусное заболевание с трансмиссивным механизмом передачи комарами семейства Aedes, в последние десятилетия существенно расширила ареал распространения и показала способность к укоренению в южных регионах Европы. Несмотря на невысокий уровень летальности при острых формах, подострые и хронические формы лихорадки чикунгунья вызывают у переболевших серьезную и длительную утрату трудоспособности. Средства специфической профилактики и лечения заболевания до настоящего времени не разработаны. Рассматриваются новые данные об эпидемиологии, патогенезе и классификации клинических проявлений инфекции.
Похожие темы научных работ по клинической медицине , автор научной работы — Маркин Владимир Александрович
Chikungunya fever
Chikungunya fever a serious natural-focal viral infection with transmission by mosquitoes of the family Aedes, in recent decades has significantly expanded area of propagation and showed the ability to take root in the southern regions of Europe. Despite the low level of mortality in acute form, subacute and chronic form of Chicungunya fever cause ill with severe and prolonged disability. Tools a specific prevention and treatment of disease has not yet been developed. We consider the new data on the epidemiology , pathogenesis and classification of clinical manifestation of infection.
Лихорадка чикунгунья - тяжелое природно-очаговое вирусное заболевание с трансмиссивным механизмом передачи комарами семейства Aedes, в последние десятилетия существенно расширила ареал распространения и показала способность к укоренению в южных регионах Европы. Несмотря на невысокий уровень летальности при острых формах, подострые и хронические формы лихорадки чикунгунья вызывают у переболевших серьезную и длительную утрату трудоспособности. Средства специфической профилактики и лечения заболевания до настоящего времени не разработаны. Рассматриваются новые данные об эпидемиологии, патогенезе и классификации клинических проявлений инфекции.
V.A. Markin 48 Central Scientific Research Institute, Sergiev Posad-6, Moscow Region
Chikungunya fever - a serious natural-focal viral infection with transmission by mosquitoes of the family Aedes, in recent decades has significantly expanded area of propagation and showed the ability to take root in the southern regions of Europe. Despite the low level of mortality in acute form, subacute and chronic form of Chicungunya fever cause ill with severe and prolonged disability. Tools a specific prevention and treatment of disease has not yet been developed. We consider the new data on the epidemiology, pathogenesis and classification of clinical manifestation of infection.
Chikungunya fever, epidemiology, pathogenesis of infection, clinical manifestation
Лихорадка чикунгунья (Chikungunya fever) - опасная вирусная природно-очаговая инфекция (код по МКБ-10 - А92.0) с трансмиссивным механизмом передачи возбудителя комарами, характеризующаяся полиморфизмом клинических проявлений.
Возбудитель заболевания - вирус чикунгунья (Chikungunya virus, CHIKV) является представителем (ss+) РНК-содержащих вирусов рода Alphavirus семейства Togaviridae (группа IV по классификации ICTV). Вирионы имеют сферическую форму со средним диаметром около 70 нм и содержат геномную РНК и по 240 копий каждого из структурных белков, собранных в тримеры. Геномная РНК размером 11,8 тыс. оснований, как и у иных альфа-вирусов, полиаденилирована и содержит две большие открытые рамки считывания, одна из которых кодирует 4 неструктурных белка nsP1-nsP4, необходимых для ре-
пликации РНК и процессинга синтезируемых в клетке ви-русспецифических полипротеинов, а вторая транслирует основные структурные белки: капсида (С) и гликопро-теинов оболочки Е1 и Е2 [1]. Несмотря на характерную для альфавирусов консервативность РНК, филогенетические исследования позволили выявить и описать несколько различающихся по экологии и патогенности геновариантов возбудителя: западноафриканский, азиатский, восточно-центрально-южноафриканский (ECSA) и индокитайский (линия Индийского океана) [2].
В естественных условиях циркуляция вируса в природных очагах заболевания поддерживается в так называемом энзоотическом/эндемическом цикле. Исторической родиной лихорадки чикунгунья является Африка, где расположены основные природные археоочаги возбудителя и где вирус и был впервые выделен на танзаний-
ском плато Маконде в начале 50-х годов прошлого века [3]. Поддержание в природе возбудителя как вида и типичного арбовируса происходит в непрерывной передаче комарами от одного хозяина к другому. В энзоотическом цикле основными хозяевами вируса являются теплокровные обитатели лесов: обезьяны, птицы, мелкие и крупные грызуны и другие виды млекопитающих. Передача вируса от больного к здоровому хозяину осуществляется комарами некоторых подвидов семейства Aedes: Aedesfurcifer, Aedes taylori, Aedes africanus, Aedes iuteocephaius, обитающими в природных очагах лихорадки [4]. Под влиянием погодных условий (температура, влажность в сезон дождей), приводящих к изменению плотности переносчиков и их активности, граница природного очага может изменяться, захватывая и населенные пункты и, инициируя тем самым, возникновение локальных эпидемических вспышек среди людей. Ключевую роль в появлении первичных случаев болезни играет Aedes furcifer, обитающий на границе леса около строений с людьми. В последующем к передаче инфекции от человека к человеку подключаются антропофильные виды комаров Aedes aegypti и Aedes albopictus, обеспечивающие эпидемический цикл крупных вспышек.
Основные природные очаги вируса совпадают с ареалом распространения комаров Aedes и располагаются в субтропических государствах Африки (Танзания, Мозамбик, Нигерия, Сенегал, Камерун, Габон, Кения), на островах Индийского океана и в Индокитае (Индия, Индонезия, Таиланд, Малайзия).
В то же время глобализация и развитие миграционных потоков ведут к выходу лихорадки чикунгунья за пределы традиционных природных очагов и заносу инфекции в ранее не затронутые страны и расширению ареала болезни. При этом национальное здравоохранение сталкивается не только со спорадическими случаями среди туристов или мигрантов, но и с появлением эпидемических очагов за счет вовлечения в процесс местной популяции переносчиков. Такие ситуации описаны в период недавних эпидемических вспышек на средиземноморском побережье Европы (в 2007 г. в Италии и в 2010 г. во Франции) [5].
Лихорадка чикунгунья в ХХ веке была известна преимущественно как эндемичное для Африки заболевание, периодически проявлявшееся эпидемическими вспышками среди местного населения. Однако в начале двухтысячных годов произошло существенное расширение ареала распространения болезни регионе Индийского океана. C 2001 по 2007 г. было зарегистрировано более 30 эпидемических вспышек с общим количеством заболевших до 7 млн человек [5] и охвативших более 15 государств региона, а доля заболевших в отдельных населенных пунктах достигала 63%. В последующие годы регистрировались менее интенсивные вспышки в Индии, Индонезии, Таиланде и на Мальдивских островах. Столь интенсивные эпидемии позволили более тщательно на современном уровне изучить и особенности эпидемического процесса при данном заболевании.
Циркулируя в природном очаге в период энзоотического/эндемического цикла, вирус чикунгунья обеспечивает
не только свое сохранение как вида, но и поддержание необходимого эпидемического потенциала. Включение в этот цикл человека, являющегося для инфицированного комара случайным призом, может являться источником иного, эпидемического цикла, связанного с передачей возбудителя от человека к человеку антропофильными видами комаров Aedes, основным из которых является A. aegypti. Особенности экологии и поведения этих комаров, самки которых предпочитают питание на человеке и жизненный цикл внутри жилища, а также множественные укусы при кормлении, создают идеальные условия для передачи возбудителя от человека к человеку. Длительность репродукции вируса в комарах до уровня, обеспечивающего его последующую передачу человеку (так называемый внешний инкубационный период), составляет обычно 10 сут, после чего самки комара способны инфицировать здорового человека. В свою очередь, высокий уровень вирусемии у больного человека, в первые дни болезни достигающий 107 БОЕ/мл [6], обеспечивает легкое инфицирование новых особей комаров, способных после внешнего инкубационного периода обеспечить развитие эпидемической вспышки.
В период крупной эпидемии в Индии было установлено, что вирус мутировал, получив замену одной аминокислоты в гликопротеине E1 оболочки (A226V), что привело к резкому, почти 100-кратному, снижению инфицирующей дозы для комаров Aedes albopictus,также являющихся одним из антропофильных переносчиков вируса чикунгунья, но распространенным в более умеренных широтах и являющихся доминирующим видом комаров в зонах эпидемии в Индокитае, особенно во время сезона дождей. Таким образом, возбудитель получил возможность не только значительно расширить ареал распространения, но и образовывать аутохтонные очаги в отдаленных странах, где существует популяция высокочувствительных к вирусу комаров A. albopictus. Интересно, что данная мутация практически не изменила чувствительности к данному вирусу основного переносчика лихорадки в эпидемическом цикле в Африке и Юго-восточной Азии - комаров A. aegypti.
Патогенез лихорадки у человека до настоящего времени изучен недостаточно. После укуса комара и кратковременного периода первичной вирусемии, вирус распространяется по организму, инфицирует эпителиальные и эндотелиальные клетки, преимущественно фибробласты, в которых реплицируется с лизисом клеток, что проявляется в виде высокой вторичной вирусемии, достигающей уровня 103—107 БОЕ/мл. В этот период происходит и инфицирование клеток-предшественников скелетных мышц (сателлитных клеток), но не самих мышечных волокон, что было доказано в иммуногистохимических исследованиях. Продолжительность периода вирусемии у человека составляет в 5—7 дней и совпадает с продолжительностью лихорадочного синдрома. Одновременно начинается развитие выраженного иммунного ответа на вирусную инфек-
цию с активацией и пролиферацией CD8+ Т-лимфоцитов, вовлечением синтеза а-интерферона, провоспалитель-ных цитокинов (интерлейкинов-16, 17, 6, 8), хемокинов (СШ, 1Р-10 и др.) и ряда факторов роста, что обеспечивает активацию составляющих клеточного и гуморального иммунитета. Поражение эндотелия сосудов вызывает дополнительную активацию и миграцию мононуклеаров к местам репродукции вируса с формированием инфильтратов. К концу первой недели отмечается активация CD4+ Т-лимфоцитов и начинает формироваться гуморальный иммунный ответ, приводящий к элиминации возбудителя из крови.
Инкубационный период заболевания составляет обычно от 3 до 7 дней с варьированием от 2 до 10 дней. Заболевание может протекать в острой, подострой, хронической или бессимптомной форме.
При острой форме заболевание начинается с резкого подъема температуры тела до 39-40 0С и выраженной боли в суставах. Кроме того, могут отмечаться астения, головная боль, диффузная боль в пояснице, мышечные боли, тошнота, рвота, макуло-папулярная сыпь, конъюнктивит. Лихорадка носит обычно постоянный или перемежающийся характер и продолжается от нескольких дней до недели. Падение температуры тела обычно не связано с исчезновением остальной симптоматики. Поражение суставов симметрично, преимущественно затрагивает несколько суставов кистей и стоп, сопряжено с теносинови-том и проявляется в опухании, болезненности, онемении. Макуло-папулезная сыпь возникает у половины пациентов на 2-5-е сутки после начала лихорадки и распространяется на теле и конечностях, иногда затрагивая ладони и лицо. У детей более частой формой являются везикуло-буллезные поражения кожи. У небольшой части больных и маленьких детей могут также наблюдаться симптомы менингоэнцефалита. Результаты лабораторных анализов крови обычно неспецифичны, лишь у части больных может регистрироваться лейкопения, лимфоцитопения, несколько повышенный уровень аспартат- и аланиноамино-транфераз.
Продолжительность острой фазы заболевания составляет от 3 до 10 сут.
При сохранении симптоматики более 10 сут после начала заболевания следует говорить о подострой форме лихорадки. Основная симптоматика при этом связана с поражением дистальных суставов и подострым гипертрофическим теносиновитом. У некоторых пациентов также отмечаются симптомы нарушения периферического кровообращения в виде синдрома Рейно, депрессии, общей слабости и утомляемости. При магнито-резонансной томографии суставов обнаруживаются нарастающие признаки воспалительно-эрозивного артрита.
В хроническую форму заболевание переходит при сохраняющихся более 3 мес симптомах артрита и теносино-
вита, что наблюдается примерно у половины заболевших лихорадкой чикунгунья.
Бессимптомная форма заболевания в период эпидемий зарегистрирована по наличию сероконверсии у 5-15% переболевших.
Летальность при лихорадке чикунгунья низкая (около 0,1%), однако тяжелые и летальные случаи более часты у пожилых (старше 65 лет) пациентов и маленьких детей.
Основными методами диагностики лихорадки чикунгунья являются вирусологические (выделение вируса), генодиагностические (ОТ-ПЦР) и серологические. Объектами для исследования служат кровь или сыворотка больного, но при наличии неврологических симптомов возможно исследование спинномозговой жидкости.
Образцы крови собирают в период острой (лихорадочной) фазы заболевания (1-7-е сутки) и исследуют вирусологическими методами или в ОТ-ПЦР. Предпочтительным среди генодиагностических методов является использование ОТ-ПЦР в реальном времени.
Серологические исследования в твердофазном имму-ноферментном анализе (ТФИФА) или реакции нейтрализации (РН) на наличие вирусспецифических антител становятся информативными с 7-8-го дня заболевания, однако более целесообразно исследование парных сывороток, собранных в первые дни заболевания и спустя 10-14 сут [7].
Препаратов этиотропной терапии лихорадки чикунгунья до настоящего времени нет. После исключения малярии, лихорадки денге и бактериальных инфекций при острой и подострой формах заболевания проводится лишь симптоматическая терапия, направленная на снижение лихорадочной реакции и купирование болевых симптомов артрита и теносиновита. Лечение хронической формы заболевания сводится к терапии симптомов артрита и артралгии.
Лицензированных препаратов для специфической вакцинопрофилактики лихорадки чикунгунья до настоящего времени нет. Предпринимаемые специалистами различных стран попытки конструирования различных типов вакцинных препаратов (инактивированных, живых атте-нуированных, химерных, рекомбинантных, молекулярных и на основе вирусоподобных частиц) не вышли за рамки фазы II клинических исследований [8].
Неспецифическая профилактика эпидемических вспышек сводится к проведению мониторинга за популяцией переносчиков, применении инсектицидов и проведении санитарно-гигиенических мероприятий противоэпидемической направленности [9].
СВЕДЕНИЯ ОБ АВТОРЕ
1. Kuhn R.J. Togaviridae: The viruses and their replication. Fields' Virology. 5th ed. / eds D.M. Knipe, P.M. Howley. N. Y.: Lippincott, Williams and Wilkins, 2007: 1001-22.
2. Volk S.M., Chen R., Tsetsarkin K.A. et al. Genome-scale phylogenetic analyses of Chikungunya virus reveal independent emergences of recent epidemics and various evolutionary rates. J Virol 2010; Vol. 84 (13): 6497-504.
3. Ross R.W. A laboratory technique for studying the insect transmission of animal viruses, employing a bat-wing membrane, demonstrated with two African viruses. J Hyg (Lond.). 1956; Vol. 54: 192-200.
4. Diallo M., Thonnon J., Traore-Lamizana M., Fontenille D. Vectors of Chikungunya virus in Senegal: current data and transmission cycles. Am J Trop Med Hyg. 1999; Vol. 60: 281-6.
5. Devaux C.A. Emerging end re-emerging viruses: a global challenge illustrated by Chikungunya virus outbreaks. World J Virol. 2012; Vol. 1 (1): 11-22.
6. Leo Y.S., Chow A. L., Tan L.K. et al. Chikungunya outbreak, Singapore, 2008. Emerg Infect Dis. 2009; Vol. 15 (5): 836-7.
8. Weaver S.C., Osorio J.E., Livengood J.A. et al. Chikungunya virus and prospects for a vaccine. Expert Rev Vaccines. 2012; Vol. 11 (9): 1087-101.
9. Pan American Health Organization. Preparedness and response for chikungunya virus: introduction in the Americas. Washington: PAHO, 2011.
Читайте также:


