Лихорадка при остром панкреатите
Обзор
Острый панкреатит — это серьезное заболевание, при котором за короткое время развивается воспаление поджелудочной железы.
Большинство людей с острым панкреатитом выздоравливают без последствий в течение недели, однако тяжелые случаи панкреатита могут иметь опасные осложнения и даже заканчиваться смертью. Острый панкреатит отличается от хронического, при котором воспаление в поджелудочной железе сохраняется многие годы.
Острый панкреатит может развиваться в любой период жизни, но чаще встречается у людей среднего и пожилого возраста. Мужчины чаще становятся жертвами острого панкреатита, связанного с алкоголем, а женщины — в результате желчнокаменной болезни. Согласно общемировой статистике острым панкреатитом в год заболевают 2-8 человека из 100 тысяч населения.
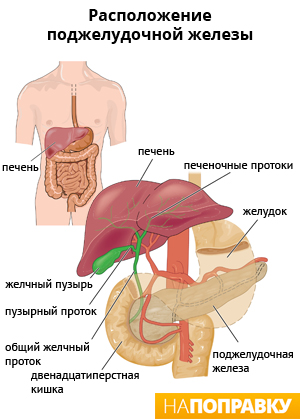
Поджелудочная железа — это маленький орган, расположенный позади желудка, ниже грудной клетки. Она выполняет две важные функции:
- вырабатывает пищеварительные ферменты, которые используются в кишечнике для расщепления пищи;
- выделяет сильные гормоны, основной из которых — инсулин, который регулирует уровень глюкозы (сахара) в крови.
Наиболее типичными симптомами острого панкреатита являются внезапная сильная боль в центре живота,чувство недомогания и рвота. Если у вас внезапно возникли сильные боле в животе, незамедлительно обратитесь к лечащему врачу или вызовите скорую помощь.
Считается, что причиной острого панкреатита является состояние, при котором пищеварительные ферменты (химические вещества) поджелудочной железы начинают переваривать собственный орган. Наиболее часто эта болезнь связана с:
- камнями в желчном пузыре, что является причиной около 50% случаев острого панкреатита;
- употреблением алкоголя, что составляет около 25% случаев.
В настоящее время специального лекарства от острого панкреатита не существует, все лечебные мероприятия направлены на поддержание функций организма на протяжении всего периода воспаления в поджелудочной железе.
Обычно для этого необходима госпитализация в больницу, где проводят внутривенное введение жидкостей, обезболивание, нутритивную (питательную) поддержку и обеспечивают приток дополнительного кислорода через трубочки, подведенные к носу. Большая часть пациентов с острым панкреатитом поправляются в течение недели, и уже могут быть выписаны из больницы через 5-10 дней. Однако, в тяжелых случаях при возникновении осложнений, выздоровление может занять больше времени.
Приблизительно 4 из 5 случаев острого панкреатита завершаются полным выздоровлением без последствий. Однако, каждый пятый случай отличается тяжелым течением и может закончится опасными для жизни осложнениями, такими как полиорганная недостаточность (отказ многих органов тела). В таких случаях высок риск смертельного исхода. Если заболевание имеет тяжелое течение, то для полного выздоровления могут потребоваться недели и даже месяцы.
Симптомы острого панкреатита
Основным симптомом острого панкреатита является внезапно возникшая интенсивная тупая боль в области верхней части живота (эпигастрии). Эта ноющая боль, постепенно нарастает и иногда распространяется (отдает) в спину. Боль может усиливаться после еды. Для облегчения состояния человек старается наклониться вперед или прижать колени к груди, свернувшись калачиком.
Если причиной панкреатита стали камни в желчном пузыре, боль часто развивается после употребления большого количества пищи. Когда причина — прием алкоголя, боль, как привило, возникает спустя 6-12 часов после злоупотребления спиртным.
Другие симптомы острого панкреатита:
- тошнота и чувство недомогания;
- рвота;
- диарея;
- потеря аппетита;
- повышение температуры тела (лихорадка) до 38 ° C и выше;
- болезненность в животе при надавливании.
Причины острого панкреатита
В большинстве случаев острый панкреатит связан с желчнокаменной болезнью или употреблением алкоголя. Однако установить причину удается не всегда.
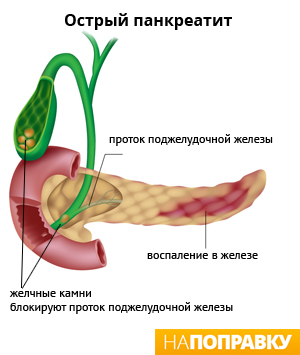
Камни в желчном пузыре — это твердые образования, которые формируются в желчном пузыре. Покинув желчный пузырь, желчные камни могут блокировать выход из поджелудочной железы. Закупорка выхода из поджелудочной железы нарушает работу ее ферментов. Обычно они участвуют в пищеварении, попадая в кишечник, а при блокировке выходного протока могут начать разрушение самой поджелудочной железы. Однако, не у всех людей с желчнокаменной болезнью развивается острый панкреатит. В большинстве случаев камни в желчном пузыре не вызывают никаких проблем.
Почему алкоголь вызывает воспаление в поджелудочной железе до конца не понятно. Однако связь острого панкреатита и алкоголя четко прослеживается. Согласно одной из теорий, алкоголь нарушает нормальную работу железы, что приводит к ее самоперевариванию.
В ходе одного крупного исследования было показано, что люди, которые регулярно употребляли в неделю более 35 порций алкоголя, в четыре раза чаще болели острым панкреатитом, чем те, кто алкоголь вообще не употреблял (35 порций алкоголя — это около 16 банок крепкого светлого пива или 4 бутылки вина в неделю). Риск острого панкреатита так же возрастает при употреблении большого количества алкоголя за короткий период времени.
Реже острый панкреатит может быть вызван:
- случайным повреждением железы в ходе эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) — хирургической манипуляции, которую проводят для исследования поджелудочной железы и окружающих тканей или удаления желчных камней;
- редким побочным действием при приеме лекарств, таких как: некоторые антибиотики или средства для химиотерапии;
- вирусной инфекцией, к примеру: эпидемическим паротитом (свинкой) или корью.
Причины, по которым у некоторых людей развиваются тяжелые формы острого панкреатита мало изучены. Предполагается, что факторами риска могут быть:
- возраст 70 лет и старше;
- ожирение (признаком ожирения является индекс массы тела (ИМТ) ≥ 30);
- употребление двух и более алкогольных напитков в день;
- курение.
Исследователями было доказано, что у людей со специфической генетической мутацией, известной как MCP-1, риск развития острого панкреатита выше в 8 раз, чем в среднем в популяции. Генетическая мутация — это поломка в структуре ДНК, найденной во всех живых клетках, в результате чего меняется порядок генов и свойства.
Диагностика острого панкреатита
В большинстве случаев диагностика острого панкреатита должна проводится в больнице, из-за риска тяжелых осложнений. Ваш лечащий врач спросит о симптомах, и о том, как развивалось заболевание. Он так же может провести медицинский осмотр. При остром панкреатите определенные области вашего живота будут чрезвычайно чувствительны к прикосновениям (прощупыванию). Для подтверждения диагноза проводят анализ крови. Для острого панкреатита характерно повышение в крови таких показателей, как липаза и амилаза.
Чтобы оценить степень воспаления поджелудочной железы и предположить риск тяжелых осложнений, необходимо провести дополнительные исследования:
- компьютерную томографию (КТ), в ходе которой с помощью рентгеновских лучей получают подробное трехмерное изображение поджелудочной железы;
- магнитно-резонансную томографию (МРТ), при которой изображения внутренних органов получают при помощи сильного магнитного поля и радиоволн;
- эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ).
В ходе ЭРХПГ через рот в пищеварительную систему под контролем ультразвукового аппарата (УЗИ) проводят тонкую гибкую трубку с видеокамерой на одном конце. Это исследование особенно полезно, если причиной заболевания стала желчнокаменная болезнь. Тогда хирург может увидеть, где именно застрял камень и, в некоторых случаях, даже извлечь его при помощи инструментов, которыми оборудован эндоскоп.
Тяжесть острого панкреатита бывает трудно определить на ранних стадиях болезни. Только тщательное обследование позволит исключить или подтвердить признаки серьезных проблем, таких как недостаточность (отказ) внутренних органов. Это помогает установить тяжесть панкреатита.
Состояние больных с легким течением панкреатита обычно улучшается на протяжение недели. Осложнения разрешаются за 48 часов или не возникают вообще. При тяжелом течении панкреатита у больных развиваются стойкие проблемы со здоровьем. Тяжесть состояния помогает определить дополнительное обследование: анализы крови, рентгеновское исследование или КТ.
Лечение острого панкреатита
Специфического лечения острого панкреатита не существует, состояние большинства людей самостоятельно улучшается в течение недели. На протяжение этого времени ведется тщательный контроль за состоянием здоровья заболевших для раннего выявления возможных осложнений. Проводится поддерживающее лечение, например, введение жидкостей и подача кислорода.
Большинство людей чувствуют улучшение уже через 5-10 дней и могут покинуть больницу. При тяжелом течении панкреатита могут развиться осложнения, требующие дополнительного специального лечения. В этом случае выздоровление занимает гораздо больше времени, а иногда болезнь имеет смертельный исход.
При остром панкреатите организм теряет большое количество жидкости. Чтобы восполнить ее недостаток производят введение специальных растворов через трубку, подсоединенную к вене — внутривенное вливание. При тяжелом течении острого панкреатита, внутривенное введение растворов может предотвратить гиповолемический шок — серьезное осложнение, когда при потере большого количества жидкости резко сокращается объем крови.
При легком течении панкреатита обычно не требуется ограничение в питании. Однако, в некоторых случаях, рекомендуется воздержаться от приема пищи. Это связанно с тем, что переваривание твердой пищи может чрезмерно увеличить нагрузку на поджелудочную железу. В зависимости от тяжести панкреатита, бывает необходимо исключить из рациона твердую пищу на несколько дней, иногда больше. В таких случаях, для полноценного поступления питательных веществ в организм используется трубка (назогастральный зонд), которая вводится в желудок через нос. Это известно как энтеральное питание.
Чтобы обеспечить достаточное поступление кислорода к жизненно важным органам, осуществляется его дополнительная подача к носу по специальным трубочкам. Как только станет ясно, что ваше состояние улучшается, трубки с кислородом убирают. В тяжелых случаях может потребоваться оборудование для вентиляции легких.
Острый панкреатит связан в интенсивными болями в животе, для снятия которых часто требуются сильные обезболивающие, такие как морфин. Некоторые из этих лекарств вызывают сонливость. Поэтому, навещая в больнице человека с острым панкреатитом, не беспокойтесь, если он покажется вам вялым или будет плохо реагировать на ваши вопросы.
Когда состояние больного не вызывает опасений, можно заняться лечением причины, вызвавшей панкреатит. Лечебные мероприятия при наиболее частых причинах острого панкреатита: камнях в желчном пузыре и злоупотреблении алкоголем описаны ниже.
Если причиной панкреатита стали камни в желчном пузыре, то может потребоваться проведение эндоскопической ретроградной холангиопанкреатографии(ЭРХПГ) или удаление желчного пузыря. Можно удалить желчный пузырь, пока вы находитесь в больнице по поводу панкреатита, или операция может быть отложена на несколько недель. Удаление желчного пузыря не должно существенно повлиять на здоровье. Трудности с пищеварением могут возникнуть лишь при употреблении жирной или острой пищи.
ЭРХПГ является альтернативным методом лечения желчнокаменной болезни. В ходе данной процедуры используется эндоскоп — тонкая длинная гибкая трубка с камерой на одном конце. Эндоскоп проводят по желудочно-кишечному тракту под контролем ультразвука (УЗ-аппарата). С помощью эндоскопа подаются хирургические инструменты, необходимые для удаления камней.
Каждый, кто перенес острый панкреатит должен воздержаться от употребления спиртного, по крайней мере, в течение 6 месяцев, независимо от причины заболевания. Это связано с тем, что алкоголь может усилить повреждение поджелудочной железы во время ее восстановления.
Если самостоятельно отказаться от алкоголя не удается, потребуется дополнительное лечение. Для лечения алкогольной зависимости существуют следующие возможности:
- сеансы индивидуальной психотерапии;
- участие в группах взаимопомощи, в частности — обществе Анонимных Алкоголиков;
- использование лекарственных препаратов, уменьшающих тягу к спиртному.
Осложнения острого панкреатита
Хотя большая часть людей с острым панкреатитом выздоравливает без последствий, при тяжелом течении заболевания могут развиваться серьезные осложнения.
Псевдокисты — это пузыри (полости) с жидкостью, которые формируются в поджелудочной железе. Это распространенное осложнение острого панкреатита, которое развивается приблизительно у 1 из 20 больных. Псевдокисты обычно развиваются спустя 4 недели после начала болезни. Во многих случаях они не вызывают проявлений и являются случайной находкой во время обследования (например, компьютерной томографии). Однако, у некоторых людей псевдокисты вызывают вздутие и тупую боль в животе, нарушение пищеварения.
Псевдокисты маленького размера, не причиняющие беспокойства, как правило, не требуют лечения. Обычно они проходят самостоятельно. Медицинское вмешательство необходимо в тех случаях, когда псевдокисты вызывают дискомфорт или сильно увеличиваются. Крупные псевдокисты подвержены риску разрыва, что может осложнится кровотечением или присоединением инфекции.
Лечение псевдокисты заключается в удалении жидкости из ее полости с помощью иглы (дренирование). Операция может быть проведена через кожу или во время эндоскопии. В последнем случае, через рот и полость глотки к поджелудочной железе подводят тонкую гибкую трубку — эндоскоп, а сквозь него вводят специальные микроинструменты, которыми удаляют жидкость из псевдокисты.
При повторных эпизодах острого панкреатита возможно развитие хронического повреждения тканей поджелудочной железы. Хронический панкреатит — это длительно протекающее заболевание, которое оказывает серьезное влияние на качество жизни.
Инфицированный панкреонекроз возникает в одном случае из трех при тяжелом течении острого панкреатита. Выраженное воспаление в железе приводит к нарушению ее кровоснабжения. В результате развивается некроз — гибель тканей поджелудочной железы.
Мертвые ткани чрезвычайно уязвимы для бактериальной инфекции. При инфекционном некрозе поджелудочной железы развивается заражение крови — сепсис. Бактерии разносятся с кровью по организму, вызывая полиорганную недостаточность (отказ жизненно важных органов). Такое состояние нельзя оставлять без лечения, иначе это может привести к смерти.
Инфицированный панкреонекроз обычно развивается спустя 2-6 недель от начала острого панкреатита. Заподозрить данное состояние можно при усилении болей в животе и повышению температуры тела. Для уничтожения инфекции назначаются антибиотики в виде инъекций (уколов). Кроме того, необходимо удалить мертвые ткани, чтобы избежать повторного заражения. В некоторых случая возможно удаление мертвых тканей через тонкую трубку, так называемый катетер, введенный сквозь кожу.
В качестве альтернативного метода, применяется лапароскопический доступ (малоинвазивное вмешательство), при котором через небольшой разрез на коже вводится эндоскоп, с помощью которого удаляют мертвую ткань. Не всегда возможно использовать лапароскопический доступ, так как участки некроза поджелудочной железы могут оказаться в труднодоступном месте, например, у людей, страдающих ожирением. В таких случаях производится разрез на животе, чтобы полностью удалить мертвые ткани железы.
Инфицированный некроз является крайне серьезным осложнением. Несмотря на современные высокие стандарты оказания медицинской помощи, приблизительно каждый пятый случай панкреонекроза заканчивается смертью от недостаточности жизненно важных органов.
Другим распространенным осложнением острого панкреатита является синдром системной воспалительной реакции (ССВР), который развивается в 1 из 10 случаев тяжелого панкреатита. При ССВР воспаление с поджелудочной железы распространяется на весь организм и может привести к нарушению функции одного или нескольких органов. ССВР развивается в течение первой недели от начала симптомов, чаще в течение первых суток.
Симптомы ССВР включают:
- подъем температуры выше 38°C или ее снижение ниже 36°C;
- повышение частоты сердечных сокращений (более 90 ударов в минуту);
- учащение дыхания (более 20 в минуту).
На данный момент не существует специфического лечения от ССВР, медицинская помощь заключается в поддержании главных функций организма, пока воспалительные изменения не стихнут. Исход заболевания зависит от количества поврежденных органов. Чем их больше, тем выше риск смертельного исхода.
Профилактика острого панкреатита
Острый панкреатит в большинстве случаев связан с желчнокаменной болезнью или употреблением алкоголя, поэтому здоровый образ жизни значительно снижает риск заболеть.
Самый эффективный способ избежать развития камней в желчном пузыре — это здоровое питание с низким содержанием жиров и достаточным количеством свежих фруктов и овощей (по крайней мере, 400 г в день). В питание полезно включать цельнозерновые продукты (например, хлеб из непросеянной муки), овес, бурый (шелушеный) рис. Эти продукты снижают количество холестерина в вашем организме.
Избыточный вес также увеличивает риск развития желчных камней, поэтому поддержание нормальной массы тела, регулярные физические упражнения и сбалансированное питание помогут снизить риск камнеобразования.
Ограничение приема алкоголя предотвращает повреждение поджелудочной железы и снижает риск возникновения острого панкреатита, а так же и других заболеваний, таких как рак печени. Мужчинам не рекомендуется употреблять больше 3-4 порций алкоголя в день, а женщинам не стоит выпивать более 2-3 порций спиртных напитков в день. Порция алкоголя составляет не более 300 мл пива обычной крепости, 80-85 мл вина или 25 мл крепкого алкоголя (водки).
К какому врачу обратиться при остром панкреатите?
Острый панкреатит, как правило, сопровождается резким ухудшением самочувствия и требует лечения в больнице, поэтому при подозрении на это заболевание вызовите скорую помощь, позвонив с мобильного по номерам 911 или 112, а со стационарного телефона — 03.
Вы можете самостоятельно выбрать больницу для госпитализации, прочитав отзывы о ней на нашем сайте. Как правило, с острым панкреатитом госпитализируют в отделения и клиники общей хирургии или абдоминальной хирургии.
После выписки из больницы, выберите хорошего терапевта, который займется вашей реабилитацией и восстановительным лечением.
Панкреатит – тяжёлое воспалительное заболевание поджелудочной железы. Возникает по причине пренебрежения человеком правилами рационального питания, здорового образа жизни либо по причине наличия хронических болезней внутренних органов.
Что происходит при повышении температуры тела
Разогрев тела происходит в процессе термогенеза, в котором принимают участие мышцы и жировые прослойки. Непроизвольные сокращения мышц, ощущаемые как дрожь, является процессом разогрева тканей, сжигание жировых отложений приводит к высвобождению накопленной ранее энергии.
Колебания температуры при заболевании поджелудочной железы – тревожный симптом
Недомогание, озноб и лихорадка обычно сопровождают простудные и вирусные заболевания. Может ли повышаться температура при панкреатите?
Гастроэнтерологи дают положительный ответ. Панкреатит – воспалительное заболевание поджелудочной железы, изменения в тканях органа происходят быстро, затрагивая соседние органы и жизненно важные системы организма.
Температура при остром панкреатите
Бывает ли высокая или низкая температура тела при развитии острого панкреатита? Наряду с другими симптомами – болями в области живота, рвотой, диареей, изменением состояния кожных покровов, происходят колебания температуры тела, в зависимости от фазы течения заболевания и степени распространения инфекции.
В фазе отёчного панкреатита патологические изменения ещё не достигли настолько разрушительного эффекта, температура тела находится в норме либо немного повышена. Держится на подобном уровне от одного до трёх дней. Общее состояние больного удовлетворительное.
Вследствие попадания пищеварительных гормонов и токсинов в кровь происходит интоксикация организма. Температура при панкреатите в описанной фазе повышается до 38-39 градусов, удерживается от пяти до десяти дней, периодически снижаясь и повышаясь. Если не начались осложнения, больной выздоравливает через 10-14 дней.
На этой стадии заболевания развивается тотально-субтотальный панкреонекроз и гнойный абсцесс, поражающий отделы поджелудочной железы, распространяющийся на соседние ткани и органы. Происходит образование кист, свищей, возникновение внутренних кровотечений. Токсины, бактерии и ферменты попадают в кровь. Разрушаются сосуды, в запущенных случаях происходит заражение тканей поджелудочной железы микрофлорой кишечника.
Описанное приводит к резкому ухудшению состояния больного, температурные показатели тела достигают 40 градусов. Происходит расстройство систем организма: почечной, нервной, дыхательной, сердечнососудистой. На коже появляются сосудистые звёзды и кровоподтёки, наблюдаются симптомы перитонита.
Сильная интоксикация организма, обезвоживание либо обильное внутреннее кровотечение часто приводит к состоянию сосудистого коллапса, либо комы. Характерными признаками состояния считается пониженная температура тела, падение артериального давления, бледность кожных покровов, слабый пульс, потеря сознания.
На этом этапе промедление с оказанием медицинской помощи приводит к летальному исходу.
Температура при остром панкреатите сигнализирует о гнойно-воспалительных процессах, происходящих в организме, становится показателем степени тяжести заболевания.
Температура при хроническом панкреатите
При хроническом панкреатите дегенеративные процессы в поджелудочной железе продолжаются при отсутствии симптомов заболевания. Повреждённые ткани не восстанавливаются, процесс замены здоровых тканей фиброзными происходит постепенно.
В период ремиссии человек чувствует себя практически здоровым, температурные показатели тела находятся в норме. При возникновении обострений, связанных с болезнью, возникают характерные для панкреатита симптомы – боль, тошнота и рвота, отсутствие аппетита, метеоризм, температура тела повышается. Это говорит о появлении воспалительных процессов в поджелудочной железе.
Подобная ситуация связывается с нарушением режима питания и диеты, необходимых при хроническом панкреатите. Приём незначительных доз алкоголя, обилие жирной пищи, переедание, неправильный приём лекарств становятся причиной приступа острого панкреатита.
Если столбик термометра достигает отметки 38-39 градусов при наличии других симптомов обострения болезни – резких нестерпимых болей, жестоких приступов рвоты, диареи – складывается опасная ситуация, которая может стать началом возникновения панкреонекроза и последующих тяжелейших осложнений.
Проблему нельзя игнорировать, требуется срочное вмешательство квалифицированного медицинского персонала. Промедление может стоить больному жизни, поспешите обратиться за экстренной медицинской помощью.
Если температура при панкреатите держится на уровне субфебрильной в течение месяцев, это становится предупреждением о протекании в организме патологических воспалительных процессов и развитии онкологии – рака поджелудочной железы. В подобном случае потребуется пройти обследование с целью выявления проблемы, чтобы срочно начать лечение.
Что делать в случае повышения температуры при панкреатите
Температура при панкреатите сигнализирует об опасной ситуации и усугублении симптомов болезни. Повышение температуры, сопровождающей прочие симптомы панкреатита говорит о возникновении инфицированной фазы панкреонекроза и других серьёзных осложнений. Лихорадка, озноб, слабость, мышечные боли – всё это признаки тяжелейшей интоксикации.

Острый панкреатит — это воспаление тканей поджелудочной железы, одним из главных признаков которого является острая боль в животе 1 . Это достаточно тяжелое заболевание, которое требует обращения к врачу и безотлагательного лечения. В противном случае резко возрастает риск развития некроза, формирования кист, абсцессов и других осложнений 1,2 .
Симптомы острого панкреатита
Симптомы острого панкреатита зависят от того, в какой форме – легкой или тяжелой – протекает заболевание. Панкреатит легкой формы сопровождается умеренной болью и невысоким риском развития осложнений. Тяжелая форма воспаления чревата гибелью тканей поджелудочной железы, что может привести к формированию абсцессов и развитию гнойного панкреатита.
Основные симптомы острого панкреатита:
- тошнота и рвота, в рвотных массах иногда присутствует желчь;
- выраженная боль в левом подреберье;
- высокая температура;
- жидкий стул;
- скачки артериального давления;
- вздутие живота, тяжесть;
- появление кровоизлияний в пупочной области.
Острое воспаление протекает с нарушением оттока панкреатического сока. Поджелудочная железа начинает переваривать собственные ткани, что приводит к сильной опоясывающей боли. Боль обычно возникает внезапно, после переедания, употребления жирных продуктов или алкоголя.
При остром панкреатите начало болевого приступа часто сопровождается ростом артериального давления. Но бывает и так, что, повысившись, давление резко падает, пациент бледнеет, у него возникает сильная слабость, проступает холодный пот. Такие симптомы могут говорить о развитии шокового состояния, которое требует безотлагательной врачебной помощи.
Причины острого панкреатита
Панкреатит может быть инфекционного и неинфекционного происхождения. Вирусный панкреатит возникает вследствие инфекционного поражения поджелудочной железы, например, при кори, вирусном гепатите, туберкулезе.
Распространенные причины острого панкреатита:
- переедание, злоупотребление жирными продуктами, остротами;
- желчнокаменная болезнь;
- хирургические операции на поджелудочной железе и рядом расположенных органов;
- злоупотребление алкоголем;
- обострение холецистита, гастродуоденита, гепатита и других воспалительных процессов пищеварительной системы;
- прием лекарственных препаратов, которые могут оказывать токсическое действие на ткани поджелудочной железы;
- повреждения поджелудочной железы.
Механизм развития болезни заключается в следующем. Пищеварительные ферменты, вырабатываемые поджелудочной железой, в здоровом организме активизируются только после попадания в желудочный тракт. Но под воздействием предрасполагающих факторов нарушается секреторная функция органа и ферменты активизируются уже в поджелудочной железе. Говоря простым языком, орган начинает переваривать сам себя, из-за чего и развивается воспаление 3 .
Диагностика острого панкреатита
Обследование при остром панкреатите назначают гастроэнтеролог или хирург. Крайне важно своевременно провести лабораторные и инструментальные методы диагностики и получить максимально полную информацию о состоянии поджелудочной железы и рядом расположенных органов. Симптомы острого панкреатита можно принять за клинические проявления других заболеваний (аппендицит, холецистит) и выбрать неправильную тактику лечения.
Для диагностики острого панкреатита врач может назначить следующие процедуры 4 :
- лабораторные исследования мочи, крови, кала;
- УЗИ органов брюшной полости;
- Компьютерная томография и магнитно-резонансная томография поджелудочной железы;
- лапароскопию – мини-операцию, подразумевающую небольшие хирургические надрезы для точной диагностики болезни;
- ангиографию – исследование кровеносных сосудов.
Важными методами являются УЗИ, МРТ и КТ, с помощью которых врач может определить размер поджелудочной железы, ее контуры, особенности структуры. Ультразвуковое исследование используют для первичной диагностики, определения границ воспаления и выявления новообразований.
Лечение острого панкреатита
При легкой форме панкреатита лечить болезнь можно в домашних условиях, с регулярным наблюдением у специалиста. При при более тяжелых формах заболевания лечение обязательно должно проходить в стационаре. Главная цель лечения — восстановить нарушенные функции поджелудочной железы и предотвратить появление осложнений 2 .
Медикаментозная терапия острого панкреатита может включать прием следующих лекарств:
- анальгетиков;
- миотропных спазмолитиков;
- антибиотиков для профилактики присоединения вторичной инфекции.
В случае, если болезнь достигла критического уровня, а консервативная терапия не помогает, специалисты могут прибегнуть к лапаротомии – операционному методу, во время которого врач получает доступ к поврежденному органу.
Определить правильную схему лечения острого панкреатита и помочь устранить симптомы может только врач. Очень важно при появлении первых признаков болезни не затягивать с визитом к врачу: первый же приступ воспаления поджелудочной железы может закончиться переходом болезни в .
Диета при остром панкреатите
Первые сутки после обострения острого панкреатита врачи рекомендуют придерживаться лечебного голодания. Разрешается употреблять простую и щелочную минеральную воду без газа, отвары лекарственных трав, кисели. Суточный объем жидкости составляет 1,5-2 литра. При остром панкреатите назначают диету №5, но меню должен подобрать специалист. Цель лечебного питания — снизить нагрузку с воспаленной поджелудочной железы и всего пищеварительного тракта, а также постепенно восстановить нарушенные функции 4 .
Из рациона при остром панкреатите исключают все продукты и напитки, которые могут раздражать пищеварительный тракт 2 :
- алкоголь;
- свежий хлеб, выпечка;
- грубые крупы (перловая, пшенная, ячменная);
- бобовые в любом виде;
- жирное мясо;
- колбасы, консерванты;
- жирный бульон;
- субпродукты;
- томатная паста, соусы;
- кислые соки;
- газированные напитки.

При остром панкреатите диету соблюдают на протяжении всего периода лечения и в течение нескольких месяцев после обострения. Особенно строго следует соблюдать пищевые ограничения в первые недели после обострения. В дальнейшем меню можно расширить, включить в него легкие мясные бульоны, нежирное мясо, куриные яйца, супы, творог, нежирное молоко, йогурт, подсушенный хлеб.
Блюда рекомендуется готовить на пару или отваривать. Пища должна быть теплой, но не горячей или холодной. Ограничения касаются не только жирных и жареных блюд, но и специй, сахара и соли. Противопоказано даже незначительное , которое может приводить к нарушению пищеварения и ухудшению самочувствия больного.
Препарат Креон ® при остром панкреатите
Для качественного переваривания пищи необходимо определенное количество пищеварительных ферментов, вырабатываемых поджелудочной железой. При остром панкреатите железа может быть воспалена и не может выполнять свои функции. В результате пища остается частично непереваренной, начинает бродить и загнивать в кишечнике, вызывая вздутие, метеоризм и боли в животе, а также нарушение стула. Из-за гнилостных процессов повышается риск размножения инфекционных возбудителей.
Обеспечить качественное переваривание пищи и всасывание питательных веществ, помогает препарат – современный ферментный препарат, выпускающийся в форме капсул. Каждая капсула лекарства содержит сотни маленькихчастиц – минимикросфер, содержащих в составе натуральный панкреатин 7 . Такая форма обеспечивает оптимальный эффект: желатиновая оболочка быстро растворяется в желудке, а минимикросферы перемешиваются с едой и способствуют её эффективному расщеплению и оптимальному усвоению питательных веществ, витаминов и микроэлементов.
Креон ® может применяться не только при снижении работы самой поджелудочной железы, но и при различных заболеваниях ЖКТ, связанных с нехваткой ферментов. Среди них могут быть заболевания желчевыводящей системы, пищевые инфекции и аллергии, хронический дуоденит и другие. Креон ® следует принимать во время или сразу после приема пищи 7 . Если есть трудности с проглатыванием, содержимое капсулы можно добавить в напиток или любую мягкую кислую пищу (йогурт, фруктовое пюре) 7 .
Дозировку и курс терапии, как правило, определяет врач. В соответствии с российскими рекомендациями по лечению ферментной недостаточности оптимальной стартовой дозировкой для качественного лечения является 25000 ЕД, но может быть и больше 5 . Бояться большой цифры не стоит. Поджелудочная железа человека, ответственная за выработку ферментов, выделяет до 720 000 единиц липазы при каждом приеме пищи 6 . Поэтому препарат Креон ® лишь поддерживает собственное пищеварение, помогая справляться с неприятными симптомами.
Подробнее о препарате можно узнать
1. Скутова В.А., Данилов А.И., Феоктистова Ж.А. Острый панкреатит: актуальные вопросы диагностики и комплексного лечения // Вестник Смоленской государственной медицинской академии, 2016. – Т. 15, №2. – С. 78-84.
2. Губергриц, Н. Возможности лабораторной диагностики заболеваний поджелудочной железы / Н.Б. Губергриц // Экспериментальная и клиническая гастроэнтерология – 2008 г. – №7 – С.93-101.
3. Lohr Johannes-Matthias, et. al. Properties of different pancreatin preparations used in pancreatic exocrine insufficiency. Eur J Gastroenterol Hepatol.2009;21(9):1024-31.
4. Сенаторова, А. Поджелудочная железа и энзимология в педиатрии / А.С. Сенаторова, Е.В. Омельченко // Вестник Клуба Панкреотологов – 2014 г. – №1(22) – С. 18-23.
5. Ивашкин В.Т., Маев И.В., Охлобыстин А.В. с соавт. Рекомендации Российского гастроэнтерологической ассоциации по диагностике и лечению ЭНПЖ. РЭГГК, 2018; 28(2): 72-100.
6. Keller J., Layer P. Human pancreatic exocrine response. to nutrients in health and disease. Gut 2005;54 (Suppl 6): vi1-28. 10.1136/gut.2005.065946.
7. Инструкция по медицинскому применению препарата Креон ® 10000, капсулы кишечнорастворимые, от 11.05.2018.
Читайте также:


