Лихорадка с желудочным кровотечением
Факты о желудочных кровотечениях:
- Это состояние – дна из самых частых причин госпитализации пациентов в хирургические стационары.
- Сегодня известно более 100 заболеваний, которые могут сопровождаться кровотечениями из желудка и кишечника.
- Примерно три четвертых (75%) всех кровотечений из желудка или двенадцатиперстной кишки возникают из-за язвы.
- Кровотечение развивается примерно у каждого пятого пациента, который страдал язвой желудка или двенадцатиперстной кишки, и не получал лечения.
Особенности строения желудка
Отделы желудка:
- входной отдел (кардия) – переход пищевода в желудок и участок желудка, непосредственно прилегающий к этому месту;
- дно желудка – верхняя часть органа, имеющая вид свода;
- тело желудка – основная часть органа;
- выходная часть (привратник желудка) – переход желудка в двенадцатиперстную кишку и участок желудка, непосредственно прилегающий к этому месту.
Желудок находится в верху брюшной полости слева. Его дно прилегает к диафрагме. Рядом находятся двенадцатиперстная кишка, поджелудочная железа. Справа – печень и желчный пузырь.
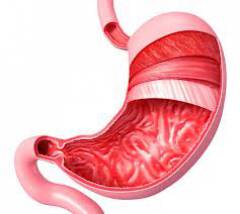
Стенка желудка состоит из трех слоев:
- Слизистая оболочка. Является очень тонкой, так как состоит всего из одного слоя клеток. Они вырабатывают желудочные ферменты и соляную кислоту.
- Мышцы. За счет мышечной ткани желудок может сокращаться, перемешивать и проталкивать пищу в кишечник. В месте перехода пищевода в желудок и желудка в двенадцатиперстную кишку находятся два мышечных жома. Верхний не дает попадать содержимому желудка в пищевод, а нижний – содержимому двенадцатиперстной кишки в желудок.
- Наружная оболочка представляет собой тонкую пленку из соединительной ткани.
В норме у взрослого человека натощак желудок имеет объем 500 мл. После принятия пищи он обычно растягивается до объема 1 л. Максимально желудок может растягиваться до 4 л.
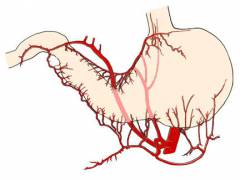
Артерии, кровоснабжающие желудок, проходят по его правому и левому краю (за счет изогнутой формы органа эти края называют малой и большой кривизной). От основных артерий отходят многочисленные мелкие.
Виды желудочных кровотечений
В зависимости от продолжительности кровотечения:
- острые – развиваются быстро, требуют экстренной медицинской помощи;
- хронические – менее интенсивные, продолжаются в течение длительного времени.
В зависимости от того, насколько выражены признаки кровотечения:
- явные – проявляются ярко, имеются все симптомы;
- скрытые – симптомы отсутствуют, обычно это характерно для хронических желудочных кровотечений – отмечается лишь бледность пациента.
Причины желудочного кровотечения
Во время сильного стресса в экстремальной ситуации кора надпочечников начинает вырабатывать гормоны (глюкокортикоиды), которые усиливают секрецию желудочного сока, вызывают нарушение кровообращения в органе. Это может привести к возникновению поверхностных язв и кровотечению.
Заболевания сосудов
Симптомы желудочного кровотечения
Насколько может быть тяжелым состояние больного с желудочным кровотечением?
Диагностика желудочного кровотечения
При хроническом желудочном кровотечении больной часто не подозревает о том, что у него имеется это патологическое состояние. Пациенты обращаются к профильным специалистам по поводу симптомов основного заболевания:
- при болях и дискомфорте в верхней части живота, тошноте, нарушении пищеварения – к терапевту, гастроэнтерологу;
- при повышенной кровоточивости, появлении на теле большого количества синяков – к терапевту, гематологу.
Специалист назначает обследование, во время которого выявляется желудочное кровотечение.
Единственный симптом, который может указать на наличие хронического кровотечения в желудке – черный дегтеобразный стул. В этом случае стоит сразу обращаться к хирургу. 

Во время беседы и осмотра пациента перед врачом стоят две задачи: установить наличие и интенсивность желудочного кровотечения, убедиться, что кровотечение происходит именно из желудка, а не из других органов.
Вопросы, которые вам могут задать на приеме:
- Какие жалобы беспокоят на данный момент? Когда они возникли? Как изменялось ваше состояние с того момента?
- Бывали ли у вас желудочно-кишечные кровотечения в прошлом? Обращались ли вы к врачам с похожими проблемами?
- Есть ли у вас язва желудка или двенадцатиперстной кишки? Если есть – как долго? Какое лечение получали?
- Есть ли у вас следующие симптомы: боли в верхней части живота, тошнота, рвота, отрыжка, изжога, нарушения пищеварения, вздутие живота?
- Были ли у вас операции по поводу заболеваний желудка и вен живота? Если были – по какому поводу, когда?
- Страдаете ли вы каким-либо заболеванием печени, нарушением свертываемости крови?
- Как часто и в каком количестве вы употребляете алкоголь?
- Бывают ли у вас кровотечения из носа?
| Название исследования | Описание | Как проводится? |
| Фиброгастродуоденоскопия | Эндоскопическое исследование, во время которого врач осматривает слизистую оболочку пищевода, желудка, двенадцатиперстной кишки. Чаще всего при этом можно установить место и источник кровотечения. | Исследование проводят натощак.
|
| Рентгенография желудка | Для выявления причины желудочного кровотечения проводится рентгенография с контрастом. Врач может оценить состояние стенок органа, выявить язвы, опухоли, диафрагмальную грыжу и другие патологические состояния.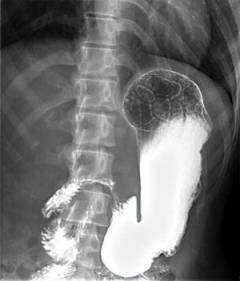 | Исследование проводится натощак. Желудок должен быть пустым, иначе контраст не сможет его равномерно заполнить.
|
| Ангиография | Рентгенконтрастное исследование сосудов. Выполняется, когда есть подозрение, что желудочное кровотечение является следствием атеросклероза или других сосудистых нарушений.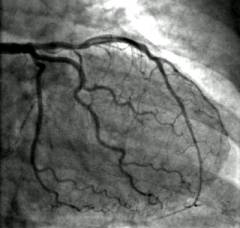 | Через специальный катетер в нужный сосуд вводят контрастный раствор. Затем делают рентгеновские снимки. Прокрашенный сосуд на них хорошо виден. |
| Радиоизотопное сканирование | Проводится по показаниям, когда не удается обнаружить другими способами место кровотечения. В кровь пациента вводятся эритроциты, меченые специальным веществом. Они скапливаются в месте кровотечения, после чего их можно выявить, сделав снимки при помощи специального аппарата. | В вену пациента вводят раствор с мечеными эритроцитами, после чего делают снимки. |
| Магнитно-резонансная томография | Проводится по показаниям, когда для постановки правильного диагноза врачу нужна дополнительная информация. При помощи МРТ можно получить снимки с послойными срезами или трехмерным изображением определенной области тела.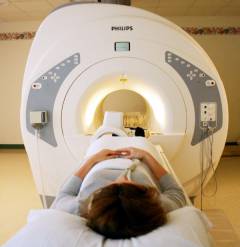 | Исследование выполняется в специализированном отделении при помощи специальной установки. |
| Общий анализ крови | Отклонения, которые можно выявить в общем анализе крови при желудочном кровотечении:
 | Кровь берут обычным способом из пальца или из вены. |
| Исследование свертываемости крови – коагулограмма | Исследование применяется в случаях, когда имеется подозрение, что желудочное кровотечение связано с нарушением свертываемости крови. | Кровь исследуют при помощи специального аппарата. Оценивают ряд показателей, на основании чего делают выводы о состоянии свертывающей системы. |
Лечение желудочного кровотечения
Пациент с желудочным кровотечением должен быть немедленно госпитализирован в стационар.
Существует две тактики лечения желудочных кровотечений:
- без хирургического вмешательства (консервативный);
- операция.
Иногда желудочное кровотечение удается остановить во время эндоскопии. Для этого в желудок через рот вводят специальные эндоскопические инструменты.
Способы эндоскопического лечения:
- Обкалывание кровоточащей язвы желудка растворами адреналина и норадреналина, которые вызывают спазм сосудов и останавливают кровотечение.
- Электрокоагуляция – прижигание мелких кровоточащих участков слизистой оболочки.
- Лазерная коагуляция – прижигание при помощи лазера.
- Прошивание нитями или металлическими клипсами.
- Аппликация специального медицинского клея.
Эти методы применяются в основном при небольших кровотечениях.
В зависимости от вида операции, её продолжительность и объем могут быть разными. Поэтому и сроки реабилитации могут различаться.
В большинстве случаев реабилитационные мероприятия проводятся по схеме:
- в первый день пациенту разрешают совершать движения руками и ногами;
- со второго дня обычно начинается дыхательная гимнастика;
- на третий день пациент может попробовать встать на ноги;
- на восьмой день, при благоприятном течении, снимают швы;
- на 14-й день выписывают из стационара;
- впоследствии пациент занимается лечебной физкультурой, физические нагрузки запрещены в течение месяца.

Диета в послеоперационном периоде (если операция не была очень тяжелой, и нет осложнений):
- 1-й день: запрещено есть и пить воду. Можно лишь смочить губы водой.
- 2-й день: можно только пить воду, по полстакана в день, чайными ложечками.
- 3-й день: можно принять 500 мл воды, бульона или крепкого чая.
- 4-й день: можно принимать по 4 стакана жидкости в сутки, разделив это количество на 8 или 12 приемов, разрешается кисель, простокваша, слизистые супы.
- С 5-го дня можно употреблять любые количества жидких супов, творог, манную кашу;
- С 7го дня в рацион добавляется вареное мясо;
- С 9-го дня пациент переходит на обычное щадящее питание, исключая раздражающую пищу (острое и пр.), продукты, приготовленные на основе цельного молока.
- В последующем рекомендуется частое питание небольшими порциями – до 7 раз в день.
Синдром Казабаха-Мерритт
Он представляет собой сочетание гемангиом в различных отделах ЖКТ с выраженной тромбоцитопенией. Клиническая картина синдрома складывается из проявлений ангиоматоза и геморрагического синдрома. Обычно больные жалуются на боли в животе и потерю массы тела на 20 кг и более.
Отмечается анемия в сочетании с тромбоцитопенией. На коже в различных местах тела обнаруживаются множественные гемангиомы. При ЯМР-томографии их находят в различных внутренних органах. При гастродуоденоскопии обычно выявляется варикозное расширение вен пищевода и кардиального отдела, при ректороманоскопии находят множественные гемангиомы в прямой и сигмовидной кишке. Кровотечения связаны главным образом с поражением желудочно-кишечного тракта.
В лечении преимущественно применяются различные методы эндоскопического гемостаза в сочетании с терапией гемостатиками с использованием тромбоцитарной массы. При неэффективности такой терапии показано хирургическое лечение.
ВИЧ - инфекция
Сифилис
Кровотечения могут возникать во вторичном периоде заболевания сифилисом в первые 3-4 года болезни, когда в различных органах в т.ч. в ЖКТ могут появляться эрозии и язвы. Они могут давать кровотечения обычно малые по объему, но на протяжении длительного времени.
При эндоскопии их чаще обнаруживают в желудке, где может поражаться антральный и пилорический отдел, а также двенадцатиперстная кишка. В биоптатах обычно обнаруживается возбудитель сифилиса (Тreponema pallidum).
Окончательная постановка диагноза подтверждается положительной серологической реакцией (реакция Вассермана или реакция иммунофлюоресценции).
Остановку кровотечения достигают специфической терапией сифилиса в сочетании гемостатической терапией.
Желудочно-кишечные кровотечения при геморрагических диатезах
ЖКК вследствии повышения сосудистой проницаемости
Одной из причин ЖКК могут быть различные заболевания сопровождающиеся нарушением сосудистой проницаемости. К ним относятся осложнения атеросклероза и гипертонии, встречающиеся у лиц пожилого возраста. Наряду с возникновением эрозий и язв, они могут давать желудочно- кишечное кровотечение без нарушения слизистой оболочки желудка.
Основными диагностическими методами являются эндоскопические исследования, а при отсутствии признаков кровотечения в пищеводе, желудке, ДПК и толстой кишке необходимо произвести эндоскопию тонкой кишки при помощи капсулы или двухбалонного метода исследования. При отрицательных результатах эндоскопических исследований при прогрессирующей анемии и наличии мелены или положительных реакциях на скрытую кровь в кале необходимо произвести селективную мезоэнтерографию, подготовившись к возможной баллонной тампонаде кровоточивого сосуда.
Остановка ЖКК обусловленного нарушением сосудистой проницаемости достигается в основном терапевтическим путем с использованием гемостатиков, нередко в сочетании с аргоно-плазменной или др.видами электрокоагуляции. При проведении диагностической мезентерикографии используют селективное введение сосудосуживающих препаратов непосредственно в кровоточащий сосуд. В большинстве случаев такие мероприятия обеспечивают гемостаз и к применению оперативного лечения прибегают редко.
Желудочно-кишечные кровотечения как проявления нарушений гемостаза
Упорные ЖКК возможны как проявления нарушений в свертывающей системе крови чаще врожденного, реже - приобретенного характера. Среди наследственных форм подавляющее большинство (>95%) составляет дефицит фактора VIII (гемофилия А, болезнь Виллебранда) и фактора IX (гемофилия В).
Другие факторы (дефицит VII, X, V, XI, XII, II) встречаются крайне редко. К приобретенным формам нарушения свертывающей системы относится ДВС- синдром, коагулопатии с дефицитом или депрессией факторов протромбинового комплекса (II,VII,X, V), вызванный болезнями печени, обтурационной желтухой, кишечным дисбактериозом, передозировкой антикоагулянтов. Это кровоточивость обусловленная гепаринизацией, введением фибринолитических и дефибринирующих препаратов.
Отдельную группу составляют геморрагические диатезы, обусловленные патологией тромбоцитов: тромбоцитопении и тромбоцитопатии. В группу тромбоцитопений входят заболевания, вызывающие укорочение жизни тромбоцитов, вызванной наличием антител к тромбоцитам (аутоиммунная форма) или их лизисом в следствие инфекций или применения лекарственных средств.
Тромбоцитопатии чаще бывают врожденными (болезнь Глаумана), но могут вызываться и токсическим воздействием в т.ч. и медикаментами (ацетилсалициловая кислота, бутадион, индометацин и др.).
Диагноз ЖКК обусловленного нарушением гемостаза устанавливается на основании геморрагического синдрома, когда кровотечения могут возникать в различных органах и тканях (носовое, легочное, пищеварительный тракт, мозг и др.).
Нередко они проявляются петехиально-синячковой кровоточивость в кожу, слизистые оболочки, геморрагиями в местах инъекций. Геморрагии в брюшину и в стенку кишки могут имитировать клинику острого живота. Решающим в постановке диагноза являются данные лабораторных исследований состояния свертывающей системы крови. При обнаружении крови в кале проводится исследование ЖКТ с целью обнаружения источника кровотечения.
Лечение с использованием арсенала всех гемостатических средств обычно дает положительный эффект. Ведущее значение имеет применения свежезамороженной плазмы, криопреципитата, препарата Ново Севен (эптаног альфа). При выраженной тромбцитопении необходимы инфузии консервированных тромбоцитов, лучше в комбинации с криоплазмой. Применяют также хлористый кальций и препараты витамина К. С целью уменьшения сосудистой проницаемости вводят аскорбиновую кислоту., антигистаминные препараты. Обычно консервативные мероприятия позволяют остановить кровотечение.
ЖКК вследствии патологии сосудов
Хронически повторяющиеся желудочно-кишечные кровотечения могут быть обусловлены наследственной патологией сосудов в виде телеангиоэктазий (болезнь Ослера-Рандю, геморрагический ангиоматоз), передающихся по аутосомно-доминантному типу. Характеризуются истончением и недостаточным развитием субэндотелиального каркаса на отдельных участках мелких сосудов.
Уже в детском возрасте образуются тонкостенные, легко ранимые гемангионы. Они могут формироваться в ЖКТ, легких, глотке и других органах. Образующиеся артериовенозные шунты, сопровождаются другими признаками мезенхимальной неполноценности (слабость связачного аппарата суставов сопровождается вывихами, пролабированием створок сердечных клапанов, повышенным растяжением кожи).
Кровотечения могут возникать в ЖКТ, в носу, глотке и других органах обычно в возрасте старше 30 лет. При наличии и увеличении артериовенозных шунтов возникает одышка, цианоз, гипоксический эритроцитоз. Нередко рентгенологически в легких обнаруживаются тени неправильной формы, принимаемые за опухоли.
Диагноз основывается на данных о ЖКК и обнаружении телеангиоэктазий (эндоскопическое исследование или ангиография), а также данных анамнеза. Кровотечение обычно носит рецидивирующий характер. Этому способствует нередкое сочетание с дефицитом факторов Виллебранда.
Остановка кровотечния обычно достигается применением гемостатической терапии. Однако, повторяющиеся кровотечения с развитием прогрессирующей анемии или возникновение профузного кровотечения вызывает необходимость применения эндоскопических методов остановки кровотечения (криотерапия, аргоноплазменная и другие виды электрокоагуляций). Нередко приходится прибегать к хирургическому лечению (иссечение ангиом, перевязка кровоточащих сосудов).
Степанов Ю.В., Залевский В.И., Косинский А.В.

Геморрагическая лихорадка – это вирусное заболевание, входящее в группу полиэтиологических острых вирусных патологий зоонозного характера (резервуарами возбудителя являются животные).
Группа объединяется общей симптоматикой:
- геморрагические проявления;
- интенсивные лихорадочно-интоксикационные симптомы;
- генерализованное поражение сосудистых структур (наиболее показательным является поражение микроциркуляторных структур);
- развитие тромбогеморрагических синдромов.
Одной из наиболее часто встречаемых инфекций из этой группы является геморрагическая лихорадка с почечным синдромом (ГЛПС).
ГЛПС – что это
- системными повреждениями микроциркуляторных сосудистых структур,
- развитием диатезов геморрагического характера,
- тяжелыми расстройствами гемодинамики,
- поражением тканей почек,
- развитием тяжелых нарушений в работе почек.
Данный тип геморрагических лихорадок также называют:
- геморрагический нефрозонефрит,
- эпид. нефрозонефрит,
- маньчжурская лихорадка, и т.д.
Согласно классификации МКБ10 данная инфекция классифицируется как А98.5.
Этиологические факторы заболевания
ГЛПС относятся к распространенным на территории Евразии очагово-природным инфекционным патологиям. Чаще всего заболевание регистрируют на территории Китая и Российской Федерации.
Возбудителем заболевания являются арбовирусы, входящие в семейство Bunyaviridae. Данный тип вирусов относят к хантавирусам.
Проявления инфекционного процесса не зависят от типа серовара возбудителя.
На территории России и чаще всего регистрируются ГЛПС, вызванная вирусами типа Добрава-Белград и Пуумала.
При температуре до двадцати градусов и при температуре ниже -20 градусов, вирус отличается относительной устойчивостью. В образцах крови, при температуре до 4 градусов, вирус может сохраняться в течение четырех дней.
ГЛПС – эпидемиология заболевания

Главным источником вирусных частиц считаются мышевидные грызуны.
Грызуны переносят данную инфекцию бессимптомно. В окружающую среду вирус выделяется с испражнениями и мочой.
Инфицирование человека осуществляется аспирационными и контактными путями.
Контактное инфицирование реализуется при непосредственных контактах с грызунами, а также материалами и поверхностями, загрязненными их испражнениями (сено, зерна, солома и т.д.).
Также возможно алиментарное инфицирование, реализуемое при употреблении термически необработанных продуктов, загрязненных испражнениями больных грызунов.
Показатель естественной чувствительности к возбудителю заболевания высокий во всех возрастных группах.
Чаще всего (приблизительно в восьмидесяти-девяноста процентах всех случаев) ГЛПС регистрируется у лиц мужского пола от шестнадцати до пятидесяти лет.
Заболевание развивается преимущественно у работников сельской промышленности, трактористов и т.д.
Природные очаги данной инфекции регистрируются по всему миру. На территории России заболевание регистрируется во всех районах. Наиболее распространена данная инфекция на территории Татарстана, Башкортостана и т.д.
В структуре заболеваемости отмечается выраженная сезонность. ГЛПС регистрируется преимущественно с мая по декабрь.
Геморрагическая лихорадка с почечным синдромом – профилактика
Для специфических профилактических мероприятий применяют корейские вакцины, созданные на основе вирусных частиц типа Хантаан. В России данный тип вакцин не сертифицирован, поэтому специфическую профилактику заболевания на территории российской Федерации не проводят.
Для проведения неспецифической профилактики применяют:
- эпидемический контроль за проведением дератизации в очагах;
- использование специальных защитных очков, перчаток и респираторов при работе с зерном, сеном, работе в сильно запыленных помещениях;
- контроль за качеством хранения продуктов и т.д.
Патогенез развития заболевания
Патогенез развития инфекционного процесса малоизучен. На данный момент выделяют пять основных 
стадий ГЛПС:
-
заражения – внедрение вируса происходит через неповрежденные слизистые, выстилающие респираторный и пищеварительный тракт, а также через поврежденные участки кожи.
В дальнейшем, вирус начинает активно размножаться в тканях лимфатических узлов и клетках МФС (фагоцитарно-мононуклеарных систем).
В норме, при нормальных показателях иммунореактивности организма, вирус поглощается МФС и уничтожается. Нарушение иммунных реакций сопровождается повреждениями циркулирующими иммунными комплексам сосудистых стенок, повышением проницаемости сосудистых структур и развитием специфических геморрагических диатезов с активной плазмореей (пропотеванием плазмы) в тканевые структуры.
Также происходит активное повреждение инфицированных вирусными частицами клеток клеточными иммунными факторами (цитотоксические лимфоциты, киллерные клетки, противовоспалительные цитокины и т.д.).
висцеральных повреждений и обменных нарушений – данная стадия соответствует олигурическим стадиям заболевания. В результате развития геморрагических, дистрофических и некротических повреждений тканей гипофиза, надпочечников, почек и т.д. отмечается развитие ДВС, снижение СКФ, нарушение процессов реабсорбции в канальцевых структурах.
Также развивается олигурия, азотемия, протеинурия, тяжелые нарушения кислотно-щелочного равновесия, нарушение водно-электролитного состава крови, острые почечные дисфункции и т.д.
Геморрагическая лихорадка с почечным синдромом – симптомы

Заболевание отличается четко выраженной цикличностью. Степень тяжести заболевания может значительно варьировать (от легких лихорадочных форм до тяжелейших геморрагических вариантов, сопровождающихся развитием стойких почечных дисфункций).
В течение заболевания выделяют начальные (лихорадочные), олигурические, полиурические и реконвалесцентные периоды.
В некоторых случаях может регистрироваться продромальная симптоматика, сопровождающаяся жалобами на недомогание, познабливание, повышенную утомляемость, субфебрильную температуру.
Данные симптомы могут регистрироваться в течение от одного до трех дней.
Также может отмечаться появление диареи (до пяти раз в сутки) или запора.
Специфическим проявлением является стойкая гиперемия (покраснение) на лице, шее и груди (ее верхней части).
Также может отмечаться гиперемия конъюнктивы и слизистой зева, появление геморрагических элементов на слизистых, выстилающих мягкое небо.
Часто отмечается умеренная брадиаритмия.
Часто отмечается появление незначительных носовых кровотечений, рвоты, болей в поясничной области, абдоминальных болей.
При тяжелом течении заболевания, на фоне поражения нервной системы может отмечаться симптоматика менингизма (резкие головные боли, появление менингеальных знаков, рвота, светобоязнь и т.д.).
Олигурическая стадия начинается с третьего-шестого дня заболевания и длится до восьмого-четырнадцатого дня болезни. После стихания лихорадки состояния пациента, как правило, ухудшается.
Отмечается увеличение интенсивности интоксикационной симптоматики, снижение количества суточной мочи, появление резкой слабости, выраженных геморрагических синдромов (появление массивных кровоизлияний в склеры, развитие носовых кровотечений, кровотечений из ЖКТ, маточных кровотечений и т.д.).
При развитии кровоизлияний в органы (поражение гипофиза, надпочечников и т.д.) возможен летальный исход.
Также отмечается выраженная бледность кожи, одутловатость лица, отек век, снижение давление (а затем развитие гипертензии), снижение частоты сердечных сокращений.
На стадии полиурической симптоматики (начинается с девятого-тринадцатого дня болезни) отмечается увеличение объема суточной мочи (до пяти литров в сутки). Прекращается рвота, снижается интенсивность интоксикационной симптоматики и т.д.
Однако на фоне увеличенного объема диуреза может развиться азотемия, дегидратация, гипонатриемия и гипокалиемия.
На стадии реконвалесцентного периода отмечается восстановление функции почек и значительное улучшение состояния пациента.
Длительность нормализации функционирования почек может занимать от трех недель до трех лет и зависит от тяжести перенесенного инфекционного процесса и адекватности терапии.
Осложнения заболевания
Осложнения специфических характеров могут проявляться:
- инфекционно-токсическими шоками,
- диссеминированным внутрисосудистым свертыванием крови,
- азотемической уремией,
- отеком легких,
- кровоизлияниями во внутренние органы,
- развитием эклампсий,
- профузными кровотечениями,
- разрывами почечных капсул,
- инфекционными миокардитами и т.д.
Осложнения неспецифического характера могут проявляться развитием пиелонефритов, восходящих пиелитов, гнойных отитов, различных абсцессов и флегмон, септических осложнений и т.д.
Геморрагическая лихорадка – диагностика заболевания
Диагностика основывается на данных эпид. анамнеза (проф. деятельность из групп риска, проживание в эндемичных очагах и т.д.), выявлении специфической цикличности симптомов.
Для специфической диагностики используют реакцию РНИФ, ИФА, ПЦР.
Геморрагическая лихорадка с почечным синдромом – лечение

На все время заболевания назначается строгий постельный режим.
Питание должно быть полноценным и обогащенным витаминами. В стадии олигурической симптоматики исключают продукты, содержащие большое количество калия, а на стадии полиурической симптоматики наоборот увеличивают употребление калия.
Питьевой режим подбирают согласно количеству выделяемой жидкости.
Лекарственная терапия зависит от стадии заболевания.
Рекомендовано использование рибавирина, йодофеназона, тилорона, донорских иммуноглобулинов, виферона и т.д.
На стадии олигурии показано промывание желудка и очистительные клизмы (для снижения интенсивности уремической интоксикации).
По показаниям проводят гемодиализ.
На стадии полиурических проявлений применяют препараты для восстановления электролитного баланса, витамины, общеукрепляющую терапию, препараты уросептиков.
Дополнительно показано симптоматическое лечение (нормализация артериального давления, обезболивание и т.д.).
Читайте также:
- Энтеровирусные инфекции мероприятия в детских коллективах
- Сколько дней длится инфекция орз до полного выздоровления
- Что такое контактная инфекция тест
- Инфекция после укуса насекомого у ребенка
- Аденовирусная инфекция с герпесом


