Малая операция на суставах
Из этой статьи вы узнаете: при каких заболеваниях может потребоваться операция на коленном суставе. Как проводят разные типы операций, подготовка и реабилитация.

Автор статьи: Стоянова Виктория , врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Операции на суставе колена показаны при заболеваниях, которые сопровождаются его деформацией. Хирургическое вмешательство назначают, когда консервативные методы неэффективны.
Оперативное лечение успешно применяется в таких ситуациях, как:
- артроз 3–4 стадии;
- артрит на этапе деформации сустава;
- гнойный артрит;
- травмы: разрыв связок: собственной связки надколенника, крестообразных связок, повреждение мениска, раздробление сустава, перелом надколенника и др.;
- привычный вывих сустава;
- киста Бейкера (новообразование, заполненное жидкостью, на задней поверхности коленного сустава);
- синовит (воспаление синовиальной оболочки сустава);
- липоартрит (патология жировой прослойки, окружающей коленный сустав).

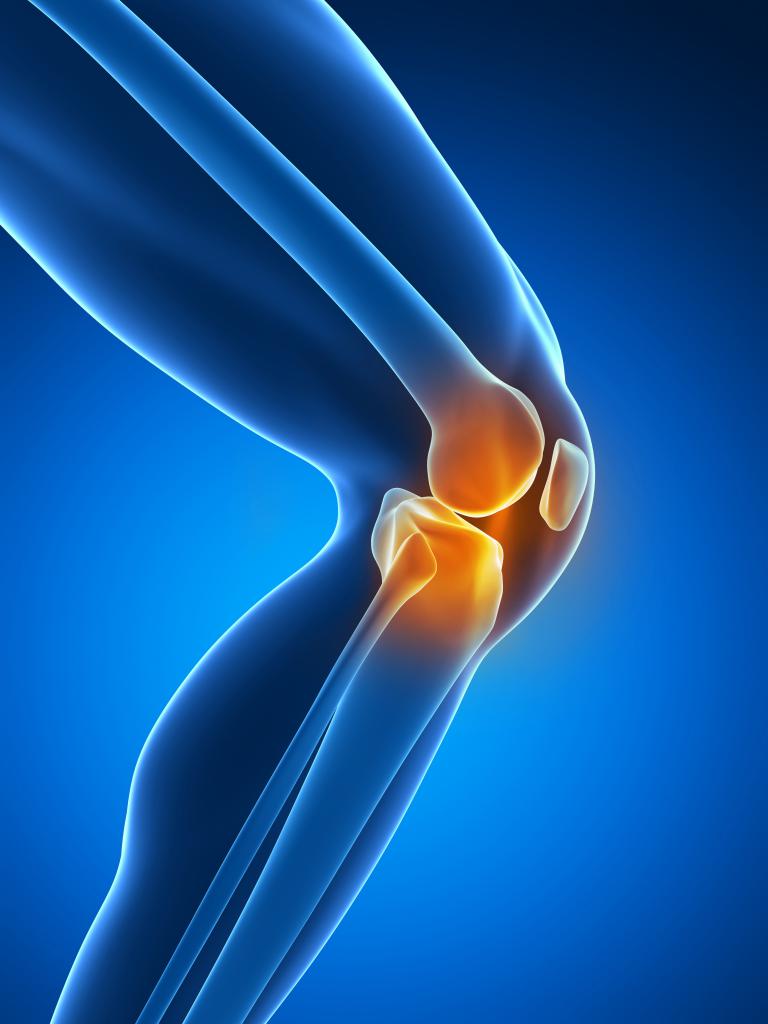
Коленный сустав (вид сзади). Нажмите на фото для увеличения
Пять вариантов оперативного вмешательства:
Реабилитация после операции длится от нескольких недель до нескольких месяцев в зависимости от типа вмешательства и общего состояния пациента. Например, после восстановления целостности связок коленного сустава реабилитация длится 3–4 недели. После артропластики и эндопротезирования сустава восстановление занимает 3–6 месяцев. Обычно функционирование колена полностью возобновляется.
В реабилитационном периоде рекомендуется снизить нагрузку на сустав. Для восстановления его функций показана физиотерапия, лечебная гимнастика.
- назначает лечащий врач – травматолог-ортопед, ревматолог, спортивный врач;
- проводит хирург-артролог – врач, который специализируется на лечении суставов.
В восстановительном периоде подключаются реабилитолог, физиотерапевт.
Все операции на суставах проводятся в основном под эпидуральной анестезией (лекарство вводят в эпидуральное пространство (между стенкой позвоночного канала и твердой мозговой оболочкой позвоночника), иногда под общим наркозом. Если используется общий наркоз, пациент во время операции находится без сознания и ничего не чувствует. При эпидуральной анестезии пациент остается в сознании, но не чувствует нижнюю половину тела.
Вмешательства на околосуставных тканях возможны и под местной анестезией.

Проведение эпидуральной анестезии в промежутке между 3 и 4 поясничными позвонками (L3–L4)
Показания к проведению операции на колене
Хирургическое вмешательство требуется при ряде заболеваний:
- Артроз на 3 стадии. При данной патологии хрящевая ткань полностью разрушена, что приводит к образованию массивных остеофитов (костных наростов), а также к деформациям костных концов сустава. Это сильно сказывается на функционировании колена. Консервативное лечение уже не поможет.
- Артрит на тяжелой стадии – воспалительный процесс приводит к деформациям и контрактурам (ограничениям подвижности) в суставе. Также вследствие воспаления возможны фиброзно-анкилозные изменения – сращения концов сустава, приводящие к неподвижности.
- Септические формы артрита – при таком заболевании в суставе вследствие воспалительного процесса накапливается гной. Его можно вычистить с помощью операции.
- Разрыв крестообразных связок. Для нормального функционирования колена нужно их сшивание или пластика (пластика – это восстановление целостности связки с помощью собственных тканей (сухожилие связки надколенника и др.) или искусственных материалов).
- Разрыв собственной связки надколенника – возникает на последней стадии тендинита (воспаления связки, развивающегося на фоне повышенных нагрузок на сустав).
- Суставная мышь – патология, при которой внутри сустава свободно перемещается фрагмент костной ткани, который откололся при травме. От него можно избавиться только хирургическим путем.
- Повреждение мениска. В зависимости от тяжести травмы, мениск можно зашить либо же удалить частично или полностью.
- Привычный вывих надколенника – нужна операция для фиксации колена в нормальном положении.
- Перелом надколенника, особенно открытый или со смещением.
- Закрытое раздробление сустава.
- Синовит – при воспалении синовиальной сумки (которое иногда возникает как самостоятельное заболевание, а иногда – на фоне артрита) может потребоваться ее удаление.
- Киста Бейкера – слизистая межсухожильная сумка, заполненная жидкостью, которая расположена на внутренней поверхности коленного сустава. От нее можно избавиться, только удалив методами хирургии.
- Липоартрит (болезнь Гоффа) – заболевание, при котором жировая ткань в области крыловидных складок тел Гоффа коленного сустава хронически воспалена.

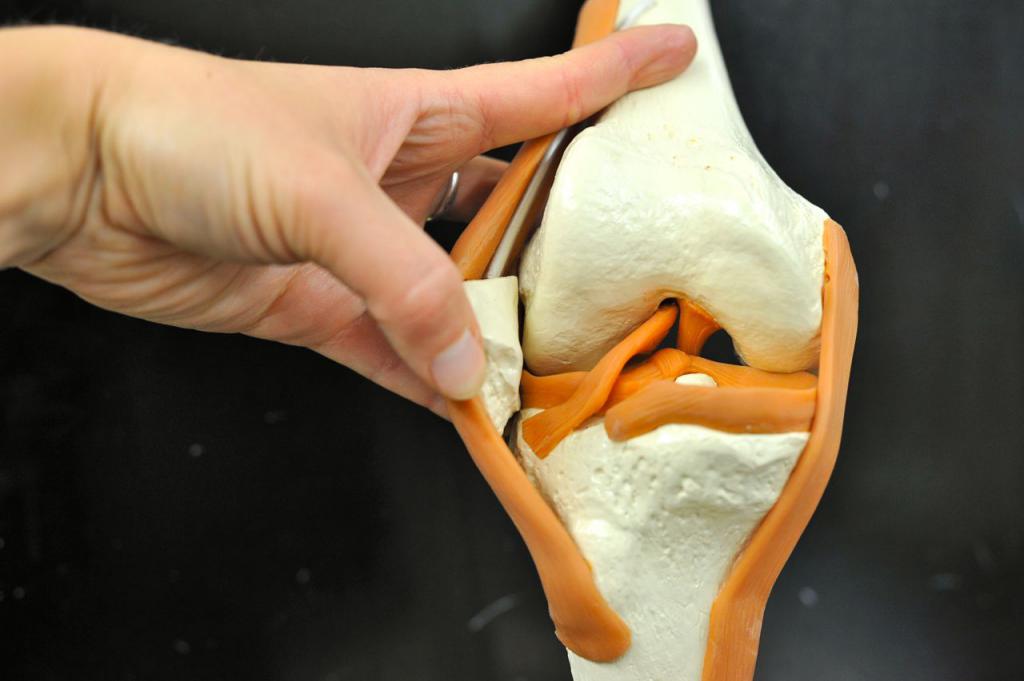
Патологии коленного сустава: 1 – артрозо-артрит; 2 – перелом надколенника; 3 – разрыв крестообразной связки; 4 – киста Бейкера
Подготовка к операции
Специальной подготовки в большинстве случаев не требуется. Как и перед любыми другими операциями, нужно:
- сделать кардиограмму;
- сдать анализы крови: общий, на группу крови и на инфекции;
- предупредить врача о принимаемых медикаментах;
- пройти аллергологические пробы на лекарства, которые будут применяться в ходе и после операции.
За 12 часов до хирургического лечения нельзя есть и пить.
Артроскопические операции в последние десятилетия потеснили классические открытые хирургические вмешательства. Они отличаются минимальной инвазивностью, низким риском осложнений, коротким сроком госпитализации. После артроскопии быстрее проходит реабилитация. К тому же, в ходе таких операций обеспечивается полноценный обзор суставной полости, что увеличивает их эффективность по сравнению с обычными открытыми хирургическими вмешательствами.
Артроскопические операции чаще всего проводятся на коленном и плечевом суставах, реже – на тазобедренном и голеностопном. Данная процедура может быть выполнена в качестве как диагностической так и лечебной.
Показания к артроскопии коленного сустава
В ходе артроскопической операции на колене может быть выполнено удаление или сшивание мениска, резекция воспаленной синовиальной оболочки, пластика крестообразных связок, удаление хондромных или жировых тел, восстановление дефектов гиалинового хряща.
Основные показания к хирургическому вмешательству:
- разрыв мениска;
- полный разрыв связок колена;
- вывих надколенника;
- некоторые воспалительные заболевания колена;
- дефекты гиалинового хряща;
- остеоартроз колена;
- болезнь Гоффа;
- боли неясного происхождения, возникающие в результате травм, хронических заболеваний, перенесенных в прошлом операций или инвазивных процедур.
Показания к артроскопии плечевого сустава
Артроскопические операции на плече чаще всего проводятся в случае привычного вывиха и нестабильности плечевого сустава, чаще всего это следствие травм.
- повреждение мышц вращательной манжеты;
- внутрисуставные тела;
- артроз;
- тендинит длинной головки бицепса;
- адгезивный капсулит.
Показания к артроскопии тазобедренного сустава
Операции такого рода на тазобедренном суставе применяются нечасто. Причиной тому малый объем суставной полости и недостаточный простор для манипуляций. Требуется тракция конечности, что может быть связано с риском осложнений.
Показания к проведению операции:
- наличие свободных внутрисуставных тел;
- разрывы ацетабулярной губы;
- трансхондральные переломы хряща;
- аваскулярный некроз головки бедренной кости;
- патология синовиальной оболочки;
- импиджмент-синдром;
- нестабильность тазобедренного сустава;
- воспалительные изменения сустава.
Показания к артроскопии голеностопного сустава
Артроскопические операции на голеностопном суставе чаще всего проводятся при артрозе, остеохондропатии таранной кости, импиджмент-синдроме и синовите.
Главным преимуществом малоинвазивных операций является короткий период реабилитации. Он в среднем в 2 раза меньше, чем при использовании открытых хирургических вмешательств. Многие артроскопические операции не требуют послеоперационной иммобилизации конечности. В этом случае не происходит выраженной атрофии мышц, не развиваются контрактуры, поэтому восстановление проходит ещё быстрее.
Ориентировочные сроки реабилитации пациента после артроскопии колена:
- через 1-3 дня человек может ходить;
- через 2-3 недели возвращается к профессиональной деятельности;
- через 1,5 месяца может приступить к спортивным тренировкам;
- через 3 месяца принимает участие в спортивных соревнованиях.
Главное средство реабилитации – это физические нагрузки. В начальные сроки после артроскопии выполняется только изометрическое сокращение мышц. Тренировки проводят, не вставая с постели. Их длительность короткая, но частота выполнения высокая.
Как можно раньше начинают разрабатывать сустав, дают нагрузку на оперированную конечность. Через 2-3 недели начинают тренировки в спортзале, бассейне, занятия на имитирующих тренажерах. В качестве вспомогательных средств реабилитации используют физиотерапию, механическую пассивную разработку суставов, массаж, электромиостимуляцию.
Основная цель лечения всех видов поражения суставов – максимально возможное сохранение их функций, уменьшение болевых ощущений и других неудобств для больного. К сожалению, далеко не всегда удается при этом обойтись только консервативными методами.
Всю хирургию суставов условно делят на две основные группы: малую и большую.
К малым вмешательствам относят пункцию полости сустава с диагностической и лечебной целью. Для диагностики полученную жидкость проверяют в лаборатории, от результатов зависит диагноз, а значит, и правильность лечения. Удаление же гноя, крови из синовиальной полости и непосредственное доставление к больному месту различных лекарственных препаратов позволяет облегчить состояние пациента.

Другой малоинвазивный метод – артроскопия, при этом через прокол вводят специальные оптические приборы, можно осмотреть состояние хрящей, менисков. Последнее время с помощью этого метода все чаще проводят и весьма серьезные хирургические манипуляции типа пластики связок, удаления менисков или свободных тел в полости ( суставных мышей ).
Несмотря на развитие техники, хирургические вмешательства со вскрытием полости сустава (артротомия) все еще широко распространены и востребованы. Виды операций зависят от причин, вызвавших заболевание.
Корригирующие операции при деформации суставов
Деформации суставов могут быть обусловлены изменениями в них самих или окружающих тканях (костях, связках).
В таких случаях применяют:
Операции, приводящие к ограничению движения в суставе.
Чаще всего проводятся при параличах мышц конечностей, когда, например, стопа свисает и доставляет неудобства. К ним относится артрориз – создание специального ограничителя-распорки.
Здесь удаляются синовиальные оболочки, разъеденные дистрофическим процессом ( артроз ) или разрушенные при инфекционном воспалении (артрит). Может быть полноценной операцией, когда удаляют некротизированные (омертвевшие) ткани, костные обломки и секвестры. После этого вставляют специальный дренаж и очищают полость.
Кроме того, резекция обязательно присутствует как первый этап при создании артродеза, при проведении артропластики и подготовка к эндопротезированию.
Создание условий для полного срастания концов кости, образующих сустав, то есть, его полной ликвидации. После удаления всех суставных поверхностей до образования плотной костной мозоли накладывают гипс. Для ускорения и получения более прочного соединения иногда вставляют специальные штифты или закрепляют собственным костным трансплантатом, например, из гребня подвздошной кости. Результатом становится анкилоз – полная неподвижность в данном суставе.
При проведении этой операции сустав остается подвижным, исчезает болезненность в нем. Артропластику можно проводить, даже если произошло самопроизвольное заращение сустава. При этом кости отделяют друг от друга и между их концами укладывают специальную прокладку. В частности, при вмешательстве на коленном суставе используют участок широкой фасции бедра. В ортопедии эту операцию проводят как альтернативу эндопротезированию.
Эндопротезирование суставов

Наиболее радикальный метод хирургии суставов, когда не выполняющий своей функции, причиняющий лишь страдания сустав удаляется, и на его место вставляется трансплантат из специальных сплавов, не раздражающих ткани человека.
Для большей эффективности сейчас преимущественно проводят имплантацию двухполюсных моделей, то есть заменяется не только одна пораженная поверхность, но и вся суставная сумка. Сам искусственный сустав либо прочно фиксируется механически (забиванием в кость), либо крепится костным цементом. После этой операции все функции, доступные для этого сустава полностью восстанавливаются. Например, известный фигурист Алексей Ягудин после эндопротезирования тазобедренного сустава не только свободно ходит, но и катается на коньках.
Мобильное соединение костей скелета является суставом. Благодаря им могут двигаться наши конечности. Мы можем двигать руками и делать ими массу вещей. Мы можем двигать ногами и благодаря этому перемещаться в пространстве на значительные расстояния. Внутри сустава концы костей отделены друг от друга просветом, они покрыты синовиальным слоем и суставной сумкой.
Это очень важная часть человеческого скелета. Они подвергаются регулярной значительной нагрузке, износу, и подвержены различным заболеваниям.
Болезни, воспаления, повреждения суставов приводят к скованности и ограничению в движениях. В случае тяжелых или запущенных болезней может наступить полная потеря подвижности или, наоборот, разболтанность. Это одинаково опасно для здоровья и полноценного образа жизни человека.
Если суставы повреждены и консервативное лечение не приносит улучшения, прибегают к оперативному вмешательству.
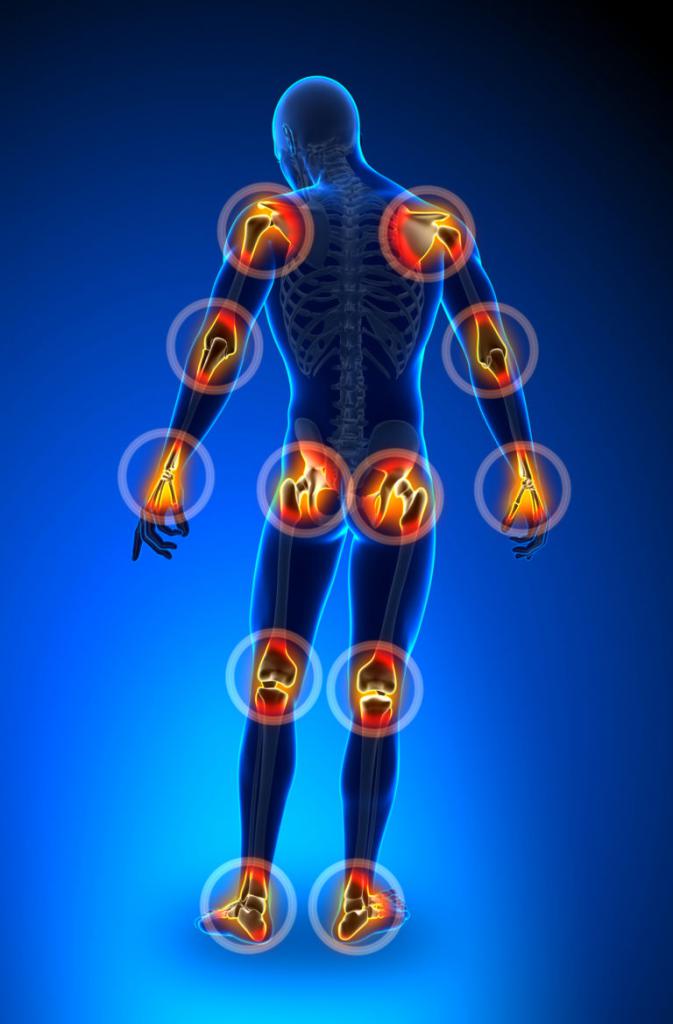
Показания для проведения операций
При возникновении следующих проблем с суставами операция просто необходима:
- Травмы различного происхождения.
- Костно-суставный туберкулез.
- Дефект связок.
- Посторонние тела в полости сустава.
- Артроз (изменение тканей суставов).
- Новообразования (доброкачественные и злокачественные).
- Артрит (воспаление синовиальной оболочки).
- Дисплазия суставов у детей (в целях реконструкции ТБС).
Особенности операции
При операциях на суставах непременно надо учитывать физиологические и анатомические особенности. А также высокую чувствительность, ранимость, уязвимость перед инфекцией, так как оболочки костных сочленений очень восприимчивы к микробам. Особенности операций связаны с наличием околосуставных образований, связок и с быстротой доступа к проблемному месту.
В настоящее время выполняется ряд операций на суставах в зависимости от характера их повреждений или заболеваний, а именно: артропластика, замена удаленных суставов (пластика), артродез, пункция, артротомия, артрориз, резекция, артролиз.
Современная медицина позволяет проводить операции без значительных разрезов мягких тканей. Медицинские процедуры проводятся с помощью инструмента (артроскопа), вводимого в полость через микроразрез. Артроскопия - это медицинская манипуляция, при которой производится минимальное проникновение внутрь сустава для диагностики и исправления внутренних повреждений.
Вскрытие полости сустава
Внутренняя полость сочленения вскрывается для определенных манипуляций. Артротомия суставов осуществляется для дренирования полости. Необходимость в этом возникает тогда, когда соединение воспаляется (это сопровождается скоплением гноя). Вскрытие сустава может быть произведено для извлечения инородного тела, удаления мениска, проведения каких-либо операций. Сечение при этом не должно повредить связки. Оно имеет стандартное направление. В некоторых случаях операцией процесс излечивания не ограничивается. Важное значение имеют медицинские процедуры в послеоперационный период. Например, при артрозе после операции назначается обязательное ношение бандажа коленного сустава. Конструкция поддерживает ногу в правильном положении, сохраняет тонус мышц.
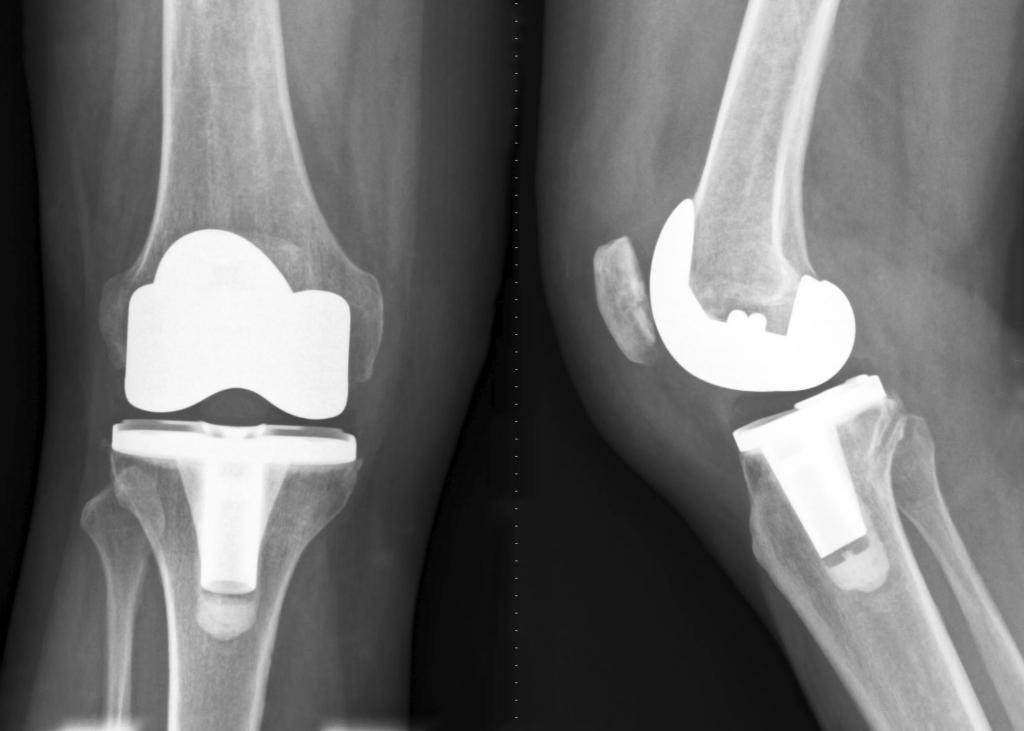
Иссечение спаек (фиброзных) внутри сустава
Операция артролиз проводится тогда, когда появляются рубцовое стягивание кожи, сухожилий. Это, в свою очередь, ведет к затруднению сгибания или разгибания конечностей. При манипуляции сохраняются суставные поверхности поврежденных костей. Сначала производится артротомия, потом иссекаются спайки, потом осуществляется установление костей (их концов) в правильной позиции по отношению друг к другу, прокладывание между сочленениями жировой ткани, которая препятствует сращению. Подвижность чаще всего восстанавливается, но может быть и рецидив.
Восстановление подвижности сустава
Резекционная артропластика возвращает суставу подвижность или исключает состояние, при котором формируется неподвижность (анкилоза) после резекции. Такое осложнение довольно часто возникает. Проблема с подвижностью может возникнуть, например, в случае сращивания поверхности суставов. Операция на суставах рук происходит с более благоприятным исходом. На соединения костей верхних конечностей нагрузка меньше, чем на нижние. С возникновением искусственных суставов востребованность артропластики уменьшилась, но для молодых людей она предпочтительнее. Вначале осуществляется вскрытие сустава, затем искусственно формируется щель, конфигурация костных концов приводится правильную в форму, близкую к естественной. Следующий этап - обеспечение подвижности сустава, потом его разработка.
Создание анкилоза (неподвижности) сустава
Артродез коленного сустава проводится в случае разболтанности (патологической подвижности) сочленения. Неподвижность воссоздается в удобном для конечности положении несколькими способами.
Внутрисуставный артродез осуществляться вскрытием внутренности сустава и резекцией поверхности, или созданием шероховатостей. Сочленения соединяются (шурупами или гвоздями), потом конечность какое-то время должна находиться в неподвижности в таком положении, которое наиболее выгодно для заживления.
Внесуставной артродез проводится без разреза. Костный трансплантат вводится внутрь периартикулярно. То есть делается укол в сустав для введения соответствующего медицинского препарата. Фиксация может быть осуществлена экстракапсулярно с применением металлических пластин.
Комбинированный артродез - сочетание вышеперечисленных методов. Именно этот вариант чаще всего применяют в настоящее время. Один из современных способов достижения анкилоза - это компрессионный артродез. Компрессионный аппарат закрепляет поверхности суставов.
Метод компрессионно-дистракционного артродеза применяется для удлинения коленного сустава. Накладывают специальное устройство. При открытом способе до этого делают экономную резекцию. Около 15 дней проводят сжатие (компрессию). Потом на устройстве включают режим растяжения (дистракции). Растяжение проводят очень медленно, не больше чем на 1 мм в сутки. Воссоздающаяся костная ткань (костный регенерат) способствует удлинению конечности (ноги).
Артрориз
Передний артрориз ограничивает излишнее тыльное сгибание ступни в голеностопе (со средней пяточной деформацией).
Резекция
Операция по ударению сустава или его части называется резекцией. Показания для ее проведения: нагноение, туберкулез (суставов или костей), опухоли (злокачественные). Если удаляются только хрящевые поверхности эпифизов, то это экономная резекция. Если удаляются концы костей (суставные) и синовиальная оболочка и хрящи, то это полная резекция. Операция может быть внесуставная (экстракапсулярная). Внутренность сочленения не вскрывается, удаляются эпиметафизы кости одновременно с капсулой. Резекция может быть внутрисуставной (интракапсулярной). Манипуляция осуществляется после вскрытия суставной полости. Эта операция может быть первым этапом перед протезированием.
Методика эндоскопии
Эндоскопия - методика хирургических манипуляций, которые проводятся на внутренних органах через маленький прокол (без больших разрезов). С помощью этого метода проводится внутренняя диагностика и хирургические операции.
Артроскопия - это несколько видов операций. Все они проводятся на суставах. На коже делается два прокола. Через один вводится внутрь крохотная видеокамера. С ее помощью на экран проецируется вид сустава, что позволяет наблюдать врачу за своими действиями и состоянием сочленения. Таким же образом осуществляется диагностика. Через второй прокол заводятся внутрь медицинские инструменты, с помощью них и осуществляется операция, например шлифовка хрящей, удаление воспаленных тканей, сшивание связок, извлечение обломков хрящей, иссечение спаек. После завершения операции инструменты и камеру вытягивают наружу, прокол зашивают.
Вышеперечисленные действия можно проделать и привычным для хирургов способом, артротомией. Но при артротомии внутренность сустава вскрывается, и врач воочию видит и устраняет дефекты. Действия те же, что при артроскопии, но разными способами. Главное отличие - способ доступа к проблемному месту. Артроскопия безусловно менее травматичная и более облегченная операция. К тому же чувствительная поверхность суставов не подвергается риску инфицирования. При артроскопии осложнений гораздо меньше, реабилитационный период значительно короче.
Подобнаяоперация проводится на височно-нижнечелюстном, плечевом, локтевом, запястном, бедренном, коленном, голеностопном суставах, на стопе. На остальных невозможно провести данную процедуру, так как они очень малы. Видеокамера в полость не поместится.
Диагностическую артроскопию проводят в тех случаях, когда другие виды исследований (рентген, томография, УЗИ) не позволили поставить точный диагноз. Это связано с тем, что видеокамера должна проникнуть внутрь сустава, это может травмировать его.
Пункция
Пункцию нельзя назвать в полной мере операцией. Это прокол или укол в сустав. Проводится в целях диагностики или для введения лекарственных препаратов в полость сустава.
Протезирование и эндопротезирование
Замена части сустава искусственным имплантом называется протезированием. Эндопротезирование - полная замена разрушенного сочленения. Эта операция проводится в том случае, если его восстановление невозможно. Замена сустава искусственным существенно улучшает качество жизни больного. Он приобретает возможность неограниченно двигаться (как до болезни), проходит боль, которая постоянно сопровождает человека. Протезирование становиться выходом для тех, кому не помогают другие способы лечения (консервативные и хирургические).
Подобные операции проводятся на всех счленениях, как мелких, так и крупных. Но чаще всего операции по замене суставов осуществляются у больных остеопорозом на коленных и тазобедренных соединениях. Протезирование проводится также в случае:
- Аномально сросшихся суставов после переломов.
- Дисплазии.
- Артритов, артрозов (дегенеративно-дистрофических форм).
- Ревматизма.
- Болезни Бехтерева.
- Переломов, травм (а также осложнений после них).
Но для положительного эффекта от протезирования к операции следует тщательно готовиться, учитывая рекомендации врача. Необходимо проведение анализов, консультации у других докторов. Возможно, придется отказаться от вредных привычек (например, от курения), похудеть, соблюдать диету. Держать постоянный вес, дабы не перегружать суставы при ходьбе.
Крайне важно помнить о периоде реабилитации после эндопротезирования суставов. Насколько он затянется, как будет протекать, зависит от сложности операции и состоянии пациента. Реабилитация тазобедренных и коленных суставов протекает дольше. В дальнейшем полное их восстановление, нормальная ходьба во многом зависят от того, как правильно пациент проходил восстановительные мероприятия. Главное выполнять назначения врача: носить бандаж для коленного сустава (или другого, если такой необходим), регулярно делать лечебную гимнастику, не увеличивая и не уменьшая предписанную нагрузку, принимать лекарства.
Тазобедренные суставы у младенцев
Некоторые новорожденные появляются на свет с аномалией тазобедренных суставов. У такого ребенка нет правильного контакта между впадиной кости таза и выпуклой частью бедренной кости. Сустав должен входить во впадину и там вращаться. Иногда у ребенка имеется вывих (сустав свободно крутится вне впадины таза). Также может быть нестабильность ТБС (это более легкая аномалия, чем вывих). У новорожденных это считается довольно частым заболеванием, поэтому лечение и операция на тазобедренном суставе бывают просто необходимы. Малыши сразу проходят проверку у ортопеда. Своевременное выявление безболезненно и эффективно исправить аномалию. Запоздалое выявление повлечет более тяжелые последствия. Дисплазия суставов у детей лечится консервативно или хирургически. На ранней стадии обнаружения аномалии сустава поможет консервативное. При этом применяются разные ортопедические устройства, которые направляют сустав во впадину (то есть в правильное положение). Дальше развитие сустава происходит без отклонений.
Хирургическое лечение проводится при необходимости реконструкции ТБС. Это происходит тогда, когда аномалию сустава выявили поздно или консервативные методы оказались не эффективны. Тип вмешательства зависит от конкретного дефекта. В лучшем случае после операции сустав встанет на место. В случае осложнений потребуется несколько операций.
Что такое артродез. Виды, преимущества и недостатки
- Внутрисуставной;
- Внесуставной;
- Комбинированный;
- Удлиняющий;
- Компрессионный.
Артродез: этапы проведения операции — резекция суставных головок, фиксация костей и сращение
Внутрисуставной артродез заключается в удалении хрящей и дальнейшем сращивании костных поверхностей.
При проведении внесуставного артродеза хрящевые поверхности не удаляются, кости соединяются и фиксируются посредством специального костного трансплантата.
Комбинированная методика: удаление хрящевой ткани и применение костного трансплантата или медицинских металлических фиксаторов одновременно.
Компрессионный артродез — производится скрепление костей путём сдавливания (компрессии) суставных поверхностей посредством специального оборудования, например, аппарата Гришина, Илизарова, Калнберза, Волкова — Оганесяна.
Аппарат Илизарова предназначен для наружной фиксации костных элементов
Аппарат Илизарова — это медицинское приспособление, предназначенное для длительной фиксации, дистракции (растяжения) и компрессии (сжатия) костных фрагментов. Устройство было изобретено хирургом Илизаровым ещё в 1952 году и с тех пор успешно применяется в хирургии и травматологии.
В основе удлиняющего артродеза лежит искусственный перелом. После перелома костные элементы фиксируются в физиологически выгодном положении и вытягиваются с помощью аппарата Илизарова.
Внутрисуставное вмешательство проводят при артритах, артрозах в стадии ремиссии, внесуставное — при поражении суставов и костной ткани туберкулёзной инфекцией, когда вскрытие сустава может спровоцировать обострение процесса и перехода заболевания в активную фазу. Комбинированный вид артродезов показан при обширных дефектах суставов, когда площадь соприкосновения суставных концов слишком мала. Компрессионный метод показан, если в суставе на момент лечения или в анамнезе есть инфекция.
У костнопластического типа артродеза, когда применяют донорские или аутотрансплантаты, имеются недостатки в виде высокого риска инфицирования или не приживления пересаженной костной ткани.
У компрессионного метода есть ряд определённых преимуществ перед другими:
- хирургическое вмешательство проводится в меньшем объёме;
- нет необходимости в гипсовой иммобилизации;
- кости сращиваются быстрее за счёт их сжатия.
Однако и у этого вида артродеза есть недостатки в виде риска возникновения спицевого остиомиелита, возможности сдвига фиксирующих стержней, а удаление конструкции — довольно неприятная и болезненная процедура. К тому же пациенты с аппаратами внешней фиксации должны находиться под врачебным контролем.
Острый артрит голеностопного сустава
Во время обострения артрит голеностопного сустава проявляется мощными болями, краснотой, опуханием и локальным увеличением температуры. Движение или опора на ногу стают слишком болезненными. Заниматься самолечением или игнорировать недуг нельзя, иначе он перетечет в хронический фазис.
Реактивный и гнойный артрит голеностопного сустава – последствия урогенитальных и кишечных инфекций, внедрения в кровь или плазму болезнетворных микроорганизмов: бледной спирохеты, хламидий, стафилококков, стрептококков, гонококков. Также воспалительный отклик организма возможен после фурункулеза или гриппа.
При аллергии, патология тоже выявляется остро. Она разгорается через 1-2 недели после взаимодействия с аллергеном: цветочной пыльцой, шерстью животных, пищевыми добавками и т.д. Улучшение наступает быстро, сразу после исключения контакта с раздражителем.
К остро текущей группе относятся ревматоидный и псориатический артрит голеностопного сустава, поскольку их развитию предшествует патогенное инфицирование и кожные реакции.
Терапевтическая методология подбирается, зависимо от положения больного и степени запущенности проблемы. Лечение острого артрита голеностопного сустава содержит:
- Противодействие лекарствами. Противобактериальные, антивирусные, болеутоляющие и жаропонижающие медпрепараты. Терапия направлена на подавление возбудителей инфекции, обезболивание и возвращение мобильности.
- Немедикаментозные меры. Сбалансированная диета, специально разработанная физзарядка, физиопроцедуры.
- Хирургическое вмешательство. Вскрытие или прокалывание суставного соединения, откачивание гноя. Для уничтожения гноеродной микрофлоры прибегают к антибиотикотерапии.
В обостренной форме может протекать поражение одной (артрит левого голеностопного сустава, артрит правого голеностопного сустава), либо обеих конечностей единовременно.
Показания к проведению операции
Артродез — серьёзное хирургическое вмешательство с определёнными негативными последствиями, поэтому врач тщательно взвешивает все за и против перед тем как рекомендовать её проведение пациенту. Операция проводится в том случае, если нет возможности сделать эндопротезирование больного сустава, что является более передовой медицинской методикой.
Показанием к проведению артродеза являются такие состояния:
- артрит, сопровождающийся сильными болями;
- хронический артроз или остеоартроз;
- неправильно сросшиеся переломы;
- врождённые дефекты развития суставов;
- поражение суставов в результате инфекционных заболеваний, например, полиомиелитом;
- патологические вывихи;
- туберкулёзный артрит (в стадии ремиссии).
Артродез показан при воспалении суставов, которое сопровождается сильными болями
Операция может проводиться на крупных и мелких суставах:
- тазобедренном;
- голеностопном;
- коленном;
- подтаранном;
- плюснефаланговом;
- плечевом;
- лучезапястном.
Когда оперироваться противопоказано
Несмотря на всю простоту методики, существует несколько противопоказаний к данному виду хирургического лечения:
- Возрастной критерий – дети младше 12-ти лет и пожилой возраст старше 60-ти лет. У ребёнка костный компонент до конца не созрел – искусственный анкилоз может не сформироваться. В старческом возрасте регенерация костной ткани слабая – послеоперационная область может не выдержать повседневной нагрузки;
- Присутствие инфекционного заражения, нагноений или свищей – для артродеза необходима высокая регенерация костной ткани, а при наличии данных заболеваний она сильно снижена;
- Нестабильное и тяжёлое состояние больного – в данном случае реабилитация будет продолжительная, возрастает риск развития негативных последствий.
Хирургическая процедура запрещена если:
- возраст пациента меньше 12 лет;
- общее самочувствие неудовлетворительное;
- возраст пациента больше 60 лет;
- имеются гнойные поражение сустава;
- есть свищи.
Чтобы обострение артроза не приобрело осложненную форму и не понадобилось делать операцию, лучше вылечить раннюю стадию болезни. Также для предупреждения артроза следует систематически осматриваться у ортопеда и хирурга.
В каких случаях оперировать нельзя
К проведению вмешательства есть определённые противопоказания:
- не проводится в детском возрасте до 12 лет, а также пожилым людям за 60;
- у больного есть незаживающие свищи нетуберкулёзной этиологии;
- имеется воспалительный процесс в суставах со склонностью к нагноениям;
- тяжёлое общее состояние пациента: системные инфекционные заболевания;
- злокачественные опухоли.
Ограничением к проведению операции являются заболевания опорно-двигательного аппарата, которые быстро прогрессируют: остеопороз, остеомиелит, болезнь Педжета, остеопения.
Как проводится операция
Выбор методики зависит от сустава, на котором будет проводиться операция и от степени его поражения. За неделю до вмешательства пациент должен прекратить приём лекарств для разжижения крови (например, Варфарин), не принимать Аспирин и другие нестероидные противовоспалительные препараты. За сутки перед операцией больному можно принимать только лёгкую пищу, а в день проведения есть нельзя. Длительность процедуры составляет от 2 до 5 часов в общей сложности. Операцию проводят под анестезией — общей или спинальной, когда обезболивается только нижняя часть тела.
Операция длится в общей сложности от 2 до 5 часов в зависимости от применяемой методики
Для этого сустава может использоваться любой вид артродеза. Во время манипуляции удаляются все повреждённые ткани, окружающие сустав, обрезаются хрящи с головки бедренной кости и вертлужной впадины. Если головка бедренной кости поражена воспалительным процессом и неработоспособна, её тоже могут удалить. Очищенные от хрящевой ткани кости плотно фиксируют. Для более жёсткого сцепления могут использовать металлические крепления. Для того чтобы избежать сдвига костей, после операции больному накладывают большую гипсовую повязку — от груди до ступни прооперированной ноги и до половины здоровой ноги. Гипс накладывается на 3 месяца. Затем его снимают и делают контрольные рентгеновские снимки. Если сращивание костей происходит благополучно, больному накладывают новый гипс, захватывая тело от груди и больную ногу, без здоровой ноги, ещё на 3–4 месяца. Ходить прооперированный может только через полгода после вмешательства, при этом должен использовать специальное ортопедическое устройство до окончательного образования прочного анкилоза. В это время больному показана специальная лечебная гимнастика.
Артродез тазобедренного сустава с применением фиксатора Ткаченко
На колене операция проводится в большинстве случаев внутрисуставным методом. Сустав вскрывают, удаляют хрящевую ткань и совмещают кости, при этом ногу сгибают под углом. Между костей помещают надколенник для более эффективного сращивания. После операции накладывается гипс, который снимают через 4–5 месяцев. Если при операции на колене используют внесуставной метод, то применяют донорский костный материал или аутотрансплантат из собственной большеберцовой кости больного.
Артродез коленного сустава — фиксация костей при помощи стальных спиц
Применяют внесуставной, внутрисуставной или компрессионный артродез. При внесуставном методе для создания анкилоза используют аутотрансплантат из лопаточной или плечевой кости. Затем на отведённую под углом конечность накладывается гипс сроком на 3–4 месяца. При внутрисуставном методе вскрывают сустав, срезают хрящевые ткани и фрагменты плечевой кости, фиксируют в определённом положении. Могут использовать для более эффективного сращивания костей трансплантаты, специальные спицы или металлические винты. После послойного ушивания раны накладывают гипсовую повязку. Компрессионный артродез проводят с помощью аппарата Илизарова. Очищенные от хрящевых поверхностей кости скрепляются специальными спицами и сдавливаются.
Виды фиксации при внесуставном артродезе плечевого сустава
Применяют все виды операции. Удаляют хрящи и скрепляют кости металлическими спицами, пластинами, стальными стержнями или костными трансплантатами. В ходе операции может быть использован эндоскоп, который вводится в оперируемую область через небольшие разрезы. Артроскопический метод является более щадящим. Гипс накладывается на 3–4 месяца, после больному могут быть назначены физиотерапевтические процедуры и лечебная гимнастика.
Фиксация стальными стержнями при артродезе голеностопного сустава
В этом случае применяют внутрисуставный метод. Операция занимает мало времени — в среднем около 50 минут. Разрез делают со стороны подошвы, срезают хрящевые ткани с костей и плотно фиксируют их посредством стальных пластин или стержней. Прооперированную ногу помещают в специальную пластиковую шину и держат в приподнятом положении несколько дней. Период восстановления после такой операции — 2–3 месяца. В дальнейшем больному нужно носить специальную ортопедическую обувь.
Артродез плюснефалангового сустава проводится с применением стальных стержней для фиксации
Эффективнее всего малоинвазивный способ проведения операции. Через небольшие разрезы вводят бор, которым обрабатывают суставные поверхности пяточной и таранной костей. Затем между ними формируют полость, в которую вводят аутотрансплантат и фиксируют.
Один из методов артродез подтаранного сустава — применение внешних фиксаторов
Реабилитация после операции
В послеоперационный период больному могут назначить анальгетики, по необходимости — антибиотики для профилактики гнойных осложнений. Гипсовая повязка обычно снимается через 3–6 месяцев в зависимости от того, на каком суставе проводился артродез. В некоторых случаях гипс нужно носить до года (меняется каждые 3 месяца с проведением контрольной рентгенограммы). Если операция проводилась на нижних конечностях, ходить первые 3 месяца можно только с помощью костылей, затем можно понемногу опираться на ногу.
Гипсовая повязка после артродеза не снимается длительное время
В восстановительный период больному назначают массаж, ЛФК и физиотерапию:
- электрофорез;
- УВЧ;
- магнитотерапию;
- лазеротерапию.
Возможные осложнения и последствия артродеза
В некоторых случаях операция может осложняться:
- кровотечением;
- занесением инфекции и развитием остеомиелита;
- повреждением нервов и парестезией, когда конечность утрачивает чувствительность;
- тромбозом глубоких вен нижних конечностей.
Факторы риска, способствующие развитию осложнений:
- хронические заболевания;
- слабый иммунитет;
- табакокурение;
- приём гормональных препаратов.
Иногда больному необходимо проводить повторную операцию. Если проводился артродез суставов нижних конечностей, у пациента изменяется походка, он вынужден хромать. После операции на тазобедренном суставе в процессе ходьбы усиливается нагрузка на поясницу и колени. Подъём и спуск по лестнице серьёзно затрудняются, человек испытывает дискомфорт в положении сидя. Больного начинают беспокоить боли в спине из-за повышенной на неё нагрузки.
При значительных изменениях, когда человек теряет способность самостоятельно себя обслуживать, при потере работоспособности больной получает инвалидность, группа которой устанавливается индивидуально.
Восстановительный период после операции занимает много времени
Течение болезни разделяют на 4 стадии
Начальная стадия, при которой помутнение не затрагивает оптическую зону, то есть помутнение заметно только в периферийной части. При этой форме ухудшение зрения незначительное. Кошки плохо различают детали предметов.
Незрелая (набухающая) форма – помутнение отчётливо заметно и локализуется в центральной части хрусталика. Нарушается реакция зрачка на свет. Приводит к значительному снижению зрительной функции. Животные видят только очертания предметов, плохо ориентируются в сумерках и темноте. Развитие незрелой катаракты может происходить годами.
Зрелая стадия. Изменение прозрачности затрагивает всю область хрусталика. Кошки плохо ориентируются в пространстве.
Перезрелая форма катаракты. Вызывает разжижение и распад волокон хрусталика, который приобретает белёсо-синюшный оттенок. Животные практически слепнут, натыкаются на предметы, не ориентируются в пространстве.
- Первая стадия – начальная, патологический процесс только начинается, зрение у питомца обычно не страдает.
- Вторая стадия – незрелая катаракта глаза у кошек, хрусталик частично мутнеет, предметы становятся размытыми.
- Третья стадия – зрелая, помутнение по всей зоне хрусталика, животное различает только светлое и темное, силуэты пропадают.
- Четвертая стадия – презрелая, волокна хрусталика распадаются, теряется эластичность, животное не различает даже свет и тень.
ПОДРОБНЕЕ: Лечение катаракты медом акации Лечение катаракты ВОССТАНОВЛЕНИЕ ЗРЕНИЯ
Если говорить о предрасположенности к заболеванию, то на первом месте окажутся животные старше 8 лет, далее идут кошки персидской, британской и шотландской пород, а также экзоты. А вот особи беспородных кровей практически не болеют данным заболеванием.
Читайте также:


