Малоберцовый нерв на узи
Невропатия малоберцового нерва это когда происходит воспалительный процесс, и он проявляется в виде сильного болевого синдрома. Нервное окончание на самом деле очень слабое и легко возникает на фоне ушибов конечностей.
Может нарушаться чувствительность и быть слабость в мышцах. При первых симптомах нужно обращаться к врачу, он сможет назначить эффективное лечение. Терапия может проходить, как медикаментозная, так и оперативная. Если не лечить заболевание, то могут быть серьезные последствия.
Нейропатия малоберцового нерва
Неврит в 2/3 случаев является вторичным заболеванием травматического генеза, лишь треть случаев бывает вызвана собственно патологией нерва. Наиболее распространенные причины заболевания по группам:
Другие, малораспространенные факторы генеза: защемление нерва вследствие роста злокачественной опухоли, токсикоз ЦНС, вызванный сахарным диабетом или наркотиками, кровотечение в районе шейки малоберцовой кости, инфекционные поражения.
Описание болезни
Невропатия сопровождается следующими симптомами:
Нейропатия малоберцового нерва, или перониальная невропатия, одно из наиболее распространенных неврологических заболеваний. Код заболевания по МКБ-10 G57 – мононевропатии нижних конечностей.
Нейропатия наблюдается одинаково часто как на правом, так и на левом малоберцовом нерве.
Миелиновая оболочка утолщенного плотного нерва значительно толще, чем у других. Он отходит от нижней 1/3 от седалищного, спускаясь через подколенную ямку и проходя на передней стороне голени, делится на внутреннюю и наружную ветви, иннервируя тыльную часть стопы. Передняя ветвь делится на двигательную и кожные ветви, иннервирующие кожу голени, стопы, межпальцевых промежутков и пальцы.
Благодаря им происходит разгибание стопы с пальцами и поднимание ее наружного края. Зачастую, травматизация нерва происходит в месте его вхождения в стопу – в области головки малоберцовой кости.
При острой или хронической гипоксии или компрессии происходит поражение нервной ткани и демиелинизация, в результате чего нарушается прохождение импульса по волокнам вплоть до полного их отсутствия. Из-за их отсутствия нарушается функционирование стопы: ее невозможно согнуть и разогнуть – синдром отвисания стопы. Также болезнь сопровождается нарушением чувствительности тыльной стороны стопы и кожи голени спереди.
Согласно статистическим данным заболеванию более подвержены женщины. Патология чаще выявляется у девочек и девушек 10-19 лет.
Симптомы заболевания
Проявления нейропатии зависят от локализации
Справка: лечением перонеальной нейропатии занимается врач-невролог.
При длительном течении болезни симптомы могут сопровождаться более-менее выраженной атрофией мышц ноги.
Как делают
Исследование осуществляется во время пребывания пациента в лежачем положении. Для лучшей визуализации больного могут попросить изменить положение конечностей.
Перед исследованием на кожу пациента наносится специальный гель, улучшающий контакт с датчиком. УЗИ седалищного нерва проводят при помощи конвексных датчиков с частотой 3-5 МГц, УЗИ периферических нервов проводится путем излучения волны линейного датчика, частота которого 7-15 МГц.
УЗИ лучевого нерва проводят широкополосными датчиками, частота которых 2-17 МГц. Лучевой нерв является самым крупным стволом плечевого сплетения, что благотворно сказывается на его визуализации.
Для уменьшения времени сканирования перед процедурой проводится топографический поиск нервных окончаний. При потере визуального изображения в период сканирования допускается возвращение к началу, т.к. еще до процедуры было обнаружено точное расположение нерва. Нервные волокна исследуются в поперечном и продольном сечении.
Ультразвуковой аппарат может информативно проводить обследования только средних и крупных нервных стволов.
Нервные стволы верхних конечностей, которые просматриваются во время диагностики:
- плечевой;
- локтевой;
- лучевой;
- запястный;
- срединный;
- подмышечный;
- сгибатели пальцев рук.
Нервы нижних конечностей:
- седалищный;
- общий большеберцовый;
- общий малоберцовый;
- ягодичный (верхний и нижний);
- бедренный;
- половой;
- запирательный;
- подвздошно-паховый;
- подошвенный.
УЗ-диагностика остальных периферических нервных стволов проходит информативно в случаях резко выраженного патологического процесса.
- отсутствие противопоказаний;
- отсутствие облучения;
- возможность без ущерба для здоровья проводить исследование многократно на протяжении всего курса терапии;
- доступность для пациентов любой возрастной категории;
- безболезненность;
- высокая достоверность.
Последствия заболевания
Причины
Развитие патологического очага в нервном волокне может возникнуть по множеству причин. Чаще всего специалисты диагностируют следующие из них:
Реже полинейропатии травматического характера – это результат системных заболеваний. К примеру, подагры, остеоартроза либо ревматоидного артрита.
Диагностика
Первоочередной способ диагностики – сбор анамнеза с целью выявить возможную причину заболевания (чаще всего, травма проксимального отдела голени). По таким симптомам как снижение чувствительности, способности разгибать или поворачивать стопу, сгибать пальцы, по характеру болевых ощущений – врач определяет локализацию поражения нерва. С помощью специальных методик устанавливается степень работоспособности мышц и уровень чувствительности. Также при осмотре врач обращает внимание на сохранность коленного и ахиллова рефлексов, характерных для перонеальной нейропатии.
Для уточняющей диагностики применяются методы:
- Электронейрография. Выполняется посредством двух датчиков-электродов. На первый электрод, устанавливаемый на проекцию нерва, подают электрический импульс, который проходит по нервному волокну до второго электрода, расположенного на иннервируемой мышце. Таким образом определяется скорость прохождения сигнала и степень дисфункции нерва.
- УЗИ. С его помощью исследует структуру нервного волокна и прилегающих тканей. В зависимости от результатов УЗИ врач может назначить рентген колена, голени, голеностопа.
- Компьютерная и магнитно-резонансная томография (КТ и МРТ). Применяются для визуализации патологии большеберцового или с целью выявления компрессии малоберцового нерва в районе входа в канал.
Признаки и терапия неврита
В отличие от описанных выше недугов, неврит, хотя и является одним из видов воспаления, не приводит к потере чувствительности. Он проявляет себя спазмами и ощущением жжения. Появляется отек розово-фиолетового цвета, иногда – эффект обвисания конечности. Развиваются и общие симптомы:
- слабость;
- повышение температуры тела.
В первую очередь при таком диагнозе необходимо предотвратить дальнейшее обвисание конечности. Для этого необходима её надежная фиксация и обездвиживание. Для снятия жжения прописываются обезболивающие препараты. Чтобы восстановить функцию нервных каналов, необходима лечебная физкультура.
Для дополнительной поддержки организма назначают физиотерапию и массаж.
Лечение
Основная цель лечения нейропатии – устранение её причины. Иногда бывает достаточно удаления гипса, зажимавшего нерв или замены обуви на более свободную. При обнаружении первичных заболеваний невролог может предложить пациенту лишь симптоматическое лечение, а основное предоставить онкологу (при раковой опухоли) или эндокринологу (при сахарном диабете).
Справка: прогноз заболевания напрямую зависит от его генеза и времени обнаружения.
Консервативное лечение включает:
- Медицинские препараты.
- Физиотерапевтические процедуры.
- Лечебная физическая культура (ЛФК).
В отдельных случаях показано хирургическое вмешательство.
- Нестероидные противовоспалительные препараты (НПВС): Мелоксикам, Диклофенак, Ибупрофен, Немисулид и аналоги. Снимают отёк и воспаление, уменьшают болезненность, возобновляя подвижность стопы. Назначаются в краткосрочном периоде (до 5 дней) из-за риска развития побочных эффектов.
- Витамины группы В: Тиамин (В1), Никотиновая кислота (В3), Холин (В4), Инозитол (В8) улучшают проводимость, восстанавливают структуру нервного волокна. В высокой концентрации содержатся в препаратах: Мильгама, Нейрорубин и др.
- Ингибиторы холинэстеразы: Нейромидин, Прозерин, Ипидакрин. Стимулируют проведение нервных импульсов, активизируют гладкую мускулатуру.
- Вазадолитирующие средства: Трентал, Кавинтон, Пентоксифиллин. Улучшают риологические свойства крови, расширяют сосуды, улучшают кровообращение.
- Метаболитики: Берлитион, Тиогамма и проч. Оказывают антиоксидантное действие, близкое витаминам В, улучшают обмен холестерина и мышечную проводимость.
Медикаментозная терапия хорошо сочетается с физиолечением.
- Электрофорез. Позволяет провести лекарственные средства сквозь кожный покров непосредственно к очагу поражения.
- Магнитотерапия. Воздействие контролируемого магнитного поля на локальном участке облегчает болевые симптомы, улучшает кровоснабжение и работоспособность нервного волокна.
- Ультразвуковая терапия (УЗТ). Ультразвуковые волны проникают на 6см под кожный покров и могут воздействовать на глубоко залегающие нервные волокна. УЗТ улучшает внутриклеточный обмен веществ, ускоряет регенерацию поврежденных тканей.
- Амплипульс терапия. Кратковременное импульсное воздействие электрическим током низкой частоты благотворно влияет на пораженный участок ноги: устраняет отёк, обезболивает и стимулирует гладкую мускулатуру.
С целью устранения воспаления и восстановления мышечной функции используются активные (динамические, улучшающие координацию и функциональность вестибулярного аппарата) и пассивные (осуществляемые с помощью инструктора) упражнения. Упражнения проводятся с участием как больной, так и здоровой ноги, за исключением ближайшего к пораженному нерву сустава (коленный или голеностопный – в зависимости от локализации неврита).
По мере восстановления функциональности конечности инструктор усложняет комплекс упражнений, ставя своей целью полную реабилитацию пациента. В тяжелых случаях (в том числе при послеоперационном восстановлении) применяются специальные ортезы, фиксирующие стопу и помогающие в обучению ходьбе.
Показаниями к хирургическому вмешательству являются: безрезультатность консервативного лечения, значительная компрессия нерва с полным нарушением нервной проводимости, рецедивирующая нейропатия.
Важно: вероятность восстановления нервных волокон напрямую зависит от своевременности хирургического лечения.
Перонеальная нейропатия – опасное заболевание, в тяжелых случаях грозящее инвалидностью и лишением трудоспособности. Лечить эту болезнь гораздо сложнее, чем соблюдать несколько простых профилактических правил:
- Носить удобную обувь.
- Следить за осанкой.
- Проходить до 6км в день.
- Не заниматься травмоопасными видами спорта.
Прогноз
Прогноз положительный, главное — вовремя обращаться за помощью. Большинство больных излечивается лекарствами и физиотерапией. Но даже при необходимости хирургического вмешательства, операции, в основном, проходят успешно, и к человеку возвращаются все утраченные функции.
Осложнение возникает, если не лечить заболевание продолжительное время. Может возникнуть парез, который проявляется в атрофии мелких мышц, серьезной затрудненности ходьбы, в уменьшении чувствительности и сильной боли в ноге. Возможно получение инвалидности, утрата трудоспособности.
- При выздоровлении все функции возвращаются в нормальное состояние и ничего более не беспокоит человека.
Профилактика
Патологию вполне можно предотвратить, если следовать данным рекомендациям:
- Регулярно делать проверки, если занимаетесь спортом. Серьезная нагрузка на голень способна вызвать патологию.
- Подбирать удобную обувь своего размера, при ношении каблуков лучше уменьшить их высоту или совсем отказаться от них.
- Уменьшить нагрузку на голеностопный сустав, чаще разминать и давать отдых мышцам.
- Действуя согласно этим простым советам, можно предотвратить развитие заболевания.
Помните, что вовремя поставленный диагноз — ключ к быстрому и успешному выздоровлению. Несмотря на то, что это заболевание довольно серьезно, оно имеет оптимистичный прогноз, если адекватно подойти к его лечению.
Как забыть о болях в суставах и позвоночнике?
- Боли ограничивают Ваши движения и полноценную жизнь?
- Вас беспокоит дискомфорт, хруст и систематические боли?
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей?
- Люди, наученные горьким опытом для лечения суставов пользуются…Читать далее >>


Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Ультразвуковое исследование периферической нервной системы впервые начало применяться для диагностики заболеваний нервных стволов в конце 90-х годов прошлого столетия [1]. С началом использования этого метода стали понятными его неоспоримые преимущества по сравнению с другими способами диагностики. Электрофизиологические методы, такие как электромиография и нейромиография, традиционно признаются "золотым стандартом" для выявления патологии периферической нервной системы. Однако необходимо отметить, что информация, полученная в ходе перечисленных выше обследований, не дает представления о состоянии окружающих тканей, не указывает на характер и причину повреждения нервного ствола и не всегда точно отражает локализацию изменений [2, 3]. В то же время именно эти сведения помогают определить тактику консервативного или оперативного лечения.
Внедрение ультразвуковой сонографии в клиническую практику позволило с успехом восполнить пробелы в диагностике заболеваний периферических нервов. В настоящей статье представлен опыт ультразвукового исследования периферических нервов верхней и нижней конечностей, накопленный в нашей клинике.
Для ультразвуковых исследований используются датчики с частотой 7-17 МГц, но в некоторых случаях необходимо применение трансдьюсеров с более низкой частотой - 3-5 МГц. В процессе сканирования оценивают анатомическую целость нервного ствола, его структуру, четкость контуров нерва и состояние окружающих тканей. Все перечисленные пункты выше нужно обязательно отражать в протоколе исследования. В случае выявления патологических изменений в структуре нерва указывают вид повреждения (полное или частичное), зону и степень компрессии нервного ствола (отмечают уменьшение диаметра нерва и причину сдавления). При обнаружении объемного образования описывают его размеры и структуру, контуры, взаимоотношение с окружающими мягкими тканями, наличие или отсутствие кровотока.
Ультразвуковое исследование периферических нервов целесообразно начинать с поперечной проекции в точке, где нервный ствол легче всего идентифицировать, смещаясь затем в проксимальном и дистальном направлениях, оценивая структуру нерва на протяжении 5.
Изображение нерва имеет ряд характерных признаков. В поперечной проекции он выглядит как овальное или округлое образование с четким гиперэхогенным контуром и внутренней гетерогенной упорядоченной структурой ("соль - перец", "медовые соты") [4, 6, 7]. В продольной проекции нерв лоцируется в виде линейной структуры с четким эхогенным контуром, в составе которой правильно чередуются гипо- и гиперэхогенные полосы - "электрический кабель" [7]. Толщина периферических нервов вариабельна и составляет от 1 мм для пальцевых нервов до 8 мм для седалищного нерва.
Залогом успешного проведения ультразвукового обследования служит хорошее знание анатомии исследуемой области.
Основными нервными стволами, доступными ультразвуковому исследованию на верхней конечности, являются лучевой, срединный и локтевой нервы.
Лучевой нерв представляет собой самую большую ветвь задней порции плечевого сплетения. Визуализацию нерва осуществляют на задней и латеральной поверхностях плеча, где он сопровождает плечевую артерию. В средней трети плеча лучевой нерв огибает плечевую кость и непосредственно прилегает к ней в спиральном канале (рис. 1).
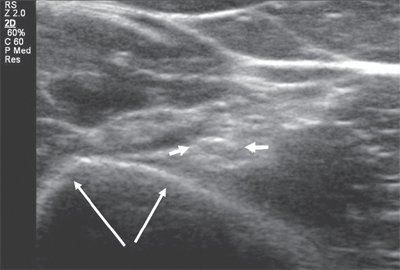
Рис. 1. Поперечная сонограмма лучевого нерва (короткие стрелки) на уровне спирального канала плечевой кости (длинные стрелки - контур плечевой кости).
Именно со спирального канала целесообразнее всего начинать процесс сканирования лучевого нерва. Как правило, для этого используются датчики с частотой 9-17 МГц, и исследование проводится преимущественно в поперечной проекции. Далее, тотчас кпереди от латерального надмыщелка плеча, n. radialis делится на чувствительную (или поверхностную) и двигательную (глубокую) ветви и задний межкостный нерв (рис. 2).
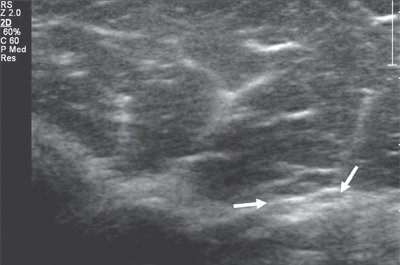
Рис. 2. Поперечная сонограмма на уровне дистального отдела плеча. Деление лучевого нерва на поверхностную и глубокую ветви (стрелки).
Поверхностная ветвь проходит по медиальному краю плечелучевой мышцы и сопровождается лучевой артерией и веной. В этом месте нерв наиболее доступен ультразвуковому исследованию, но только при условии использования датчиков высокой частоты (свыше 15 МГц), так как диаметр этой ветви очень мал.
Глубокая ветвь лучевого нерва проходит непосредственно в супинаторе, здесь нерв также доступен визуализации из-за разницы сонографической структуры между ним и окружающей его мышцей.
В дистальном отделе на разгибательной поверхности предплечья n. radialis (его поверхностная ветвь) заканчивается делением на 5 дорсальных пальцевых нервов. Ультразвуковое исследование пальцевых нервов можно осуществить только с использованием датчиков высокой частоты, но даже в этом случае получить отчетливое сонографическое изображение этих структур удается нечасто.
Срединный нерв формируется из латерального и медиального пучков плечевого сплетения. На плече n. medianus располагается в медиальной бороздке двуглавой мышцы кпереди от плечевой артерии. Срединный нерв является самым крупным нервом верхней конечности, поэтому его визуализация не представляет сложностей, однако легче всего можно получить ультразвуковое изображение нерва в области карпального канала, где он расположен поверхностно, а также на уровне локтевого сустава. В последнем случае в качестве маркера целесообразно использовать сосудистый пучок. В области локтевого сустава срединный нерв располагается медиальнее по отношению к более глубоко расположенным плечевой артерии и вене (рис. 3).
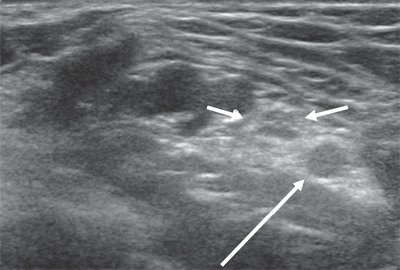
Рис. 3. Срединный нерв на уровне локтевого сустава в поперечной проекции (короткие стрелки). Рядом визуализируется плечевая артерия (длинная стрелка).
В проксимальном отделе предплечья нерв обычно проходит между двумя головками круглого пронатора. В области лучезапястного сустава срединный нерв располагается под сухожилием длинной ладонной мышцы и между сухожилиями сгибателей, проходя под удерживателем сгибателей на кисть через так называемый карпальный канал. Общие ладонные пальцевые нервы (их насчитывают три) образуются путем разветвления основного ствола срединного нерва на уровне дистального конца удерживателя сгибателей.
Локтевой нерв является главной ветвью медиального пучка плечевого сплетения. На плече n. ulnaris ветвей не дает. В области локтевого сустава нерв проходит через кубитальный канал, сформированный медиальным надмыщелком плеча и локтевым отростком. Здесь локтевой нерв прилегает непосредственно к кости и сверху покрыт только фасцией и кожей. При ультразвуковом исследовании области локтевого сустава следует обратить внимание на то, чтобы рука пациента располагалась свободно и не была согнутой. Это важно, поскольку при сгибании локтевого сустава до 90 диаметр нерва уменьшается за счет его растяжения.
На предплечье n. ulnaris обычно располагается между двумя головками локтевого сгибателя запястья, а в дистальном отделе предплечья нерв лежит между сухожилием локтевого сгибателя запястья медиально и латерально от локтевой артерии и вены. На кисть локтевой нерв попадает через канал локтевого нерва, называемый каналом Гийона. При прохождении через канал локтевой нерв сопровождается одноименными артерией и веной. В дистальном отделе канала Гийона нерв делится на глубокую моторную ветвь и поверхностную чувствительную, и именно поверхностную ветвь продолжает сопровождать локтевая артерия, что позволяет легче ориентироваться при ультразвуковом исследовании.
На нижней конечности при ультразвуковом сканировании можно без труда идентифицировать седалищный нерв и его ветви. В зарубежной литературе описывается также сонографическое исследование бедренного нерва. Необходимо отметить, что визуализация этого периферического нерва затруднена и лучшим акустическим окном является паховая область, где нерв сопровождает бедренные артерию и вену.
Седалищный нерв - самый большой из периферических нервов в организме человека. Фактически он состоит из двух крупных стволов: кнаружи находится общий малоберцовый нерв, медиально - большеберцовый нерв. Седалищный нерв выходит из полости малого таза через большое седалищное отверстие под грушевидной мышцей.
Уже в ягодичной области нерв доступен визуализации, необходимо только правильно определиться с частотой используемого датчика: при достаточной мышечной массе целесообразно применять датчики с частотой 2-5 МГц, если мышечная масса в ягодичной области не выражена, можно использовать датчики с большей частотой - 5-9 МГц. В области ягодичной складки седалищный нерв располагается близко к широкой фасции бедра, смещается латерально и далее лежит под длинной головкой двуглавой мышцы бедра, располагаясь между ней и большой приводящей мышцей (рис. 4).
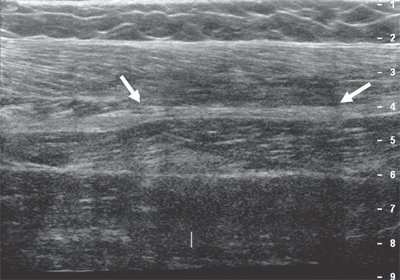
Рис. 4. Седалищный нерв (продольная проекция, панорамное сканирование) в средней трети бедра (стрелки).
В дистальных отделах бедра, чаще в верхнем углу подколенной ямки, нерв делится на две ветви: более толстую медиальную - большеберцовый нерв и более тонкую латеральную - общий малоберцовый нерв. Именно с этой области лучше всего начинать ультразвуковое исследование седалищного нерва и его ветвей.
Общий малоберцовый нерв, отделившись от основного ствола, спускается латерально под двуглавой мышцей бедра к головке бедренной кости. В области головки малоберцовой кости нерв располагается поверхностно, прикрыт только фасцией и кожей, здесь он также хорошо доступен визуализации (рис. 5).
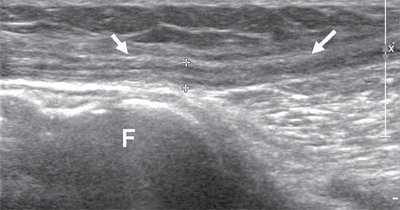
Рис. 5. Продольная сонограмма общего малоберцового нерва (стрелки) на уровне головки малоберцовой кости (F).
Далее общий малоберцовый нерв проникает в толщу проксимального отдела длинной малоберцовой мышцы и делится на две свои конечные ветви - поверхностный малоберцовый нерв и глубокий малоберцовый нерв. Визуализация конечных ветвей общего малоберцового нерва затруднена из-за их малого диаметра и отсутствия анатомических маркеров при их прохождении в толще мышц голени. Поверхностный малоберцовый нерв делится на конечные ветви (тыльные ветви стопы) на латеральной поверхности нижней трети голени. Глубокий малоберцовый нерв переходит на переднюю поверхность голени и здесь, располагаясь латерально, сопровождает передние малоберцовые сосуды. На тыл стопы нерв попадает под нижним удерживателем разгибателей и под сухожилием длинного разгибателя I пальца. Здесь он делится на концевые ветви. Для визуализации общего малоберцового нерва и его ветвей удобнее использовать датчики с частотой 9-17 МГц.
Большеберцовый нерв по своему направлению является продолжением седалищного нерва. В подколенной ямке нерв располагается над подколенными веной и артерией и несколько кнаружи от них (рис. 6).
Невропатия малоберцового нерва — одна из мононевропатий нижних конечностей, сопровождающаяся синдромом свисающей стопы — невозможностью тыльного сгибания стопы и разгибания ее пальцев, а также сенсорными расстройствами кожи переднелатеральной области голени и тыла стопы. Диагноз выставляется на основании анамнеза, неврологического исследования, данных электромиографии или электронейрографии. Дополнительно проводится УЗИ нерва и исследование костно-суставного аппарата голени и стопы. Консервативное лечение осуществляется комбинацией медикаментозных, физиотерапевтических и ортопедических методов. При его несостоятельности показана операция (декомпрессия, шов нерва, транспозиция сухожилий и др.).
- Причины невропатии малоберцового нерва
- Симптомы невропатии малоберцового нерва
- Диагностика невропатии малоберцового нерва
- Лечение невропатии малоберцового нерва
- Цены на лечение
Общие сведения
Невропатия малоберцового нерва, или перонеальная невропатия, занимает особое положение среди периферических мононевропатий, к которым также относятся: невропатия большеберцового нерва, невропатия бедренного нерва, невропатия седалищного нерва и др. Поскольку малоберцовый нерв состоит из толстых нервных волокон, имеющих больший слой миелиновой оболочки, то он более подвержен поражению при нарушениях метаболизма и аноксии. Вероятно этот момент и обуславливает довольно широкую распространенность перонеальной невропатии. По некоторым данным невропатия малоберцового нерва отмечается у 60% пациентов отделений травматологии, перенесших операцию и проходящих лечение при помощи шин или гипсовых повязок. Только в 30% случаев невропатия у таких больных оказывается связана с первичным повреждением нерва.
Следует также отметить, что зачастую специалистам в области неврологии приходится сталкиваться с пациентами, имеющими определенный стаж существования перонеальной невропатии, включающий послеоперационный период или время иммобилизации. Это затрудняет лечение, увеличивает его срок и ухудшает результат, поскольку, чем раньше начата терапия, тем она эффективнее.
Малоберцовый нерв (n. peroneus) отходит от седалищного нерва на уровне нижней 1/3 бедра. Он состоит преимущественно из волокон LIV-LV и SI-SII спинальных нервов. После прохождения в подколенной ямке малоберцовый нерв выходит к головке одноименной кости, где его общий ствол делится на глубокую и поверхностную ветви. Глубокий малоберцовый нерв переходит в переднюю часть голени, спускается вниз, проходит на тыл стопы и разделяется на внутреннюю и наружную ветви. Он иннервирует мышцы, отвечающие за разгибание (тыльное сгибание) стопы и пальцев, пронацию (приподнимание наружного края) стопы.
Поверхностный малоберцовый нерв идет по переднелатеральной поверхности голени, где отдает двигательную ветвь малоберцовым мышцам, отвечающим за пронацию стопы с ее одновременным подошвенным сгибанием. В области медиальной 1/3 голени поверхностная ветвь n. peroneus переходит под кожу и разделяется на 2 тыльных кожных нерва — промежуточный и медиальный. Первый иннервирует кожу нижней 1/3 голени, тыльной поверхности стопы и III-IV, IV-V межпальцевых промежутков. Второй отвечает за чувствительность медиального края стопы, тыла I пальца и II-III межпальцевого промежутка.
Анатомически обусловленными участками наибольшей уязвимости малоберцового нерва являются: место его прохождения в районе головки малоберцовой кости и место выхода нерва на стопу.
Причины невропатии малоберцового нерва
Выделяют несколько групп триггеров, способных инициировать развитие перонеальной невропатии: травмы нерва; компрессии нерва окружающими его костно-мышечными структурами; сосудистые нарушения, ведущие к ишемии нерва; инфекционные и токсические поражения. Невропатия малоберцового нерва травматического генеза возможна при ушибах колена и других травмах коленного сустава, переломе голени, изолированном переломе малоберцовой кости, вывихе, повреждении сухожилий или растяжении связок голеностопного сустава, ятрогенном повреждении нерва в ходе репозиции костей голени, операций на коленном суставе или голеностопе.
К более редким причинам перонеальной невропатии принадлежат системные заболевания, сопровождающиеся пролиферацией соединительной ткани (деформирующий остеоартроз, склеродермия, подагра, ревматоидный артрит, полимиозит), метаболические нарушения (диспротеинемии, сахарный диабет), тяжелые инфекции, интоксикации (в т. ч. алкоголизм, наркомания), местные опухолевые процессы.
Симптомы невропатии малоберцового нерва
Клинические проявления малоберцовой невропатии определяются типом и топикой поражения. Острая травма нерва сопровождается резким практически одномоментным появлением симптомов его поражения. Хроническое травмирование, дисметаболические и компрессионно-ишемические расстройства характеризуются постепенным нарастанием клиники.
Поражение общего ствола малоберцового нерва проявляется расстройством разгибания стопы и ее пальцев. В результате стопа свисает вниз в позиции подошвенного сгибания и слегка ротирована кнутри. Из-за этого при ходьбе, перенося ногу вперед, пациент вынужден сильно сгибать ее в коленном суставе, чтобы не зацепить носком за пол. При опускании ноги на пол больной вначале становиться на пальцы, затем опирается на латеральный подошвенный край, а затем уже опускает пятку. Подобная походка напоминает петушиную или лошадиную и носит соответствующие названия.
Затруднены или невозможны: приподнимание латерального края подошвы, стояние на пятках и ходьба на них. Двигательные нарушения сочетаются с сенсорными расстройствами, распространяющимися на передне-латеральную поверхность голени и тыл стопы. Возможны боли по наружной поверхности голени и стопы, нарастающие при приседаниях. Со временем возникает атрофия мышц передне-латеральной области голени, что хорошо заметно при сравнении со здоровой ногой.
Невропатия малоберцового нерва с поражением глубокой ветви проявляется менее выраженным свисанием стопы, уменьшенной силой разгибания стопы и пальцев, сенсорными расстройствами на тыле стопы и в 1-ом межпальцевом промежутке. Длительное течение невропатии сопровождается атрофией мелкой мускулатуры на тыле стопы, что проявляется западением межкостных промежутков.
Невропатия малоберцового нерва с поражением поверхностной ветви характеризуется нарушением сенсорного восприятия и болями на латеральной поверхности нижней части голени и медиальной области тыльной поверхности стопы. При осмотре обнаруживается ослабление пронации стопы. Разгибание пальцев и стопы сохранено.
Диагностика невропатии малоберцового нерва
Алгоритм диагностики перонеальной невропатии основан на сборе анамнестических данных, которые могут указать на генез заболевания, и проведении тщательного исследования моторной функции и сенсорной сферы периферических нервов пораженной конечности. Проводятся специальные функциональные тесты для оценки мышечной силы различных мышц голени и стопы. Анализ поверхностной чувствительности осуществляется при помощи специальной иголки. Дополнительно используется электромиография и электронейрография, позволяющие по скорости проведения потенциалов действия установить уровень поражения нерва. Последнее время для исследования структуры нервного ствола и расположенных рядом с ним структур применяется УЗИ нерва.
При травматической невропатии требуется консультация травматолога, по показаниям — УЗИ или рентгенография коленного сустава, рентгенография костей голени, УЗИ или рентгенография голеностопного сустава. В отдельных случаях могут применяться диагностические новокаиновые блокады нерва.
Невропатия малоберцового нерва требует дифференциальной диагностики с радикулопатией уровня LV-SI, наследственной рецидивирующей невропатией, болезнью Шарко-Мари-Тута, синдромом ПМА (перонеальной мышечной атрофии), БАС, полиневропатией, другими мононевропатиями нижних конечностей, церебральными опухолями и опухолями позвоночника.
Лечение невропатии малоберцового нерва
Больных с перонеальной невропатией курирует невролог. Вопрос хирургического лечения решается на консультации нейрохирурга. Составной частью лечения является устранение или уменьшение действия причинного фактора невропатии. В консервативной терапии используют противоотечный, противовоспалительный и противоболевой эффект НПВС (диклофенака, лорноксикама, нимесулида, ибупрофена и пр.). Препараты данной группы сочетают с витаминами группы В, антиоксидантами (тиоктовой кислотой), средствами для улучшения кровообращения нерва (пентоксифиллином, никотиновой кислотой). Назначение ипидакрина, неостигмина направлено на улучшение нервно-мышечной передачи.
Фармтерапия успешно сочетается с физиолечением: электрофорезом, амплипульстерапией, магнитотерапией, электростимуляцией, ультрафонофорезом и др. Для восстановления мышц, иннервируемых n. peroneus, обязательны регулярные занятия ЛФК. Для коррекции свисающей стопы пациентам показано ношение ортезов, фиксирующих ногу в правильном положении.
Показания к хирургическому лечению составляют случаи полного нарушения проводимости нерва, отсутствия эффекта консервативной терапии или возникновения рецидива после ее проведения. В зависимости от клинической ситуации возможно проведение невролиза, декомпрессия нерва, наложение шва или пластика. При застарелых невропатиях, когда мышцы, иннервируемые перонеальным нервом, утрачивают электровозбудимость, проводятся хирургические вмешательства по перемещению сухожилий.
Читайте также:


