Медицина связки и их заболевания
Здоровые суставы — это роскошь, значение которой трудно оценить тому, кто никогда не испытывал боли при ходьбе и не ощущал затруднения при попытке поднять руку или ногу, развернуться или присесть. Между тем миллионы людей по всему свету ежегодно обращаются за помощью к врачам-ортопедам с подобными жалобами.
Эпидемиология заболеваний суставов
Болезни суставов классифицируются по характеру патологического процесса.
Воспалительные и инфекционные болезни суставов
В данном случае причиной недуга служит воспалительная реакция в ответ на инфекционный, аутоиммунный или аллергический процесс. Болезнь дает о себе знать болью и припухлостью в суставе. Симптомы за несколько часов способны достичь максимальной выраженности и в дальнейшем отступить на неопределенный срок. Но за периодом мнимого благополучия скрывается скрытое развитие патологического процесса.
Некоторые артриты проявляются в первую очередь не болью, а утренней скованностью, лихорадкой, сыпью на коже над суставом или проявлениями первичного заболевания, осложненного поражением опорно-двигательного аппарата (например, расстройствами мочеполовой системы — при болезни Рейтера и гонорейном артрите).
Этапы воспалительной патологии сустава можно разграничить благодаря рентгенологическому обследованию. Так, в начале болезни значимых отклонений на снимках не обнаруживается, при второй степени артрита появляются признаки разрушения костной и хрящевой ткани. При третьей степени врач увидит деформацию сустава — к этому моменту больной ощущает выраженные ограничения подвижности. Наконец, четвертая степень артрита сопровождается тотальными изменениями в суставе: помочь больному смогут только хирурги.
К этой группе патологий, наряду с ревматоидным артритом (при котором иммунная система организма разрушает суставы), относится инфекционно-аллергический артрит, болезнь Бехтерева, болезнь Гоффа, подагра, псориатический артрит и т. д.
Обратите внимание
Основная профилактика артритов — предотвращение инфекций путем вакцинации и других мер защиты от болезней, способных осложниться бактериальным заражением сустава (гонореи, скарлатины, ангины и т.д.)
Дегенеративные поражения
Эти болезни, как правило, проявляются у пожилых людей: они связаны с изнашиванием сустава, что приводит к разрушению хрящей, отвечающих за амортизацию при работе. Еще один фактор развития дегенеративных заболеваний — остеопороз, при котором снижается плотность костной ткани.
Дегенеративные заболевания проявляются постепенно: первым признаком будет непродолжительная боль после утомительного дня, проведенного на ногах. С течением времени болезненность в суставе перестанет стихать после отдыха, а движения в суставе станут ограниченными. Иногда в пораженной области возникает отек, а сустав ноет при смене погоды и по ночам.
Тяжесть артрозов определяется при осмотре и рентгенографии. В начале процесса на снимках заметно лишь небольшое сокращение высоты щели между костями вследствие истончения хрящевой ткани. При второй степени врач зафиксирует уменьшение полости сустава на треть от нормы и появление костных выростов или участков отмершего хряща. Наконец, 3 стадия артроза характеризуется глубокими, необратимыми деформациями сочленения, вплоть до анкилоза — сращения костей.
Самым частой причиной инвалидности среди всех болезней суставов является деформирующий остеоартроз, затрагивающий преимущественно тазобедренный и коленный суставы. Также источником проблемы может оказаться межпозвоночный остеохондроз — типичное заболевание офисных работников.
Обратите внимание
Эксперты отмечают, что отличной профилактикой возрастных изменений суставов может стать йога — комплекс упражнений, укрепляющих связки и мышцы посредством статических нагрузок. Недавно ученые выяснили, что ежедневные 12-минутные занятия йогой на протяжении 10-ти лет способствуют увеличению плотности костей бедра и позвоночника, что исключает остеопороз и артроз, предотвращая переломы в пожилом возрасте.
Врожденные патологии суставов
Врожденные болезни суставов обращают на себя внимание с самых первых дней жизни малыша: от лечебных мер зависят возможные последствия порока развития для здоровья ребенка. Так, у младенцев нередко выявляется врожденный вывих бедра, который часто сочетается с дисплазией тазобедренного сустава. Будучи оставленным без внимания, этот недуг приведет к проблемам с походкой и формированием осанки. Однако своевременное вмешательство ортопеда позволит скорректировать врожденный вывих бедра консервативно, без операции.
Еще одна часто встречающаяся врожденная патология суставов — синдром Марфана, включающий в себя комплекс нарушения развития внутренних органов. Пациенты с синдромом Марфана имеют крайне подвижные суставы, нарушение осанки и килевидную грудную клетку. Это — высокие, худые, болезненные люди, которые, как правило, попадают в травмпункты с вывихами и переломами. При соблюдении рекомендаций врача они могут жить долго, не испытывая тяжелых проблем со здоровьем.
Болезни околосуставных тканей
Лечение заболеваний суставов в китайской медицине направлено на рассеивание ветра, холода, жары, а также преобразование сырости и восстановление течения Ци и крови. В этом помогает иглоукалывание, моксотерапия (прогревание полынными сигарами) и точечный массаж.
Не забывайте, что важно с вниманием относиться к любым симптомам — боли, скованности, отеку, появлению сыпи или хрусту, слышимому при движениях. Подавляющее число заболеваний суставов успешно поддается излечению на начальных стадиях, однако в запущенном состоянии болезни способны нарушать жизненные и профессиональные планы, требуя дорогостоящего оперативного вмешательства и сложных реабилитационных мероприятий.
Лицензия на осуществление медицинской деятельности от 30 декабря 2008 года № ЛО-77-01-000911 выдана Департаментом здравоохранения города Москвы.
Приветствую вас, читатели здорового блога! Заболевания суставов в настоящее время не редкое явление. Поэтому сегодня речь пойдёт о суставах, а точнее причинах их заболеваний и способах лечения. В данной статье я постараюсь изложить самую полную информацию, ещё и таким образом, чтобы абсолютно каждому из вас она была понятной и доступной для восприятия.

Итак, наше тело подвижно благодаря суставам. Они дают нам возможность ходить, заниматься спортом, физическим трудом – одним словом, полноценно жить. Как я уже отмечал, болезни суставов являются массовым явлением.
В большинстве случаев заболевания суставов присущи людям полным, малоподвижным и пожилым. Однако не редки случаи когда заболевания суставов появляются у вполне здоровых людей. Известно, что проблемы с суставами имеет каждый четвертый человек в возрасте 30 лет, а артрозы и артриты развиваются у 90% людей старше 55 лет.
Существует множество форм заболеваний суставов, и причин этому также достаточно много. Болезни суставов связаны с комплексом внутренних и внешних факторов.
Давайте более подробно рассмотрим заболевания суставов и поговорим о способах их лечения:
Сами по себе заболевания суставов не рождаются, этому способствуют какие-то причины. Давайте их с вами и рассмотрим.
Итак, общие причины заболевания суставов:

Стоит констатировать факт, что причиной заболевания суставов является комплексный фактор. Как правило, болезнь сустава (или суставов) наступает вследствие образования нескольких вышеперечисленных причин. Болезнь сустава сама по себе не появится ежеминутно. Любая форма заболевания суставов (анкилоз, артрит, артроз, коксартроз, остеохондроз и др.) появляется в силу продолжительного воздействия на организм человека нескольких факторов в совокупности.
Приведу пример молодого человека, который ведёт разгульный и неправильный образ жизни. У него отсутствуют понятия гигиены сна, распорядка дня, гигиены питания, он не следит за осанкой своего позвоночника, а также положением тела во время передвижений. Если к этому всему ещё добавить пристрастие к пагубным привычкам, то вскоре он почувствует первый звонок своего организма.
Да, ему весело, он ловит кураж. Но происходит это пока он молод. С возрастом, а это ни много, ни мало, в районе 26-27 лет его организм даст сбой. Все его системы будут нарушены и восстановить его прежнее подвижное состояние будет крайне сложно, а в некоторых случаях даже не возможно. Теперь я обращаюсь к молодёжи — задайте себе вопрос, нужно ли вам это — покуражить пяток лет, а потом ещё пятьдесят жить в боли и страдании?
Поэтому, чтобы не допустить заболевания суставов я рекомендую с молодого возраста следить за их здоровьем. то есть заниматься профилактикой заболеваний суставов.
Что нужно делать, чтобы суставы были здоровы и не приносили вам дискомфорта и неприятностей:

С профилактикой заболевания суставов всё понятно, а вот возникает вопрос, что делать, как лечить суставы, если во время не удалось их сберечь? Существует множество разновидностей болезней суставов. Далее мы подробно рассмотрим каждый из них и разберёмся с тем, что нужно сделать в каждом конкретном случае. Итак, ниже представлен список всевозможных заболеваний суставов, с которыми, возможно, уже столкнулся кто-то вас.
Давайте рассмотрим их краткую характеристику, причины возникновения, симптомы и способы лечения.
Анкилоз – это неподвижность сустава из-за сращения сочленяющихся суставных поверхностей.
I
фиброзные пластины или тяжи, соединяющие кости между собой (фиброзные соединения, синдесмозы) и входящие в состав укрепляющего аппарата суставов. С. располагаются вокруг суставов (Суставы) в фиброзной мембране суставной капсулы или поверх нее, соединяя кости, давая опору для сочленений, образуя мембраны, замыкающие отверстия (например, запирательная мембрана). Связками называют также участки серозных оболочек между органами (например, печеночно-желудочная связка) и фиброзные тяжи, образовавшиеся после облитерации сосудов или протоков, например артериальная связка на месте артериального (боталлова) протока.
Связки развиваются вместе с костями и их соединениями из мезенхимы и образованы плотной оформленной соединительной тканью (Соединительная ткань). Прочность, упругость, растяжимость и эластичность, т.е. механические свойства С., определяются коллагеновыми и эластическими волокнами, входящими в их состав.
По функции различают С., укрепляющие сочленения костей, и С., тормозящие или направляющие движения в суставах. По месту их расположения выделяют внекапсульные, лежащие вне суставной капсулы, например коллатеральная малоберцовая связка (см. Коленный сустав); капсульные, являющиеся утолщением фиброзной мембраны суставной капсулы, например клювовидно-плечевая связка (см. Плечевой сустав); внутрикапсульные, находящиеся в суставной полости и покрытые синовиальной оболочкой (например, крестообразные связки колена). Большое значение С. имеют для обеспечения функции органов движения и опоры, т.к. они являются пассивными стабилизаторами суставов. Изменение механических свойств С. (их повреждение или отсутствие) ведет к нарушению этих функций (нестабильность суставов, позвоночника и др.).
Кровоснабжение С. осуществляют близлежащие артерии, проходящие в них вдоль пучков волокон. Вены сопровождают артерии. В большом количестве в связках находятся свободные и инкапсулированные нервные окончания. Иннервацию обеспечивают нервы, проходящие вблизи связки.
Методы исследования. Исследование С., относящихся к скелету, в большинстве случаев заключается в исследовании соответствующего сустава или отдела опорно-двигательного аппарата. Проводят функциональную рентгенографию (определение стабильности суставов или позвоночника) и лигаментографию. Структуру и форму некоторых связок исследуют с помощью ультрасонографии. См. также Суставы, методы исследования.
Патология. Различают пороки развития, повреждения, заболевания С. Пороки развития С. суставов обычно встречаются при пороках развития суставов. Так, например, врожденное отсутствие крестообразных связок колена часто отмечают при врожденном вывихе голени (см. Коленный сустав). Клинически этот порок развития нередко не проявляется и лечения не требует. При выраженной нестабильности суставов лечение может быть консервативным или оперативным.
Наиболее частым видом патологии С. являются их повреждения. Чаще всего повреждения С. встречаются у лиц, ведущих активный образ жизни, занимающихся физкультурой и спортом. Повреждения С. классифицируют в зависимости от степени нарушения их целости. Выделяют растяжения (см. Дисторсия), частичные разрывы, или надрывы, и полные разрывы (рис., а, б). Различают разрыв С. на ее протяжении (в т.ч. так называемые внутриствольные разрывы, например передней крестообразной связки колена), отрыв С. у места ее прикрепления и отрывной перелом — отрыв С. с костным фрагментом (рис., в). В подавляющем большинстве случаев повреждение С. происходит в результате непрямой травмы, например при внезапном и резком движении, амплитуда которого превышает физиологические пределы. Надрывы отдельных волокон С. могут быть следствием ее длительной микротравмы.
Клинически повреждения С. характеризуются локальной болезненностью и припухлостью. Если С. является вспомогательным аппаратом сустава, отмечается расстройство его функции: ограничение движений (в результате рефлекторного напряжения околосуставных мышц), патологическая подвижность сочленяющихся костей. При плотном прилегании С. к синовиальной мембране суставной капсулы возможен гемартроз. Диагностика повреждения С. основывается на данных анамнеза, клинических проявлениях и результатах ультразвукового и рентгенологического исследования. Рентгенологическое исследование подтверждает патологическую подвижность сочленяющихся костей при разрыве С., позволяет выявить костный фрагмент в месте прикрепления поврежденной связки при отрывном переломе.
Лечение повреждений С. консервативное или оперативное, в зависимости от характера повреждения. В остром периоде осуществляют иммобилизацию поврежденной области, сшивание С. при ее разрыве. По показаниям пластическое восстановление С. проводят и в отдаленном периоде после травмы. К заболеваниям С. относят дистрофические, воспалительные процессы и оссификацию С. Дистрофические изменения С. могут развиваться при их хронической микротравме. Дистрофические изменения межостистых связок нижнего поясничного и пояснично-крестцового отделов позвоночника известны под названием синдрома Бострупа.
Лигаментит (воспаление С.) может возникать при некоторых инфекционных болезнях (например, бруцеллезе), при длительной микротравматизации С. в результате перенапряжения мышцы, сухожилие которой проходит через образованный С. канал, после травмы, сопровождающейся кровоизлиянием в С. с последующей организацией гематомы. Частными случаями лигаментита являются; стенозирующий лигаментит кольцевой связки кисти (кольцевой части фиброзных влагалищ) — щелкающий палец; стенозирующий лигаментит ладонной связки запястья и поперечной связки запястья (удерживателя сгибателей) — синдром запястного канала; стенозирующий лигаментит дорсальной связки запястья (удерживателя разгибателей) — болезнь де Кервена и др. Клиническая картина обычно характеризуется болезненностью и ограничением подвижности в соответствующем суставе, ночными парестезиями в области кисти и пальцев (при синдроме запястного канала). Течение лигаментита чаще хроническое, острое течение наблюдается при бруцеллезном лигаментите.
Лечение, как правило, консервативное: покой, физиотерапевтические процедуры, инъекции гидрокортизона в область поражения. По показаниям при стенозирующих лигаментитах производят лигаментотомию — рассечение пораженной связки. Прогноз благоприятный.
Обызвествление С. может иногда наблюдаться в пожилом возрасте в связи с изменениями соединительнотканных образований при некоторых заболеваниях, например при Форестье болезни (Форестье болезнь) соли кальция откладываются в передней продольной связке позвоночника. Возможно посттравматическое обызвествление или оссификация большеберцовой коллатеральной связки в области коленного сустава (см. Пеллегрини — Штиды болезнь). Оссификация передней продольной связки позвоночника на уровне пораженных позвонков в ряде случаев происходит при спондилите инфекционной этиологии.
Библиогр.: Анатомия человека, под ред. М.Р. Сапина, т. 1, М., 1986; Башкиров В.Ф. Возникновение и лечение травм у спортсменов, М., 1981; Насонова В.А. и Астапенко М.Г. Клиническая ревматология, М., 1989; Франке К. Спортивная травматология, пер. с нем., М., 1981; Шойлев Д. Спортивная травматология, пер. с болг., М., 1986.

Схематическое изображение частичного (а), полного (б) разрыва связок и отрыва связки вместе с костным фрагментом (в).
II
плотные соединительнотканные образования различной формы, способствующие соединению костей скелета. В основном С. находятся около суставов, вплетаются в суставную сумку, располагаясь в различных направлениях вокруг сустава, способствуют движениям, направляя их или тормозя. Часть С. участвует в обеспечении статических функций — сохранении вертикального положения тела, фиксации сводов стопы. Связки могут иметь различную упругость, растяжимость, пластичность. Они способны выдерживать значительные механические нагрузки: например, связки, соединяющие таз и бедренную кость, выдерживают нагрузку в 350 кг. В детском возрасте С. очень упруги и эластичны. Путем целенаправленной тренировки эти свойства их можно развить, что сопровождается увеличением гибкости, имеющей большое значение для некоторых видов спорта и профессий (гимнастика, акробатика, хореография и т.п.). С возрастом эти свойства уменьшаются, и тренировка гибкости становится значительно менее эффективной. Иногда С. могут обызвествляться и даже подвергаться окостенению, например, в результате неадекватных спортивных или профессиональных нагрузок, при ряде заболеваний.
В результате травмы, например резкого активного движения, амплитуда которого превышает физиологические пределы подвижности сустава, а также при пассивном движении, если величина приложенного усилия превышает прочность связки, происходит ее повреждение. Наиболее легкими (одновременно и самыми частыми) повреждениями С. являются их разрывы и растяжения (см. Растяжения и разрывы связок, сухожилий, мышц). Кроме того, связки вместе с капсулой сустава повреждаются при вывихах, нередко их целость нарушается при внутри- и околосуставных переломах. Иногда происходит отрыв костного фрагмента в месте прикрепления связки (так называемый отрывной перелом). Как правило, отмечают боль, припухлость, нарушение функции соответствующего сустава. При разрывах С. обычно появляется более или менее выраженный кровоподтек, в некоторых случаях — необычная подвижность в поврежденном суставе.
При легких повреждениях С. местно прикладывают холод, накладывают повязку для фиксации сустава, обеспечивают покой на время транспортировки в лечебное учреждение. Даже незначительное, на первый взгляд, нарушение целости С. в дальнейшем может стать причиной хронических заболеваний опорно-двигательного аппарата, например посттравматического остеоартроза, хронической нестабильности (неустойчивости) сустава.
Многих интересует вопрос: что такое связки и какие болезни могут возникнуть при их воспалении или повреждении. Связками называют плотную соединительную ткань, служащую для соединения костей человеческого скелета.
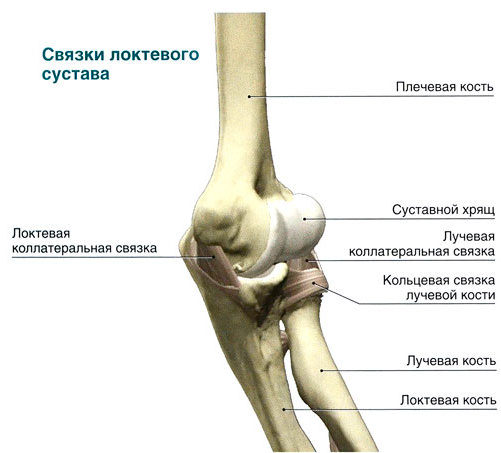
Большая часть связок расположена в суставной части, они вплетены в так называемую сумку, имеют различные направления и сплетения, чтобы укрепить суставы, способствуя движению, их направлению или торможению. Есть суставы, которые обеспечивают статистическую направленность, то есть способны поддерживать скелет человека в вертикальном положении, фиксируют свод стоп, поддерживают внутренние органы в своем положении и т. д.
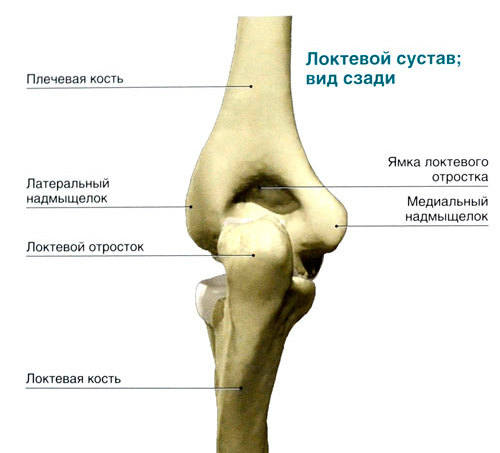
Определение
Формирование связок происходит из мезинхимы одновременно со скелетом. Состоят они из фиброзных волокон различной плотности, эластичности, пластичности, длины и др. Некоторые связочные тяжи имеют такую плотность, что способны выдерживать нагрузку намного тяжелее человеческого тела. Например, лигаменты тазобедренного сустава в состоянии вынести нагрузку более 300 кг.
Лигаменты, это серозные образования между внутренними органами, в большинстве своем они входят в суставные части. Кровоснабжают их проходящие рядом сосуды. Иннервация обеспечивается нервными волокнами, которые также проходят по этому пути.
Связки по месту расположения
В человеческой системе связки расположены по всему организму. Так по месту нахождения можно разделить их на такие подгруппы:
- Внекапсульные – они не входят в основу суставных капсул, к таким связкам относится коллатеральная малоберцовая связка в том числе.
- Капсульные – входят в основу утолщенной фиброзной мембраны суставной капсулы. В качестве примера можно взять ключевидно-плечевую связку.
- Внутрикапсульные – они расположены в полости сустава и защищены синовиальной оболочкой. Например, коленные крестообразные связки.
Кровоснабжают все эти связки мимо проходящие кровеносные сосуды. А иннервацию обеспечивают нервные окончания, которые проходят по всему организму.
Голосовой аппарат или голосовые связки
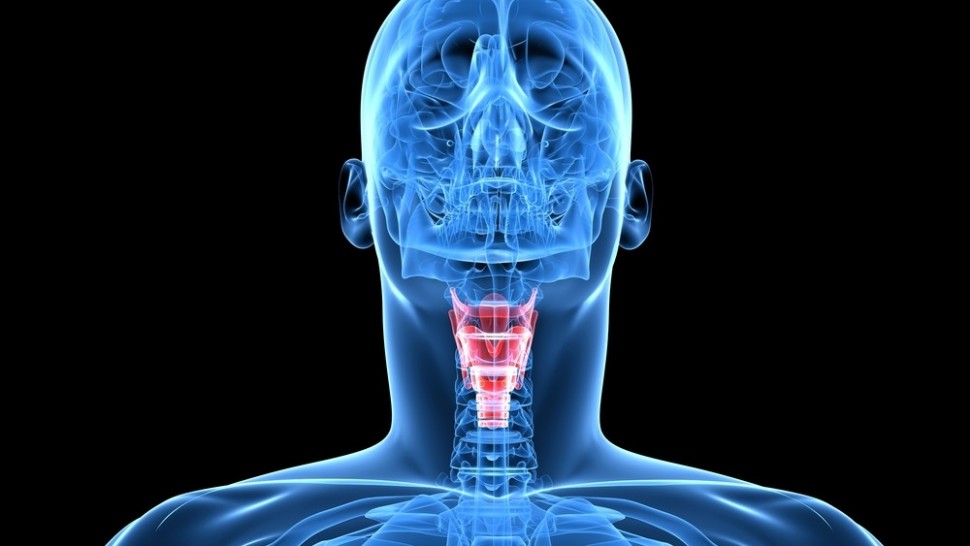
Человек способен произносить звуки благодаря голосовым связкам, которые представляют собой мышечно-соединительную структуру. В гортани они расположены таким образом, что образуют небольшую щель. Она способна менять размеры в зависимости от напряжения мышечной ткани.
Если в результате различных заболеваний происходит смыкание голосовых связок, то воздух в них не проникает, а значит у человека отсутствует голос. Происходит это из-за отека или воспалительного процесса. Если щель только изменила свои размеры, то голос становится сиплым. Что такое связки голосовые теперь понятно, но почему происходит в них нарушение и как с этим бороться?
Причины нарушений голосовых связок
Щель между голосовыми связками может изменять свои размеры под воздействием внутренних или внешних факторов. Так к основным причинам болезней, связанных с этими мышечно-соединительными структурами, относятся:
- переохлаждение;
- перенапряжение голосовых связок;
- загрязнение атмосферы и продолжительное вдыхание загрязненного воздуха;
- воспаления хронического течения гортани и носовых ходов;
- инфекции;
- аллергические реакции;
- травма;
- появление различных опухолей.
Негативным образом на голосовые связки влияет курение. Если на связочном аппарате в гортани имеются трещины, то возрастает риск повторного инфицирования.
Причины заболевания связочного аппарата
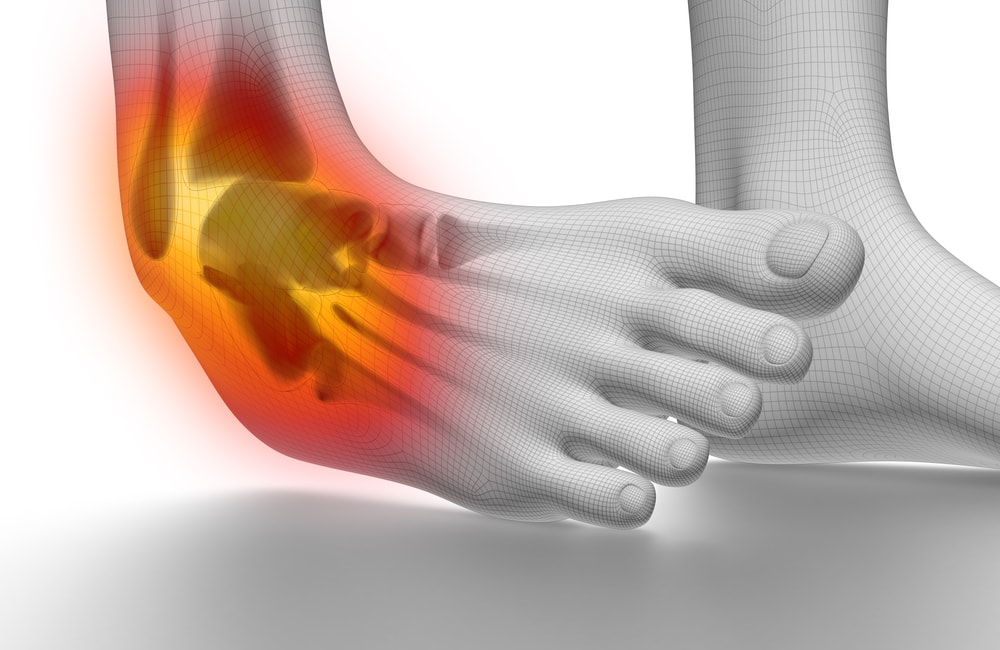
Болезни внутри связочного аппарата могут развиться из-за ранее перенесенных травм. Обычно нормальная работа связок нарушается из-за растяжения.
Воспаление в связках развивается преимущественно у спортсменов, но и обычные люди не застрахованы от таких неприятностей. Случается это вне зависимости от возраста и пола человека. Опасность представляет сидячий образ, после которого резко возрастает физическая активность, это тоже может повредить связки и сухожилия.
На состояние связочного аппарата косвенным образом влияет окружающая среда, то есть загрязнение воздуха, и погрешности в питании. Повлиять на длительность воспалительного процесса может и снижение иммунной системы.
Роль связок в двигательной активности тела
Суставы будут устойчивыми, если связки человека прочные. Они укрепляют и направляют скелетную основу. Особую роль связочный аппарат играет для суставов, которые в своей подвижности не ограничены формой сочлененных в них костей. Для нормального функционирования тазобедренного, плечевого и коленного суставов необходимо чтобы связки были эластичными и способными к растяжению.
Как проявляется заболевание

Если в суставах присутствует воспаление, то необходимо знать о его симптомах, чтобы как можно раньше начать лечение связок. Вот каким образом может проявляться это состояние:
- Появление отечности.
- В месте воспалительного процесса повышается температура.
- Чувствуется болезненность.
- Наличие локальных кровоизлияний или кровоподтеков.
- Трудности движения больным суставом.
Характерный признак воспаления в суставе - это присутствие постоянной тупой боли. Из-за того, что болят связки, человек с трудом передвигает или шевелит суставом. Не стоит игнорировать все эти симптомы, следует немедленно обращаться за помощью к врачу.
Диагноз заболеваний мышц и связочного аппарата
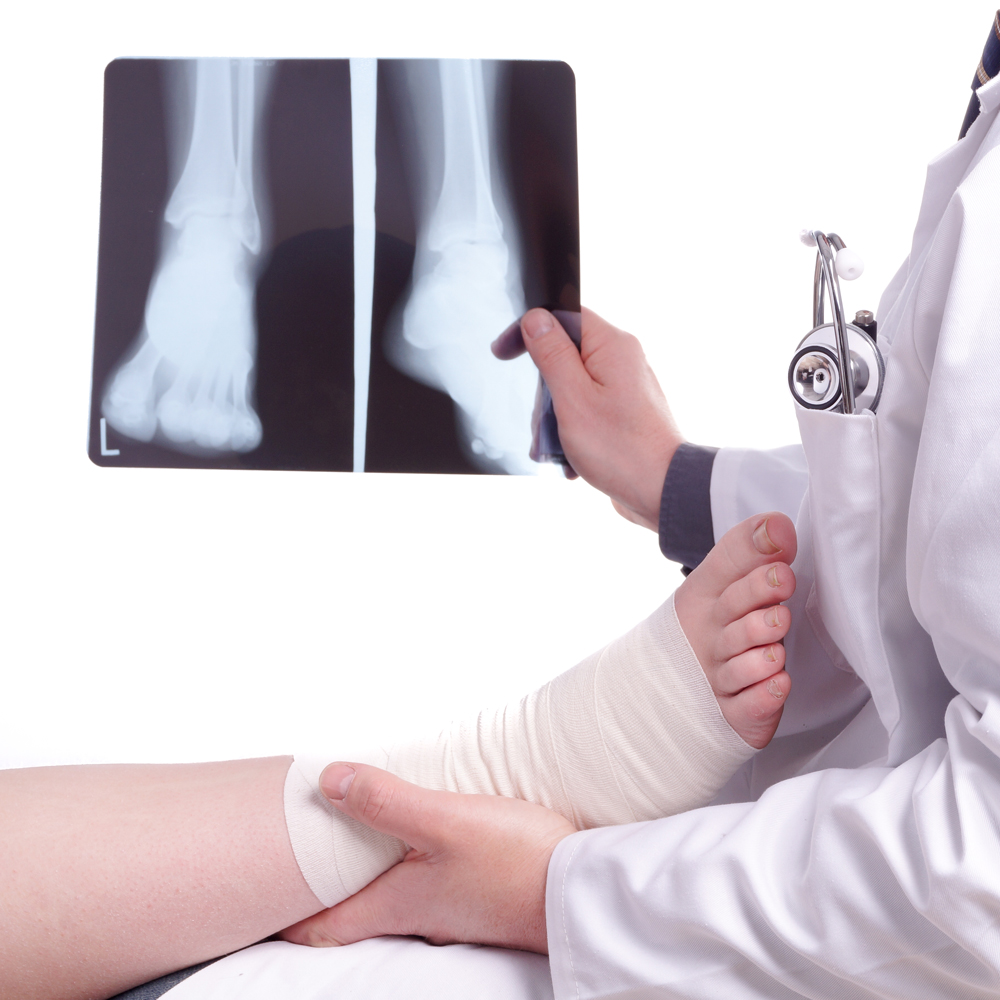
Чаще всего травму связки мышц первоначально диагностируют путем расспросов пациента. Проводится тщательный осмотр поврежденного участка. После этого человека отправляют на дополнительное обследование, которое включает в себя такие процедуры:
- Рентгенограмма.
- Компьютерная томография.
- Магнитно-резонансная томография.
- Артроскопия, при которой в поврежденный сустав вводится эндоскоп, показывающий содержимое участка.
- Электромиография.
- Если обращение к врачу было по поводу воспаления, то нужно сдать анализ крови.
Что такое связки и как диагностируются в них нарушения, понятно, остается узнать, как их лечить.
Особенности лечения заболевания
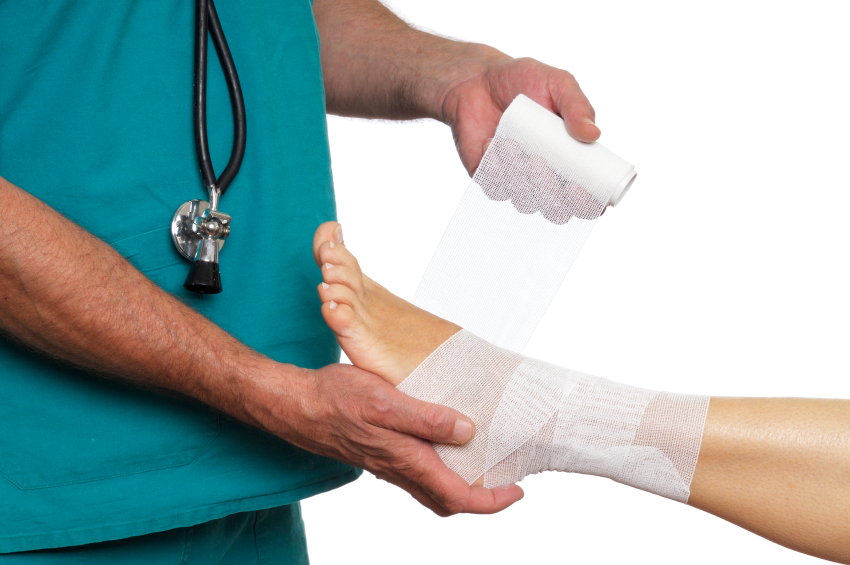
Как лечить связки? Лечение будет зависеть от того, в каком связочном отделе произошел сбой или воспаление. Но в целом принципы лечения будут схожи. Основываются они на следующих мероприятиях:
- Обеспечение полного покоя травмированной связке.
- Купирование болевого синдрома.
- В зависимости от состояния связок может быть назначено консервативное или оперативное лечение.
- Назначается комплекс восстановительных мероприятий, которые включают в себя массаж, ЛФК, физиотерапию.
Методики лечения голосовых связок
Для того чтобы издавать звуки, связки голосового отдела должны быть хорошо натянуты. Но если чувствуется напряжение, то его нужно снимать лечебными мерами. Основу терапии по восстановлению связок составляют следующие действия:
- Прием соответствующих медикаментов, например, отхаркивающие, противовоспалительные средства, обработка воспаленных участков антисептическими лекарствами и т. д.
- Процедуры физиотерапии. Это может быть электрофорез, УФО-облучение, УВЧ и др.
- При необходимости применяют хирургическое вмешательство. Обычно она показана при опухолевом процессе, неэффективности медикаментозной терапии или при начавшихся осложнениях.
- В качестве вспомогательного лечения используют народные средства.

Все эти мероприятия применяют в зависимости от сложности ситуации и причины возникновения заболевания. Лечение проводят в домашних условиях, лишь при оперативном показании понадобится помещение пациента в стационар.
Любое лечение должно начинаться только после проведенных диагностических мероприятий.
Если соблюдать все рекомендации врача, то восстановление связок произойдет за короткий период. Но чтобы не произошло всех этих нарушений в работе связочного аппарата, необходимо соблюдать меры профилактики: избегать травм и негативного воздействия факторов внешней среды.
При нарушении связок многих систем применяют вспомогательные меры лечения. Так, например, при повреждении связок в голеностопном суставе показано ношение ортопедических стелек.
Иногда болезнь переходит в хроническую стадию. В этом случае понадобится вспомогательная терапия в виде приема витаминных комплексов, хондропротекторов и средств, повышающих иммунитет. Теперь вы знаете, что такое связки, как их лечить и что сделать, чтобы не столкнуться с болезнями, связанными с этими соединениями.
Каковы симптомы фибромиалгии мышц? Каковы причины этой сложной патологии и на чём основывается терапия?
Давайте рассмотрим тему: от диагностики до возможных процедур лечения.
Что такое фибромиалгия
Фибромиалгия – ревматический синдром, поражающий мышечный аппарат и сухожилия. Болезнь была известна в начале 1800-х. Однако, пришлось ждать начала 20 века, чтобы получить её теоретическое описание. Английский невролог Говерс в 1904 году, назвал болезнь фиброзитом, имея ввиду считая воспаление мышц.
Только в 1940 году удалось исключить воспалительную природу заболевания, и его стали рассматривать как патологию с очень сильным психологическим основанием. Потом пришлось ждать 1978 года, чтобы прийти к сегодняшней интерпретации причины заболевания, и только в 1994 году был составлен точный диагностический протокол.
Фибромиалгия характеризуется группой симптомов, из которых наиболее распространенными являются:
Синдром может быть разделен на 2 различных типа, каждый из которых имеет несколько подтекстов:
Обобщенная фибромиалгия, при которой боль и ригидность мышц распространяется по всему телу и, в свою очередь, она может быть:
- Первичной – наиболее распространенная фибромиалгия, которая не вызвана другими заболеваниями;
- Вторичная – развивается как последствие других заболеваний, например, гипотиреоз.
Локализованная фибромиалгия, когда боль и ригидность проявляются в дискретных точках, таких как челюсть, шея и плечо, но часто со временем распространяется по всему телу, превращаясь в обобщенную фибромиалгию.
Причины фибромиалгии
На сегодняшний день реальная этиологии первичного синдрома по-прежнему неизвестна. Можно предположить несколько причин, ниже приводим наиболее надежные.
- Изменения перфузии крови в области мозга, отвечающей за восприятие и последующую обработку болевых ощущений.
- Изменение периферического кровообращения и, в частности, дефицит кровоснабжение мышц, вызванные проблемами вегетативной нервной системы и дисфункцией нейромедиаторов серотонина и норадреналина.
- Изменение некоторых нейротрансмиттеров, в частности, допамина, который играет важную роль в восприятии болевых ощущений.
- Нарушения сна, в частности, 4 стадии сна – самой глубокой и освежающей.
- Стресс. Это могут быть болезни, утраты, рабочие проблемы, эмоциональное напряжение, физические травмы, вирусные инфекции и т. д.
- Серьезный гормональный дисбаланс. Например, при дисфункции щитовидной железы.
Причины вторичной фибромиалгии хорошо известны, она является осложнением таких заболеваний, как:
Локализованная фибромиалгия часто является причиной судорог мышц.
Симптомы ревматического синдрома
Основным симптомом всех видов фибромиалгии является:
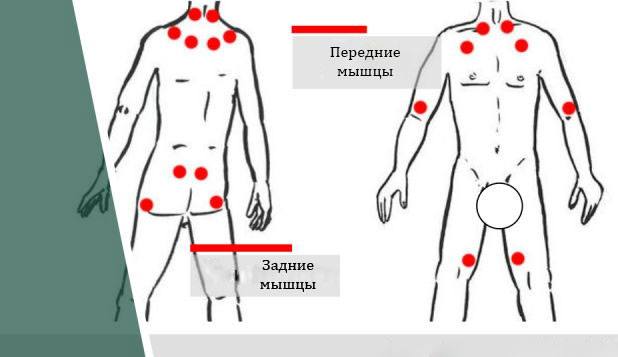
Болевые точки расположены:
| В основании шеи. |
| В основе головы, сзади в затылочной области, в районе вылета позвоночника. |
| В непосредственной близости от присоединения второго ребра к грудине. |
| Сзади до середины плеча, в непосредственной близости от границы. |
| Сзади до середины лопатки, в непосредственной близости от границы. |
| Сзади на верхней части ягодицы. |
| Сзади на бедре, сразу под ягодицей. |
| Спереди на предплечье, в непосредственной близости от сустава руки. |
| Спереди на колене. |
- Усталость, возникающая даже после небольших усилий, в совокупности со сниженной мышечной силой приводит к тому, что становится невозможным выполнение обычных ежедневных действий.
- Ригидность. Ощущение скованности сустава, которое исчезает при движении.
- Серьезные проблемы со сном – трудности с засыпанием и повторяющиеся пробуждения. Ситуация, которая лишает полноценного сна и обостряет трудности уже нарушенных движений.
Эти типичные симптомы фибромиалгического синдрома, как правило, сопровождаются другими проявлениями, которые могут периодически исчезать и вновь появляться:
- Боль, устойчивая к действию обычных обезболивающих и противовоспалительных средств (парацетамол, салицилаты и т. д.).
- Головная боль и/или мигрени.
- Парестезии. То есть онемение, чувство покалывания, онемение нижних и верхних конечностей.
- Мышечные судороги. Особенно, появляющиеся в часы ночного отдыха.
- Головокружение и, как правило, проблемы с равновесием.
- Проблемы с глазами. Сухость и нечеткое зрение, светобоязнь.
- Проблемы со слухом. Звон в ушах и, как уже упоминалось, нарушение равновесия.
- Проблемы с кожей. Повышенная чувствительность и сухость.
- Чрезмерная чувствительность обоняния, зрения и слуха. Нетерпимость к звукам, свету и запаху, особенно интенсивным.
- Проблемы желудка и пищеварения. Характерны изжога (жжение) и нарушения переваривания продуктов.
- Раздражительность кишечника. С болями в животе, чередование диареи и запоров.
- Незначительные изменения температуры тела.
- Измененное восприятие жары и холода.
- Непереносимость климатических условиях со слишком высокой или слишком низкой температурой.
- Спутанность сознания и онемение.
- Невозможность сосредоточиться.
- Серьезные психологические проблемы. Такие как депрессия, продолжительная тревога и приступы паники.
- Метеочувствительность. Изменение настроения под влиянием погодных условий.
Обследования, подтверждающие мышечную фибромиалгию
Диагностика фибромиалгии очень сложна и в течение многих лет это заболевание может оставаться не диагностированным, так как жалобы пациентов списываются на психосоматические расстройства.
Кроме того, не существует каких-либо специальных исследований крови или обследований другого типа, которые могли бы однозначно подтвердить фибромиалгию. Поэтому диагноз основывается исключительно на наблюдениях клинической картины, то есть на анализе симптомов и признаков.
Из сказанного выше очевидно, что фибромиалгический синдром очень сложно диагностировать. Ситуация осложняется ещё тем, что многие симптомы и признаки неспецифичны в том смысле, что являются общими для многих других заболеваний, например, могут указываться на ревматическую полимиалгию, синдром Шегрена, полимиозит.
Специалистом, руководящим диагностикой, является ревматолог, который действует в соответствии с диагностическим протоколом:
Часто, для исключения других состояний, ревматолог назначает дополнительные анализы: рентгенография, МРТ, сцинтиграфия.
Терапия: уход и лечение
Учитывая особенности заболевания и отсутствие четкого понимания причин заболевания, лечение проводится индивидуально (не существует определенного протокола лечения) и довольно часто оно оказывается бесплодным.
Наиболее часто используются следующие виды терапии:
- Покой и физиотерапия. Она предусматривает покой с первых дней, а затем разработку программы физиотерапии, согласованной со специалистом; лучшие результаты, как правило, дает плавание.
- Лекарственная терапия. Предлагается введение обезболивающих и противовоспалительных средств, чтобы держать под контролем болевой синдром. Назначают также миорелаксанты, чтобы растянуть и расслабить мышцы и антидепрессанты, чтобы предотвратить развитие психологических проблем.
- Психологическая терапия. Нужно понимать, что пациент, который не видит реальных улучшений, может стать жертвой депрессии.
Последствия и прогноз фибромиалгии
Несмотря на то, что фибромиалгия является обременительной для больного и часто очень отрицательно влияет на качество жизни, тем не менее, это заболевание не угрожает общему здоровью пациента. Единственное последствие, которое может возникнуть – патологии желудочно-кишечного тракта, в частности, синдром раздраженного кишечника.
Лечение фибромиалгии – это долгий и трудный путь, требующий настойчивости и сотрудничества со специалистом, даже если это не опасно для здоровья, за исключением психологических последствий.
В нашей стране, в отличие от некоторых европейских, фибромиалгия не является основанием для получения инвалидности, несмотря на сильные ограничения, к которым может приводить болезнь.
Эпидемиология
Мышечная фибромиалгия гораздо чаще встречается у женщин, чем у мужчин (соотношение 9 к 1). Распространенность заболевания в мире среди лиц женского пола значительно превышает 3% населения. Наиболее часто болезнь проявляется между 20 и 45 годами жизни.
Читайте также:


