Медицинская энциклопедия инфекционный мононуклеоз
Мононуклеоз инфекционный (железистая лихорадка, болезнь Филатова) — острое инфекционное заболевание, возбудителем которого является вирус Эпштейна-Барра, характеризующееся лихорадкой, ангиной, увеличением лимфатических узлов, печени, селезенки и появлением атипичных мононуклеаров в крови.
Вирус Эпштейна-Барра относится к семейству герпесвирусов, содержит ДНК, имеет сферическую форму и диаметр 180 нм. Данный вирус является возбудителем не только инфекционного мононуклеоза, но и лимфомы Беркитта и назофарингеальной карциномы. В настоящее время вирусу Эпштейна-Барра наряду с другими представителями семейства герпесвирусов отводится важная роль в формировании опухолевых клеток в организме человека. Вирус Эпштейна-Барра хорошо размножается в культуре клеток опухоли Беркитта, крови больных инфекционным мононуклеозом, лейкемических клетках и в культуре клеток мозга здорового человека. Вирус содержит специфические антигены. Чувствителен к воздействию эфира.
Инфекционный мононуклеоз распространен во всех странах мира. Источником являются больные в остром периоде, со стертыми формами болезни и вирусовыделители (перенесшие данное заболевание в 90% случаев периодически выделяют вирус со слюной). Основной путь передачи инфекции — воздушно-капельный. Контактно-бытовой путь осуществляется через предметы обихода и игрушки, загрязненные слюной больного. Заражение возможно при переливании донорской крови, половым путем, через плаценту от матери к плоду. Распространению инфекции способствуют скученность и грубые нарушения гигиенических норм — пользование общей посудой, бельем и т. д.
Подъем заболеваемости регистрируется с интервалом 6-7 лет. Характерна весенняя сезонность. Болеют в основном лица мужского пола, преимущественно в дошкольном возрасте при посещении организованных коллективов.
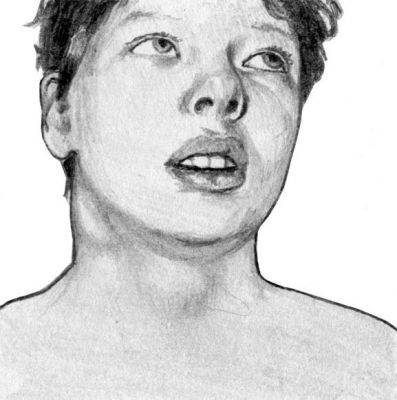
Инфекционный мононуклеоз. Увеличенные лимфоузлы
Попадание вируса Эпштейна-Барра в детский организм чаще всего не сопровождается какими-либо клиническими симптомами (бессимптомная инфекция). У детей первых 3 лет жизни первичное попадание вируса в организм проявляется нередко как острая респираторно-вирусная инфекция. Если вирус попадает впервые в организм детей более старшего возраста, то в 45% случаев возникает типичная клиническая картина инфекционного мононуклеоза. После перенесенного заболевания формируется стойкий иммунитет. Повторные случаи заболевания редки.
В основе механизма развития инфекционного мононуклеоза лежит разрастание лимфоидной ткани, в результате чего увеличиваются органы иммунной системы и количество лимфоцитов. Входными воротами для вируса Эпштейна-Барра являются лимфоидные образования ротоглотки, где происходит первичное размножение и накопление возбудителя. Затем вирус вместе с лимфо- и кровотоком попадает в различные органы и ткани, поражая прежде всего периферические лимфатические узлы, печень и селезенку. В названных органах развивается воспалительный процесс с кровенаполнением и отеком слизистой оболочки, переразвитием всех лимфоидных образований. Увеличиваются небные и носоглоточные миндалины, а также все лимфоидные скопления на задней стенке глотки. Характерно системное поражение лимфатических узлов, печени и селезенки.
В период выздоровления образовавшиеся иммунные комплексы не удаляются из организма, а циркулируют в кровяном русле, что поддерживает нахождение возбудителя в организме, способствует возникновению аутоантител к различным тканям и органам.
В механизме развития образования налетов на миндалинах при инфекционном мононуклеозе, кроме действия вируса, определенное значение имеет бактериальная или грибковая инфекция. При тяжелых формах патологический процесс может развиваться не только в лимфоидных тканях, но возможно и поражение центральной нервной системы, мышцы сердца, поджелудочной железы и др.
В лимфатических узлах развивается большое количество лимфоидных клеток. Тяжелое течение болезни характеризуется очаговыми или распространенными омертвениями и явлениями клеточной дистрофии в лимфатических узлах, небных и носоглоточной миндалинах и других образованиях лимфоидного глоточного кольца. В селезенке отмечается повышенное развитие фолликулов, в печени — отек ткани по ходу печеночных трактов, образование желчных тромбов, отложение желчного пигмента в клетках печени, явления отека, дистрофии и рассеянного некроза групп клеток печени. Лимфоидно-клеточные скопления выявляются в легких, миокарде, центральной нервной системе и т. д.
Заболевание начинается остро с повышения температуры тела до высоких цифр. В первые дни появляются налеты на миндалинах, увеличиваются шейные лимфатические узлы, носовое дыхание затруднено. К концу первой недели у больного отмечается полный симптомокомплекс инфекционного мононуклеоза: лихорадка, увеличение размеров всех периферических лимфатических узлов, поражение ротоглотки и носоглотки, увеличение размеров печени и селезенки, появление атипичных мононуклеаров в периферической крови. Выражены симптомы интоксикации. Внешний вид пациента характеризуется одутловатостью лица и отеком век.
Одним из первых симптомов заболевания является увеличение заднешейных лимфатических узлов, которые видны при осмотре, при прощупывании малоболезненны, не спаяны между собой и с окружающей клетчаткой, плотноэластической консистенции. Лимфатические узлы могут быть увеличены от размера мелкой горошины до размера куриного яйца. На шее вокруг лимфатических узлов может появиться отек подкожной клетчатки, но их нагноения не бывает. Со стороны ротоглотки характерны увеличение и отек небных миндалин, язычка. Поражение носоглоточной миндалины обусловливает заложенность носа, затруднение носового дыхания, сдавленность голоса. У больного храпящее дыхание полуоткрытым ртом, отделяемого из носа практически нет. Задняя стенка глотки красная, отечна, зерниста, покрыта слизью.
Налеты на миндалинах отмечаются в первые 3-4 дня от начала болезни, что сопровождается очередным повышением температуры тела и ухудшением состояния. Налеты рыхлые, бугристые беловато-желтого или грязно-серого цвета, легко снимаются и при этом крошатся, растираются между предметными стеклами.
Печень и селезенка начинают увеличиваться с первых дней, а максимума их размеры достигают к 4-10-му дню болезни. При прощупывании край печени плотный, острый. Больной жалуется при этом на легкую болезненность. На высоте клинических проявлений заболевания может появиться желтушное окрашивание кожи, склер и слизистых оболочек. Функциональные нарушения печени незначительны. Размеры печени нормализуются в течение трех месяцев. Селезенка не прощупывается уже к концу третьей недели от начала болезни.
При инфекционном мононуклеозе отмечаются повышение уровня лейкоцитов до 15-30 х 109, повышение СОЭ до 20-30 мм/ч и наличие атипичных мононуклеаров. Количество атипичных мононуклеаров в крови больных инфекционным мононуклеозом варьирует обычно от 5-10 до 50% и обусловлено тяжестью течения заболевания.
Со стороны сердечно-сосудистой системы наблюдается тахикардия, тоны сердца приглушены.
Как на коже, так и на слизистой ротовой полости в острый период болезни может появляться разнообразная сыпь в виде точек, пятен, бугорков, мелких кровоизлияний по ходу сосудов, крапивницы.
Как осложнение при наслоении острой респираторно-вирусной инфекции или активации бактериальной флоры у больного может развиться пневмония.
Стертая форма протекает со слабо выраженными основными симптомами или под маской острого респираторного заболевания. Диагностируется лишь в эпидемических очагах при тщательном обследовании.
Бессимптомная форма характеризуется отсутствием клинических проявлений. Диагностика этой формы основывается только на результатах гематологических, серологических исследований и эпидемиологических данных.
Висцеральная форма встречается крайне редко, поэтому отнесена к атипичным. Это очень тяжелая форма болезни, которая нередко заканчивается летально. Часто имеет место поражение сердечно-сосудистой и центральной нервной системы, почек, печени, надпочечников и других жизненно важных органов.
Инфекционный мононуклеоз обычно протекает без осложнений. Заболевание заканчивается через 2-4 недели. В некоторых случаях по истечении этого срока сохраняются остаточные проявления болезни. Истинных рецидивов заболевания, как правило, не отмечается. Осложнения вызваны вторичной микробной флорой: синусит, отит, стоматит, бронхит, пневмония. Длительность заболевания, частота осложнений и обратная динамика симптомов зависят от тяжести болезни. При легкой форме все основные симптомы подвергаются быстрому обратному развитию уже на 3-й неделе болезни. При среднетяжелой форме остаточные явления в виде увеличения небных миндалин, лимфатических узлов, печени и селезенки и наличия атипичных мононуклеаров в крови сохраняются до 2 месяцев. При этой форме болезни могут возникать бактериальные осложнения — пневмония, стоматит, отит, синусит, паратонзиллит и др. При тяжелой форме основные симптомы болезни исчезают лишь на 4-й неделе болезни. Изменение функции печени после перенесенного заболевания сохраняется 6-12 месяцев. Часто развиваются бактериальные осложнения, период выздоровления затягивается до 2-3 месяцев.
ДИАГНОСТИКА И ДИФДИАГНОСТИКА
Диагноз инфекционного мононуклеоза подтверждается характерными клиническими проявлениями, наличием атипичных мононуклеаров в крови и результатами серологических методов исследования. Методы выделения вируса Эпштейна-Барра и его антигенов в практике не используются, но применяются в научных исследованиях. К перспективным методам лабораторной диагностики инфекционного мононуклеоза относится иммуно-ферментный анализ.
Инфекционный мононуклеоз следует дифференцировать от дифтерии ротоглотки, скарлатины, острой респираторно-вирусной инфекции (особенно аденовирусной инфекции), острого лейкоза, лимфогранулематоза, вирусного гепатита.
ЛЕЧЕНИЕ И ПРОФИЛАКТИКА
Больные среднетяжелыми и тяжелыми формами госпитализируются в инфекционный стационар, при легких формах госпитализация не обязательна. Специфическое лечение не разработано. Применяют симптоматическую и патогенетическую терапию. Назначают десенсибилизирующие препараты, жаропонижающие средства, витаминотерапию, антисептики для устранения местного процесса в ротоглотке. При функциональных нарушениях печени показаны желчегонные средства.
Антибактериальную терапию назначают при значительных налетах на миндалинах и при наличии осложнений. Для проведения антибактериальной терапии рекомендован метронидазол в возрастной дозировке, который дает хороший результат в течение первых суток от начала лечения, снимая симптомы интоксикации и другие проявления мононуклеоза. При тяжелом течении применяют кортикостероидные препараты курсом 5-7 дней. При затяжном течении используют иммунокорректоры (метилурацил, левамизол). Оба препарата назначают не ранее 50-го дня от начала болезни.
Специфической профилактики инфекционного мононуклеоза не разработано. Больной в остром периоде болезни изолируется. В очаге проводится текущая дезинфекция (кварцеванне, проветривание, влажная уборка с использованием дезинфицирующих средств).
I
Мононуклеоз инфекционный (mononucleosis infectiosa; греч. monos один + лат. nucleus ядро + -ōsis; синоним: болезнь Пфейффера, болезнь Филатова, мононуклеозная ангина, острый доброкачественный лимфобластоз)
инфекционная болезнь, протекающая в типичных случаях остро с интоксикацией, поражением небных и глоточной миндалин, увеличением лимфатических узлов (преимущественно шейных), печени, селезенки и характерными изменениями крови.
Этиология. Возбудитель М.и. — вирус Эпстайна — Барр — относится к семейству вирусов герпеса и морфологически не отличим от вируса простого герпеса. Предполагают, что при определенных условиях вирус Эпстайна — Барр может способствовать развитию опухолей, например лимфомы Беркитта (см. Лимфосаркома). Не исключена роль этих вирусов в генезе В-клеточной лимфомы при иммунодефицитных состояниях.
Эпидемиология. Источниками возбудителя инфекции являются больной М.и. человек и вирусоноситель. Заражение происходит воздушно-капельным путем, при непосредственном контакте (например, при поцелуе), через загрязненные слюной предметы обихода.
В слюне вирус обнаруживается в конце инкубационного периода болезни, в период ее разгара и иногда спустя 6 мес. и более после выздоровления. Выделение вируса отмечается у 10—20% лиц, в прошлом перенесших М.и. Вирусы Эпстайна — Барр в латентной форме могут сохраняться в В-лимфоцитах и в эпителии слизистой оболочки ротоглотки.
Инфекционный мононуклеоз встречается повсеместно, болеют лица всех возрастных групп. В развитых странах заболевание регистрируется преимущественно среди подростков и лиц молодого возраста, пик заболеваемости приходится на 14—16 лет у девушек и на 16—18 лет у юношей. В развивающихся странах чаще болеют дети младших возрастных групп. Очень редко М.и. встречается у взрослых старше 40 лет, т.к. большинство людей в этом возрасте иммунны к этой инфекции. У детей до 2 лет заболевание, как правило, не диагностируется в связи с латентным течением. Инфекционный мононуклеоз мало контагиозен: наблюдаются главным образом спорадические случаи, изредка небольшие эпидемические вспышки.
Патогенез, патологическая анатомия. Попадая на слизистую оболочку рото- и носоглотки, возбудитель М.и. по лимфатическим сосудам заносится в шейные лимфатические узлы: в дальнейшем отмечается генерализация инфекции гематогенным путем. В лимфатических узлах происходит пролиферация ретикулярных и лимфоидных клеток с образованием крупных мононуклеарных форм, нередко возникают очаговые некрозы. Подобные изменения наблюдаются также в миндалинах и селезенке. В генезе ангины большую роль играет вторичная бактериальная флора. В печени образуются лимфоидные клеточные инфильтраты.
Клиническая картина. Инкубационный период — от 4 до 60 дней, чаще 7—10 дней. Как правило, заболевание развивается постепенно, весь симптомокомплекс развертывается обычно к концу первой недели. Температура тела у большинства больных повышается до 38—39°; температурная кривая имеет неправильный или ремиттирующий характер. Больные жалуются на недомогание, головную боль, боль в горле. С первых дней болезни в связи с поражением глоточной миндалины часто нарушается носовое дыхание, отмечаются гнусавость, храпящее дыхание полуоткрытым ртом. Начинают также увеличиваться лимфатические узлы, особенно расположенные по заднему краю грудино-ключично-сосцевидной мышцы и под углом нижней челюсти: наибольших размеров (1—3 см в диаметре) они достигают к 3—4-му дню болезни. Увеличенные лимфатические узлы плотноваты, мало болезненны. Иногда в их окружении обнаруживается пастозность шейной клетчатки. Помимо шейных увеличиваются подмышечные. локтевые, паховые, медиастинальные, мезентериальные лимфатические узлы. Наблюдаются отечность и умеренная гиперемия небных миндалин, дужек и язычка, задней стенки глотки. Нередко на миндалинах появляются налеты в виде островков, полосок или сплошные. Обычно они беловато-желтые или грязно-серые, рыхлые, бугристые, легко снимаются и растираются. Иногда (у больных с частыми ангинами в анамнезе) налеты плотные, частично состоят из фибрина. При сплошных налетах поверхность миндалин остается плоской (в отличие от дифтерии ротоглотки, при которой налеты располагаются на выпуклой поверхности миндалин). Очень редко наблюдается некротическое поражение миндалин. Внешний вид больного М.и. и изменения в ротоглотке изображены на рис. 1 и 2. При задней риноскопии (Риноскопия) можно выявить изменения глоточной миндалины, аналогичные изменениям небных миндалин.
С первых дней болезни увеличиваются размеры печени и селезенки, достигая максимума к 4—10-му дню. Иногда отмечаются диспептические явления, боли в животе. У 5—10% больных наблюдается легкая иктеричность кожи и склер. В ряде случаев выявляют повышение активности трансаминаз в крови, что свидетельствует о нарушении функции печени. В разгар болезни или в начале периода реконвалесценции у больных, получающих антибиотики, нередко появляется аллергическая сыпь (пятнисто-папулезная, уртикарная или геморрагическая). Чаще это наблюдается при назначении препаратов пенициллинового ряда, особенно ампициллина и оксациллина (в крови больных нередко обнаруживают антитела к ним).
С первых дней болезни, реже в более поздние сроки выявляются характерные изменения гемограммы. В большинстве случаев отмечаются лейкоцитоз (от 15,0․10 9 /л до 30․10 9 /л и выше) и увеличение количества лимфоцитов и моноцитов, умеренное повышение СОЭ. Наряду с обычными моноцитами и лимфоцитами появляются атипичные зрелые одноядерные клетки среднего и крупного размера с широкой базофильной протоплазмой — атипичные мононуклеары и широкоплазменные лимфоциты: количество атипичных мононуклеаров составляет 10—15% и более.
Заболевание продолжается 2—4нед., иногда больше. Вначале постепенно исчезают лихорадка и налеты на миндалинах, позже нормализуются гемограмма, размеры лимфатических узлов, селезенки и печени. У отдельных больных через несколько дней после снижения температуры тела она вновь повышается. Изменения гемограммы могут сохраняться несколько недель и даже месяцев.
В ряде случаев болезнь протекает атипично: температура тела может быть субфебрильной или даже нормальной, самочувствие не нарушается, основные симптомы, свойственные М.и., отсутствуют или слабо выражены (стертая форма). Очень редкой и тяжелой является особая форма М.и., протекающая по типу энцефалита.
Осложнения редки, часть из них связана с вторичной бактериальной флорой. Описаны отит, синусит, паратонзиллярный абсцесс, пневмония. стоматит, серозный менингит, нефрит.
Диагноз М.и. в ряде случаев представляет известные трудности в связи с тем, что болезнь может иметь сходство с лакунарной ангиной (Ангина) стрептококковой и стафилококковой этиологии, дифтерией (Дифтерия), Симановского — Плаута — Венсана ангиной (Симановского — Плаута — Венсана ангина), аденовирусной инфекцией (см. Аденовирусные болезни), Лимфаденитами, вирусным гепатитом (см. Гепатиты вирусные), ВИЧ-инфекцией (ВИЧ-инфекция). При диагностике следует учитывать данные эпидемиологического анамнеза, клинические симптомы и результаты исследований крови (гемограмма, серологические реакции, определение активности щелочной фосфатазы нейтрофилов). Описаны методы специфической серологической диагностики М.и. с использованием антигена вируса Эпстайна — Барр для М.и. характерно появление антител к капсидному антигену вируса Эпстайна — Барр, относящихся к иммуноглобулинам М. В качестве вспомогательных серологических методов используют реакцию Пауля — Буннелля в модификации Дейвидсона (агглютинация бараньих эритроцитов под действием сыворотки крови больного М.и.); реакцию Хоффа — Бауэра (агглютинация лошадиных эритроцитов на стекле) и ее модификацию (агглютинацию лошадиных эритроцитов в стеклянных капиллярах), позволяющие получить результат уже через 2—5 мин. Снижение активности щелочной фосфатазы нейтрофилов (норма 30—100 ЕД) подтверждает вирусную природу болезни; при осложнениях бактериальной природы активность этого фермента повышается.
Лечение при легком течении болезни и возможности изоляции больного может проводиться на дому. При тяжелом состоянии больного, возникновении осложнений необходима госпитализация в инфекционное отделение. Назначают постельный режим, симптоматическую терапию. Антибиотики применяют лишь в случае бактериальных осложнений. При этом следует учитывать, что ампициллин и оксациллин больным М.и. категорически противопоказаны. При тяжелом течении болезни целесообразен короткий курс глюкокортикоидной терапии.
Прогноз, как правило, благоприятный. После выздоровления в течение года следует избегать чрезмерной инсоляции, не рекомендуется отдых в районах с жарким климатом.
Профилактика включает раннее выявление и изоляцию больных в домашних условиях или в стационаре до клинического выздоровления. Дезинфекцию в очаге не проводят. Специфическая профилактика не разработана.
Библиогр.: Нисевич Н.И., Казарин В.С. и Гаспарян М.О. Инфекционный мононуклеоз у детей, М., 1975, библиогр.; Руководство по инфекционным болезням, под ред. В.И. Покровского и К.М. Лобана, с. 358, М., 1986; Руководство по педиатрии, под ред. Р.Е. Бермана и В.К. Вогана, пер. с англ., кн. 3. с. 388, М., 1987

Рис. 1. Внешний вид больного инфекционным мононуклеозом: увеличенные шейные лимфатические узлы, дыхание полуоткрытым ртом.
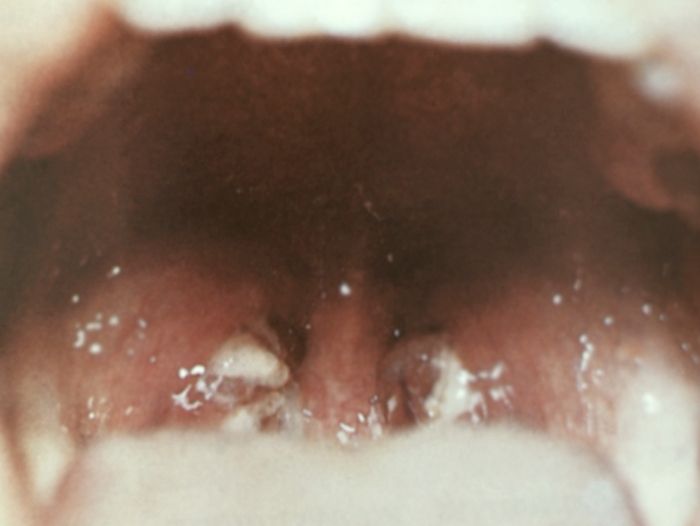
Рис. 2. Поражение ротоглотки при инфекционном мононуклеозе: умеренная отечность и гиперемия слизистой оболочки небных дужек и небного язычка, небные миндалины увеличены, гиперемированы, покрыты беловато-желтым налетом.
II
Мононуклеоз инфекционный (mononucleosis infectiosa: Моно- + нуклеар (Нуклеарный) + -оз; син.: аденоз мультигландулярный, ангина лимфоидно-клеточная, ангина моноцитарная, болезнь студентов — устар., лимфобластоз доброкачественный острый, лимфомоно-нуклеоз инфекционный, лихорадка железистая, лихорадка железистая идиопатическая, Пфейффера болезнь, Пфейффера железистая лихорадка, Тюрка болезнь, Филатова болезнь)
острая инфекционная болезнь неясной (вероятно, вирусной) этиологии с преимущественно воздушно-капельным путем передачи возбудителя инфекции, характеризующаяся поражением ретикулоэндотелиальной системы и протекающая с лихорадкой, тонзиллитом, полиаденитом, гепатоспленомегалией, лейкоцитозом с преобладанием базофильных мононуклеаров.
МОНОНУКЛЕОЗ ИНФЕКЦИОННЫЙ (mononucleosis infectiosa; греч, monos один + лат. nucleus ядро + -osis; позднелат. infectio заражение; син.: болезнь Филатова, железистая лихорадка, болезнь Пфейффера, моноцитарная ангина, лимфоидоклеточная ангина, доброкачественный лимфобластоз) — острая инфекционная болезнь, наблюдающаяся преимущественно у детей и лиц молодого возраста, протекающая с лимфаденопатией, симптомами токсикоза, гепато- и спленомегалией, ангиной, признаками гепатита и характерными изменениями крови.
Содержание
История
Существенный вклад в изучение М. и. внесли советские исследователи И. А. Кассирский, Н. И. Нисевич и др.
Этиология
В качестве возбудителя М. и. описывались многие микроорганизмы: стрептококк, стафилококк, палочка инфлюэнцы, фузоспириллы, листерии, токсоплазмы, риккетсии, цитомегаловирусы и др., но роль ни одного из них в этиологии этого заболевания не подтвердилась.
Предполагается вирусная этиология болезни. Хенле, Хенле и Диль (G. Henle, W. Henle, V. Diehl, 1968) обнаружили в крови больных М. и. антитела к вирусу Эпстайна — Барра в высоких титрах. Эго позволило высказать предположение об этиол, значении вируса Эпстайна — Барра при М. и. Однако антитела к вирусу Эпстайна — Барра обнаруживаются и в сыворотке крови больных злокачественными заболеваниями — лимфомой Беркитта, назофарингеальной карциномой, лимфогранулематозом, другими лимфопролиферативными заболеваниями, а также системной красной волчанкой, саркоидозом и нередко у здоровых лиц.
Эпидемиология
Источником инфекции является больной человек. Возбудитель передается воздушно-капельным путем, но болезнь относится к малоконтагиозным. Полагают, что передача возбудителя происходит только при тесном контакте. Отмечаются весенние и осенние подъемы заболеваемости. Болеют преимущественно дети и люди молодого возраста, у лиц старше 35—40 лет М. и. встречается очень редко. Болезнь регистрируется преимущественно у городских жителей. Наблюдаются гл. обр. спорадические случаи, возможны семейные и групповые вспышки. Однако клин, и гематол, обследование лиц, контактировавших с больным, позволяет выявить среди них больных легкими, стертыми и субклиническими формами болезни. М. и. регистрируется в различных климатогеографических зонах мира.
Патологическая анатомия
Объектом патологоанатомических исследований являются гл. обр. биопсийный материал лимф, узлов, удаленные миндалины, материал, полученный при пункционной биопсии печени. Летальные исходы редки. Основные причины смерти — спонтанный разрыв селезенки, пораже-ния нервной системы (менингоэнцефалит, полиневрит), вторичные инф. осложнения, в нек-рых случаях удушье в связи с обширным отеком гортани. На вскрытии макроскопически наблюдается выраженное в различной степени генерализованное увеличение лимф, узлов, селезенки, печени, миндалин, гиперплазия групповых (пейеровых) бляшек и солитарных лимфоидных фолликулов жел.-киш. тракта с очаговым некрозом, иногда кровоизлияния в серозные и слизистые оболочки. Мягкая мозговая оболочка и вещество головного мозга обычно полнокровны.
При микроскопическом исследовании в лимф, узлах обнаруживается значительная гиперплазия лимфоидной ткани в корковом и мозговом слое. Характерно наличие среди них большого количества иммунобластов — бластотрансформированных лимфоцитов (см. Бластотрансформация лимфоцитов) — крупных клеток со светлыми ядрами и широкой зоной базофильной цитоплазмы, интенсивно пиронинофильной при окраске по методу Браше. Ядра этих клеток имеют четкую мембрану, содержат нуклеолы. Среди иммунобластов встречаются большие по размерам клетки типа Ходжкина, а также двуядерные и многоядерные элементы, морфологически весьма сходные с клетками Березовского — Штернберга при лимфогранулематозе (см.). Отмечается гиперплазия лимфоидных фолликулов, иногда увеличение числа плазматических клеток, эозинофилов, нередко имеются очаговые некрозы. Возможно частичное стирание рисунка вследствие слияния на нек-рых участках гиперплазированных фолликулов, скопления в просветах синусов иммунобластов и малых лимфоцитов, инфильтрации ими междольковых перегородок и капсулы. Выраженная гиперплазия лимфоцитов с наличием большого количества бластотрансформированных элементов выявляется также в миндалинах, селезенке, вилочковой железе, очагово в костном мозге. Множественные гнездные инфильтраты из таких же клеток обнаруживаются по ходу соединительнотканных прослоек в легких, печени, миокарде и других органах. В печени отмечаются дискомплексация и дистрофические изменения гепатоцитов. Описаны значительные изменения в центральной и периферической нервной системе — периваскулярные скопления лимфоцитов, очаговые кровоизлияния в вещество головного и спинного мозга, дистрофия ганглиозных клеток. Изменения могут локализоваться в корешках спинномозговых нервов и спинномозговых узлах. Гистол, картину следует оценивать обязательно с учетом клин, данных, в частности изменений в картине крови, и динамического наблюдения (при повторной биопсии в лимф, узле в период выздоровления происходит восстановление нормальной гистол, структуры).
Иммунитет
Значение разных механизмов иммунитета мало изучено. Редкость заболевания детей первого года жизни объясняется наличием гуморального иммунитета, полученного от матери. Сообщения о повторных случаях болезни отсутствуют, что может свидетельствовать о приобретении переболевшими стойкой невосприимчивости. Регистрируется повышение иммуноглобулинов, особенно IgM. В классах IgG и IgM обнаружены не только гетероагглютинины к эритроцитам барана, но и антитела к капсидному антигену вируса Эпстайна— Барра, накапливающиеся в сыворотке крови почти всех больных М. и. к 4—5-й нед. болезни. В эти же сроки отмечено абсолютное нарастание Т- и В-лимфоцитов в крови, но, по данным реакции подавления миграции лейкоцитов крови антигеном вируса Эпстайна — Барра, клеточный иммунитет в острый период болезни подавлен у всех больных.
Клиническая картина

В период выздоровления число лейкоцитов снижается до нормы и ниже.
Содержание атипичных мононуклеаров быстро уменьшается, их полиморфизм становится менее выраженным, плазматические клетки исчезают. Преобладание в формуле обычных лимфоцитов остается значительным. Несмотря на заметное повышение процентного содержания нейтрофильных гранулоцитов, абсолютная гранулоцитопения в этом периоде почти постоянна и может быть выраженной. С падением температуры нередко появляется небольшая эозинофилия (до 5—9%). Период выздоровления у многих больных (особенно у подростков и взрослых) может быть затяжным, с медленным улучшением самочувствия и трудоспособности, с субфебрильной температурой по вечерам. Небольшое увеличение шейных лимф, узлов, печени и селезенки может оставаться в течение нескольких недель и даже месяцев после выздоровления. Склонность к умеренной лейкопении с гранулоцитопенией и лимфоцитозом у взрослых может держаться от нескольких месяцев до 1,5—2 лет.
Осложнения очень редки. У детей — синусит, стоматит, отит, пневмония, но частота их значительно возрастает в случаях присоединения острой респираторной инфекции (см. Респираторные вирусные болезни). Описаны единичные случаи разрыва селезенки, печеночной недостаточности, острого нарушения дыхания (в связи со сдавлением гортани резко гиперплазированными лимф, узлами и отеком зева), менингоэнцефалита, полирадикулоневрита, неврита, миокардита.
Диагноз
Диагноз основывается на клин, картине и характерной картине крови.
При М. и. имеет место повышение титра гетерофильных антител, что устанавливается с помощью реакции Пауля — Буннелля — агглютинация бараньих эритроцитов (см. Пауля — Буннелля реакция), реакции Пауля — Буннелля — Дейвидсона, реакции Ловрика — агглютинация обработанных папаином эритроцитов барана, реакции Томчика — агглютинация бычьих эритроцитов, реакции Хоффа — Бауэра — агглютинация свежих или формалинизированных эритроцитов лошади и др. Наиболее простой из них и достаточно достоверной является реакция Хоффа — Бауэра; она положительна у 90% больных М. и. и редко (до 3% случаев) при других болезнях.
При дифференциальном диагнозе следует иметь в виду дифтерию зева и носоглотки (см. Дифтерия), а также различные формы ангины (см.), ангинозно-бубонную форму туляремии (см.), болезни кроветворной системы (острые лейкозы, агранулоцитоз, в меньшей степени лимфогранулематоз), лейкемоидные реакции (см.).
При отсутствии ангины М. и. следует дифференцировать с брюшным тифом (см.), вирусным гепатитом (см. Гепатит вирусный), эпидемическим паротитом (см. Паротит эпидемический), туляремией, болезнью кошачьих царапин (см. Фелиноз). Клинико-гематологические симптомы, подобные М. и., могут наблюдаться при цитомегалии (см.), токсоплазмозе (см.), а также при аллергических состояниях.
Лечение
Специфического лечения не найдено. Антибиотики и сульфаниламидные препараты заметного влияния на течение М. и. не оказывают, в т. ч. не предупреждают развития тяжелой ангины. Показаны постельный режим, диета, десенсибилизирующие средства, витамины, при тяжелой ангине — полоскание зева антисептическими р-рами. Показания к назначению антибиотиков относительны — лишь в целях профилактики вторичной инфекции при наличии абсолютной гранулоцитопении и распространенном поражении зева, особенно у детей раннего возраста. Имеются единичные сообщения о лечении ДНК-азой, метронидазолом. Показаниями к применению стероидных препаратов являются гепатит с наличием выраженной интоксикации, резкая лимфаденопатия и выраженный аллергический компонент со сдавлением и отеком в области шеи и резкой гиперплазией миндалин, затрудняющими дыхание, редкие тяжелые неврологический или геморрагический синдромы. Преднизолон назначается коротким курсом, не более 7—8 дней (1,5 мг на 1 кг веса) в утренние часы.
Прогноз и Профилактика
Прогноз, как правило, благоприятный. Заболевание обычно заканчивается в течение 3—6 нед. Единичные сообщения о возможности хрон, течения М. и. не вполне убедительны.
Профилактика сводится к изоляции больного из детского коллектива до полного клин, выздоровления (в среднем на 2—3 нед.). Дезинфекция в очаге не проводится. Специфическая профилактика не разработана.
Библиография: Бриллиант М. Д., Воробьев А. И. и Франк Г. А. Иммуно-бластные лимфадениты, Клин, мед., т. 55, № 7, с. 128, 1977; Кассирский И. А. Инфекционный мононуклеоз, там ше, т. 49, № 6, с. 10, 1971, библиогр.; M а р и н e с-к у Г. Острый инфекционный лимфоцитоз и инфекционный мононуклеоз, пер. с румын., с. 119, Бухарест, 1961, библиогр.; Многотомное руководство по патологической анатомии, под ред. А. И. Струкова, т. 3, с. 285, М., 1960; H и с e в и ч Н. И., Казарин В. С. иГаспарянМ. О. Инфекционный мононуклеоз у детей, М., 1975, библиогр.; Чирешкина H. М. Инфекционный мононуклеоз (болезнь Филатова) у детей, М., 1973, библиогр.; В а-n a t v а 1 а J. E., В e s t J. M. a. W а 1-ler D. K. Epstein-Barr virus — specific IgM in infectious mononucleosis, Lancet, v. 2, p. 1205, 1972, bibliogr.; H i r s h a u t J. a. o. Association of herpes-like virus infection with infectious mononucleosis, Amer. J. Med., v. 47, p. 520, 1969, bibliogr.; Hoff G. a. B a u e r S. A new rapid slide test for infectious mononucleosis, J. Amer. med. Ass., v. 194, p. 351, 1965;
Klemola E. a. Kaariainen L. Cytomegalo-virus as a possible cause of a disease resembling infectious mononucleosis, Brit. med. J., v. 2, p. 1099, 1965.
А. Д. Сидорова, М. О. Гаспарян; М. П. Хохлова (пат. ан.).
Читайте также:


