Менингит боль в мышцах
- Этиология и патогенез менингита
- Классификация менингитов
- Клиническая картина менингита
- Диагноз и диффдиагноз
- Лечение менингита
- Прогноз
- Профилактика
- Цены на лечение
Общие сведения
Этиология и патогенез менингита
Менингит может возникать несколькими путями инфицирования. Контактный путь — возникновение менингита происходит в условиях уже существующей гнойной инфекции. Развитию синусогенного менингита способствует гнойная инфекция околоносовых пазух (гайморит), отогенного — сосцевидного отростка или среднего уха (отит), одонтогенного — патология зубов.Занос инфекционных агентов в мозговые оболочки возможен лимфогенным, гематогенным, чрезплацентарным, периневральным путями, а также в условиях ликвореи при открытой черепно-мозговой травме или позвоночно-спинномозговой травмы, трещине или переломе основания черепа.
Возбудители инфекции, попадая в организм через входные ворота (бронхи, ЖКТ, носоглотка), вызывают воспаление (серозного или гнойного типа) мозговых оболочек и прилегающих тканей мозга. Последующий их отек приводит к нарушению микроциркуляции в сосудах мозга и его оболочках, замедлению резорбции цереброспинальной жидкости и ее гиперсекреции. При этом повышается внутричерепное давление, развивается водянка мозга. Возможно дальнейшее распространение воспалительного процесса на вещество мозга, корешки черепных и спинномозговых нервов.
Классификация менингитов
Менингиты классифицируются по нескольким критериям.
- бактериальные (пневмококковый, туберкулезный, менингококковый и др.)
- вирусные (вызванный энтеровирусами Коксаки и ЕСНО, острый лимфоцитарый хориоменингит и др.)
- грибковые (криптококкозный, кандидозный и др.)
- протозойные (при малярии, при токсоплазмозе и др.)
- гнойный (в ликворе преобладают нейтрофилы)
- серозный (в ликворе преобладают лимфоциты)
- первичные (в анамнезе отсутствует общая инфекция или инфекционное заболевание какого-либо органа)
- вторичные (как осложнение инфекционного заболевания)
- генерализированные
- ограниченные
- молниеносные
- острые
- подострые
- хронические
- легкой формы
- средней тяжести
- тяжелой формы
- крайне тяжелой формы
Клиническая картина менингита
Симптомокомплекс любой формы менингита включает в себя общеинфекционные симптомы (жар, озноб, повышение температуры тела), учащение дыхания и нарушение его ритма, изменение ЧСС (в начале заболевания тахикардия, по мере прогрессирования заболевания — брадикардия).
В состав менингеального синдрома входят общемозговые симптомы, проявляющиеся тоническим напряжением мышц туловища и конечностей. Нередко появляются продормальные симптомы (насморк, боли в животе и др.). Рвота при менингите не связана с приемом пищи, а появляется сразу после смены положения или при усилении головной боли. Головные боли, как правило, распирающего характера очень мучительны для пациента, могут локализоваться в затылочной области и отдавать в шейный отдел позвоночника. Кроме того, пациенты болезненно реагируют на малейший шум, прикосновения, свет, поэтому стараются избегать разговоров и лежат с закрытыми глазами. В детском возрасте возможно появление судорог.
Для менингита характерна гиперестезия кожи и болезненность черепа при перкуссии. В начале заболевания отмечается повышение сухожильных рефлексов, но с развитием заболевания они снижаются и нередко исчезают. В случае вовлечения в воспалительный процесс вещества мозга развиваются параличи, патологические рефлексы и парезы. Тяжелое течение менингита обычно сопровождается расширением зрачков, диплопией, косоглазием, нарушение контроля над тазовыми органами (в случае развития психических расстройств).
Симптомы менингита в старческом возрасте атипичны: слабое проявление головных болей или полное их отсутствие, тремор головы и конечностей, сонливость, психические расстройства (апатия или, наоборот, психомоторное возбуждение).
Диагноз и диффдиагноз
Основным методом диагностирования (или исключения) менингита является люмбальная пункция с последующим исследованием цереброспинальной жидкости. В пользу данного метода говорят его безопасность и простота, поэтому проведение люмбальной пункции показано во всех случаях подозрения на менингит. Для всех форм менингита характерно вытекание жидкости под высоким давлением (иногда струей). При серозном менингите цереброспинальная жидкость прозрачная (иногда слегка опалесцирующая), при гнойном менингите — мутная, желто-зеленого цвета. С помощью лабораторных исследований цереброспинальной жидкости определяют плеоцитоз (нейтрофилы при гнойных менингитах, лимфоциты при серозных менингитах), изменение соотношения количества клеток и повышенное содержание белка.
В целях выяснения этиологических факторов заболевания рекомендовано определение уровня глюкозы в цереброспинальной жидкости. В случае туберкулезного менингита, а также менингита, вызванного грибами, уровень глюкозы снижается. Для гнойных менингитов типично значительное (до нуля) снижение уровню глюкоза.
Главные ориентиры невролога в дифференциации менингитов — исследование цереброспинальной жидкости, а именно определение соотношения клеток, уровня сахара и белка.
Лечение менингита
В случае подозрения на менингит госпитализация пациента обязательна. При тяжелом течении догоспитального этапа (угнетение сознания, лихорадка) пациенту вводят преднизолон и бензилпенициллин. Проведение люмбальной пункции на догоспитальном этапе противопоказано.
Основа лечения гнойного менингита — раннее назначение сульфаниламидов (этазол, норсульфазол) или антибиотиков (пенициллина). Допускает введение бензилпенициллина интралюмбально (в крайне тяжелом случае). Если подобное лечение менингита в течение первых 3 дней оказывается неэффективным, следует продолжить терапию полусинтетическими антибиотиками (ампициллин+оксациллин, карбенициллин) в сочетании с мономицином, гентамицином, нитрофуранами. Доказана эффективность такого сочетания антибиотиков до выделения патогенного организма и выявления его чувствительности к антибиотикам. Максимальный срок такой комбинационной терапии — 2 недели, после чего необходимо перейти на монотерапию. Критериями для отмены также служат снижение температуры тела, нормализация цитоза (до 100 клеток), регресс общемозговых и менингеальных симптомов.
Основу комплексного лечения туберкулезного менингита состоит в непрерывном введении бактериостатических доз двух-трех антибиотиков (например, изониазид+стрептомицин). При появлении возможных побочных эффектов (вестибулярные расстройства, нарушение слуха, тошнота) отмена данного лечения не требуется, показано уменьшение дозы антибиотиков и временное добавление к лечению десенсибилизирующих препаратов (дифенгидрамин, прометазин), а также других противотуберкулезных препаратов (рифампицин, ПАСК, фтивазид). Показания к выписке пациента: отсутствие симптомов туберкулезного менингита, санация цереброспинальной жидкости (спустя 6 месяцев от начала заболевания) и улучшение общего состояние пациента.
Лечение вирусного менингита может ограничиться применением симптоматических и общеукрепляющих средств (глюкоза, метамизол натрия, витамины, метилурацил). В тяжелых случаях (выраженные общемозговые симптомы) назначают кортикостероиды и диуретики, реже — повторную спинномозговую пункцию. В случае наслоения бактериальной инфекции возможно назначение антибиотиков.
Прогноз
В дальнейшем прогнозе важную роль играют форма менингита, своевременность и адекватность лечебных мероприятий. В качестве резидуальных симптомов после туберкулезного и гнойного менингита зачастую остаются головные боли, внутричерепная гипертензия, эпилептические припадки, нарушения зрения и слуха. По причине запоздалого диагностирования и устойчивости возбудителя к антибиотикам высок уровень смертности от гнойных менингитов (менингококковая инфекция).
Профилактика
В качестве профилактических мер по предупреждению менингита предусматривается регулярное закаливание (водные процедуры, спорт), своевременная терапия хронических и острых инфекционных заболеваний, а также короткие курсы иммуностимулирующими препаратами (элеутерококк, женьшень) в очагах менингококкового менингита (детский сад, школа и др.).

Менингит – это опасное инфекционное заболевание. По разным источникам до 85% заболеваний приходится на долю детей. В группу риска попадают также люди старше 60-ти лет. Однако по статистике менингит у взрослых уже даже старше 50-ти лет до 20% случаев приводит к летальному исходу.
В конце 19-го века уровень смертности менингита доходил до 90%. Исследования заболевания позволили в 20-м веке значительно сократить его вспышки. В 21-м веке менингит отметился большой вспышкой в так называемом “менингитном поясе” в Западной Африке 2009-2010 годах.
Заболевание имеет приличный список возбудителей. По этой причине 100% гарантий от болезни нет. Заболевание заразное. Этот момент следует помнить всегда. Важно также то, что существуют разные формы менингита, имеющие свои особенности.
Что такое менингит
Как и любое инфекционное заболевание менингит в своем названии имеет суффикс
-ит, что означает воспаление. Анатомическое meninges означает мозговые оболочки.
Речь идет о мозговых оболочках головного и спинного мозга. В обоих случаях мозговое вещество помещено как в прочный сосуд в соединительнотканную оболочку. Функций у оболочки несколько. Все функции очень важны.
Внешняя (твердая) оболочка в основном выполняет защитную функцию. Затем идут паутинная и мягкая оболочки. Мягкая оболочка пронизана кровеносными сосудами, питающими мозговое вещество. Между оболочками располагается специальная жидкость, участвующая в защите мозгового вещества.

Воспалительному поражению может подвергнуться любая из трех мозговых оболочек.
Для них даже определены собственные названия. Так воспаление твердой оболочки называют пахименингит. А для паутинной и мягкой оболочек обобщающее название – лептоменингит.
Однако чаще всего воспаляется мягкая оболочка. Именно для этого случая заболевания в клинической практике применяется название менингит. Не сложно представить, что воспалительный процесс в мягкой мозговой оболочке нарушит кровоснабжение мозгового вещества, а также откроет возможность его инфицирования.
Менингит – причины
Основной причиной развития менингита являются патогенные микроорганизмы.
Сильное переохлаждение может только привести к снижению напряженности иммунитета и выступить в качестве провоцирующего фактора развития менингитов.
Основными возбудителями менингитов считаются: 
- пиогенные стрептококки;
- эшерихии коли;
- менингококковая флора;
- листерии моноцитогенес;
- гемофильная палочка;
- пневмококки;
- аэробная грамотрицательная флора;
- золотистые стафилококки;
- энтерококки;
- энтеробактерии;
- туберкулезные микобактерии;
- вирусы, вызывающие корь, краснуху, эпид.паротит;
- вирусы ЕСНО и Коксаки;
- вирусы КЭ (клещевые энцефалиты);
- вирусы полиомиелита;
- грибковая флора (криптококковый менингит);
- токсоплазмы т.д.
Однако тип возбудителя влияет на особенности течения и лечения воспаления мозговых оболочек.
Например, при нормальном уровне иммунитета, при контакте с ЕСНО-вирусами, возбудителями эпид.паротита, Коксаки, менингококковыми инфекциями и т.д. болезнь может протекать в легкой форме, без развития менингитов.
Патогенные микроорганизмы, приводящие к развитию менингита, могут:
- передаваться аэрозольно (кашель, чихание и т.д.);
- контактно-бытовым путем (общая посуда, предметы личной гигиены);
- алиментарно (загрязненная вода, немытые овощи, фрукты, грязные руки).
Также инфекция может распространяться гематогенно и лимфогенно при наличии инфекционного очага в организме (гнойные отиты, гаймориты, фурункул лица в носогубной области, гнойные инфекции костной ткани, гнойные инфекции в челюстно-лицевой области, туберкулезные очаги, кишечная инфекция и т.д.).
Очень важно понимать, что инфекционный характер воспаления мозговых оболочек предполагает высокую степень риска передачи возбудителя при контакте с больным.
Классический, бактериальный менингит (менингококковые менингиты) отличается высочайшей степенью заразности. Менингококки выделяются при кашле, чихании, разговоре. Максимальный уровень заразности наблюдается у пациентов с менингеальной сыпью (стадия менингококцемии).

Однако заразиться менингококками можно и от их здорового носителя, а также от пациента с менингококковыми назофарингитами.
При наличии у пациента сниженного иммунитета или сопутствующих патологий (эндокринные заболевания, сердечно-сосудистые патологии и т.д.) после попадания в организм менингококков происходит развитие бактериальных менингококковых менингитов.
Туберкулезные менингиты развиваются при наличии в организме пациента очага туберкулезной инфекции, в сочетании с ослаблением иммунитета. Заражение туберкулезом происходит преимущественно при контактах с больным открытой формой туберкулеза.
Туберкулезные бактерии выделяются в ОС (окружающая среда) при кашле, разговоре и чихании. Также возможна передача инфекции со слюной при поцелуях, при использовании общей посуды и т.д.
Вирусные менингиты, связанные с инфицированием вирусами Коксаки, полиомиелита, ЕСНО вирусам и т.д. также заразны. Возможно заражение вирусами при контакте с больным, употреблении загрязненной воды и т.д.
Как и для любого инфекционного заболевания, при возможном инфицировании и заболевании менингитом, нас должен интересовать инкубационный период (ИП). В ходе ИП следует максимально ограничить общение с потенциальным больным. Это поможет исключить инфицирование других людей.
Длительность инкубационного периода зависит от возбудителя:
- при заболеваниях, развившихся на фоне клещевого энцефалита, он составляет от четырех до четырнадцати суток (в зависимости от механизма инфицирования);
- при менингококковых менингитах период инкубации может колебаться от одного до десяти дней (как правило, от двух до четырех суток);
- при стафилококковых инфекциях ИП может колебаться от четырех до шестнадцати суток. При этом, менингит развивается только при поражении нервной системы, на фоне генерализации инфекции;
- серозные менингиты на фоне заражениями вирусами Коксаки развиваются после инкубационного периода от 2-10 дней (чаще от трех до пяти суток) и т.д.
Факторы риска менингита у взрослых и детей
Развитию менингита способствуют:
- снижение иммунитета;
- иммунодефицитные состояния (к примеру, криптококковые менингиты развиваются преимущественно у иммунодефицитных больных);
- выраженные авитаминозы;
- сопутствующие инфекционные патологии;
- наличие тяжелых соматических патологий (сердечно-сосудистые заболевания, сахарный диабет);
- наличие хронических синуситов;
- одонтогенные (зубные) инфекции;
- гнойные отиты;
- злоупотребление спиртными напитками;
- возраст (менингит у детей развивается чаще, чем у пациентов старшего возраста) и т.д.
Классификация менингитов
В зависимости от того, какие оболочки поражены, менингиты разделяют на:
- лептоменингиты – менингиты, протекающие с воспалительным поражением мягких и паутинных оболочечных структур мозга;
- пахименингиты – менингиты, сопровождающиеся воспалительным поражением твердых оболочечных структур мозга;
- арахноидиты – поражение паутинных структур мозга.
По характеру развившегося воспаления выделяют:
- серозные формы заболевания;
- гнойные воспаления.
В зависимости от этиологического фактора заболевания выделяют менингиты, вызванные вирусам, грибками, бактериями, протозойным организмами. Также могут возникать менингиты смешанной этиологии (чаще всего, вирусы+бактерии).
Течение заболевания может быть:
- молниеносным, острым, подострым и хроническим;
- осложненным неосложненным.

Энтеровирусные менингиты могут как вызывать эпидемические вспышки (массовые заболевания), так и протекать в виде единичных случаев.
Серозный менингит, как правило, развивается остро. В единичных случаях может отмечаться развитие короткого продромального периода длительностью один-два дня. Продромальная симптоматика менингита может проявляться появлением сильной слабости, вялости, раздражительности, сонливости.
При остром развитии симптоматики отмечается развитие интенсивной лихорадочной и интоксикационной симптоматики. Повышается температура (до 39-40 градусов), отмечается озноб, ломота в мышцах и суставах, тошнота, боли в животе, рвота.
Отмечается появление повторяющейся рвоты, не приносящей облегчения, сильнейших распирающих головных болей, напряжения мышц шеи, менингеальной симптоматики, повышения чувствительности к яркому свету и звуку, резкого повышения кожной чувствительности, отсутствие аппетита, появление густого белого налета на языке, утолщение языка, сильное урчание кишечника, метеоризм.
Часто наблюдается резкое возбуждение, нервозность, тремор конечностей или судорожная симптоматика. Резкая заторможенность и угнетение сознания регистрируются реже.
Выраженность менингеальной симптоматики обуславливается тяжестью состояния больного. В некоторых случаях может регистрироваться неполный менингеальный синдром (отмечаться напряжение мышц затылка и отсутствовать симптом Кернига, Брудзинского и т.д.).
Также часто отмечается развитие умеренной брадикардии. Выраженная тахикардия или брадиаритмия регистрируется редко.
На фоне выраженного отека мозга отмечается повышение артериального давления.
Лихорадочная, интоксикационная и менингеальная симптоматика сохраняется на протяжении трех-семи дней.
Течение менингита при энтеровирусной инфекции может быть рецидивирующим. В таком случае, после стабилизации состояния больного отмечается новая волна лихорадки. Менингеальная симптоматика может отсутствовать или быть смазанной. При этом, отмечаются воспалительные изменения в ликворной жидкости.
В редких случаях, может регистрироваться менингизм (яркие менингеальные симптомы без воспалительного изменения в ликворной жидкости).

Отмечается резкое повышение температуры до 39-40 градусов, появление слабости, озноба, сильных мышечных и суставных болей, интенсивной головной боли и рвоты, менингеального синдрома.
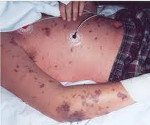
Наиболее показательным симптомом менингококковых менингитов являются высыпания.
Размер высыпаний может варьировать от мелких кровоизлияний до пятен 3-4 сантиметра в диаметре. При тяжелом течении сыпь становится сливной, а кожные покровы приобретают синюшно-багровый оттенок.
В дальнейшем сыпь некротизируется, приводя к развитию эрозивно-язвенных дефектов.
Симптомы менингита
При менингите симптомы заболевания быстро прогрессируют, приводя к развитию тяжелых осложнений. Прогноз заболевания напрямую зависит от своевременности обращения в больницу и начала лечения.

Менингит у взрослых характеризуется тяжелым течением, общей мозговой и неврологической симптоматикой. Заболевание имеет ряд характерных признаков, позволяющих врачу заподозрить инфекцию и назначить дополнительные методы диагностики. Без госпитализации пациента и комплексного лечения прогноз неблагоприятный. Болезнь прогрессирует, приводя к негативным последствиям.
Причины развития
Признаки менингитовой инфекции у взрослых развиваются на фоне инфекционного поражения мозговых оболочек головного мозга (ГМ). Наиболее часто причиной являются вирусные или бактериальные микроорганизмы. У взрослых пациентов на фоне серозного воспаления чаще всего выявляется энтеровирусная инфекция. При бактериальном поражении выявляют пневмококка (Streptococcus pneumonia) и менингококка (Neisseria meningitidis). При иммунодефицитных состояниях менингит может происходить на фоне инфицирования другими бактериями, вирусами или грибками.
Этиология и патогенез болезни тесно связаны. Непосредственная причина поражения мозговых оболочек (микроорганизмы, последствия травмы, лучевое воздействие) обусловливает симптоматику и методы лечения.
Инфекционный агент передается к человеку следующими путями:
- воздушно-капельный. Больной, кашляя, чихая и разговаривая, выделяет возбудителей, которые могут попасть в организм здорового человека и привести к развитию заболевания;
- фекально-оральный путь характерен для энтеровирусов. Микроорганизмы проникают с пищей или при нарушении правил личной гигиены в кишечник, откуда разносятся по всему организму, в том числе в оболочки головного мозга;
- контактный путь возможен при рождении плода от инфицированной женщины.
При попадании в организм возбудитель не всегда приводит к развитию инфекции. Важное условие — наличие предрасполагающих факторов: пожилой возраст, отказ от вакцинирования, иммунодефициты, черепно-мозговые травмы в прошлом, тяжелые соматические болезни, инфекционные очаги в организме (гайморит, хронический тонзиллит и др.) туберкулез и менингит в анамнезе. Указанные состояния повышают риск развития инфекционных заболеваний.

Характер течения болезни
Бактерии и вирусы вызывают разные формы воспаления в мозговых оболочках. При размножении бактериальных микроорганизмов образуется большое количество гноя, и менингит носит гнойный характер. Серозное воспаление характерно для вирусного поражения.
Признаки гнойного менингита у взрослых характеризуются тяжелым течением. Это наиболее страшная форма болезни из-за высокого риска развития летальных осложнений. Заболевание развивается в течение 1-2 дней после инфицирования организма взрослого человека и сопровождается выраженной интоксикацией.
Серозная форма патологии имеет благоприятный прогноз и протекает легче. Характерный возбудитель менингита в этом случае — энтеровирусы. Интоксикационные проявления выражены слабо, что может приводить к длительному отсутствию лечения.
В зависимости от скорости развития клинических проявлений, выделяют несколько видов менингита: молниеносный, острый, подострый и хронический. При молниеносном или фульминантном варианте заболевания быстро развивается тяжелое состояние. Как правило, у больных в течение суток появляется выраженная лихорадка и неврологическая симптоматика. Молниеносная форма менингита характерна для бактериальных возбудителей.
При остром варианте патологии симптомы менингита у взрослых развиваются в течение 1-2 дней. Характерный признак – высокая температура тела. При подострой инфекции симптомы болезни сохраняются на протяжении 21-28 дней. Воспаление имеет вялотекущий характер, что обуславливает не выраженную симптоматику. При хроническом течении заболевание растягивается на срок от 1 месяца до нескольких десятков лет. Наблюдаются периоды обострения, когда воспалительный процесс рецидивирует, и ремиссии – без каких-либо клинических проявлений.
Ранние симптомы
Симптомы минингитовой инфекции у взрослых определяются возбудителем болезни. Однако на начальных этапах развития патологии клинические признаки имеют неспецифический характер. Менингит начинает проявляться следующими симптомами:
- диффузная головная боль, не имеющая конкретной локализации. Громкие звуки, яркий свет и другие внешние факторы усиливают болевые ощущения;
- рвота, не сопровождающаяся тошнотой и не приносящая облегчения человеку;
- общая вялость и постоянная сонливость;
- некоторые больные становятся беспокойными и возбужденными.
Указанные симптомы менингита у взрослых могут возникать на фоне других патологий — гипертонического криза, гипогликемической комы при сахарном диабете, умственной усталости и др. Врачи выделяют ряд признаков, которые позволяют заподозрить инфекционное поражение мозговых оболочек:
- повышение тонуса мышц шеи и затылка (ригидность). Пациент не может дотянуться подбородком до груди, а также наклонить голову в сторону;
- повышение чувствительности к свету, звуку и прикосновениям к коже;
- при давлении на закрытые веки появляется боль, которая усиливается при движении глазных яблок;
- снижение или отсутствие аппетита;
- повышение температуры тела до 38-39 о С. Лихорадка сопровождается холодным потом и ознобом;
- боль в области крупных суставов;
- нарушения сознания и галлюцинации.
Симптомы менингита у взрослых в отсутствии лечения прогрессируют. При распространении воспаления усиливается головная боль, ригидность мышц, возникает очаговая неврологическая симптоматика в виде нарушения зрения, мышечной слабости и др.
Менингококковое поражение
Менингококк — специфический возбудитель, вызывающий гнойное поражение мозговых оболочек. Патологические изменения локализуются в базальной и лобной области больших полушарий. Воспалительные инфильтраты покрывают поверхность ГМ с формированием гнойного или фибринозно-гнойного отделяемого.
Менингококковый менингит может протекать в молниеносном или остром варианте. Заболевание имеет ряд характерных стадий: инкубационный, продромальный период, фаза клинических проявлений и отдаленных последствий. В инкубационный период какие-либо проявления заболевания полностью отсутствуют. Человек чувствует себя здоровым и не предъявляет жалоб. Продромальный этап продолжается несколько часов — возникает общая слабость и не выраженная головная боль.

В период разгара появляются характерные признаки менингита. На фоне хорошего самочувствия развивается ригидность затылочных мышц, резкая головная боль и лихорадка. Пациент принимает вынужденное положение — спина выгнута, а ноги, согнутые в коленях, подведены к животу.
Первые сутки острой инфекции характеризуются возникновением геморрагической сыпи, которая может исчезнуть самостоятельно в течение нескольких часов. При осмотре зева отмечается покраснение слизистой оболочки и гиперплазия лимфоидных фолликулов. Для взрослых пациентов характерна симптоматика ОРВИ, которая предшествует первым симптомам менингита.
Стадия разгара проявляется симптомами различной степени тяжести. Возможно появление мышечных судорог, нарушения ориентации в пространстве и времени. При тяжелом течении с гнойным поражением головного мозга через 5-7 дней возникает кома с сопутствующими параличами лицевой мускулатуры. При благоприятном течение болезни на первый план выходит ригидность мышц шеи и затылка, а также симптомы интоксикации. Период выздоровления может растягиваться на несколько месяцев или лет. В эту стадию восстанавливаются неврологические функции, исчезают головные боли и другие проявления болезни.
Средняя продолжительность менингококкового менингита – 2-6 недель. При молниеносном течение патологии заболевание протекает в течение нескольких суток, и в случае отсутствия лечения приводит к гибели человека.
Вторичная инфекция
Гнойный или вторичный менингит проявляется поражением оболочек ГМ бактериальными микроорганизмами. Для него характерен отек тканей и появление гноя, которое скапливается в субарахноидальном пространстве.
Патология начинается с резкого ухудшения самочувствия человека. Температура повышается до 39-40 о С и сопровождается ознобом. Тяжелые варианты характеризуется судорожным синдромом, рвотой и потерей сознания. Рвота во время протекания заболевания не облегчает страдания. В связи с распространением гнойной инфекции могут возникать воспалительные изменения в суставах и внутренних органах.

На коже проявляется геморрагическая сыпь. Она имеет вид небольших звездчатых кровоизлияний, расположенных на кожном покрове живота, бедер, ягодиц и др. При прогрессировании болезни размер элементов сыпи и их число увеличивается.
У больного выражены менингеальные симптомы: ригидность затылочных мышц, а также признаки Брудзинского и Кернига. Симптомы Брудзинского определяются следующим образом – пациент лежит на спине с вытянутыми ногами. При попытке дотянуться подбородком до груди, отмечается сгибание ног в коленях. Аналогичное движение сопровождает надавливание на область лобка. Симптом Кернига характеризуется невозможностью разогнуть ногу, согнутую в колене и тазобедренном сочленении.
Гнойный менингит способен развиваться в молниеносной, острой, хронической форме. Это зависит от состояния иммунитета человека и сопутствующих заболеваний. При молниеносном течении отмечается высокий уровень летальности из-за развития сепсиса и органной недостаточности.
Лечение при симптомах менингита у взрослых назначает только врач. Он устанавливает разновидность заболевания и подбирает комплексную терапию.
Серозное поражение
Вирусная инфекция сопровождается серозным воспалением мозговых оболочек. Встречается у детей раннего возраста, однако может быть выявлена и у взрослых. Менингеальная симптоматика и интоксикационная выражена слабо. Могут наблюдаться признаки поражения периферических нервных образований, спинного мозга.
Инкубационный период продолжается от 6 до 12 дней. Характерен длительный продромальный период, характеризующийся общей слабостью, катаральным воспалением зева и нарушениями функции органов желудочно-кишечного тракта. В период разгара резко повышается температура до 40 о С, возникает ригидность затылочных мышц, тошнота, головные боли.

Менингит при туберкулезной инфекции
Туберкулезный менингит не характерен для взрослых. Он выявляется у новорожденных и детей первого года жизни. Болезнь вызывается возбудителем Mycobacterium tuberculosis. В течении инфекции выделяют три стадии: продромальную, раздражения и терминальную. Они характеризуются постепенным усилением выраженности симптомов, вплоть до множественных парезов, параличей и комы.
Диагностика заболевания
Диагностировать менингит после госпитализации пациента в больницу следует как можно раньше. При отсутствии лечения патология может стать причиной развития тяжелых осложнений, вплоть до инвалидности и гибели.
Врачи знают, как определить признаки менингита и поставить точный диагноз. Для этого диагностика проводится по следующему алгоритму:
- Сбор имеющихся жалоб и анамнеза заболевания. Важно установить факт контакта человека с другими больными, а также выявить сопутствующие болезни.
- Клинический и биохимический анализ крови фиксирует воспалительные изменения: увеличение количества лейкоцитов или лимфоцитов, рост концентрации фибриногена и С-реактивного белка.
- Спинномозговая пункция, позволяющая оценить состав ликвора. При менингите увеличивается число клеток в спинномозговой жидкости, и можно распознать бактерии.
- Микробиологический посев крови и ликвора для выявления конкретного возбудителя и определения его чувствительности к методам терапии. Это позволяет проверить эффективность различных антибактериальных средств.
- Компьютерная и магнитно-резонансная томография головного мозга, позволяющая оценить выраженность воспаления и характер изменений в нервной ткани.
Интерпретирует результаты обследования только лечащий врач. Неправильный диагноз может привести к прогрессированию болезни и скоротечной гибели пациента. Полностью излечить патологию и предупредить развитие осложнений можно при качественной медицинской помощи.
Подходы к лечению
Пациенты с менингеальными симптомами нуждаются в госпитализации для проведения комплексной терапии. При выявлении любых менингеальных симптомов следует вызвать скорую медицинскую помощь. Лечение при менингите может иметь разный характер:
- этиотропный подход, направленный на устранение непосредственной причины патологии, т.е. ее возбудителя;
- патогенетическое лечение – препятствует прогрессированию болезни и развитию осложнений;
- симптоматические методы устраняют клинические проявления заболевания, например, головную боль, рвоту и др.
Больному назначают все три вида терапии. При этом он находится в полном двигательном покое. Пациент должен лежать в палате и не контактировать с другими больными, так как это может стать причиной их заражения. Болеть в домашних условиях недопустимо.

Говоря о том, как лечить менингит, специалисты отмечают, что на первый план в терапии выходят лекарственные препараты. Используют медикаменты различных лекарственных групп:
- нестероидные противовоспалительные средства: Кеторол, Нимесулид и др. Уменьшают выраженность головной боли и оказывают слабую анестезию;
- Парацетамол и другие жаропонижающие препараты, используемые при температуре выше 38,5 о С и у детей;
- диуретические средства, назначаемые при подозрении на отек головного мозга. Мочегонные таблетки (Фуросемид и аналоги) выводят излишки жидкости из организма пациента;
- дезинтоксикационная и регидратационная терапия, направленная на устранение признаков интоксикации и восстановление водно-солевого баланса.
Начинается терапия у подростков и взрослых с применения этиотропных средств. При бактериальной инфекции назначают антибиотики широкого спектра действия: Цефтриаксон, Амоксиклав и др. Они подавляют жизнедеятельность бактерий и ускоряют наступление выздоровления. Антибактериальные средства вводятся внутримышечно или внутривенно, а при тяжелом течении – в спинномозговой канал. После получения результатов микробиологического исследования антибиотик может быть заменен.
Использовать методы народной медицины или гомеопатические препараты при менингите запрещено. Они не имеют доказанной эффективности и безопасности.
Вирусная инфекция является показанием к применению противовирусных препаратов. В случае герпетического поражения назначают Ацикловир и его аналоги. Они блокируют размножение вирусных частиц и останавливают прогрессирование серозного менингита. Также могут использоваться лекарства на основе интерферона и его индукторы: Полиоксидоний, Амиксин и др.
Профилактика заболевания
Предупредить развитие менингита легче, чем его вылечить. В связи с этим существует специфическая и неспецифическая профилактика. Вакцинация направлена на предупреждение конкретных инфекций. На сегодняшний день, существуют следующие прививки:
- менингококковая вакцина, которая показана детям в подростковом возрасте, туристам и военнослужащим;
- вакцинация против гемофильной палочки. Ребенок должен получить ее в возрасте 1-5 лет;
- прививка против пневмококка, который вызывает заболевание в детском возрасте. Вакцинация проводится, начиная с 5 лет. Ревакцинация возможна в любом возрасте;
- вакцины против кори, краснухи, эпидемическогор паротита и ветряной оспы.
Существует неспецифическая профилактика, позволяющая уменьшить риск заболеть. К ней относят следующие рекомендации:
- избегать переохлаждения организма в любое время года;
- соблюдать правила личной гигиены;
- избегать больных инфекционными болезнями, так как возбудители могут передаваться воздушно-капельным путем;
- вести активный образ жизни, нормализовать питание, а также режим сна и отдыха;
- во время туристических поездок во время весенне-летнего сезона пользоваться средствами для защиты от клещей, которые являются переносчиками боррелиоза и менингококковой инфекции.
Соблюдение указанных рекомендаций и своевременная вакцинация позволяет уменьшить вероятность появления менингита, а также снижает смертность от инфекционных патологий.
Прогноз при менингите зависит от нескольких факторов: возбудителя, характера течения болезни, а также своевременности оказания медицинской помощи. При серозном воспалении или остром течение заболевания комплексная терапия позволяет избавиться от имеющихся симптомов и восстановить качество жизни больного. Если человек занимается самолечением или патология протекает в молниеносной форме, то возможно развитие тяжелого неврологического дефицита или смерть.
Читайте также:


